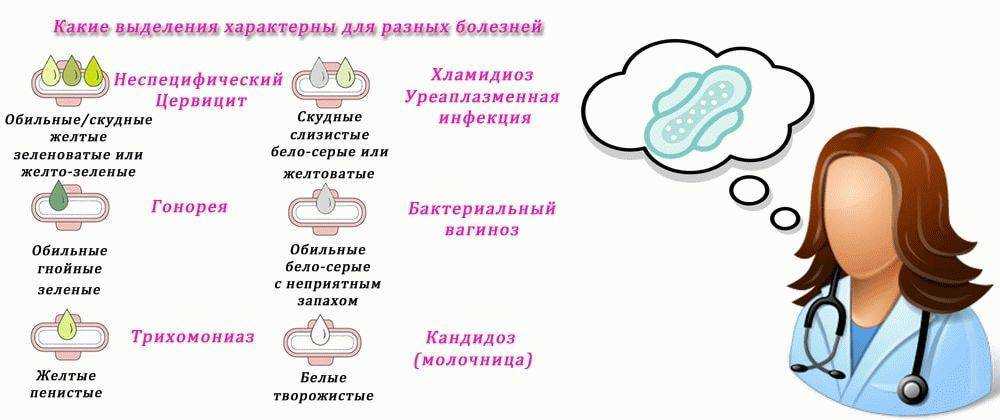
Выделения после родов желтые с неприятным запахом: сколько длятся, какие бывают, норма и продолжительность
Содержание
почему появились желтые, коричневые выделения, идут месяц после родов
После родов, проведены ли они естественным путем или выполнялось кесарево сечение, у женщины еще достаточно долго сохраняются выделения из половых путей. Полное восстановление организма происходит только через 6 — 8 недель.
В это время молодую маму предостерегают различного вида опасности, связанные с патологией половых органов. Поэтому важно знать, как долго и какими должны быть выделения в послеродовом периоде. Ведь вовремя выявленный патологический процесс – это уже половина успеха его лечения. Что делать, если появились выделения после родов с неприятным запахом?
Содержание статьи
- 1 Выделения после родов
- 1.1 Первые сутки после родов
- 1.2 В первую неделю
- 1.3 В последующее время
- 1.4 Выделения после кесарева сечения
- 1.5 Патология
- 1.6 Признаки воспаления
- 2 Причины патологии
- 3 Когда нужно обязательно обратиться к врачу
- 4 Методы диагностики
- 5 Лечение выделений
Выделения после родов
Выделения после родов кровянистого или мажущего характера не должны продолжаться больше, чем 40 дней после появления малыша. А обильность их максимальна в первую и минимальна (вплоть до прожилок крови в слизи) в последние 2 – 3 недели.
А обильность их максимальна в первую и минимальна (вплоть до прожилок крови в слизи) в последние 2 – 3 недели.
Но у каждой женщины организм индивидуально реагирует на сам процесс родов, и, соответственно, восстанавливаются все по-разному. Приблизительно можно представить характер следующими временными интервалами. В акушерстве все выделения после родов называют лохиометрой. И подразумевается, что это смесь крови, эндометрия, децидуальной ткани, слизи и некоторых других элементов.
Первые сутки после родов
В первые сутки-двое выделения максимальные и носят только кровянистый характер. В 80 — 90% случаев встречаются небольшие и средние сгустки, а также обычная темная кровь, чем-то напоминающая менструальные выделения. Лохий может становится то меньше, то больше. Во время того, как малыш сосет грудь, возможно некоторое усиление. Дело в том, что рефлекторно на это выделяется окситоцин, стимулирующий сокращение матки. В итоге накопившиеся в ней выделения выходят.
Почему после родов так много лохий и носят они кровянистый характер? Объясняется это тем, что плацента (детское место) прикрепляется к одной из стенок матки, где формируется площадка с развитой кровеносной сетью. Именно через эти артерии плод внутриутробно получает питательные вещества, а через вены выводит продукты метаболизма.
Сразу после того, как рождается малыш, плацента отторгается благодаря ряду механизмов и выходит следом. А сосуды площадки начинают зиять и кровоточить. Сокращения матки способствуют тому, что стенки артерий и вен спадаются. В итоге кровотечение постепенно останавливается.
Таким образом, любые процессы, нарушающие сократительную способность матки, приводят к избыточной кровопотере, может формироваться гематометра — скопление сгустков крови в полости. Часто это осложнение требует переливание крови, так как потеря ее может доходить до нескольких литров.
Итак, выделения в первые сутки-двое носит обильный характер, часто со сгустками. Но при возникновении сомнений лучше обратиться к врачу или акушерке, так как нарушения грозят жизни женщины.
В первую неделю
Постепенно количество выделений уменьшается, они начинают напоминать обычные менструации. Цвет их по-прежнему преобладающе кроваво-красный, сгустков быть не должно, если только совсем мелкие (по несколько мм). Запах специфический, как и во время месячных. Следует также заметить, что в это время начинают активно работать потовые железы, в том числе в области паха, поэтому может появляться немного более резкий запах, нежели обычно.
В последующее время
Со временем кровянистого компонента становится еще меньше, в лохиях преобладает слизь. В это время выделения скорее представлены в виде небольшой мазни. Особого запаха быть не должно при соблюдении всех правил гигиены и регулярной смене прокладок.
Если выделений нет несколько дней, а затем вновь появляется мазня, беспокоиться не стоит, это норма. Но при условии, что это вписывается в 40-дневный интервал.
Если после родов желтые выделения с неприятным запахом, лучше обратиться за медицинской помощью, чтобы исключить воспаление.
Смотрите на видео о лохиях после родов:
Выделения после кесарева сечения
Сразу после операции выделений меньше, если сравнивать с естественными родами, но постепенно количество их увеличивается. Все зависит от того, плановое или экстренное было кесарево сечение, было ли открытие шейки матки вообще.
Меньшее количество лохий в целом также обусловлено тем, что всегда в профилактических целях вводят сокращающие матку препараты, а также часто выполняют дополнительно кюретаж полости.
Допускается примесь слизи в первые дни. По продолжительности после кесарева сечения любые выделения не должны превышать 40 дней. Во всем остальном характер их не отличается от естественных родов.
Рекомендуем прочитать статью о выделениях после кесарева сечения. Из нее вы узнаете о характере и длительности выделений после операции, а также поводах для беспокойства и немедленного обращения к врачу.
Патология
Окончательно разобраться, норма или патология, может только специалист. Но следующие симптомы должны стать поводом для обращения к врачу:
- Если выделения в первые дни после родов чрезмерно обильные и со сгустками. В дополнение к этому может появиться слабость, головокружение, тошнота.
- В случае, когда через несколько дней после родов выделения резко прекратились. Параллельно этому появляются тянущие боли внизу живота.
- Также если выделения резко увеличились. Например, уже присутствовала одна мазня более 3 — 5 дней, а появились приличные кровянистые лохии.
- Если после родов коричневые выделения с неприятным запахом гнилостного характера при соблюдении всех правил личной гигиены.
Признаки воспаления
В любой момент после родов у женщины могут появиться признаки воспаления в полости матки и влагалища. Особенно высока вероятность, когда в конце беременности ее беспокоили какие-то половые инфекции. Также воспаление часто возникает при раннем начале половой жизни, когда шейка матки еще не полностью закрыта, и инфекции легко проникнуть. Рекомендуется воздержаться от интимных отношений на период до 40 дней, пока есть еще какие-то выделения.
Также воспаление часто возникает при раннем начале половой жизни, когда шейка матки еще не полностью закрыта, и инфекции легко проникнуть. Рекомендуется воздержаться от интимных отношений на период до 40 дней, пока есть еще какие-то выделения.
Послеродовый эндометрит в большинстве случаев имеет яркую клиническую картину. Также инфекция может локализоваться во влагалище и шейке матки. Связано это с иммунодефицитным состоянием женщины в этот момент. Основные признаки воспаления половых органов:
- тянущие боли внизу живота, которые незначительно купируются анальгетиками;
- выделения с неприятным запахом, гнилостным, гнойным и т.п.;
- цвет лохий изменяется на желтоватые, зеленоватые, темно-бурые, гнойные и т.п.;
- поднимается температура тела до 38 — 39 градусов;
- страдает общее самочувствие: возникает потливость, слабость, вялость, апатия.
Эндометрит после родов
Для определения воспаления в половых органах достаточно провести общий анализ крови, гинекологический осмотр и выполнить ультразвуковое исследование органов малого таза. Лечение необходимо начинать незамедлительно, чтобы избежать возможных осложнений.
Лечение необходимо начинать незамедлительно, чтобы избежать возможных осложнений.
Причины патологии
Воспаление после родов может локализоваться во влагалище или распространяться на полость матки. В последнем случае для здоровья женщины есть явная угроза. Причины возникновения воспалительного процесса после родов могут быть следующими:
- Наличие кольпита и его игнорирование в конце беременности. После родов болезнетворные бактерии без надлежащего лечения никуда не исчезают.
- Различные манипуляции во время родов без профилактического назначения антибиотиков. Например, ручное отделение плаценты, массивная кровопотеря, обширные разрывы и т.п.
- Сопутствующие иммунодефицитные состояния у женщины. Такие, как ВИЧ, онкологическая патология и другие.
- Несоблюдение личной гигиены, использование тампонов после родов.
- Наличие активной инфекционной патологии, например, обострение хронического пиелонефрита и подобных.
- Ранее начало половой жизни без выдержки 40 дней, отказ при этом от презервативов.

- Аллергические реакции на шовный материал, если он использовался.
Дело в том, что кровь — наилучшая питательная среда для роста и размножения большинства патогенов. Поэтому так легко и возникает воспаление после родов.
Когда нужно обязательно обратиться к врачу
Не стоит ждать, чтобы были почти месяц после родов выделения с неприятным запахом.
При первых же подозрениях на воспаление или другую патологию следует обратиться к врачу.
В неотложном порядке это необходимо сделать в следующих ситуациях:
- при обнаружении гнойных выделений,
- при повышении температуры выше 39 градусов,
- при сильных болях внизу живота,
- при сильном головокружении, слабости, вялости,
- если выделения очень обильные (несколько средних прокладок в течение часа).
Методы диагностики
На подобные состояния необходимо обращать тщательное внимание, так как они чреваты последствиями и могут нанести существенный вред здоровью женщины. Если у молодой мамы возникли подозрения на какую-то инфекцию, следует обратиться к врачу для обследования и осмотра. Основные методы, используемые для диагностики состояния:
Если у молодой мамы возникли подозрения на какую-то инфекцию, следует обратиться к врачу для обследования и осмотра. Основные методы, используемые для диагностики состояния:
- общий гинекологический осмотр;
- мазок из влагалища на флору, посев содержимого;
- ПЦР и посев на основных патогенных микроорганизмов;
- ультразвуковое исследование полости матки;
- общий и биохимический анализ крови.
При необходимости перечень может быть расширен.
Лечение выделений
Объем и инвазивность лечения воспаления половых органов после родов зависит от степени распространенности процесса, выраженности симптомов интоксикации и т.п. Основные направления включают следующее:
- Антибактериальная терапия. При легкой степени можно обойтись приемом пероральных средств, в средних и тяжелых лучше отдать предпочтение инъекционным. Также следует учитывать, кормит ли женщина грудью, так как большинство антибактериальных препаратов не совместимы с лактацией.
 Чаще всего используются цефалоспорины, аминопенициллины (их можно применять при грудном вскармливании) в сочетании с метронидазолом. В более серьезных ситуациях предпочтение отдается группе линкозамиды, карбапенемы и другие.
Чаще всего используются цефалоспорины, аминопенициллины (их можно применять при грудном вскармливании) в сочетании с метронидазолом. В более серьезных ситуациях предпочтение отдается группе линкозамиды, карбапенемы и другие. - Противовоспалительные препараты, спазмолитики, обезболивающие для симптоматической терапии.
- Лаваж полости матки, при котором по катетеру жидкость (часто добавляется антибиотик) поступает внутрь и «вымывает» все патогенные элементы.
- Иногда достаточно провести лечение свечами, если воспаление локализуется только во влагалище.
- Дополнительно могут применяться иммуностимулирующие средства, витаминные препараты.
Неприятные выделения после родов, сопровождающиеся другими симптомами (боли внизу живота, повышение температуры и т.п.), всегда должны обращать на себя повышенное внимание со стороны женщины. Ведь в этот период защитные силы организма снижены настолько, что даже условные патогены могут вызвать заболевания. Окончательно сказать, почему после родов выделения с неприятным запахом и как наиболее эффективно провести лечение, сможет только специалист после обследования.
Окончательно сказать, почему после родов выделения с неприятным запахом и как наиболее эффективно провести лечение, сможет только специалист после обследования.
При беременности желтые выделения без запаха норма или патология
Изменения, происходящие в женском организме на разных этапах беременности, направлены на подготовку организма будущей матери к стремительному росту плода, создание оптимальных условий для его развития, а также подготовку к предстоящим родам, послеродовому периоду и грудному вскармливания. Поэтому на протяжении всех девяти месяцев женщина наблюдает разные новые для нее перемены.
Одним из таких изменений, проявляющихся буквально со второй недели после зачатия, является кардинальная перемена характера вагинальных выделений. Они становятся более обильными по сравнению с теми, которые женщина могла наблюдать до беременности, густыми. Все это происходит под действием гормона беременности прогестерона, количество которого в первом триместре многократно увеличивается. Все это необходимо для усиления барьерной функции, в частности защиты родовых путей от развития инфекций.
Все это необходимо для усиления барьерной функции, в частности защиты родовых путей от развития инфекций.
По словам врачей гинекологов, вагинальные выделения беременной женщины не должны иметь специфического или неприятного запаха, должны быть прозрачными или слегка белесыми. Однако многие будущие мамы замечают, что слизь, выделяемая из влагалища, приобретает желтоватый окрас. Что это может значить и не опасно ли подобное явления для их здоровья и для растущего в утробе малыша?
Специализируется на диагностике и лечении заболеваний органов дыхания (пневмонии, бронхиты, альвеолиты, бронхиальная астма) и аллергии (крапивница, отек Квинке, поллиноз, пищевая непереносимость)
Содержание
- Желтые выделения при беременности и роль нормальной секреции в организме
- Возможные причины появления
- Белые или бело-желтые выделения при беременности
- Полезные советы и рекомендации
- Желто-зеленые выделения при беременности
- О норме влагалищного секрета по триместрам
- Выделения на ранних сроках
- Инфекция
- Хламидиоз
- Гарднереллез
Желтые выделения при беременности и роль нормальной секреции в организме
Секреторная функция в женском организме работает до беременности, во время нее и после рождения малыша. В зависимости от смены гормонального фона, состояния здоровья и индивидуальных особенностей организма, на протяжении разных периодов в жизни женщины меняется и состав такого эпителиального составляющего компонента.
В зависимости от смены гормонального фона, состояния здоровья и индивидуальных особенностей организма, на протяжении разных периодов в жизни женщины меняется и состав такого эпителиального составляющего компонента.
Главная причина перемен в период вынашивания – гормональные сдвиги. Под воздействием гормонального процесса, который является обязательным составляющим звеном для протекания благополучной беременности, происходит и увеличение белей, так называемых секреторных слизей на влагалище.
Важно
Увеличение секреторных выделений прозрачного, белого, слегка бежевого на начале беременности и при ее дальнейшем течении – нормальное проявление защитной и гормональной функции организма женщины при вынашивании ребенка.
Роль такой слизи огромная как для местного значения, так и для течения беременности. Основные функции секреторных выделений во влагалище при беременности:
- увлажнение тканей родовых органов;
- обновление эпителиального слоя;
- отшелушивание омертвевших клеток с влагалища;
- защита от воздействия патологических микробактерий;
- баланс кислотности влагалища;
- проведение сперматозоида для оплодотворения до беременности;
- образование слизистой защитной пробки во время состоявшегося процесса оплодотворения.

Увеличение белей считается не проявлением болезни, а естественным явлением, характерное для беременности на любом этапе роста малютки. Однако если в процесс вмешиваются бактерии, агрессивно настроенные на естественные женские лактобациллы, то происходит изменение цвета вырабатываемой организмом женщины секреции во влагалище. В зависимости от причин, цвет выделений приобретает желтый, темный, коричневый, оранжевый или зеленый оттенок.
Возможные причины появления
Две полоски на тесте обязательно должны послужить поводом для более внимательного отношения к собственному здоровью. Ведь любые патологии и заболевания вредны уже не только для мамочки, но и для будущего малыша. Разберемся с основными причинами появления желтых выделений из влагалища, среди которых можно отметить:
Внешние факторы: аллергические реакции на средства личной гигиены, не правильные либо нерегулярные водные процедуры, синтетическое неудобное белье. Микрофлора влагалища очень чувствительна к любому негативу и реагирует на каждый раздражитель.
Физиологию женского организма. При вынашивании ребенка масса энергии и сил мамы направлены на защиту малыша. Чтобы надежно оградить его от различных инфекций, гормон прогестерон стимулирует повышенную секрецию с первых дней после зачатия, которая со временем превращается в пробку.
Скапливаясь в шейке матки, она является тем самым защищающим барьером. Оттого многие беременные женщины замечают у себя желтоватые выделения, т.к. излишки этого секрета выводятся наружу.
Инфекции и воспаления. Большинство этих заболеваний вызвано вредоносными микроорганизмами: стрептококками либо стафилококками, кишечной палочкой, грибками и т.д. Эти агенты активно развиваются и размножаются, выделяя собственный секрет – продукт жизнедеятельности. Он в свою очередь раздражает слизистую влагалища, меняя всю интимную микрофлору.
Дизбактериоз является наиболее распространенной проблемой при беременности, вызванной гормональными перестройками, ослабеванием иммунитета и т.д. В результате полезные бактерии погибают, их катастрофически не хватает женскому организму, вследствие чего микрофлора разрушается.
В любом случае эту деликатную проблему нужно обсудить со своим гинекологом. Грамотный врач всегда сможет помочь пациентке: назначить лечение при необходимости, а в случае «ложной тревоги» — успокоить и дать полезный совет. Самолечением заниматься нельзя, это довольно опасно как для женщины, так и для плода.
Белые или бело-желтые выделения при беременности
Бели или прозрачные выделения в основе состоят из бесцветной слизи, а также из основного «корректирующего» компонента в виде молочнокислых бактерий – лактобациллы. Слизь с примесью ороговевших клеток эпителия является привлекательной средой для развития и питания бактерий патогенной флоры.
Если беременная питается неправильно, не придерживается правил личной гигиены, использует ароматические средства для интимной гигиены или самовольно применяет лекарственные препараты, баланс флоры нарушается, происходит «заселение» патогенных организмов вместо тех, что ранее защищали влагалище женщины.
Важно
В норме состав влагалищных выделений состоит из 95% лактобацилл и из 5% других видов бактерий. При нарушении количества лактобацилл происходит развитие и распространение наиболее агрессивных бактерий, которые заселяют флору влагалища.
При нарушении количества лактобацилл происходит развитие и распространение наиболее агрессивных бактерий, которые заселяют флору влагалища.
Окрас жёлтого или бело-желтого оттенка выделений у женщин не должен вызывать чувства страха в том случае, если нет зуда, жжения, сыпи и отека. Если выделения только слегка поменяли свой окрас на более желтоватый оттенок, это может свидетельствовать об изменении гормонального фона, но состояние для беременной не опасное.
Если же желтые отделения приобретают яркий окрас, появляется жжение, а слизь становится тягучей и неприятного запаха, то это говорит о присутствии большого количества патогенной флоры, справиться с которой организм не в состоянии. Клетки эпителия, которые отделились от стенок родовых путей и хорошее кровоснабжение детородных органов – отличное питание для роста микробактерий, чем и пользуются остальные 5% бактерий в организме.
Важно
Кожа и все слизистые ткани человека не могут быть абсолютно стерильными, но молочная кислота, которая вырабатывается в организме женщины во влагалище при хорошем здоровье держит «баланс» и необходимое соотношение «хороших» и «плохих» бактерий.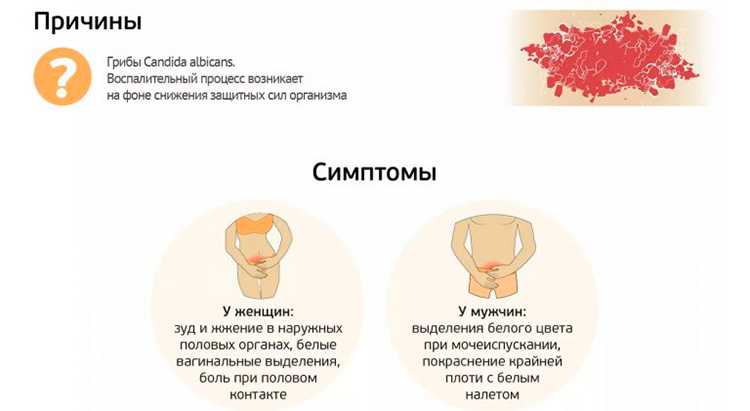 Если на каком-либо этапе происходит смена секреции, наблюдается повышение или понижение кислотности влагалища.
Если на каком-либо этапе происходит смена секреции, наблюдается повышение или понижение кислотности влагалища.
Полезные советы и рекомендации
Итак, являются желтые влагалищные выделения нормой или патологией, с уверенностью может установить лишь опытный грамотный доктор. Что же способна сделать сама женщина в целях профилактики?
- Отказаться от неудобного синтетического белья
- Использовать только проверенные гигиенические и косметические средства (прокладки, гели для душа, мыло и т.д.)
- Правильно питаться, рассчитывать физические нагрузки, соблюдать осторожность при половых контактах.
- Уделять больше внимания личной гигиене, чаще подмываться (лучше кипяченой водой). Использовать мыло и прочие средства достаточно не более одного либо двух раз в сутки, чтобы избежать пересушивания и раздражения нежных кожных покровов и слизистой.
Когда выделения не вызывают дискомфорта, отсутствует неприятный запах или зуд, скорее всего волноваться не стоит. Однако если будущая мама переживает по этому поводу, лучше проконсультироваться с врачом и успокоиться.
Однако если будущая мама переживает по этому поводу, лучше проконсультироваться с врачом и успокоиться.
Во время просмотра видео вы узнаете о беременности.
Волнения и стрессы совсем ни чему, особенно при вынашивании ребенка. Здоровый образ жизни, спокойствие и только положительные эмоции, ведь все обязательно будет хорошо!
Желто-зеленые выделения при беременности
Человек живет в содружестве с большим количеством микроорганизмов, которые, в том числе, составляют и нормальную микрофлору организма беременной женщины. Так, у женщин до беременности основным жителем влагалища является лактобацилла, которая помогает обеспечить относительную безопасность ребенку, защищая его от воздействия патогенных организмов.
Если же попадает на слизистую влагалища вредоносная бактерия, работа секреторной функции нарушается, влагалищная слизь меняет консистенцию: изначально происходит сгущение слизи, потом присоединяются лейкоциты и повышается кислотность. На фоне таких процессов развивается дисбактериоз, далее – меняется кислотный баланс в репродуктивных органах, защита ослабевает, чем и пользуются множественные патогенные бактерии.
В зависимости от бактерии и ее жизнедеятельности, меняется цвет выделений. Так, самый опасный – зеленый оттенок с примесью насыщенного желтого цвета. Желтый цвет – это гной, что представляет собой погибшие лейкоциты и множественные омертвевшие клетки. Зеленый – признак образования условно патогенных бактерий, к примеру – гарднереллами.
Болезни, которые сопровождаются выделениями желто-зеленого цвета:
- Вагинальный дисбактериоз. Характерное отличие при таком заболевании – присоединение рыбного запаха, обильный выделения при беременности становятся водянистыми, сероватыми, с неприятным запахом тухлости. Лечение – антибиотики: Метродиназол, Клиндамицин. Назначение только после результатов исследования. Во внимание берутся побочные эффекты и соотношение для беременной пользы и вреда.
- Влагалищная трихомонада, которая передается только половым путем. Вместе с позеленением выделений наблюдается жжение и сильный зуд влагалища, половых губ.
 Лечение также антибактериальное, с применением антибиотиков широкого спектра воздействия. Если инфицирование произошло на поздних сроках вынашивания, может наблюдаться родовая ранняя деятельность – ребенок появляется раньше срока.
Лечение также антибактериальное, с применением антибиотиков широкого спектра воздействия. Если инфицирование произошло на поздних сроках вынашивания, может наблюдаться родовая ранняя деятельность – ребенок появляется раньше срока. - Острое воспаление тазовых органов – опасное заболевание, которое ставит под большой вопрос возможность дальнейшего вынашивания ребенка. Симптомы такого опасного состояния: боль после полового контакта внизу живота, рези в яичниках, высокая температура, боль при мочеиспускании. Если состояние запущенное принимается решение о применении хирургического вмешательства, иссечении абсцесса.
- Вульвовагинит характеризуется воспалением слизистых оболочек репродуктивных органов женщины с одновременным изменением в цвете на зеленый оттенок. Сероватые слизистые и гнилостные выделения – результат запущенности процесса. Главная причина такого заболевания – неправильная гигиена, частая смена полового партнера, некачественные средства интимной гигиены.

- Хламидиоз еще одна частая причина формирования желтых и зеленых выделений при беременности. Опасны осложнения в виде преждевременных родов, уродства плода, а также патологии развития его внутренних органов. Лечение – антибактериальное, противовоспалительное.
- Гонорейная болезнь. Инфицирование происходит в процессе контакта с переносчиком. При этом не обязателен половой полноценный контакт. Гонококки развиваются на слизистых рта, ануса и половых органов, а потому достаточно просто поцеловать инфицированного человека для перенесения гонококка на слизистую оболочку беременной женщины. Риск – преждевременные роды, выкидыш, патологии внутренних органов.
Как правило, причина зеленых выделений при беременности – инфекции, венерические заболевания и неправильная гигиена. Организм женщины в период вынашивания ребенка сосредотачивает все свои силы на развитии и питании ребенка, а потому защитные и иммунные процессы требуют большего внимания со стороны самой беременной.
Важно
Все используемые и применяемые антибактериальные препараты в лечении любого заболевания при беременности оказывают негативное воздействие на плод. Однако иначе болезнь не вылечить, а потому лучший вариант – профилактика и соблюдение норм гигиены.
О норме влагалищного секрета по триместрам
На ранних этапах беременности желтоватые прозрачные либо слега мутноватые, однородные выделения можно считать нормой. Если же они приобретают творожную консистенцию и кисловатый запах – это может являться признаком молочницы, весьма распространенного заболевания в период ожидания малыша.
Именно на начальной стадии, когда формируются органы и системы плода, женщине противопоказано большинство медицинских препаратов. Поэтому о решении проблемы своими силами не может быть и речи. Если мамочка еще не встала на учет в женской консультации, следует поспешить с этим, сдать мазок, кровь и пройти все необходимые обследования.
Во втором триместре секреция повышается, выделения могут стать более жидкими, цвет должен оставаться без изменений, а запах отсутствовать. Причины патологической секреции те же, что и в самом начале беременности. Однако прогнозы для будущей мамы и малыша более оптимистичны, так как возможности лечения значительно расширяются.
Причины патологической секреции те же, что и в самом начале беременности. Однако прогнозы для будущей мамы и малыша более оптимистичны, так как возможности лечения значительно расширяются.
С двадцать седьмой недели, когда внутренние органы крохи полностью сформированы, он начинает активно расти и набирать вес. Желтые выделения из влагалища в 3-ем триместре появляются по причинам, характерным и для первых недель. Они способны возникать при инфицировании защитных оболочек плода и околоплодной жидкости.
Эта патология носит название Хориоамнионит и несет в себе большую угрозу для крохи в связи с повышенным риском внутриутробного заражения инфекцией. Кроме специфических выделений заболевание зачастую сопровождается повышенной температурой, а при лабораторных исследованиях в крови и мазке наблюдается большое содержание лейкоцитов.
С тридцать седьмой недели организм женщины активно готовится к приближающимся родам. В этот период шейка матки постепенно размягчается, укорачивается и расширяется, начинает отходить защитная слизистая пробка. Ее цвет может быть от белого до темно-желтого, иногда с зеленоватым либо коричневатым оттенком или прожилками крови.
Ее цвет может быть от белого до темно-желтого, иногда с зеленоватым либо коричневатым оттенком или прожилками крови.
На данном сроке это вполне нормально. Не стоит пугаться, начинайте собираться в роддом, до встречи с малышом остались считанные деньки.
Выделения на ранних сроках
Темно-желтых выделений при беременности
Желтые выделения на ранних сроках беременности бывают разного оттенка. Также немало важно и то, сопровождаются ли они болевыми ощущениями. Именно от их течения зависит то, допустимы ли они в пределах нормы или говорят о развитии патологии. И чтобы не пропустить развития заболевания на ранних сроках беременности нужно обратиться к доктору, который после осмотра определит характер отклонения и при необходимости назначит лечение. Порой точный диагноз поставить не под силу даже опытному гинекологу, поэтому необходимо взять мазок на анализ.
Если помимо этого симптома во время беременности женщину мучают и другие ощущения, вызывающие дискомфорт, это повод, чтобы немедленно обратиться к доктору. К числу опасных симптомов на ранних сроках беременности можно отнести следующие:
К числу опасных симптомов на ранних сроках беременности можно отнести следующие:
- Неприятный запах.
- Сильный зуд и жжение промежности.
- Боли в области живота.
- Боль во время мочеиспускания.
Иногда желтые выделения говорят об аллергических реакциях или несоблюдении гигиены. В таком случае они не опасны для женщины, если она вовремя устранит их появление. Самолечением заниматься не стоит, лучше полностью довериться доктору.
Инфекция
Венерические заболевания возникают после незащищенного полового акта и при позднем их лечении способны вызвать пороки развития плода. Проявление половых инфекций может произойти на первом триместре развития беременности. Ранее патогенные инфекции могли находиться в инкубационном периоде. Заражение могло произойти задолго (2–3 месяца) до наступления беременности.
Хламидиоз
Возникает из-за проникновения в половые каналы хламидий, данные бактерии проникают внутрь клеток эпителиальных тканей.
- обильные жидкие, пенистые выделения ярко-желтого или зеленого окраса;
- секрецию неприятного запаха, напоминающую протухшую рыбу;
- зуд и жжение;
- отек малых половых губ и полости влагалища.
Исходя из комментариев ведущих врачей, хламидии могут развивать устойчивость к антибактериальной терапии и обретать хронический характер. Поэтому нужно строго соблюдать назначенную терапию.
Гарднереллез
Возникает из-за бактерии гарднереллы, она присутствует в нормальной микрофлоре женщины, однако, ее рост провоцирует частая смена сексуальных партнеров и ослабленный иммунитет. Гарднереллы не способны проникать через плаценту зародыша. Однако могут доставить много неприятных ощущений:
- Появляется обильный слизисто-водянистый секрет ярко-желтых, бледно-серых, болотистых оттенков.
- Ощущается неприятный запах протухшей рыбы.
- Донимает зуд и жжение в промежности.
Само по себе заболевание неопасное, но к воспалительному процессу могут присоединиться другие инфекции и вызвать угрозу. Ребенок во время прохождения по родовым путям может заразиться бактериальным конъюнктивитом.
Ребенок во время прохождения по родовым путям может заразиться бактериальным конъюнктивитом.
Они сопровождаются зудом, неприятным запахом, болями при мочеиспускании, жжением, меняется консистенция и объем выделений. Лечение назначает только гинеколог.
Что это значит и стоит ли волноваться?
После родов и родов у женщин происходят определенные изменения, которые поначалу могут показаться странными. Одно из этих изменений связано с выделениями, что очень типично и не о чем беспокоиться. Желтые выделения после родов — это нормально?
Да, очень. Это называется лохиями, выделениями, которые появляются после вагинальных родов. Лохии очень похожи на менструальные выделения. Он будет темно-красного цвета. В течение следующих нескольких дней он станет розоватым или коричневатым. Примерно на 14-й день у вас появятся сливочно-желтые выделения.
Кровотечение после родов: что это нормально?
Возможно, вы думаете, что ярко-красные выделения со сгустками крови пугают, но это вполне нормально! Все, что вам, как правило, понадобится, это прокладки больничного класса. Но через несколько недель вы сможете носить обычные. Просто помните, что причиной более сильного кровотечения является движение, поэтому вы можете отдыхать больше, чем рекомендуется.
Но через несколько недель вы сможете носить обычные. Просто помните, что причиной более сильного кровотечения является движение, поэтому вы можете отдыхать больше, чем рекомендуется.
Лохии подобны менструации, потому что кровотечение обычно вызвано отторжением и восстановлением слизистой оболочки матки. Это будет 70% крови. Но по прошествии нескольких дней вы увидите более светлые, кремовые оттенки, поскольку кровь будет постепенно заменяться слизью.
Беспокоиться следует в тот момент, когда кровотечение становится слишком сильным, чтобы с ним справиться, а запах выделений становится невероятно отвратительным. Это может указывать на инфекцию. Также могут появиться лихорадка, головокружение и нерегулярное сердцебиение, и как только вы их заметите, пора обратиться к врачу.
Возможные причины ненормальных выделений
Когда происходит сильное кровотечение, превышающее ожидаемый и нормальный объем, это обычно называют послеродовым кровотечением. Продолжающаяся кровопотеря может произойти либо при вагинальных родах, либо при кесаревом сечении. Некоторые из основных причин аномальных лохий:
Продолжающаяся кровопотеря может произойти либо при вагинальных родах, либо при кесаревом сечении. Некоторые из основных причин аномальных лохий:
- Разрыв матки
- Выворот матки
- Чрезмерное движение и стресс
- Задержка плаценты
- Атония матки
- Родили несколько детей до
- Вы можете не волноваться из вышеперечисленного 9000 если вы занимались напряженной деятельностью сразу после нескольких недель после родов. Если у вас нет желтых выделений после родов, возможно, вам следует беспокоиться, особенно если кровотечение не проходит.
Если вас что-то беспокоит, немедленно обратитесь за медицинской помощью. Самые ранние действия могут быть чрезвычайно полезными в подобных случаях.
Как вам могут помочь
Существует много способов лечения послеродового кровотечения, но одна из основных вещей, которую следует выяснить в первую очередь, это точная причина того, почему вы испытываете аномальные выделения.
 Как правило, врачи могут помочь вам следующим образом:
Как правило, врачи могут помочь вам следующим образом:- Назначить лекарство, которое может помочь сокращению матки
- Удаление кусочков плаценты из матки
- Обеспечение переливания крови
- Выполнение лапаротомии
Заключительные напоминания
Рождение ребенка является одним из самых значительных, но приносящих удовлетворение изменений и достижений, через которые может пройти женщина.
После родов вы всегда должны давать себе время, чтобы приспособиться и не заставлять себя снова начинать работать сразу после родов или сразу же выполнять обширные и утомительные действия. Всегда рекомендуется обращаться к врачам, семье и друзьям, если вам нужна помощь.
Узнайте больше о послеродовом уходе за собой здесь.
Причины белых, желтых и прозрачных выделений
Вагинальные выделения представляют собой жидкость, содержащую смесь вагинальных выделений и цервикальной слизи.
 Количество выделений из влагалища варьируется от женщины к женщине, но часто является нормальным и здоровым.
Количество выделений из влагалища варьируется от женщины к женщине, но часто является нормальным и здоровым.Беременность, изменение гормонального фона или наличие инфекции также могут влиять на консистенцию и количество выделений из влагалища.
Обычно выделения из влагалища появляются после первой менструации у девочек и выполняют несколько функций. Он естественным образом поддерживает чистоту влагалища, обеспечивает смазку во время полового акта и может помочь предотвратить инфекцию.
Поделиться на PinterestВыделения из влагалища могут меняться во время менструального цикла.
Выделения из влагалища могут быть ненормальными или нормальными. Во многих случаях это не означает проблемы.
Нормальные выделения из влагалища прозрачные, могут быть густыми или жидкими и обычно не имеют запаха. Вырабатываемое количество и консистенция могут меняться в разное время в течение месячного менструального цикла женщины.
Например, выделения могут стать более обильными, густыми и более заметными во время овуляции у женщины.
 В это время он также может быть белым.
В это время он также может быть белым.Количество выделений также может меняться в зависимости от сексуальной активности и использования противозачаточных средств.
Существуют различные типы выделений из влагалища в зависимости от консистенции и цвета. Изменения цвета, количества или запаха выделений из влагалища могут указывать на проблему.
В некоторых случаях трудно поставить диагноз на основании одних только выделений из влагалища. Другие симптомы, такие как жжение, зуд или раздражение, часто являются лучшим признаком проблемы.
Ниже приведены различные типы выделений из влагалища и их возможные причины.
Белые
Различные оттенки белых выделений могут быть нормальными, особенно если они возникают во время овуляции или непосредственно перед менструацией. Пока выделения не сопровождаются зудом, жжением или необычным запахом влагалища, вероятно, основной проблемы нет.
Но в других случаях белые выделения из влагалища могут быть признаком инфекции.
 Если выделения комковатые и похожи на творог, это может быть связано с дрожжевой инфекцией.
Если выделения комковатые и похожи на творог, это может быть связано с дрожжевой инфекцией.Молочница также может вызывать зуд и жжение во влагалище. Это происходит из-за чрезмерного роста типа грибка под названием Candida.
Жидкие белые выделения из влагалища с сильным рыбным запахом могут указывать на бактериальный вагиноз (БВ). БВ является наиболее распространенной вагинальной инфекцией у женщин в возрасте от 15 до 44 лет. Другие симптомы могут включать жжение при мочеиспускании и зуд во влагалище.
Желтые
Желтые выделения могут указывать или не указывать на инфекцию. Если выделения бледно-желтого цвета, без запаха и не сопровождаются другими симптомами, это может не вызывать беспокойства.
В других случаях желтые выделения могут быть признаком инфекции, передающейся половым путем (ИППП), или бактериальной инфекции.
Причины желтых выделений включают:
- Трихомониаз, который также может вызывать зуд, боль при мочеиспускании и неприятный запах.

- Хламидиоз, который часто не имеет симптомов.
Прозрачные
Прозрачные выделения из влагалища обычно являются нормальными. Однако количество может варьироваться в течение ежемесячного менструального цикла женщины и между отдельными людьми.
Например, прозрачные выделения могут быть тягучими и иметь консистенцию яичного белка во время овуляции.
Нормальные выделения из влагалища не нужно предотвращать. Тем не менее, соблюдение следующих мер предосторожности иногда может предотвратить аномальные выделения:
- Избегайте спринцеваний, которые могут уничтожить полезные бактерии, помогающие предотвратить вагинальные инфекции.
- Носите нижнее белье из хлопка, которое впитывает влагу и может предотвратить дрожжевую инфекцию.
- Практикуйте безопасный секс, пользуйтесь презервативом, ограничивайте количество сексуальных партнеров и регулярно проходите тестирование на ИППП.
- Используйте мыло, тампоны и прокладки без запаха.
 Ароматизированные или сильнодействующие продукты могут нарушить естественный баланс бактерий во влагалище, что может увеличить риск инфекции.
Ароматизированные или сильнодействующие продукты могут нарушить естественный баланс бактерий во влагалище, что может увеличить риск инфекции.
Поделиться на PinterestНенормальные выделения могут быть признаком инфекции и могут потребовать медицинской помощи.
Выделения из влагалища часто не вызывают беспокойства, но бывают случаи, когда изменения в выделениях могут указывать на наличие проблемы.
Различные типы инфекций могут иметь схожие симптомы, но лечатся по-разному. Необходимо обратиться к врачу в случае появления любого из следующих симптомов:
- выделения зеленого, желтого или серого цвета
- зуд или жжение во влагалище
- пенистые, пенистые или похожие на творог выделения
- рыбный или неприятный запах
- тазовые боли
и их сексуальная история.
Лечение основной причины аномальных выделений из влагалища будет различным и может включать антибиотики или противогрибковые препараты.
Выделения из влагалища часто нормальны, но бывают случаи, когда цвет, количество или консистенция выделений могут указывать на проблему.


 Чаще всего используются цефалоспорины, аминопенициллины (их можно применять при грудном вскармливании) в сочетании с метронидазолом. В более серьезных ситуациях предпочтение отдается группе линкозамиды, карбапенемы и другие.
Чаще всего используются цефалоспорины, аминопенициллины (их можно применять при грудном вскармливании) в сочетании с метронидазолом. В более серьезных ситуациях предпочтение отдается группе линкозамиды, карбапенемы и другие.
 Лечение также антибактериальное, с применением антибиотиков широкого спектра воздействия. Если инфицирование произошло на поздних сроках вынашивания, может наблюдаться родовая ранняя деятельность – ребенок появляется раньше срока.
Лечение также антибактериальное, с применением антибиотиков широкого спектра воздействия. Если инфицирование произошло на поздних сроках вынашивания, может наблюдаться родовая ранняя деятельность – ребенок появляется раньше срока.