Боли живота при беременности: Боли внизу живота при беременности
Содержание
Боли внизу живота при беременности
*Статья не носит медицинский характер, приведенная в ней информация требует консультации лечащего врача
Боли в животе могут возникнуть у любого человека. Вот только когда живот болит у беременной женщины ее реакция на это, может быть близкой к панике. Хотя болезненные ощущения в период беременности могут быть признаком не только патологии, но и ряда естественных (физиологических) причин.
Если появилась боль и кровянистые выделения необходимо срочное обращение к доктору. Возможные причины:
• Угроза самопроизвольного аборта до 22 недель и угроза преждевременных родов до 37 недель беременности. Спровоцировать выкидыш могут тяжелые физические нагрузки и длительные стрессовые ситуации. Без своевременного лечения беременность не сохранить.
• Внематочная или трубная беременность. Симптомы появляются, начиная от 5 недель беременности, такие как сильная схваткообразная боль обычно с одной стороны, кровянистые выделения, слабость, возможны обморочные состояния.
• Отслойка плаценты. Может быть частичной (если лечение начато своевременно возможно сохранение беременности) или полной (сохранение беременности невозможно требуется срочное родоразрешение).
Естественные (физиологические) причины боли не угрожают здоровью, поэтому не нуждаются в коррекции и лечении:
1. Изменение гормонального фона может вызвать появление болей. При этом характер боли бывает разной интенсивности, но кровянистых выделений быть не должно.
2. Рост матки может провоцировать появление тянущих, либо колющих болей, которые могут усиливаться при физических нагрузках и успокаиваться при отдыхе.
3. Изменение структуры хрящевой ткани костей таза, происходящее во время беременности, может сопровождаться не сильными давящими болями.
4. Когда плод уже подрос и срок беременности перешел средину. Возможна боль по причине шевеления плода, особенно это сильно чувствуется при ягодичном предлежании.
5. После 30 недели возможно появление тренировочных схваток. Отличие их от настоящих состоит в различной интенсивности и отсутствии периодичости. Также если принять теплый душ, то тренировочные схватки как правило исчезают.
6. Незадолго до родов боль может быть от давления увеличенной в размерах матки на тазовое дно.
Также боль внизу живота может не ни иметь ничего общего с беременностью. Болезненные ощущения могут быть спровоцированы:
• Кишечной непроходимостью.
• Воспалением органов брюшной полости (иррадиирующие боли).
• Отравлением.
• Воспалением органов мочеполовой системы и ряду других причин.
Чтобы уменьшить вероятность появления болей не акушерского характера следует соблюдать соблюдать режим дня, регулярно и правильно питаться, заниматься физическими нагрузками (посильные), соблюдать питьевой режим.
Что делать если болит живот при беременности?
23. 02.2022,
02.2022,
11:20
Изменено: 26.10.2022,
11:40
Все говорят периодом вынашивания младенца нужно наслаждаться, но чаще всего будущим мамам не удается поймать полный дзен и быть в потоке. Неприятные ощущения в это прекрасное время все же частое явление, то спину защемит, то в боку колет, а то живот начинает тянуть, болеть и ныть. Такие “приступы” выбивают женщин из колеи, и они начинают себя накручивать.
Pandaland решил внести ясность в этом вопросе и выяснил, почему в период интересного положения болит живот и что с этим делать.
Когда беременна болит живот на первом триместре
Боли и дискомфорт — два спутника беременной женщины, которые время от времени настигают ее в период вынашивания малыша.
В первом триместре интересного положения боли обычно приходятся на нижнюю часть живота. В большинстве случаев они не опасны и проходят со временем. Чтобы боль утихла, нужно отдохнуть и принять положение лежа на кровати.
В большинстве случаев они не опасны и проходят со временем. Чтобы боль утихла, нужно отдохнуть и принять положение лежа на кровати.
С самых первых дней интересного положения женский организм начинает подготовку к предстоящим, через “n-ое” количество времени, родам. Происходит гормональная перестройка. Главенствующие гормоны беременности начинают активно работать, тем самым меняя гормональный фон. Один из ведущих гормонов интересного положения прогестерон работает в поте лица, чтобы подготовить детородный орган и родовые пути к появлению маленького человека на свет. Из-за работы “трудяги” и расслабления тазового дна, будущая мама может почувствовать боли в нижней части живота тянущего характера. Обычно они настигают, если женщина делает резкие движения или подъемы.
Однако посетить врача все же стоит, ведь только квалифицированный специалист сможет выявить реальную причину болевых ощущений.
Колющие боли во время беременности
Помимо увеличения матки есть и другие причины болей и дискомфорта. Об этом рассказала гинеколог-эндокринолог, репродуктолог Светлана Лизунова в размещенном на Youtube-канале “Клиника Лейб Медик” видео.
Об этом рассказала гинеколог-эндокринолог, репродуктолог Светлана Лизунова в размещенном на Youtube-канале “Клиника Лейб Медик” видео.
“Самое начало беременности всегда связано с тем, что в организме происходят большие изменения и, в первую очередь, начинает расти матка”, — делится гинеколог.
Врач отмечает, что когда в детородном органе появляется плодное яйцо и усиливается кровоток, матка становится более рыхлая и увеличивается в размерах. Со слов доктора, этот детородный орган с помощью которого рождаются дети подвешена на специальных подвязках и окружена петлями кишечника.
Гинеколог подчеркивает, что если женщина ощущает колющие боли внизу живота, то это не связано с маткой и самой беременностью.
“Это связано с функцией кишечника, ведь матка растет. Петли кишечника вынуждены раздвигаться, поскольку им места становится меньше…. Кишечник так же как и матка находится под влиянием таких же гормонов, биологически активных веществ, то есть стенка кишечника тоже работает слабее (гипотонически).
У беременных женщин, у основной массы, в первом триместре беременности стул со склонностями к запору, а ведь кишечнику работать нужно”, — отмечает Светлана Лизунов.
По словам доктора, именно по этой причине появляются колющие боли спастического характера, но их не стоит бояться. Кстати, запоры могут привести к геморрою.
Читайте еще:
Геморрой при беременности — что делать?
Безопасное решение запора у беременных и детей
Также к списку болей, которые не должны волновать беременную девушку, относятся боли тянущего характера, вызванные частым мочеиспусканием. Как отмечает гинеколог, в период беременности мочеиспускания очень частые и детородный орган может реагировать на опорожнение мочевого пузыря, провоцируя у девушки в положении тянущие боли. Светлана Лизунова заявляет, что они не должны вызывать чувство страха у женщин.
А вот, если беременная девушка, находящаяся на первом триместре беременности, ощутила схваткообразные боли, то стоит все-таки обратиться за консультацией к врачу или даже вызвать неотложную помощь.
“Схваткообразные боли внизу живота, которые появились достаточно резко и сопровождаются кровянистыми выделениями, особенно яркие — вот это то, чего нужно боятся при беременности. Здесь нужно сразу обратиться к врачу или вызвать скорую помощь для того, чтобы понять, как лечить и сохранять беременность”, — говорит гинеколог.
Боль как при месячных во время беременности
Боль в период вынашивания младенца, напоминающая месячные, может быть вариантом нормы, если она связана с сокращением матки. Стоит понимать, что матка — непарный гладкомышечный полый орган. Небольшие мышечные сокращения, приводящие к тонусу, могут быть в период вынашивания младенца. При этом такие ощущения не должны вызывать сильную боль. Чаще всего болевой синдром приводит к небольшому дискомфорту тянущего характера. Он не произвольна и проходит сама собой.
Небольшие мышечные сокращения, приводящие к тонусу, могут быть в период вынашивания младенца. При этом такие ощущения не должны вызывать сильную боль. Чаще всего болевой синдром приводит к небольшому дискомфорту тянущего характера. Он не произвольна и проходит сама собой.
Однако если боли сильные и только нарастают, вы не можете ни повернуться, ни ходить, то стоит незамедлительно записаться на консультацию к доктору.
Болит низ живота при беременности 3 триместр
На последнем триместре интересного положения возможно усиление болевого синдрома в области живота. Связано это опять-таки с детородным органом. Матка продолжает увеличиваться, и ее рост воздействует на другие органы.
“Когда матка растет, увеличиваясь в размерах, она начинает анатомически менять все взаимоотношения со своими соседями”, — подчеркивает Светлана Лизунова.
Если у женщины кроме болей присутствует еще и повышенное артериальное давление, а по результатам анализов в моче обнаружен белок, то это может говорить о наличии серьезного осложнения беременности под названием преэклампсия. Последствия преэклампсии могут быть плачевными. Эта патология очень коварная и может привести к смерти как матери, так и ребенка. При таком осложнении требуется наблюдение врачей.
Последствия преэклампсии могут быть плачевными. Эта патология очень коварная и может привести к смерти как матери, так и ребенка. При таком осложнении требуется наблюдение врачей.
Читайте еще: Что такое преэклампсия у беременных?
Вторая опасность, которая может произойти на третьем триместре беременности, отслойка детского места (плаценты). Кроме тянущего болевого синдрома у женщины начинается кровотечение. В таком случае нельзя медлить, нужно срочно звонить в скорую помощь.
Боль вверху живота при беременности
Если при беременности болит вверху живота, то виновницей тому снова является увеличенная матка. Обычно на болевые ощущения в верхней части живота жалуются на поздних сроках вынашивания младенца. Как уже было сказано, матка в период интересного положения постоянно растет и к третьему триместру она уже затрагивает все органы брюшной полости. Детородный орган “двигает” печень, желчный пузырь, желудок и поджелудочную железу.
Почему болит живот после еды во время беременности?
Причины болей живота после принятия пищи могут быть вызваны:
Во время вынашивания младенца желательно придерживаться сбалансированного (правильного) питания. Жареное, жирное, острое и сладкое лучше на время убрать в сторону или сократить количество потребления таких продуктов.
И опять повторимся, что живот может болеть из-за измененной работы верхних органов брюшной полости. По мере роста младенца увеличивается матка, которая давит и двигает окружающие ее сверху органы.
Почему еще может болеть живот при беременности?
Помимо гинекологических причин есть еще и другие:
-
Цистит;
Читайте еще: Цистит при беременности: симптомы и лечение
Что делать если болит живот при беременности?
Первое, что нужно сделать — понять, какая боль беспокоит. Если она не сильно вас тревожит, проходит в состоянии покоя, то все в пределах нормы. Алгоритм действий, в таких случаях, следующий:
Если она не сильно вас тревожит, проходит в состоянии покоя, то все в пределах нормы. Алгоритм действий, в таких случаях, следующий:
-
Принимаем положение лежа;
-
Стараемся расслабиться и немного перевести дух;
-
Вспоминаем, что кушали и когда ходили в туалет по-большому;
-
После того как отдохнули, заглядываем в уборную и проверяем нижнее белье. Если нет никаких выделений, в том числе и кровянистых, то можно успокоиться.
Если же боли усиливаются, то стоит набрать номер неотложной помощи. Скорая помощь может потребоваться в следующих случаях:
-
Боль в животе + кровь из влагалища;
-
Схваткообразные приступы;
-
Вы перевели дух, полежали на кровати, а боль только набирает обороты.

В любом случае, если женщина ощущает боль в области живота, то лучше сходить к врачу. Доктор расспросит и осмотрит пациентку и уже вынесет свой вердикт. Лучше перестраховаться и чувствовать уверенность, что с вами и вашим ребенком все хорошо.
Берегите себя и легкой вам беременности!
Материал носит ознакомительный характер.
Фото: pexels.com
Нормальны ли боли в животе во время беременности?
По мере того, как ваш ребенок будет развиваться, а ваш живот будет увеличиваться с каждым днем, ваше тело начнет приспосабливаться к малышу, растущему внутри вас. Это дополнительное напряжение часто может привести к легким болям во время беременности, таким как боли в спине, и легкому дискомфорту в животе, например, при растяжении.
Если вы обеспокоены, позвоните акушерке или специалисту по сортировке, чтобы успокоиться. И, конечно же, если вы что-то думаете о своей беременности, не забывайте, что наша команда экспертов работает круглосуточно и без выходных.
Выявление болей в животе
Такие боли, как ощущение растяжения или сжатия вокруг живота, совершенно нормальны во время беременности. Обычно они не вызывают беспокойства, но иногда боль в животе или желудочные спазмы могут быть признаком чего-то более серьезного.
Здесь вы найдете информацию из надежных источников, в том числе nhs.uk, которая поможет вам определить причины боли в животе во время беременности, а также способы ее облегчения. Но если вас что-то беспокоит, не стесняйтесь обращаться в нашу службу поддержки, к акушерке, в службу сортировки или в местную больницу.
Распространенные причины болей в животе при беременности
Существует несколько безобидных причин дискомфорта в животе при беременности, поэтому вот все, что от них можно ожидать и как их облегчить:
Растущая матка
Чувство насыщения немного быстрее, чем обычно, вздутие живота или расстройство желудка, тошнота или спазмы в животе? Скорее всего, вы чувствуете последствия растущей матки. Это совершенно нормально, и этому можно помочь, если есть чаще, небольшими порциями, делать легкие физические упражнения, много отдыхать и ходить в туалет, как только позовет природа!
Это совершенно нормально, и этому можно помочь, если есть чаще, небольшими порциями, делать легкие физические упражнения, много отдыхать и ходить в туалет, как только позовет природа!
Боль в связках
По мере того, как ваша беременность прогрессирует, время от времени вы можете начать чувствовать неприятное ощущение растяжения в нижней части живота и в паху, особенно когда вы меняете положение. Одной из возможных причин этого является растяжение связок, соединяющих матку с областью паха, одна из которых называется круглой связкой. Обычно это проходит со временем, но если это причиняет вам сильную боль или у вас есть какие-либо опасения, рекомендуется поговорить с вашим лечащим врачом или акушеркой.
Запор и вздутие живота
Вы, наверное, знаете, что такое запор и вздутие живота. К сожалению, во время беременности все может ухудшиться — виной тому, как правило, гормональные изменения, которые замедляют весь пищеварительный процесс. Чтобы бороться с вздутием живота и запорами, попробуйте пить много воды, есть продукты, богатые клетчаткой, или поговорить со своим врачом или акушеркой о том, чтобы принять что-нибудь, чтобы восстановить подвижность.
Схватки Брэкстона-Хикса
По мере развития беременности у вас могут возникнуть сокращения матки, известные как схватки Брэкстона-Хикса. В отличие от обычных схваток, они, как правило, короткие и нерегулярные, и хотя они могут вызывать некоторый дискомфорт, они не должны быть болезненными. Они также не станут ближе друг к другу, как схватки. Если напряжение сохраняется и вы не можете определить, являются ли они схватками или нет, позвоните акушерке. Узнайте больше о схватках Брэкстона-Хикса.
Предупреждающие признаки серьезных проблем
Есть несколько симптомов, на которые следует обращать внимание, поскольку они могут вызывать больше беспокойства. Ниже мы рассмотрим все эти знаки и их значение. однако имейте в виду, что у вас могут быть не все перечисленные симптомы, поэтому, если вы когда-либо сомневаетесь, всегда лучше провериться.
Внематочная беременность
Симптомы:
- боль внизу живота, сосредоточенная с одной стороны
- вагинальное кровотечение или коричневые выделения
- боль в кончике плеча
- дискомфорт при походе в туалет
Если у вас есть какие-либо из перечисленных выше симптомов между 4 и 12 неделями, возможно, у вас внематочная беременность. Это означает, что яйцеклетка имплантировалась в маточную трубу или куда-то еще, кроме матки. В этом случае вам следует немедленно связаться с отделением неотложной помощи больницы или отделением ранней беременности.
Это означает, что яйцеклетка имплантировалась в маточную трубу или куда-то еще, кроме матки. В этом случае вам следует немедленно связаться с отделением неотложной помощи больницы или отделением ранней беременности.
Выкидыш
Симптомы:
- спазмы и боль в нижней части живота
- аномальное выделение жидкости из влагалища
- выделения тканей из влагалища
- Кровотечение
Выкидыш — общая проблема для всех только что забеременевших мам. Если вы испытываете судороги и/или вагинальное кровотечение, причиной может быть выкидыш, хотя могут быть и другие причины, по которым это может произойти. Очень важно немедленно связаться со своей акушеркой, отделением неотложной помощи больницы или отделением ранней беременности.
Преждевременные роды
Любые схватки, ощущаемые до 37 недель, должны оцениваться, даже если они очень нерегулярны.
Симптомы:
- регулярные болезненные схватки
- внезапный разрыв ваших вод
- «показ» (отхождение слизистой пробки из шейки матки и из влагалища) до обычного полного 37-недельного срока беременности.

Если у вас есть какие-либо из вышеперечисленных симптомов, вы должны позвонить в родильное отделение и немедленно явиться в родильное отделение. Ваша больница сможет оценить вас, и важно, чтобы вы попали под опеку профессионалов, которые знают, что они делают, как можно скорее.
Отслойка плаценты
Симптомы:
- боль в животе
- частые схватки, которые могут казаться непрерывными
- кровотечение из влагалища.
- болезненное ощущение над маткой
Плацента является источником кислорода и питательных веществ для вашего малыша и обычно остается прикрепленной к стенке матки до тех пор, пока вы не родите. Иногда она может отслоиться от матки слишком рано во время беременности, что называется отслойкой плаценты. Если вы испытываете вышеуказанные симптомы с кровотечением или даже без него, крайне важно, чтобы вас осмотрели в родильном отделении как можно скорее.
Преэклампсия
Симптомы:
- сильная изжога
- боль чуть ниже ребер
- сильная головная боль
- тошнота
- задержка жидкости
- рвота
- видеть мигающие огни или звездное видение
- отек стоп, лодыжек, лица и кистей — обычно после 20 недель беременности
Преэклампсия — это состояние, которое влияет на развитие плаценты во время беременности. Мамы, страдающие преэклампсией, могут испытывать вышеуказанные симптомы вместе с высоким кровяным давлением и белком в моче. Это состояние может быть вредным как для мамы, так и для ребенка, поэтому очень важно позвонить акушерке или в больницу, как только появится какой-либо из этих симптомов.
Мамы, страдающие преэклампсией, могут испытывать вышеуказанные симптомы вместе с высоким кровяным давлением и белком в моче. Это состояние может быть вредным как для мамы, так и для ребенка, поэтому очень важно позвонить акушерке или в больницу, как только появится какой-либо из этих симптомов.
Инфекция мочевыводящих путей
Симптомы:
- тупая боль в спине
- постоянная тупая боль в лобковой области
- мутная моча с неприятным запахом
- потребность в мочеиспускании чаще, чем обычно, или выделение небольшого количества мочи, обычно сопровождающееся дискомфортом
- Боль при мочеиспускании
Все это симптомы ИМП (инфекции мочевыводящих путей). Хотя обычно это не является неотложной ситуацией, ИМП более серьезны, когда вы беременны. Если не лечить, инфекции могут привести к осложнениям во время беременности, поэтому обязательно следите за своими симптомами. К счастью, ИМП легко поддаются лечению курсом антибиотиков. Если вы считаете, что можете страдать от ИМП, свяжитесь со своей акушеркой или врачом, который сможет подтвердить вашу правоту и предложить наиболее подходящее лечение.
Если вы считаете, что можете страдать от ИМП, свяжитесь со своей акушеркой или врачом, который сможет подтвердить вашу правоту и предложить наиболее подходящее лечение.
Резюме
Вы лучше всех знаете свое тело.
Дискомфорт во время беременности является обычным явлением, и часто не о чем беспокоиться. Но вы знаете свое тело лучше, чем кто-либо, поэтому, если вас беспокоят какие-либо боли, обязательно поговорите со своей акушеркой.
Вступайте в клуб
Готовы перестать беспокоиться о том, что думают другие люди, и поступать так, как считаете нужным? Мы предоставим вам необходимую поддержку, чтобы вы могли следовать своим инстинктам и получать от родителей максимум удовольствия:
*Отлучение от груди рекомендуется примерно в 6 месяцев. Пожалуйста, поговорите с врачом, прежде чем вводить твердую пищу.
Присоединяйтесь к клубу
Готовы перестать беспокоиться о том, что думают другие люди, и делать то, что вам кажется правильным? Мы предоставим вам поддержку, которая вам необходима, чтобы следовать своим инстинктам и получать максимум удовольствия от родительства:
Полезные электронные письма
Непредвзятая поддержка
Бесплатный план отлучения от груди*
Советы настоящих родителей
Присоединяйся сейчас
*Отлучение от груди рекомендуется примерно в 6 месяцев.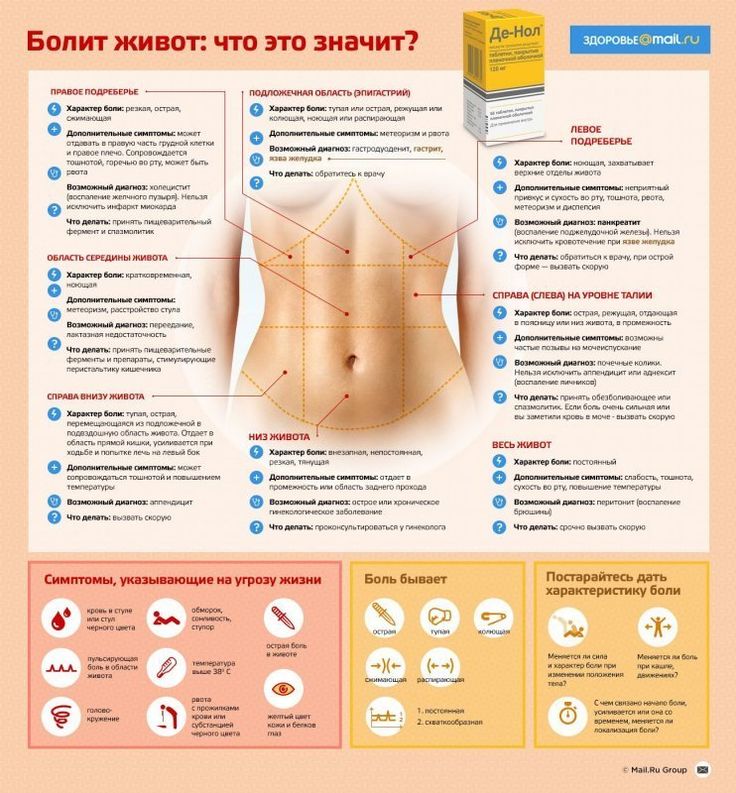 Пожалуйста, поговорите с врачом, прежде чем вводить твердую пищу.
Пожалуйста, поговорите с врачом, прежде чем вводить твердую пищу.
Еще о беременности
Беременная женщина с острым животом
Сесилия Фредвик Торкилдсен, Рагнар Кви Санде, Катрин Кириал, Мари Эйде Андерсен, Лив Сесилия Вестрхейм Томсен
Посмотреть все статьи
Сесилия Фредвик Торкилдсен
Электронная почта: [email protected]
Кафедра акушерства и гинекологии
Университетская больница Ставангера и
Центр биомаркеров рака
Университет Бергена
Сесилия Фредвик Торкилдсен, старший консультант и кандидат наук.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Рагнар Кви Санде
Кафедра акушерства и гинекологии
Университетская больница Ставангера и
Бергенский университет
Рагнар Кви Санде, доктор философии, доцент Бергенского университета.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Катрин Кириал
Алерис Ставангер
Катрин Кириал, специалист по акушерству и гинекологии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Mari Eide Andersen
Отделение акушерства и гинекологии
Университетская больница Ставангера
Мари Эйде Андерсен, регистратор по специальности акушерство и гинекология.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
Смотреть все статьи
Лив Сесилия Вестрейм Томсен
Центр биомаркеров рака
Бергенский университет
Лив Сесилия Вестрейм Томсен. Кандидат медицинских наук, научный сотрудник и специалист в области акушерства и гинекологии.
Автор заполнил форму ICMJE и заявляет об отсутствии конфликта интересов.
AbstractBACKGROUND
BACKGROUND
Острый живот во время беременности является сложной задачей. Представление симптомов и доступных диагностических инструментов направлено и осложнено беременностью. Представлена редкая причина острого живота при беременности, требующая немедленного вмешательства.
Представлена редкая причина острого живота при беременности, требующая немедленного вмешательства.
Клинический случай
Клинический случай
Первородящая женщина с 34-недельной неосложненной беременностью поступила с острыми болями в животе, отсутствием признаков родов или вагинального кровотечения, артериальным давлением 127/100, пульсом 90. Кардиотокография или УЗИ органов брюшной полости не выявили признаков дистресса плода, в то время как было обнаружено большое количество внутрибрюшной свободной жидкости. При клиническом обследовании выявлена свободная внутрибрюшная жидкость, что в сочетании с сильными болями послужило поводом для экстренного кесарева сечения по жизненным показаниям с удалением внутрибрюшной крови, немедленными родами и ручной компрессией аорты. Признаков отслойки плаценты или разрыва стенки матки не выявлено. Кровотечение, возникшее из-за самопроизвольного разрыва левой маточной вены, остановлено перевязкой сосуда. Несмотря на стабильную гемодинамику, предполагаемая кровопотеря женщины составила 4700 миллилитров. Ребенок оставался в течение десяти дней в отделении интенсивной терапии в связи с недоношенностью.
Ребенок оставался в течение десяти дней в отделении интенсивной терапии в связи с недоношенностью.
ИНТЕРПРЕТАЦИЯ
ИНТЕРПРЕТАЦИЯ
Всего было опубликовано 100 сообщений о случаях острого спонтанного гемоперитонеума во время беременности. Лежащая в основе патофизиология не определена, но возможные факторы риска включают отсутствие родов, эндометриоз, вызывающий внематочное кровотечение, и варикозное расширение вен. Состояние требует немедленного вмешательства, так как показатели заболеваемости и смертности матери и плода высоки.
Статья
Боль в животе часто встречается при беременности и может быть вызвана чем угодно: от физиологических изменений до опасного для жизни заболевания. Неакушерские состояния могут быть сложными для диагностики из-за атипичных симптомов, а также тенденции приписывать любые изменения беременности. Также должны быть веские клинические показания для диагностической визуализации, которая может оказаться вредной для плода.
Рисунок 1 Гинекологические диагнозы, которые следует учитывать при остром животе у беременных. Оценка риска будет зависеть от гестационного возраста, клинических и биохимических результатов.
Оценка риска будет зависеть от гестационного возраста, клинических и биохимических результатов.
Первобеременная поступила в родильное отделение на 34 неделе беременности с нетравматическим острым животом. Раньше она была здорова и не принимала никаких лекарств. Беременность протекала в основном без осложнений, но женщина была обследована четырьмя неделями ранее из-за болей в животе, и у нее был диагностирован легкий гидронефроз правой почки. Парамедики уведомили родильное отделение о том, что женщина прибудет в угрожающем жизни состоянии; этот звонок был сделан на основании ее сильной боли. Конечности женщины были холодными и липкими, у нее была легкая тахикардия (105 ударов в минуту) и высокая частота дыхания (40 ударов в минуту), но в остальном показатели жизнедеятельности были нормальными. Скорая помощь прибыла в больницу через 45 минут после начала боли. Акушерка перевела пациентку в родильный зал, вызвала дежурного врача и осмотрела женщину. Признаков схваток, латентных родов или вагинального кровотечения не было. Измерение основных показателей жизнедеятельности по прибытии показало, что у нее не было лихорадки с артериальным давлением 127/100 мм рт.ст. и частотой сердечных сокращений 90 ударов/мин. Ее частота дыхания не измерялась по прибытии, и образец мочи не брался, но в ее дородовой карте здоровья было указано, что образец мочи несколькими днями ранее был нормальным. Кардиотокография (КТГ) показала нормальную частоту сердечных сокращений плода, а предварительное УЗИ органов брюшной полости показало живой плод с нормальными спонтанными движениями. Плацента также выглядела нормальной на УЗИ, без признаков ретроплацентарной гематомы.
Измерение основных показателей жизнедеятельности по прибытии показало, что у нее не было лихорадки с артериальным давлением 127/100 мм рт.ст. и частотой сердечных сокращений 90 ударов/мин. Ее частота дыхания не измерялась по прибытии, и образец мочи не брался, но в ее дородовой карте здоровья было указано, что образец мочи несколькими днями ранее был нормальным. Кардиотокография (КТГ) показала нормальную частоту сердечных сокращений плода, а предварительное УЗИ органов брюшной полости показало живой плод с нормальными спонтанными движениями. Плацента также выглядела нормальной на УЗИ, без признаков ретроплацентарной гематомы.
Сначала были исключены схватки и латентные роды, которые всегда следует рассматривать как потенциальные причины болей в животе у беременных. У беременных женщин, которые испытывают сильную боль в животе без родов, следует учитывать потенциально серьезные осложнения, связанные с беременностью, такие как преэклампсия, отслойка плаценты и разрыв матки. Преэклампсия (артериальное давление ≥ 140/90 мм рт. ст. по крайней мере еще с одним новым признаком повреждения материнских органов/плаценты после 20 недели гестации) встречается в 2–3 % беременностей в Норвегии (1). Факторы риска преэклампсии включают ранее существовавшее заболевание почек или высокий индекс массы тела, диабет, артериальную гипертензию, возраст матери старше 40 лет и первородство (2). Отслойка плаценты — полное или частичное отделение плаценты до рождения ребенка — встречается с частотой 0,3 % (1, 2). Факторы риска отслойки плаценты включают эссенциальную гипертензию, низкий индекс массы тела, внутриутробную гибель плода в анамнезе, курение, употребление каннабиса или кокаина, а также возраст матери < 20 лет или > 40 лет (3, 4). Боли, вызванные отслойкой плаценты, часто сопровождаются обильными вагинальными кровотечениями. Разрыв матки является редким диагнозом у женщин, у которых ранее не было хирургических вмешательств на матке, и частота таких женщин составляет 0,005–0,02 % (2, 5). Однако риск увеличивается после операций на стенке матки: после одного предшествующего кесарева сечения риск разрыва составляет 0,2–1 %, а после двух и более кесаревых сечений риск возрастает до 2 %.
ст. по крайней мере еще с одним новым признаком повреждения материнских органов/плаценты после 20 недели гестации) встречается в 2–3 % беременностей в Норвегии (1). Факторы риска преэклампсии включают ранее существовавшее заболевание почек или высокий индекс массы тела, диабет, артериальную гипертензию, возраст матери старше 40 лет и первородство (2). Отслойка плаценты — полное или частичное отделение плаценты до рождения ребенка — встречается с частотой 0,3 % (1, 2). Факторы риска отслойки плаценты включают эссенциальную гипертензию, низкий индекс массы тела, внутриутробную гибель плода в анамнезе, курение, употребление каннабиса или кокаина, а также возраст матери < 20 лет или > 40 лет (3, 4). Боли, вызванные отслойкой плаценты, часто сопровождаются обильными вагинальными кровотечениями. Разрыв матки является редким диагнозом у женщин, у которых ранее не было хирургических вмешательств на матке, и частота таких женщин составляет 0,005–0,02 % (2, 5). Однако риск увеличивается после операций на стенке матки: после одного предшествующего кесарева сечения риск разрыва составляет 0,2–1 %, а после двух и более кесаревых сечений риск возрастает до 2 %. Вот почему кесарево сечение рекомендуется женщинам с двумя предшествующими кесаревыми сечениями.
Вот почему кесарево сечение рекомендуется женщинам с двумя предшествующими кесаревыми сечениями.
У нашей пациентки не было в анамнезе абдоминальной хирургии и других факторов риска отслойки плаценты. Плод остался нетронутым, что необычно как для отслойки плаценты, так и для разрыва матки. Всегда следует учитывать возможность несколько атипичного начала тяжелой преэклампсии, и по прибытии у женщины действительно была легкая гипертензия. Дальнейшее наблюдение с повторными измерениями и анализами крови необходимо для исключения HELLP (органной недостаточности, связанной с преэклампсией, которая проявляется гемолизом, повышением активности печеночных ферментов и низким количеством тромбоцитов). Перекрут яичника — еще одно серьезное и острое гинекологическое заболевание, которое следует учитывать в случаях острого живота, но рост матки в дальнейшем во время беременности помогает защитить от перекрута, давая яичникам меньше места для вращения вокруг своей оси. У нашего пациента отсутствовали боли в спине и макроскопическая гематурия, что делало патологию мочевыводящих путей менее вероятной. Лихорадка отсутствовала, боль имела острое начало и не сопровождалась тошнотой или рвотой. Это свидетельствует против острого хирургического живота, хотя нельзя исключать кишечную непроходимость, аппендицит и пневмоперитонеум.
Лихорадка отсутствовала, боль имела острое начало и не сопровождалась тошнотой или рвотой. Это свидетельствует против острого хирургического живота, хотя нельзя исключать кишечную непроходимость, аппендицит и пневмоперитонеум.
Трансабдоминальное УЗИ выявило обильное внематочное свободное жидкость. В правом нижнем квадранте наблюдался жидкостный карман диаметром 7 см. Пациент появился с сильной болью, живот был перитонитным с болезненностью и рикошетной болезненностью во всех квадрантах. И отслойка плаценты, и разрыв матки являются клиническими диагнозами, которые нельзя исключить с помощью УЗИ. Пациентка оставалась гемодинамически стабильной с артериальным давлением 111/54 мм рт. ст., SpO 2 100 % и частотой сердечных сокращений 105 уд/мин, а плод не пострадал. Результаты анализов и клинические признаки соответствовали внутрибрюшному кровотечению, и дежурный гинеколог быстро принял решение о родоразрешении путем кесарева сечения в сочетании с одновременной диагностической лапаротомией. Операция должна была начаться в течение 20 минут. Поскольку женщина не прибыла из-за аварии и неотложной помощи, образцы крови были запрошены примерно через 20 минут после ее прибытия, и результаты не были доступны до начала операции.
Операция должна была начаться в течение 20 минут. Поскольку женщина не прибыла из-за аварии и неотложной помощи, образцы крови были запрошены примерно через 20 минут после ее прибытия, и результаты не были доступны до начала операции.
Важно отметить, что беременность может маскировать сильное кровотечение объемом до 1200–1500 мл, поскольку беременные женщины часто молоды, не имеют сопутствующих заболеваний и поэтому хорошо компенсируют кровопотерю, а сама беременность вызывает физиологическую гиперволемию. Таким образом, артериальное давление и частота сердечных сокращений могут быть в пределах нормы до тех пор, пока женщина не потеряет более 1,5 литров крови, а ее матка и физиологически вздутый живот могут скрывать признаки перитонита и вздутия, вызванного внутрибрюшной жидкостью. Было решено выполнять кесарево сечение под общей, а не спинальной анестезией, в связи с быстрым началом действия общей анестезии, с возможностью более длительного времени операции, чем при спинальной анестезии, а также потому, что это позволит больше контролировать и лечить пациентку. легко в случае большой кровопотери.
легко в случае большой кровопотери.
Женщина и ее супруг постоянно были в курсе ситуации. По прибытии в операционную ее гемодинамика все еще была стабильной, а само кесарево сечение началось через шесть минут. При вскрытии брюшины видно большое количество крови и многочисленные тромбы. Матка вскрыта по стандартной методике поперечным разрезом в нижнем маточном сегменте, излились прозрачные околоплодные воды. Ребенок родился через две минуты после начала процедуры с оценкой по шкале Апгар 1–5–7 и весом 29.70 г. Регистрировали только результаты венозной крови из пуповины, которые показали рН 7,02 и дефицит оснований 11,58 ммоль/л. Острое гипоксическое событие определяется как рН <7,0 с дефицитом оснований> 12 и оценкой по шкале Апгар < 5 через 5 минут с признаками умеренной/тяжелой энцефалопатии. Младенец не соответствовал этим критериям. Ребенок находился на ИВЛ в течение 4–5 минут и через 2–3 минуты дышал спонтанно. Нормальная частота сердечных сокращений> 100 наблюдалась через 1 минуту. Рентген грудной клетки показал плотные белые легкие и неонатальный респираторный дистресс-синдром. Были взяты дополнительные образцы крови, которые показали pH 7,21, pCO 9.0272 2 6,7, избыток основания -7, лактат 6,4. Признаков отслойки плаценты не было. При осмотре передней и задней стенки матки признаков разрыва не выявлено.
Рентген грудной клетки показал плотные белые легкие и неонатальный респираторный дистресс-синдром. Были взяты дополнительные образцы крови, которые показали pH 7,21, pCO 9.0272 2 6,7, избыток основания -7, лактат 6,4. Признаков отслойки плаценты не было. При осмотре передней и задней стенки матки признаков разрыва не выявлено.
В брюшной полости обнаружен большой объем крови; впоследствии было подсчитано, что перед родами присутствовало около 2,5 литров крови и сгустков. Сразу же после вскрытия брюшины, во время извлечения ребенка из матки и перерезания пуповины, хирурги начали мануальную компрессию аорты и вызвали подкрепление в виде дежурного специалиста по акушерству и гинекологии, а также гастроэнтеролог и сосудистый хирург. В дополнение к первоначальному поперечному разрезу необходимо было сделать продольный разрез брюшной стенки, чтобы обеспечить адекватный обзор операционного поля. Быстро прибыл сосудистый хирург и пережал левую общую подвздошную артерию. Таз был тампонирован, и верхняя часть живота осмотрена без выявления источника кровотечения. Ослаблен сосудистый зажим, выявлено повреждение левой маточной вены на уровне шейки матки. Удовлетворительный гемостаз достигается перевязкой сосудов. У больного наблюдалось кратковременное и незначительное падение артериального давления до 90/60 мм рт.ст. в период между вскрытием брюшины и пережатием аорты, но в остальном гемодинамически стабильным с постоянным артериальным давлением 100/60 мм рт.ст. Из-за сильной кровопотери она получила 1500 мл концентрата эритроцитов (SAG), 800 мл Octaplas и 375 мл концентрата тромбоцитов. Предполагаемая общая кровопотеря составила приблизительно 4700 мл.
Ослаблен сосудистый зажим, выявлено повреждение левой маточной вены на уровне шейки матки. Удовлетворительный гемостаз достигается перевязкой сосудов. У больного наблюдалось кратковременное и незначительное падение артериального давления до 90/60 мм рт.ст. в период между вскрытием брюшины и пережатием аорты, но в остальном гемодинамически стабильным с постоянным артериальным давлением 100/60 мм рт.ст. Из-за сильной кровопотери она получила 1500 мл концентрата эритроцитов (SAG), 800 мл Octaplas и 375 мл концентрата тромбоцитов. Предполагаемая общая кровопотеря составила приблизительно 4700 мл.
Через 48 часов после операции больной переведен из реанимации в стандартную палату, но в тот же день переведен в реанимацию с болями в животе и паралитической кишечной непроходимостью. Она вернулась в палату через 24 часа после того, как новая клиническая оценка не выявила признаков нового внутрибрюшного кровотечения, а эпидуральное обезболивание оказалось эффективным. Через 13 дней она смогла вернуться домой в добром здравии без необходимости дальнейшего хирургического вмешательства. Младенец первоначально получил неонатальную респираторную поддержку с постоянным положительным давлением в дыхательных путях, но был выписан из отделения интенсивной терапии новорожденных через десять дней без необходимости последующего наблюдения.
Младенец первоначально получил неонатальную респираторную поддержку с постоянным положительным давлением в дыхательных путях, но был выписан из отделения интенсивной терапии новорожденных через десять дней без необходимости последующего наблюдения.
Обсуждение
Обсуждение
Было решено рожать немедленно, так как нельзя было исключить разрыв матки и отслойку плаценты. Это клинические диагнозы высокой степени тяжести, требующие экстренного вмешательства. Срок гестации плода превышал 34 недели, что сделало решение о родоразрешении более простым с точки зрения жизнеспособности и зрелости плода. Кроме того, размер матки на 34 неделе означает, что роды будут необходимы перед любой другой абдоминальной операцией. Если событие произошло ранее во время беременности, и было возможно получить достаточный внутрибрюшной статус без родов, то продолжение беременности могло бы быть вариантом. Этот сценарий был описан Ginsburg et al. у женщины на 26 неделе беременности (6). Их пациентка перенесла лапаротомию по жизненным показаниям с перевязкой маточной вены, а позже родила через естественные родовые пути в срок ребенка с нормальным весом при рождении.
Если боль в животе возникает в связи с серьезной травмой или несчастным случаем, беременные женщины должны быть обследованы в условиях неотложной помощи так же, как и другие группы пациентов, но медицинские работники должны дополнительно учитывать возможность серьезных осложнений, таких как травма плода, повреждение плода и матери. переливание, преждевременные роды, преждевременный разрыв плодных оболочек, разрыв матки и отслойка плаценты. В таких случаях любая необходимая диагностическая визуализация должна выполняться по тем же показаниям, что и у небеременных женщин. Перитонеальный лаваж также может быть выполнен, но рекомендуется использовать открытую технику и ограничить процедуру верхней частью живота. Важно знать, что у беременных женщин в конце беременности развивается физиологический респираторный алкалоз и что уровень D-димера в крови может быть несколько повышен (0,13–1,7 мкг/мл в третьем триместре), а количество тромбоцитов несколько снижено. (146–429× 10 9 /л), по сравнению с небеременными женщинами (7).
Нашему пациенту сделали первичный поперечный разрез брюшной полости. Если бы патогенез был известен заранее, пациенту вместо этого мог бы помочь первичный продольный разрез, тем самым избегая Т-образного разреза, связанного с более плохим заживлением раны и большими рубцами. Мы считали, что разрыв матки был наиболее вероятным диагнозом, и в таких случаях поперечный разрез обычно обеспечивает доступ к брюшной полости, необходимый для эффективного хирургического вмешательства. Однако продольный разрез гораздо более удобен для осмотра верхней части живота, а также облегчает выполнение эффективной компрессии аорты.
У ребенка была низкая оценка по шкале Апгар и сниженный кровоток в пупочной вене, но он не соответствовал критериям острой гипоксии. Низкая оценка по шкале Апгар, вероятно, была результатом нескольких факторов, но, вероятно, гиповолемия матери способствовала кратковременной плацентарной недостаточности. КТГ плода была нормальной до перевода матери в операционную, хотя качество сигнала было несколько плохим.
Острый спонтанный гемоперитонеум у беременных
Острый спонтанный гемоперитонеум у беременных
Острый спонтанный гемоперитонеум при беременности — редкое заболевание, впервые описанное в 1778 году. С тех пор было опубликовано около 100 сообщений о случаях заболевания. Это состояние часто бывает трудно диагностировать, и может быть сложно определить точное местонахождение очага кровотечения. До 1950 г. диагноз обычно ставили на основании вскрытия, а в 1950 г. смертность составляла около 49 % (8). Состояние обычно начинается с острой боли и гиповолемического шока при отсутствии идентифицированного очага кровотечения (9).). Диагноз редко ставится до лапаротомии, при этом состояние обычно ошибочно интерпретируется до операции как отслойка плаценты. Обзор отчетов о случаях заболевания показал, что 50 % диагнозов приходится на первородящих (10). В 75 % случаев разрыв происходит в широкой связке матки. Гематома может также расслаиваться в забрюшинное пространство и тем самым давать несколько иную клиническую картину с более диффузными симптомами, часто с болью в спине. Описан также разрыв яичниковой вены. Гинзбург и др. обнаружили, что 61% случаев спонтанных кровотечений происходят антенатально, 19% во время родов и 21 % после родов.
Описан также разрыв яичниковой вены. Гинзбург и др. обнаружили, что 61% случаев спонтанных кровотечений происходят антенатально, 19% во время родов и 21 % после родов.
Патогенез не ясен. Гипотеза Ходжкинсона и Кристенсена 1950-х годов состоит в том, что физиологическое увеличение притока крови к матке и яичникам приводит к расширению венозного сплетения, предрасполагая вены к спонтанному разрыву. Исследования кровообращения показали, что венозное давление в бедренной вене увеличивается в 2–3 раза во время беременности, а опыты на животных показали, что это изменение лишь частично связано с давлением, оказываемым на вены растущей маткой. В яичниковых и маточных венах также отсутствуют венозные клапаны, что делает их более уязвимыми к изменениям давления. Внезапное изменение внутривенного давления было описано как возможный причинный механизм. Затем кровотечение может быть вызвано механизмами, повышающими внутрибрюшное давление, такими как повышенные физиологические потребности во время беременности, а также кашель, дефекация, половой акт и второй период родов (9). ).
).
У всех здоровых беременных женщин развивается обильное венозное сплетение вокруг матки, но, тем не менее, острые кровотечения случаются очень редко, что предполагает наличие других причинных механизмов. Сила тяжести и размер матки способствуют увеличению венозного застоя в течение беременности. Гормональные изменения во время беременности также влияют на венозную систему независимо от размера матки (11), как и увеличение объема плазмы (12). Повышение уровня прогестерона приводит к расслаблению гладкомышечных клеток, окружающих вены, в то время как повышение уровня эстрогена способствует расслаблению коллагеновых волокон. Это снижение тонуса сосудов приводит к вазодилатации. В сочетании с увеличением венозной емкости это приводит к недостаточности клапанов, которые не закрываются полностью, что способствует венозному застою и повышенному риску варикозного расширения вен и тромбоза. Увеличение эстрогенов влияет на артериальную стенку, а также на синтез простагландинов и оксида азота; последний также является мощным сосудорасширяющим средством (13).
В нескольких исследованиях была предложена связь между острым спонтанным гемоперитонеумом во время беременности и эндометриозом (10). Эндометриоз представляет собой разрастание ткани эндометрия вне матки, обычно на брюшине брюшной полости и таза, а также на яичниках и фаллопиевых трубах. Состояние связано с хронической болью и бесплодием. Больные эндометриозом часто обнаруживают, что во время беременности их состояние улучшается; однако это состояние также приводит к хроническому воспалительному состоянию в брюшной полости, что делает кровеносные сосуды более хрупкими и, следовательно, более склонными к разрыву. Повреждения также делают ткани менее эластичными, а сосуды более уязвимыми для растяжения по мере роста матки. Кроме того, существующие имплантаты эндометрия будут стимулироваться эндогенным прогестероном во время беременности, что приведет к образованию децидуальной ткани, которая богато васкуляризирована и несет независимый риск спонтанного кровотечения (14-16). Децидуальная оболочка — это термин, используемый для описания ткани, которая образуется во время беременности слизистой оболочкой матки и материнской плацентарной тканью. Острые спонтанные кровотечения из сосудов матки могут возникать во время беременности и после родов, но чаще всего в третьем триместре (16).
Острые спонтанные кровотечения из сосудов матки могут возникать во время беременности и после родов, но чаще всего в третьем триместре (16).
Кровотечение из децидуальной ткани впервые было описано как причина смерти беременной женщины в 1957 г. (17). Обзор отчетов о вскрытии за период с 1929 по 2006 год выявил две смерти матерей, три смерти плода и две смерти новорожденных среди десяти выявленных случаев (15). Материнская смертность при этом редком заболевании значительно снизилась с 1950-х годов, но внутриутробная смертность остается на уровне 31 % (6).
У нашей пациентки не было анамнестических или клинических признаков эндометриоза. Таким образом, мы заключаем, что вена разорвалась спонтанно при отсутствии четко определенной причины.
У пациентки впоследствии была еще одна беременность с родами посредством неосложненного планового кесарева сечения на 39-й неделе. Младенец родился здоровым с нормальной массой тела при рождении для гестационного возраста.
Пациент и отец ребенка дали согласие на публикацию данной статьи.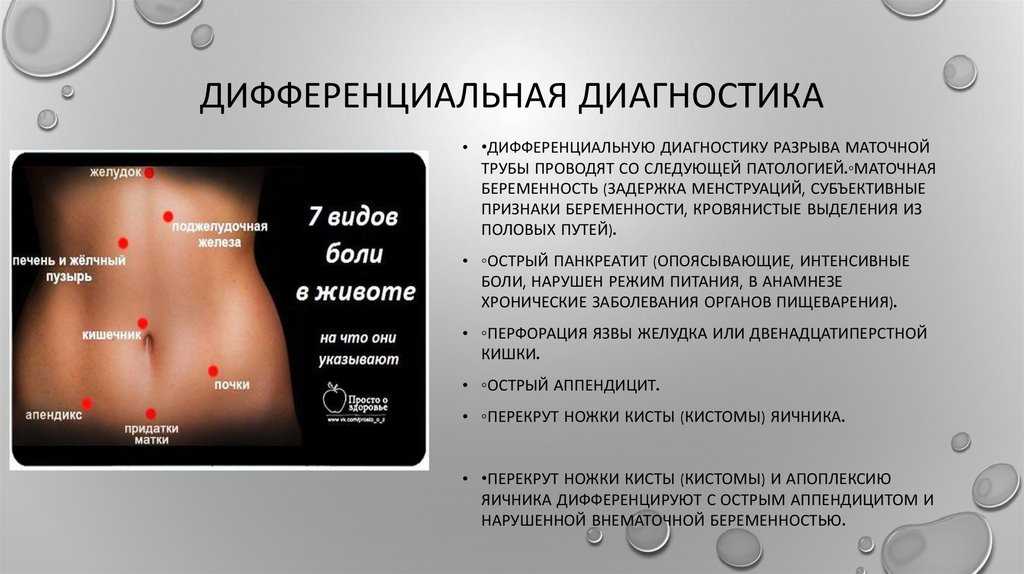 Статья прошла рецензирование.
Статья прошла рецензирование.
Литература
1.
Folkehelseinstituttet. Ознакомиться с statistikkbanker der du kan Lage Egne Tabeller и диаграммой. https://statistikk.fhi.no/mfr/ По состоянию на 28 июня 2020 г.
2.
Норск гинеколог фореннинг. Veileder i fødselshjelp. https://www.legeforeningen.no/foreningsledd/fagmed/norsk-gynekologiskforening/veiledere/veileder-i-fodselshjelp/ По состоянию на 28 июня 2020 г.
3.
Ananth CV, Keyes KM, Hamilton A et al. Международное сравнение показателей отслойки плаценты: когортный анализ возраст-период. ПЛоС Один 2015; 10. doi: 10.1371/journal.pone.0125246. [PubMed][CrossRef]
4.
Уильямс М.А., Либерман Э., Миттендорф Р. и др. Факторы риска отслойки плаценты. Am J Epidemiol 1991; 134: 965–72. [PubMed][CrossRef]
5.
Аль-Зирки И., Стрей-Педерсен Б., Форсен Л. и др.
 Разрыв матки после предыдущего кесарева сечения. БЖОГ 2010; 117: 809–20. [PubMed][CrossRef]
Разрыв матки после предыдущего кесарева сечения. БЖОГ 2010; 117: 809–20. [PubMed][CrossRef]6.
Гинзбург К.А., Вальдес С., Шнидер Г. Спонтанный разрыв маточно-яичниковых сосудов во время беременности: три клинических случая и обзор литературы. Акушерство Гинекол 1987; 69: 474–6. [PubMed]
7.
Контрольные значения во время беременности. 2020. Контрольные значения во время беременности. http://perinatology.com/Reference/Reference%20Ranges/D-Dimer.htm По состоянию на 10.11.2020.
8.
Hodgkinson CP, Christensen RC. Кровотечения из разорванных маточно-яичниковых вен при беременности; отчет о 3 случаях и обзор литературы. Am J Obstet Gynecol 1950; 59: 1112–117. [PubMed][CrossRef]
9.
Уильямсон Х., Индусекхар Р., Кларк А. и др. Спонтанный тяжелый гемоперитонеум в третьем триместре, приведший к внутриутробной смерти: клинический случай. Представитель по делу Obstet Gynecol 2011; 2011: 173097.
 [PubMed][CrossRef]
[PubMed][CrossRef]10.
Rafi J, Mahindrakar G, Mukhopadhyay D. Узел эндометриоза, вызывающий спонтанный гемоперитонеум во время беременности: отчет о клиническом случае и обзор литературы. Кейс Rep Obstet Gynecol 2017; 2017: 3480287. [PubMed][CrossRef]
11.
Эдуард Д.А., Паннье Б.М., Лондон Г.М. и др. Венозное и артериальное поведение при нормальной беременности. Am J Physiol 1998; 274: h2605–12. [PubMed]
12.
Хайдеманн Б., МакКлюр Дж. Х. Изменения физиологии матери во время беременности. Обзоры BJA CEPD 2003 г.; 3: 65–8. [Перекрестная ссылка]
13.
Мата К.М., Ли В., Реслан О.М. и др. Адаптивное увеличение экспрессии и сосудорасширяющей активности подтипов рецепторов эстрогена в зависимости от кровеносных сосудов во время беременности. Am J Physiol Heart Circ Physiol 2015; 309: h2679–96. [PubMed][CrossRef]
14.
Зайцев П., Такси Ю.Б. Эктопия децидуальной оболочки, связанная с беременностью.


 У беременных женщин, у основной массы, в первом триместре беременности стул со склонностями к запору, а ведь кишечнику работать нужно”, — отмечает Светлана Лизунов.
У беременных женщин, у основной массы, в первом триместре беременности стул со склонностями к запору, а ведь кишечнику работать нужно”, — отмечает Светлана Лизунов. 

 Разрыв матки после предыдущего кесарева сечения. БЖОГ 2010; 117: 809–20. [PubMed][CrossRef]
Разрыв матки после предыдущего кесарева сечения. БЖОГ 2010; 117: 809–20. [PubMed][CrossRef] [PubMed][CrossRef]
[PubMed][CrossRef]