Болит низ живота после кесарева через 2 месяца: После родов болит низ живота — с чем это связано
Содержание
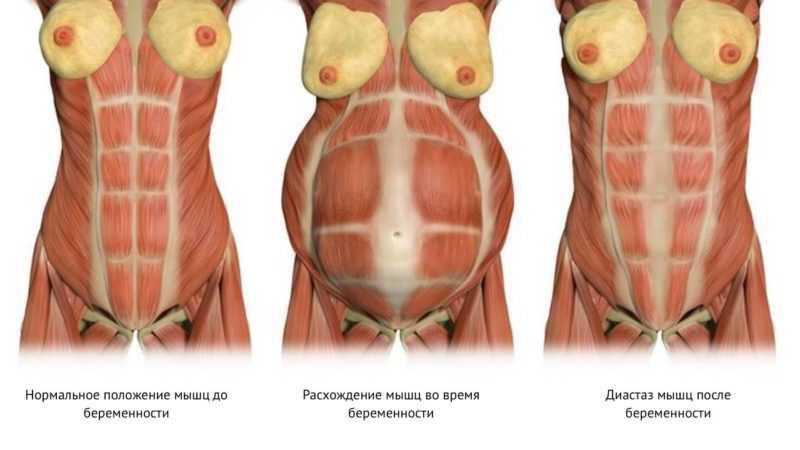
Болит низ живота после родов!
Болит низ живота после …
11 ответов
Последний —
Перейти
#1
#2
#3
#4
Гость
Так может, у вас вот-вот придут первые месячные после родов, потому и ноет живот, что организм перестраивается? Это очень даже возможно. У меня всю жизнь месячные были безболезненные, но первые после родов были немного с дискомфортом, не сказать чтобы прямо болело, но слегка потягивало, чего не было до того. Но лучше дойдите до врача. Надеюсь, у вас есть кому посидеть с ребенком? Послезавтра так послезавтра, за 2 дня ничего страшного не случится, если очень сильной и острой боли нет, а просто ноет. А ребенка по возможности таскайте на руках поменьше. Если будет сильно болеть — таки да, позвоните в скорую, проконсультируйтесь. Но думаю, у вас просто восстанавливается цикл, это и на фоне ГВ бывает, а если прикармливаете смесью — да вообще запросто.
Но лучше дойдите до врача. Надеюсь, у вас есть кому посидеть с ребенком? Послезавтра так послезавтра, за 2 дня ничего страшного не случится, если очень сильной и острой боли нет, а просто ноет. А ребенка по возможности таскайте на руках поменьше. Если будет сильно болеть — таки да, позвоните в скорую, проконсультируйтесь. Но думаю, у вас просто восстанавливается цикл, это и на фоне ГВ бывает, а если прикармливаете смесью — да вообще запросто.
#5
Аноним
Ребёнок перестал брать грудь уже примерно месяц-полтора, а живот бывает поёт очень сильно и так уже неделю где то
#6
#7
#8
#9
Аноним
Ребёнок перестал брать грудь уже примерно месяц-полтора, а живот бывает поёт очень сильно и так уже неделю где то
#10
#11
Новые темы за сутки:
колледж.
 правда что в 2023 году не будет подбора в колледжи?
правда что в 2023 году не будет подбора в колледжи?2 ответа
Кажется, что меня все ненавидят
1 ответ
Почему незнакомый парень стал зол на меня?
9 ответов
парень в школе все время смотрит на меня
10 ответов
Что подарить девочке 15 лет?
9 ответов
Концерт 18+
6 ответов
В 14 влюбилась в парня, которому 16
10 ответов
Жалею, что родилась девушкой
39 ответов
чувство вины
7 ответов
Ссора с мамой
2 ответа
Популярные темы за сутки:
Перелом лодыжки
53 913 ответов
ЭКО.
 Симптомы после пересадки эмбрионов и результат.
Симптомы после пересадки эмбрионов и результат.23 170 ответов
Жалею, что родилась девушкой
39 ответов
В 14 влюбилась в парня, которому 16
10 ответов
парень в школе все время смотрит на меня
10 ответов
Что подарить девочке 15 лет?
9 ответов
Почему незнакомый парень стал зол на меня?
9 ответов
Концерт 18+
6 ответов
колледж. правда что в 2023 году не будет подбора в колледжи?
2 ответа
Кажется, что меня все ненавидят
1 ответ
Следующая тема
Юрист или экономист?
17 ответов
Предыдущая тема
Хочу поменять имя!
21 ответ
Исследования после родов
Афанасенков Андрей Александрович
Анестезиолог-реаниматолог
Клинический госпиталь Лапино-1 «Мать и дитя»
врач в роддоме
Если роды прошли без осложнений, то маму выписывают из роддома на третий-четвертый день. Но перед этим ее обязательно должен осмотреть акушер-гинеколог послеродового отделения. Необязательно, что это будет осмотр на гинекологическом кресле, врач и без него сможет оценить, как сократилась матка, характер выделений из влагалища и как выглядят швы на месте разрывов.
Но перед этим ее обязательно должен осмотреть акушер-гинеколог послеродового отделения. Необязательно, что это будет осмотр на гинекологическом кресле, врач и без него сможет оценить, как сократилась матка, характер выделений из влагалища и как выглядят швы на месте разрывов.
Перед выпиской составьте себе список вопросов, которые вас интересуют, например, как обрабатывать швы в вашем конкретном случае или что делать, если кровяные выделения усилятся. Узнайте у доктора, куда вы можете обратиться, если вдруг возникнут какие-то проблемы после родов.
УЗИ в роддоме
Перед выпиской в роддоме могут сделать УЗИ органов малого таза, но в реальности это происходит не всегда. Если роды прошли нормально и маму потом ничего не беспокоят, то УЗИ часто и не делают, а вот если были осложнения, то делают точно. На самом деле каждая женщина после родов имеет право на УЗ-исследование (это зафиксировано в приказе Минздрава), поэтому вы можете попросить и настоять на УЗИ. Что оно дает: будет видно, как сокращается матка, и самое главное – не осталось ли в ней части плаценты и больших сгустков крови. Если есть какие-то остатки, то через какое-то время после родов они могут дать кровотечение или воспаление, так что лучше во всем удостовериться заранее.
Что оно дает: будет видно, как сокращается матка, и самое главное – не осталось ли в ней части плаценты и больших сгустков крови. Если есть какие-то остатки, то через какое-то время после родов они могут дать кровотечение или воспаление, так что лучше во всем удостовериться заранее.
Кстати, если роды были по контракту, то это исследование всегда входит в условия договора.
осмотр через месяц
Через четыре-шесть недель после родов надо еще раз сходить на прием к акушеру-гинекологу. Что это даст: во-первых, к этому сроку закончатся выделения из матки, она вернется к своим прежним размерам, все разрывы и разрезы заживут и станет понятно, что и как теперь с внутренними и наружными женскими половыми органами. Если мама чувствует, что у нее что-то не в порядке, например, появилось небольшое недержание мочи или есть неприятные ощущения во время секса, или до сих пор тянет кожу в месте швов (да много чего еще может быть), все это надо рассказать доктору и решить, как устранить неприятности. Во-вторых, мама узнает все про свое здоровье. Если с ним все хорошо – это даст ей уверенность и силы, если нет, то она сможет вовремя им заняться.
Во-вторых, мама узнает все про свое здоровье. Если с ним все хорошо – это даст ей уверенность и силы, если нет, то она сможет вовремя им заняться.
дополнительные исследования
Но здоровье мамы после родов одной только гинекологией не ограничивается. Что же еще можно проверить после рождения малыша? Сдать общий анализ крови и проконтролировать уровень гемоглобина: анемия часто встречается во время беременности, так еще и в родах всегда теряется какое-то количество крови. Еще неплохо бы посмотреть содержание в организме железа и кальция (их смотрят в биохимическом анализе крови): эти микроэлементы «забирал» во время беременности малыш, так что сейчас, возможно, их не хватает. Ну а к остальным специалистам можно сходить уже в зависимости от того, беспокоит что-то или нет.
куда идти
Где же может обследоваться мама после родов? К гинекологу и на УЗИ малого таза можно сходить в женскую консультацию, анализ крови сдать там же или в обычной городской поликлинике.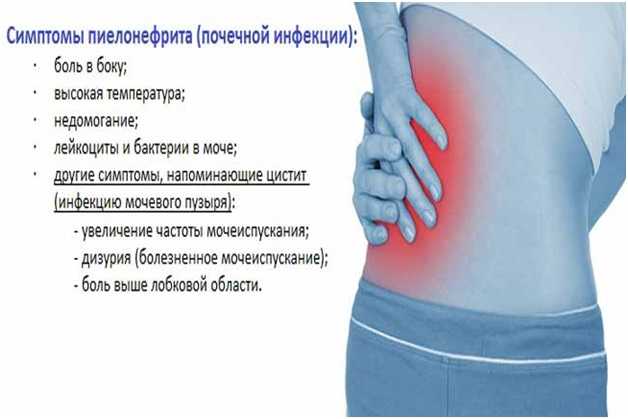 Если мама до родов наблюдалась в КДЦ при роддоме, можно сходить на прием и в него, тем более если там же и велась беременность. Второй вариант – платные медицинские клиники и центры: в них не придется сидеть в очередях, да и просто комфорта больше. Вообще, выбирая как бесплатную, так и платную клинику, надо смотреть, чтобы там не просто консультировали, а реально могли помочь. Одно дело, когда нет никаких жалоб и ты идешь на обычный профосмотр после родов (сдать анализы, сделать УЗИ), другое – когда есть какая-то проблема. Поэтому, если вас что-то беспокоит, идите в крупный многопрофильный центр, там всегда будет доктор, специализирующийся на конкретной проблеме.
Если мама до родов наблюдалась в КДЦ при роддоме, можно сходить на прием и в него, тем более если там же и велась беременность. Второй вариант – платные медицинские клиники и центры: в них не придется сидеть в очередях, да и просто комфорта больше. Вообще, выбирая как бесплатную, так и платную клинику, надо смотреть, чтобы там не просто консультировали, а реально могли помочь. Одно дело, когда нет никаких жалоб и ты идешь на обычный профосмотр после родов (сдать анализы, сделать УЗИ), другое – когда есть какая-то проблема. Поэтому, если вас что-то беспокоит, идите в крупный многопрофильный центр, там всегда будет доктор, специализирующийся на конкретной проблеме.
Кстати, если женщина рожала по контракту, то ей часто предоставлено наблюдение у акушера-гинеколога в течение одного месяца после родов, и этой возможностью обязательно надо воспользоваться.
срочное обследование
Есть ситуации, когда к врачу надо обратиться срочно, причем даже ехать в стационар:
- Если кровяные выделения из влагалища усилились, обычно это бывает если в матке остались части плаценты.

- Если у кровяных выделений из влагалища появился неприятный запах, то есть видно, что есть воспалительный процесс.
- Если появились боли внизу живота и поднялась температура тела (или есть боли в животе и неприятные выделения из влагалища).
- Если есть какие-то проблемы с послеоперационным швом после кесарева сечения (он не заживает, его края воспалились, из него появились выделения сукровицы или гноя).
- Если беспокоят швы в области разрывов половых органов (появился отек, резкая болезненность, выделения из швов).
- Если есть признаки мастита – болезненное уплотнение в груди красного цвета, плюс поднялась температура тела.
Не надо откладывать обращение к доктору и бояться, что он положит в больницу и придется разлучиться с малышом. Лучше пролежать в стационаре несколько дней, чем несколько недель (когда уже пойдут осложнения), потому что каждая из этих ситуаций сама не проходит и рано или поздно ехать в больницу все равно придется.
Что больше всего нужно ребенку? Конечно мама, но она должна быть здоровой! Так что найдите время для себя и сходите на прием к доктору, профилактический осмотр после родов займет у вас совсем немного времени, а пользу принесет большую.
- Еще в роддоме расспросите своего врача, куда можно обратиться, если вдруг у вас появятся какие-то жалобы
- Первый раз на прием к доктору надо прийти через четыре-шесть недель после родов, к этому же времени должны закончиться кровяные выделения
- Если после родов женщину что-то беспокоит, не надо ждать, что все пройдет само. Первые один-два месяца здоровье мамы наиболее уязвимо, так что на него надо найти время
Записаться на приём
к доктору — Афанасенков Андрей Александрович
Клинический госпиталь Лапино-1 «Мать и дитя»
Анестезиология и реаниматологияЛечение онкологических больных
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Серьезные послеродовые симптомы, которые нельзя игнорировать
После родов — и до года спустя — у некоторых женщин возникают послеродовые осложнения, такие как кровотечение, высокое кровяное давление, инфекции и проблемы с психическим здоровьем. Эти и другие послеродовые осложнения опасны и даже могут привести к летальному исходу. Позвоните своему поставщику медицинских услуг, если у вас есть какие-либо тревожные признаки или симптомы. И позвоните по номеру 911, если у вас обильное кровотечение, затрудненное дыхание, боль в груди или мысли о причинении вреда себе или ребенку.
Эти и другие послеродовые осложнения опасны и даже могут привести к летальному исходу. Позвоните своему поставщику медицинских услуг, если у вас есть какие-либо тревожные признаки или симптомы. И позвоните по номеру 911, если у вас обильное кровотечение, затрудненное дыхание, боль в груди или мысли о причинении вреда себе или ребенку.
Некоторые послеродовые симптомы вызывают серьезное беспокойство, и важно знать разницу между тем, что нормально, и тем, что может сигнализировать о проблеме.
По данным Центров по контролю и профилактике заболеваний (CDC), каждая третья смерть, связанная с беременностью, происходит после беременности – от одной недели до одного года после родов. (Еще треть происходит во время родов или через неделю после родов.) И более 80 процентов всех смертей, связанных с беременностью, можно предотвратить. Основными причинами смерти после беременности являются психические расстройства, сильные кровотечения, сердечные заболевания и инсульт, высокое кровяное давление и инфекции.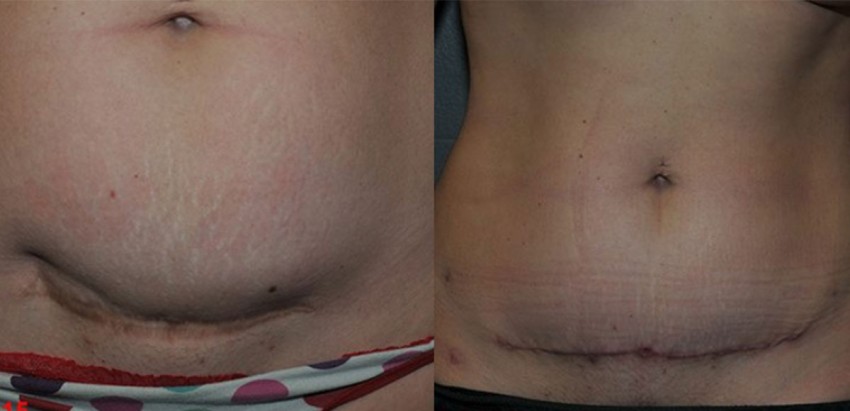
Несколько факторов играют роль в смертности, связанной с беременностью, сообщает CDC. Женщин не всегда информируют о тревожных признаках, на которые следует обратить внимание, а некоторые женщины имеют ограниченный доступ к медицинскому обслуживанию.
Немедленно обратитесь за медицинской помощью, если у вас есть какие-либо из следующих признаков или симптомов осложнений или если вы просто чувствуете, что что-то не так. Некоторые симптомы могут появиться внезапно и быстро ухудшиться. Получение помощи как можно скорее имеет решающее значение.
Сильная головная боль
На что похоже:
Послеродовые головные боли, включая мигрени, являются обычным явлением. Но сильная головная боль также может указывать на то, что происходит что-то серьезное.
А, связанный с головной болью, может начинаться с внезапной боли (подобной удару грома) и продолжаться даже после приема жидкости и обезболивающих препаратов. Он может пульсировать с одной стороны, над ухом, и у вас может быть помутнение зрения или головокружение.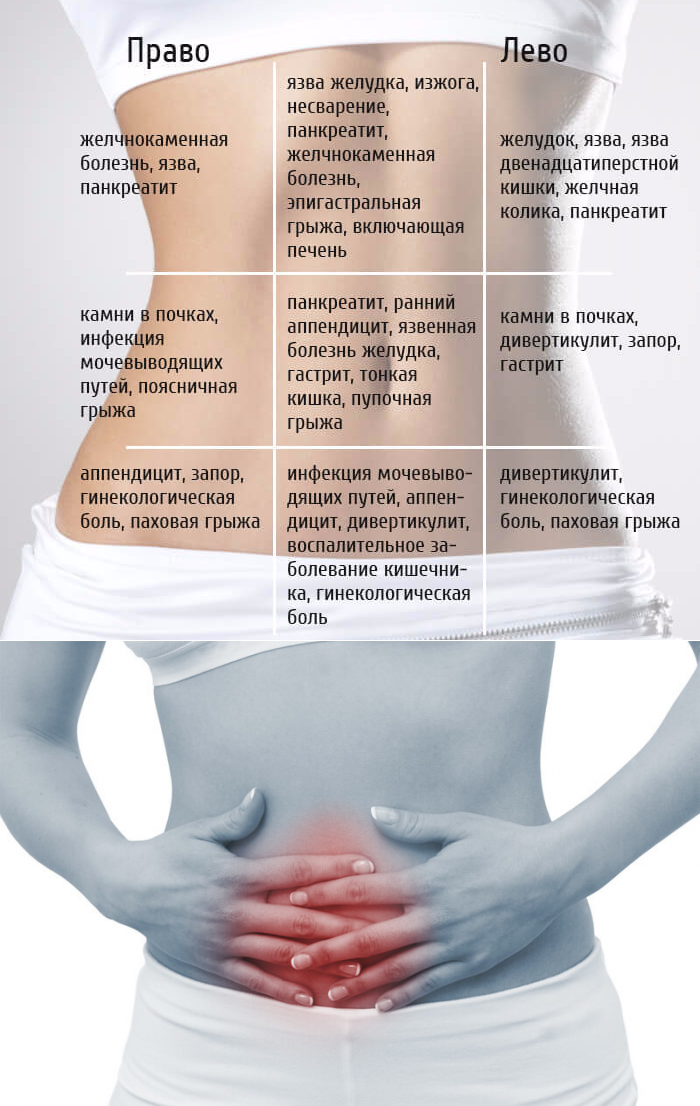 Это может быть интенсивным и ухудшаться с течением времени.
Это может быть интенсивным и ухудшаться с течением времени.
Сильная головная боль особенно беспокоит, если у вас обычно нет головных болей или если она возникает в первые несколько недель после родов. Это также вызывает беспокойство, если у вас высокое кровяное давление или повышенный отек.
Причины:
Сильная головная боль может сигнализировать о послеродовой преэклампсии, опасном нарушении артериального давления. Это может произойти в течение шести недель после рождения, но обычно проявляется в течение первых 48 часов после родов.
Инсульт (сгусток крови, препятствующий поступлению кислорода в мозг) также может вызывать сильную головную боль. Инсульты не являются обычным явлением во время беременности, но беременность увеличивает риск. И заболеваемость растет, особенно после родов. Другие симптомы инсульта включают внезапное онемение лица, руки или ноги (особенно с одной стороны), спутанность сознания, проблемы со зрением и головокружение.
Реклама | страница продолжается ниже
Головокружение или обморок
Как это ощущается:
У вас может быть постоянное головокружение или дурнота, или у вас может быть головокружение или дурнота, которые приходят и уходят в течение нескольких дней. Вы можете потерять сознание или потерять сознание, у вас могут возникнуть провалы в памяти.
Вы можете потерять сознание или потерять сознание, у вас могут возникнуть провалы в памяти.
Эти симптомы особенно тревожны, если они возникают в первые несколько недель после родов и/или если у вас также есть головная боль, нечеткость зрения, невнятная речь, учащенное сердцебиение, боль в груди, одышка или вагинальное кровотечение. 9
На что похоже:
Вы можете видеть вспышки света или яркие пятна. Ваше зрение может быть размытым, и вы можете видеть двоящимся или не в состоянии сосредоточиться. У вас могут быть слепые пятна или вы вообще не сможете видеть в течение короткого времени.
Подобные изменения зрения особенно опасны, если они сохраняются более пары минут.
Причины:
Наиболее распространенной серьезной причиной изменения зрения является послеродовая преэклампсия, особенно если с момента родов прошло всего несколько недель. Инсульт также может вызвать изменения зрения.
Лихорадка
На что это похоже:
Субфебрильная температура не редкость в течение первых 24 часов после родов. Но если ваша температура достигает 101 градуса по Фаренгейту (38,5 градусов по Цельсию) или выше, это тревожный сигнал.
Но если ваша температура достигает 101 градуса по Фаренгейту (38,5 градусов по Цельсию) или выше, это тревожный сигнал.
Лихорадка особенно опасна, если у вас есть другие симптомы, такие как сильная боль в животе или спине, диарея, тошнота или рвота, проблемы с мочеиспусканием или изменения в мочеиспускании, учащенное сердцебиение или учащенное дыхание, или выделения из влагалища с неприятным запахом .
Причины:
Лихорадка означает, что в вашем теле есть инфекция. Это может быть:
- Инфекция молочной железы (мастит). Если бактерии попадают в молочные протоки (например, через трещины на сосках) или если молоко не полностью вытекает из груди и застаивается, может развиться инфекция.
- Маточная инфекция. Эти бактериальные инфекции называются послеродовыми инфекциями и включают эндометрит (инфекцию слизистой оболочки матки), миометрит (инфекцию мышц матки) и параметрит (инфекцию областей вокруг матки). Инфекции матки обычно возникают через два-десять дней после родов, но могут возникать и в течение шести недель после родов.

- Инфекция в месте разреза при кесаревом сечении или (реже) в месте разрыва или эпизиотомии.
- Инфекция мочевыводящих путей. Инфекции мочевыводящих путей (включая инфекции мочевого пузыря и почек) обычно возникают, когда бактерии попадают в уретру с кожи, влагалища или прямой кишки. Ваш риск ИМП увеличивается, если у вас был катетер в мочевом пузыре во время родов или кесарева сечения или у вас возникли трудности с мочеиспусканием после родов.
Невылеченные инфекции могут очень быстро стать серьезными и начать поражать другие части тела.
Проблемы с дыханием
На что это похоже:
Вы можете почувствовать, что не можете дышать глубоко, и/или у вас может возникнуть одышка. Ваше горло и/или грудь могут ощущаться сдавленными. Возможно, вам будет трудно дышать комфортно, когда вы лежите горизонтально, и, возможно, вам придется приподняться, чтобы заснуть.
Затрудненное дыхание особенно беспокоит, если у вас высокое кровяное давление или отек, или если это происходит в первые несколько недель после родов, или если у вас также есть боль в груди или спине, головная боль, изменения зрения, головокружение или быстрая или пропущенные удары сердца.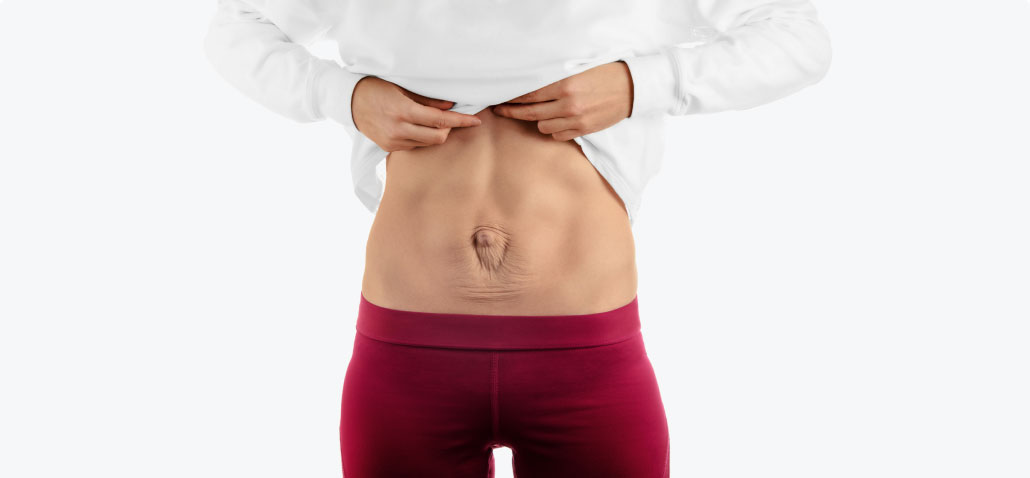
Причины:
Затрудненное дыхание может быть вызвано:
- Легочной эмболией (сгустком крови в легких)
- Послеродовой преэклампсией
- Перипартальной кардиомиопатией (ППКМ). ПКМП — это тип сердечной недостаточности, который поражает женщин ближе к концу беременности или в течение пяти месяцев после родов. Это приводит к тому, что ваше сердце становится больше, ослабляя сердечную мышцу и затрудняя перекачку крови к вашим органам. ПКМП может случиться даже с женщинами, у которых ранее не было сердечных заболеваний. Это основная причина смерти от одной недели до одного года после родов, и заболеваемость растет.
- Инфекция легких (пневмония)
Непреодолимая усталость
Как это ощущается:
Послеродовая усталость является абсолютно нормальным явлением, когда вы восстанавливаетесь после родов и приспосабливаетесь к жизни с новорожденным (и очень мало сна). Но если вы внезапно почувствуете сильную слабость и усталость или усталость даже во сне, это может быть основной причиной.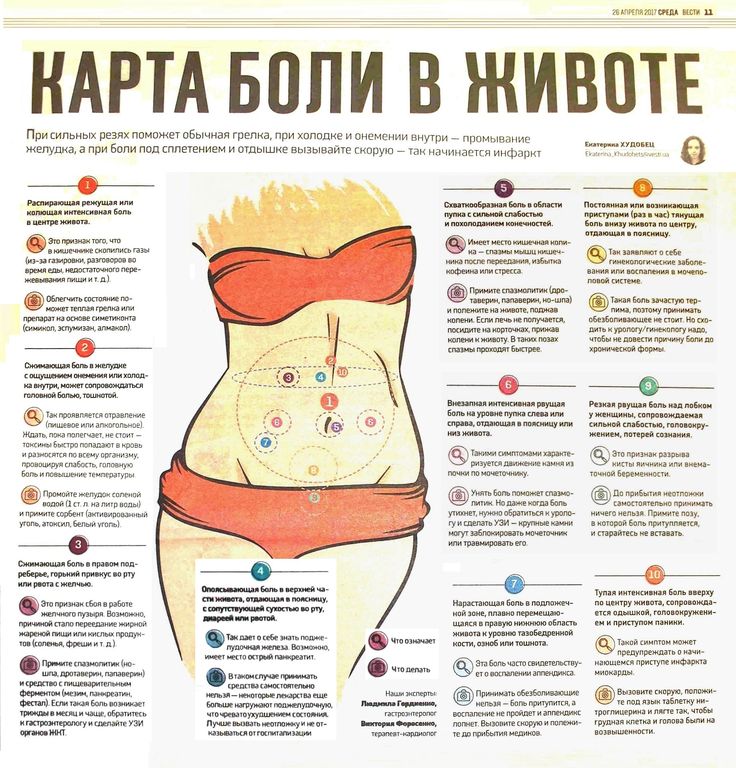 Вы можете чувствовать себя не в состоянии заботиться о своем ребенке и заниматься повседневными делами, или вам может быть грустно.
Вы можете чувствовать себя не в состоянии заботиться о своем ребенке и заниматься повседневными делами, или вам может быть грустно.
Причины:
Непреодолимая усталость, которая влияет на вашу способность выполнять обычные действия, может сигнализировать о ряде заболеваний, в том числе:
- депрессия
- Анемия
- Диабет
- Инфекция
- Проблемы с сердцем, такие как кардиомиопатия Peripartum
. грудь, и у вас может быть боль, которая распространяется на спину, шею или руку. Ваше сердце может биться быстро или стучать в груди, или вы можете чувствовать нерегулярные или пропущенные сердечные сокращения.
Боль в груди или учащенное сердцебиение особенно беспокоят, если они возникают внезапно или если у вас также есть отек руки или ноги, затрудненное дыхание, головокружение или головная боль.
Причины:
Эти симптомы могут быть признаками:
- Сердечный приступ
- Послеродовая кардиомиопатия
- Тромбоэмболия легочной артерии .
 Послеродовое кровотечение может привести к бледности и липкости кожи, а также к спутанности сознания, обмороку или слабости.
Послеродовое кровотечение может привести к бледности и липкости кожи, а также к спутанности сознания, обмороку или слабости.
Сильная боль в животе
Как это ощущается:
У вас может возникнуть внезапная сильная боль в животе, которая со временем усиливается. Она может быть острой, колющей или судорожной. У вас также может быть сильная боль в груди, плече или спине.
Эти симптомы особенно важны, если у вас также есть боль в спине или в верхней части живота, сильная изжога, головная боль, отек, одышка или вагинальное кровотечение.
Причины:
Место боли в животе может указать на причину:
- Боль или болезненность в нижней части живота могут указывать на эндометрит, инфекцию слизистой оболочки матки.
- Боль в верхней правой части живота или плече может сигнализировать о послеродовой преэклампсии.
- Боль может быть вызвана проблемами, не связанными с беременностью, такими как аппендицит или цистит.
Сильная тошнота и рвота
Как это ощущается:
Вы можете почувствовать сильную тошноту (не просто тошноту) и рвоту. Возможно, вы не сможете удерживать воду или другие жидкости на низком уровне, и вы не сможете пить более 8 часов или принимать пищу более 24 часов.
Возможно, вы не сможете удерживать воду или другие жидкости на низком уровне, и вы не сможете пить более 8 часов или принимать пищу более 24 часов.
Если вы обезвожены, у вас могут одновременно появиться сухость во рту, головные боли, спутанность сознания, лихорадка и/или головокружение или предобморочное состояние.
Причины:
Ваша тошнота может быть вызвана вирусной инфекцией, но она также может указывать на:
- Проблемы с печенью или поджелудочной железой
- Пищевое отравление, которое может вызвать обезвоживание
- Послеродовое кровотечение
- Послеродовая преэклампсия или синдром HELLP
- Аппендицит или кишечная непроходимость
Сильный отек рук или лица
Как это ощущается:
Послеродовая отечность является нормальным явлением, так как ваше тело выделяет жидкости во время беременности. Это называется послеродовым отеком, и обычно он проходит сам по себе примерно через неделю, хотя может длиться и дольше, если у вас была преэклампсия на поздних сроках беременности. Но сохраняющийся или сильный отек является предупреждающим признаком. У вас может быть:
Но сохраняющийся или сильный отек является предупреждающим признаком. У вас может быть:
- Отек лица. Ваши глаза могут быть опухшими, и вам может быть трудно открыть их полностью.
- Отек рук. Вам может быть трудно носить кольца или сгибать пальцы.
- Отек или потеря чувствительности во рту или губах
- Внезапное увеличение веса (два или три фунта в неделю)
Эти симптомы особенно опасны, если они появляются быстро и включают руки и запястья.
Причины:
Отек лица и рук, наряду с сильными головными болями, головокружением и проблемами со зрением, может быть признаком послеродовой преэклампсии.
Отек, покраснение или боль в ноге
Ощущения:
У вас может появиться отек ноги (часто икры), обычно с одной стороны. Он может быть нежным, красным и теплым на ощупь, а может и не болеть. Может быть больно, когда вы сгибаете ногу во время ходьбы. У вас также может быть отек, болезненность или боль в одной руке.
Припухлость вызывает особое беспокойство, если опухшая сторона теплее и/или краснее, чем другая сторона.
Причины:
Опухшие ноги и ступни могут сохраняться после родов, поскольку ваше тело продолжает избавляться от избыточной жидкости во время беременности.
Если опухоль не проходит, или если у вас есть другие симптомы, у вас может быть тромбоз глубоких вен (ТГВ). ТГВ — это тромб, который образуется в глубоких венах, обычно в голени (хотя это может произойти и в другом месте). Риск ТГВ наиболее высок в первую неделю после родов. Если тромб попадает в артерии легких, он может вызвать легочную эмболию (ТЭЛА), которая может привести к летальному исходу. Если он остановит приток крови и кислорода к мозгу, это может вызвать инсульт.
Опухание ног, которое постепенно усиливается, также может быть признаком перипартальной кардиомиопатии.
Мысли о причинении вреда себе или ребенку
Каково это:
Вы можете чувствовать себя очень грустным или безнадежным, или чувствовать себя недостаточно хорошим. Может быть, вам кажется, что вы не контролируете свою жизнь, и вы все время очень беспокоитесь или беспокоитесь. Вы можете часто плакать и испытывать проблемы со сном по ночам, у вас могут быть резкие перепады настроения и проблемы с общением с ребенком. У вас могут быть пугающие мысли, от которых вы не можете избавиться, и вы можете чувствовать депрессию.
Может быть, вам кажется, что вы не контролируете свою жизнь, и вы все время очень беспокоитесь или беспокоитесь. Вы можете часто плакать и испытывать проблемы со сном по ночам, у вас могут быть резкие перепады настроения и проблемы с общением с ребенком. У вас могут быть пугающие мысли, от которых вы не можете избавиться, и вы можете чувствовать депрессию.
Ваши расстраивающие мысли могут быть от умеренных до очень серьезных, они могут быть постоянными или приходить и уходить. Если они тяжелые, вы можете чувствовать себя оторванным от реальности (вы видите или слышите то, чего не видят окружающие), и у вас могут возникнуть мысли о причинении вреда себе или ребенку.
Причины:
Если вы чувствуете себя подавленным после рождения ребенка, вы не одиноки. До 80 процентов молодых мам испытывают послеродовую хандру или бэби-блюз в первые дни после родов.
В то время как детская хандра обычно проходит по мере стабилизации уровня гормонов, если она не проходит через пару недель или сопровождается другими симптомами (например, аппетит), у вас может быть послеродовая депрессия (ППД).
Согласно крупному глобальному исследованию, опубликованному в 2021 году, послеродовая депрессия затрагивает каждую пятую женщину во всем мире после родов. PPD является распространенным явлением и не является признаком того, что вы не заботитесь о своем ребенке или не любите его
У некоторых женщин развивается послеродовой психоз — тяжелое психическое заболевание, поражающее одну или две женщины на 1000 родов. Он может развиться в течение нескольких дней до первых шести недель после родов.
Послеродовые проблемы с психическим здоровьем поддаются лечению, и чем раньше вы получите помощь, тем скорее вы почувствуете себя лучше. Немедленно поговорите со своим врачом, если заметите какие-либо признаки депрессии, и позвоните по номеру 911, если у вас возникнут мысли о причинении вреда себе или ребенку.
Чтобы узнать, влияет ли это на вас, пройдите обследование на послеродовую депрессию.
Вагинальное кровотечение или выделения
Ощущения:
Кровотечение и выделения являются нормальным явлением в течение восьми недель после родов, но со временем они должны замедлиться и прекратиться.
Это повод для беспокойства, если вы пропитываете одну или несколько прокладок ежечасно и/или у вас выделяются сгустки размером с яйцо. Или, если у вас есть ткани или выделения с запахом, который становится все более неприятным или интенсивным.
Причины:
Вагинальное кровотечение или выделения с неприятным запахом могут быть вызваны:
- послеродового кровоизлияния
- A Удерживаемая плацента
- Инфекция, такая как эндометрит или бактериальный вагиноз (BV)
- . Незащитный репарация вагинала
.
Посетите веб-сайт Общества медицины матери и плода для получения дополнительной информации.
Рубцы после кесарева сечения: проблемы и решения
Послеродовая реабилитация тазового дна – важная часть нашей работы в PHRC, и основная проблема, которую мы лечим у молодых мам, связана с рубцами после кесарева сечения. В этом посте мы собираемся обсудить проблемы, которые могут возникнуть в результате рубца после кесарева сечения, а также то, как эти проблемы можно решить с помощью физиотерапевта.
В этом посте мы собираемся обсудить проблемы, которые могут возникнуть в результате рубца после кесарева сечения, а также то, как эти проблемы можно решить с помощью физиотерапевта.
По состоянию на 2012 г. 33% родов заканчивались кесаревым сечением. (Однако недавно опубликованные рекомендации были направлены на снижение этого числа.) «Кесарево сечение» – это сокращение от кесарева сечения, и это родоразрешение через разрез в брюшной полости и матке матери.
В настоящее время наиболее распространенным разрезом, используемым при кесаревом сечении, является «горизонтальный» или «бикини-разрез». Разрез делается в нижней части живота в верхней части лобковых волос прямо над линией роста волос. Рубцы от разреза образуются под разрезом, а также в матке.
Прежде чем мы обсудим потенциальные проблемы, вызванные шрамом от кесарева сечения, давайте сначала посмотрим, что такое рубцовая ткань.
Рубцовая ткань представляет собой фиброзную ткань, которая заменяет нормальную ткань после травмы. Он сделан из того же материала, что и ткань, которую он заменяет, — из коллагена. Однако качество коллагена уступает ткани, которую он заменяет. Кроме того, ткань обычно не такая эластичная, как исходная ткань. Важно иметь в виду, что шрам, который вы можете видеть, на самом деле является лишь верхушкой айсберга, поскольку большинство шрамов проникают глубже в тело, чем та часть шрама, которая видна снаружи.
Он сделан из того же материала, что и ткань, которую он заменяет, — из коллагена. Однако качество коллагена уступает ткани, которую он заменяет. Кроме того, ткань обычно не такая эластичная, как исходная ткань. Важно иметь в виду, что шрам, который вы можете видеть, на самом деле является лишь верхушкой айсберга, поскольку большинство шрамов проникают глубже в тело, чем та часть шрама, которая видна снаружи.
Теперь давайте рассмотрим некоторые потенциальные проблемы, вызванные шрамом после кесарева сечения.
Распространенной жалобой после кесарева сечения является чувствительность самого рубца. Например, вам может быть больно наклоняться, чтобы взять ребенка, или это может вызвать боль при подъеме или других изменениях положения. Стоять прямо может быть болезненно, а также тянуться через голову.
Кроме того, рубец может вызвать небольшое изменение положения тела, своего рода «вытягивание вперед», что наряду с уменьшением поддержки спины со стороны мышц живота может привести к болям в спине.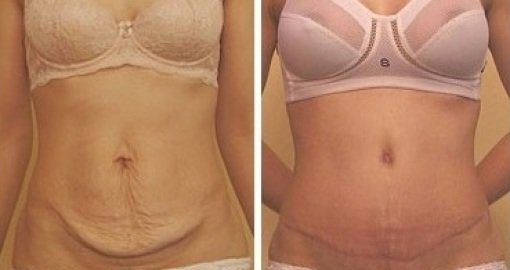
Но на этом возможные последствия не заканчиваются. Рубцевание может привести к тому, что в соседних мышцах появятся триггерные точки, которые передают боль в такие области, как клитор или уретра. Кроме того, прилегающая соединительная ткань может стать суженной, что также вызывает боль. Наконец, рубцы могут раздражать поверхностные нервы в области рубца.
Более того, круглая связка, которая прикрепляется по бокам матки к половым губам, может застрять в рубцовой ткани после кесарева сечения, поскольку разрез также проходит прямо над областью, где круглая связка пересекает края таза. Если это произойдет, женщина может испытывать боль в губах, особенно при переходных движениях, таких как переход из положения сидя в положение стоя.
Еще один симптом, который мы наблюдали у наших пациентов, перенесших кесарево сечение, заключается в том, что у них могут быть проблемы с пищеварением, такие как синдром раздраженного кишечника или запоры. Это происходит из-за стягивания рубцовой ткани в брюшную полость и, таким образом, влияет на органы.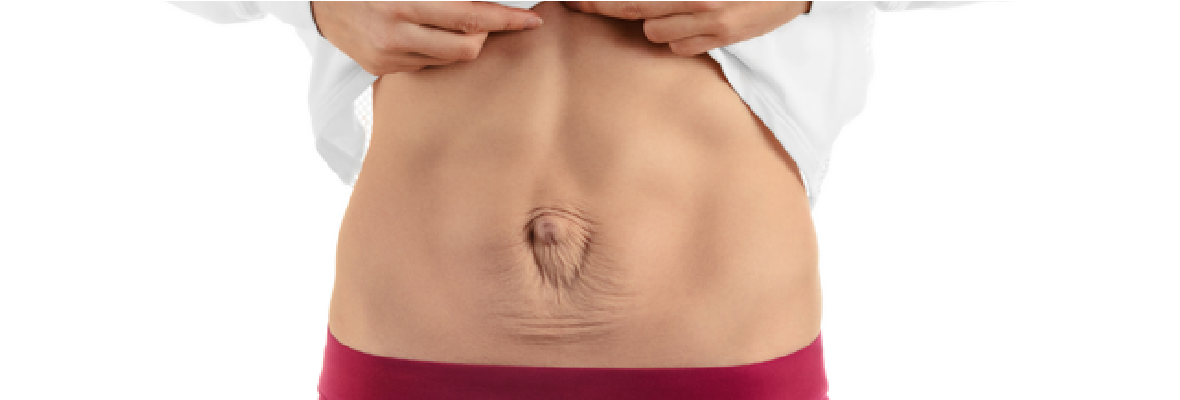
Хорошей новостью является то, что проблемы, вызванные шрамом от кесарева сечения, можно лечить с помощью физиотерапии тазового дна. Так как же физиотерапевт лечит шрам от кесарева сечения?
Большинство проблем, вызванных рубцеванием после кесарева сечения, можно улучшить или полностью исправить, сделав рубец более гибким, воздействуя на рубцовую ткань. Чем больше рубцовая ткань перемещается и массируется, тем мягче и больше похожа на ткань вокруг нее. Это уменьшает герметичность и разрушает спайки («спайки» возникают, когда рубцовая ткань прикрепляется к близлежащим структурам).
Таким образом, если шрам растягивается во всех направлениях, тело будет укладывать волокна рубцовой ткани более организованно и в том же порядке, что и окружающие его ткани. Это приводит к тому, что рубец лучше сливается и ведет себя как нормальная ткань.
Это означает, что во время лечения физиотерапевтом терапевт будет массировать и манипулировать шрамом после кесарева сечения и областью вокруг него. Рубцы (внутренние и внешние) можно сдавливать, тянуть, щипать, скручивать и растирать. (Предупреждение: манипуляции со шрамом могут быть болезненными. Это связано с тем, что ткань с ограниченным кровотоком сверхчувствительна к прикосновению, поэтому лечение может быть болезненным.)
Рубцы (внутренние и внешние) можно сдавливать, тянуть, щипать, скручивать и растирать. (Предупреждение: манипуляции со шрамом могут быть болезненными. Это связано с тем, что ткань с ограниченным кровотоком сверхчувствительна к прикосновению, поэтому лечение может быть болезненным.)
Но эта боль приходит с усилением. В конечном счете, мобилизация рубцов способствует ремоделированию коллагена, что повышает податливость тканей и уменьшает неприятные ощущения, такие как зуд или чувствительность.
Лучше всего начинать мобилизацию шрама после кесарева сечения в самом начале процесса заживления, обычно через шесть-восемь недель после процедуры. Причина, по которой раннее вмешательство является идеальным, заключается в том, что в этот период ткани будут реагировать быстрее всего.
Тем не менее, тело постоянно реконструирует рубцовую ткань, поэтому ваши ткани постоянно заменяются новой тканью, но гораздо медленнее, когда рубцовая ткань стареет. PT также может проинструктировать новую маму о том, как выполнять мобилизацию дома, если это необходимо.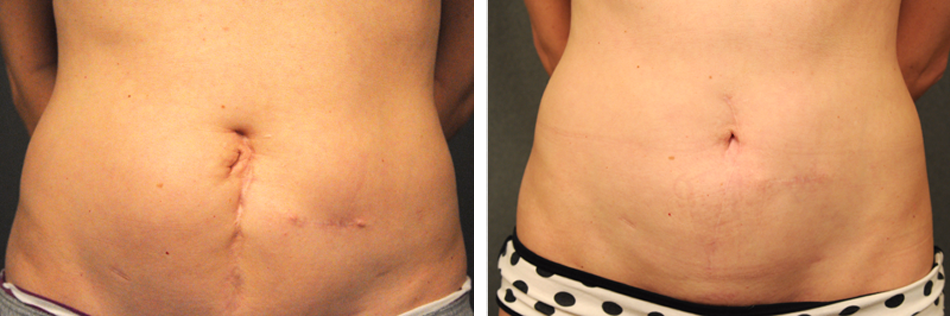
Физиотерапия тазового дна полезна для всех женщин в послеродовом периоде, независимо от того, как они родили ребенка. Подробнее об этом читайте в журнале Cosmo и в нашем следующем посте здесь.
Если у вас есть какие-либо вопросы о рубцах после кесарева сечения, оставьте их в разделе комментариев или напишите по адресу [email protected]
———————————————————— ———————————————————————
Вы не можете приехать к нам лично? Мы предлагаем виртуальные встречи!
Мы понимаем, что из-за COVID-19 люди могут предпочесть пользоваться нашими услугами из дома. Мы также понимаем, что многие люди не имеют доступа к физиотерапии тазового дна, и мы здесь, чтобы помочь! Центр тазового здоровья и реабилитации — это многопрофильная компания высококвалифицированных и специализированных физиотерапевтов тазового дна, стремящихся помочь людям оптимизировать свое тазовое здоровье и устранить тазовую боль и дисфункцию. Мы здесь для вас и готовы помочь, будь то лично или онлайн.

 правда что в 2023 году не будет подбора в колледжи?
правда что в 2023 году не будет подбора в колледжи? Симптомы после пересадки эмбрионов и результат.
Симптомы после пересадки эмбрионов и результат.

 Послеродовое кровотечение может привести к бледности и липкости кожи, а также к спутанности сознания, обмороку или слабости.
Послеродовое кровотечение может привести к бледности и липкости кожи, а также к спутанности сознания, обмороку или слабости.