Болит живот при грудном вскармливании: Болит желудок у кормящей мамы. Что делать?
Содержание
Лечение маминой любовью. Животик больше не болит!
Оказывается, младенческие колики, срыгивания, повышенное газообразование или запоры, а также многие другие состояния могут быть вызваны неправильным обращением с маленькими детьми. Как же должна вести себя мама, чтобы «вылечить» или предотвратить «обычные» проблемы младенцев? И разве дело не в том молоке, которое получает ребенок, — ведь живот-то у него болит от питания, от чего же еще?
Действительно, два основных фактора профилактики и устранения психосоматических заболеваний, это
1) грудное вскармливание
2) грамотный уход за младенцем.
Выясним сначала, как состояние малышей зависит от кормления грудью.
Бывает ли плохое молоко?
Грудное молоко – лучшее питание для физического и психического здоровья младенцев. Об этом написано на всех упаковках детского питания, этому учат плакаты на стенах поликлиник. В чем же его уникальность?
- В состав молока входит более 400 компонентов, большинство из которых в принципе невозможно воспроизвести технологическим путем.

- Белок женского молока обладает исключительной ролью в развитии головного мозга, нервной системы и иммунитета ребенка и не имеет в природе аналогов (белок коровьего или козьего молока, входящих в состав смесей, рассчитан на потребности организма растущего теленка и козленка, а не человеческого детеныша!) .
- Жиры являются основным источником энергии для крохи, а также строительным материалом для тканей головного мозга и нервной системы. Из молока животных невозможно получить весь спектр необходимых жиров для нормального развития ребенка. В женском молоке к тому же присутствуют ферменты, отвечающие за расщепление жиров, т.е. мамино молоко помогает само себя усваивать!
- Углеводы выполняют функцию питания головного мозга, обеспечивают нормальную кишечную флору.
- В так называемом заднем молоке (оно начинает поступать в организм новорожденного после 20 минут непрерывного сосания) содержится Бифидус-фактор. Именно вещества, входящие в него, отвечают за 100% отсутствие проблем дисбактериоза у маленьких детишек.

- В грудном молоке имеется весь спектр витаминов и минеральных веществ, причем усваиваются они гораздо эффективнее, чем любой самый лучший витаминный комплекс, изготовленный в фабричных условиях.
- Мамино молоко содержит много гормонов: успокаивающие, болеутоляющие, гормоны, помогающие крохе заснуть или справиться со стрессовой ситуацией. Доказано, что собственные механизмы регуляции стрессов у детей формируются примерно к 2 годам. Во многом полноценное дозревание этих механизмов происходит за счет состава женского молока. Именно поэтому – а не по плохой привычке – детишкам для успокоения или решения психологических затруднений нужно пососать грудь!
- В молоке содержатся компоненты для дозревания всех функциональных систем: иммунной, дыхательной, пищеварительной, сердечно-сосудистой, эндокринной, а также вещества для развития зрения и роста ворсинок кишечника, для формирования крепких тканей и костей. В этом смысле женское молоко является идентичной заменой внутриутробного питания: все необходимое для роста и развития, что малыш получал через пуповину, он теперь получает через сосание груди.

- И последнее: в составе молока есть все для того, чтобы ребенок не болел. Чтобы выздоровел, если все-таки заболел. И чтобы не заболел вновь.
Таким образом, физиологические предпосылки для проблем с пищеварением, а также для других психосоматических расстройств у младенцев возникают только при отсутствии грудного вскармливания или при не вполне грамотной его организации. Женское молоко готово обеспечить абсолютное здоровье для малыша. Весь вопрос в том, готова ли мама полноценно «влить» это здоровье в свое драгоценное чадо.
Чтобы грудное вскармливание состоялось…
необходимо соблюдать несколько несложных правил, сформулированных ВОЗ.
- Кормление по требованию – грудь предлагается в ответ на любой дискомфорт со стороны ребенка и не забирается раньше, чем он сам ее отпустит.
- Полный отказ от использования заменителей груди (пустышки, бутылочки).
- Ночные кормления (не менее трех за ночь).

- Прикорм вводится после исполнения малышу 6 месяцев.
- Обучение правильному прикладыванию к груди: ребенок должен захватывать ротиком не только мамин сосок, но и коричневый кружок вокруг соска (ареолу), причем глубина захвата должна составлять не менее 2,5 см.
А что же делать тем мамам, которые перешли на кормление смесями и «потеряли» молоко? Мучаться чувством вины? Отрицать негативные последствия кормления смесями? Но искусственное питание не выдерживает никакой конкуренции в сравнении с женским молоком. Ученые всего мира называют искусственное вскармливание экологической катастрофой для младенца. И призывают…. вернуть молоко! Да, это возможно. Даже если ваш малыш «искусственник» с рождения – вы можете начать кормить его грудью. В опыте традиционных культур известна практика выкармливания приемных детей, существуют обычаи кормления внуков своим молоком среди бабушек (в некоторых районах Казахстана, например), а также всем хорошо известно о существовании в прошлом целой профессии – кормилица. Консультанты по грудному вскармливанию достаточно часто помогают мамам справиться с задачей восстановления грудного вскармливания. Вернуть молоко реально. Было бы, как говорится, желание. Если оно есть – смело обращайтесь к специалистам по лактации!
Консультанты по грудному вскармливанию достаточно часто помогают мамам справиться с задачей восстановления грудного вскармливания. Вернуть молоко реально. Было бы, как говорится, желание. Если оно есть – смело обращайтесь к специалистам по лактации!
Ухаживаем правильно
О важности для здоровья грудного молока мы рассказали. А что же такое правильный уход за малышом? Это способ взаимодействия с младенцем, ориентированный не только на обеспечение физического комфорта, но и сполна удовлетворяющий психологические потребности маленького ребенка (их мы перечислили в первой статье). Качественный уход за крохой способен компенсировать почти любой неблагоприятный опыт крохи. Тяжелая беременность, экстренное кесарево сечение, длительная разлука мамы и малыша, неопытность женщины в первые недели после родов, реальные физические недомогания младенца – все это можно вылечить без лекарств. Терапией маминой любви и заботы.
Основной принцип правильного ухода за малышом базируется на простом утверждении : маленький ребенок не должен плакать! Именно такая картина наблюдается в тех культурах, где уход за детками организован грамотно. Именно такого результатат достигают наши российские мамы , успешно выкормившие несколько детей — к моменту рождению 4 — 5 ребенка. Именно этому могут научить специалисты по уходу за детишками (вспомните, как ловко и уверенно пеленают новорожденных нянечки в роддомах!). Уход за малышом включает в себя многое : умение кормить грудью, умение купать и одевать/пеленать, умение высаживать малыша и менять подгузники, грамотная организация прогулок и выходов из дома, навыки в укладывании спать, правильное и разнообразное ношение на руках, владение тонкостями укачивания, искусство нежного маминого массажа, а также все элементы младенческой гигиены (стрижка ногтей, подмывание, уход за волосами, профилактика и устранение опрелостей и т.п.). Также необходимо уметь понимать сигналы, с помощью которых ребеночек пытается установить контакт со взрослым. Поверьте, прежде чем малыш начнет плакать , он перепробует массу других способов донести свое «послание» до мамы! Покрякивание и похныкивание, сопение и сердитые выкрики, жалобы и довольное урчание — вариации бесконечны.
Именно такого результатат достигают наши российские мамы , успешно выкормившие несколько детей — к моменту рождению 4 — 5 ребенка. Именно этому могут научить специалисты по уходу за детишками (вспомните, как ловко и уверенно пеленают новорожденных нянечки в роддомах!). Уход за малышом включает в себя многое : умение кормить грудью, умение купать и одевать/пеленать, умение высаживать малыша и менять подгузники, грамотная организация прогулок и выходов из дома, навыки в укладывании спать, правильное и разнообразное ношение на руках, владение тонкостями укачивания, искусство нежного маминого массажа, а также все элементы младенческой гигиены (стрижка ногтей, подмывание, уход за волосами, профилактика и устранение опрелостей и т.п.). Также необходимо уметь понимать сигналы, с помощью которых ребеночек пытается установить контакт со взрослым. Поверьте, прежде чем малыш начнет плакать , он перепробует массу других способов донести свое «послание» до мамы! Покрякивание и похныкивание, сопение и сердитые выкрики, жалобы и довольное урчание — вариации бесконечны. Если же ваш малыш плачет больше одного раза в день, если вы чувтствуете растерянность и неловкость при взаимодействии с крохой, если вы неудовлетворены уровнем взаимопонимания с ним – не стесняйтесь обращаться за консультацией к консультанту по грудному вскармливанию и уходу за младенцами! Будем учиться так ухаживать за малышом и кормить его, чтобы у него не было поводов проливать слезы, сучить ножками и приобретать всевозможные диагнозы…
Если же ваш малыш плачет больше одного раза в день, если вы чувтствуете растерянность и неловкость при взаимодействии с крохой, если вы неудовлетворены уровнем взаимопонимания с ним – не стесняйтесь обращаться за консультацией к консультанту по грудному вскармливанию и уходу за младенцами! Будем учиться так ухаживать за малышом и кормить его, чтобы у него не было поводов проливать слезы, сучить ножками и приобретать всевозможные диагнозы…
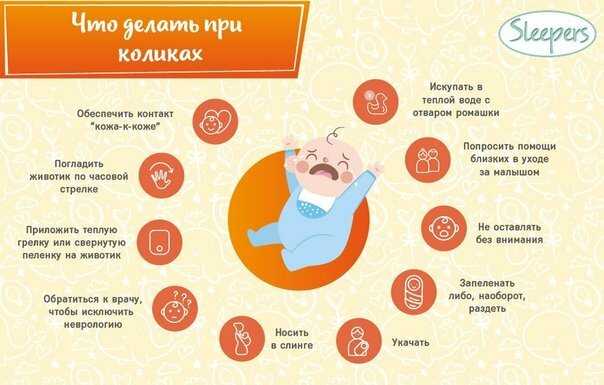
Устраняем колики
Для начала процитируем мнение ВОЗ по поводу этого «заболевания». Считается, что колика – это проблема поведения ребенка, выражающаяся в горьком плаче как будто бы от боли, но при отсутствии диагностируемой патологии. Все разговоры о том, что причины колик – больной животик, являются не более чем мифом, а то и сознательной дезинформацией с целью продвижения какого-нибудь лекарственного препарата. ВОЗ рекомендует избегать медикаментов от колик, так как в большинстве случаев они не дают никакого эффекта. Дорогие мамы! От грудного молока – официального «идеального питания для младенцев» — живот болеть ну никак не может! В чем же тогда причина этого загадочного плача малыша?
Дорогие мамы! От грудного молока – официального «идеального питания для младенцев» — живот болеть ну никак не может! В чем же тогда причина этого загадочного плача малыша?
Как правило, за таким поведением скрывается самый банальный отказ от груди. Ребенок при попытках покормиться отрывается от груди с плачем, сучит ножками. Какое-то время сосет спокойно – затем заливается слезами и не может продолжить кормление. Мама пробует поднести его к груди – он начинает плакать. После купания или сеанса массажа не хочет брать грудь. В какой-то момент дня заходится в плаче и не реагирует ни на какие способы утешения, кроме как попасть из маминых рук — на ручки к папе или бабушке… Эти и многие другие симптомы характеризуют проблему отказа от груди. У малыша нарушаются нормальные отношения с мамой и ее грудью, формируется их неадекватное восприятие.
Обычно отказ возникает по двум причинам:
- использование заменителей груди в виде сосок, пустышек и бутылочек
- ошибки в уходе за малышом.

Также проблему могут спровоцировать и более деликатные причины, одно перечисление которых займет пару страниц. Если ее вовремя не решить с помощью консультанта по лактации – дело закончится полным прекращением грудного вскармливания.
Давайте еще раз напомним : у ребенка, родившегося здоровым и находящегося на грудном вскармливании, нет ни малейшего повода для плача от боли! Все слезы – от неправильного кормления или обращения с крохой, от ошибок, исправить которые поможет все тот же специалист по грудному вскармливанию.
В качестве побочных эффектов беспокойного поведения во время кормления и возникают широко распространенные дисбактериоз, лактазная недостаточность, спазмы в животике, плохая прибавка в весе, недостаток молока и угнетенное душевное состояни крохи и его мамы. Особенно хочется подчеркнуть эту причинно-следственную связь между отказом от груди и возникающими в результате него проблемами со здоровьем — ведь зачастую следствия начинают принимать за причины, перекладывая вину за сложившуюся ситуацию с матери — на ребенка и его «заболевание».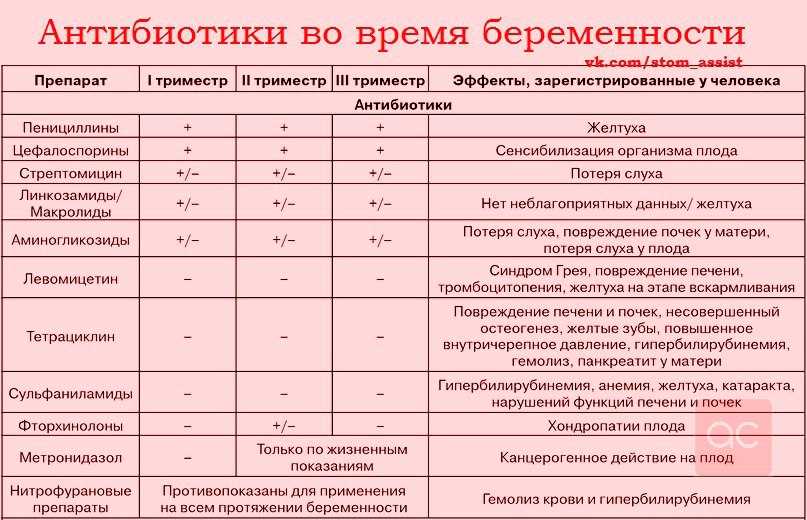
Новый взгляд на срыгивания
При отсутствии паталогии развития желудочно-кишечного тракта срыгивания являются всего лишь показателем общей незрелости нервной системы. Если их объем не превышает размеры содержимого двух столовых ложек – то ничего страшного в них нет. Но :
- слишком обильные и частые срыгивания могут быть признаком неправильно организованного грудного вскармливания (неправильное прикладывание к груди ; редкие кормления — согласитесь, что все будет усваиваться лучше, если питаться часто и понемногу ; любые другие, несовпадающие с основными правилами естественного вскармливания – см.выше).
- на увеличение объема и частоты срыгиваний прямым образом влияют повышенные нагрузки на психику малыша, такие как : раннее плавание, продолжительный плач, частые поездки в город, визиты большого количество народа в ваш дом, семейные ссоры и другие грубые недочеты в уходе за деткой.
Болезненный метеоризм
В результате уникальных рентгеновских исследований, проведенных за рубежом, было доказано отсутствие влияния на поведение младенца газов, скопившихся в его кишечнике. Среди спокойных детей наблюдался такой же процент вспучиваний животика, как и среди горько плачущих. Поэтому смело выбрасывайте все лекарства «от газиков» — они не принесут успокоения страдающему малышу. Газы имеются в кишечнике любого человека – это часть нашей «внутренней» жизни.
Среди спокойных детей наблюдался такой же процент вспучиваний животика, как и среди горько плачущих. Поэтому смело выбрасывайте все лекарства «от газиков» — они не принесут успокоения страдающему малышу. Газы имеются в кишечнике любого человека – это часть нашей «внутренней» жизни.
Однако замечено, что у детишек, чьи роды проходили не вполне благополучно (например, использовались способы ускорения родовой деятельности), возникает болезненность в момент отхождения газиков. Боль эта имеет психосоматический характер, связанный со страхом, пережитым в момент ускоренного прохождения через родовые пути. Облегчает это состояние нахождение в тепле, свободное пеленание, кожный контакт животика с телом матери, совместное купание в теплой ванной при одновременном сосании груди – в общем, любые доступные способы глубокого расслабления или, по-взрослому, релаксации. Со временем, при хорошем заботливом уходе и полноценном грудном вскармливании болезненность при газоотхождении исчезнет безо всякого специального лечения и сомнительного облегчения состояния малыша газоотводными трубочками.
Ликвидируем мышечную дистонию
Напомним, что мы рассматриваем болезненные состояния детишек, которые родились здоровыми и приобрели диагнозы уже после родов. В этой череде психосоматических расстройств гипертонус или гипотонус младенцев является самым типичным. Вызывается редким пребыванием на руках у матери, отсутствием телесного контакта «кожа к коже», неловким ношением малыша и его небрежной позой во время кормления грудью. Лечится очень просто и без материальных затрат на детский массаж: не спускаем кроху с рук, обучаемся правильному ношению на себе (лицом к маме, в комфортной и безопасной позе), почаще прижимаем раздетого ребеночка к собственной коже, гладим его и расслабляем теплом своего тела.
Ребеночка с врожденным неврологическим диагнозом или с проблемами мышечной дистонии, возникшими в результате неблагополучных беременности или родов , тоже можно хорошо «вылечить» маминой любовью! В этом нам помогут «лекарства» из грудного молока и щадящий (коррекционный) уход за малышом.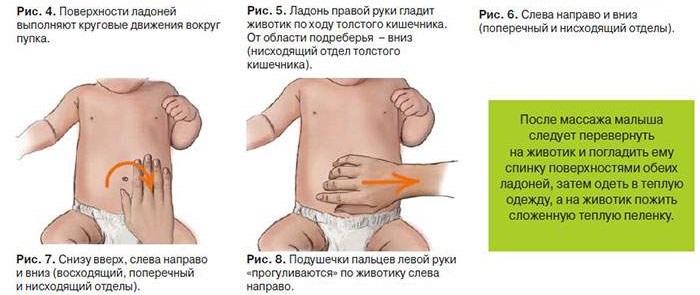 Помимо всех вышеперечисленных рекомендаций, постараемся обучиться делать детский массаж. Это не так сложно – любой профессиональный массажист посещал те же курсы. Будем особенно беречь малыша от любого беспокойства и дискомфорта — таким деткам особенно важно никогда не плакать. При необходимости прибегнуть к медицинским вмешательствам , будем готовы справляться с возможной обидой на маму, возникающей из-за того, что «мама не защитила меня, когда мне делали больно». Консультанты по уходу за младенцами с удовольствием поделятся секретами коррекционного ухода за проблемными детишками! .
Помимо всех вышеперечисленных рекомендаций, постараемся обучиться делать детский массаж. Это не так сложно – любой профессиональный массажист посещал те же курсы. Будем особенно беречь малыша от любого беспокойства и дискомфорта — таким деткам особенно важно никогда не плакать. При необходимости прибегнуть к медицинским вмешательствам , будем готовы справляться с возможной обидой на маму, возникающей из-за того, что «мама не защитила меня, когда мне делали больно». Консультанты по уходу за младенцами с удовольствием поделятся секретами коррекционного ухода за проблемными детишками! .
Вперед, к природе!
В сердце каждой матери живет тайна. Тайна ее любви к маленькому человечку. Сначала он жил прямо у нее под сердцем. Потом – довольно долго – рядом с ее сердцем. Потом он вырос, превратился в большого Человека и ушел строить свою жизнь.
Но мамино сердце не забудет его. Оно чутко прислушивалось в его нуждам, пока он был маленьким. Оно щедро дарило любовь его сердцу.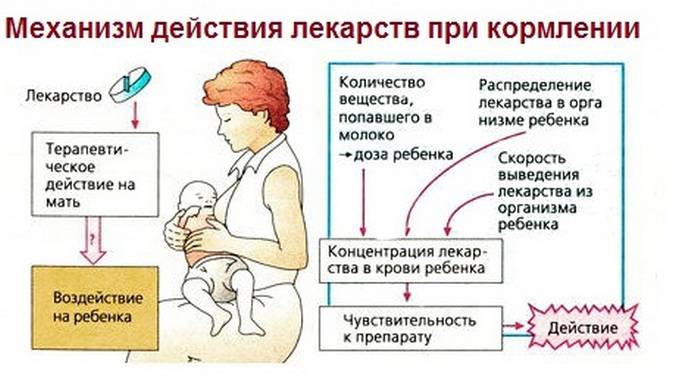 Оно быстро угадывало его потребности. Оно вдохновляло молодую женщину самоотверженно ухаживать за малышом.
Оно быстро угадывало его потребности. Оно вдохновляло молодую женщину самоотверженно ухаживать за малышом.
Мамино сердце – это чудо и надежда природы. Без маминой сердечной любви никто из нас не смог бы стать Человеком с большой буквы.
Постараемся раскрыться навстречу этому дару и растить наших детишек счастливыми и здоровыми!
Удачи всем мамам на этом удивительном пути!
Мария Гуданова, консультант по грудному вскармливанию,
член Международной Ассоциации консультантов по естественному вскармливанию.
Кормление грудью и применение лекарственных препаратов
Вот и позади роды, забылась родовая боль, лактация налажена и вот в любой момент перед молодой мамой может возникнуть новая проблема: как повлияет лекарство на новорожденного малыша при кормлении грудью. К сожалению не каждая мама может похвастаться отменным здоровьем и возникает необходимость принимать лекарства.
Степень неблагоприятного влияния лекарства на организм новорожденного определяется следующими факторами:
-
токсичностью препарата; -
истинным количеством лекарства, поступившим в организм ребенка; -
особенностью влияния препарата на незрелые органы ребенка; -
длительностью выведения лекарства из организма ребенка; -
длительностью приема лекарства кормящей мамой; -
индивидуальной чувствительностью ребенка к данному препарату; -
риском развития аллергических реакций.
Из наиболее часто применяемых лекарств большинство не относится к очень токсичным препаратам, вызывающим значимое токсичное действие на органы и ткани. Поэтому считается, что во многих случаях при медикаментозном лечении кормление грудью может быть продолжено.
Если женщина совмещает кормление грудью и лечение, то может быть полезен подбор оптимальной схемы чередования приема препарата и кормлений. Нужно так принимать лекарство, чтобы время кормления не приходилось на период его максимальной концентрации в крови.
Нужно так принимать лекарство, чтобы время кормления не приходилось на период его максимальной концентрации в крови.
Применяя лекарство, женщина в период кормления грудью должна знать, что побочные эффекты, вызываемые данным препаратом, могут возникнуть и у ребенка.
Если риск неблагоприятного воздействия лекарства на организм ребенка высок, то на время лечения нужно прекратить кормление грудью, но продолжить сцеживание молока для поддержания лактации. После окончания курса лечения необходимо возобновить кормление грудью. Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Особенности применения различных групп лекарств при кормлении грудью
Лекарства, противопоказанные при кормлении грудью:
Цитостатики и радиоактивные препараты (лекарства, применяемые для лечения опухолей и аутоиммунных заболеваний, ревматоидного артрита ). Эти лекарства значительно подавляют иммунитет и деление клеток. При необходимости приема этих препаратов кормление грудью прекращают.
Эти лекарства значительно подавляют иммунитет и деление клеток. При необходимости приема этих препаратов кормление грудью прекращают.
Антибиотики применяют для лечения различных инфекционно-воспалительных заболеваний. Пенициллины, цефалоспорины, макролиды, аминогликозиды обычно не противопоказаны при кормлении грудью. Эти антибиотики проникают в молоко в небольших количествах, поэтому токсичность их для ребенка низкая.
Макролиды (эритромицин, сумамед, вильпрофен и др.) хорошо проникают в молоко, но их применение при кормлении грудью возможно. Имеется потенциальный риск развития осложнений, связанных с возникновением аллергических реакций, нарушением нормальной флоры кишечника (диарея), размножением грибков (кандидоз – молочница). Для профилактики дисбактериоза рекомендуется назначение ребенку пробиотиков (Бифидум Бактерин, Линекс). При возникновении аллергической реакции у ребенка следует прекратить прием данного антибиотика или временно прекратить кормление грудью.
Тетрациклины, сульфаниламиды (Бактрим, Бисептол и др.), Метронидазол, Клиндамицин, Линкомицин, Ципрофлоксацин проникают в молоко, и вероятность развития отрицательных реакций высока. Поэтому применение этих лекарств при кормлении грудью противопоказано.
Побочное действие тетрациклинов – задержка роста ребенка, нарушение развития костной ткани и зубной эмали ребенка. Побочное действие Клиндамицина – риск желудочно-кишечных кровотечении; а Левомицетина – токсическое поражение костного мозга, влияние на сердечно-сосудистую систему.
Антигипертензивные средства применяют при гипертонии.
При кормлении грудью с осторожностью можно применять такие лекарства: Дибазол, Допегит, Верапамил.
Противопоказаны при кормлении грудью: Кордафлекс, ингибиторы АПФ (Энап, Капотен), Диазоксид, Резерпин.
Применение при аллергии антигистаминных средств при кормлении грудью возможно. Желательно применять Цетиризин, Лоратадин. Не желательно применение лекарств 1-го поколения (Супрастин, Тавегил), которые могут вызывать сонливость у ребенка. Противопоказано применение при кормлении грудью Эриуса.
Не желательно применение лекарств 1-го поколения (Супрастин, Тавегил), которые могут вызывать сонливость у ребенка. Противопоказано применение при кормлении грудью Эриуса.
Антитиреоидные препараты при кормлении грудью
Антитиреоидные препараты применяются при заболеваниях щитовидной железы, протекающих с повышением ее функции. Эти лекарства применяют при кормлении грудью с осторожностью, контролируя состояние ребенка. Они подавляют функцию щитовидной железы ребенка.
Сальбутамол, тербуталин, фенотерол разрешены к применению при кормлении грудью. Необходимо следить за состоянием ребенка, поскольку их побочное действие – возбуждение, учащение сердечного ритма.
Гормоны (преднизолон, дексаметазон, гидрокортизон) применяют при аутоиммунных заболеваниях (ревматоидный артрит, системные болезни соединительной ткани, аутоиммунный гепатит и др., при недостаточности функции надпочечников) обычно не противопоказаны при кормлении грудью.
Однако при необходимости лечения ими более 10 дней вопрос о продолжении грудного вскармливания решается индивидуально. Если женщина нуждается в длительном гормональном лечении в высокой дозе, кормление грудью следует прекратить.
Парацетамол не противопоказан при кормлении грудью, если применяется в обычной дозе (по 1 таблетке до 3-4 раза в сутки, не более 2-3 дней). Превышения дозы и длительного применения парацетамола следует избегать, поскольку побочным действием препарата является токсичное воздействие на печень и кровь.
Контрацептивы при кормлении грудью
При кормлении грудью разрешены препараты с содержанием прогестерона. Остальные лекарства противопоказаны при кормлении грудью.
Отхаркивающие препараты при кормлении грудью
- Амброксол, Бромгексин, АЦЦ можно применять при кормлении грудью.
- Пре- и пробиотики (Линекс, Хилак форте и др.) совместимы с грудным вскармливанием.

Следует отметить что в нашем Центре Матери и Ребенка все применяемые лекарственные препараты являются безопасными для здоровья малыша и матери. Мы стараемся минимизировать назначение лекарственных препаратов, лишь в самом крайнем случае назначаются препараты противопоказанные при грудном вскармливании. И самая главная рекомендация не назначать лекарства самостоятельно в особенности кормящим мамочкам!Здоровья Вам и Вашим Малышам!
Врач акушер гинеколог Нугманова М. К.
Проверила зав. род. домом №2 Маркашова М. Ю.
Почему у меня спазмы во время кормления грудью? Объяснение экспертов
Грудное вскармливание
Fly View Productions/E+/Getty Images
Что нормально, а что нет.
по Abi Berwager Schreier
Обновлено:
Первоначально опубликовано: 842Z»> сентябрь 5, 2017
. все роды, роды и послеродовой процесс рождения моего сына, а также судороги во время грудного вскармливания были одним из них. Помню, когда он прицепился к нему в больнице, я чувствовал себя таким сбитым с толку. Роды должны были закончиться, так почему же мне снова казалось, что у меня снова сильные менструальные спазмы во время того, что должно было стать приятным и особенным моментом связи с моим сыном? Откровенно говоря, процесс воспроизведения может быть очень странным. С вашим телом происходит много странных вещей не только во время беременности, но и после родов. Случайные судороги, жидкости, перепады настроения, изменения тела — вы называете это. И странные вещи определенно случаются, когда вы кормите грудью. Хотя вы, возможно, были готовы к некоторым послеродовым спазмам, но спазмы во время грудного вскармливания все еще могут застать вас врасплох. Вот что это такое и почему это происходит.
Почему у меня возникают судороги во время кормления грудью?
Спазмы во время грудного вскармливания совершенно нормальны, и многие женщины испытывают их, говорит д-р Ивонн Бон, акушер-гинеколог из Медицинского центра Провиденс Сент-Джонс в Санта-Монике, Калифорния. Спазмы связаны с окситоцином — гормоном, вызывающим сокращения матки во время родов, — который выделяется во время грудного вскармливания, объясняет Бон.
Спазмы связаны с окситоцином — гормоном, вызывающим сокращения матки во время родов, — который выделяется во время грудного вскармливания, объясняет Бон.
На самом деле, судороги во время грудного вскармливания являются очень важным побочным эффектом грудного вскармливания сразу после родов — это не просто нормально, это очень хорошо. «Окситоцин вызывает судороги в матке, что помогает матери, поскольку снижает риск сильного кровотечения и послеродового кровотечения», — говорит Рэйчел Тейлор, дипломированная медсестра и консультант по грудному вскармливанию.
Эти спазмы, вызванные окситоцином, возвращают матку к размерам, существовавшим до беременности, после растяжения во время беременности и родов, говорит Криси Розенталь, сертифицированный международным советом консультант по грудному вскармливанию (IBCLC).
Нормально ли судороги при грудном вскармливании?
staticnak1983/E+/Getty Images
Испытывать спазмы во время грудного вскармливания – это абсолютно нормально, особенно в течение нескольких дней после родов. «Судороги доставляют дискомфорт в первые несколько дней после родов, но чем сильнее сокращается матка, тем лучше», — говорит Тейлор. «После одной недели после родов спазмы должны быть очень легкими, и вы, вероятно, вообще их не заметите». По словам Кэти Кларк, сертифицированного инструктора по грудному вскармливанию, вы можете чувствовать судороги во время грудного вскармливания в течение шести недель после родов.
«Судороги доставляют дискомфорт в первые несколько дней после родов, но чем сильнее сокращается матка, тем лучше», — говорит Тейлор. «После одной недели после родов спазмы должны быть очень легкими, и вы, вероятно, вообще их не заметите». По словам Кэти Кларк, сертифицированного инструктора по грудному вскармливанию, вы можете чувствовать судороги во время грудного вскармливания в течение шести недель после родов.
Но когда стоит волноваться? Когда судороги при грудном вскармливании вызывают беспокойство? «Если боль кажется сильной, безрецептурные обезболивающие не помогают, или вас беспокоит боль/спазмы, которые вы испытываете, обратитесь к своему акушеру-гинекологу», — говорит Розенталь.
Следует ли мне беспокоиться, если у меня не возникают судороги во время кормления грудью?
Если вы не чувствуете спазмов во время кормления грудью или вообще не кормите грудью, не беспокойтесь. Это тоже нормально. «Матка естественным образом [приходит в норму] даже без грудного вскармливания», — говорит Бон. Однако, если вы кормите грудью и не испытываете никаких судорог в послеродовом периоде, Тейлор предлагает вам проконсультироваться со своим консультантом по грудному вскармливанию, поскольку это может быть признаком того, что у вашего ребенка может быть неэффективный захват груди.
Однако, если вы кормите грудью и не испытываете никаких судорог в послеродовом периоде, Тейлор предлагает вам проконсультироваться со своим консультантом по грудному вскармливанию, поскольку это может быть признаком того, что у вашего ребенка может быть неэффективный захват груди.
Могут ли судороги при грудном вскармливании быть признаком беременности?
Спазмы во время грудного вскармливания могут быть абсолютно признаком беременности, объясняет Кларк, если вы прошли послеродовую стадию. «Спазмы иногда возникают при имплантации или по другим причинам, так что это, безусловно, может произойти во время грудного вскармливания», — говорит она.
Если вы решите кормить ребенка грудью, не беспокойтесь о судорогах, которые могут возникнуть во время кормления. Если вы не чувствуете сильную боль или спазмы не длятся более нескольких дней, спазмы во время грудного вскармливания совершенно нормальны и являются частью процесса заживления, через который ваше тело проходит после родов.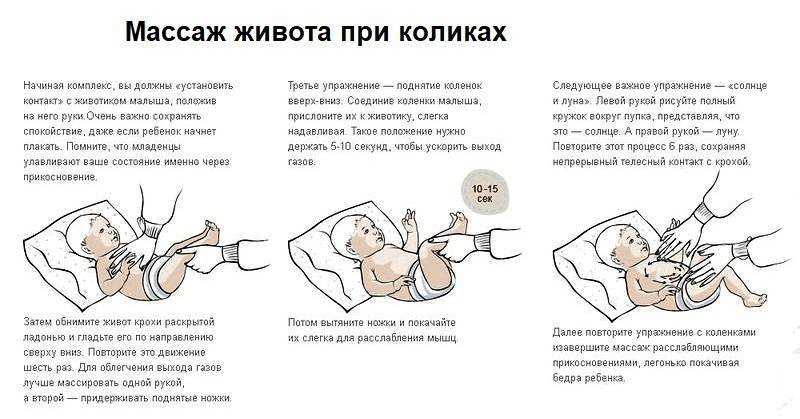
Опрошенные источники:
Д-р Ивонн Бон , акушер-гинеколог в Медицинском центре Провиденс Сент-Джонс в Санта-Монике, Калифорния.
Рэйчел Тейлор, зарегистрированная медсестра, консультант по грудному вскармливанию и основательница Mama Did It
Криси Розенталь, сертифицированный международный консультант по грудному вскармливанию и менеджер по связям с The Lactation Network , 900 сертифицированный преподаватель по грудному вскармливанию и студентка IBCLC с Кормящая мама
Эта статья была впервые опубликована
Послеродовые спазмы: почему возникают спазмы после родов Судороги обычно наиболее интенсивны на второй и третий день после родов, но они должны исчезнуть в течение недели или двух. Вы обнаружите, что ваши судороги становятся более интенсивными во время грудного вскармливания, так как кормление часто может стимулировать сокращения матки.
 Болеутоляющие средства, отпускаемые без рецепта, наряду с легким массажем и упражнениями на глубокое дыхание могут облегчить дискомфорт. Если у вас сильная боль и такие симптомы, как лихорадка или зловонные выделения, обратитесь к врачу.
Болеутоляющие средства, отпускаемые без рецепта, наряду с легким массажем и упражнениями на глубокое дыхание могут облегчить дискомфорт. Если у вас сильная боль и такие симптомы, как лихорадка или зловонные выделения, обратитесь к врачу.
Что такое послеродовые спазмы?
Послеродовые спазмы — это боль в нижней части живота, которая возвращается к размеру до беременности после рождения ребенка. Другое название этих спазмов – послеродовые боли.
Небольшие спазмы после родов нормальны, и обычно они незначительны для начинающих мам (если вы вообще их чувствуете). Но судороги часто усиливаются с каждыми будущими родами и могут быть наиболее неудобными после вторых и третьих детей.
Почему у меня послеродовые спазмы?
Послеродовые спазмы возникают, когда матка сокращается, чтобы вернуться к своим размерам и форме до беременности. (Этот процесс называется «инволюция».) Сразу после родов ваша матка весит около 2,5 фунтов. Через неделю после родов он уже вдвое меньше. И примерно через шесть недель после рождения он должен снизиться до 2 унций.
И примерно через шесть недель после рождения он должен снизиться до 2 унций.
Судороги после рождения служат еще одной важной цели. Он сужает кровеносные сосуды в матке, чтобы предотвратить слишком большую потерю крови после родов.
Ожидайте, что спазмы будут наиболее интенсивными в течение первого или двух дней после родов. Она должна уменьшиться примерно к третьему дню, хотя может пройти несколько недель, прежде чем матка вернется к своим размерам до беременности.
Грудное вскармливание может вызвать послеродовые спазмы или усилить их. Это потому, что сосание вашего ребенка вызывает выброс гормона окситоцина. Это материнский гормон, вызывающий схватки, и он действует так же, как во время родов и после родов. На самом деле это хорошо: судороги помогают матке быстрее вернуться к нормальному размеру, снижая риск послеродовой анемии из-за кровопотери.
Врачи и акушерки обычно дают молодым мамам окситоцин сразу после родов, чтобы уменьшить послеродовое кровотечение, и это также может усилить спазмы.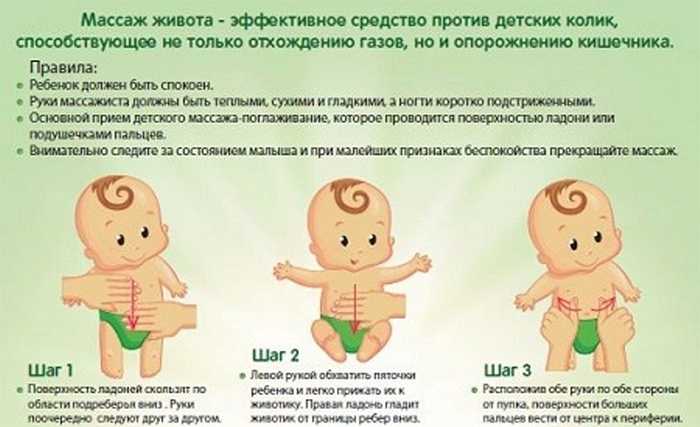
Когда следует беспокоиться о послеродовых спазмах?
Некоторые судороги после родов нормальны и с ними можно справиться в домашних условиях, но при более сильной боли и других симптомах следует обратиться к врачу.
Сильная боль в нижней части живота может быть вызвана внутриутробной инфекцией, называемой эндометритом. Боль, отдающая в поясницу или бок, может быть вызвана инфекцией мочевыводящих путей. Также ненормально иметь постоянную боль или покраснение вокруг разреза кесарева сечения или разрыва влагалища.
Реклама | страница продолжается ниже
Позвоните своему врачу, если спазмы не начали ослабевать через несколько дней или если боль становится невыносимой. Это могут быть признаки инфекции или другой проблемы, требующей медицинской помощи.
Также сообщайте о таких симптомах, как:
- Лихорадка
- Боль или жжение при мочеиспускании
- Зловонные выделения
Могу ли я что-нибудь сделать, чтобы облегчить послеродовые спазмы?
Судороги — это нормально, но это не то, что нужно терпеть. Поскольку послеродовая боль может отвлечь вас от более важных задач по уходу за ребенком и общению с ним, этим стоит заняться.
Поскольку послеродовая боль может отвлечь вас от более важных задач по уходу за ребенком и общению с ним, этим стоит заняться.
Болеутоляющие средства, отпускаемые без рецепта, такие как ибупрофен (Адвил, Мотрин), могут облегчить боль. Сообщите своему врачу, если это не принесет вам облегчения — он может порекомендовать другое лекарство.
Вот еще несколько советов, которые помогут вам минимизировать дискомфорт:
- Практикуйте глубокое дыхание или другие методы релаксации, чтобы отвлечься от боли.
- Старайтесь чаще мочиться, даже если вы не чувствуете желания. Полный мочевой пузырь препятствует полному сокращению матки и усиливает спазмы. Сразу после родов ваше ощущение наполненности мочевого пузыря может быть нарушено, поэтому регулярные походы в туалет, несмотря ни на что, помогут облегчить спазмы.
- Кормите грудью каждые 2–3 часа днем и каждые 3–4 часа ночью. Это не только улучшит выработку молока, но и сведет к минимуму кровопотерю, стимулируя сокращения и помогая матке вернуться к своим размерам до беременности.