Через сколько после опущения живота рожают: Предвестники родов — роддом «Лелека»
Содержание
Предвестники родов
- Главная
- Архив
- Архив статей
- Беременность
- Предвестники родов
С чего начинаются роды?
Редко, когда роды начинаются внезапно. Обычно за 24 недели до родов под влиянием гормональных изменений в организме женщины происходят определенные процессы, которые называются предвестники родов.
-
«Опущение» живота
Будущая мама может вдруг заметить, что ей стало легче дышать, а живот сместился вниз. «Опущение» живота происходит за счет вставления предлежащей части плода во вход малого таза и отклонения дна матки кпереди вследствие некоторого снижения тонуса брюшного пресса. Сидеть и ходить при этом становится немного труднее. У первородящих живот опускается обычно за 2 4 недели до родов. У повторно родящих накануне родов. Бывает, что «опущения» живота не происходит вовсе.
Позывы к мочеиспусканию становятся чаще, так как увеличивается давление на мочевой пузырь. Гормоны могут воздействовать и на кишечник женщины, вызывая некоторое разжижение стула. Примерно, как перед экзаменом.
-
Боли внизу спины
После смещения ребенка вниз женщина может испытывать некомфортные ощущения в области поясницы.
Малыш может то немного затихать, то очень активно двигаться. Но все-таки большинство женщин отмечают перед родами некоторое снижение двигательной активности ребенка, связанную с тем, что при массе около 3-х кг ему тесно в полости матки.
После 30-ой недели беременности могут появиться ложные схватки. Они нерегулярные и безболезненные. Очень часто их принимают за начало родов. Но если не устанавливается регулярный и продолжительный ритм этих схваток, а интервалы между ними не сокращаются, то это вовсе не начало родов.
Смена настроения во многом связана с нейроэндокринными процессами, происходящими в организме беременной перед родами. Состояние апатии может неожиданно сменяться бурной деятельностью. Проявляется инстинкт «гнезда». Женщина готовится к встрече малыша: шьет, чистит, моет, прибирается.
Состояние апатии может неожиданно сменяться бурной деятельностью. Проявляется инстинкт «гнезда». Женщина готовится к встрече малыша: шьет, чистит, моет, прибирается.
-
Изменение аппетита
Чаще аппетит уменьшается. Даже, если всю беременность хотелось есть «за двоих», то за несколько недель до родов женщины едят мало.
Перед родами женщина может немного похудеть. Масса тела беременной женщины может уменьшится примерно на 12 кг. Так организм естественным образом готовится к родам.
Слизистая пробка это выделение из влагалища шеечной слизи, которая может быть бесцветной, желтоватой, или слегка окрашенной кровью. Слизистая пробка сохраняет канал закрытым во время беременности. Потеря слизистой пробки определенный признак наступления родов Слизистая пробка может отойти за 2 недели до родов, а может и за 34 дня. Отхождение слизистой пробки еще не повод ехать в родильный дом.
Необязательно, чтобы перед родами женщина отмечала все вышеперечисленные предвестники. Обычно, у будущей мамы наблюдаются 23 признака приближающихся родов. Иногда, предвестники родов могут отсутствовать.
Обычно, у будущей мамы наблюдаются 23 признака приближающихся родов. Иногда, предвестники родов могут отсутствовать.
Существуют два основных признака начала родов:
1. Началом родов считают появление регулярных сокращений мускулатуры матки схваток. Ритмичные сокращения ощущаются как чувство давления в брюшной полости. Первые схватки сопровождаются тупой болью в пояснице или бедрах. Потом ощущения могут быть похожи на те, что бывают при болезненной менструации. Постепенно боль при схватках становится ощутимее. В промежутках между схватками обычно боль отсутствует. Настоящие родовые схватки повторяются каждые 1520 минут (возможна и иная периодичность) с постепенным уменьшением интервала между ними до 34 минуты. Женщины, рожающие впервые, предпочитают ехать в роддом сразу, как только схватки появились или стали регулярными, хотя время у них есть: первые роды обычно длятся 1214 часов. Другие будущие мамы ждут, пока схватки участятся. Время, когда ехать в роддом, зависит также от того, как далеко он находится.
2. Роды могут начаться с отхождения околоплодных вод. При этом, если разрыв плодного пузыря небольшой, то воды могут подтекать. Плодный пузырь может разорваться внезапно, тогда воды «хлынут сильным потоком». Воды могут отойти до того, как начнутся ритмичные сокращения матки. Чаще это происходит у повторнородящих. При разрыве плодного пузыря боли не чувствуется. Если воды отошли сразу, до наступления ритмичных схваток следует ехать в роддом немедленно! Если воды пока подтекают, то в запасе есть несколько часов. Обычно воды прозрачные и не имеют запаха. Если же их цвет слегка зеленоватый, не забудьте сказать врачу, чаще всего, это признак неблагополучия со стороны ребенка.
У каждой женщины роды начинаются и протекают по-разному. Некоторые женщины рожают «классически» схватки развиваются постепенно, интервалы между схватками плавно уменьшаются и возникает желание тужиться. Другие, рожают «стремительно» схватки сразу активные и интервалы между ними короткие. У третьих, прелюдия к родам затягивается. Обычно, первородящие мамы опасаются, что пропустят начало родов или не успеют доехать до роддома. Но на практике такое практически не встречается. Зато, наоборот, ситуация, когда женщина приезжает в роддом, приняв предвестники за начало родов, для роддома дело обычное. Но в данном случае, перебдеть все-таки лучше, чем недобреть.
У третьих, прелюдия к родам затягивается. Обычно, первородящие мамы опасаются, что пропустят начало родов или не успеют доехать до роддома. Но на практике такое практически не встречается. Зато, наоборот, ситуация, когда женщина приезжает в роддом, приняв предвестники за начало родов, для роддома дело обычное. Но в данном случае, перебдеть все-таки лучше, чем недобреть.
%%pagecomments%%
Беременность и роды № 6 (2020)
Ранняя беременность и роды в подростковом возрасте
По всем вопросам обращайтесь:
г. Киев (Позняки)
ул. А. Ахматовой 31
+38(096) 683-06-18
+38(063) 217-14-64
Записаться на консультациию
Общие сведения. Во врачебной практике бывают эпизоды, когда в акушерской помощи нуждаются юные беременные (первородящая называется юной, если роды у нее произошли до 18-летнего возраста). Беременность у нее протекает, несомненно, в необычных условиях, связанных с незрелостью адаптационных механизмов.
Большая нагрузка на незрелый, неокрепший организм, обусловленная беременностью, представляет собой серьезное испытание.
Беременность у девочек моложе 8 лет становится возможной в случае ускоренного полового созревания. В возрасте от 9 до 16 лет беременность может наступить даже в тех случаях, когда динамика полового созревания не опережает норму.
Классификация беременности. Различают беременность, возникшую до периода полового созревания (виолентная овуляция происходит задолго до пубертатного периода) и беременность у уже вступившей в пубертатный период. В этих двух группах особенности течения беременности и родов и, естественно, тактика их ведения существенно отличаются. В частности, при беременности и родах в период полового созревания отмечается меньше осложнений, чем в более младшем возрасте.
Кроме того, подлежат разграничению случаи беременности, возникшей у девочек без признаков преждевременного полового созревания (с одной стороны) и у тех, у которых они имеются (с другой).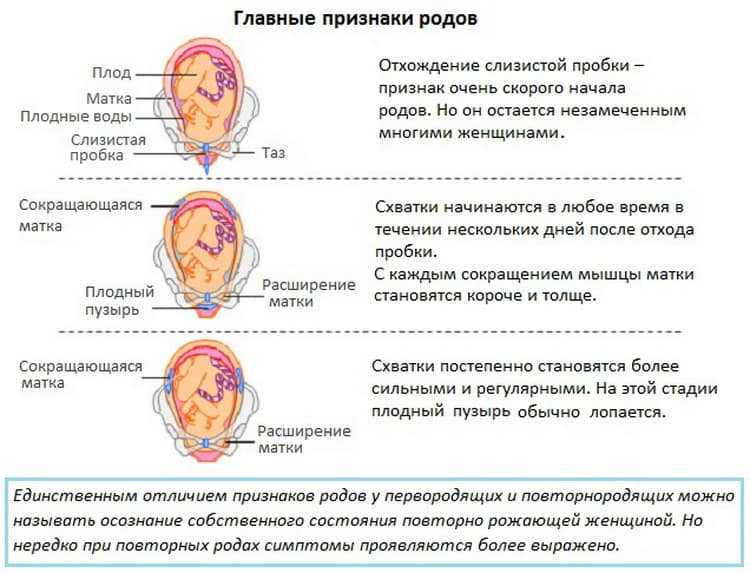 При преждевременном половом созревании беременность чаще возникает при истинном его варианте, чем при патологическом (на почве опухоли и т. п.).
При преждевременном половом созревании беременность чаще возникает при истинном его варианте, чем при патологическом (на почве опухоли и т. п.).
Влияние беременности на организм девочки. Нет сомнения в том, что беременность, если она наступила в юном возрасте, ускоряет процессы соматического и полового созревания. Секреция эстрогенов и прогестерона не уступает таковой у взрослых беременных женщин.
Особенно наглядны изменения костного таза, который за время беременности у 13-15-летних может достичь размеров, характерных для 16-18 лет. Впрочем, наружная конъюгата увеличивается медленнее остальных наружных размеров. Из юных первородящих у 10,7 % роды протекают при наличии анатомически суженного таза; в то же время в большей степени, чем у взрослых женщин, выражены гидрофильность и эластичность связочного аппарата, симфиза и хрящевых зон. Все это обеспечивает некоторую податливость костного кольца.
Приходится наблюдать, как у девочки без выраженных вторичных половых признаков до беременности они появляются даже в том случае, если беременность была прервана в ранние сроки.
Что касается психических реакций юных беременных, то они, по нашим наблюдениям, соответствуют возрасту, но не опережают его. Психопатии и психозы наблюдаются редко, большей частью при изнасиловании (реактивный психоз). Ряд характерологических черт, выявляемых в этой группе, объясняется недостатками воспитания. Так, опросив 79 несовершеннолетних беременных, констатировали преобладание у них независимого характера, склонности к экспериментированию, непрактичности, скудости эмоционального мира, невоспитанности.
Особенности течения беременности в юношеском возрасте. Беременность протекает, как правило, благоприятно. Продолжительность ее — 38±0,9 недель, т. е. чуть меньше, чем у взрослых женщин. Недонашивание составляет 3 %. Перенашивания почти не наблюдается. Многоплодная беременность у юных встречается реже (1: 100), чем в более старших возрастных группах.
Ранний токсикоз диагностирован нами в единичных случаях. Осложнение беременности поздним токсикозом наблюдается, по нашим данным, в 0,5 %, что в 20 раз реже обычного. В литературе встречаются совершенно иные цифры частоты позднего токсикоза: 46-65,29%.
В литературе встречаются совершенно иные цифры частоты позднего токсикоза: 46-65,29%.
Согласно мнению цитированных авторов, беременность в юном возрасте осложняется вообще в 40-70 %. Это значительно отличается от наших данных (не более 5%), а также от мнения W. Stockel, М. Шаша и Л. Ковача (1967). Столь существенное отличие в характере течения беременности, несомненно, объясняется разной тактикой ведения, в частности принятым в клинике ЛПМИ регулярным врачебным наблюдением на протяжении всей беременности и тщательно соблюдаемой профилактической госпитализацией.
Диагностика ранней беременности. Диагностика беременности в юном возрасте основывается на выявлении тех же предполагаемых, вероятных и несомненных признаков, что и у взрослых женщин, однако диагноз устанавливается нередко с запозданием, т. е. с появлением именно достоверных признаков.
Основным препятствием для правильной и своевременной диагностики предстает сама юная беременная, которая в силу ряда обстоятельств либо не подозревает о беременности, либо скрывает появление сомнительных (субъективных) признаков беременности. Иногда впервые узнает о беременности человек, которому девочка особенно доверяет: школьная учительница, пионервожатая и т. д.
Иногда впервые узнает о беременности человек, которому девочка особенно доверяет: школьная учительница, пионервожатая и т. д.
Нередко первым диагноз беременности ставит участковый педиатр при осмотре и пальпации живота.
Диагностические ошибки при установлении беременности в юном возрасте — явление достаточно распространенное. Еще на этапе ознакомления с анамнезом к врачебной ошибке приводят уверения сопровождающих девочку родственников о том, что «беременность здесь невозможна».
Целость девственной плевы или отсутствие ее целости не имеют решающей диагностической ценности. Характерно, что в первом триместре беременности отмечаются недостаточное размягчение матки, некоторое отставание ее величины от сроков задержки месячных и умеренная выраженность группы вероятных признаков, основанных на констатации размягчения перешейка.
Помимо общепринятых клинических методов диагностики, не следует забывать о существовании таких дополнительных методов, как определение плацентарного лактогена, хорионического гонадотропина, обзорная рентгенография живота, ультразвуковая диагностика, фоно- и электрокардиография плода.
В процессе дифференциальной диагностики возникает необходимость отличить беременность от следующих заболеваний: аномалий развития матки, опущения почки, опухоли малого таза или брюшной полости, ожирения (нередко сопровождаемое аменореей), первичной внематочной беременности (чаще в правой маточной трубе).
Ведение беременности. Сам факт установления диагноза беременности налагает на врача дополнительную ответственность за судьбу юной матери и ее ребенка. Прежде всего приходится решать вопрос о возможности доносить беременность и родить с минимальным ущербом для здоровья. Решение должно быть строго индивидуальным. Определяющими являются возраст девочки и срок беременности. Стереотипные решения, направленные, скажем, на безусловное прерывание беременности, могут причинить вред, так как бывают ситуации, особенно во втором триместре, при которых риск, связанный с прерыванием, превышает ущерб здоровью от нагрузки, обусловленной вынашиванием плода и родами.
У здоровых девушек 15-17-летнего возраста в первом триместре предпочтительно положительное решение вопроса об оставлении беременности, потому что беременность и роды проходят, как правило, благополучно. В то же время опасность осложнений, связанных с искусственным абортом в юном возрасте, больше, чем у взрослых женщин. При наличии тяжелых заболеваний или возникновении осложнений, угрожающих здоровью, предпринимается прерывание беременности по соответствующим показаниям.
В то же время опасность осложнений, связанных с искусственным абортом в юном возрасте, больше, чем у взрослых женщин. При наличии тяжелых заболеваний или возникновении осложнений, угрожающих здоровью, предпринимается прерывание беременности по соответствующим показаниям.
Если школьница будет донашивать беременность, то посещение школы нежелательно по этическим и педагогическим соображениям. Кроме того, учебная нагрузка неблагоприятно отражается на становлении гестационной доминанты и может явиться этиологическим моментом в развитии позднего токсикоза беременных. Нельзя забывать и о том, что необходимость в частой госпитализации также не благоприятствует продолжению учебы.
Девочка встает на учет в женской консультации и периодически (не менее 3 раз в течение беременности) поступает в дородовое отделение, где проводится углубленное наблюдение за состоянием ее здоровья и развитием внутриутробного плода. По мере надобности проводятся профилактические или лечебные меры; в частности, ликвидируются очаги латентной инфекции и санируется влагалище. Особое внимание в стационаре уделяется физио-психо-профилактической подготовке к родам, поскольку в женской консультации это осуществить трудно.
Особое внимание в стационаре уделяется физио-психо-профилактической подготовке к родам, поскольку в женской консультации это осуществить трудно.
Учитывая, что в юном возрасте роды наступают на 1-2 недели раньше, чем у взрослых женщин, последнее помещение в стационар должно производиться не позже срока 36-37 недель беременности. За это время проводится очередное обследование, осуществляется подготовка к родам и составляется план их ведения.
Течение родов. Течение и исходы родов существенно зависят от принадлежности девочки к определенной возрастной группе. Если в 14 лет и младше процент тяжелых осложнений велик (15), то в группе 15-17 лет процент осложнений резко снижается (1-2).
У рожениц в возрасте младше 14 лет можно очертить следующую структуру основных осложнений в родах:
а) клиническое несоответствие между головкой плода и тазом матери,
б) слабость родовой деятельности,
в) травмы родовых путей,
г) гипотоническое кровотечение (перечислены в порядке убывания).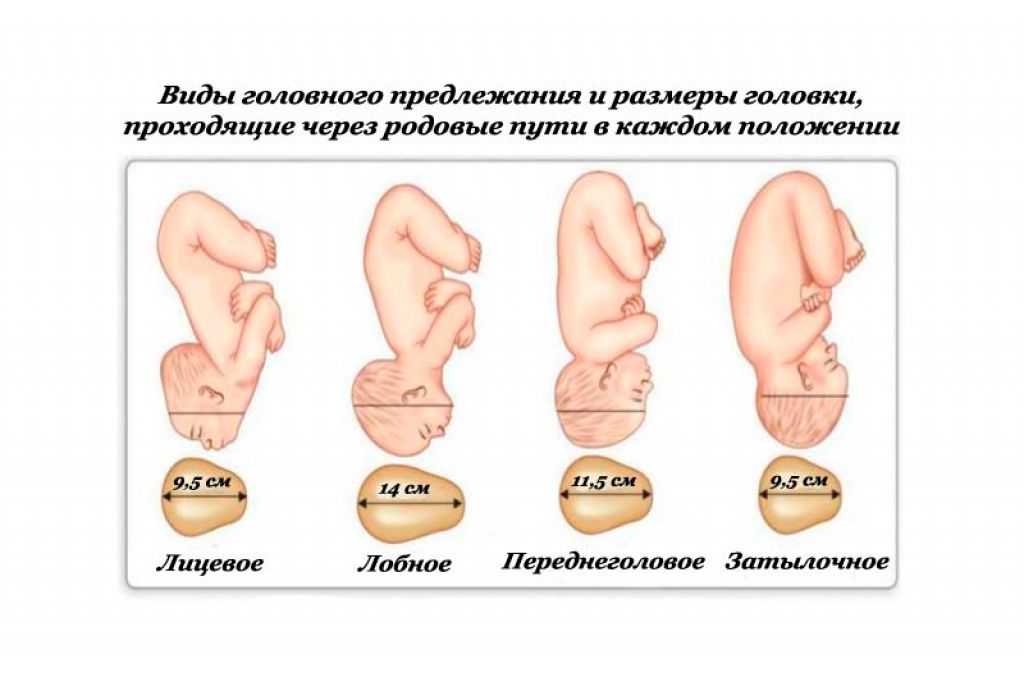
В то же время у рожениц 15-17 лет структура осложнений несколько иная:
а) быстрые роды,
б) первичная слабость родовой деятельности,
в) разрывы шейки матки и промежности,
г) гипотоническое кровотечение.
Таким образом, большая часть осложнений обязана своим генезом нарушению сократительной способности матки, обусловленной как незрелостью регулирующих звеньев, так и неполноценностью исполнительных тканей (миометрия).
Ведение родов. Родоразрешение юных беременных следует проводить в высококвалифицированных учреждениях, желательно в тех, где имеются специалисты с соответствующим опытом и круглосуточная анестезиологическая и педиатрическая службы. От врача и акушерки требуется особый подход к юной роженице, продиктованный необходимостью считаться с необычностью положения, эмоциональной лабильностью, низким порогом болевой чувствительности и постоянной угрозой осложнений для матери и плода.
В первый период родов параллельно тщательному контролю за динамикой структурных изменений шейки матки (предпочтительны наружные приемы, например способ Роговина) необходимо назначать средства, действующие спазмолитически , уменьшающие тем самым болевые ощущения.
Применение анестезии зиждется на достаточном выборе средст. Широкое использование обезболивающих средств не оправдано в тех случаях, когда велика возможность возникновения клинического несоответствия между головкой плода и тазом матери. Из этих же соображений противопоказано назначение сильных стимулирующих матку средств.
Оперативные вмешательства среди юных рожениц предпринимаются не чаще, чем обычно в клинической практике: перинеотомия — в 12%, акушерские щипцы — в 1%, кесарево сечение — в 0,5 %. Вакуумэкстракция плода вообще не применяется. Те авторы, которые указывают на высокую заболеваемость юных беременных поздним токсикозом, естественно, приводят высокий процент оперативного родоразрешения (17-22 %).
У беременных в возрасте до 14 лет (особенно моложе 12) приходится чаще, чем в более старшем возрасте, склоняться к родоразрешению путем кесарева сечения в плановом порядке на сроке 39-40 недель. Определяющими обстоятельствами становятся размеры таза, характер предлежания, предполагаемая масса плода и состояние здоровья девочки. За 1-3 ч до производства кесарева сечения вскрывается плодный пузырь. Этим достигается постепенность опорожнения матки и, следовательно, профилактика гипотонического кровотечения и лохиометры.
За 1-3 ч до производства кесарева сечения вскрывается плодный пузырь. Этим достигается постепенность опорожнения матки и, следовательно, профилактика гипотонического кровотечения и лохиометры.
Если у врача есть надежда на спонтанное завершение родов, то вначале он ведет роды консервативно; в дальнейшем появление осложнений заставляет приступить к оперативному родоразрешению. При современной анестезии кесарево сечение представляет для беременной младше 14 лет не больший риск, чем, например, родоразрешение per vias naturales или плодоразрушающая операция. К тому же во время чревосечения удается произвести ревизию органов малого таза, в частности оценить состояние яичников.
Перевод в послеродовое отделение после спонтанных родов и осмотра мягких родовых путей производится, как правило, не через 2-4 ч, а через 10-12 ч из-за опасения не заметить начало гипотонического кровотечения.
В послеродовом периоде вопрос о кормлении грудью решается по-разному, в зависимости от планов опекунов, усыновителей ребенка. По отношению к родильницам младше 14 лет и более старшим, отказывающимся от детей, применяются меры, прекращающие лактацию.В последующем посещение девочкой того же коллектива учащихся, очевидно, нельзя считать оправданным с педагогической точки зрения.
По отношению к родильницам младше 14 лет и более старшим, отказывающимся от детей, применяются меры, прекращающие лактацию.В последующем посещение девочкой того же коллектива учащихся, очевидно, нельзя считать оправданным с педагогической точки зрения.
Таким образом, беременность предъявляет дополнительные требования ко всем органам и системам юной беременной, которые в силу возрастных особенностей находятся в состоянии функционального напряжения. Наш опыт убеждает в том, что тщательное наблюдение за такими беременными в условиях женской консультации и особенно стационара, своевременная и целенаправленная коррекция замеченных отклонений, а также бережное ведение родов закономерно обеспечивают снижение числа осложнений.
Нормально ли пролапс после родов?
Беременность для многих женщин – это время, чтобы полюбоваться чудесами человеческого тела. Тем не менее, могут быть некоторые остаточные повреждения в виде пролапса таза. Это не опасно для жизни, но может быть болезненным и нарушить вашу повседневную жизнь.
Сертифицированный акушер-гинеколог Джон Мейси, доктор медицинских наук, специалист по пролапсу и предлагает обучение и поддержку при пролапсе таза после родов.
Понятие пролапса
Пролапс возникает, когда мышцы и ткани, поддерживающие область таза, ослабевают и растягиваются под давлением беременности и родов до такой степени, что ваши тазовые органы выступают во влагалищный канал.
Думайте о мышцах таза, как о гамаке, в котором находятся матка, мочевой пузырь, уретра и кишечник. Когда этот гамак растягивается под давлением беременности и силы родов, он может потерять свою целостность и привести к смещению и наклону тазовых органов вперед.
Симптомы послеродового пролапса тазовых органов
Одним из наиболее заметных симптомов послеродового пролапса является ощущение, что что-то выпячивается у входа во влагалище. Некоторые женщины описывают это как сидение на мяче или воздушном шаре. Другие признаки пролапса:
- Вагинальное давление
- Недержание
- Боль во время секса
- Давление в прямой кишке или влагалище
- Запор
- Метеоризм
- Тазовая боль
- Неспособность опорожнить кишечник или мочевой пузырь
- Боль в пояснице, которая уменьшается, когда вы ложитесь
- Вздутие живота
Что вызывает пролапс после родов?
Всплеск гормонов в организме во время беременности делает ткани таза более мягкими и податливыми. По мере того, как ваш растущий ребенок набирает вес в процессе подготовки к рождению, мышцы тазового дна работают все активнее, чтобы выдерживать увеличивающийся вес. Это напряжение наряду с растяжением и толчком при родах может привести к смещению и провисанию ваших органов во влагалищный канал.
По мере того, как ваш растущий ребенок набирает вес в процессе подготовки к рождению, мышцы тазового дна работают все активнее, чтобы выдерживать увеличивающийся вес. Это напряжение наряду с растяжением и толчком при родах может привести к смещению и провисанию ваших органов во влагалищный канал.
Является ли послеродовой пролапс нормальным явлением?
По данным одного исследования, около 35% недавно родивших женщин страдают от симптомов пролапса. Однако есть и другие причины, такие как семейный анамнез, ожирение и заболевания. Хотя пролапс чаще встречается у рожавших женщин, чем у нерожавших, это не означает, что ему суждено произойти. Если вы имеете дело с пролапсом, вы можете быть уверены, что это распространено и есть доступные варианты лечения.
Лечение пролапса после родов
К счастью для многих, пролапс со временем проходит самостоятельно. Если ваш пролапс незначителен, могут быть эффективными вмешательства в образ жизни, такие как похудение, упражнения Кегеля и гормональная терапия.
В зависимости от пораженного органа, вашего возраста и того, планируете ли вы еще иметь детей, доктор Мейси подбирает для вас индивидуальный план, который может включать:
- Физиотерапия: специальные упражнения и терапия для мышц таза могут быть чрезвычайно полезны для восстановления силы и функции мышц таза.
- Пессарий: силиконовое устройство, обеспечивающее дополнительную поддержку для удерживания выпавшего органа на месте. Хотя они не устраняют пролапс, они могут сделать вас более комфортными, чтобы вы могли вернуться к своей обычной деятельности.
- Хирургия: во время амбулаторной процедуры доктор Мейси накладывает сетчатую повязку, чтобы закрепить выпавший орган.
Для получения всесторонней помощи при пролапсе позвоните в офис или запишитесь онлайн.
Пролапс после рождения? Найдите облегчение с помощью 3 простых движений
Если вы лечите опущение тазовых органов после рождения, вы можете многое сделать, чтобы справиться с симптомами во время физических упражнений или повседневной деятельности.
Но иногда, иногда просто нужно сладкое облегчение.
В этом посте я расскажу о 3 позах, которые отлично подходят для снятия тазового давления или тяжести, связанных с послеродовым пролапсом тазовых органов.
Каковы симптомы пролапса тазовых органов?
Пролапс тазовых органов, который иногда любовно называют POP, может вызывать боль или дискомфорт, которые могут проявляться несколькими способами.
Чаще всего люди с пролапсом тазового дна жалуются на давление, тяжесть или тянущие ощущения во влагалище. Часто возникает ощущение, что тампон выпал.
Некоторые люди жалуются на болезненный половой акт. Иногда это может привести к неполному опорожнению мочевого пузыря или кишечника.
Если вы предприимчивы, вы можете заглянуть и увидеть выпуклость на входе во влагалище.
Что вызывает послеродовой пролапс?
Пролапс возникает, когда нарушается опора тазового дна. Когда опора тазового дна нарушена, один или несколько тазовых органов (мочевой пузырь, матка или прямая кишка) могут выпячиваться в стенку влагалища, вызывая его обвисание. 1) Опорные структуры тазового дна (фасция, соединительная ткань) могут быть механически повреждены в результате травматических событий (например, при родах).
1) Опорные структуры тазового дна (фасция, соединительная ткань) могут быть механически повреждены в результате травматических событий (например, при родах).
Они также могут быть повреждены при хроническом воздействии нисходящего давления на таз, например, во время беременности.
2) Тазовые органы могут также смещаться в ответ на нисходящее давление в результате неправильного управления внутрибрюшным давлением.
Внутрибрюшное давление (ВБД) относится к давлению, которое возникает в брюшной полости для стабилизации позвоночника и туловища. Это нормально и естественно, но иногда то, как ваше тело справляется с этим, может быть нарушено.
Когда все работает правильно, ваши основные мышцы, в том числе мышцы тазового дна, должны сокращаться в ответ на скачки ВБД, возникающие при кашле, чихании или выполнении физической работы. В этом случае ваше тазовое дно должно встречаться и соответствовать нисходящему давлению. ИАП управляется.
Если ваше тело плохо справляется с !AP, ваше тазовое дно уступит давлению. Не справляется. Это также может привести к выпячиванию органов малого таза в стенку влагалища.
Не справляется. Это также может привести к выпячиванию органов малого таза в стенку влагалища.
Если это неправильное управление носит временный характер, его можно вылечить консервативно, изменив то, как вы выравниваете свое тело, дышите и двигаетесь.
Если такое неправильное обращение будет продолжаться в течение длительного времени, это может привести к механическим повреждениям, которые сложнее устранить, но с которыми можно справиться после устранения.
Что усугубляет пролапс?
Поскольку, по своей сути, пролапс является проблемой управления давлением, действия, вызывающие всплески внутрибрюшного давления, имеют тенденцию усугублять симптомы пролапса. Кашель, чихание и прыжки могут вызвать симптомы, если у вас нет стратегий управления давлением, вызванным этими действиями. Вы также можете обнаружить, что поднятие тяжелых предметов или удерживание вещей над головой могут вызывать срабатывание. Вы можете научиться управлять всеми этими триггерами.
Физиотерапевты тазового дна предлагают золотой стандарт лечения пролапса
Тазовые физиотерапевты предлагают золотой стандарт, консервативное лечение пролапса. Хотя операция может быть решением для небольшого числа людей с пролапсом, многие люди смогут успешно справляться со своими симптомами, научившись по-другому выравнивать свое тело, дышать более оптимально и контролировать свое внутрибрюшное давление во время движений. PT тазового дна может помочь вам реализовать эти стратегии.
После того, как у вас будет диагностирован пролапс, послеродовой личный тренер может дополнить ваш физиотерапевт, помогая вам вернуться к занятиям спортом, фитнесу или повседневной жизни, контролируя ваши симптомы.
3 позы, которые помогут вам облегчить пролапс
Поскольку пролапс — это проблема управления давлением, вам нужно вытеснить давление, чтобы найти облегчение. .
1) Ягодичный мостик с опорой
Лягте на спину, согнув колени. Поднимите бедра в положение ягодичного мостика.
