Когда перестанет болеть живот после кесарева сечения: Важно знать — Здоровье петербуржца
Содержание
Восстановление после родов
В большинстве случаев восстановление нормального самочувствия не бывает стремительным. Первое ощущение невероятного облегчения прошло, и теперь вы замечаете, что живот по-прежнему большой, и даже немного побаливает. Чтобы принять прежние размеры, матка должна еще долго и старательно сокращаться. Ее масса в течение 6-8 недель уменьшается с 1 кг до 50 г.
Поскольку сокращение матки происходит за счет работы мышц, это сопровождается болевыми ощущениями различной интенсивности, напоминающими легкие схватки. Вы можете заметить усиление боли во время кормления малыша грудью. Все дело в том, что стимуляция соска вызывает повышение уровня окситоцина в крови, способствующего маточным сокращениям.
Для лучшего сокращения матки рекомендуется лежать после родов на животе. Если чувствуете себя хорошо, старайтесь больше двигаться и делать гимнастику.
Еще одно беспокоящее обстоятельство — боли в промежности, которые появляются даже в том случае, если разрывов не было и врач не делал разреза. Это происходит из-за того, что ткани подверглись сильному растяжению во время родов. Обычно боли не очень интенсивны и проходят через 2-3 дня. Но если были разрывы или разрез промежности, то болеть может дольше — 7-10 дней. Следует тщательно следить за швами, осуществлять гигиену после каждого посещения туалета. Кроме того, необходимо ежедневно обрабатывать швы антисептическими растворами, нельзя сидеть в течение 2 недель.
Это происходит из-за того, что ткани подверглись сильному растяжению во время родов. Обычно боли не очень интенсивны и проходят через 2-3 дня. Но если были разрывы или разрез промежности, то болеть может дольше — 7-10 дней. Следует тщательно следить за швами, осуществлять гигиену после каждого посещения туалета. Кроме того, необходимо ежедневно обрабатывать швы антисептическими растворами, нельзя сидеть в течение 2 недель.
После родов часто появляются геморроидальные узлы. Уменьшить боль помогают тщательная гигиена и ежедневный вечерний душ. Не забывайте и о диете, включайте в свой рацион продукты, богатые клетчаткой и обладающие легким послабляющим действием: морскую капусту, свеклу, печеные яблоки, цветную капусту, проращенные злаки. Медикаменты обычно не применяются, потому что с течением времени воспаление в большинстве случаев проходит. Если же все не проходит само собой и женщину продолжает мучить геморрой, нужно обратиться к врачу и применять выписанные им медикаменты или принять курс физиотерапевтических процедур.
Запоры, которые возникали в период беременности, могут и в после родовой период напоминать о себе. Они, в частности, вызваны страхом повредить швы на промежности. Однако такое опасение напрасно. Кроме того, во время дефекации можно придерживать область, где наложены швы, салфеткой, что уменьшит растяжение тканей, да и дефекация будет менее болезненной. Стул обычно бывает не сразу после родов, а через 2-3 дня. Чтобы не допустить запора, ешьте чернослив и курагу, пейте минеральную воду. И только в том случае, если и на 3-й день дефекации не было, можно воспользоваться слабительной свечой.
После родов из матки особенно сильные выделения наблюдаются в первые сутки, затем они уменьшаются. Уже через 3 дня выделения становятся слизисто-кровянистые. К 5-6-й неделе после родов выделения из матки прекращаются вообще. В этот период нужно тщательно соблюдать гигиену, ведь инфекция, попавшая в матку, может привести к эндометриту (воспали тельному процессу слизистой матки).
9 месяцев все органы женского организма работали для того, чтобы обеспечить ребенку правильное развитие и крепкое здоровье. Теперь он родился и стал вполне «самостоятельным». Однако функции женщины-матери на этом не закончились. Главную из них — по обеспечению малыша пищей — берут на себя молочные железы. В организме женщины продолжается гормональная перестройка, благодаря которой в молочных железах происходят значительные изменения, и они начинают вырабатывать молоко. В первые 2-3 дня выделяется молозиво, а уже на 3-4-й день — переходное молоко, которое постепенно превращается в зрелое грудное. Кормление ребенка стимулирует выработку молока. Поэтому при недостаточной лактации рекомендуется более частое кормление грудью.
Теперь он родился и стал вполне «самостоятельным». Однако функции женщины-матери на этом не закончились. Главную из них — по обеспечению малыша пищей — берут на себя молочные железы. В организме женщины продолжается гормональная перестройка, благодаря которой в молочных железах происходят значительные изменения, и они начинают вырабатывать молоко. В первые 2-3 дня выделяется молозиво, а уже на 3-4-й день — переходное молоко, которое постепенно превращается в зрелое грудное. Кормление ребенка стимулирует выработку молока. Поэтому при недостаточной лактации рекомендуется более частое кормление грудью.
Однако нередко женщины сталкиваются с противоположной проблемой — избыточным количеством молока и затрудненным его оттоком. Это, в свою очередь, приводит к его застою и нагрубанию молочных желез — они твердеют, увеличиваются в объеме, появляются болезненные ощущения в области груди. Может даже повышаться температура тела. Как предотвратить подобные явления?
Прежде всего старайтесь регулярно кормить ребенка грудью, и в первые 3-4 дня после родов ограничьте прием жидкости до 800 мл в день. Тогда молочные железы постепенно станут опять мягкими. Кроме того, важно знать, что в первые дни после родов кожа сосков очень нежная и может потрескаться. Это делает их уязвимыми для инфекции, попадание которой в трещинки чревато развитием мастопатии. Поэтому нужно хорошо ухаживать за сосками и носить удобный бюстгальтер, что поможет правильному становлению лактации.
Тогда молочные железы постепенно станут опять мягкими. Кроме того, важно знать, что в первые дни после родов кожа сосков очень нежная и может потрескаться. Это делает их уязвимыми для инфекции, попадание которой в трещинки чревато развитием мастопатии. Поэтому нужно хорошо ухаживать за сосками и носить удобный бюстгальтер, что поможет правильному становлению лактации.
Чтобы на сосках не появились трещины, нужно в первые 2-3 дня после родов поочередно прикладывать ребенка к каждой груди. Сначала на 5-7 минут дать малышу одну, затем на 5-7 минут другую. Для предотвращения трещин существует специальный крем, который нужно использовать между кормлениями, а перед ними тщательно смывать его остатки.
Вот и все неприятности, которые легко забываются и кажутся не такими уж и значительными на фоне новых забот. Теперь ваше внимание постоянно будет занимать малыш. Однако очень важно не забывать и о себе, поддерживать свое здоровье и возвращать былую красоту. Не у всех это получается, что способствует развитию послеродовой депрессии.
Лохиометра
После родов под воздействием выделяемых грануляционным валом клеточных ферментов происходит разжижение кровяных сгустков и обрывков децидуальной оболочки, оставшихся на стенках матки. Кроме того, через раневую поверхность в полость матки проникают лейкоциты, эритроциты, плазма и лимфа. Все эти элементы образуют лохии – послеродовый раневой секрет, в норме активно оттекающий из полости матки через цервикальный канал во влагалище.
Первые 2-3 дня после родов лохии имеют кровянистый характер, затем, с 4-5-го дня, приобретают темно-красный и буроватый оттенок, а через неделю становятся желтовато-белыми за счет большого содержания лейкоцитов. С 10-х суток выделения делаются светлыми, водянистыми, серозно-слизистой консистенции. Постепенно количество лохий уменьшается, а к концу 3-ей недели выделения практически прекращаются и вскоре исчезают совсем.
При задержке оттока послеродовых выделений говорят о лохиометре – застое лохий в полости матки. Опасность развития лохиометры заключается в высокой вероятности инфицирования содержимого матки, поскольку лимфа, сыворотка, кровь, остатки тканей служат наилучшей питательной средой для размножения микробной флоры. Наиболее часто на фоне лохиометры развивается эндометрит .
Наиболее часто на фоне лохиометры развивается эндометрит .
Причины развития лохиометры
Развитие лохиометры обусловлено механическими препятствиями для оттока выделений в цервикальном канале или недостаточной сократительной способностью матки.
Механические препятствия могут быть обусловлены перегибами (гиперантефлексией) матки или закупоркой шеечного канала кровяными сгустками, остатками децидуальной оболочки и отслаивающихся тканей матки.
Недостаточная сократительная активность матки в послеродовом периоде обычно развивается вследствие перерастяжения матки (при крупном плоде, многоводии или многоплодной беременности), слабой или дискоординированной родовой деятельности.спазма внутреннего зева, кесарева сечения.
Развитию лохиометры способствует длительный постельный режим и малая активность после родов.
Симптомы лохиометры
Лохиометра развивается на 5-7 сутки после родов, характеризуется заметным уменьшением или прекращением послеродовых выделений из матки. При этом отмечается увеличение размеров матки по сравнению с нормой на текущие послеродовые сутки, ее болезненность при пальпации. Общее самочувствие и объективное состояние женщины при лохиометре не страдает, температура тела в норме, тахикардия отсутствует.
При этом отмечается увеличение размеров матки по сравнению с нормой на текущие послеродовые сутки, ее болезненность при пальпации. Общее самочувствие и объективное состояние женщины при лохиометре не страдает, температура тела в норме, тахикардия отсутствует.
При затягивании своевременной лечебной тактики в отношении лохиометры появляется лихорадка (t° тела 38-40°С), озноб, схваткообразные боли, мутные с неприятным запахом выделения, тахикардия. Через 1-2 суток температура критически снижается с одновременным появлением жидких гноевидных лохиальных выделений.
Диагностика лохиометры
Лохиометру диагностируют по характерным клиническим признакам. С помощью гинекологического исследования определяется неравномерно увеличенная и болезненная матка, имеющая плотноэластическую консистенцию, часто – закрытие внутреннего зева, перегиб матки.
Уточняющая диагностика лохиометры включает проведение УЗИ. в ходе которого выявляется расширение полости матки, наличие в ней гиперэхогенных кровяных сгустков и жидкой крови.
Лечение лохиометры
Лечение лохиометры заключается в обеспечении свободного оттока лохий с учетом причины, вызвавшей данное состояние.
При выявлении лохиометры гинеколог назначает инъекции спазмолитиков (папаверина, но-шпы) для снятия спазма маточного зева. В лечении лохиометры применяются утеротонические (сокращающие матку) средства – окситоцин, метилэргометрин. Для свободного оттока выделений родильнице рекомендуется 2—3 раза в сутки в течение 1—2 часов лежать на животе.
При гиперантефлексии матки производится устранение загиба в процессе бимануального исследования; назначается лечебная физкультура. В случае лохиометры, обусловленной закупоркой шеечного канала сгустками, при осмотре на кресле осуществляется пальцевое расширение цервикального канала и осторожное удаление сгустков.
Ситуации, когда лохиометра не разрешается в течение 2-3-х дней, клиническая гинекология рассматривает как показание к инструментальному удалению содержимого матки кюреткой или вакуум-аппаратом под контролем гистероскопии. Для профилактики и лечения послеродовых инфекций на фоне лохиометры назначаются антибиотики с учетом результатов бактериологического мазка .
Для профилактики и лечения послеродовых инфекций на фоне лохиометры назначаются антибиотики с учетом результатов бактериологического мазка .
Осложнения лохиометры
Если после ликвидации лохиометры сохраняется болезненность матки, ее плохое сокращение, гипертермия, следует думать о развитии послеродового метроэндометрита .
В случае прогрессирования инфекции состояние родильницы может ухудшаться ввиду развития гнойно-резорбтивной лихорадки, проявляющейся интоксикацией, болями в животе, гнойными выделениями с гнилостным запахом. На этом фоне отмечается переход лохиометры в пиометру .
Профилактика и прогноз при лохиометре
Для предотвращения развития лохиометры требуется грамотное ведение беременности и подготовка женщины к родам, а также тщательное наблюдение за родильницей в течение послеродового периода: регулярный контроль за сокращением матки (каждодневное пальпаторное определение ее чувствительности, консистенции, высоты стояния дна), объемом и характером выделений.
В послеродовом периоде женщине необходимо следить за своевременностью опорожнения мочевого пузыря и кишечника, по требованию кормить новорожденного грудью, выполнять послеродовую гимнастику, лежать на животе.
После выписки из родильного дома молодая мама также должна следить за своим самочувствием и выделениями из половых путей. В случае повышения температуры, задержки лохий, изменения их характера или запаха, необходимо немедленное обращение к гинекологу.
Прогноз при своевременном обнаружении и устранении лохиометры благоприятный.
Восстановление после родов — с чего начать
ГлавнаяБиблиотекаЖенское здоровьеВосстановление после родов: сроки, специалисты, процедуры
Роды остались позади, вы стали мамой. И впереди — новая жизнь: с новыми эмоциями, ощущениями, новыми вопросами и, в первую очередь, с новым восприятием самой себя. Но как это, ни с чем не сравнимое счастье, прочувствовать, если тело болит, двигаться неприятно, сидеть нельзя, то и дело бросает в жар и почему-то с настроением не все так гладко и радостно, как этого хотелось бы?
Это нормально. Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Раньше считалось, что после родов маму не надо беспокоить, она устала, ей надо отдохнуть, у нее — адаптация к новой жизни, ей не до врачей, процедур и т. п…
п…
Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно расставить приоритеты.
«На мой взгляд, восстановление после родов надо начинать как можно раньше – в первые же дни после роддома, — убеждена акушер-гинеколог и гирудотерапевт Нина Александровна Антонова. – Эту перестройку женщина переживает не только на физиологическом уровне, она проживает ее очень эмоционально. В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома». Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.
1. Сокращается и возвращается к первоначальным размерам матка, восстанавливается ее слизистая оболочка (после родов матка весит 1000 граммов, а через 6-8 недель — 50-60 граммов). Для успешного сокращения матки очень важно прикладывание новорожденного к груди в течение первого часа после рождения, и частые кормления после (раз в 2 часа днем, и чуть реже ночью). Грудное вскармливание стимулирует выработку окситоцина, который помогает матке сокращаться что, кстати, мама может даже почувствовать во время кормлений — когда внизу живота появляются ощущения, напоминающие схватки. Травяные сборы из пастушьей сумки, крапивы, тысячелистника или листьев березы также могут помочь уменьшению размеров матки. Пока она не сократилась, надо быть очень осторожной и с физическими нагрузками, упражнениями – не все из них пойдут на пользу. Не стремитесь вернуть былую стройность в первые же послеродовые недели – сейчас у вас и у вашего тела совсем другие задачи.
К каким специалистам можно обратиться?
- Гинеколог (в первый месяц) проконтролирует сокращение матки, посмотрит, не осталось ли сгустков крови, возможно, проведет УЗИ.

- Гирудотерапевт также поможет скорейшему заживлению травмированных мягких тканей, уменьшению отеков, поднимет общий (и местный) иммунитет мамы
2. В связи с гормональной перестройкой, связки после родов меняют свою эластичность, поэтому кости и суставы становятся менее подвижны. Вслед за ними занимают свое прежнее положение и внутренние органы, которые были смещены из-за больших размеров матки (желудок, легкие, кишечник, мочевой пузырь и т.д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
К каким специалистам можно обратиться?
Прием остеопата полезен любой женщине после родов для полноценного восстановления и налаживания лактации, особенно рекомендуем его посетить, если были длительные или стремительные роды, если родился крупный ребенок, были разрывы в родах или сохраняется болевой синдром, есть боли в крестце.
Также остеопат поможет маме при лактостазе (а новорожденному — при неспособности правильно захватывать сосок при сосании).
3. Происходят перемены в эндокринной системе: работа гормонов теперь направлена в первую очередь на обеспечение грудного вскармливания. Но часто бывает, что молоко к концу первой недели так и не приходит в достаточном количестве. Или исчезает через месяц вовсе (так называемые, лактационные кризы, которые удается пережить не всем). Или, наоборот, его так много, что грозит мастопатия.
К каким специалистам можно обратиться?
Консультант по грудному вскармливанию поможет наладить лактацию, подскажет как стимулировать выработку молока, научит прикладывать ребенка к груди, чтобы не возникало трещин на сосках, то есть поможет организовать кормление так, что бы оно приносило радость и удовлетворение маме и малышу. Психолог проконсультирует о главных психологических моментах послеродового периода, грудного вскармливания, первого года жизни вашего ребенка, особенностях отношений с супругом после родов.
4. Меняется эмоциональное состояние мамы: послеродовая эйфория может смениться раздражительностью или беспричинной грустью, безразличием или, наоборот, импульсивностью. Если мама в первые сутки после родов плачет или о чем-то жалеет, то, по словам перинатальных психологов, это может быть проявлением послеродовой депрессии. Эмоции в этот период оказывают большое влияние на процесс послеродового восстановления – помочь ему или, наоборот, его затормозить.
К каким специалистам можно обратиться?
Гомеопат поможет сбалансировать эмоциональный настрой, гармонизировать общее состояние. Психолог расскажет, что происходит нового с организмом, с психикой мамы, какие задачи актуальны на этом этапе. Что нужно делать для профилактики послеродовой депрессии, где, в чем или «в ком» искать ресурсы для восстановления. А если депрессия все-таки наступила, поможет справиться со своим состоянием и вернуться к полноценной жизни.
Встречи со специалистами или лекции по детским вопросам помогут переключиться на решение новых насущных вопросов: как организовать режим дня, как научиться отдыхать, как можно путешествовать с младенцем, а также разрешить ряд «педиатрических» проблем (начиная с прививок и заканчивая закаливанием или лечением немедекаментозными средствами — например, наша «Школа мам и пап»).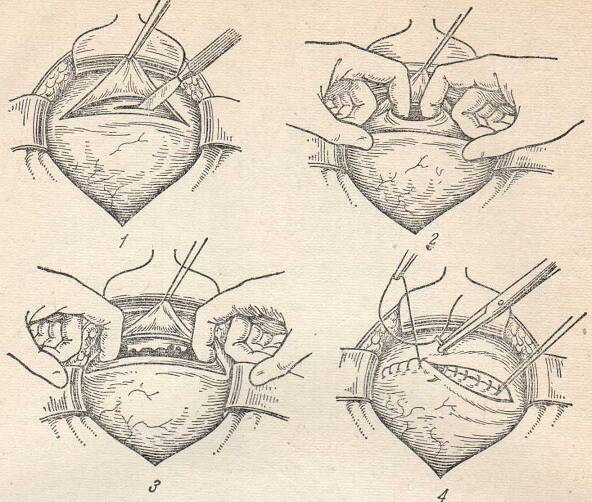 Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Вы можете воспользоваться разными вариантами помощи — и классической медицинской, психологической, и организационной, и обратиться к более древними методам лечения, ведущим к общему оздоровлению. Сейчас вы можете выбирать и, главное, делать это осознанно!
Чего ожидать и 9 советов для более быстрого выздоровления
Кесарево сечение, которое люди также часто называют кесаревым сечением, может оказать большое влияние на психическое и физическое здоровье матери в последующие недели. Чтобы ускорить выздоровление, люди могут попробовать различные методы образа жизни и оздоровления, которые могут помочь.
Кесарево сечение является обычным явлением, на его долю приходится примерно 31,9 процента всех родов в Соединенных Штатах. Несмотря на распространенность, кесарево сечение включает в себя серьезную операцию на желудке.
Эта процедура может спасти жизнь как матери, так и ребенку, но сопряжена с риском и может занять много времени, чтобы восстановиться после нее.
Уход за собой, установление разумных ожиданий и наличие поддерживающей медицинской команды могут облегчить восстановление после кесарева сечения.
Многие руководства предполагают, что полное восстановление после кесарева сечения занимает от 4 до 6 недель. Тем не менее, все люди разные, и многие исследования предполагают значительно более длительное время восстановления. Некоторые исследования, например, показали, что 60 процентов женщин испытывают некоторую боль в месте разреза через 24 недели после родов.
Врач, которому доверяют, поддерживающее сообщество людей, перенесших кесарево сечение, и готовность задавать вопросы могут помочь в понимании процесса выздоровления.
Сразу после родов
Большинство женщин, перенесших кесарево сечение, получают эпидуральную или спинальную блокаду. Эта форма анестезии вызывает онемение тела, но все же позволяет человеку бодрствовать.
Восстановление чувствительности после эпидуральной анестезии может занять несколько часов. В ближайший послеоперационный период невозможно ходить или пользоваться ванной без посторонней помощи. Большинству женщин в течение нескольких часов после родов устанавливают катетер, чтобы облегчить мочеиспускание.
Если необходима общая анестезия, пробуждение может занять некоторое время. Женщина может чувствовать слабость, тошноту, страх или растерянность, когда она выходит из наркоза.
Для многих молодых родителей самой большой заботой является ребенок. Раньше для персонала больницы было обычным делом забирать ребенка у матери после родов. Сейчас многие больницы предлагают так называемое щадящее кесарево сечение.
Бережное кесарево сечение означает, что если ребенок чувствует себя хорошо, его можно оставить лежать на груди матери или взять на руки другое лицо, осуществляющее уход, пока хирург зашивает разрез на животе матери.
Важно, чтобы люди перед процедурой спросили, возможен ли такой вариант, и сообщили медицинскому персоналу о своих пожеланиях относительно ухода за ребенком.
Первые 24 часа
Первые 24 часа после кесарева сечения сопряжены со многими из тех же проблем, что и вагинальные роды. К ним относятся мать, приспосабливающаяся к новому родительству, пытающаяся кормить грудью и встречающая посетителей. Люди, перенесшие кесарево сечение, сталкиваются с дополнительными проблемами.
Большинство людей, выздоравливающих после кесарева сечения, остаются в больнице от 2 до 4 дней.
Сгустки крови
Одним из самых больших рисков кесарева сечения является образование тромба в ноге. Это более вероятно у людей с избыточным весом или которые остаются неподвижными в течение длительного времени.
Женщины, которые не могут ходить, могут носить на ногах специальные манжеты, предназначенные для поддержания движения крови. В противном случае, если они могут ходить, им необходимо вставать и двигаться как можно быстрее.
Судороги
В первые 24 часа обычно ощущается боль в месте разреза. Многие женщины также ощущают послеродовые спазмы, когда матка сокращается. Эти ощущения похожи на менструальные спазмы, но могут быть более интенсивными.
Многие женщины также ощущают послеродовые спазмы, когда матка сокращается. Эти ощущения похожи на менструальные спазмы, но могут быть более интенсивными.
Наблюдение за инфекцией
Медсестра или врач будут внимательно следить за кесаревым сечением на наличие признаков инфекции. Они также проверят вагинальное кровотечение. Даже после кесарева сечения матка должна избавиться от того, что осталось от беременности. Вагинальное кровотечение обычно продолжается от 4 до 6 недель после рождения и наиболее сильное в первые дни.
Первые недели
Риск заражения наиболее высок в течение первых нескольких недель. Опасное кровотечение, известное как кровоизлияние, также более вероятно в это время.
Люди не должны возвращаться к своему обычному уровню физической активности в течение 6-8 недель. Вождение также обычно небезопасно в течение 4–6 недель.
Рана может болеть неделю или две. Мышцы, окружающие рану, также могут ощущаться слабыми. Врач может назначить обезболивающие препараты на первые 2 недели. Людям следует спросить своего врача о безопасности ухода за больными во время приема обезболивающих препаратов.
Врач может назначить обезболивающие препараты на первые 2 недели. Людям следует спросить своего врача о безопасности ухода за больными во время приема обезболивающих препаратов.
Симптомы постепенно улучшаются по мере заживления разреза и сокращения матки.
В большинстве случаев врачи используют рассасывающиеся швы. Они исчезнут, и врачу не нужно будет их удалять. В некоторых других случаях врачу может потребоваться снять нерассасывающиеся швы, обычно через несколько недель после рождения.
Длительное восстановление
Восстановление после кесарева сечения требует времени и может занять больше времени, чем говорят врач или акушерка. Некоторые женщины испытывают мышечную боль или боль в разрезе в течение нескольких месяцев. Другие борются с недержанием мочи из-за ослабленных мышц тазового дна.
Хотя эти проблемы распространены, люди не должны их игнорировать. Любые неприятные симптомы, сохраняющиеся после первого послеродового приема у врача или акушерки, требуют повторного визита.
Направление к специалисту, например к специалисту по тазовому дну или к физиотерапевту, может помочь в долгосрочном выздоровлении.
Каждое кесарево сечение отличается. Восстановление может занять больше времени, если кому-то сделали кесарево сечение в качестве экстренной процедуры. Инфекции, проблемы с разрезом и основные проблемы со здоровьем, такие как диабет, также могут увеличить время восстановления.
Самое важное, что человек может сделать для скорейшего выздоровления, — это поговорить со своим лечащим врачом. Они должны задавать много вопросов о том, чего ожидать, а затем следовать рекомендациям, которые они получают.
Люди могут ускорить восстановление после кесарева сечения следующими способами:
1. Больше отдыхайте
Отдых жизненно необходим для восстановления после любой операции. Тем не менее, для многих молодых родителей отдых с новорожденным практически невозможен. Новорожденные ведут ненормированный рабочий день и могут спать только 1 или 2 часа за раз.
Люди всегда должны стараться спать, когда спит ребенок, или попросить помощи у близкого человека, чтобы они могли вздремнуть.
Легко почувствовать себя перегруженным работой или захотеть развлечь посетителей. Но отказ от сна, чтобы убрать посуду или содержать дом в чистоте, может нанести вред чьему-то здоровью. Разумнее стараться спать как можно больше.
2. Попросить о помощи
Новорожденные требовательны. Уход за ребенком после серьезной операции может быть утомительным, и не все молодые родители могут справиться с этим в одиночку. Попросите помощи у партнера, соседа, семьи или надежного друга.
Людям может быть полезно выстроить поезд с едой или расписание посетителей, которые могут присматривать за ребенком, пока он отдыхает или принимает душ.
3. Проработайте свои эмоции
Роды могут стать эмоциональным переживанием для всех участников.
Женщинам, перенесшим экстренные роды или роды с травмами, а также тем, у кого было кесарево сечение, которого они надеялись избежать, возможно, придется справляться с трудными эмоциями по поводу родов.
Эти новые чувства могут сделать переход к отцовству более трудным, чем для других, и могут вызвать такие чувства, как вина и стыд.
Многим людям полезно получить помощь в обработке этих эмоций.
Поговорите с партнером, другом или психотерапевтом. Ранняя поддержка может помочь снизить риск послеродовой депрессии и помочь женщинам, страдающим послеродовой депрессией, получить более быстрое лечение.
Подумайте о присоединении к группе послеродовой поддержки с личным присутствием. Если их нет, попробуйте принять участие в сетях онлайн-поддержки. Примером этого является Postpartum Support International, которая предлагает еженедельные онлайн-встречи поддержки.
4. Совершайте регулярные прогулки
Поднятие тяжестей и интенсивные аэробные упражнения запрещены в течение первых нескольких недель восстановления. В качестве альтернативы ходьба может помочь оставаться в форме и поддерживать хорошее психическое здоровье.
Прогулка также снижает риск образования тромбов и других проблем с сердцем и кровеносными сосудами. Некоторым новым родителям нравится гулять с другими новыми родителями в составе группы или встречаться с соседями, чтобы покатать своих детей в колясках.
Некоторым новым родителям нравится гулять с другими новыми родителями в составе группы или встречаться с соседями, чтобы покатать своих детей в колясках.
5. Лечение боли
Нет необходимости испытывать боль, борясь со всеми другими требованиями новых родителей. Люди должны принимать обезболивающие, прописанные врачом. Если они не работают или если боль усиливается, им следует обратиться за консультацией к врачу.
6. Следите за признаками инфекции
Некоторые врачи просят новых родителей измерять температуру каждые 24 часа, чтобы отслеживать признаки инфекции. Люди могут проконсультироваться со своим врачом или акушеркой, чтобы узнать, является ли это хорошей стратегией.
Кроме того, люди должны помнить о других признаках инфекции, таких как опухоль, сильная боль, красные полосы, исходящие от разреза, или озноб. При появлении этих симптомов обратитесь к врачу или в отделение неотложной помощи.
7. Борьба с запорами
Сочетание гормональных сдвигов, ослабления мышц живота и длительного лежания может привести к запорам. Тяжелый запор может быть болезненным, а напряжение может повредить разрез кесарева сечения.
Тяжелый запор может быть болезненным, а напряжение может повредить разрез кесарева сечения.
Пейте много воды и попросите врача принять размягчитель стула. Употребление большого количества продуктов, богатых клетчаткой, таких как фрукты и овощи, может помочь предотвратить запор.
8. Получите поддержку при грудном вскармливании
Кесарево сечение связано с повышенным риском возникновения проблем с грудным вскармливанием. Консультант по грудному вскармливанию может помочь новым родителям успешно кормить грудью, даже когда они сталкиваются с препятствиями, такими как разлука с ребенком после рождения. Если грудное вскармливание идет плохо, люди должны обратиться за помощью.
Если новоиспеченный родитель испытывает боль, сидение в удобном, поддерживающем кресле с подушкой для кормления или кормление грудью в расслабленном положении лежа может облегчить грудное вскармливание.
9. Обратитесь за помощью в случае долгосрочных проблем
Некоторые женщины испытывают длительную боль после кесарева сечения. Другие испытывают мышечную слабость, недержание мочи или депрессию. Эти проблемы распространены, и людям не должно быть стыдно, если у них есть подобный опыт. И нет необходимости страдать в тишине.
Другие испытывают мышечную слабость, недержание мочи или депрессию. Эти проблемы распространены, и людям не должно быть стыдно, если у них есть подобный опыт. И нет необходимости страдать в тишине.
Если симптомы сохраняются после последнего послеродового осмотра, молодой матери следует обратиться к врачу или акушерке. Затем они могут получить направление к специалисту или получить советы по устранению симптомов в домашних условиях.
После кесарева сечения пациенты должны позвонить или обратиться к врачу, если они испытывают следующее:
- сильные спазмы матки
- спазмы матки, которые проходят, а затем возвращаются
Люди должны обратиться в отделение неотложной помощи, если они испытывают:
- кровотечение, которое просачивается через более чем одну прокладку или тампон в час в течение более 2 часов
- признаки разрыва разреза, такие как кровотечение или просачивание из разрез
- мысли о причинении вреда себе или своему ребенку
- сильная боль в икрах, особенно если она сопровождается отеком или онемением стоп
- одышка
Переход к отцовству может быть трудным, особенно когда кто-то восстанавливается после серьезной операции. Поддерживающая семья или группа друзей, заботливый медицинский персонал и разумные ожидания могут сделать процесс выздоровления и переход к отцовству более управляемым.
Поддерживающая семья или группа друзей, заботливый медицинский персонал и разумные ожидания могут сделать процесс выздоровления и переход к отцовству более управляемым.
Многие женщины, перенесшие кесарево сечение, беспокоятся о риске хирургического вмешательства при будущих родах.
Поколение назад предшествующее кесарево сечение означало, что все последующие роды должны были быть хирургическими. Теперь Американский колледж акушеров и гинекологов (ACOG) рекомендует, чтобы вагинальные роды после кесарева сечения или VBAC могли снизить риск осложнений при родах.
Большинство исследований показывают, что от 60 до 80 процентов женщин, перенесших кесарево сечение, могут иметь успешные вагинальные роды.
Причины и способы облегчения
Пристегнитесь для еще одной дикой поездки — вот и наступил послеродовой этап.
Если быть беременной в течение 9 долгих месяцев и родить ребенка было недостаточно, вы можете испытать множество болей после родов, которых вы совсем не ожидали. Даже если вы опытный родитель, с каждым ребенком у вас будут разные ситуации и ощущения.
Даже если вы опытный родитель, с каждым ребенком у вас будут разные ситуации и ощущения.
Спазмы определенно возникают в первые дни и недели после родов. Часто это связано с возвращением матки в нормальное состояние. Однако в других случаях это может быть поводом для беспокойства.
Вот что вам нужно знать о послеродовых спазмах, их причинах и когда вам следует обратиться к врачу.
Опять же, спазмы в нижней части живота после родов — это нормально. В конце концов, ваша матка увеличивается во много раз по сравнению с первоначальным размером на протяжении всей беременности — все это время ее слизистая оболочка утолщается, а кровеносные сосуды расширяются, чтобы поддерживать плаценту и вашего ребенка.
Когда ваш ребенок рождается, ваше тело начинает процесс возвращения к исходной точке.
Послеродовые схватки
Наиболее распространенной причиной спазмов после рождения ребенка является то, что матка сокращается, чтобы вернуться к своему первоначальному размеру. Пока она сокращается, ваше тело также работает над сжатием кровеносных сосудов в матке, чтобы предотвратить слишком сильное кровотечение.
Пока она сокращается, ваше тело также работает над сжатием кровеносных сосудов в матке, чтобы предотвратить слишком сильное кровотечение.
Схватки похожи на мини-версии родовых схваток, и их иногда называют «послеоперационными», потому что эти боли возникают после родов.
Спазмы могут напоминать менструальные судороги — от легких до сильных временами — и они, как правило, более заметны при второй или третьей беременности.
Послеродовые боли обычно наиболее неприятны в первые несколько дней после родов. После этого они, как правило, исчезают, но вы можете обнаружить, что они более заметны, когда вы кормите грудью.
Кесарево сечение
Послеродовые боли бывают не только у женщин, рожающих естественным путем. Ваша матка также сокращается таким образом после кесарева сечения. Таким образом, те же правила применяются к матке и ее необходимости вернуться к своим размерам до беременности.
Тем не менее, важно отметить, что у вас может возникнуть дополнительный дискомфорт в нижней части живота после кесарева сечения. В конце концов, это серьезная операция! Вы можете чувствовать спазмы и болезненность, когда разрез и окружающие ткани заживают.
В конце концов, это серьезная операция! Вы можете чувствовать спазмы и болезненность, когда разрез и окружающие ткани заживают.
Запор
Правильно — запор. О чем никто не говорит, так это об какашках после родов, но мы пошли туда.
У вас, вероятно, будет первое послеродовое опорожнение кишечника в течение нескольких дней после родов. Но у вас также могут развиться запоры, которые могут быть вызваны высоким уровнем прогестерона во время беременности, вашей диетой (например, низким потреблением клетчатки) и пониженным уровнем активности.
Запор сопровождается судорогами — и вы также можете чувствовать себя подавленным или ощущать вздутие живота и давление.
Это состояние может быть особенно вероятным, если у вас было кесарево сечение. Почему это? Ну, возможно, вы проведете дополнительное время в постели, восстанавливаясь после операции. А некоторые обезболивающие могут также замедлить работу пищеварительной системы и поддержать вас, что приведет к спазмам.
Инфекции и другие инфекции
Несмотря на то, что инфекция встречается реже, возможно развитие инфекции после родов. Некоторые типы инфекций более склонны к развитию, чем другие. И также важно отметить, что вы можете чувствовать боль и спазмы, которые вообще не связаны с родами.
Возможные варианты:
- Эндометрит — воспаление слизистой оболочки матки, вызванное инфекцией. Другие симптомы включают лихорадку, запор, необычные выделения из влагалища и боль в области таза.
- Бактериальный вагиноз — это инфекция, вызванная слишком большим количеством вредных бактерий в матке. Другие симптомы включают жжение при мочеиспускании, зловонные выделения и зуд/боль в области вульвы.
- Инфекция мочевыводящих путей (ИМП) поражает мочеточники, мочевой пузырь, уретру и почки. Другие симптомы включают лихорадку, болезненное или частое мочеиспускание, императивные позывы к мочеиспусканию, мутную/кровавую мочу и боль в области таза.
- Аппендицит – это воспаление червеобразного отростка.
 Хотя это совершенно не связано с деторождением, исследователи отмечают, что аппендицит (и другие состояния) может возникнуть в послеродовом периоде, но, учитывая все остальное, диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту/рвоту, боль в животе, которая усиливается при движении, и диарею/запор.
Хотя это совершенно не связано с деторождением, исследователи отмечают, что аппендицит (и другие состояния) может возникнуть в послеродовом периоде, но, учитывая все остальное, диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту/рвоту, боль в животе, которая усиливается при движении, и диарею/запор.
Послеродовые боли могут начаться сразу после рождения ребенка. Они, как правило, достигают пика своей интенсивности на 2-й и 3-й дни после рождения. Затем они продолжаются от первой недели до 10 дней после родов или до тех пор, пока матка не вернется к своим размерам до беременности.
Кесарево сечение Дискомфорт также более вероятен в первые несколько дней после родов. Тем не менее, вы все равно, вероятно, будете испытывать общие боли, которые следуют временной шкале выше.
Спазмы, вызванные другими состояниями, такими как запор или инфекция, длятся разное количество времени. И без лечения спазмы могут продолжаться до тех пор, пока вы не устраните основную причину.
Так что, если тебе больно — не откладывай. Пройдите обследование, чтобы вы могли чувствовать себя лучше как можно скорее.
Ваша матка должна пройти через работу по сокращению и сокращению после рождения ребенка. Не существует лечения, которое остановит это — и вы бы не хотели его останавливать — но вы можете лечить спазмы и боль, которые вы испытываете, чтобы сделать их немного более комфортными.
- Обезболивающие. Лекарства, отпускаемые без рецепта (OTC), такие как ибупрофен, могут снять остроту. При особенно болезненных спазмах ваш врач может также выписать вам рецепт на короткий курс болеутоляющих, которые немного сильнее.
- Движение. Это может показаться непривлекательным, но вставайте и осторожно ходите, как только сможете, это может облегчить ваши послеродовые боли. Бонус: движение тела также полезно при запорах.
- Релаксация. При появлении болей попробуйте сделать несколько упражнений на глубокое дыхание.
 Это может помочь вам пройти через них и сохранять спокойствие.
Это может помочь вам пройти через них и сохранять спокойствие. - Тепло. Грелки или грелки также могут принести некоторое облегчение, и их легко найти в крупных магазинах и аптеках. (Или вы можете сделать свой собственный.)
- Другие предложения. Держите мочевой пузырь пустым; если вы кормите грудью, старайтесь делать это чаще; и помните, что это тоже пройдет.
Если у вас запор, рассмотрите возможность приема безрецептурных размягчителей стула или слабительных средств, чтобы ускорить процесс. Ваш врач или фармацевт может порекомендовать вам конкретные препараты, которые можно принимать во время грудного вскармливания.
Изменения образа жизни, которые могут помочь, включают:
- выполнение легких упражнений (ключевое слово легкие — например, ходьба)
- диета с высоким содержанием клетчатки и большим количеством свежих фруктов и овощей
- употребление большего количества воды
Сколько еще воды вам нужно? Эксперты рекомендуют выпивать 13 чашек жидкости в день, если вы кормите грудью.
При инфекциях вам необходимо обратиться к врачу и получить рецепт на соответствующие лекарства. Ваш врач также может порекомендовать домашние методы облегчения дискомфорта, например прием безрецептурных обезболивающих.
Хотя судороги могут быть обычным явлением, сильная боль и другие симптомы не являются таковыми и могут быть признаком инфекции. Обязательно обратитесь к врачу, если вы испытываете какие-либо из следующих предупредительных признаков.
- Лихорадка. Если вы плохо себя чувствуете, попробуйте измерить температуру. Любое показание, которое составляет 100,4 ° F (38 ° C) или выше, может указывать на инфекцию.
- Разгрузка. После родов у вас будет разная степень кровотечения и выделений. Но если выделения имеют странный цвет или неприятный запах, у вас может быть инфекция, такая как эндометрит или бактериальный вагиноз.
- Кровотечение. При спазмах у вас может усилиться кровотечение и выделения.
 Кровотечение считается сильным, если оно пропитывает более одной прокладки каждые 1–2 часа.
Кровотечение считается сильным, если оно пропитывает более одной прокладки каждые 1–2 часа. - Болезненное мочеиспускание. Частое или болезненное мочеиспускание может быть признаком ИМП или другой инфекции. Без лечения ИМП могут привести к инфекциям почек или сепсису.
- Сильная боль в животе. Хотя спазмы иногда могут быть сильными, они не должны длиться более нескольких дней или сохраняться, когда вы не кормите грудью. Если вы испытываете сильную боль, у вас может быть инфекция.
- Покраснение вокруг разреза. Если у вас есть боль, покраснение, выделения или повышение температуры вокруг разреза после кесарева сечения, эта область может быть инфицирована.
Американский колледж акушеров и гинекологов сообщает, что вы должны обратиться к своему лечащему врачу в течение первых 3 недель после родов. Таким образом, вы сможете объяснить все, что, по вашему мнению, может быть не так с вашим выздоровлением.

 Хотя это совершенно не связано с деторождением, исследователи отмечают, что аппендицит (и другие состояния) может возникнуть в послеродовом периоде, но, учитывая все остальное, диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту/рвоту, боль в животе, которая усиливается при движении, и диарею/запор.
Хотя это совершенно не связано с деторождением, исследователи отмечают, что аппендицит (и другие состояния) может возникнуть в послеродовом периоде, но, учитывая все остальное, диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту/рвоту, боль в животе, которая усиливается при движении, и диарею/запор. Это может помочь вам пройти через них и сохранять спокойствие.
Это может помочь вам пройти через них и сохранять спокойствие. Кровотечение считается сильным, если оно пропитывает более одной прокладки каждые 1–2 часа.
Кровотечение считается сильным, если оно пропитывает более одной прокладки каждые 1–2 часа.