Колит правый бок при беременности внизу живота при беременности: Тянет живот при беременности почему и что предпринять
Содержание
Бариевая клизма | Johns Hopkins Medicine
Что такое бариевая клизма?
Бариевая клизма — рентгенографическое (рентгеновское) исследование нижних отделов желудочно-кишечного тракта (ЖКТ). Толстая кишка, включая прямую кишку, становится видимой на рентгеновской пленке путем заполнения толстой кишки жидкой суспензией, называемой сульфатом бария (барий). Барий выделяет определенные области тела, чтобы создать более четкое изображение.
Рентгеновские лучи используют невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке в диагностических целях. Рентгеновские лучи проходят через ткани тела на специально обработанные пластины (похожие на фотопленку) и делается снимок типа «негатив» (чем плотнее структура, тем белее она выглядит на пленке).
Рентгеноскопия часто используется во время клизмы с барием. Рентгеноскопия — это исследование движущихся структур тела, похожее на рентгеновский «кино». Непрерывный рентгеновский луч проходит через исследуемую часть тела и передается на телевизионный монитор, чтобы можно было детально рассмотреть часть тела и ее движение. При ирригационной клизме рентгеноскопия позволяет рентгенологу увидеть движение бария через толстую кишку, когда он закапывается через прямую кишку.
При ирригационной клизме рентгеноскопия позволяет рентгенологу увидеть движение бария через толстую кишку, когда он закапывается через прямую кишку.
Почему барий используется в рентгеновских лучах?
Барий представляет собой сухой белый мелоподобный порошок, который смешивают с водой, чтобы сделать барий жидким. Барий является поглотителем рентгеновских лучей и выглядит белым на рентгеновской пленке. При инстилляции через прямую кишку барий покрывает внутреннюю стенку толстой кишки. Это позволяет визуализировать внутреннюю оболочку стенки, а также размер, форму, контур и проходимость толстой кишки. Этот процесс показывает различия, которые могут быть не видны на стандартных рентгеновских снимках. Барий используется только для диагностических исследований желудочно-кишечного тракта.
Использование бария со стандартными рентгеновскими снимками способствует визуализации различных характеристик толстой кишки. Некоторые аномалии толстой кишки, которые могут быть обнаружены с помощью бариевой клизмы, включают опухоли, воспаление, полипы (наросты), дивертикулы (мешочки), непроходимость и изменения в структуре кишечника.
После инстилляции бария в прямую кишку рентгенолог может также наполнить воздухом толстую кишку. Воздух будет казаться черным на рентгеновской пленке, контрастируя с белым изображением бария. Использование двух веществ, бария и воздуха, называется исследованием с двойным контрастированием.
Целью использования 2 контрастных веществ является усиление внутренней оболочки толстой кишки. Когда воздух расширяет толстую кишку (подобно надуванию воздушного шара), на внутренней поверхности стенки толстой кишки образуется бариевое покрытие. Этот метод улучшает визуализацию за счет резкости контура внутреннего поверхностного слоя толстой кишки. Преимущество этого метода заключается в том, чтобы показать меньшие поверхностные аномалии в толстой кишке.
Другие сопутствующие процедуры, которые могут использоваться для диагностики проблем нижнего отдела ЖКТ, включают колоноскопию, виртуальную колоноскопию, рентгенографию брюшной полости, компьютерную томографию брюшной полости и ультразвуковое исследование брюшной полости.
Анатомия толстой кишки
Толстая кишка, или толстая кишка, состоит из четырех отделов:
Восходящая ободочная кишка. Распространяется вверх на правую сторону живота
Поперечная ободочная кишка. Распространяется от восходящей ободочной кишки через тело на левую сторону
Нисходящая ободочная кишка. Проходит от поперечно-ободочной кишки вниз на левую сторону
Сигмовидная кишка. Назван из-за S-образной формы; простирается от нисходящей ободочной кишки до прямой кишки
Прямая кишка соединяется с анусом или отверстием, через которое отходы выходят из тела.
Каковы причины для бариевой клизмы?
Бариевая клизма может быть выполнена для диагностики структурных или функциональных аномалий толстой кишки, включая прямую кишку. Эти аномалии могут включать, но не ограничиваются:
Язвенный колит.
 Изъязвления и воспаления толстой кишки.
Изъязвления и воспаления толстой кишки.Болезнь Крона. Изъязвления и воспаления в любой части желудочно-кишечного тракта (от рта до заднего прохода).
Непроходимости и полипы (наросты)
Рак
Необычное вздутие живота или боль внизу живота
Необъяснимая потеря веса
Синдром раздраженного кишечника
Изменения дефекации. Такие как хроническая диарея или запор, выделение крови, слизи и/или гноя.
Ваш врач может порекомендовать ирригационную клизму по другим причинам.
Каковы риски бариевой клизмы?
Вы можете узнать у своего врача о дозе радиации, используемой во время процедуры, и о рисках, связанных с вашей конкретной ситуацией. Рекомендуется вести записи о вашем прошлом радиационном облучении, например о предыдущих сканированиях и других типах рентгеновских лучей, чтобы вы могли сообщить об этом своему лечащему врачу. Риски, связанные с радиационным облучением, могут быть связаны с кумулятивным количеством рентгенологических исследований и/или процедур в течение длительного периода времени.
Рекомендуется вести записи о вашем прошлом радиационном облучении, например о предыдущих сканированиях и других типах рентгеновских лучей, чтобы вы могли сообщить об этом своему лечащему врачу. Риски, связанные с радиационным облучением, могут быть связаны с кумулятивным количеством рентгенологических исследований и/или процедур в течение длительного периода времени.
Если вы беременны или подозреваете, что можете быть беременны, вам следует сообщить об этом своему врачу. Радиационное облучение во время беременности может привести к врожденным дефектам.
Пациенты с аллергией или чувствительностью к лекарствам, контрастным веществам, йоду или латексу должны уведомить об этом своего лечащего врача.
Запор или каловые пробки могут возникнуть, если барий не полностью выводится из организма.
Риски клизмы с барием могут включать, но не ограничиваются:
Противопоказания к клизме с барием включают, но не ограничиваются:
Подозрение на перфорацию кишечника
Тяжелый язвенный колит
Беременность
Токсический мегаколон
Острая боль в животе
Возможны и другие риски в зависимости от вашего конкретного состояния здоровья.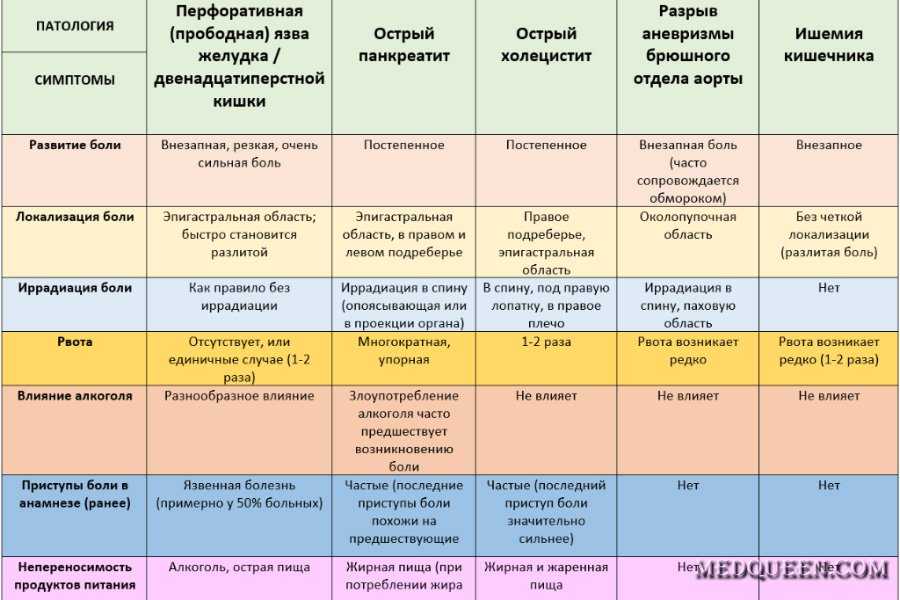 Перед процедурой обязательно обсудите любые опасения с врачом.
Перед процедурой обязательно обсудите любые опасения с врачом.
Определенные факторы или условия могут повлиять на точность процедуры ирригационной клизмы. Эти факторы включают, но не ограничиваются:
Как подготовиться к клизме с барием?
МЕРЫ ПРЕДОСТОРОЖНОСТИ : Если вы беременны или подозреваете, что можете быть беременны, вам следует сообщить об этом своему врачу. Сообщите радиологу, если вы недавно перенесли процедуру глотания бария или верхних отделов желудочно-кишечного тракта, так как это может помешать получению оптимального рентгеновского облучения нижних отделов желудочно-кишечного тракта.
Перед началом подготовки к ирригоскопии обсудите со своим врачом, если:
Вы диабетик и нуждаетесь в инсулине
У вас воспалительное заболевание, такое как болезнь Крона или язвенный колит
У вас есть дополнительные вопросы по процедуре
ОДЕЖДА : Вы должны полностью переодеться в халат пациента.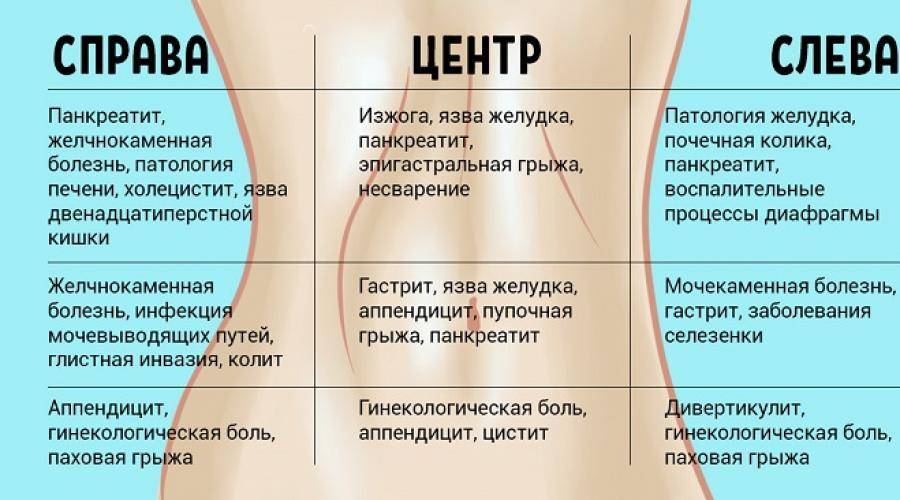 Предусмотрен запирающийся шкафчик для хранения личных вещей. Пожалуйста, снимите все пирсинги и оставьте дома все украшения и ценные вещи.
Предусмотрен запирающийся шкафчик для хранения личных вещей. Пожалуйста, снимите все пирсинги и оставьте дома все украшения и ценные вещи.
ЕШЬТЕ/ПЕЙТЕ : Если вам делают ирригационную клизму в рентгенологическом исследовании Джона Хопкинса, следуйте приведенным ниже инструкциям, чтобы перед процедурой убедиться, что толстая кишка правильно очищена и свободна от отходов или кала. В зависимости от состояния вашего здоровья ваш лечащий врач может запросить другую специальную подготовку.
За день до экзамена:
Шаг 1. В течение всего дня принимайте только прозрачные жидкости. Употребление большого количества прозрачных жидкостей является очень важной частью подготовки. Прозрачные жидкости включают:
Вода
Прозрачные соки без мякоти (яблочный, белый виноградный, белая клюква)
Бульонный суп или бульон
Plain Jell-O (без сливок, фруктов или других добавок)
Кофе или чай без молока или сливок
Шаг 2. В 17:00 выпейте бутылку цитрата магния на 10 унций. Пейте дополнительные прозрачные жидкости в течение вечера. Выпейте не менее четырех стаканов прозрачной жидкости по 8 унций. Цитрат магния доступен в любой аптеке.
В 17:00 выпейте бутылку цитрата магния на 10 унций. Пейте дополнительные прозрачные жидкости в течение вечера. Выпейте не менее четырех стаканов прозрачной жидкости по 8 унций. Цитрат магния доступен в любой аптеке.
Шаг 3. В 9 часов вечера. принимайте две (2) таблетки бисакодила, запивая не менее чем одним полным стаканом воды. Не раздавливайте и не разжевывайте таблетки. Таблетки Бисакодил доступны в любой аптеке. ПОЖАЛУЙСТА, ОБРАТИТЕ ВНИМАНИЕ: если у вас есть колостомия или иллиостома, сделайте , а не , завершите этот шаг. Вместо этого вы должны продолжать пить прозрачные жидкости.
День из осмотра:
Продолжайте соблюдать прозрачную жидкую диету до завершения обследования.
Используйте один ректальный суппозиторий бисакодил за 90 минут до выхода из дома для проведения анализа. Опорожнение кишечника должно произойти в течение 30 минут. Свечи Бисакодил доступны в любой аптеке.
Принесите список всех ваших лекарств, включая лекарства, отпускаемые без рецепта, и травяные добавки.
Что происходит во время клизмы с барием?
Бариевая клизма может проводиться амбулаторно или во время пребывания в больнице. Процедуры могут варьироваться в зависимости от вашего состояния и практики вашего врача.
Как правило, ирригоскопия выполняется следующим образом:
Вас попросят снять все украшения, очки и другие металлические предметы, которые могут помешать проведению процедуры.
Вас попросят раздеться и дадут халат.
Вы будете располагаться горизонтально на столе для осмотра в положении лежа на боку.
Смазанная ректальная трубка будет вставлена в прямую кишку, чтобы обеспечить поступление бария в кишечник.
Барию будет позволено медленно поступать в кишечник. При закапывании бария могут возникать спазмы в нижней части живота. Чтобы уменьшить дискомфорт, может быть полезно делать медленные глубокие вдохи.

Вы можете почувствовать потребность в дефекации. Будет важно сопротивляться желанию предотвратить утечку бария обратно. В подходящее время вам дадут судно или помогут сходить в туалет по мере необходимости.
Во время процедуры аппарат и диагностический стол будут двигаться, и вас могут попросить принять различные положения во время рентгенографии.
Рентгенолог сделает одиночные снимки, серию рентгеновских снимков или видео (флюороскопию), когда барий движется по кишечнику.
Если назначено исследование с двойным контрастированием, вас попросят удалить часть бария. Предоставляется судно или доступ в ванную комнату. Некоторое количество бария останется в вашем кишечнике. Воздух вводится через прямую кишку, чтобы расширить толстую кишку, и будет сделано больше рентгеновских снимков.
Когда все необходимые рентгеновские снимки будут сделаны, вам помогут из-за стола.

Что происходит после клизмы с барием?
После исследования некоторое количество бария будет немедленно удалено. Вам помогут сходить в ванную или дадут судно.
После бариевой клизмы вы можете вернуться к обычному питанию и занятиям, если только ваш врач не порекомендует вам иного.
Барий может вызвать запор или закупорку после процедуры, если он не будет полностью выведен из организма. Вам могут порекомендовать пить много жидкости и есть продукты с высоким содержанием клетчатки, чтобы вывести барий из организма. Вам также могут дать слабительное или слабительное, чтобы помочь удалить барий.
Поскольку барий не всасывается в организм, а проходит через весь желудочно-кишечный тракт, ваш стул может быть более светлым до тех пор, пока не будет выведен весь барий.
Длительная и тщательная подготовка кишечника перед процедурой может вызвать последующую усталость. Вы должны отдыхать по мере необходимости.
Вы можете испытывать болезненность заднего прохода и прямой кишки из-за подготовки кишечника. Ваш врач может порекомендовать нанесение успокаивающей мази на пораженный участок.
Ваш врач может порекомендовать нанесение успокаивающей мази на пораженный участок.
Сообщите своему поставщику медицинских услуг о любом из следующих сообщений:
Затруднения с дефекацией или неспособность дефекации
Боль и/или вздутие живота
Стул меньшего диаметра, чем обычно
Лихорадка
Ректальное кровотечение
Ваш врач может дать вам дополнительные или альтернативные инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Синдром верхней брыжеечной артерии — NORD (Национальная организация редких заболеваний)
Синдром верхней брыжеечной артерии
NORD выражает благодарность Доминго Т. Алвеару, доктору медицинских наук, FICS, FACS, заведующему отделением детской хирургии в отставке; Медицинскому консультанту по изучению и поддержке синдрома верхней брыжеечной артерии за помощь в подготовке этого отчета.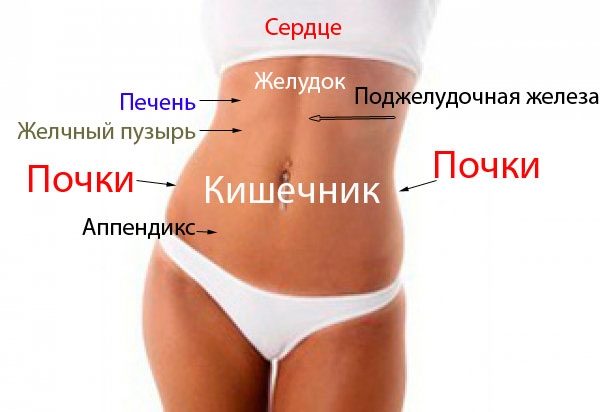
Синонимы синдрома верхней брыжеечной артерии
- компрессия аортомезентериальной артерии
- cast syndrome
- duodenal vascular compression
- mesenteric root syndrome
- SMAS
- SMA syndrome
- Wilkie’s syndrome
- aortomesenteric artery duodenal compression
Signs & Symptoms
Causes
SMA syndrome occurs when the duodenum is compressed SMA против AA, чтобы вызвать закупорку и предотвратить продвижение пищи или жидкости в остальную часть тонкой кишки. Тонкая кишка представляет собой длинную извилистую трубку, которая соединяет желудок с толстой кишкой, заканчивающейся задним проходом. Тонкая кишка делится на три отдела – двенадцатиперстную кишку, тощую кишку и подвздошную кишку. Каждая секция играет роль в переваривании и всасывании питательных веществ, которые ранее переваривались в желудке.
Двенадцатиперстная кишка является первой частью тонкой кишки и непосредственно соединяется с желудком. Он состоит из четырех частей или разделов. Третий отдел может сдавливаться ВБА по отношению к АА, вызывая частичную непроходимость, которая проявляется тошнотой, рвотой и болью в эпигастрии. Брыжейка представляет собой двойную складку, которая подвешивает тонкую кишку и толстую кишку к задней брюшной стенке. Потеря мезентериального жирового тела вокруг ВМА и за АА упоминается в литературе как наиболее частая причина синдрома СМА, вторичная по отношению к чрезмерной потере веса по любой причине, такой как расстройства пищевого поведения, нарушение всасывания, хирургическое шунтирование желудка, травмы, злокачественные новообразования и воспалительные процессы. заболевания кишечника (болезнь Крона или язвенный колит). У людей, перенесших обширные ожоги, может развиться синдром СМА из-за потери жира и мышц, наблюдаемых при этой травме.
Он состоит из четырех частей или разделов. Третий отдел может сдавливаться ВБА по отношению к АА, вызывая частичную непроходимость, которая проявляется тошнотой, рвотой и болью в эпигастрии. Брыжейка представляет собой двойную складку, которая подвешивает тонкую кишку и толстую кишку к задней брюшной стенке. Потеря мезентериального жирового тела вокруг ВМА и за АА упоминается в литературе как наиболее частая причина синдрома СМА, вторичная по отношению к чрезмерной потере веса по любой причине, такой как расстройства пищевого поведения, нарушение всасывания, хирургическое шунтирование желудка, травмы, злокачественные новообразования и воспалительные процессы. заболевания кишечника (болезнь Крона или язвенный колит). У людей, перенесших обширные ожоги, может развиться синдром СМА из-за потери жира и мышц, наблюдаемых при этой травме.
КТ-ангиография или МРТ позволяют измерить угол между АА и ВМА. В норме угол составляет 25-60 градусов, а при синдроме СМА снижается до 7-22 градусов. Расстояние между АА и ВБА в норме составляет 10–28 мм, но при синдроме ВМА оно уменьшается до 2–8 мм. Некоторые люди с синдромом СМА могут родиться с этой аномалией и быть диагностированы в младенческом или предподростковом возрасте.
Расстояние между АА и ВБА в норме составляет 10–28 мм, но при синдроме ВМА оно уменьшается до 2–8 мм. Некоторые люди с синдромом СМА могут родиться с этой аномалией и быть диагностированы в младенческом или предподростковом возрасте.
Связка Трейтца представляет собой структуру, поддерживающую соединение между двенадцатиперстной кишкой и тощей кишкой. Фактором может быть более низкое происхождение SMA от AA. Связка Трейтца может быть короткой или толстой, вызывая острый угол.
Скачок линейного роста без сопутствующего увеличения абдоминального обхвата может быть предрасполагающим фактором. У пациентов, перенесших хирургическую коррекцию сколиоза, может развиться синдром ВМА, так как угол или расстояние между АА и ВМА может уменьшаться при выпрямлении позвоночника, вызывая растяжение АА. У пациентов, которым наложили гипсовую повязку после травмы или операции на позвоночнике, развился синдром СМА, отсюда и термин «гипсовый синдром».
Сообщалось, что у братьев и сестер был синдром СМА.
Затронутые группы населения
Распространенность (количество людей с заболеванием или расстройством в данной группе населения в данный момент времени) неизвестна. Наиболее часто цитируемая оценка состоит в том, что от 0,13 до 0,3% людей в общей популяции Соединенных Штатов страдают этим расстройством. Синдром СМА чаще встречается у подростков и молодых людей, но может возникать в любом возрасте, включая младенцев и пожилых людей. По-видимому, это затрагивает больше женщин, чем мужчин, в соотношении 3: 2. Синдром СМА может поражать людей любого расового или этнического происхождения, поэтому он распространен во всем мире. Вполне вероятно, что у некоторых людей с синдромом СМА не был диагностирован, поэтому истинная распространенность может быть выше, чем сообщается.
Диагностика
Диагноз синдрома СМА основывается на выявлении характерных симптомов, подробном анамнезе пациента, тщательном клиническом обследовании и проведении различных специализированных тестов. Командный подход к диагностике имеет важное значение и может включать в себя лечащего врача (педиатра, терапевта или врача общей практики), гастроэнтеролога, хирурга (педиатрического или общего профиля), рентгенолога, диетолога или диетолога, специалиста по боли и психолога или психиатра. Это диагноз исключения, поэтому может потребоваться период наблюдения и пробная терапия, прежде чем будет поставлен окончательный диагноз. Промедление с диагностикой и лечением ухудшает состояние и может привести к летальному исходу.
Командный подход к диагностике имеет важное значение и может включать в себя лечащего врача (педиатра, терапевта или врача общей практики), гастроэнтеролога, хирурга (педиатрического или общего профиля), рентгенолога, диетолога или диетолога, специалиста по боли и психолога или психиатра. Это диагноз исключения, поэтому может потребоваться период наблюдения и пробная терапия, прежде чем будет поставлен окончательный диагноз. Промедление с диагностикой и лечением ухудшает состояние и может привести к летальному исходу.
Клиническое обследование и обследование
Обычная рентгенограмма брюшной полости (рентген) неспецифична или может показать увеличение желудка или вздутие живота. Компьютерная томографическая ангиография (КТА) или КТ с внутривенным контрастированием покажет угол наклона и расстояние между АА и ВМА, как обсуждалось ранее. Любые рентгенологические данные должны коррелировать с клиническими симптомами и реакцией на лечение, чтобы считаться важными. МРТ может быть использована для пациентов с аллергией на внутривенное контрастирование и покажет те же результаты.
Гипотоническая дуоденография использовалась в качестве основного теста для диагностики перед КТА. Барий проглатывается или вводится в желудок через трубку с рентгеноскопией, чтобы следить за движением бария в тонкой кишке. При задержке опорожнения желудка контраст остается в желудке до 6 часов. Если нет задержки опорожнения желудка, он опорожняется в двенадцатиперстную кишку, а затем в тощую кишку без задержки. Если у пациента синдром СМА, будет наблюдаться расширение первой и второй части двенадцатиперстной кишки и движение контраста «туда-сюда» в этой области. Будет резкое отключение контраста в третьей части двенадцатиперстной кишки, соответствующее сдавлению ВБА по отношению к двенадцатиперстной кишке. Когда пациент лежит на правом боку или лицом вниз, контраст поступает в тощую кишку. Это можно повторить с помощью компьютерной томографии с оральным контрастом.
Ультразвуковая допплерография может использоваться для диагностики синдрома СМА, но она не так чувствительна, как КТА, и зависит от оператора. Это более важно, когда есть подозрение на ассоциированный синдром срединной дугообразной связки (MALS), поскольку он может определить дифференциальную скорость потока чревной артерии во время дыхания, т. Е. Сужение происходит во время выдоха.
Это более важно, когда есть подозрение на ассоциированный синдром срединной дугообразной связки (MALS), поскольку он может определить дифференциальную скорость потока чревной артерии во время дыхания, т. Е. Сужение происходит во время выдоха.
Стандартная терапия
Лечение
Лечение синдрома СМА направлено на специфические симптомы, которые проявляются у каждого человека. Лечение может потребовать скоординированных усилий группы медицинских работников, включая педиатра, терапевта, гастроэнтеролога, хирурга (детского или общего профиля), диетолога или диетолога, обезболивающего, психолога или психиатра. Может потребоваться психологическая поддержка всей семьи.
Перед хирургическим вмешательством следует попробовать консервативную терапию. Сначала пробуют частое кормление небольшими порциями с добавлением высококалорийной жидкости с последующей постуральной терапией. Далее следует введение трубки из носа в тощую кишку (назо-еюнальная трубка). Для кормления через помпу в течение 16–20 часов используется специальная смесь, которая обеспечивает достаточное количество калорий и жидкости, необходимых пациенту. Если эти методы кормления неэффективны, вначале может потребоваться высококалорийное внутривенное питание (полное парентеральное питание — ТПП), которое может дополнять кормление через зонд. Увеличение массы тела является целью восстановления мезентериального жирового тела и устранения потери угла, а также уменьшения расстояния между AA и SMA.
Для кормления через помпу в течение 16–20 часов используется специальная смесь, которая обеспечивает достаточное количество калорий и жидкости, необходимых пациенту. Если эти методы кормления неэффективны, вначале может потребоваться высококалорийное внутривенное питание (полное парентеральное питание — ТПП), которое может дополнять кормление через зонд. Увеличение массы тела является целью восстановления мезентериального жирового тела и устранения потери угла, а также уменьшения расстояния между AA и SMA.
Если консервативные меры не дают результата в течение 6–8 недель и симптомы ухудшаются, особенно если пациент испытывает сильную боль и не может переносить желудочно-кишечное питание, показано хирургическое вмешательство.
Гастроэнтероанастомоз — это процедура, при которой петля тощей кишки соединяется с желудком, но поскольку она чревата проблемами, ее больше не рекомендуют.
Дуоденоеюноанастомоз — это процедура, при которой петля тощей кишки соединяется со второй частью двенадцатиперстной кишки, минуя область обструкции (третья часть двенадцатиперстной кишки). Это может быть выполнено через небольшой разрез (лапароскопически) или открытым хирургическим путем. Это наиболее часто используемая процедура для устранения закупорки, эффективность которой составляет от 70 до 9.0% по литературным данным. Некоторые пациенты будут продолжать испытывать боль и симптомы после этой процедуры.
Это может быть выполнено через небольшой разрез (лапароскопически) или открытым хирургическим путем. Это наиболее часто используемая процедура для устранения закупорки, эффективность которой составляет от 70 до 9.0% по литературным данным. Некоторые пациенты будут продолжать испытывать боль и симптомы после этой процедуры.
Операция Strong разделяет связку Трейца, позволяя опустить дуодено-тощекишечное соединение, что может уменьшить компрессию. Если дуодено-тощекишечный переход не подшивается к правой брюшной стенке, возникает рецидив синдрома ВМА.
Деротация двенадцатиперстной кишки — это процедура, при которой связка Трейца рассекается, дуодено-тощекишечный переход (DJ) поворачивается в сторону от ВБА и пришивается к правой брюшной стенке. При сильном перегибе ДЖ на этом участке выполняют дуодено-еюноанастомоз бок в бок. Это физиологическая связь между двенадцатиперстной кишкой и тощей кишкой, и она не будет иметь долгосрочных осложнений.
Другая процедура известна как инфраренальная транспозиция ВБА, при которой ВБА отсоединяется от АА и снова прикрепляется ниже левой почечной вены и третьей части двенадцатиперстной кишки. Это устраняет фактор сжатия SMA.
Это устраняет фактор сжатия SMA.
Исследовательская терапия
Информация о текущих клинических испытаниях размещена в Интернете по адресу https://clinicaltrials.gov/. Все исследования, финансируемые правительством США, а некоторые из них поддерживаются частным сектором, публикуются на этом правительственном веб-сайте.
Для получения информации о клинических испытаниях, проводимых в Клиническом центре NIH в Бетесде, штат Мэриленд, обращайтесь в отдел набора пациентов NIH:
Бесплатный звонок: (800) 411-1222
Телетайп: (866) 411-1010
Электронная почта: [email protected]
Некоторые текущие клинические испытания также размещены на следующей странице веб-сайта NORD:
https://rarediseases.org/for-patients-and-families/information-resources/info-clinical-trials-and -research-studies/
Для получения информации о клинических испытаниях, спонсируемых частными источниками, обращайтесь:
http://www.centerwatch.com/
Для получения информации о клинических испытаниях, проведенных в Европе, обращайтесь:
https://www. clinicaltrialsregister.eu/
clinicaltrialsregister.eu/
Ссылки
СТАТЬИ В ЖУРНАЛЕ
Ren PLJ и Gupta A. Подросток с синдромом верхней брыжеечной артерии. Представитель по делу J Radiol, март 2020 г .; 14(3): 14–23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7535997/
Бархатоав Л., Тюкина Н., Фретланд А.А., и соавт. Синдром верхней брыжеечной артерии: качество жизни после лапароскопической дуоденоеюноанастомоза. Clin Case Rep. 2018; 6: 323-329. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5799659/
Kawanishi K, Shojima K, Nishimotor M, et al. Синдром верхней брыжеечной артерии можно не заметить у женщин с функциональной диспепсией. Интерн Мед. 2017;56:2549-2554. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5658518/
Макари М.С., Раджан А., Акино А.М., Чамарти С.К. Клинические и рентгенологические аспекты идиопатического синдрома верхней брыжеечной артерии. Куреус. 2017;9:e1822. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5755943/
Сахни С., Ширалкар М., Мохамед С. и др. Синдром верхней брыжеечной артерии: темная сторона потери веса. Куреус. 2017;9:e1859. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5773266/
и др. Синдром верхней брыжеечной артерии: темная сторона потери веса. Куреус. 2017;9:e1859. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5773266/
Awaludin R, Ab Rahim H, Syazana Arivai D и Refaie Elkeleny M. Синдром верхней брыжеечной артерии: всемирное описательное исследование с обзором литературы. Международный журнал студентов-медиков. 2016; 4(2): 50–54. https://doi.org/10.5195/ijms.2016.151
Гебхарт Т. Синдром верхней брыжеечной артерии. Гастроэнтерол Нурс. 2015;38:189-193. https://www.ncbi.nlm.nih.gov/pubmed/26035775
Zaraket V, Deeb L. Синдром Уилки или синдром верхней брыжеечной артерии: факт или фантазия? Представитель дела Гастроэнтерол. 2015;9:194-199. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4478323/
Desai MH, Gall A, Khoo M. Синдром верхней брыжеечной артерии – редкое проявление и проблема реабилитации после травмы спинного мозга: клинический случай и обзор литературы. J Спинной мозг Мед. 2015;38:544-547. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4612211/
Меарелли Ф. , Деграсси Ф., Окчипинти А.А. и др. Защемление: синдром верхней брыжеечной артерии. Am J Med. 2014;127:393-394. https://www.ncbi.nlm.nih.gov/pubmed/24486285
, Деграсси Ф., Окчипинти А.А. и др. Защемление: синдром верхней брыжеечной артерии. Am J Med. 2014;127:393-394. https://www.ncbi.nlm.nih.gov/pubmed/24486285
Pottorf BJ, Husain FA, Hollis HW Jr. Lin E. Лапароскопическое лечение обструкции двенадцатиперстной кишки в результате синдрома верхней брыжеечной артерии. JAMA Surg. 2014;149:1319-1322. https://www.ncbi.nlm.nih.gov/pubmed/25353279
Kennedy KV, Yela R, Achalandabaso Mdel M, Martin-Perez E. Синдром верхней брыжеечной артерии: диагностические и терапевтические соображения. Преподобный Эсп Энферм Коп. 2013;105:236-238. https://www.ncbi.nlm.nih.gov/pubmed/23859456
Mosalli R, El-Bizre B, Farooqui M и Paes B. Синдром верхней брыжеечной артерии: редкая причина полной кишечной непроходимости у новорожденных. J Pediatr Surg. 2011 дек;46(12):e29-31. https://pubmed.ncbi.nlm.nih.gov/22152903/
Ha CD, Alvear DT и Leber DC. Дуоденальная деротация как эффективное лечение синдрома верхней брыжеечной артерии: 33-летний опыт. Am Surg. 2008 июль; 74 (7): 644-53.
Am Surg. 2008 июль; 74 (7): 644-53.
Kim JY, Kim HS, Moon ES и др. Заболеваемость и факторы риска, связанные с синдромом верхней брыжеечной артерии после хирургической коррекции сколиоза. Asian Spine J. 2008;2(1):27-33. https://www.asianspinejournal.org/journal/view.php?number=381
Окугава Ю., Иноуэ М., Учида К. и др. Синдром верхней брыжеечной артерии у младенца: клинический случай и обзор литературы. J Pediatr Surg. 2007 окт;42(10):E5-8. https://pubmed.ncbi.nlm.nih.gov/17923187/
Biank V и Werlin S. Синдром верхней брыжеечной артерии у детей: 20-летний опыт. J Pediatr Gastroenterol Nutr. 2006 г., май; 42(5):522-5. https://pubmed.ncbi.nlm.nih.gov/16707974/
Созубир С., Кахраман Х., Арслан А., Экинген Г. и Гювенч Б.Х. Неполная дуоденальная непроходимость у новорожденного. Индийский J Педиатр. 2006 г., апрель; 73 (4): 364-6. https://pubmed.ncbi.nlm.nih.gov/16816502/
Caspi B, Deutsch H, Grunshpan M, Flidel O, Hagay Z и Appleman Z. Пренатальные проявления синдрома верхней брыжеечной артерии. Пренат Диагн. 2003 ноябрь; 23 (11): 932-4. https://pubmed.ncbi.nlm.nih.gov/14634981/
Пренат Диагн. 2003 ноябрь; 23 (11): 932-4. https://pubmed.ncbi.nlm.nih.gov/14634981/
Синдром Sprague J. Cast: синдром верхней брыжеечной артерии. Ортоп Нурс. 1998: июль-август 17(4):12-5; викторина 16-7. https://pubmed.ncbi.nlm.nih.gov/9814332/
Marchant EA, Alvear DT и Fagelman KM. Истинная клиническая картина сдавления сосудов двенадцатиперстной кишки в подростковом возрасте. Хирургия, гинекология и акушерство.1989;168: 381-386.
Hughes JP, McEntire JE, Setza TK. Гипсовый синдром Расширение двенадцатиперстной кишки или обструкция у пациента в гипсовой повязке с обзором литературы. Арка Сур. 1974;108(2):230-232. https://jamanetwork.com/journals/jamasurgery/article-abstract/578580
INTERNET
Scovell S, Hamdan A. Синдром верхней брыжеечной артерии. UpToDate, Inc. 25 ноября 2020 г. Доступно по адресу: https://www.uptodate.com/contents/superior-mesenteric-artery-syndrome По состоянию на 13 апреля 2022 г.
Ван Хорн Н., Джексон Дж.П. Синдром верхней брыжеечной артерии. StatsPearl [Интернет]. Последнее обновление: 21 июля 2021 г. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK482209/ По состоянию на 13 апреля 2022 г.
StatsPearl [Интернет]. Последнее обновление: 21 июля 2021 г. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK482209/ По состоянию на 13 апреля 2022 г.
Информационный центр по генетическим и редким заболеваниям. Синдром верхней брыжеечной артерии. 6 июня 2018 г. Доступно по адресу: https://rarediseases.info.nih.gov/diseases/7712/superior-mesenteric-artery-syndrome По состоянию на 13 апреля 2022 г.
Годы публикации
2018, 2022
Информация в базе данных NORD по редким заболеваниям предназначена только для образовательных целей и не предназначена для замены рекомендаций врача или другого квалифицированного медицинского работника.
Содержание веб-сайта и баз данных Национальной организации редких заболеваний (NORD) защищено авторским правом и не может быть воспроизведено, скопировано, загружено или распространено каким-либо образом в коммерческих или общественных целях без предварительного письменного разрешения и одобрения. от НОРД. Физические лица могут распечатать одну бумажную копию отдельного заболевания для личного использования при условии, что содержание не изменено и включает авторские права NORD.

 Изъязвления и воспаления толстой кишки.
Изъязвления и воспаления толстой кишки.
