Легкое покалывание внизу живота: Легкие покалывания внизу живота | форум Babyblog
Содержание
Ощущения прикрепления
- Форум
- Архив
- Экстракорпоральное оплодотворение
Девочки, а кто-то ощущал прикрепление плода? На какой день были ощущения и что это были за ощущения?
Знаю, что не часто это ощущают, но те кто уже давно ждёт и идёт к этому давно, к себе очень прислушиваются, поэтому спрашиваю
никаких ощущений.
Просто я когда-то читала, что девушка мимолётом писала, что даже прикрепление чувствовала и потом через время 2 полоски подтвердили это.
Думала может у нас такие есть тоже — суперчувствительные
Есть Я чувствовала имплантацию. Переносили 5-дневок, и примерно со 2 по 6-7 дпп у меня покалывало и как бы щекотало легонько справа в матке. Одновременно как бы накатывали лёгкое подташнивание, буквально на несколько секунд — но это уже мне могло казаться, не знаю, токсикоза не было. Низ потягивало у меня не только в имплантацию, но и позже. Тест на Б сделала на 13 дпп — сразу же появилась вторая полоска, причём она появилась до того, как успел намокнуть весь тест, чтобы показать контрольную полосочку
Тест на Б сделала на 13 дпп — сразу же появилась вторая полоска, причём она появилась до того, как успел намокнуть весь тест, чтобы показать контрольную полосочку
у меня только низ живота потягивал и мазня немного была коричневая. но знаю, что у многих вообще никаких признаков нет удачи вам!
у меня после переноса ночью видимо от щекотания в момент прикрепления бывали оргазмы больше ничего не чувствовала. полосочка появлялась, хгч начинал расти.
У меня ныла поясница и низ живота, поднималась ТТ, были такие секундные покалывания-потягивания в матке.
ничего не чувствовала
в удачном протоколе,сидя- закинула ногу на ногу,почувствовала что матка как бы мешает еще до задержки,буквально на 8-9дпп,больше никаких ощущений не было до шевеленийну и в туалет по ночам стала бегать
ничего не ощущала, но знала, что победный протокол!
В момент переноса я почувствовала нечто в матке. Протокол был удачный. В двух неудачных не чувствовала ничего.
Протокол был удачный. В двух неудачных не чувствовала ничего.
«нечто в матке» -это сильно сказано…для переноса!!! каплю прочувствовала.
Ну я и написала «нечто» в матке- не ребенка же, а просто «нечто», конечно это была капелька с эмбрионами.
У меня щекотания и покалывания регулярно бывают, а вот беременности нет.
А я это нечто на мониторе увидела в матке Прикольно было! Не почувствовала, конечно, но видела 2 маленьких эмбриончика, они на экране беленькими были Класс… Знать бы тогда, что один из них будет скоро пинаться!
а в моей клинике сразу на мониторе показывают подсаженные эмбриончики и фотку даже дают
Ну, вот я про подсаженные и писала Из запульнули в матку и врач говорит — вон, смотри, на мониторе, твои малявочки поплыли. Фоток не было, но одно то, что они уже прибыли на место действия, очень обрадовало
мне тоже показывали:=)
обязательно будет!
Девочки, спасибо за отзывы!)
Особенно порадовали чувствительные девушки Всё же порой это можно почувствовать
Будем прислушиваться теперь))
+10000000
Открыть тему в окнах
Боль при мочеиспускании у мужчин (резь, жжение)
Боль при мочеиспускании у мужчин — симптом, который нельзя оставлять без внимания. Он может свидетельствовать о разных заболеваниях мочеполовой системы.
Он может свидетельствовать о разных заболеваниях мочеполовой системы.
Если вы почувствовали дискомфорт, запишитесь на прием в клинику «Промедика» в Белгороде как можно скорее. Мы гарантируем вам внимательное отношение даже к самой деликатной проблеме.
В нашем медицинском центре прием ведут квалифицированные урологи с большим клиническим опытом. Соблюдение их рекомендаций поможет избежать осложнений, избавиться от неприятных ощущений и улучшить качество собственной жизни.
Из-за чего возникает боль при мочеиспускании у мужчин?
К наиболее распространенным причинам возникновения дискомфорта врачи центра «Промедика» относят воспаление мочевого канала. Из-за анатомических особенностей именно он поражается в первую очередь. В отличие от женской, мужская уретра более длинная и извилистая. Поэтому первоначально возбудители инфекций часто локализуются именно здесь. Также дискомфорт возникает при поражении мочевого пузыря, почек, простаты (предстательной железы).
Из-за анатомических особенностей уретры боль при мочеиспускании может возникать на фоне патологий полового члена. Поэтому перед лечением важно уточнить точную клиническую картину.
Поэтому перед лечением важно уточнить точную клиническую картину.
Болезни, при которых возникает боль при мочеиспускании у мужчин
Уретрит — воспаление мочеиспускательного канала. Оно проявляется сильной и режущей болью. При игнорировании симптомов воспалительный процесс затрагивает мочевой пузырь, почки и органы репродуктивной системы.
Простатит. При этом заболевании воспалительный процесс поражает предстательную железу. В группе риска мужчины не только старше 45 лет, но и те, кто ведет малоподвижный образ жизни. Патология проявляет себя сильными и частыми позывами к мочеиспусканию, постоянным дискомфортом в уретре, пенисе, прямой кишке, а также проблемами с потенцией. При развитии заболевания можно обнаружить кровь в моче, а также усиление неприятных ощущений при смене положения тела или ходьбе.
Аденома простаты — заболевание, обусловленной гормональными нарушениями. Оно также проявляется частым ночным мочеиспусканием у мужчин, болью в области промежности, появлением выделений и высыпаний в области головки полового члена.

Цистит — воспаление мочевого пузыря острого или хронического характера. Симптомы патологии схожи с проявлениями уретрита, при этом может наблюдаться потемнение урины. Нередко возникает тянущая сильная боль внизу живота, может наблюдаться учащение позывов к мочеиспусканию.
Мочекаменная болезнь — заболевание, возникающее вследствие нарушения обменных процессов в организме. Оно провоцирует образование в почках твердых образований. При их продвижении по отделам мочевыделительной системы происходит травматизация и задержка урины. Боль может ощущаться в нижней части спины, в животе. Вы можете чувствовать жжение, а также учащение позывов к мочеиспусканию, часть из которых будут ложными. При развитии патология возникает интоксикация с повышением температуры, изменением цвета урины или ее прозрачности.
Фимоз — заболевание, при котором происходит сужение крайней плоти. Оно затрудняет открытие головки и осложняет поддержание личной гигиены.
 Ее нарушение провоцирует воспалительный процесс, при котором возникает боль при эрекции и мочеиспускании.
Ее нарушение провоцирует воспалительный процесс, при котором возникает боль при эрекции и мочеиспускании.Везикулит — воспаление семенных пузырьков, которое протекает с болью при мочевыделении.
Орхоэпидидимит — воспаление яичек и их придатков. Один из его симптомов — болезненность при мочевыделении.
Баланопостит — болезнь, при которой воспаляется крайняя плоть и головка пениса. Одним из ее симптомом является боль при мочеиспускании у мужчин.
Заболевания, передающиеся половым путем: гонорея, трихомониаз, урогенитальный хламидиоз. При незащищенных контактах риск поражения инфекцией органов урогенитального тракта высок. Для каждой патологии симптомы специфичны, но практически всегда возникают ощущения жжения, зуд. Они сопровождаются затруднением и болью при походах в туалет.
Особенности боли при мочеиспускании у мужчин
При обращении к врачам центра «Промедика» важно быть предельно откровенным. Это поможет собрать детальный и полный анамнез. Уролог выявит точную локализацию боли, ее характер: резкий, нарастающей, ноющий. Также большое значение имеет то, в какой момент появляется боль: после мочеиспускания, на начальном этапе или в середине процесса опорожнения мочевого пузыря.
Это поможет собрать детальный и полный анамнез. Уролог выявит точную локализацию боли, ее характер: резкий, нарастающей, ноющий. Также большое значение имеет то, в какой момент появляется боль: после мочеиспускания, на начальном этапе или в середине процесса опорожнения мочевого пузыря.
Важно наблюдать за собственным организмом и отмечать другие ощущения, на фоне которых появляется боль:
Иногда при составлении плана терапии вам может потребоваться консультация других специалистов. В нашей клинике вы можете записаться на:
Как вам проведут диагностику?
На приеме врач центра «Промедика» соберет анамнез и проведет ректальное обследование. Эта манипуляция требуется для уточнения состояния простаты. Также вам могут назначить комплексное обследование, включающее в себя методы инструментальной и лабораторной диагностики:
Лечение заболеваний, которые проявляются болью при мочеиспускании у мужчин
Методы и протокол терапии зависит от данных диагностики. Он может включать в себя хирургические процедуры, физиотерапию, прием антибиотиков, гормональных и противовоспалительных средств.
Куда обратиться с болью при мочеиспускании?
Не стоит стремиться перетерпеть дискомфорт или надеяться на чудесное самоисцеление. Безалаберность в вопросах собственного здоровья может спровоцировать хронизацию воспаления, а также возникновение других осложнений. По отзывам многих пациентов, именно ранняя диагностика — залог быстрого возвращения к полной и здоровой жизни.
При возникновении боли при мочеиспускании у мужчин рекомендуем записаться на прием к урологу. Чтобы уточнить его цену или получить консультацию по другим вопросам, свяжитесь с нами удобным способом.
Покалывание в голени | 10 Причины покалывания в голени
Лекарства, наркотики или токсины
Многие лекарства, наркотики и токсины могут вызывать неприятные эффекты. Покалывание в голени — одна из возможных причин. Некоторые химиотерапевтические препараты вызывают повреждение нервов в руках и ногах и могут вызывать покалывание в ногах. Чрезмерное употребление алкоголя также может привести к длительному повреждению нервов.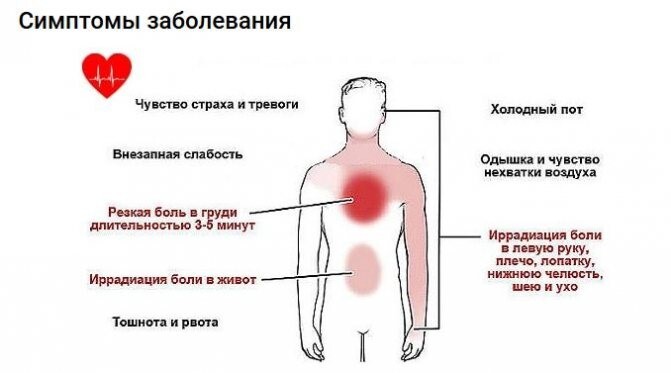 Воздействие токсинов, таких как свинец, ртуть и мышьяк, также может вызвать покалывание в голенях.
Воздействие токсинов, таких как свинец, ртуть и мышьяк, также может вызвать покалывание в голенях.
Этот список не является медицинским советом и может не точно отражать то, что у вас есть.
Остеомиелит позвоночника
Остеомиелит позвоночника или остеомиелит позвоночника — это инфекция в костях позвоночника. Обычно он поражает поясничный отдел или нижнюю часть спины и может быть острым или хроническим.
Инфекция вызывается бактериями, чаще всего Staphylococcus aureus и Pseudomonas aeruginosa, а также некоторыми видами грибков. Эти агенты могут перемещаться с кровотоком из инфицированной раны в другом месте тела и достигать костей позвоночника.
Наиболее восприимчивы люди с ослабленной иммунной системой; плохая циркуляция; недавняя травма; или проходящих гемодиализ. Остеомиелит позвоночника является наиболее распространенной формой остеомиелита у взрослых, хотя дети также могут быть поражены.
Симптомы включают отек, покраснение и боль в месте инфекции, а также лихорадку, озноб и утомляемость.
При этих симптомах следует обратиться к врачу, так как остеомиелит позвонков может перейти в абсцесс и вызвать дальнейшие осложнения, если его не лечить.
Диагноз ставится на основании анализа крови, визуализации позвоночника и иногда биопсии.
Лечение включает внутривенное введение антибиотиков или противогрибковых препаратов в течение нескольких недель, которые можно вводить амбулаторно.
Редкость: Редкость
Основные симптомы: боль в верхней части спины, спонтанная боль в шее или спине, лихорадка, онемение стопы, онемение верхней части ноги )
Транзиторную ишемическую атаку, или ТИА, иногда называют «мини-инсультом» или «предупредительным инсультом». Любой инсульт означает, что кровоток где-то в мозгу заблокирован тромбом.
Факторы риска включают курение, ожирение и сердечно-сосудистые заболевания, хотя ТИА может возникнуть у любого человека.
Симптомы являются «транзиторными», то есть они появляются и исчезают в течение нескольких минут, потому что сгусток растворяется или перемещается сам по себе. Симптомы инсульта включают слабость, онемение и паралич одной стороны лица и/или тела; невнятная речь; ненормальное зрение; и внезапная сильная головная боль.
Симптомы инсульта включают слабость, онемение и паралич одной стороны лица и/или тела; невнятная речь; ненормальное зрение; и внезапная сильная головная боль.
ТИА не вызывает необратимых повреждений, поскольку быстро заканчивается. Тем не менее, пациент должен получить лечение, потому что ТИА является предупреждением о том, что может произойти более опасный инсульт. Доставьте пациента в отделение неотложной помощи или позвоните по номеру 9-1-1.
Диагноз ставится на основании анамнеза; медицинский осмотр; КТ или МРТ; и электрокардиограмма.
Лечение включает прием антикоагулянтов для предотвращения дальнейшего образования тромбов. Также может быть рекомендована операция по очистке некоторых артерий.
Редкость: Часто
Основные симптомы: головокружение, онемение ног, онемение рук, новая головная боль, ригидность затылочных мышц Срочно: Скорая медицинская помощь
Синдром беспокойных ног (СБН)
Синдром беспокойных ног, также называемый СБН или болезнью Уиллиса-Экбома, представляет собой неврологическое и сенсорное расстройство. Это вызывает неприятные ощущения в ногах, которые облегчаются только при ходьбе или движении ног.
Это вызывает неприятные ощущения в ногах, которые облегчаются только при ходьбе или движении ног.
Причина не в ногах, а в мозгу. Одна из теорий — низкий уровень железа в мозге.
СБН может быть наследственным. Чаще встречается у женщин, чем у мужчин, особенно в среднем возрасте. Это может стать более серьезным, когда человек становится старше.
Симптомы могут возникать всего несколько раз в неделю и обычно усиливаются ночью.
Возникнет непреодолимое желание пошевелить ногами, чтобы облегчить неприятные ощущения; проблемы со сном, с дневным истощением и неспособностью сосредоточиться; а иногда депрессия и тревога из-за влияния на качество жизни.
Диагноз ставится на основании истории болезни и физического осмотра. Могут быть сделаны анализы крови и исследования сна.
Лечение включает в себя в первую очередь лечение любого основного заболевания, такого как дефицит железа. В некоторых случаях могут помочь противосудорожные препараты.
Заболевание периферических артерий (ЗПА)
Заболевание периферических артерий (ЗПА) — это хроническое заболевание, при котором снижается кровоток в артериях, обычно артериях, ведущих к ногам. Это снижение кровотока происходит, когда внутри этих артерий накапливаются скопления жира (называемые бляшками), что приводит к их сужению. Симптомы включают онемение ног, боль в стопах и бедрах, холодные ноги и мышечную усталость. Эти симптомы часто возникают при ходьбе или занятиях спортом. Риск развития ЗПА выше у тех, кто курит или страдает диабетом. Высокое кровяное давление, высокий уровень холестерина, избыточный вес и малоподвижный образ жизни также могут подвергать человека более высокому риску.
Это снижение кровотока происходит, когда внутри этих артерий накапливаются скопления жира (называемые бляшками), что приводит к их сужению. Симптомы включают онемение ног, боль в стопах и бедрах, холодные ноги и мышечную усталость. Эти симптомы часто возникают при ходьбе или занятиях спортом. Риск развития ЗПА выше у тех, кто курит или страдает диабетом. Высокое кровяное давление, высокий уровень холестерина, избыточный вес и малоподвижный образ жизни также могут подвергать человека более высокому риску.
Вам следует подумать о том, чтобы посетить врача в течение следующих двух недель, чтобы обсудить свои симптомы. Ваш врач может оценить ЗПА, проанализировав ваши симптомы и проведя медицинский осмотр. Также можно сделать МРТ. После постановки диагноза лечение включает прием лекарств, хирургическое вмешательство или процедуры для открытия или обхода заблокированных артерий. Также могут помочь изменения образа жизни, касающиеся диеты, физических упражнений и отказа от курения.
Редкость: Обычный
Основные Симптомы: онемение ног, спонтанная боль в стопах, снижение толерантности к физической нагрузке, холодные стопы, боль в бедрах
Симптомы, которые никогда не возникают при заболевании периферических артерий (прокладка): боль в икрах от травмы, боль в бедре от травмы
Неотложная помощь: Врач первичной медико-санитарной помощи
Рассеянный склероз (РС)
Рассеянный склероз или РС , это заболевание центральной нервной системы.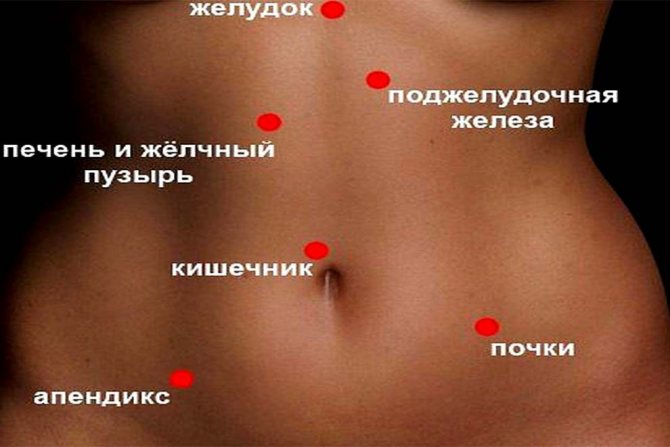 Иммунная система организма атакует нервные волокна и их миелиновое покрытие. Это вызывает необратимые рубцы, называемые «склерозом», которые мешают передаче сигналов между мозгом и телом.
Иммунная система организма атакует нервные волокна и их миелиновое покрытие. Это вызывает необратимые рубцы, называемые «склерозом», которые мешают передаче сигналов между мозгом и телом.
Причина неизвестна. Это может быть связано с генетической предрасположенностью. Заболевание обычно появляется в возрасте от 20 до 50 лет и гораздо чаще встречается у женщин, чем у мужчин. Другие факторы риска включают семейный анамнез; вирусные инфекции, такие как вирус Эпштейна-Барр; наличие других аутоиммунных заболеваний; и курение.
Симптомы включают онемение или слабость в руках, ногах или теле; частичная или полная потеря зрения на один или оба глаза; ощущение покалывания или шока, особенно в области шеи; тремор; и потеря координации.
Диагноз ставится на основании истории болезни, неврологического осмотра, анализов крови, МРТ и иногда спинномозговой пункции.
Лекарства от рассеянного склероза нет, но лечение кортикостероидами и плазмаферез (плазмаферез) может замедлить течение болезни и купировать симптомы для улучшения качества жизни.
Редкость: Редкость
Основные симптомы: сильная усталость, запор, онемение, снижение полового влечения, признаки неврита зрительного нерва
Срочно: Врач первичной медико-санитарной помощи
Грыжа (выскальзывание) межпозвонкового диска в нижней части спины
Грыжа, разрыв или «выскальзывание» межпозвонкового диска означает, что позвоночный диск – одна из мягких подушечек ткани, расположенных между каждым из позвонков кости – потеряли форму. Его амортизирующий материал был прижат к кольцу фиброзной ткани, которое обычно содержит его, и, возможно, сквозь него. Это вызывает боль, онемение и слабость в ногах.
Нормальный процесс старения приводит к тому, что диски теряют влагу и становятся тоньше, что делает их более уязвимыми к «скольжению».
Наиболее восприимчивы мужчины в возрасте от 30 до 50 лет. Курение, ожирение, малоподвижный образ жизни и неправильный подъем тяжестей также являются факторами риска.
Симптомы включают боль, слабость, онемение и покалывание в спине, ноге и стопе.
Диагноз ставится на основании анамнеза, неврологического осмотра и МРТ.
Лечение начинается с отдыха, нестероидных противовоспалительных препаратов, физиотерапии и иногда эпидуральных инъекций стероидов в спину для облегчения боли и воспаления.
Операция по удалению грыжи межпозвонкового диска — части, которая была смещена со своего места — также может быть полезной.
Редкость: Обычный
Основные симптомы: боль в пояснице, умеренная боль в спине, боль в спине, отдающая в ногу, боль в спине, усиливающаяся при сидении, слабость в ноге
Травма малоберцового нерва
Малоберцовые нервы также известны как малоберцовые нервы. Малоберцовые нервы идут от нижней части позвоночника вниз по задней части ноги, заканчиваясь на пятке. Если они повреждены или сжаты, это может привести к состоянию, известному как свисание стопы.
Малоберцовые нервы могут быть повреждены во время операции, особенно при замене тазобедренного сустава или полной замене коленного сустава; любая травма колена или нижней части спины; или неврологические заболевания, такие как рассеянный склероз или болезнь Паркинсона.
Отвисание стопы означает, что человек не может согнуть стопу вверх от лодыжки, поскольку повреждены малоберцовые нервы, контролирующие это произвольное движение. Также могут быть боль, онемение и слабость в стопе, трудности при ходьбе.
Диагноз ставится на основании физического осмотра, исследования нервной проводимости и визуализации, такой как рентген или МРТ.
Лечение включает использование ортопедических стелек, которые представляют собой специально изготовленную обувь, опоры и скобы для стопы; физиотерапия; а иногда и хирургическое вмешательство для декомпрессии или иного восстановления нерва.
Редкость: Нечасто
Основные симптомы: боль в области иннервации малоберцового нерва, онемение в иннервации малоберцового нерва, трудности при ходьбе или слабость при тыльном сгибании стопы0003
Фибромиалгия представляет собой набор хронических симптомов, которые включают постоянную усталость, диффузную болезненность при прикосновении, скелетно-мышечную боль и, как правило, некоторую степень депрессии.
Причина неизвестна. Когда появляется фибромиалгия, это обычно происходит после стрессового физического или эмоционального события, такого как автомобильная авария или развод. Это может включать генетический компонент, когда человек испытывает нормальные ощущения в виде боли.
Почти 90% больных фибромиалгией — женщины. Любой человек с ревматическими заболеваниями, такими как ревматоидный артрит или волчанка, может быть более склонен к фибромиалгии.
Плохой сон часто является симптомом, наряду с затуманенным мышлением, головными болями, болезненными менструальными периодами и повышенной чувствительностью к теплу, холоду, яркому свету и громким звукам.
Стандартного теста на фибромиалгию не существует. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Лечение включает облегчение симптомов и улучшение качества жизни пациента с помощью обезболивающих, физических упражнений, улучшенного питания и помощи в преодолении стрессовых ситуаций.
Редкость: Общий
Верхние симптомы: усталость, артралгии или миалгии, тревога, депрессивное настроение, головная боль
Симптомы, которые всегда встречаются с фибромильгией: Arthralgias или MyAlgias
9004 5.: .
Диабетическая невропатия
Диабетическая периферическая невропатия — это повреждение нервных волокон в конечностях из-за аномально высокого уровня сахара в крови. Любой человек с диабетом подвержен риску периферической невропатии, особенно если он имеет избыточный вес и/или курит.
Симптомы включают боль, онемение и жжение в кистях, предплечьях, стопах и ногах; мышечная слабость; потеря равновесия и координации; инфекции, деформации и боли в костях и суставах стоп.
Периферическая невропатия может привести к очень серьезным осложнениям, так как высокий уровень глюкозы в крови препятствует надлежащему заживлению любой инфекции или повреждения. Это может привести к язвенным язвам, гангрене и ампутации. По этой причине признаки периферической невропатии требуют неотложной медицинской помощи, и человек должен как можно скорее обратиться к врачу.
По этой причине признаки периферической невропатии требуют неотложной медицинской помощи, и человек должен как можно скорее обратиться к врачу.
Диагноз ставится с помощью тестов на чувствительность и исследования нервной проводимости.
Диабетическая нейропатия неизлечима, но симптомы можно контролировать, чтобы замедлить течение болезни и помочь восстановить функцию. Лечение будет включать в себя улучшение образа жизни и использование обезболивающих препаратов.
Хроническая идиопатическая периферическая невропатия
Периферическая невропатия относится к ощущению онемения, покалывания и покалывания в ногах. Идиопатический означает, что причина неизвестна, а хронический означает, что состояние продолжается без улучшения или ухудшения.
Заболевание чаще всего встречается у людей старше 60 лет. Причина идиопатической невропатии неизвестна.
Симптомы включают неприятное онемение и покалывание в ногах; трудности со стоянием или ходьбой из-за боли и отсутствия нормальной чувствительности; слабость и судороги в мышцах стоп и лодыжек.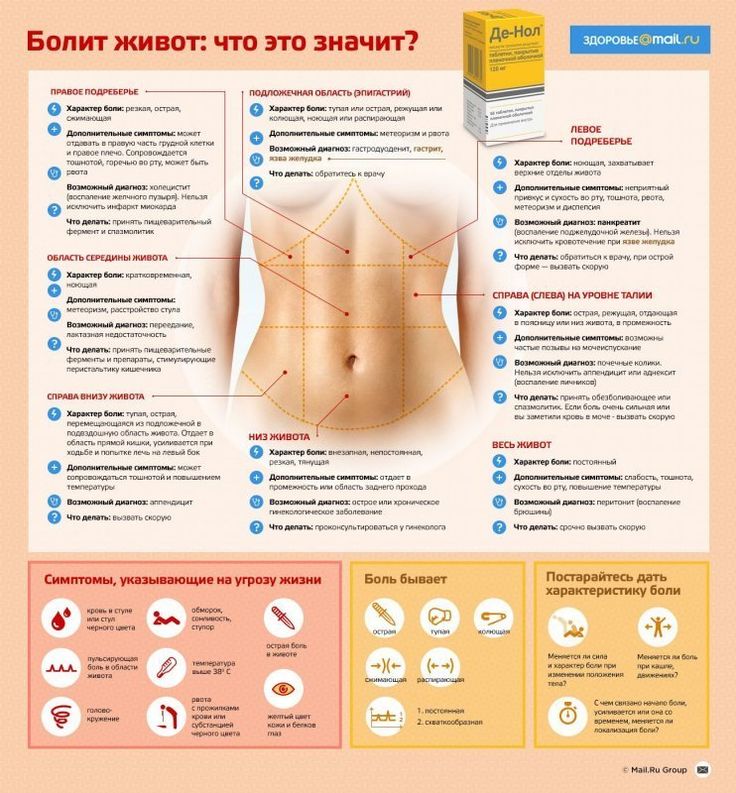
Периферическая невропатия может значительно ухудшить качество жизни, поэтому необходимо обратиться к врачу для лечения симптомов и уменьшения дискомфорта.
Диагноз ставится при физическом осмотре; анализы крови для исключения других состояний; и неврологические и мышечные исследования, такие как электромиография.
Лечение включает безрецептурные болеутоляющие средства; отпускаемые по рецепту обезболивающие для снятия более сильной боли; лечебная физкультура и меры безопасности для компенсации потери чувствительности в стопах; и лечебная обувь, помогающая сохранять равновесие и ходить.
Редкость: Редкость
Основные симптомы: дистальное онемение, боли в мышцах, скованность суставов, онемение с обеих сторон тела, потеря мышечной массы
Неотложная помощь: Врач первичной медико-санитарной помощи
- У вас проблемы со сном?
- Вам хочется спать днем?
- Испытывали ли вы неприятные позывы шевелить ногами?
- Ваши симптомы ухудшаются ближе к вечеру или ночью?
Проведите самодиагностику с помощью нашего бесплатного помощника по буям, если вы ответите «да» на любой из этих вопросов.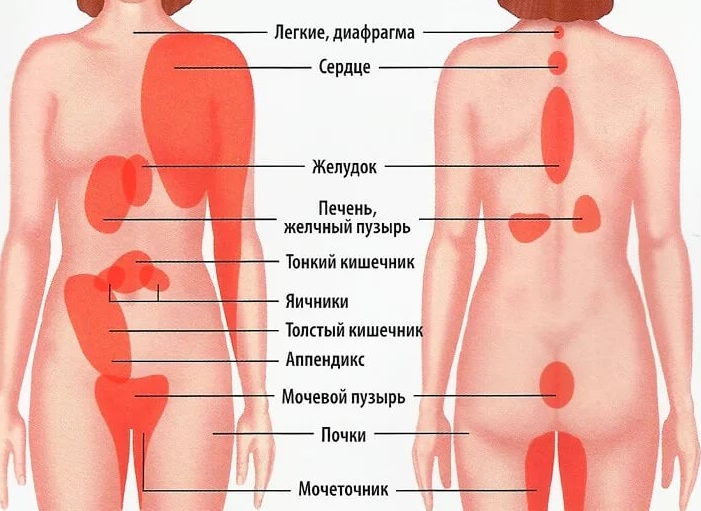
Может ли онемение и покалывание быть признаком серьезной проблемы? : South Valley Neurology: Neurologist
Может ли онемение и покалывание быть признаком серьезной проблемы? : Неврология Южной долины: неврологи
Нервы в теле очень хрупкие. Они служат предупреждающими сигналами, когда мы переусердствуем или неправильно сидим или стоим. Они также могут предупредить нас о наличии основного заболевания. Наша нервная система представляет собой обширную сеть «проводов», которая сообщается с мозгом.
Итак, как мы узнаем, когда следует серьезно относиться к онемению и покалыванию, а когда списать их на незначительное напряжение? Следующая информация даст вам подсказки, которые вам нужно знать, чтобы понять разницу.
Онемение и покалывание: как узнать, когда это серьезно, а когда нет
Обычный вопрос: « Может ли онемение и покалывание быть признаком серьезной проблемы? «Откуда ты знаешь? То, что известно как временное онемение или покалывание, часто возникает после того, как вы долгое время находитесь в одном положении, например, сидите со скрещенными ногами или сидите на ноге (заставляя ее заснуть).
Оба эти действия могут привести к онемению и покалыванию. В некоторых случаях люди могут ударить локтем в месте, называемом забавной костью. Когда это происходит, они испытывают неприятное покалывание, которое далеко не успокаивает. Между прочим, забавная кость на самом деле не кость, а в медицине называется локтевым нервом. Однако, если вы раздавите нерв, он соприкоснется с медиальной надмыщелковой костью. Это приводит к шокирующей боли в нервах, которая распространяется вниз по предплечью и заканчивается в пальцах.
Когда вы испытываете описанные выше примеры онемения и покалывания, обычно вам не о чем беспокоиться. Просто тело бунтует, когда вы сидите слишком долго или невольно «задеваете не тот нерв». Любое онемение и покалывание, которые являются длительными, могут быть признаком неврологического заболевания или могут быть признаком повреждения нервов. Временные ощущения онемения и покалывания представляют собой парестезии. В некоторых случаях пациенты отмечают ощущение покалывания. Нейропатия приводит к онемению и слабости в стопах и ногах, руках и кистях, а также на лице участок .
Нейропатия приводит к онемению и слабости в стопах и ногах, руках и кистях, а также на лице участок .
Ваша парестезия продолжается?
Если у вас постоянная парестезия, тогда вам следует обратиться к неврологу. Например, эти типы чувств являются распространенными и ранними признаками рассеянного склероза или рассеянного склероза. РС вызывает случаи парестезии от легкой до тяжелой степени в различных областях, включая руки и кисти, ноги и ступни, а также лицо. В некоторых случаях пациент испытывает так называемое объятие при рассеянном склерозе. Ощущения движутся по телу лентой.
Парестезия и рассеянный склероз
При РС парестезия обычно не является постоянной или изнурительной. Тем не менее, сильное онемение может затруднить использование пациентом участка тела без чувствительности, что затруднит повседневную деятельность.
Например, если вы чувствуете онемение в руках, вам может быть трудно что-либо удерживать или поднимать. Точно так же, если ваши ноги или ступни онемели, вождение автомобиля и ходьба могут оказаться трудными. Онемение лица может привести к прикусыванию языка. Люди, испытывающие сильное онемение, могут по ошибке получить обморожение или ожог.
Точно так же, если ваши ноги или ступни онемели, вождение автомобиля и ходьба могут оказаться трудными. Онемение лица может привести к прикусыванию языка. Люди, испытывающие сильное онемение, могут по ошибке получить обморожение или ожог.
Если вы испытываете онемение и/или покалывание в пальцах, это может быть связано с дефицитом кальция, называемым гипокальциемией. Панические атаки или беспокойство могут привести к покалыванию и онемению рук. Лицо может онеметь, если у пациента есть инфекция десен или зубная боль.
Другие состояния, которые могут вызвать онемение и/или покалывание
Другие состояния, требующие неврологической помощи, которые вызывают онемение или покалывание, могут включать:
- Мелкие инсульты, вызывающие обвисание лица или потерю чувствительности.
- Энцефалит или воспаление головного мозга.
- Опухоли, которые в некоторых случаях давят на позвоночник или черепные нервы. Когда опухоли давят на позвоночник, они могут вызвать покалывание и онемение в руках и ногах, в то время как опухоли, расположенные близко к черепным нервам, могут вызывать слабость и онемение лица.

Серьезный дефицит магния
Даже дефицит магния может повлиять на вашу центральную нервную систему. Магний является питательным веществом и минералом, который регулирует работу нервной системы. Гипомагниемия, которая представляет собой серьезный дефицит магния, вызывает постоянную парестезию.
Диабет и невропатия
Часто люди с диабетической невропатией отмечают покалывание или онемение в ногах и ступнях. Повреждение нервов может произойти с течением времени из-за метаболического воздействия болезни.
Периферическая невропатия
Периферическая невропатия — это форма повреждения нервов, появляющаяся в пальцах ног и стопах и вызывающая боль и онемение. Состояние в редких случаях поражает руки и кисти. Также называемая периферическим невритом, периферическая невропатия может быть связана с диабетом, но также может быть результатом приема определенных лекарств.
Эти лекарства могут включать антидепрессанты, такие как амитриптилин, или обезболивающие, такие как оксикодон.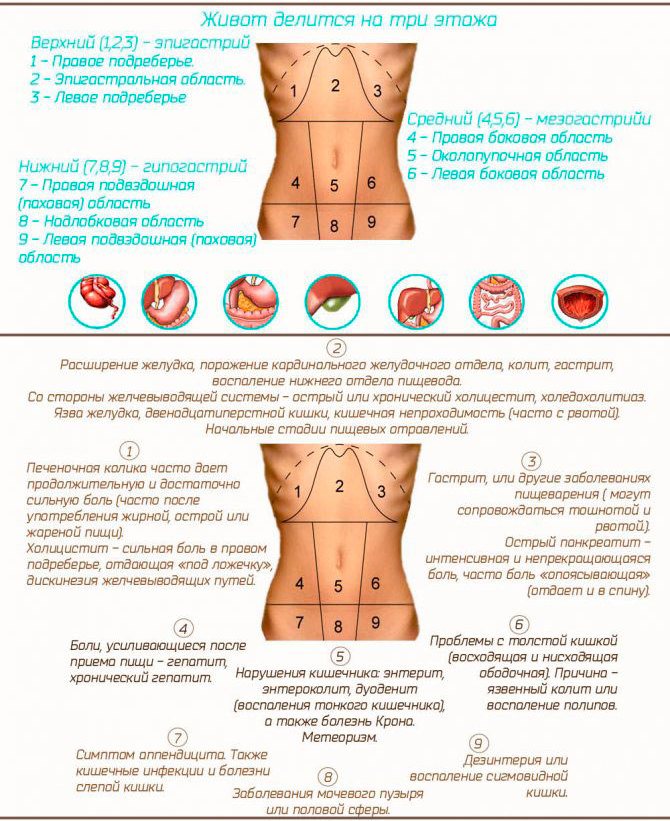 Повреждение печени в результате чрезмерного употребления алкоголя также может привести к периферической невропатии.
Повреждение печени в результате чрезмерного употребления алкоголя также может привести к периферической невропатии.
Дополнительная информация о вашем заболевании — постановка диагноза
Если у вас есть постоянные проблемы с онемением и/или покалыванием, вам необходимо пройти обследование у невролога. Парестезия или невропатия определяется и диагностируется на основании истории болезни пациента и физического осмотра. Это обследование может включать в себя проверку температуры пациента, осязание, рефлексы и работу мышц.
Выявление неврологических состояний
Медицинские тесты, используемые для выявления онемения или покалывания, могут включать анализы крови, визуализацию или нервную проводимость. Анализ крови может определить определенные состояния, такие как дефицит питательных веществ или диабет.
Визуализирующие исследования, такие как МРТ или рентген, позволяют неврологу искать новообразования или повреждения, такие как опухоль, грыжа межпозвоночного диска.

 Ее нарушение провоцирует воспалительный процесс, при котором возникает боль при эрекции и мочеиспускании.
Ее нарушение провоцирует воспалительный процесс, при котором возникает боль при эрекции и мочеиспускании.