Может ли во время оплодотворения болеть живот: Болит живот при беременности на ранних сроках
Содержание
Третья неделя беременности от зачатия: признаки, что происходит с ребенком, УЗИ плода, что делать, если болит живот
07.07.2020
41498
Содержание:
- Что происходит с мамой
- Что происходит с эмбрионом
- Обследования
- Тревожные симптомы
- Рекомендации для будущей мамы
Для определения срока беременности врачи, как правило, используют акушерский метод расчета. Отсчет начинается от первого дня последней менструации. Эмбриональный срок считается от фактического момента зачатия и отстает от акушерского примерно на 14 дней. Третья неделя беременности от зачатия соответствует пятой неделе акушерского срока. Первые две недели организм женщины готовится к зачатию, и если яйцеклетка была оплодотворена, то начало третьей недели является фактическим зачатием. На этом сроке оплодотворенная яйцеклетка (зигота) начинает активно делиться, двигаясь по фаллопиевым трубам в полость матки, и закрепляется на ее стенке. К концу третьей недели начинается развитие эмбриона в утробе матери.
Третья неделя беременности от зачатия соответствует пятой неделе акушерского срока. Первые две недели организм женщины готовится к зачатию, и если яйцеклетка была оплодотворена, то начало третьей недели является фактическим зачатием. На этом сроке оплодотворенная яйцеклетка (зигота) начинает активно делиться, двигаясь по фаллопиевым трубам в полость матки, и закрепляется на ее стенке. К концу третьей недели начинается развитие эмбриона в утробе матери.
Что происходит с мамой
Большинство женщин на этом сроке еще не знают, что беременны. Первые признаки беременности по симптомам схожи с предвестниками менструации: увеличиваются молочные железы, появляются тянущие боли внизу живота, раздражительность. Даже аптечные тесты еще не показывают положительный результат, так как концентрация ХГЧ (хорионический гонадотропин человека) только начинает повышаться и обнаружить его можно только в крови.
Ощущения.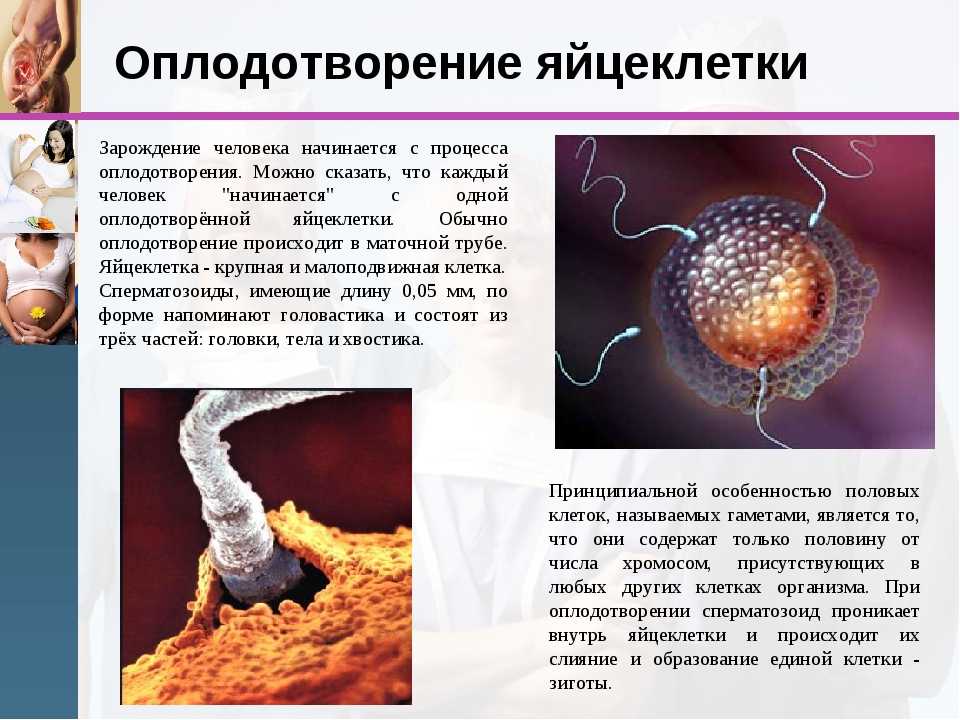 Начало гормональной перестройки может сопровождаться изменениями в ощущениях, что часто является первым сигналом беременности.
Начало гормональной перестройки может сопровождаться изменениями в ощущениях, что часто является первым сигналом беременности.
- Обострение обоняния. Появляется повышенная чувствительность даже к слабым запахам, а знакомые и любимые ароматы могут вызывать отвращение.
- Перемена вкусовых ощущений. Привычные блюда и деликатесы могут казаться безвкусными или вызывать отвращение.
- Тошнота. Первые симптомы раннего токсикоза обычно проявляются тошнотой по утрам.
- Слабость и сонливость. Это объясняется тем, что организм тратит много энергии на внутреннюю перестройку.
Третья неделя беременности по акушерскому подсчету не проявляется еще отчетливыми симптомами и не вызывает беспокойства у будущей мамы. Можно ли на третьей неделе беременности заниматься сексом? Противопоказаний к интимной жизни на этом сроке нет. Все зависит от желания и самочувствия женщины. На плод это никак не повлияет, он надежно защищен.
Изменения в организме. Возникновение беременности у женщины требует адаптации ее организма к развитию плода. Что происходит на третьей неделе? При нормальном течении беременности плод (на этой стадии — бластоциста) крепится к слизистой матки (имплантируется), и начинается выработка гормона ХГЧ. Этот гормон дает сигнал организму о факте зачатия и начале перестройки функций. Хорионический гонадотропин (ХГЧ) стимулирует выработку прогестерона в яичниках, который препятствует наступлению менструации и влияет на рост эндометрия (слизистой матки). Эндометрий питает эмбрион до момента формирования плаценты. Иногда в период имплантации могут быть скудные кровяные выделения, которые принимают за начало месячных. Выделения обычно незначительные и краткосрочные. Уже на раннем сроке беременности молочные железы начинают готовиться к предстоящей лактации. Они интенсивно снабжаются кровью, повышается чувствительность, особенно в области сосков, увеличивается объем груди.
Внешние изменения. Первые недели беременности никак не отражаются на внешности женщины. Можно отметить только резкие перепады в настроении и набухание молочных желез, живот в третью неделю беременности не увеличивается.
Что происходит с эмбрионом
В начале третьей акушерской недели происходит овуляция, зрелая яйцеклетка выходит из яичника в маточную трубу и живет в течение суток. Если в это время происходит оплодотворение, то слияние яйцеклетки и сперматозоида образует новую клетку — зиготу.
Развитие. Новая клетка начинает быстро делиться и подниматься в полость матки. Через несколько суток зигота становится похожа на ягоду шелковицы (врачи называют такую клетку — морула). Через время из нее образуется многоклеточный эмбрион (бластоциста), он выглядит как полый шар с жидкостью. Внутри шара формируется эмбриональный диск, а внешняя оболочка крепится к матке. На этом этапе эмбрион получает питательные вещества из собственных запасов яйцеклетки.
После имплантации в эндометрий эмбрион начинает получать питание от матери. К концу третьей недели эмбриональный диск сворачивается в трубочку с разными диаметрами на концах. На стороне с большим диаметром начинается формирование головы, а с другой формируется хвостик-копчик.
Пол ребенка. Во время зачатия определяется пол ребенка, который зависит от половых хромосом отца. Женская яйцеклетка всегда содержит половую X-хромосому, а мужские сперматозоиды несут хромосомы X или Y. Если происходит слияние женской Х-хромосомы с мужской X-хромосомой, то родится девочка, а если с Y-хромосомой — мальчик.
Обследования
Первый очевидный признак беременности — отсутствие месячных, но это уже четвертая или пятая акушерская неделя. Окончательно установить факт беременности и определить ее срок может врач на основании обследования. Врач-гинеколог наблюдает беременность все девять месяцев, следит за здоровьем будущей мамы и развитием ребенка. Своевременная диагностика развития плода и лабораторные исследования помогают вовремя заметить патологии и угрозы здоровью. На третьей неделе обследование может понадобиться, если женщина заранее готовилась к беременности и ее что-то беспокоит.
Своевременная диагностика развития плода и лабораторные исследования помогают вовремя заметить патологии и угрозы здоровью. На третьей неделе обследование может понадобиться, если женщина заранее готовилась к беременности и ее что-то беспокоит.
УЗИ плода. УЗИ на третьей неделе беременности по акушерским расчетам еще не информативное, его обычно назначают при специфических симптомах, чтобы исключить внематочную беременность. Врач может увидеть плодное яйцо и определить место его крепления, но провести диагностику развития эмбриона или определить его пол еще нет возможности. Ребенок на третьей неделе беременности размером всего 0,1–0,2 мм. Исследование позволит оценить состояние мышечной ткани матки и органов малого таза, а также спрогнозировать течение беременности. Увидеть, какой ребенок на третьей неделе, не получится, на фото видны только органы мамы.
Лабораторная диагностика. На третьей неделе происходит только оплодотворение зрелой яйцеклетки и большинство женщин не знает о наступившей беременности, поэтому обычно еще рано говорить об анализах и обследовании. Как только будущая мама заметит признаки «интересного положения», можно сделать тест в домашних условиях и записаться на прием к врачу-гинекологу в женской консультации. В поликлинике назначат первые медицинские исследования:
Как только будущая мама заметит признаки «интересного положения», можно сделать тест в домашних условиях и записаться на прием к врачу-гинекологу в женской консультации. В поликлинике назначат первые медицинские исследования:
- общий анализ мочи;
- общий анализ крови;
- анализ кала;
- анализ крови на ВИЧ;
- анализ крови на ХГЧ.
Тревожные симптомы
В первые недели зарождения новой жизни существует опасность внематочной беременности или выкидыша. Также ослабление иммунитета мамы в период имплантации эмбриона может привести к обострению хронических заболеваний и снизить сопротивляемость инфекциям.
Боль внизу живота. При условии нормального протекания беременности боль внизу живота на этом сроке может быть связана с процессом крепления бластоцисты к стенке матки. Такая боль чаще остается вообще не замеченной и ничем не угрожает. Боль, которую можно отнести к тревожным симптомам, сопровождается резкими спазмами с нарастающей интенсивностью. Если остро болит живот, необходимо сразу обратиться к врачу, сильная боль может быть симптомом внематочной беременности.
Если остро болит живот, необходимо сразу обратиться к врачу, сильная боль может быть симптомом внематочной беременности.
Боль в груди. Болевые ощущения в груди — один из первых признаков состоявшейся беременности. Особенно чувствительными становятся соски. Повышенная чувствительность молочных желез связана с гормональными изменениями организма, а болезненные ощущения – с набуханием груди. Такая боль приносит дискомфорт, который можно компенсировать правильным бельем, и не является причиной для беспокойства.
Выделения. На третьей неделе беременности допустимы незначительные кровянистые разводы на нижнем белье. Такие выделения сопровождают имплантацию эмбриона в эндометрий. Процесс длится около двух суток, после чего выделения полностью прекращаются. Следует более внимательно отнестись к выделениям ярко-красного или алого цвета. Такой цвет может указывать на кровотечение, в том числе в случае отторжения плодного яйца в матке.
Повышение температуры. У беременной женщины естественным образом снижается иммунитет, чтобы материнский организм не отторгал плодное яйцо как чужеродный элемент. При этом снижается защита от инфекций и вирусов. Но значительное повышение температуры — тревожный симптом.
- Повышение температуры до значений 37,0–37,2 °C на первых неделях беременности рассматривается как вариант нормы. Небольшое повышение температуры тела на раннем сроке связано с усиленной выработкой прогестерона во время овуляции, которая продолжается и после оплодотворения яйцеклетки.
- Повышение температуры до значений 37,5 °C и выше может свидетельствовать об инфекции или простуде. В этом случае необходима консультация врача. Специалист правильно подберет терапию и даст рекомендации по профилактике заболеваний.
Рекомендации для будущей мамы
На первых неделях развития плода закладываются все органы и системы малыша, поэтому важно следовать некоторым рекомендациям специалистов:
- Отказ от всех вредных привычек.
 Прекрасно, если от вредных привычек откажутся оба родителя: пассивное курение не менее вредно, чем активное. Алкоголь также плохо влияет на развитие плода.
Прекрасно, если от вредных привычек откажутся оба родителя: пассивное курение не менее вредно, чем активное. Алкоголь также плохо влияет на развитие плода. - Спорт. На раннем сроке обычно не рекомендуются активные нагрузки, но не стоит отказываться от спорта совсем. Умеренные нагрузки насыщают кровь кислородом, повышают иммунитет, поддерживают общий тонус организма.
- Питание. Рацион будущей мамы должен быть сбалансированным и содержать максимум полезных веществ. Ешьте больше овощей, зелени и фруктов.
- Позитивные эмоции. Беременность — прекрасный период в жизни женщины. Нужно наслаждаться им и баловать себя.
Признаки беременности на третьей неделе легко перепутать с предвестниками менструации, и даже обычные аптечные тесты могут не показать факт зачатия. Более выразительно симптомы проявятся на следующих неделях.
(4
оценок; рейтинг статьи 4.0)
Как происходит пункция фолликулов при ЭКО
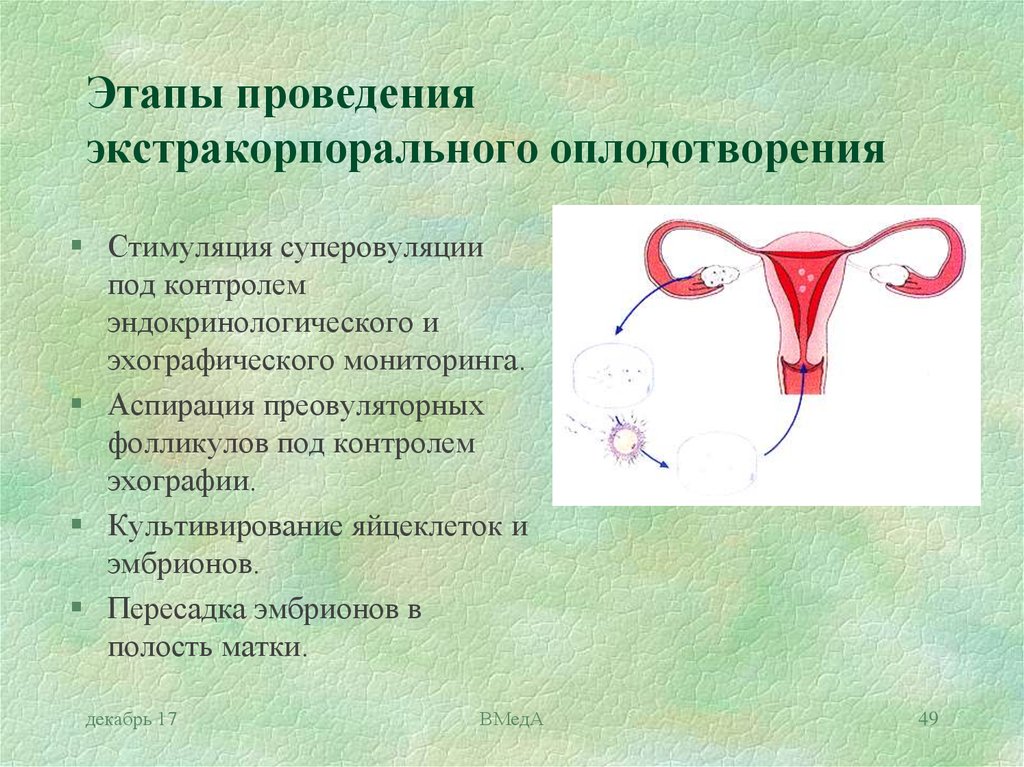
Оплодотворение «в пробирке» — это методика, которая позволяет родить ребенка даже тем, кому был поставлен диагноз «бесплодие». Экстракорпоральное оплодотворение (ЭКО) – это оплодотворение в лабораторных условиях. Чтобы сделать ЭКО, нужно соединить созревшую яйцеклетку (ооцит) и здоровый сперматозоид. Яйцеклетки содержатся в фолликулах – структурных компонентах яичников. По виду фолликулы напоминают пузырек с жидким содержимым.
Экстракорпоральное оплодотворение (ЭКО) – это оплодотворение в лабораторных условиях. Чтобы сделать ЭКО, нужно соединить созревшую яйцеклетку (ооцит) и здоровый сперматозоид. Яйцеклетки содержатся в фолликулах – структурных компонентах яичников. По виду фолликулы напоминают пузырек с жидким содержимым.
Пункция фолликулов при ЭКО (её также называют пункцией яичников) – это малоинвазивная операция, которую проводят с целью извлечения яйцеклеток. Фолликул прокалывают тонкой иглой и «вытягивают» из него жидкость, в которой плавает один ооцит.
Что делают с извлеченными яйцеклетками?
Полученные ооциты попадают в лабораторию, где эмбриологи проверяют их качество и степень созревания. Жизнеспособные яйцеклетки с хорошими характеристиками можно использовать для оплодотворения.
Дальше есть два варианта развития событий. Первый – это криоконсервация (заморозка) ооцитов. Её проводят, если по каким-то причинам невозможно в текущем цикле использовать сперму партнера для оплодотворения, или если пациентка планирует забеременеть через несколько месяцев (или даже лет).
Второй вариант – оплодотворение зрелых ооцитов. Его проводят не более, чем через 5 часов после получения яйцеклеток. Качественные ооциты отправляются в чашки Петри. Туда же помещают сперму будущего папы или донора. Когда спермий проникает в яйцеклетку — происходит оплодотворение.
Оплодотворить яйцеклетки возможно и другим способом: например, с помощью тонкой иглы в них вводят самые качественные сперматозоиды. Такая процедура называется ИКСИ. Её обычно проводят при мужском факторе бесплодия или если используют замороженные ооциты.
Уже в день пункции пациентка может узнать, сколько было получено ооцитов и сколько из них удалось оплодотворить.
Оплодотворенные яйцеклетки подсаживают в маточную полость. Это делают спустя 3-6 дней либо в следующих циклах. Если все этапы экстракорпорального оплодотворения прошли удачно, то наступит беременность, о которой можно узнать по анализу крови на ХГЧ.
Через 21 день после переноса эмбрионов женщине делают УЗИ. Это необходимо, чтобы удостовериться, что плодное яйцо находится именно в матке, а не закрепилось в фаллопиевых трубах или шейке.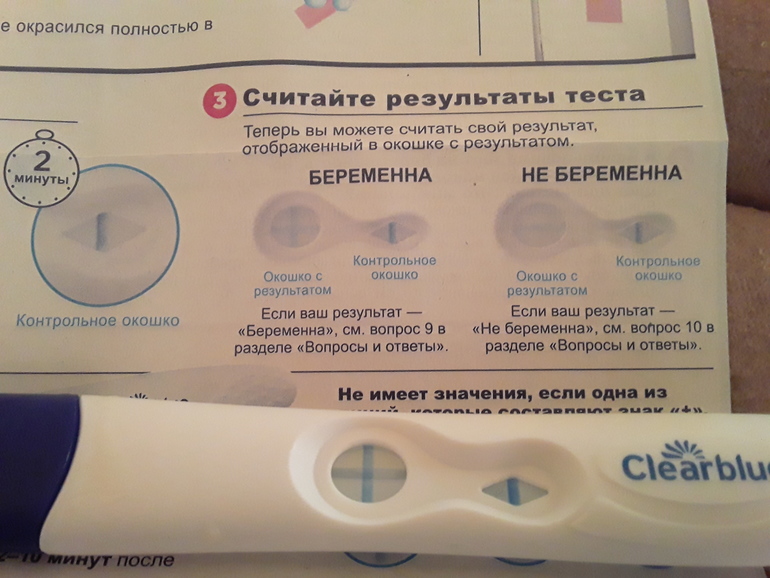 Если такое произошло, это называется внематочной беременностью, и это – показание к прерыванию. Внематочная беременность угрожает здоровью будущей мамы.
Если такое произошло, это называется внематочной беременностью, и это – показание к прерыванию. Внематочная беременность угрожает здоровью будущей мамы.
Пункция яичников при ЭКО — показания и противопоказания
Данную процедуру назначают всем женщинам, которые проходят программу ЭКО. У неё, как и у любого оперативного вмешательства, есть свои противопоказания.
Среди них:
- проблемы со свертываемостью крови;
- некоторые заболевания сердечно-сосудистой системы и другие серьезные соматические патологии;
- наличие острой инфекции;
- острое воспаление органов малого таза;
- новообразования репродуктивных органов;
- непереносимость анестезии. Если пациентка не переносит только внутривенный наркоз, то процедуру можно провести под местным обезболиванием.
Подготовка к пункции фолликулов при ЭКО
Первый этап подготовки – это диагностика. Она включает в себя забор крови, забор мазков из урогенитального тракта, УЗИ органов малого таза, ЭКГ, осмотр маммологом и терапевтом.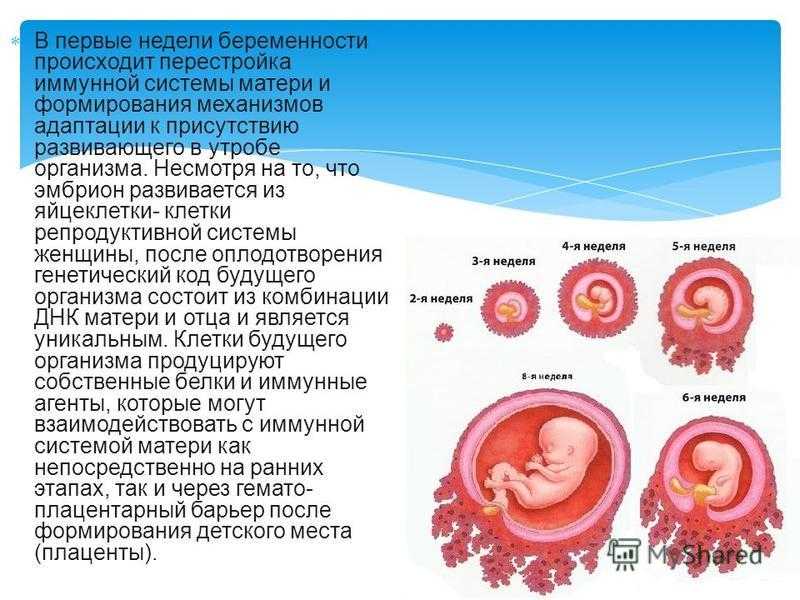
Следующий шаг – стимуляция суперовуляции (ССО). Её проводят, чтобы у женщины созрело сразу несколько ооцитов. Исключение составляют ситуации, когда ЭКО проводят в естественном цикле. В этом случае у женщины берут единственную яйцеклетку, которая созрела самостоятельно.
Стимуляция овуляции длится в среднем 10-12 дней. Во время неё женщина получает препараты, содержащие различные гормоны – гонадотропины, антиэстрогены, гестагены. Раз в 2-3 дня пациентке нужно делать УЗИ для контроля роста фолликулов и толщины эндометрия.
В клинике «Линия жизни» стимуляцию проводят разными способами, которые отличаются по степени воздействия на женский организм. В результате каждого способа можно получить разное количество яйцеклеток.
- Стандартная стимуляция применяется чаще всего и позволяет извлечь до 10-15 ооцитов.
- Мягкая стимуляция даёт меньшую нагрузку на организм. В результате получают 1-3 яйцеклетки.
- Двойная стимуляция позволяет получить максимальное количество ооцитов и увеличивает шансы на получение нескольких эмбрионов.
 В этом случае стимуляцию овуляции и пункцию созревших фолликулов проводят два раза в одном цикле. Второй этап стимуляции начинают через 3-4 дня после первой пункции.
В этом случае стимуляцию овуляции и пункцию созревших фолликулов проводят два раза в одном цикле. Второй этап стимуляции начинают через 3-4 дня после первой пункции.
В период стимуляции суперовуляции женщина и её партнёр должны вести здоровый образ жизни:
- Питаться полезной пищей. Диета должна включать большое количество белка. Он поможет созреванию половых клеток. Также важно употреблять в пищу овощи, фрукты, орехи.
- Пить не менее 2 литров воды в день.
- Исключить алкоголь.
- Не курить.
- Минимизировать стрессы и физические нагрузки.
Чтобы должным образом подготовиться к пункции, нежелательно простужаться и болеть любыми другими инфекционными заболеваниями. Прием любых медикаментов должен быть согласован с врачом.
В день, когда женщине проводят пункцию, мужчина сдает сперму. Поэтому будущему отцу важно также тщательно следовать описанным выше рекомендациям по подготовке к процедуре.
Заключительный этап подготовки – это укол триггера финального созревания фолликулов. Его делают, когда размер основного пула фолликулов достиг 18-20 мм. Препарат вводят строго за 35-36 часов до извлечения ооцитов. Соблюдение этого времени – важное условие! Если этим пренебречь, можно упустить момент созревания яйцеклеток. Тогда процедура окажется бесполезной.
Его делают, когда размер основного пула фолликулов достиг 18-20 мм. Препарат вводят строго за 35-36 часов до извлечения ооцитов. Соблюдение этого времени – важное условие! Если этим пренебречь, можно упустить момент созревания яйцеклеток. Тогда процедура окажется бесполезной.
Помимо всего перечисленного, пациентке следует придерживаться таких рекомендаций:
- Исключить сексуальные контакты за 3-5 дней до процедуры.
- Накануне съесть легкий ужин, а с утра полностью отказаться от еды и воды. С момента последнего приема пищи должно пройти не менее 12 часов. Это условие нужно выполнить, если пункцию будут делать под наркозом.
- Перед переносом необходимо освободить мочевой пузырь и кишечник. Для опорожнения кишечника врач может назначить специальные препараты.
- Перед посещением центра репродукции нужно принять душ, но не горячую ванну.
- Собрать вещи для дневного стационара – тапочки, чистую домашнюю одежду.
- В день пункции не пользоваться косметикой и парфюмерными средствами, снять лак с ногтей рук.

Как происходит пункция
Трансвагинальная пункция фолликулов – это операция, которую нужно делать в четкие временные рамки. Пациентке нужно заранее приехать в клинику, чтобы провести процедуру в нужное время.
Проведение операции включает в себя такие этапы:
- С пациенткой беседует анестезиолог.
- Женщина надевает стерильную одежду и отправляется в операционную.
- Анестезиолог ставит пациентке внутривенный катетер и вводит наркоз.
- К ультразвуковому датчику прикрепляют специальную иглу.
- Датчик с иглой вводят в яичник через влагалище.
- Врач забирает содержимое фолликулов. В пробирку попадает жидкость и созревшие яйцеклетки. Специальная обработка иглы позволяет не повредить ооциты во время их извлечения. На экране ультразвукового аппарата отображается область проведения процедуры.
- Выход из наркоза и отдых в палате дневного стационара около 2 часов. В это время за самочувствием пациентки наблюдает врач.

Забор яйцеклетки для ЭКО длится не больше 20 минут. Пока делают пункцию, пациентка ничего не чувствует. В этот же день она едет домой. Однако не стоит садиться за руль, поскольку на нервную систему продолжает действовать препарат для анестезии.
В отдельных случаях бывает так, что в полученном материале не оказалось яйцеклеток. Это говорит о нарушении, которое называется «синдром пустых фолликулов». Диагностировать его можно только после забора фолликулярного содержимого. В большинстве случаев такое состояние поддается коррекции.
Что является нормой после пункции?
После оперативного вмешательства женщина может чувствовать легкое недомогание. Его не стоит бояться – это следствие гормональной стимуляции и вмешательства в организм.
Нормальные симптомы после извлечения фолликулов:
- Температура тела 37-37,5 С. Сбивать её не стоит.
- Тянущие боли внизу живота. Они могут усиливаться при движении и при надавливании.
- Сонливость, слабость, жажда, головокружение.
 Всё это – последствия введения анестезии. Они сохраняются в течение 2-3 часов после выхода из наркоза.
Всё это – последствия введения анестезии. Они сохраняются в течение 2-3 часов после выхода из наркоза. - Небольшие кровянистые выделения из влагалища, которые наблюдаются в течение 1-3 дней. Они являются следствием прокола и не опасны для жизни и здоровья женщины.
- Вздутие живота. Этот симптом часто появляется на фоне гормональной стимуляции и сохраняется в течение нескольких дней после операции. Чтобы вздутие прошло быстрее, нужно исключить острую пищу, бобовые и другие продукты, которые вызывают метеоризм.
Неприятные ощущения быстро сойдут на нет, если соблюдать все рекомендации по восстановлению после операции пункции.
Послеоперационный период и восстановление
Послеоперационный период, как правило, проходит относительно легко. Уже через пару-тройку дней можно возвращаться к обычной жизни. Даже если какой-то физический дискомфорт останется, он будет проявлять себя слабо и исчезнет с началом менструации.
В первые сутки после операции нельзя:
- водить машину;
- пить алкоголь;
- выполнять работу, требующую повышенного внимания и ответственности.

Чтобы как можно быстрее восстановиться, женщине нужно соблюдать простые рекомендации:
- В течение суток соблюдать постельный режим, хорошо выспаться, не поднимать тяжести, стараться не нагибаться.
- В первые 2 дня после операции нельзя заниматься сексом. Период полового воздержания рекомендуется до начала менструации. В дальнейшем половые контакты допустимы 2-3 раза в неделю.
- Следить за рационом. Стоит включить в своё меню побольше мясных и молочных продуктов.
- Гулять на свежем воздухе, выезжать на природу.
- Окружить себя приятной атмосферой. Для восстановления организма важно эмоциональное состояние!
Возможные осложнения
Осложнения в виде воспаления и травм крайне маловероятны. Но лучше знать симптомы, из-за которых стоит беспокоиться. Обратитесь к лечащему врачу, если у вас наблюдаются:
- сильные боли в животе;
- головокружения, которые мешают нормально передвигаться и ориентироваться в пространстве;
- невыносимая слабость;
- постоянная температура тела выше 37,5 С.

Также могут появиться признаки синдрома гиперстимуляции яичников (СГЯ):
- тошнота, рвота;
- запор или диарея;
- редкое мочеиспускание;
- боли в нижней части живота;
- скачкообразное увеличение веса;
- затруднение дыхания.
Чтобы заранее избежать СГЯ, врачи клиники «Линия жизни» тщательно изучают анамнез женщины и назначают оптимальные схемы стимуляции. С таким подходом риск развития синдрома минимален. Своевременное предупреждение СГЯ часто позволяет сохранить здоровье не только будущей мамы, но и малыша.
Менструация после пункции
Месячные могут начаться уже через 5-6 дней после процедуры. В этом случае перенос эмбрионов планируют на следующий цикл.
Если эмбрионы еще не подсадили, а месячные не приходят в срок, то это может быть реакцией на прием гормонов. Это вариант нормы. Также задержка иногда говорит о беременности, наступившей естественным путем. Одна из опасных причин отсутствия менструации – это внематочная беременность. Поэтому чтобы исключить риски, лучше проконсультироваться с врачом и пройти обследование.
Поэтому чтобы исключить риски, лучше проконсультироваться с врачом и пройти обследование.
Месячные, начавшиеся после переноса эмбрионов, обычно говорят о неудачном течении протокола ЭКО. Но это верно только в том случае, если наблюдается полноценная менструация. Если же женщина заметила на белье легкие мажущие выделения, то не стоит беспокоиться раньше времени. Это может быть признаком имплантации эмбриона и наступления желанной беременности.
Отсутствие менструации после переноса эмбрионов часто говорит о наступлении беременности. Но не стоит делать тест на беременность в первый же день задержки! После приема гормона ХГЧ еще не прошло достаточно времени, и он всё еще присутствует в организме. Нужно выждать 14 дней после переноса эмбрионов, когда искусственно введенный гормон уже выведется из организма – это позволит избежать ложноположительного результата.
Ответы на популярные вопросы
Можно ли есть или пить перед пункцией яичников?
Лёгкий прием пищи и питьё в день пункции фолликулов не влияют на проведение процедуры, если она проводится без анестезии. Но если вмешательство проводится под общим наркозом, то прийти в клинику нужно строго натощак.
Но если вмешательство проводится под общим наркозом, то прийти в клинику нужно строго натощак.
Мне противопоказан общий наркоз. Пункция яйцеклеток при ЭКО с местной анестезией – это больно?
Пункция яйцеклеток, а если говорить корректно, пункция яичников – это малоинвазивная процедура. Пациентке не делают разрезов, не проводят долгих манипуляций. Женщине вводят очень тонкую иглу в стенку влагалища. Местная анестезия делает эту зону нечувствительной.
Наркоз используют в основном для того, чтобы пациентка не совершала лишних движений и не переживала во время процедуры. Женщина может испытывать дискомфорт от вмешательства, его степень зависит от болевого порога будущей мамы. Чтобы снизить волнение, перед пункцией можно принять успокоительное.
От чего у меня мог развиться синдром пустых фолликулов? Проходила ЭКО в другой клинике. Мне сделали стимуляцию овуляции, но яйцеклеток после пункции не было.
Фолликулы могли быть пустыми по следующим причинами:
- Триггер овуляции ввели позже, чем нужно, и яйцеклетки просто не успели созреть.

- Гормон ХГЧ вводился в неправильной дозировке.
- Для стимуляции овуляции использовались некачественные препараты.
- Пациентке не подошёл протокол ЭКО, необходимо его поменять.
- Материал извлекли с нарушениями.
- Пациентка долгое время пребывала в стрессе. Порой это вызвано переживаниями из-за прохождения программы ЭКО. Однако в любом случае не стоит игнорировать свои переживания. Лучше обратиться к перинатальному психологу. Он поможет разобраться с ситуацией и успокоиться. Такой специалист ведет прием в нашем Центре Репродукции «Линия жизни».
- Женщина является носителем синдрома Тернера – врожденного заболевания, при котором фолликулы всегда будут пустым. В этом случае зачатие возможно только с использованием донорских яйцеклеток. Аналогичные проблемы могут возникать и при некоторых других генетических заболеваниях.
Предположить, в чем была причина бесплодия именно в вашем случае, невозможно. Для этого нужна очная консультация врача-репродуктолога.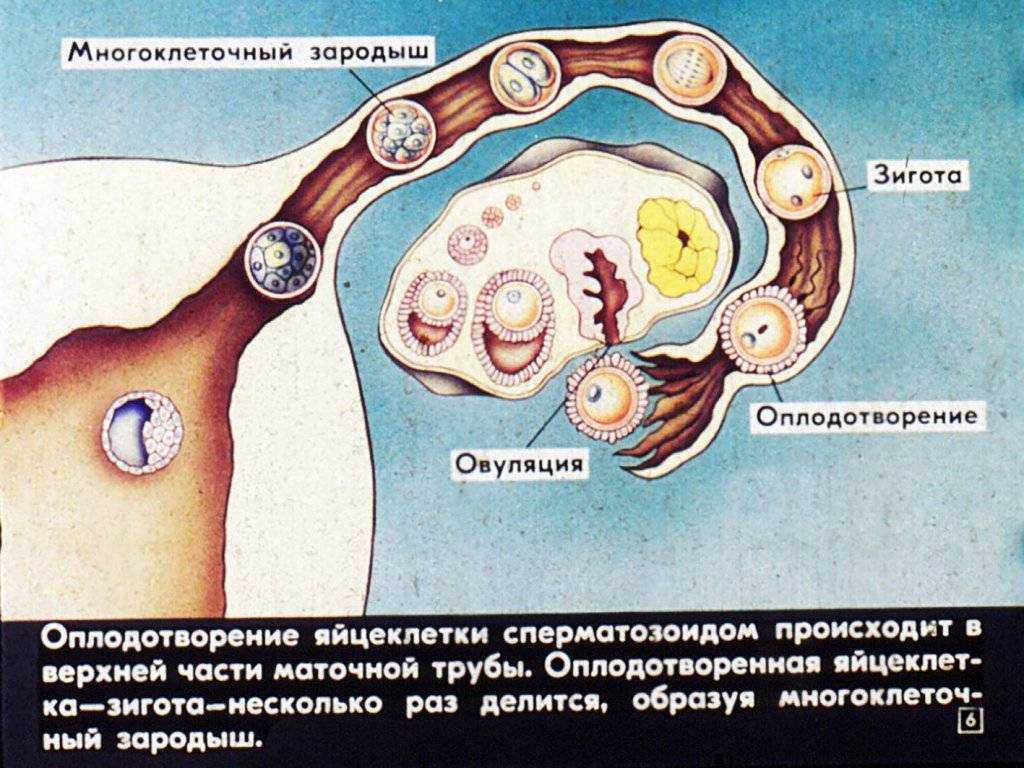 Так или иначе, многие из указанных выше причин связаны с компетентностью врача и техническим оснащением клиники. Именно поэтому так важно подойти к выбору медицинского центра ответственно!
Так или иначе, многие из указанных выше причин связаны с компетентностью врача и техническим оснащением клиники. Именно поэтому так важно подойти к выбору медицинского центра ответственно!
Все репродуктологи клиники «Линия жизни» работают по программам ЭКО не менее 11 лет. Каждый из них провёл более 1000 удачных протоколов ЭКО. Вы можете обратиться к любому из наших специалистов, чтобы выявить причину неудачи.
На какой срок можно заморозить оставшиеся яйцеклетки после пункции?
В современных клиниках срок хранения замороженных ооцитов не ограничен.
Через какое время после пункции можно заниматься спортом?
Всё зависит от индивидуальных особенностей и общего состояния пациентки. В большинстве случаев избегать физических нагрузок нужно не более двух недель. В дальнейшем лучше выбирать щадящие виды спорта: йога, ходьба, плаванье. Силовых нагрузок и поднятия тяжестей желательно избегать.
Что делать, если болит низ живота уже неделю после пункции? Нормально ли это? Боль не сильная.
В течение недели вполне могут сохраняться легкие тянущие ощущения внизу живота. Если других симптомов нет, боль не усиливается и не доставляет серьезных неудобств, то, как правило, волноваться не стоит. Если же ощущения нарастают, либо если появятся новые симптомы, нужно обратиться к врачу.
Возможно ли использование недозрелых ооцитов для оплодотворения?
Да, яйцеклетки могут дозреть в лабораторных условиях. Однако использование зрелых ооцитов повышает вероятность успешного зачатия в лабораторных условиях.
Специалисты Центра репродукции знают, что безнадежных случаев не существует. Каждый репродуктолог клиники провел не менее 1000 циклов ЭКО и помог появиться на свет множеству малышей. Опыт врачей, инновационное оборудование клиники, качественные зарубежные препараты позволяют добиваться положительного результата чаще. До 7 из 10 протоколов, проведенных в клинике «Линия жизни», заканчиваются беременностью.
Все еще сомневаетесь? Вот отзывы семей, у которых все получилось.
Для миллионов мам путь к родительскому счастью начался с первой встречи с репродуктологом. Получится и у вас! Для записи, пожалуйста, позвоните нам по телефону, оставьте заявку через онлайн-форму на этой странице или напишите в чат оператору.
Спазмы во время лечения ЭКО
Экстракорпоральное оплодотворение (ЭКО) — это метод лечения бесплодия, который позволил многим мужчинам и женщинам зачать ребенка после первого успешного цикла в конце 20-го века.
ЭКО помогает на различных стадиях зачатия, чтобы увеличить шансы на успешную беременность, и является захватывающим вариантом для пациентов, страдающих бесплодием, который дает многим людям большую надежду. Однако процесс ЭКО также может быть стрессовым, неудобным и эмоциональным.
Большинство людей настолько обеспокоены успехом ЭКО, что малейшие симптомы или изменения в организме становятся поводом для беспокойства. Особенно это касается спазмов, болей в животе и других неприятных ощущений во время стимуляции ЭКО, извлечения яйцеклеток, переноса эмбрионов и зачатия.
Многие женщины, проходящие ЭКО, испытывают спазмы и боли в животе после переноса эмбрионов во время ЭКО. Давайте рассмотрим, какой степени спазмов можно ожидать в процессе ЭКО и что можно сделать, чтобы облегчить эти симптомы.
Спазмы и лечение ЭКО
Многие женщины начинают нервничать, если испытывают спазмы или боль в животе во время лечения ЭКО, особенно после переноса эмбрионов. Спазмы являются распространенным побочным эффектом в дни, предшествующие менструации у женщины, поэтому вполне нормально задаться вопросом, означают ли судороги неудачу лечения ЭКО.
И наоборот, некоторые женщины считают боли в животе признаком надежды. Спазмы и боль в яичниках могут быть ранним симптомом беременности, поэтому многие задаются вопросом, является ли это признаком успешного лечения ЭКО.
Лучше не придавать слишком большого значения спазмам во время ЭКО. Слабые или умеренные спазмы и боль в животе являются частыми побочными эффектами лечения ЭКО. Лекарства, используемые во время лечения ЭКО, вызывают гормональные изменения, которые могут привести к судорогам.
Также известно, что некоторые процедуры, выполняемые в процессе ЭКО, в частности извлечение яйцеклеток и перенос эмбрионов, вызывают спазмы. Таким образом, как бы ни было трудно не понять причину спазмов, для пациентов лучше всего рассматривать этот легкий дискомфорт как нормальную часть процесса ЭКО.
Как облегчить боль в животе во время ЭКО
Информация о том, что спазмы и боль в животе являются частыми побочными эффектами ЭКО, никак не облегчает дискомфорт, который могут вызывать спазмы. К счастью, есть шаги, которые пациент может предпринять, чтобы свести к минимуму боль при судорогах, в том числе следующие:
- Используйте безрецептурное обезболивающее, одобренное врачом
- Погрузитесь в теплую ванну
- Положите теплый компресс на область дискомфорта
- Убедитесь, что вы получаете достаточно жидкости
- Попробуйте глубокое дыхание или другие методы релаксации
Когда обратиться к врачу
Хотя легкие спазмы и боль в животе во время ЭКО являются обычным явлением, нельзя игнорировать более сильную боль.

 Прекрасно, если от вредных привычек откажутся оба родителя: пассивное курение не менее вредно, чем активное. Алкоголь также плохо влияет на развитие плода.
Прекрасно, если от вредных привычек откажутся оба родителя: пассивное курение не менее вредно, чем активное. Алкоголь также плохо влияет на развитие плода. В этом случае стимуляцию овуляции и пункцию созревших фолликулов проводят два раза в одном цикле. Второй этап стимуляции начинают через 3-4 дня после первой пункции.
В этом случае стимуляцию овуляции и пункцию созревших фолликулов проводят два раза в одном цикле. Второй этап стимуляции начинают через 3-4 дня после первой пункции.

 Всё это – последствия введения анестезии. Они сохраняются в течение 2-3 часов после выхода из наркоза.
Всё это – последствия введения анестезии. Они сохраняются в течение 2-3 часов после выхода из наркоза.

