На ранних сроках беременности болит живот как при месячных форум: Боли внизу живота на ранних сроках беременности — 117 ответов
Содержание
Светлана Жуковская: Беременность и COVID-19: результаты последних научных исследований
Более года мир живет с COVID-19. За этот период накопилось достаточно данных об особенностях течения новой коронавирусной инфекции у беременных женщин, рисках и влиянии на будущего ребенка. Ассистент кафедры акушерства и гинекологии Белорусского государственного медицинского университета Светлана Жуковская рассказала БЕЛТА о последних научных исследованиях на эту тему, а также высказала мнение, стоит ли откладывать планируемую беременность на более поздний период.
— На ранних сроках беременности возможны немного повышенная температура, затрудненное дыхание, легкий насморк. Самочувствие женщины может быть аналогичным тому, как при легкой простуде, что не должно вызывать беспокойства. В каких случаях с учетом эпидемической обстановки стоит обратиться к врачу? Какие симптомы должны насторожить?
— Основные симптомы при легком течении COVID-19 неспецифичны, за исключением аносмии (нарушение обоняния) и изменения вкусовых ощущений, но эти симптомы наблюдаются в среднем всего у 21% беременных с COVID-19.
В целом COVID-19 не имеет «фирменных» симптомов, поэтому не следует ориентироваться на появление какого-либо одного из них, а оценивать ситуацию комплексно. Если у беременной возникает подозрение, что она может быть больна коронавирусной инфекцией, ей следует связаться с врачом — каждая ситуация будет оцениваться индивидуально.
Следует обратиться к врачу в случаях, если температура тела выше 37,5, появляются другие признаки заболевания: кашель, боль в груди, боль в мышцах и суставах, головная боль.
Хочу отметить, что затрудненное дыхание/одышка не характерны для ранних сроков беременности и возникают преимущественно в третьем триместре в результате того, что растущая матка снижает подвижность диафрагмы и возможность дышать «полной грудью». Поэтому появление одышки на ранних сроках беременности — это безусловный повод для обращения к врачу. И, на мой взгляд, при появлении любой выраженной одышки и вероятных симптомов гипоксии (головокружение, слабость, предобморочные состояния) необходимо оценить сатурацию с использованием пульсоксиметра, что, к счастью, сейчас доступно.
Безусловно, важно также оценивать анамнез и наличие контактов с людьми, больными COVID-19.
— Можно ли говорить, что беременные женщины, у которых снижается на этот период иммунитет, более восприимчивы к вирусу? Справедливо ли это для послеродового периода?
— На данный момент нет статистических данных, подтверждающих, что беременные более восприимчивы к вирусу SARS-CoV-2 и чаще заболевают COVID-19, чем небеременные женщины такой же возрастной группы. Вопрос снижения иммунитета во время беременности довольно сложен — скорее, стоит говорить о специфической перестройке в работе иммунной системы.
Также на данном этапе нет оснований утверждать, что женщины в послеродовом периоде чаще заболевают COVID-19, однако тяжесть течения заболевания может быть более выражена в связи с рядом особенностей — например, за счет более высокой склонности к тромбообразованию.
— Какие симптомы чаще всего наблюдаются у беременных с COVID-19? Часто ли среди беременных встречаются бессимптомные носители коронавируса?
— Согласно статистическим данным Центров по контролю и профилактике заболеваний США (CDC), у 54,5-75% беременных может наблюдаться бессимптомное течение COVID-19.
Клиническая картина при легком течении COVID-19 у беременных может быть «смазанной» и совершенно неспецифичной: среди наиболее распространенных симптомов — слабость (54,5%), кашель (50,3%), головная боль (42,7%). Повышение температуры наблюдается нечасто — в 27,6% случаев, одышка — у 25,9% беременных с коронавирусной инфекцией.
— Правда ли, что беременные женщины более подвержены тяжелому течению коронавирусной инфекции, чаще нуждаются в кислородной поддержке? Выше ли смертность?
— К сожалению, беременные действительно относятся к группе риска по более тяжелому течению COVID-19.
По данным Центров по контролю и профилактике заболеваний США (CDC), у беременных с COVID-19 в сравнении с небеременными женщинами фертильного возраста значительно чаще отмечается необходимость лечения в условиях интенсивной терапии и реанимации, механической вентиляции легких и ЭКМО (экстракорпоральной мембранной оксигенации), также более высок риск летального исхода.
Отмечено, что у беременных с COVID-19 возможно внезапное развитие критического состояния на фоне стабильного течения заболевания.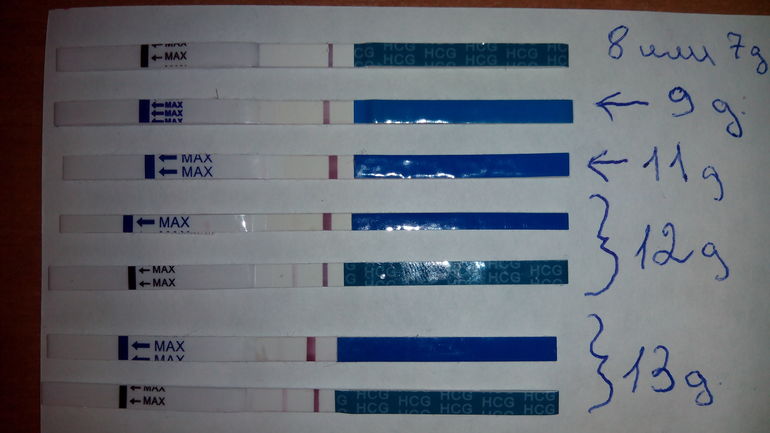
— Какие факторы влияют на вероятность развития тяжелых осложнений в результате COVID-19? Играет ли здесь роль возраст женщины?
— Важен не столько возраст, сколько состояние здоровья беременной. Риск тяжелого течения COVID-19 значительно возрастает при наличии таких факторов, как сахарный диабет, заболевания сердечно-сосудистой системы (артериальная гипертензия, сердечная недостаточность), заболевания органов дыхания (бронхиальная астма), аутоиммунные заболевания.
Отдельного внимания заслуживают беременные с наследственными тромбофилиями высокого тромбогенного риска и с антифосфолипидным синдромом, так как в сочетании с COVID-19 эти состояния существенно повышают риск тромбоэмболических осложнений. И стоит отметить, что курение — очень мощный «провокатор» тромбозов, особенно в сочетании с беременностью и COVID-19.
По данным, озвученным на XV Международном конгрессе по репродуктивной медицине, 20% от всех случаев летальных исходов при COVID-19 у беременных и родильниц вызваны тромбоэмболическими осложнениями.
К факторам риска тяжелого течения COVID-19 у беременных также следует отнести ожирение и метаболический синдром.
— Отличается ли лечение беременной женщины с COVID-19? Многие препараты противопоказаны в этот период.
— Безусловно, лечение беременных с COVID-19 затрудняется тем, что многие лекарственные средства противопоказаны в связи с негативным влиянием на плод.
Также несколько сложнее обеспечить прон-позицию (положение «лежа на животе»), особенно в третьем триместре, однако беременность на любом сроке не является противопоказанием к прон-позиции: она успешно применяется при необходимости.
Важно учитывать и тот факт, что беременность сама по себе вызывает склонность к тромбозам за счет перестройки системы гемостаза, что в сочетании с COVID-19 является крайне весомым фактором риска тромбоэмболических осложнений, поэтому требуется проведение тромбопрофилактики (преимущественно низкомолекулярные гепарины).
— Беременные женщины испытывают большую нагрузку на сердце и легкие.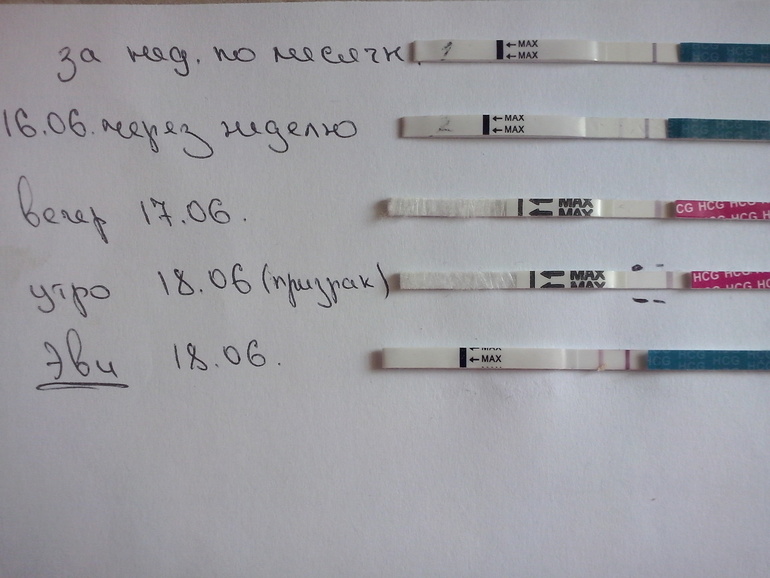 Можем ли говорить о том, что в случае заболевания COVID-19 они рискуют получить гораздо более серьезные последствия?
Можем ли говорить о том, что в случае заболевания COVID-19 они рискуют получить гораздо более серьезные последствия?
— Да, это действительно так. По данным, основанным на крупной выборке в США, беременные с тяжелым течением COVID-19 чаще нуждаются в механической вентиляции легких и в проведении экстракорпоральной мембранной оксигенации, чем небеременные женщины фертильного возраста.
Важно помнить и о негативном влиянии вируса SARS-CoV-2 на сердечно-сосудистую систему: COVID-19 может привести к миокардиту, кардиомиопатии, перегрузке правых отделов сердца и другим крайне неблагоприятным последствиям.
Очень важно своевременно обратиться к врачу в случае возникновения у беременной одышки, боли в области сердца, нарушений сердечного ритма.
— Какие долгосрочные осложнения возможны после перенесенного заболевания?
— Исследователи описывают так называемый пост-COVID синдром, для которого характерны слабость и утомляемость, боли в мышцах и суставах, одышка, головная боль, снижение концентрации и работоспособности, тревожность и депрессия, нарушения сна.
Для беременных наиболее опасны такие последствия COVID-19, как гиперкоагуляция и склонность к тромбозам. Важно помнить, что патологические изменения могут сохраняться на протяжении нескольких месяцев после перенесенного заболевания.
— Как может влиять на течение беременности наличие вируса у женщины? Повышается ли вероятность преждевременных родов, самопроизвольного выкидыша, неразвивающейся беременности у беременных с COVID-19? На каком сроке беременности могут быть наиболее неблагоприятные последствия?
— Нет убедительных доказательств того, что вирус SARS-CoV-2 повышает частоту прерывания беременности (самопроизвольные аборты, неразвивающаяся беременность), однако частота преждевременных родов (в сроках 22-37 недель беременности) возрастает до 12,9-28,6%.
Наиболее выражено неблагоприятное влияние COVID-19 на течение беременности преимущественно в третьем триместре, когда отмечается максимальная нагрузка на дыхательную и сердечно-сосудистую системы женщины. Кстати, чем ближе срок родов, тем более выражен сдвиг гемостаза в сторону гиперкоагуляции у беременной — сама по себе беременность является фактором риска тромботических осложнений.
Кстати, чем ближе срок родов, тем более выражен сдвиг гемостаза в сторону гиперкоагуляции у беременной — сама по себе беременность является фактором риска тромботических осложнений.
В литературе также описаны случаи, когда COVID-19 приводил к развитию у беременной комплекса симптомов, напоминающих преэклампсию: повышение артериального давления, наличие белка в моче, нарушение функции почек, повышение печеночных ферментов, снижение количества тромбоцитов.
— Как отразится заболевание матери на будущем ребенке? Какие риски для плода? Можно ли утверждать, что инфицирование на ранних сроках, когда идет закладка органов плода, опаснее?
— На данный момент тератогенность вируса, т.е. способность вызывать врожденные пороки развития, не доказана. Именно поэтому нет оснований говорить о необходимости аборта, если женщина заболела COVID-19 в первом триместре беременности.
Беременность следует прерывать только при тяжелом/критическом состоянии женщины либо в том случае, если сохранение беременности представляет опасность для ее здоровья и/или жизни.
По данным Великобритании, отмечается возрастание частоты внутриутробной гибели плода: 11,5 против 4,1 на 1 тыс. родов. В США частота мертворождений среди госпитализированных женщин с COVID-19 достигает 3%, однако это в некоторых случаях может быть вызвано снижением доступности квалифицированной медицинской помощи, изменением кратности визитов к врачу во время беременности, а также увеличением частоты родов вне стационара.
В статье в журнале Scientific Reports отмечено, что частота рождения маленьких к сроку гестации новорожденных достигает 17,4%, антенатальная гибель плода — 2,4%, неонатальная гибель — 0,4%.
— Передается ли вирус плоду от матери во время беременности (вертикальная передача)?
— Вертикальная передача — это передача вируса не только от матери к плоду во время беременности, но и интранатальная передача (во время родов), а также постнатальная — во время грудного вскармливания.
В крупном систематическом обзоре, описывающем результаты родоразрешения 936 женщин с подтвержденным заболеванием COVID-19, отмечено, что РНК вируса обнаружили у 2,9% новорожденных в назофарингеальных мазках, взятых непосредственно после рождения и в течение первых 48 часов жизни; в 1 из 34 образцов пуповинной крови; в 2 из 26 образцов ткани плаценты, а у 3 из 82 (3,66%) новорожденных выявили иммуноглобулины класса M к SARS-CoV-2.
По данным Центров по контролю и профилактике заболеваний (США), у 2,6% из 610 детей, рожденных от женщин с подтвержденным COVID-19, также выявлялся вирус SARS-CoV-2 — в первую очередь это были новорожденные от матерей с активной инфекцией непосредственно во время родов.
Вирус также был выявлен в плаценте: визуализация вириона SARS-CoV-2 в плаценте впервые описана 8 мая 2020 года G. Algarroba с соавт. в журнале American Journal of Obstetrics and Gynecology, после чего появился ряд статей, описывающих целый спектр патологических изменений в плацентах у женщин, перенесших COVID-19 — в первую очередь изменения воспалительного характера и тромбозы.
Центр по контролю и профилактике заболеваний США (CDC, 2020) также отмечает, что передача коронавируса от матери ребенку во время беременности маловероятна, но после рождения новорожденный может быть подвержен инфицированию вследствие контакта с COVID-положительным человеком. Однако систематический обзор, включивший 100 тыс. беременных, показал возможность вертикальной передачи в 5,3% случаев, частоту рождения новорожденных с положительным тестом на COVID-19 — 8%.
— Передается ли вирус с грудным молоком? Стоит ли избегать женщинам с COVID-19 (на момент родов) грудного вскармливания? Как осуществлять грудное вскармливание, если женщина инфицирована COVID-19?
— 30 мая 2020 года в журнале Clinical Infectious Diseases описан первый случай выявления РНК вируса SARS-CoV-2 в грудном молоке кормящей женщины с лабораторно подтвержденным COVID-19.
Однако, по мнению ученых, выявление РНК в грудном молоке не подтверждает возможность передачи заболевания COVID-19 при грудном вскармливании, так как не получены доказательства вирулентности вируса, обнаруженного в молоке.
Все ведущие мировые медицинские организации, в том числе и Всемирная организация здравоохранения, говорят, что важность и ценность грудного вскармливания значительно превышает риск инфицирования новорожденного в тех случаях, когда женщина не имеет выраженных симптомов заболевания (высокая температура, выраженные кашель и чихание). Согласно инструкции Министерства здравоохранения Беларуси «Об организации медицинской помощи беременным, роженицам и родильницам с вероятной или подтвержденной COVID-19» от 6 апреля 2020 года, от грудного вскармливания при COVID-19 следует воздержаться только в том случае, когда у матери выражены симптомы респираторной инфекции (повышение температуры, кашель, чихание). При этом для кормления может использоваться сцеженное грудное молоко.
При этом для кормления может использоваться сцеженное грудное молоко.
Бессимптомное и легкое течение COVID-19 не являются основаниями для отказа от грудного вскармливания.
Крайне важно соблюдать ряд требований при грудном вскармливании: ношение хирургической (именно хирургической!) маски, соблюдение респираторной гигиены, тщательная обработка рук и всех предметов, которые могут инфицировать новорожденного. Считается, что основная опасность передачи вируса новорожденному исходит не от грудного молока, а от аэрозольного пути передачи при кашле/чихании, от кожи матери и от предметов обихода.
— Сколько времени могут оставаться в организме младенца антитела к коронавирусу, которые передались от матери? Какую роль они могут сыграть в защите ребенка? Правда ли, что антитела к вирусу разрушаются, как только мать перестает кормить ребенка грудным молоком?
— Роль иммунитета в защите от COVID-19 на данный момент вызывает довольно много вопросов: мало известно о надежности иммунитета даже у людей, которые уже переболели COVID-19.
Еще более сложная тема — врожденный иммунитет у детей, рожденных от матерей с этим заболеванием. К сожалению, на данном этапе нет оснований говорить о том, что перенесенное заболевание во время беременности может дать ребенку какую-либо длительную действенную защиту от COVID-19.
Если проводить параллели с иммунитетом у взрослых, то известно, что стойкого иммунитета нет: отмечены многочисленные случаи повторного заболевания COVID-19 спустя несколько месяцев.
Однако важно помнить, что пандемия коронавирусной инфекции научила нас с осторожностью подходить к однозначным заявлениям: нельзя сказать, что COVID-19 уже полностью изучен.
— Можно ли женщинам во время беременности и грудного вскармливания вакцинироваться от коронавируса? Через какое время после вакцинации следует планировать беременность?
— Вопрос вакцинации сейчас стоит очень остро, но следует помнить, что клинические испытания вакцин на беременных проведены не были, поэтому абсолютной гарантии их безопасности на данном этапе нет.
Важно также учитывать особенности различных вакцин: так, в официальной инструкции по применению Гам-КОВИД-Вак («Спутник V») однозначно прописано, что беременность и период лактации являются противопоказанием к применению этого препарата.
С вакцинами Pfizer-BioNTech COVID-19 Vaccine и COVID-19 Vaccine AstraZeneca ситуация иная: вакцины, используемые в США и Великобритании, не противопоказаны к применению во время беременности и лактации. Так, в результате доклинических испытаний вакцины Pfizer-BioNTech не выявлено ее неблагоприятное влияние при применении у беременных. Применение Pfizer-BioNTech допустимо согласно рекомендациям ВОЗ, Управления по контролю лекарственных средств и изделий медицинского назначения (Великобритания), ведущих медицинских организаций США, Канады и Европы. Однако вакцинация беременных рекомендуется только в том случае, если беременная относится к группам высокого риска по инфицированию и/или тяжелому течению COVID-19.
На мой взгляд, вопрос о вакцинации беременных очень сложен из-за дефицита знаний о потенциальных рисках. Вероятно, в подобной ситуации стоит тщательно взвешивать все риски и возможную пользу.
Вероятно, в подобной ситуации стоит тщательно взвешивать все риски и возможную пользу.
— Стоит ли отложить планируемую беременность на более поздний срок, когда заболеваемость COVID-19 снизится?
— К сожалению, в некоторых случаях откладывание беременности на более поздний срок может оказаться небезопасным, особенно для женщин более старшего репродуктивного возраста (35 лет и более), так как с возрастом значительно возрастает как риск бесплодия, так и частота невынашивания беременности.
Во время первой волны COVID-19 в Европе, США и России была приостановлена работа центров вспомогательных репродуктивных технологий (ЭКО, инсеминации), однако, по мнению ученых, высказанном на XV Международном конгрессе по репродуктивной медицине, это было слишком поспешным решением, оказавшим выраженное негативное влияние на демографическую ситуацию.
К вопросу планирования беременности следует подходить индивидуально: если у женщины имеются факторы риска тяжелого течения COVID-19, целесообразно будет отложить планирование беременности до периода, когда заболеваемость пойдет на спад.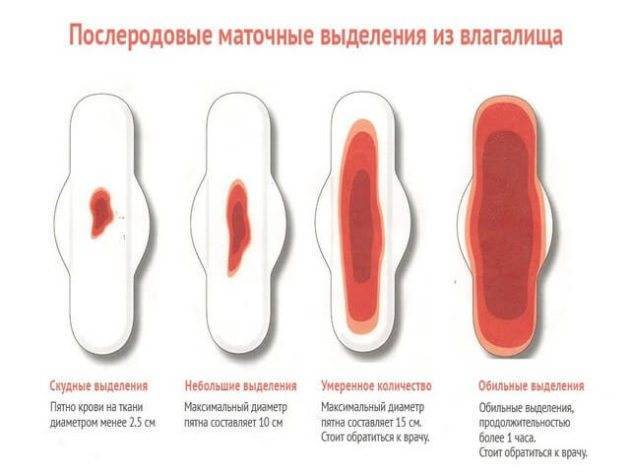 Важно также оценить, насколько высок риск инфицирования на работе и т.д.
Важно также оценить, насколько высок риск инфицирования на работе и т.д.
— Есть ли связь между перенесенным COVID-19 и бесплодием? Какие рекомендации можно дать женщинам, ожидающим процедуры ЭКО?
— На данном этапе нет достоверного подтверждения прямого влияния COVID-19 на женскую фертильность, но косвенное влияние, безусловно, не исключено: любая инфекция, особенно протекающая на фоне высокой температуры, может негативно сказаться на менструальном цикле, вызывая нарушения овуляции, задержку менструации, обильные кровотечения. Известно, что вирус SARS-CoV-2 может проникать через гематоэнцефалический барьер — следовательно, это может вызывать нарушения функции гипоталамо-гипофизарного звена регуляции менструального цикла.
Влияние COVID-19 на мужскую фертильность изучено более глубоко: в литературе описано, что вирус SARS-CoV-2 способен оказывать прямое повреждающее воздействие на ткань яичка и придатка, приводить к нарушению сперматогенеза, резкому снижению количества либо полному отсутствию сперматозоидов в семенных канальцах. Развивающийся при тяжелых формах COVID-19 «цитокиновый шторм» способен вызывать супрессию гипоталамо-гипофизарно-гонадной оси и нарушать целостность гематотестикулярного барьера. Фебрильная температура, нередко наблюдающаяся у пациентов с COVID-19, также приводит к угнетению сперматогенеза и повышению риска возникновения анеуплоидий.
Развивающийся при тяжелых формах COVID-19 «цитокиновый шторм» способен вызывать супрессию гипоталамо-гипофизарно-гонадной оси и нарушать целостность гематотестикулярного барьера. Фебрильная температура, нередко наблюдающаяся у пациентов с COVID-19, также приводит к угнетению сперматогенеза и повышению риска возникновения анеуплоидий.
Подготовка к процедуре экстракорпорального оплодотворения в условиях пандемии COVID-19 должна быть более тщательной: следует оценивать состояние здоровья женщины и риски осложнений, особенно если женщина перенесла заболевание COVID-19. Особое внимание стоит уделить состоянию сердечно-сосудистой системы и системы гемостаза, чтобы минимизировать риск осложнений.
Также важно отметить, что во многих случаях целесообразно отложить перенос эмбрионов в полость матки и провести так называемый фрагментированный цикл ЭКО: провести гормональную стимуляцию, получить яйцеклетки, оплодотворить их и криоконсервировать (заморозить) полученные эмбрионы. Затем перенести эмбрионы в одном из последующих менструальных циклов, уже без гормональной стимуляции.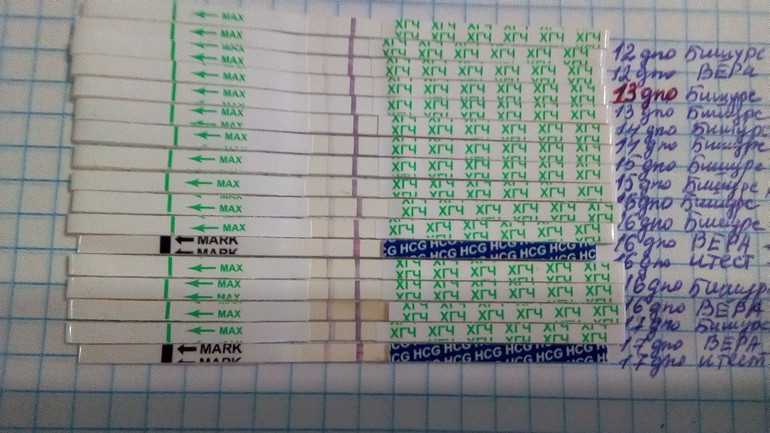 Такая методика позволяет снизить риск осложнений.
Такая методика позволяет снизить риск осложнений.
— Содержит ли пуповинная кровь COVID-19? Влияет ли наличие COVID-19 у роженицы на процедуру сбора пуповинной крови?
— В научной литературе описаны случаи выявления РНК вируса SARS-CoV-2 или антител к нему в пуповинной крови, однако нет доказательств, что вирус передается гематогенным путем.
Все образцы пуповинной крови проходят тщательный бактериологический, вирусологический контроль. Определяется группа крови и резус-фактор, стерильность, отсутствие инфекций, определяется общее количество клеток и количество стволовых клеток, их жизнеспособность. Абсолютным противопоказанием для длительного хранения стволовых клеток пуповинной крови являются положительные результаты тестирования на ВИЧ, гепатит В и С, сифилис, а также бактериальное или грибковое инфицирование пуповинной крови.
Окончательное решение о возможности хранения стволовых клеток пуповинной крови принимается в лаборатории сепарации и замораживания костного мозга (банк стволовых клеток) в ГУ «Минский научно-практический центр хирургии, трансплантологии и гематологии».
БЕЛТА.-0-
Половой акт и оргазм при беременности
Авторы статьи кандидат медицинских наук О.Ю.Ермолаев
Акушер-гинеколог, специалист по правильному питанию при беременности Э.К.Ермолаева
|
|
|
Вы можете продолжать половую жизнь при беременности (заниматься сексом во время беременности) с РАННИХ СРОКОВ беременности и до момента родоразрешения (ДО РОДОВ).
ПОЛОВАЯ ЖИЗНЬ во время беременности (секс на ранних сроках беременности, половой акт при беременности, секс во время беременности) и ОРГАЗМ во время беременности НЕ ПРОТИВОПОКАЗАНЫ, если нет повышенного тонуса матки, кровотечения из половых путей, либо иных тревожных знаков.
Желательно не заниматься сексом при беременности в дни предполагаемой менструации (когда Вы ожидали бы очередную менструацию), в новолуние и полнолуние. В указанные дни повышается тонус матки (матка «приходит в тонус») и РИСК ВЫКИДЫША резко возрастает.
В указанные дни повышается тонус матки (матка «приходит в тонус») и РИСК ВЫКИДЫША резко возрастает.
Половой акт при беременности (секс во время беременности) и оргазм при беременности не могут причинить вред плоду.
Природа предусмотрела отличную защиту для малыша в виде плодного пузыря, околоплодной жидкости, в которой он плавает, и кожи живота матери, которые полностью предохраняют его от внешнего воздействия. Таким образом,
Половой акт во время беременности, секс при беременности, анальный секс при беременности, оргазм при беременности при соблюдении изложенных в статье особенностей не опасны для плода.
Беременность можно секс, но ПРЕДУПРЕЖДЕНИЯ:
- ПОЛОВОЙ АКТ при беременности (секс во время беременности) должен быть ПРЕКРАЩЕН, если возникла боль во влагалище, поясничном отделе позвоночника (пояснице) или животе; при кровотечении из влагалища; если начали отходить воды; если у Вас появились схваткообразные боли (схватки), позывы к преждевременным родам.

- НЕ ИСПОЛЬЗУЙТЕ предметы для сексуального удовлетворения (фаллоимитаторы и иные предметы, их заменяющие).
- АНАЛЬНЫЙ СЕКС при беременности должен совершаться с ОСТОРОЖНОСТЬЮ. Бактерии из кишечника могут попасть во влагалище с последующим развитием воспалительного процесса в оболочках плода. Вагинальный контакт не должен следовать сразу после анального секса, если не был предварительно сменён презерватив или промыт половой член.
- Мужчина НЕ должен ДАВИТЬ своей массой (весом) на живот беременной женщины. Половой акт при беременности возможен в положении женщины на боку, либо на краю кровати, либо в коленно-локтевом положении.
Тревожные знаки
При возникновении во время секса на ранних сроках беременности, полового акта при беременности, оргазма и анального секса во время беременности, во время интимной близости или после неё следующих признаков ЗВОНИТЕ вашему врачу акушеру-гинекологу НЕМЕДЛЕННО:
- Вагинальное кровотечение или кровомазанье.

- Сильный отёк лица, рук и ног.
- Сильная и длительно продолжающаяся головная боль.
- Ухудшение зрения.
- «Мушки» перед глазами или вспышки света.
- Внезапная продолжительная или прерывистая боль в животе.
- Давление во влагалище, ощущение инородного тела, чего-то мешающего ходить.
- Сильная или продолжительная тошнота или рвота.
- Жар, озноб.
- Жгучая боль при мочеиспускании.
- Выделения жидкости капельные или струйные, из влагалища.
- Обморок или потеря сознания.
- Преждевременные схватки.
- Отсутствует движение плода.
Интимные отношения во время беременности (секс и оргазм во время беременности) могут открыть для Вас новые грани отношений с партнером.
Вы будете чувствовать себя еще БЛИЖЕ ДРУГ к ДРУГУ, это очень важно для семейной гармонии.
Обязательно делитесь своими ощущениями с супругом.
Не молчите, если испытываете дискомфорт при определенных положениях тела.
Если Вас что-то беспокоит по вопросу интимных отношений, ПРОКОНСУЛЬТИРУЙТЕСЬ с нашим опытным врачом акушером-гинекологом.
Ведущие специалисты по ведению сложной беременности в Южном Федеральном Округе
Ермолаева Эльвира Кадировна
Является известным и признанным на Северном Кавказе специалистом в области диагностики и лечения невынашивания беременности, замирания беременности, привычного невынашивания беременности, ведения беременных с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, ведения беременности у юных и возрастных беременных (после 38 лет), ведения капризных беременных, ведения беременных с избыточной массой тела.
Хороший акушер-гинеколог, специалист по рациональному питанию при беременности, физиотерапевт-курортолог, опытный врач УЗД.
К ней обращаются желающие сохранить фигуру и успешно выносить беременность женщины.
Ермолаев Олег Юрьевич
Кандидат медицинских наук, гинеколог-эндокринолог с 25-летним стажем и успешным опытом ведения беременности у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, ведения беременных с ливедо, тромбофилией и антифосфолипидным синдромом (АФС), поликистозом яичников.
Ведение многоплодной беременности, требующей особого внимания и опыта со стороны врачей.
Ведение беременности после ЭКО, ИКСИ, после искусственной инсеминации.
Ведение беременных с плацентарной недостаточностью.
Ведение беременности на фоне ВМС.
О врачах Клиники подробно…
МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее…
Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее…
В Курортной клинике женского здоровья ведет прием хороший врач акушер-гинеколог, специализирующийся на правильном питании во время беременности.
СПЕЦИАЛИСТ ПО правильному ПИТАНИЮ при беременности ПОДБЕРЕТ для Вас необходимые витамины, ЗДОРОВЫЕ ПРОДУКТЫ при беременности, которые не позволят набрать избыточную массу Вам и ребеночку, и поможет организовать вкусное и НЕ ГОЛОДНОЕ ПИТАНИЕ по триместрам беременности.
Кроме того, наш опытный специалист по питанию во время беременности РАССЧИТАЕТ для Вас возможность безопасного для фигуры УПОТРЕБЛЕНИЯ СЛАДКОГО во время беременности и подробно расскажет, ЧТО НЕЛЬЗЯ КУШАТЬ при беременности и как сбалансировать продукты питания, запрещенные общественным мнением при беременности. Но которые так хочется!!!
На основании зарубежного и российского опыта нами РАЗРАБОТАНА и успешно проверена временем СИСТЕМА ПИТАНИЯ, позволяющая подобрать продукты при беременности в зависимости от ИНДИВИДУАЛЬНЫХ особенностей беременной женщины: ее комплекции, вкусовых предпочтений, массы тела и роста, пола плода и внешних особенностей. ..
..
Мы работаем без выходных и праздничных дней:
понедельник — пятница с 8.00 до 20.00,
суббота — воскресенье с 8.00 до 17.00.
Прием акушера-гинеколога специалиста по правильному питанию при беременности, УЗИ плода и скрининг при беременности по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задать ВОПРОС ОНЛАЙН врачу гинекологу в Пятигорске можно по адресу [email protected].
ЗАПИСЬ ОНЛАЙН на прием к гинекологу в Пятигорске здесь.
С взаимным уважением к вероисповеданию и различным привычкам наших пациенток мы достигаем УСПЕШНОГО ВЫНАШИВАНИЯ беременности и рождения здоровых, крепких, уравновешенных и открытых Жизни детей. НА РАДОСТЬ родителям и окружающим людям!
Мы в полном ВАШЕМ РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.
Вопросы и ответы
Вопрос: Моё половое желание или половое желание моего супруга уменьшится во время беременности? Л. Х., г.Нальчик.
Х., г.Нальчик.
Ответ:
- Ваша реакция и реакция Вашего супруга на изменения в Вашем теле могут быть разными — может быть и увеличение, и уменьшение полового влечения. Это нормально.
- Вы оба должны привыкнуть к Вашему новому состоянию: супругу нужно время чтобы привыкнуть к тому, что Вы изменились и внешне, и внутренне. Обсудите с супругом Ваши эмоции и чувства. Предложите ему почитать литературу о беременности.
- Тошнота, головокружение и другие некомфортные состояния не повышают половое влечение. К концу беременности женщина может вообще потерять всякий интерес к сексу, так как вся её физическая и психоэмоциональная энергия направлена природой лишь на одно — вынашивание и рождение ребенка.
- Ваше желание интимной близости может и увеличиться, потому что исчезает необходимость заботиться о предохранении от нежелательной беременности.
Многие женщины чувствуют прилив полового желания во время беременности за счет увеличения кровообращения и давления в области малого таза.
- Большинство женщин нуждается в подтверждении, что они всё еще любимы и желанны. Поговорите с мужчиной о своих чувствах и тревогах — это важно для понимания и готовности ответить на взаимные потребности.
Вопрос: Опасно ли испытывать оргазм во время беременности? М.Ш., г.Карачаевск.
Ответ: Абсолютно нет!!! ИСПЫТЫВАТЬ ОРГАЗМ ПОЛЕЗНО и беременным, и не беременным женщинам, это не скажется отрицательно на плоде.
Некоторые женщины в поздние сроки беременности испытывают продолжительное сексуальное волнение и дискомфорт в области влагалища из-за большого кровяного давления в малом тазу, поэтому оргазм при беременности даёт чувство облегчения.
Более того, мы считаем, что выброс в кровяное русло во время оргазма эндорфинов — гормонов радости — благодаря единой кровеносной системе, вызывает ощущение радости и комфорта у плода.
Вопрос: Влияет ли оральный секс (куннилингус) и мастурбация на течение беременности? Н. Л., г.Пятигорск.
Л., г.Пятигорск.
Ответ: Оральный секс (куннилингус) и мастурбация без применения фаллоимитаторов и иных предметов безопасны и возможны во всех сроках беременности вплоть до родов. Важным условием является лишь отсутствие болей в животе. Об угрозе прерывания беременности подробно…
Вопрос: Я не испытываю боли во время полового акта, но возникает некоторый дискомфорт. Можно заниматься сексом во время беременности? Что делать? О.П., г.Черкесск.
Ответ: Секс во время беременности возможен.
Однако, если дело в массе (весе) партнёра, то достаточно лишь изменить положение. Поскольку малыш растёт, нужно искать новые положения в зависимости от объема живота.
Позиция «ложки» — когда партнёр животом к Вашей спине — наиболее безопасная и удобная в течение всей беременности.
Положения, при которых мужчина сзади, наиболее удобны, особенно в поздние сроки беременности, когда женщина уже имеет большой живот и малоподвижна. Положения, при которых женщина сверху — также могут быть комфортны для многих пар, поскольку позволяют контролировать глубину вхождения. В поздние сроки беременности Вы можете подобрать для себя такие положения тела, при которых не будет глубокого вхождения.
Положения, при которых женщина сверху — также могут быть комфортны для многих пар, поскольку позволяют контролировать глубину вхождения. В поздние сроки беременности Вы можете подобрать для себя такие положения тела, при которых не будет глубокого вхождения.
Расслабьтесь и НАСЛАДИТЕСЬ особенными в жизни женщины 9 МЕСЯЦАМИ.
Вопрос: Возможен ли оральный секс во время беременности? З.М., Махачкала.
Ответ: Заниматься оральным сексом во время беременности можно.
Вопрос: До какого месяца беременности возможен секс? Л.Н., г.Краснодар.
Ответ: Беременным можно заниматься сексом с ранних сроков беременности и до родов, если позволяет состояние здоровья.
Вопрос: Можно ли анальный секс при беременности? М.А., г.Баксан.
Ответ: Заниматься анальным сексом при беременности можно при соблюдени правил гигиены.
Вопрос: Занимаются ли сексом при беременности женщины с АФС? В. Е., г.Пятигорск.
Е., г.Пятигорск.
Ответ: Секс на ранних сроках беременности женщинам с антифосфолипидным синдромом (АФС) нежелателен в виду повышенного риска выкидыша.
После 12 недель беременности можно заниматься сексом.
Вопрос: Расскажите, как попасть на ведение беременности в вашу известную Клинику женского здоровья по полису? Что необходимо для этого: консультация врача акушера-гинеколога вашей Клиники, или направление от моего участкового гинеколога, или достаточно только желания и страхового полиса?
Ответ: Вам следует обратиться в Вашу страховую компанию для получения сопроводительного письма.
При наличии сопроводительного письма Вы сможете провести необходимое обследование, консультацию врача акушера-гинеколога и дальнейшее ведение беременности в нашей Клинике.
На прием врача акушера-гинеколога необходимо иметь при себе паспорт и полис данной страховой компании.
С уважением, Главный бухгалтер Курортной клиники женского здоровья.
Вопрос: Возможно ли оформить больничный лист в Клинике на период прохождения лечения по беременности?
Ответ: В Курортной клинике женского здоровья лист нетрудоспособности (больничный лист) не выписывают.
Вопрос: Предоставляете ли вы документы для получения налогового вычета на ведение беременности?
Ответ: Курортная клиника женского здоровья предоставляет документы для получения налогового вычета на ведение беременности (возврат налога 13%).
Подразделы
- Ведение беременности
- Стоимость консультативного ведения беременности
- Скрининг при беременности
- Обследование беременных на врожденные пороки развития плода
- Комплексная оценка маркеров беременности
- УЗИ беременности
- Развитие беременности по неделям
- Критические периоды эмбрионального развития
- Возможные проблемы при беременности
- Правильное питание во время беременности
- Сон во время беременности
- Факторы риска (предостережение для беременных)
- Определение допустимого набора веса при беременности
- Определение даты рождения Вашего ребёнка
- Оценка активности движений плода
- Половая жизнь во время беременности
- Техника дыхания и расслабления во время родов
- Литература для подготовки к родам и воспитанию детей
- Преждевременные роды, угроза прерывания беременности
- Первые дни после родов
- Программа №7.
 Послеродовая реабилитация и ВУМ-билдинг
Послеродовая реабилитация и ВУМ-билдинг - Программа №16. Как убрать живот
- Грудное вскармливание или искусственное вскармливание?
- Грудное вскармливание: проблемы и правила
- Пеленание младенца
- Собираемся в роддом! Вещи для мамы и малыша
- Измерение базальной температуры и ведение графика
- Зубы и беременность
- Наши мамы
- Школа естественного материнства
- Вопросы и ответы о вынашивании беременности
- Отзывы о ведении беременности в нашей Клинике
Чего ожидать – Самый счастливый ребенок
Доктор Харви Карп, доктор медицинских наук, FAAP
Беременность может иметь свои проблемы, но, с другой стороны, вы избавлены от ежемесячных менструальных циклов и связанных с ними перепадов настроения, судорог и кровотечений. Конечно, теперь, когда вы родили ребенка, вам может быть интересно, когда у вас, вероятно, возобновятся месячные. Короткий ответ: зависит от .
Короткий ответ: зависит от .
Через какое время обычно восстанавливаются месячные после родов?
Время первых послеродовых менструаций зависит от того, кормите ли вы грудью. Если вы кормите смесью, тетя Фло должна приехать примерно через шесть-восемь недель после большого дня. Однако, если вы кормите исключительно грудью, то есть ваш ребенок не пьет абсолютно ничего, кроме грудного молока (кроме витаминов или лекарств), менструация, скорее всего, задержится. Это потому, что пролактин, гормон, выделяемый во время грудного вскармливания, задерживает возобновление овуляции. Нет овуляции = нет менструации.
У некоторых женщин менструации не бывает в течение всего времени кормления грудью. У других менструация начинается во время грудного вскармливания, особенно после того, как они ввели бутылочки со смесью, твердую пищу или когда ребенок начинает спать всю ночь.
Можно ли забеременеть до менструации?
Да! Да! Да! Как только ваш цикл восстановится, у вас будет овуляция за две недели до первой менструации, поэтому у вас будет без предварительного предупреждения что вы плодовиты! Если вы не готовы снова забеременеть, ознакомьтесь с вариантами контрацепции. Гормональные противозачаточные средства не повредят вашему ребенку, но если они содержат эстроген, они могут привести к снижению выработки молока. Спросите своего лечащего врача о негормональных методах контроля рождаемости, включая диафрагмы, презервативы, определенные версии противозачаточных таблеток (таблетки, содержащие только прогестерон, не уменьшают выработку молока) и некоторые внутриматочные спирали, которые полностью совместимы с грудным вскармливанием.
Гормональные противозачаточные средства не повредят вашему ребенку, но если они содержат эстроген, они могут привести к снижению выработки молока. Спросите своего лечащего врача о негормональных методах контроля рождаемости, включая диафрагмы, презервативы, определенные версии противозачаточных таблеток (таблетки, содержащие только прогестерон, не уменьшают выработку молока) и некоторые внутриматочные спирали, которые полностью совместимы с грудным вскармливанием.
Могу ли я использовать грудное вскармливание в качестве противозачаточного средства?
Теоретически да, вы можете использовать грудное вскармливание в качестве противозачаточного средства, но это связано с большой звездочкой. Использование грудного вскармливания в качестве противозачаточного средства известно как метод лактационной аменореи (МЛА), и он основан на том факте, что овуляция задерживается, если вы кормите исключительно грудью. Однако для того, чтобы это работало, вы должны соответствовать определенным критериям:
- Вашему ребенку должно быть меньше 6 месяцев (до введения прикорма).

- Вы должны кормить исключительно грудью и часто (по крайней мере, каждые четыре-шесть часов).
- В идеале следует избегать пустышек, бутылочек и сцеживания.
Если вы делаете все вышеперечисленное, МЛА может быть до 98% эффективен в предотвращении беременности. Проблема в том, что выполнение всех трех этих требований может быть сложной задачей для некоторых семей, поэтому это не является надежным. Узнайте больше об использовании грудного вскармливания для предотвращения беременности.
Какой будет ваша первая менструация после родов?
Приготовьтесь… первые месячные после родов обычно тяжелее обычного, потому что в слизистой оболочке матки есть лишняя кровь, которую необходимо удалить. У вас могут быть более легкие месячные из-за физических изменений в матке и шейке матки, хотя некоторые люди испытывают более сильные спазмы.
Вот еще один сюрприз: после первой послеродовой менструации следующая может начаться рано… или довольно поздно. Может пройти несколько месяцев, прежде чем ваш цикл снова станет регулярным. Спрячьте в сумочке какую-нибудь защиту от месячных, чтобы вас не застали врасплох. Если у вас действительно начались месячные вскоре после родов, спросите своего врача, безопасно ли использовать тампоны. Большинство женщин считают, что прокладки являются лучшим вариантом, пока влагалище полностью не восстановится после родов. Как правило, вам разрешат использовать тампоны во время шестинедельного послеродового осмотра.
Может пройти несколько месяцев, прежде чем ваш цикл снова станет регулярным. Спрячьте в сумочке какую-нибудь защиту от месячных, чтобы вас не застали врасплох. Если у вас действительно начались месячные вскоре после родов, спросите своего врача, безопасно ли использовать тампоны. Большинство женщин считают, что прокладки являются лучшим вариантом, пока влагалище полностью не восстановится после родов. Как правило, вам разрешат использовать тампоны во время шестинедельного послеродового осмотра.
Когда следует обратиться к врачу по поводу менструации?
Несмотря на то, что первая менструация после родов может быть головокружительной, выделения не должны быть настолько обильными, чтобы вы использовали одну прокладку за один-два часа. Позвоните своему врачу, если вы испытываете что-либо из следующего:
- Большие сгустки крови : Маленькие сгустки крови в первый послеродовой период — нормальное явление, но если они больше четверти или сохраняются несколько дней, это может быть признаком проблемы со щитовидной железой, инфекции, миомы или полипов.

- Обильные выделения, боль и кровянистые выделения : Если у вас обильные, болезненные менструации или кровянистые выделения между менструациями, возможно, у вас развился аденомиоз, который представляет собой утолщение стенки матки. Хотя обычно аденомиоз не опасен, он может вызывать дискомфорт, особенно во время секса. Не стесняйтесь спрашивать об этом своего врача или акушерку. В зависимости от степени тяжести вам могут назначить противовоспалительные препараты, гормоны или небольшую хирургическую процедуру.
- Длительное обильное течение: Слишком большая потеря крови может вызвать анемию из-за дефицита железа. Низкий уровень железа может вызвать у вас усталость, головокружение и раздражительность. К счастью, диагностика и лечение довольно просты: если ваш анализ крови показывает низкий уровень железа, ваш лечащий врач даст вам добавки железа и витамин С (витамин С помогает вашему организму усваивать железо).
- Нет месячных : Если менструация не возобновилась через три месяца после родов или через три месяца после прекращения грудного вскармливания, поговорите со своим лечащим врачом.
 Часто это совершенно нормально, но есть два редких состояния, которые могут привести к исчезновению менструаций:
Часто это совершенно нормально, но есть два редких состояния, которые могут привести к исчезновению менструаций: - Синдром Шихана: Ваш гипофиз был поврежден во время родов, что привело к нарушению менструального цикла. Лечится гормональной терапией.
- Синдром Ашермана: Развитие рубцовой ткани в матке, часто возникающее в результате процедуры D&C (расширения и выскабливания), проведенной после выкидыша. Болезнь Ашермана может вызвать проблемы с фертильностью, поэтому женщине с этим синдромом, которая хочет снова забеременеть, может потребоваться хирургическая процедура, называемая оперативной гистероскопией.
Когда следует беспокоиться об обильных месячных после беременности?
По большей части обильные выделения приходятся на территорию вашего первого послеродового периода. Однако у небольшого процента рожениц возникает послеродовое кровотечение (определяемое потерей 500 мл крови и более), которое может произойти в период от 24 часов до 12 недель после родов.
Послеродовое кровотечение обычно вызывается так называемой атонией матки — это означает, что мышцы матки не сокращаются нормально, чтобы сжать кровеносные сосуды после рождения ребенка. Это также может быть вызвано другими состояниями (некоторые из которых, вероятно, были диагностированы у вас до родов):
- Отслойка плаценты (когда плацента рано отделяется от стенки матки)
- Приращение плаценты, врастание плаценты или прорастание плаценты (когда плацента прорастает слишком глубоко в стенку матки)
- Предлежание плаценты (когда плацента располагается достаточно низко, чтобы закрыть шейку матки)
- Выворот матки (редкое состояние, при котором матка выворачивается наизнанку после родов)
- Разрыв матки (редкое состояние, когда матка разрывается во время родов)
Хотя это может случиться без предупреждения, существуют определенные факторы риска, связанные с послеродовым кровотечением, такие как:
- Продолжительные роды
- Быстрый труд
- Послеродовое кровотечение в анамнезе
- Индукция родов
- Эпизиотомия
- Преэклампсия
- Большая матка (может быть от крупного ребенка, вынашивания близнецов или избытка амниотической жидкости)
- кесарево сечение
- Выходец из Латинской Америки или Азии
- Хориоамнионит
Если у вас появились эти признаки послеродового кровотечения, немедленно позвоните своему врачу:
- Сильное кровотечение, которое не замедляется и не останавливается
- Падение кровяного давления
- Затуманенное зрение или озноб (может быть результатом падения артериального давления)
- Тошнота
- Бледная кожа
- Боль или припухлость вокруг влагалища или промежности
Заключительные мысли о первой менструации после родов
Хотя вы можете хотеть, чтобы менструация прекратилась навсегда, помните, что это признак того, что ваше тело после беременности функционирует нормально. Практикуйте заботу о себе, много отдыхайте, гуляйте, чтобы снять судороги, и перекусывайте полезными жирами (привет, тост с авокадо!) И богатой железом чечевицей, черносливом, мясом и продуктами, приготовленными в чугунной сковороде.
Практикуйте заботу о себе, много отдыхайте, гуляйте, чтобы снять судороги, и перекусывайте полезными жирами (привет, тост с авокадо!) И богатой железом чечевицей, черносливом, мясом и продуктами, приготовленными в чугунной сковороде.
Подробнее о послеродовой жизни:
- Лечение и восстановление после родов
- Странные вещи, которые происходят с вашим телом после рождения
- Секс после родов — ответы на ваши вопросы!
- Изменения влагалища после рождения
О докторе Харви Карпе
Доктор Харви Карп, один из пользующихся наибольшим доверием педиатров Америки, основатель организации «Самый счастливый ребенок» и изобретатель новаторского SNOO Smart Sleeper. После многих лет лечения пациентов в Лос-Анджелесе доктор Карп достиг всемирной известности, выпустив бестселлер 9.0157 Самый счастливый малыш в квартале и Самый счастливый малыш в квартале . Его знаменитые книги и видео с тех пор стали стандартной педиатрической практикой, переведены более чем на 20 языков и помогли миллионам родителей. Знаковые методы доктора Карпа, в том числе 5 S и для успокоения младенцев, помогают родителям понять и воспитывать своих детей, а также облегчить стрессовые ситуации, такие как усталость новоиспеченных родителей, детский плач и истерики малышей.
Знаковые методы доктора Карпа, в том числе 5 S и для успокоения младенцев, помогают родителям понять и воспитывать своих детей, а также облегчить стрессовые ситуации, такие как усталость новоиспеченных родителей, детский плач и истерики малышей.
Есть вопросы о продукте Happyest Baby? Наши консультанты будут рады
помощь! Свяжитесь с нами по адресу [email protected].
Отказ от ответственности: информация на нашем сайте НЕ является медицинской консультацией для какого-либо конкретного лица или
условие. Это предназначено только как общая информация. Если у вас есть какие-либо медицинские вопросы и опасения по поводу вашего ребенка или
самостоятельно, обратитесь к своему поставщику медицинских услуг.
мам BabyCentre рассказывают: как вы узнали, что у вас роды?
Скоро наступит великий день, которого вы так долго ждали. Через несколько дней (или даже часов) ваш новорожденный малыш будет у вас на руках. Но как узнать, когда на самом деле начались роды? Мамы BabyCentre делятся своими историями.
Но как узнать, когда на самом деле начались роды? Мамы BabyCentre делятся своими историями.
«Не было никаких сомнений, когда начались схватки. Они были очень низкими, как менструальные боли, но с очень сильным «покалыванием» на пике. Достаточно, чтобы вы подумали: «Оооо, что-то происходит, и это больно!» »
Сьюзи
«Я приготовился к своему обычному послеобеденному сну, но почувствовал щелчок внутри живота. Я не придал этому особого значения. Потом я снова почувствовал это. Когда я вошел в ее кабинет через час, у меня отошли воды!»
Denyse
«Поздно вечером мне нужно было сходить в туалет примерно три или четыре раза за 10 минут, и я потерял слизистую пробку. Это было совершенно очевидно, большая полупрозрачная капля с прожилками коричневато-красного цвета. И менструальные боли становились все сильнее, так что я морщилась и говорила «Ой», пока они длились».
Рози
«Я шла к дому моего отца, который находится через две улицы, с моей малышкой. По дороге домой я почувствовала странную боль в животе. Еще через два шага меня осенило — я был в Труд! Еще несколько шагов, и боль усилилась в 20 раз. Мне удалось добраться до входной двери и снова позвонить мужу. В этот момент я просто закричала: «Иди домой!» Он понял намек и помчался домой. У меня отошли воды. а Уильям родился через целых 40 минут после моей первой боли!»
По дороге домой я почувствовала странную боль в животе. Еще через два шага меня осенило — я был в Труд! Еще несколько шагов, и боль усилилась в 20 раз. Мне удалось добраться до входной двери и снова позвонить мужу. В этот момент я просто закричала: «Иди домой!» Он понял намек и помчался домой. У меня отошли воды. а Уильям родился через целых 40 минут после моей первой боли!»
Таня
«У меня было шоу, и мои схватки начались сразу после этого, с интервалом примерно в 10 минут, все в пояснице и животе».
Жасмин
«У меня были очень сильные боли в спине, которые иррадиировали вперед. Когда я принял ванну, они исчезли. Однако на следующее утро, около 4 часов утра, у меня случился резкий приступ менструальной боли в животе. какашка, и вот тогда я понял, что это труд!»
Никки
«Я лежала в постели, пытаясь заснуть. Я почувствовала странное ощущение внизу слева, внутри, как будто разрывало. Я подумала, что, может быть, ребенок повернул голову и царапнул В любом случае, я повернулась, чтобы попытаться устроиться поудобнее, и почувствовала поток жидкости — я пошла в туалет и увидела, что у меня течет розовая жидкость. Она пахла медом и в ней были очень маленькие капли крови — это сказала моя акушерка. звучало так, будто у меня отошли воды, поэтому я вызвал такси!»
Она пахла медом и в ней были очень маленькие капли крови — это сказала моя акушерка. звучало так, будто у меня отошли воды, поэтому я вызвал такси!»
Anon
«Я была очень смущена тем, как я знала, что у меня будут роды — но, поверьте мне, вы просто знаете! В 5 часов вечера у меня начались месячные. приходили каждые 10-15 минут и были немного более болезненными».
Хелен
«Я не знала, что у меня роды, пока мне не сказали, что у меня раскрытие на 7 см! Это, очевидно, стало шоком, так как я была только на 28 неделе беременности. Тоби прибыл через час после экстренного кесарева сечения. — Выяснилось, что у меня были медленные роды в течение трех дней».
Рут
«Вечером перед родами у меня болела спина, и я чувствовала себя суетливой. В ту ночь я продолжала просыпаться с чем-то, что, как мне казалось, было Брэкстоном Хиксом. Я потерял слизистую пробку, и воды не отошли. Я понял это только тогда, когда схватки внезапно стали повторяться каждые три-шесть минут, и каждая из них была немного сильнее предыдущей. Я никогда не видел эту пробку. Но я родила красивого мальчика в день родов!»
Я никогда не видел эту пробку. Но я родила красивого мальчика в день родов!»
Сара
«Я знала, что у меня роды, когда проснулась в час ночи от внезапной боли в спине. Я пошла в ванную и тут же у меня начался понос. Так что я знала, что это все, схватки начались сразу после этого и были очень короткими .»
Луиза
«Я не думала, что у меня роды, так как я замеряла время схваток, и они казались непостоянными, но я начала бояться и плакать, когда поняла, что не могу сидеть или оставаться на месте, когда у меня были роды. Не было никаких явных признаков, пока я не раскрылся на 5 см, и я потерял пробку — даже тогда акушерка должна была сказать мне, что я действительно рожала. До этого момента у меня не было настоящей боли. »
Симоне
«Я знала, что у меня роды через полтора дня после удаления плодного пузыря. Я легла спать, и мои воды начали течь всю ночь — никаких сильных фонтанов!»
Kat
«Это началось постепенно с очень слабых болей, похожих на менструальные.




 Послеродовая реабилитация и ВУМ-билдинг
Послеродовая реабилитация и ВУМ-билдинг

 Часто это совершенно нормально, но есть два редких состояния, которые могут привести к исчезновению менструаций:
Часто это совершенно нормально, но есть два редких состояния, которые могут привести к исчезновению менструаций: