Опущение живота фото: опущение живота фото до и после — 25 рекомендаций на Babyblog.ru
Содержание
Ушивание диастаза: цены, операция, фото до и после
С диастазом живота после родов сталкиваются многие женщины в независимости от их фигуры до беременности. Натяжение брюшной стенки и мышц живота вследствие роста плода могут привести к расхождению мышечных тканей, что после родов приводит к эстетическому дефекту. Сам по себе диастаз не приносит вреда, но отражается на фигуре. Эстетическое недовольство молодых мам связано с выпуклой формой живота, которую, к сожалению, не исправить даже путем усиленных тренировок в спортзале и изнуряющими диетами.
Единственным эффективным методом борьбы с этим недостатком является ушивание диастаза, которое выполняют пластические хирурги в нашей клинике.
Что такое диастаз и почему он возникает?
Диастазом называют расхождение прямых мышц живота (пресса), которые соединяются по белой линии живота. Диастаз живота после родов может не сразу заметить пациентка, потому что многим кажется, что ткани брюшной стенки после беременности уже не могут вернуться в исходное состояние. Тем не менее, в течение 6 месяцев после рождения ребенка кожа и мышцы могут прийти в исходное состояние, как и до беременности.
Тем не менее, в течение 6 месяцев после рождения ребенка кожа и мышцы могут прийти в исходное состояние, как и до беременности.
Диастаз после родов может быть нескольких степеней в зависимости от расхождения мышц. Для первой характерно расстояние между мышцами от 2 до 5 см, для второй — до 8 см. Третьей степенью диастаза считают расхождение мышц более, чем на 8 см. Как правило, диагностировать этот дефект женщина может самостоятельно, когда лежа на животе напрягает мышцы пресса.
УШИВАНИЕ ДИАСТАЗА В КЛИНИКЕ ПИРОГОВА — ЭТО ОПЕРАЦИЯ В ЛУЧШЕЙ КЛИНИКЕ ПЛАСТИЧЕСКОЙ ХИРУРГИИ САНКТ‑ПЕТЕРБУРГА.
*по рейтингу порталов «Доктор Питер» и «Фонтанка.ру» в 2021 году. Читать подробнее.
Диастаз у женщин после родов.
Почему у одних женщин встречается диастаз после родов, а у других нет? На этот дефект может влиять несколько факторов, среди которых:
· Слабость мышц брюшной стенки
· Большой размер матки из-за крупной плода или двойни
· Вторая и последующие беременности
Нередко диастаз у женщин сопровождается появлением пупочной грыжи или кожно-жирового фартука, в таком случае выполняется симультанная операция по устранению всех дефектов.
Стоит заметить, что даже у спортивных женщин, которые до беременности вели активный образ жизни, может появиться диастаз после родов. Немаловажную роль на это влияет и генетическая предрасположенность организма.
Показания к операции.
Показанием к ушиванию диастаза является расхождение мышц пресса первой, второй или третьей степени. Диагностировать диастаз пациент может самостоятельно, если лежа на спине попытается напрячь мышцы брюшной стенки. Как правило, даже на первой стадии диастаз становится заметным, поэтому, если есть запрос на подтянутый и стройный живот, то есть повод задуматься об операции.
Зачастую ушивание диастаза выполняется в рамках бодимоделирующей операции на теле — абдоминопластики или пластики живота. Во время такого вмешательства пластический хирург может устранить излишки кожи, скорректировать пупок, удалить локальные жировые отложения, если это необходимо, и ушить диастаз.
Противопоказания к операции.
Как и у любой пластической операции, ушивание диастаза имеет ряд противопоказаний, при наличии которых его выполнение невозможно. К ним относятся заболевания сердечно-сосудистой системы, аутоиммунные болезни, респираторные заболевания в острой фазе. Также стоит учитывать женщинам, которые хотят устранить диастаз после родов, что с момента рождения ребенка должно пройти не менее 6 месяцев, чтобы ткани живота пришли максимально в исходное состояние.
Если диастаз возник из-за лишнего веса, то перед выполнением операции стоит нормализовать вес. Это позволит получить максимально эффективный результат операции.
Подготовка к операции.
Вы решились на операцию по ушиванию диастаза и не знаете, с чего начать? В первую очередь вам необходимо определиться с пластическим хирургом и клиникой, где вы планируете выполнить операцию. Потому что с юридической стороны вопроса именно клиника несет ответственность перед вами, как перед пациентом. Выбирая специалиста, обратите внимание на его портфолио и квалификацию. Наличие результатов работы — яркое доказательство того, что пластический хирург часто выполняет подобные операции и имеет достаточный опыт в этом вопросе.
Выбирая специалиста, обратите внимание на его портфолио и квалификацию. Наличие результатов работы — яркое доказательство того, что пластический хирург часто выполняет подобные операции и имеет достаточный опыт в этом вопросе.
После прохождения консультации со специалистом пациенту необходимо будет пройти предоперационное обследование, чтобы оценить состояние организма и получить допуск к операции. Все вмешательство выполняется под общей анестезией, поэтому в обследование входят анализы крови, мочи, рентген и ультразвуковая диагностика.
Ход операции.
Длительность операции зависит от объема манипуляций. Как правило, ушивание дисатаза совмещают с выполнением абдоминопластики, в ходе которой устраняется кожно-жировой фартук. В таком случае оперативное вмешательство занимает около 4 часов. После этого пластический хирург наносит швы и надевает корректирующее белье.
Период реабилитации.
Восстановительный период занимает около 2 месяцев, в течении этого срока пациенту необходимо носит специальное корректирующее белье, которое способствует заживлению тканей и формированию аккуратного рубца. Спустя 6 месяцев рубец светлеет и становится практически незаметным. Но на его формирование могут влиять и индивидуальные характеристики конкретного пациента. Если у него от природы быстро происходит заживление ран, то и после операции можно спрогнозировать формирование хорошего рубца.
Спустя 6 месяцев рубец светлеет и становится практически незаметным. Но на его формирование могут влиять и индивидуальные характеристики конкретного пациента. Если у него от природы быстро происходит заживление ран, то и после операции можно спрогнозировать формирование хорошего рубца.
Также важно уделять внимание восстановительному курсу после пластических операций в отделении косметологии. Благодаря специально подобранным процедурам вы сможете быстрее избавиться от отеков и ускорить процесс реабилитации.
2 самых популярных вопроса об ушивании диастаза.
— Можно ли ушить диастаз и удалить пупочную грыжу за одну операцию?
Да, пациенты, которым необходимо ушить диастаз, нередко обращаются за операцией по устранению пупочной грыжи. В таких случаях, как правило, выполняется симультанная (сочетанная) операция по ушиванию диастаза и герниопластики натяжным или ненатяжным методом с установкой сетчатого импланта.
— Можно ли совместить абдоминопластику и ушивание диастаза?
Да, эти операции часто совмещают, потому что разрез в ходе устранения излишков кожи при пластике живота позволяет выполнить ушивание диастаза. Также можно дополнить операцию липосакцией и устранить локальные жировые отложения.
Записаться на прием
Откуда берётся диастаз и как от него избавиться
22 августа 2020ЛикбезЗдоровье
Даже не думайте стоять в планке или качать пресс.
Поделиться
0
Диастаз считается «фирменной» проблемой молодых мам. По некоторым данным, им в той или иной мере страдает около 60% женщин, покинувших роддом менее 12 месяцев назад.
Но на самом деле с расхождением прямых мышц живота может столкнуться каждый — в том числе и мужчины.
Что такое диастаз и откуда он берётся
Это нарушение проще показать, чем описать. Вот как выглядит диастаз на примере женской фигуры — до беременности и во время либо после неё:
Иллюстрация: Sakurra/Shutterstock
А теперь расшифровка. Брюшная стенка живота, прикрывающая внутренние органы, сформирована двумя большими параллельными группами мышц. Они сходятся на условной вертикальной линии, проходящей по центру корпуса через пупок.
Брюшная стенка живота, прикрывающая внутренние органы, сформирована двумя большими параллельными группами мышц. Они сходятся на условной вертикальной линии, проходящей по центру корпуса через пупок.
Во время беременности под действием гормонов соединительная ткань, удерживающая мышцы вместе, истончается. К тому же растущая матка постоянно давит на мышечную стенку изнутри. Если ребёнок крупный или беременность многоплодная, воздействие может быть настолько сильным, что соединительная ткань растягивается, а мышцы расходятся. Собственно, «диастаз» в переводе с греческого и означает «расхождение».
Важно отметить, что диастаз развивается далеко не у каждой молодой мамы. В группе риска — беременные маленького роста, в плохой физической форме и те, кому больше 35 лет.
Но есть и другая причина диастаза — резкий набор веса. Жир, который скапливается в районе талии, давит на мышцы и тоже способен вызвать их расхождение, в том числе у мужчин и никогда не рожавших женщин.
К дополнительным факторам риска медики относят:
- Частые и значительные колебания веса.

- Гиревой спорт.
- Упражнения на пресс.
- Пожилой возраст.
- Наследственность. Если диастаз есть у кого‑то из ваших ближайших родственников, он с повышенной вероятностью может развиться и у вас.
Как распознать диастаз
Основной симптом нарушения — вертикальная выпуклость по центру живота. Иногда расхождение мышц бывает незначительным, и его можно обнаружить лишь под нагрузкой, например когда вы садитесь из положения лёжа.
Других признаков может и не быть. Но есть риск, что, если вы не избавитесь от диастаза, они появятся.
Чем опасен диастаз
Вот несколько неприятных моментов, которые могут возникнуть при расхождении мышц:
- Дискомфорт и боль в животе.
- Боль в пояснице.
- Нарушения осанки.
- Запоры.
- Вздутие живота.
- Урогинекологические проблемы: недержание мочи и кала, пролапс (опущение, выпадение) тазовых органов.
К счастью, такие осложнения развиваются не у всех.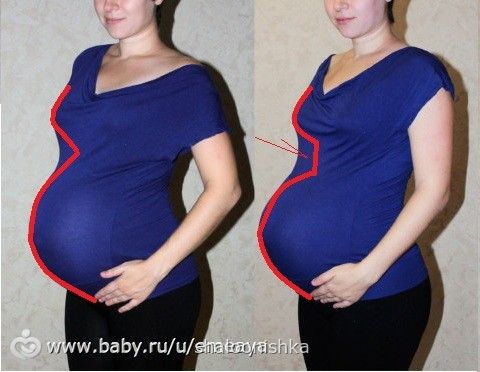 Но их риск повышается, если диастаз не корректировать.
Но их риск повышается, если диастаз не корректировать.
Как избавиться от диастаза
Существует два основных метода коррекции диастаза. Выбрать наиболее подходящий поможет терапевт — для начала проконсультируйтесь с ним.
1. Физиотерапия
Это коррекция с помощью упражнений, которые укрепляют мышцы живота, спины и бёдер. Кроме того, физиотерапевт может порекомендовать вам следить за осанкой, носить корсет и заниматься аэробными видами активности — гулять, бегать, плавать, кататься на велосипеде, посещать классы йоги или пилатеса.
Силовых упражнений, особенно с нагрузкой на пресс (планка, отжимания, скручивания), лучше избегать — они могут ухудшить состояние.
Однако физиотерапия помогает лишь в тех случаях, если диастаз небольшой. С точки зрения доказательной медицины на сегодня эффективность этого метода недостаточно подтверждена.
2. Хирургическое вмешательство
Это более эффективный способ избавиться от диастаза.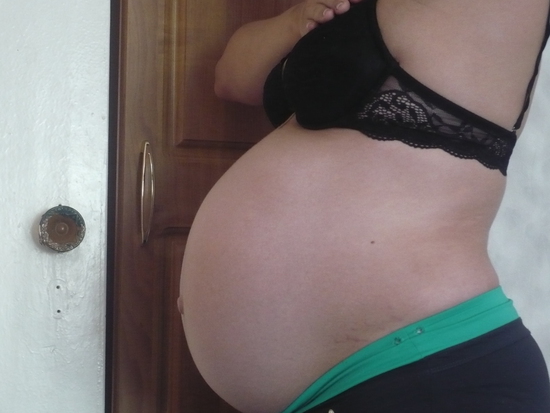 Вариантов операции два:
Вариантов операции два:
- Открытая. Мышцы сшивают, сделав большой разрез на животе. Такую операцию назначают, только если помимо коррекции диастаза требуется удалить избыток жировой ткани и кожи (эта процедура называется абдоминопластикой).
- Малоинвазивная. Брюшную стенку восстанавливают через крошечные проколы. Такая операция менее травматична, после неё не остаётся шрамов, а пациента выписывают из больницы уже через день‑два после процедуры.
Читайте также 🤰🤢💉
- Что делать, если болит живот при беременности
- Что нужно знать об ожирении
- Как избавиться от растяжек
- Почему появляются пигментные пятна и как от них избавиться
- Почему при беременности бывает токсикоз и как его лечить
Симптомы и типы — пролапс тазовых органов
Хотя у некоторых женщин с пролапсом простаты симптомы отсутствуют, у других могут наблюдаться: в конце дня или во время дефекации.
Выпадение передней стенки влагалища (цистоцеле)
Выпадение передней стенки влагалища часто возникает при потере поддержки передней стенки влагалища. Мочевой пузырь опускается, и ткань влагалища может выпирать из отверстия. Симптомы обычно включают:
- Ощущение выпячивания
- Мочевые симптомы
- Необходимость ввести палец во влагалище или вокруг него, чтобы помочь опорожнению мочевого пузыря
Пролапс задней стенки (ректоцеле или энтероцеле)
Этот тип пролапса возникает при потере поддержки задней стенки влагалища. При такой потере опоры прямая кишка или кишечник опускаются вниз, а ткани влагалища могут выпирать из отверстия. Симптомы обычно включают:
При такой потере опоры прямая кишка или кишечник опускаются вниз, а ткани влагалища могут выпирать из отверстия. Симптомы обычно включают:
- Ощущение выпячивания
- Проблемы с опорожнением кишечника
- Необходимость ввести палец во влагалище или прямую кишку или вокруг них, чтобы помочь опорожнению кишечника
Верхушечный пролапс (выпадение свода влагалища) или выпадение матки
Апикальный пролапс возникает при потере поддержки матки и верхней части влагалища (называемой манжетой, верхушкой или сводом после гистерэктомии). Часто маточный или апикальный пролапс связан с потерей поддержки передней или задней стенки влагалища.
Выпадение прямой кишки
Подобно влагалищу и матке, связки и мышцы надежно прикрепляют прямую кишку к тазу. Нечасто поддерживающие структуры растягиваются или отсоединяются от стенки прямой кишки, и прямая кишка выходит через задний проход. Это отличается от ректоцеле, когда задняя стенка влагалища выпадает через вход во влагалище. Вначале женщины могут заметить мягкую красную ткань, выступающую из заднего прохода после дефекации. Другие симптомы могут включать:
Вначале женщины могут заметить мягкую красную ткань, выступающую из заднего прохода после дефекации. Другие симптомы могут включать:
- Боль при дефекации.
- Слизистые или кровянистые выделения из выступающих тканей.
- Потеря контроля над дефекацией.
Факторы риска выпадения прямой кишки включают состояния, связанные с напряжением, такие как хронический запор или диарея, нервная и мышечная слабость (паралич или рассеянный склероз) и пожилой возраст.
Визуализация пролапса таза – StatPearls
Ильсуп Юн; Нишант Гупта.
Информация об авторе
Последнее обновление: 8 мая 2022 г.
Введение
Пролапс тазового дна — это выпячивание тазовых органов через промежность. В зависимости от вовлеченного тазового органа пролапс таза далее подразделяется на передний отдел, содержащий мочевой пузырь (цистоцеле), средний отдел, содержащий выпадение матки или влагалища (матка или влагалище), или задний отдел, содержащий петли тонкой кишки (энтероцеле) или прямой кишки (ректоцеле). Тазовый пролапс очень распространен среди повторнородящих женщин старше 50 лет, затрагивая примерно 50% женщин старше 50 лет.[1] Пациенты обращаются с симптомами стрессового недержания кала или мочи, выпадения матки, запоров или неполной дефекации. Кроме того, пролапс таза может негативно повлиять на образ тела и сексуальность пациента. Лечение пролапса таза варьируется от нехирургических подходов, таких как упражнения Кегеля и пессарий, до различных хирургических процедур.[2] Лечение пролапса таза вносит значительный вклад в стоимость здравоохранения в Соединенных Штатах, которая оценивается примерно в 300 миллионов долларов с 2005 по 2006 год.
Тазовый пролапс очень распространен среди повторнородящих женщин старше 50 лет, затрагивая примерно 50% женщин старше 50 лет.[1] Пациенты обращаются с симптомами стрессового недержания кала или мочи, выпадения матки, запоров или неполной дефекации. Кроме того, пролапс таза может негативно повлиять на образ тела и сексуальность пациента. Лечение пролапса таза варьируется от нехирургических подходов, таких как упражнения Кегеля и пессарий, до различных хирургических процедур.[2] Лечение пролапса таза вносит значительный вклад в стоимость здравоохранения в Соединенных Штатах, которая оценивается примерно в 300 миллионов долларов с 2005 по 2006 год.
Пролапс тазового дна чаще всего клинически диагностируется при осмотре и сборе анамнеза. Визуализация играет ограниченную роль в оценке легких случаев тазового пролапса, которые затрагивают один тазовый отдел и орган. Тем не менее, транслабиальное УЗИ и динамическая МРТ таза (МР-дефекография) служат ценными инструментами в диагностике пролапса таза в сложных случаях, затрагивающих несколько отделов и несколько органов малого таза. Кроме того, МРТ малого таза обеспечивает предоперационное планирование в сложных случаях. В статье будут обсуждаться транслабиальное УЗИ и динамическая МРТ таза в оценке пролапса таза.[4]
Кроме того, МРТ малого таза обеспечивает предоперационное планирование в сложных случаях. В статье будут обсуждаться транслабиальное УЗИ и динамическая МРТ таза в оценке пролапса таза.[4]
Анатомия
Анатомия таза делится на три отдела: передний, средний и задний. Передний отдел содержит мочевой пузырь и уретру. Влагалище и матка находятся в среднем отделении. Наконец, задний отдел содержит сигмовидную кишку, прямую кишку и анальный канал.
Тазовые мышцы, связки и фасции предотвращают выпадение тазовых органов в каждом отделе. Наиболее важной тазовой фасцией является внутритазовая фасция, поддерживающая матку и влагалище. Эндотазовая фасция состоит из маточно-крестцовой связки, параметрия и паракольпиума. Пубоцервикальная фасция находится между передней стенкой влагалища и лобком; он поддерживает мочевой пузырь. Наконец, ректовагинальная фасция поддерживает прямую кишку. Располагается между задней стенкой влагалища и прямой кишкой. Основные поддерживающие мышцы таза включают подвздошно-копчиковую, лобково-копчиковую и лобково-прямокишечную мышцы. Они хорошо видны на МРТ малого таза. С другой стороны, связки и фасции таза хуже визуализируются на МРТ, но об их дисфункции можно судить по выпадению тазовых органов в каждом отделе. У здоровых пациентов тазовые мышцы, связки и фасции предотвращают выпадение тазовых органов и удерживают прямую кишку, влагалище и уретру в приподнятом положении вблизи лобкового симфиза.
Они хорошо видны на МРТ малого таза. С другой стороны, связки и фасции таза хуже визуализируются на МРТ, но об их дисфункции можно судить по выпадению тазовых органов в каждом отделе. У здоровых пациентов тазовые мышцы, связки и фасции предотвращают выпадение тазовых органов и удерживают прямую кишку, влагалище и уретру в приподнятом положении вблизи лобкового симфиза.
Простые пленки
Простые пленки обычно не подходят для оценки пролапса таза.[6] Дефекография с барием используется в некоторых местах как часть оценки дисфункций тазового дна, однако с появлением новых методов визуализации с использованием неионизирующего излучения, таких как МР-дефекография, дефекография с барием в значительной степени устарела.
Компьютерная томография
Из-за риска радиационного облучения и доступности МРТ, которая обеспечивает лучшее разрешение мягких тканей, компьютерная томография (КТ) обычно не подходит для оценки пролапса таза; тем не менее, следует посмотреть на сагиттальные изображения живота и таза на предмет намека на пролапс тазового дна, нарисовав лобково-копчиковую линию, и увидеть явный пролапс, а затем рекомендовать динамическую МРТ таза (МР-дефекограмму) для дальнейшей оценки [6].
Магнитно-резонансная томография
Динамическая магнитно-резонансная томография (МРТ) обеспечивает точную оценку пролапса таза. МРТ обеспечивает лучшую анатомическую детализацию по сравнению с транслабиальным ультразвуком, а также полезна в качестве предоперационного инструмента. Кроме того, МРТ-исследование не требует подготовки кишечника и не требует чувствительного воздействия на органы малого таза. Несмотря на свои преимущества, МРТ не является широкодоступной, дорогой и противопоказана пациентам с несовместимыми с МРТ устройствами или оборудованием.
Пациент лежит на спине в МРТ-сканере. В этом исследовании используется магнит на 1,5 или 3,0 Тесла. Несмотря на то, что пролапс таза наиболее заметен в вертикальном положении, получение изображений в положении лежа на спине существенно не снижает точность диагностики.[7] Исследование проводят после ректального введения теплого ультразвукового геля, так как это делает прямую кишку более заметной. Пациенту рекомендуется оставить некоторое количество мочи в мочевом пузыре, так как это поможет диагностировать цистоцеле. Продолжительность сканирования составляет около 15 минут. Однако продолжительность исследования может быть больше, если необходимы дополнительные изображения. Типичный протокол МРТ предполагает большое поле зрения в сагиттальной плоскости и маленькое поле зрения в аксиальной плоскости. Изображения получают во время фазы покоя, фазы сжатия или фазы Кегеля, с маневром Вальсальвы (фаза напряжения) и фазами дефекации или опорожнения. Изображения в коронарной плоскости необязательны и обычно не получаются.[7]
Продолжительность сканирования составляет около 15 минут. Однако продолжительность исследования может быть больше, если необходимы дополнительные изображения. Типичный протокол МРТ предполагает большое поле зрения в сагиттальной плоскости и маленькое поле зрения в аксиальной плоскости. Изображения получают во время фазы покоя, фазы сжатия или фазы Кегеля, с маневром Вальсальвы (фаза напряжения) и фазами дефекации или опорожнения. Изображения в коронарной плоскости необязательны и обычно не получаются.[7]
Интерпретация изображений включает в себя проведение следующих линий: лобково-копчиковая линия, M-линия, H-линия и аноректальный угол.[8][9] Лобково-копчиковая линия ограничивает уровень тазового дна. Линия проводится между нижней границей лобкового симфиза и последним межкопчиковым суставом. Пролапс тазовых органов субъективно оценивают в покое, фазе сдавливания или Кегеля, с пробой Вальсальвы, а также в фазе дефекации. Степень пролапса таза можно классифицировать в зависимости от глубины опускания ниже лобково-копчиковой линии как легкую (менее 3 см), умеренную (от 3 до 6 см) и тяжелую (более 6 см). [10] H-линия определяет передне-заднюю ширину отверстия леватора. Линия проводится между нижней границей лобкового симфиза и передней стенкой прямой кишки в месте аноректального перехода. Нормальная H-линия должна быть менее 5 см. Наконец, М-линия измеряет потомков зияния леватора. Она проводится перпендикулярно лобково-копчиковой линии и пересекает нижнюю часть H-линии. Нормальная М-линия должна быть менее 2 см. H-линия более 5 см и М-линия более 2 см в покое или с Вальсальвой указывают на слабость мышц таза. Аноректальное соединение является важным ориентиром и помогает в измерении аноректального угла. Аноректальный угол – это угол между центральной осью анального канала и задней границей самой дистальной части прямой кишки. Нормальный аноректальный угол составляет от 108 до 127 градусов в фазе покоя и свидетельствует о функционировании лобково-прямокишечной мышцы. В норме угол должен открываться или становиться более тупым при натуживании/Вальсальве и дефекации примерно на 20 градусов.
[10] H-линия определяет передне-заднюю ширину отверстия леватора. Линия проводится между нижней границей лобкового симфиза и передней стенкой прямой кишки в месте аноректального перехода. Нормальная H-линия должна быть менее 5 см. Наконец, М-линия измеряет потомков зияния леватора. Она проводится перпендикулярно лобково-копчиковой линии и пересекает нижнюю часть H-линии. Нормальная М-линия должна быть менее 2 см. H-линия более 5 см и М-линия более 2 см в покое или с Вальсальвой указывают на слабость мышц таза. Аноректальное соединение является важным ориентиром и помогает в измерении аноректального угла. Аноректальный угол – это угол между центральной осью анального канала и задней границей самой дистальной части прямой кишки. Нормальный аноректальный угол составляет от 108 до 127 градусов в фазе покоя и свидетельствует о функционировании лобково-прямокишечной мышцы. В норме угол должен открываться или становиться более тупым при натуживании/Вальсальве и дефекации примерно на 20 градусов. [8][9]] Хронический функциональный запор является серьезным симптомом и может отрицательно сказаться на социальной и личной жизни. Технический термин для этого — диссинергическая дефекация или спастический синдром тазового дна. Для этого состояния характерно неадекватное отсутствие расслабления лобково-прямокишечной мышцы и наружного анального сфинктера, что приводит к позывам на дефекацию без фактического опорожнения каловых масс. Лечение включает терапию биологической обратной связью, в которой используются психофизиологические данные для улучшения физиологических реакций. Терапия биологической обратной связи оказалась очень полезной в этих случаях.
[8][9]] Хронический функциональный запор является серьезным симптомом и может отрицательно сказаться на социальной и личной жизни. Технический термин для этого — диссинергическая дефекация или спастический синдром тазового дна. Для этого состояния характерно неадекватное отсутствие расслабления лобково-прямокишечной мышцы и наружного анального сфинктера, что приводит к позывам на дефекацию без фактического опорожнения каловых масс. Лечение включает терапию биологической обратной связью, в которой используются психофизиологические данные для улучшения физиологических реакций. Терапия биологической обратной связи оказалась очень полезной в этих случаях.
УЗИ
Транслабиальное УЗИ является относительно недорогим и широко доступным способом оценки тазового пролапса. Кроме того, УЗИ не производит ионизирующего излучения и позволяет оценить состояние тазового дна в динамике. Тем не менее, диагностическое качество ультразвукового исследования зависит от уровня квалификации врача-сонографа и знакомства рентгенолога-интерпретатора с исследованием. Исследование также требует подготовки кишечника перед началом исследования из-за фекального содержимого в прямой кишке, что снижает точность диагностики. Кроме того, транслабиальное УЗИ считается чувствительным исследованием половых органов и прямой кишки. Несмотря на ограничения исследования, транслабиальное УЗИ является широко доступным, безопасным и недорогим способом оценки пролапса таза.
Исследование также требует подготовки кишечника перед началом исследования из-за фекального содержимого в прямой кишке, что снижает точность диагностики. Кроме того, транслабиальное УЗИ считается чувствительным исследованием половых органов и прямой кишки. Несмотря на ограничения исследования, транслабиальное УЗИ является широко доступным, безопасным и недорогим способом оценки пролапса таза.
Пациент находится в положении для дорсальной литотомии (тазобедренный сустав согнут и отведен). Перед исследованием мочевой пузырь должен быть опорожнен. С помощью изогнутого датчика с частотой от 4 до 8 МГц получают среднесагиттальные изображения таза как в состоянии покоя, так и при пробе Вальсальвы. Срединно-сагиттальные изображения органов малого таза отчетливо демонстрируют взаимоотношения органов малого таза (мочевой пузырь, влагалище, матка и прямая кишка) с тазовым дном на уровне лобкового симфиза. Врач может визуализировать и измерить степень пролапса таза в режиме реального времени в состоянии покоя и с помощью пробы Вальсальвы.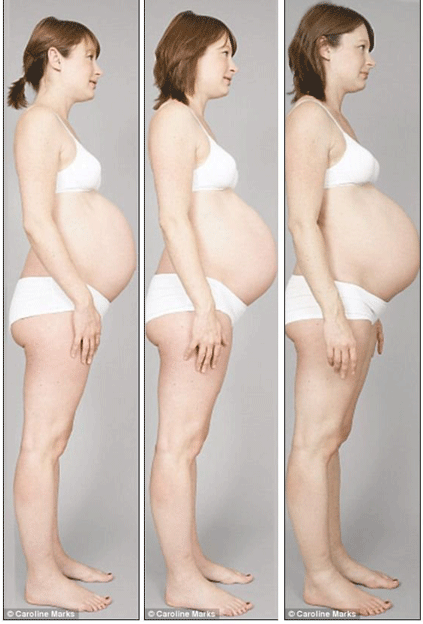 2. Степень пролапса таза можно количественно оценить по области, поднимающей задний проход, как легкую (от 25,0 до 29).2).[10]
2. Степень пролапса таза можно количественно оценить по области, поднимающей задний проход, как легкую (от 25,0 до 29).2).[10]
Nuclear Medicine
Исследования ядерной медицины обычно не подходят для оценки пролапса таза.[6]
Ангиография
Ангиография обычно не подходит для оценки пролапса таза.[6]
Положение пациента
Как обсуждалось выше, при МРТ-исследовании пациент лежит на спине. Во время транслабиального УЗИ пациент находится в положении дорсальной литотомии (тазобедренный сустав согнут и отведен).
Клиническая значимость
Тазовый пролапс является распространенным заболеванием, поражающим примерно 50% рожавших женщин старше 50 лет.[1] Лечение пролапса таза значительно увеличивает стоимость здравоохранения в Соединенных Штатах. Тазовый пролапс является клиническим диагнозом. Тем не менее, динамическая МРТ и транслабиальное ультразвуковое исследование являются ценными инструментами при осложненном многокамерном пролапсе таза, когда физикальное обследование часто затруднено.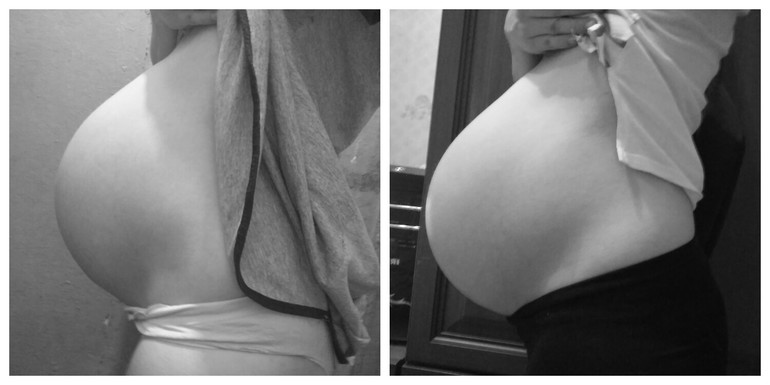
Контрольные вопросы
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Рисунок
Тазовый пролапс. Предоставлено Ilsup Yoon, MD
Рисунок
На этом сагиттальном изображении из МР-дефекографии показан тяжелый синдром опущения промежности с вовлечением заднего отдела. Также обратите внимание на среднее или тяжелое переднее ректоцеле. Интраректальной инвагинации или внутреннего пролапса не наблюдалось. Это изображение также демонстрирует (подробнее…)
Каталожные номера
- 1.
Maher C, Feiner B, Baessler K, Schmid C. Хирургическое лечение пролапса тазовых органов у женщин. Cochrane Database Syst Rev. 30 апреля 2013 г.; (4): CD004014. [PubMed: 23633316]
- 2.
Вудли С.Дж., Бойл Р., Коди Д.Д., Мёрквед С., Хей-Смит Э.Дж. Тренировка мышц тазового дна для профилактики и лечения недержания мочи и кала у женщин в дородовой и послеродовой периоды.
 Cochrane Database Syst Rev. 2017 Dec 22;12:CD007471. [Бесплатная статья PMC: PMC6486304] [PubMed: 29271473]
Cochrane Database Syst Rev. 2017 Dec 22;12:CD007471. [Бесплатная статья PMC: PMC6486304] [PubMed: 29271473]- 3.
Sung VW, Washington B, Raker CA. Затраты на амбулаторное лечение заболеваний тазового дна у женщин в США. Am J Obstet Gynecol. 2010 май; 202(5):483.e1-4. [Бесплатная статья PMC: PMC2866792] [PubMed: 20227673]
- 4.
Бесслер К., Айгмюллер Т., Альбрих С., Антубер С., Финас Д., Финк Т., Фюнфгельд С., Габриэль Б., Хеншер У., Хетцер Ф.Х., Хюбнер М., Юнгингер Б., Юндт К., Кропсхофер С., Кун А., Логе Л., Науман Г., Пешерс Ю., Пфиффер Т., Шванднер О., Штраус А., Танн Р., Вирек В. Диагностика и терапия пролапса женских тазовых органов. Руководство DGGG, SGGG и OEGGG (уровень S2e, регистрационный номер AWMF 015/006, апрель 2016 г.). Geburtshilfe Frauenheilkd. 2016 декабрь; 76 (12): 1287-1301. [Бесплатная статья PMC: PMC5193153] [PubMed: 28042167]
- 5.
ДеЛэнси ДЖО. Что нового в функциональной анатомии пролапса тазовых органов? Curr Opin Obstet Gynecol.
 2016 окт; 28 (5): 420-9. [Бесплатная статья PMC: PMC5347042] [PubMed: 27517338]
2016 окт; 28 (5): 420-9. [Бесплатная статья PMC: PMC5347042] [PubMed: 27517338]- 6.
Pannu HK, Javitt MC, Glanc P, Bhosale PR, Harisinghani MG, Khati NJ, Mitchell DG, Nyberg DA, Pandharipande TD, PV, Siegel CL, Simpson L, Wall DJ, Wong-You-Cheong JJ. Критерии соответствия ACR Дисфункция тазового дна. J Am Coll Radiol. 2015 Февраль; 12 (2): 134-42. [В паблике: 25652300]
- 7.
Филдинг младший. Практическая МРТ слабости тазового дна у женщин. Рентгенография. 2002 март-апрель; 22(2):295-304. [PubMed: 11896220]
- 8.
Picchia S, Rengo M, Bellini D, Caruso D, Pironti E, Floris R, Laghi A. Динамическая магнитно-резонансная томография тазового дна: влияние альтернативных методов рисования лобково-копчиковой линии (PCL) по степени опущения тазового дна. Евро Джей Радиол Открытый. 2019;6:187-191. [Бесплатная статья PMC: PMC6527906] [PubMed: 31193423]
- 9.
Лейкман М.М., Зийта Ф.М., Перинга Дж.


 Cochrane Database Syst Rev. 2017 Dec 22;12:CD007471. [Бесплатная статья PMC: PMC6486304] [PubMed: 29271473]
Cochrane Database Syst Rev. 2017 Dec 22;12:CD007471. [Бесплатная статья PMC: PMC6486304] [PubMed: 29271473] 2016 окт; 28 (5): 420-9. [Бесплатная статья PMC: PMC5347042] [PubMed: 27517338]
2016 окт; 28 (5): 420-9. [Бесплатная статья PMC: PMC5347042] [PubMed: 27517338]