После зачатия на второй день тянет низ живота: Признаки беременности
Содержание
2 неделя беременности после зачатия
2-я неделя беременности после зачатия – это то время, когда женщина еще не догадывается о том, что внутри нее уже происходит зарождение новой жизни. Это понятно, ведь плод еще очень мал, поэтому какие-то особые признаки беременности отсутствуют, а если они есть, то они напоминают приход скорых месячных.
Могут возникать небольшие боли внизу живота, которые хороши знакомы женщинам, переживающим болезненные менструальные циклы. Вообще, беременность на 2 неделе – это достаточно условное понятие, ведь есть определенные методики подсчета срока беременности, поэтому разберемся с этим подробнее.
Какой это срок?
Вторая неделя беременности после оплодотворения яйцеклетки – это уже четвертая акушерская неделя. К слову, у многих женщин возникает путаница, потому что врачи ставят срок, который совсем не соответствует их личным подсчетам. Важно понимать, что фактический (эмбриональный) и акушерский срок – это две разные вещи.
Отсчет фактического срока беременности начинается от дня, когда произошло зачатие (или дня предполагаемой овуляции, которая чаще всего выпадает на середину менструального цикла). Акушерский срок отсчитывается от дня последних месячных.
Акушерский срок отсчитывается от дня последних месячных.
Что происходит в организме женщины на второй неделе беременности?
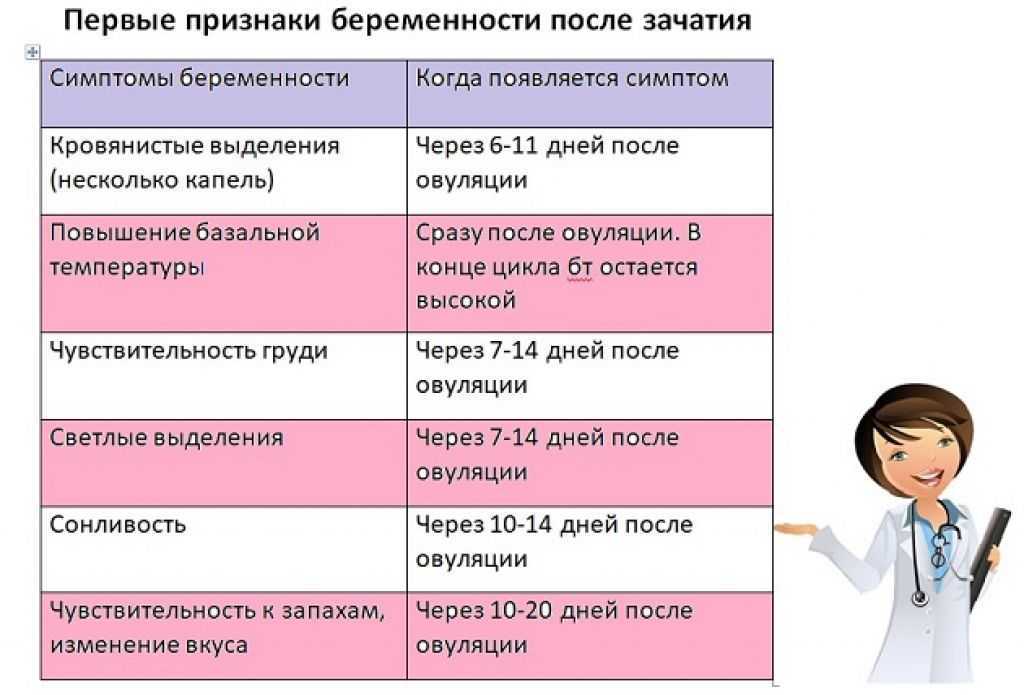
Если беременность действительно долгожданна, то женщина начинает внимательнее прислушиваться к своему организму, пытаясь найти признаки зачатия. Она проводит измерение базальной температуры, анализирует изменения в своем настроении, т.е. ищет хоть какой-нибудь намек на свое «интересное положение».
Но сразу стоит оговориться, что такой ранний срок может вообще никак себя не проявлять. Далеко не у каждой будущей мамы проявляются симптомы беременности, что является вполне естественным.
Говорить о каких-то определенных признаках некорректно с той стороны, что основной симптом беременности на 2 неделе – это отсутствие очередных месячных. Но у ряда женщин появляются весьма специфические признаки:
- дискомфорт и боли в животе;
- набухание молочных желез, повышение чувствительности сосков;
- тошнота, нарушение аппетита и другие проявления токсикоза.

Часто эти симптомы являются чистой психосоматикой, т.е. женщина настроена на то, что она беременна, поэтому и симптоматика присутствует. Верна ли она или нет – об этом она узнает достаточно скоро.
Какие признаки беременности на 2 неделе могут быть?
На второй неделе беременности, женщина находится под действием гормона прогестерона. Его выработка происходит сразу же после овуляции, при этом не важно, случился ли факт зачатия или нет. Если это произошло, то количество гормона постепенно увеличивается. Прогестерон создает необходимые условия для развития плода, поэтому его роль трудно переоценить.
На 2 неделе беременности иммунитет немного ослабляется, поэтому ощущение легкого недомогания является абсолютно нормальным. Температура тела может подниматься до 37,8 градусов в вечернее время. Это состояние сопровождается сопутствующей симптоматикой: «горят» щеки, озноб и т.д.
К концу 2 недели беременности возможно появление ряда характерных симптомов – многие женщины начинать иначе воспринимать те вкусы и запахи, которые раньше не вызывали у них никакого дискомфорта. Сейчас же они даже могут вызвать рвоту. Особенно это заметно по утрам.
Сейчас же они даже могут вызвать рвоту. Особенно это заметно по утрам.
Нарастающая концентрация прогестерона влияет на психоэмоциональное состояние, т.е. наблюдается переменчивость настроения. Женщина чувствует раздражительность, остро реагирует на какие-то моменты, становится более плаксивой. Все это похоже на признаки предменструального синдрома, что вполне объяснимо, ведь в обоих случаях эти проявления являются следствием действия прогестерона.
Еще один симптом, который также объясняется повышением концентрации этого гормона – это возросший аппетит. Так прогестерон «заботится» о накоплении питательных компонентов и жира, чтобы плод мог развиваться нормально.
Как определить беременность?
На первой неделе беременности нет никакого смысла делать какие-либо тесты – они попросту будут отрицательными. Но на более позднем сроке они уже могут указать на наличие плода.
Узнать, находится ли женщина в «интересном положении» или нет, можно с помощью следующих способов:
- Тест на беременность.
 Обычные тесты-полоски, которые продаются в аптеках, могут указать на наличие плода. Пользоваться ими просто – опускаем тест в утреннюю порцию мочи и если он показывает 2 полоски, то можно говорить о зачатии. Но тест должен быть очень чувствительным (не лишним будет консультация с фармацевтом).
Обычные тесты-полоски, которые продаются в аптеках, могут указать на наличие плода. Пользоваться ими просто – опускаем тест в утреннюю порцию мочи и если он показывает 2 полоски, то можно говорить о зачатии. Но тест должен быть очень чувствительным (не лишним будет консультация с фармацевтом). - Анализ ХГЧ. Повышение этого гормона также свидетельствует о беременности даже на таком раннем сроке. Это более информативный способ, чем аптечные тесты.
- УЗИ. Это исследование нельзя назвать показательным, ведь с помощью этого метода нельзя увидеть плод на таком раннем сроке даже на самом современном оборудовании. Раньше 5-6 акушерской недели эмбрион нельзя увидеть на УЗИ.
К ультразвуковому исследованию прибегают не только для подтверждения факта зачатия, но и в случае сильных болей, локализованных в нижней части живота, и выделений с кровью. Эти тревожные сигналы могут говорить о внематочной беременности.
2 неделя беременности и интимная жизнь – какие рекомендации?
Предположим, что женщина узнала о том, что она беременна. Перестраивается не только женский организм, но и эмоциональное восприятие окружающих вещей. В том числе – и секса. Некоторые женщины опасаются интимной близости с партнером, полагая, что это как-то может навредить плоду.
Перестраивается не только женский организм, но и эмоциональное восприятие окружающих вещей. В том числе – и секса. Некоторые женщины опасаются интимной близости с партнером, полагая, что это как-то может навредить плоду.
Если прошло всего две недели после оплодотворения яйцеклетки, то любой врач-гинеколог скажет, что секс на таких ранних сроках абсолютно безопасен. Здесь как с мелом, т.е. если вы хотите его есть – ешьте. С интимной близостью то же самое.
Другой вопрос заключается в том, что из-за гормональной перестройки женского организма, сексуальное влечение может несколько снижаться. Девушка может ощущать общую слабость, тянущие боли и общее снижение либидо. Это временное явление, которое достаточно быстро прекратится.
Основные рекомендации
Беременность – это важный этап в жизни женщины, поэтому важно, чтобы никакие негативные факторы не сказывались на состоянии плода и здоровье самой матери. Если ощущения не оказались ложными и беременность подтвердилась, то девушке следует внимательнее относится к своему организму.
Сразу же под запрет попадает алкоголь и курение. В принципе, если вы сами планировали беременность, то от этих привычек стоило отказаться изначально. В первые дни и последующие недели плод только начинает формироваться, поэтому никакие вещества не должны воздействовать на него.
По этой же причине под определенные ограничения попадают различные лекарственные препараты. В идеале лучше вообще от них отказаться на раннем сроке, но если это невозможно по состоянию здоровья, то нужна консультация врача, который вам назначал медикаменты. Беременность – это то, что нельзя игнорировать, поэтому специалист должен оценить все риски для ребенка (при необходимости от приема препаратов можно будет отказаться). В целом же общие рекомендации выглядят так:
- Изменение рациона питания. Нужно отказаться от так называемых «мусорных продуктов» (фастфуд, газировки), заменив их фруктами, нежирным мясом, овощами, а также кисломолочными продуктами.
- Прием витаминных комплектов.
 Лучше посоветоваться с врачом, который порекомендует нужный препарат.
Лучше посоветоваться с врачом, который порекомендует нужный препарат. - Избегайте даже пассивного курения.
- Старайтесь создать вокруг себя атмосферу, где нет места стрессам и негативным эмоциям.
- Никакого подъема тяжестей даже на раннем сроке.
В идеале не стоит отказывать себе в маленьких жизненных радостях. Беременность – это все-таки не болезнь и нет никакой необходимости себя строго в чем-то ограничивать (если речь не идет о вредных пристрастиях). Это же касается путешествий или секса. Но если раньше у женщины случались выкидыши, то лучше сохранять половой покой какое-то время.
Идти к гинекологу по истечении второй недели после зачатия пока еще рано, потому что еще маленькая и беременность буде невозможно установить. Лучше отложить это до 5-6 недели.
Неполные аборты — StatPearls — NCBI Bookshelf
Непрерывное обучение
Неполный аборт — это частичная потеря продуктов зачатия в течение первых 20 недель. Неполный аборт обычно проявляется умеренным или сильным вагинальным кровотечением, которое может быть связано с болью внизу живота и/или в области таза. Важно диагностировать это на ранней стадии, чтобы убедиться, что пациент изгоняет все продукты зачатия. В этом мероприятии рассматривается оценка и лечение неполного аборта и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Неполный аборт обычно проявляется умеренным или сильным вагинальным кровотечением, которое может быть связано с болью внизу живота и/или в области таза. Важно диагностировать это на ранней стадии, чтобы убедиться, что пациент изгоняет все продукты зачатия. В этом мероприятии рассматривается оценка и лечение неполного аборта и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Определите этиологию неполных абортов.
Опишите оценку неполных абортов.
Опишите варианты ведения неполных абортов.
Обобщить важность координации и коммуникации между межпрофессиональной командой для улучшения ухода за пациентками с неполным абортом.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Неполный аборт является подвидом самопроизвольного аборта, наряду с неизбежным и замершей беременностью. Другими видами самопроизвольного аборта являются угрожающий аборт и полный аборт. В этой статье речь пойдет о неполном аборте, который описывается как частичная потеря продуктов зачатия в течение первых 20 недель беременности. У пациенток будет вагинальное кровотечение с болями внизу живота и/или болью и спазмами. Угрожающий аборт – это вагинальное кровотечение с закрытым зевом шейки матки и жизнеспособной беременностью. Неизбежным абортом является вагинальное кровотечение с открытым зевом шейки матки и жизнеспособной беременностью. Полный аборт – это вагинальное кровотечение с открытым или закрытым зевом шейки матки с полной потерей продуктов зачатия.
Другими видами самопроизвольного аборта являются угрожающий аборт и полный аборт. В этой статье речь пойдет о неполном аборте, который описывается как частичная потеря продуктов зачатия в течение первых 20 недель беременности. У пациенток будет вагинальное кровотечение с болями внизу живота и/или болью и спазмами. Угрожающий аборт – это вагинальное кровотечение с закрытым зевом шейки матки и жизнеспособной беременностью. Неизбежным абортом является вагинальное кровотечение с открытым зевом шейки матки и жизнеспособной беременностью. Полный аборт – это вагинальное кровотечение с открытым или закрытым зевом шейки матки с полной потерей продуктов зачатия.
Общая частота самопроизвольных абортов составляет от 10% до 15%. Он делится на ранний, <12 недель, и поздний, >13 недель.[1] Причины аборта, как правило, неизвестны, но чаще всего связаны с хромосомными аномалиями плода, а остальные – с изменяемой этиологией и факторами риска. Лечение неполного аборта включает выжидательную тактику, медикаментозное и/или хирургическое лечение. [2] Осложнения редки, но могут быть серьезными, такими как сепсис из-за оставшегося продукта, геморрагический шок и разрыв матки. Прогноз для этих пациентов, как правило, благоприятный при правильном обследовании, тщательном акушерском наблюдении и обучении пациентов.
[2] Осложнения редки, но могут быть серьезными, такими как сепсис из-за оставшегося продукта, геморрагический шок и разрыв матки. Прогноз для этих пациентов, как правило, благоприятный при правильном обследовании, тщательном акушерском наблюдении и обучении пациентов.
Этиология
Как правило, неполные аборты не поддаются профилактике, 50 % случаев которых связаны с хромосомными аномалиями.[3] Другие случаи связаны с изменяемой этиологией и факторами риска, такими как возраст, материнские заболевания (диабет, гипертония, почечная недостаточность, проблемы с щитовидной железой, синдром поликистозных яичников, волчанка, тромбофилия), недостаточный или избыточный вес, аномалии матки, воздействие тератогенов (наркотики, алкоголь, кофеин, радиация) и инфекции (вирус иммунодефицита человека, инфекции, передающиеся половым путем, Listeria monocytogenes ). Следовательно, некоторые из изменяемых этиологий или факторов риска могут привести к врожденным аномалиям, которые могут вызвать неполный аборт.
Другие менее известные и зарегистрированные случаи связаны с предшествующими плановыми медицинскими или незаконными абортами, плохим дородовым уходом или его отсутствием, а также травмой нижней части живота или таза.[1][4][5] Более высокие случаи зарегистрированы в странах третьего мира, где аборты распространены, и у женщин, живущих в районах, где плановые аборты незаконны, а также у женщин с плохим доступом к здравоохранению.
Эпидемиология
Неполные аборты происходят у женщин на сроке менее 20 недель беременности. Они чаще встречаются у женщин старшего материнского возраста и у женщин с более низким социально-экономическим статусом или у тех, кто ведет себя рискованно. Факторы риска и популяция пациентов, наиболее часто поражаемые, аналогичны факторам риска самопроизвольного аборта. Женщины в странах третьего мира или те, кто живет в районах с плохим доступом к здравоохранению, также подвергаются повышенному риску неполного аборта после медикаментозного или хирургического аборта.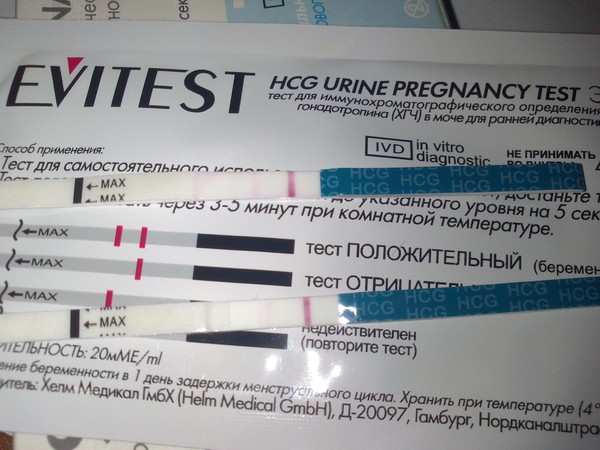 [6]
[6]
У женщин с диагнозом пузырный занос, как правило, в возрасте от 15 до 20 лет, вероятность неполного аборта составляет 13%.[8] Статистических данных во всем мире не существует из-за легализации абортов во многих странах и занижения данных о случаях в странах третьего мира.
Анамнез и физикальное исследование
Полный анамнез изменяемой этиологии и факторов риска имеет важное значение. Узнайте о дородовом уходе и дате последнего менструального цикла и рассчитайте дату родов. Это имеет решающее значение, потому что чем дальше развивается плод, тем больше осложнений будет развиваться, и вмешательство может быть скорее хирургическим, чем выжидательное или медикаментозное лечение. Следует выяснить объем кровотечения и оценку продолжающегося кровотечения, а также выявить наличие каких-либо тканей или сгустков. Насыщение более одной прокладки в час предполагает сильное кровотечение и требует неотложной помощи. Большое количество кровяных сгустков также свидетельствует о сильном кровотечении.
Спазмы ритмичны, похожи на схватки, но менее интенсивны. Часто измеряйте и контролируйте основные показатели жизнедеятельности для выявления ранних признаков шока от кровопотери. Лихорадка указывает на инфекцию и возможный септический аборт, требующий неотложного хирургического вмешательства. Неполный аборт обычно проявляется умеренным или сильным вагинальным кровотечением и часто сопровождается надлобковой болью внизу живота и/или таза, которая может иррадиировать в поясницу, ягодицы, гениталии и промежность.
Почти во всех случаях гинекологический осмотр выявляет открытый зев матки с хорошо видимыми продуктами зачатия. Возможно, уже произошло изгнание части эмбриональной ткани.[2] В редких случаях зев шейки матки будет закрыт, но все же могут быть видны некоторые фрагменты зачатия. Цервикальный шок может возникнуть, если слишком сильная стимуляция блуждающего нерва в шейке матки вызвана неполным прохождением продуктов зачатия; это может проявляться брадикардией и гипотензией, которые не реагируют на внутривенное введение жидкостей. ] Необходимо провести макроскопическое исследование абортированных продуктов и отправить их на гистопатологическое исследование.
] Необходимо провести макроскопическое исследование абортированных продуктов и отправить их на гистопатологическое исследование.
Оценка
Идеальным методом диагностики неполного аборта является определение уровня хорионического гонадотропина человека (ХГЧ) и трансвагинальное или трансабдоминальное ультразвуковое исследование[2]. УЗИ обычно выявляет наличие некоторых продуктов зачатия в матке. Уровни ХГЧ будут низкими, и не будет сердцебиения плода.[4] Бимануальное исследование обычно выявляет большую, но мягкую матку. Другие лаборатории включают полный анализ крови, тип и перекрестную совместимость, резус-фактор и профиль свертывания крови.
Лечение / Ведение
Неполные аборты чаще всего лечат выжидательно с частым акушерским наблюдением и последовательными количественными уровнями бета-ХГЧ. Большинство этих женщин изгоняют фрагменты зачатия самостоятельно, без необходимости дальнейшего медицинского или хирургического лечения.[2] Однако в некоторых случаях может потребоваться внутривенная гидратация и обезболивающие препараты. Если кровотечение сильное, может потребоваться переливание крови. Пациенты должны быть госпитализированы в связи с продолжающейся кровопотерей и находиться под наблюдением на предмет шока и возможной хирургической эвакуации.
Если кровотечение сильное, может потребоваться переливание крови. Пациенты должны быть госпитализированы в связи с продолжающейся кровопотерей и находиться под наблюдением на предмет шока и возможной хирургической эвакуации.
У пациенток с фрагментами зачатия в цервикальном зеве врач может удалить фрагменты с помощью щипцов, чтобы помочь инициировать процесс гемостаза, облегчить сокращения матки и уменьшить стимуляцию блуждающего нерва.[9] Это предотвратит шок шейки матки.
Важно помнить, что женщинам с отрицательным резус-фактором требуется RhoGAM. Некоторые акушеры проводят медикаментозное лечение неполных абортов с помощью окситоцина, чтобы остановить кровотечение, и мизопростола, чтобы помочь матке сократиться и завершить процесс аборта. Хирургическое лечение с расширением и выскабливанием является еще одним методом лечения, который может использоваться, но обычно предназначен для нестабильных пациентов.
Дифференциальный диагноз
Дифференциальный диагноз боли внизу живота и/или таза с вагинальным кровотечением у беременной женщины включает внематочную беременность, идиопатическое кровотечение при жизнеспособной беременности, субхориальное кровоизлияние, пузырный занос, травму влагалища, инфекцию влагалища или шейки матки, самопроизвольный аборт или аномалии шейки матки (чрезмерная рыхлость, злокачественность или полипы) [4]. Если у пациентки проявляются признаки шока, дифференциальная диагностика может включать септический аборт, геморрагический шок, цервикальный шок или разрыв матки [9].]
Если у пациентки проявляются признаки шока, дифференциальная диагностика может включать септический аборт, геморрагический шок, цервикальный шок или разрыв матки [9].]
Прогноз
Пациенты с неполным абортом обычно имеют хороший прогноз и могут лечиться выжидательно с вероятностью успеха от 82% до 96% без будущих последствий для фертильности.[4][10] Показано, что не существует существенных различий между медикаментозным и выжидательным ведением неполного аборта при сроке беременности менее 12 недель. Также было показано, что отказ от операции полезен, поскольку возникает меньше побочных эффектов.
Неполные аборты после 12 недель беременности имеют повышенный на 3,4% риск неблагоприятных исходов, включая материнскую смерть, обширное хирургическое вмешательство или бесплодие. Это, вероятно, вторично по отношению к увеличению размера плода, кровоснабжения и размера матки. После 14 недель беременности риск материнской смертности и серьезных осложнений еще больше возрастает. Еще одним фактором риска неблагоприятного прогноза является более позднее обращение за лечением, которое можно наблюдать в сельских и бедных общинах, где не хватает медицинских услуг.[6]
Еще одним фактором риска неблагоприятного прогноза является более позднее обращение за лечением, которое можно наблюдать в сельских и бедных общинах, где не хватает медицинских услуг.[6]
Осложнения
Осложнения включают сильное кровотечение или сепсис вследствие неполного септического аборта. Немедленное хирургическое лечение показано, когда пациент нестабилен. Также важно исключить внематочную беременность, проявляющуюся вагинальным кровотечением и болями внизу живота и/или в области таза.[4] Есть несколько других осложнений, которые могут возникнуть после лечения неполного аборта, включая смерть, разрыв матки, перфорацию матки, последующую гистерэктомию, полиорганную недостаточность, тазовую инфекцию, повреждение шейки матки, рвоту, диарею, бесплодие и/или психологические эффекты.
У пациентов могут быть различные формы шока, включая геморрагический, септический и цервикальный. Уровень инфицирования после неполного аборта низкий. В странах с низким уровнем дохода, где женщинам было проведено хирургическое лечение неполного аборта, уровень инфицирования составлял от 0,1% до 4,7%, тогда как в странах с высоким уровнем дохода он составлял всего от 0,1% до 0,5%. Инфекция является вторичной по отношению к оставшимся продуктам зачатия и может быть вызвана различными бактериями, наиболее распространенной из которых является генитальная флора (стрептококк группы В, ).B. fragilis и E. coli ) [11].
Инфекция является вторичной по отношению к оставшимся продуктам зачатия и может быть вызвана различными бактериями, наиболее распространенной из которых является генитальная флора (стрептококк группы В, ).B. fragilis и E. coli ) [11].
Консультации
Пациенту с нестабильными жизненно важными показателями и обильным кровотечением с аномальным гемоглобином потребуется неотложная акушерская оценка и возможное вмешательство. Пациентам со стабильным состоянием потребуется срочная акушерская консультация, чтобы помочь в лечении и обеспечить тщательное последующее наблюдение за пациентом. Во многих случаях пациенту необходимо повторное количественное определение уровня бета-ХГЧ и, при необходимости, дальнейшее медикаментозное или хирургическое лечение. Пациентам также необходимо будет обратиться к акушеру для контрацепции после аборта.
Сдерживание и просвещение пациентов
Кровотечения в первом триместре наблюдаются у 20-25% беременностей, у половины этих женщин происходит самопроизвольный аборт. Неполный аборт – это неполное изгнание продуктов плода. Пациенткам не следует откладывать обращение за медицинской помощью, если у них возникнет кровотечение во время беременности, так как это может привести к увеличению заболеваемости и смертности.[6] После осмотра женщины медицинским работником и постановки диагноза «неполный аборт» план лечения будет определен на основании обращения пациентки.
Неполный аборт – это неполное изгнание продуктов плода. Пациенткам не следует откладывать обращение за медицинской помощью, если у них возникнет кровотечение во время беременности, так как это может привести к увеличению заболеваемости и смертности.[6] После осмотра женщины медицинским работником и постановки диагноза «неполный аборт» план лечения будет определен на основании обращения пациентки.
Наиболее распространенным является выжидательная тактика, при которой кровотечение у женщин может продолжаться в течение 1–2 недель. Акушерское наблюдение очень важно для повторного УЗИ и серийных уровней бета-ХГЧ, чтобы убедиться, что все продукты зачатия были полностью удалены. Также важно информировать пациенток о том, что неосложненные аборты не влияют на будущую фертильность, а овуляция может произойти уже через восемь дней после изгнания тканей плода.[10]
Жемчуг и другие предметы
При отсутствии осложнений пациенты могут быть выписаны после наблюдения. Больных с гемодинамической нестабильностью, низким гемоглобином и продолжающимся вагинальным кровотечением необходимо госпитализировать. Повторное УЗИ и снижение количественного содержания бета-ХГЧ необходимы, чтобы убедиться, что продукты зачатия не сохранились.
Повторное УЗИ и снижение количественного содержания бета-ХГЧ необходимы, чтобы убедиться, что продукты зачатия не сохранились.
Улучшение результатов работы бригады здравоохранения
Для ведения пациенток с неполным абортом требуется полноценная межпрофессиональная бригада медицинских работников сразу же после поступления пациентки. Ей потребуются медсестры, лаборанты, рентгенологи, фармацевты и другие специалисты, такие как акушерство и психиатрия. Необходимо поставить капельницы и провести анализ крови, например, бета-ХГЧ, группу крови с резусом, общий анализ крови и полную метаболическую панель. Кроме того, ей, вероятно, потребуются внутривенные жидкости и лекарства от боли или тошноты.
УЗИ органов малого таза определяет жизнеспособность плода по сравнению с наличием или отсутствием тканей плода. Консультации с акушерами будут проводиться, пока пациент находится в отделении неотложной помощи, и это поможет в распределении пациента и последующем наблюдении. После завершения аборта следует обратиться к психиатру, чтобы справиться с чувством вины, депрессией, тревогой, горем и посттравматическим стрессовым расстройством, которые могут быть распространенными. [12] Эти пациенты, как правило, чувствуют себя лучше психологически, если они играют активную роль в своих планах лечения. Женщины, которые были активными участниками плана лечения неполного аборта (т. е. выжидательной, медикаментозной или хирургической помощи), имели лучшие результаты психического здоровья, чем их когорты, которые не были активны в плане лечения через 12 недель после родов.
[12] Эти пациенты, как правило, чувствуют себя лучше психологически, если они играют активную роль в своих планах лечения. Женщины, которые были активными участниками плана лечения неполного аборта (т. е. выжидательной, медикаментозной или хирургической помощи), имели лучшие результаты психического здоровья, чем их когорты, которые не были активны в плане лечения через 12 недель после родов.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Kim C, Barnard S, Neilson JP, Hickey M, Vazquez JC, Dou L. Лечение неполного выкидыша. Cochrane Database Syst Rev. 2017 Jan 31;1(1):CD007223. [Бесплатная статья PMC: PMC6464743] [PubMed: 28138973]
- 2.
Медикаментозное лечение аборта. Всемирная организация здоровья; Женева: 2018 г. [PubMed: 30702834]
- 3.
Леви Б.
 , Сигурйонссон С., Петтерсен Б., Майзенбахер М.К., Холл М.П., Демко З., Лати Р.Б., Тао Р., Аггарвал В., Рабинович М. Геномный дисбаланс в продуктах зачатия: однонуклеотидный полиморфизм хромосом микроматричный анализ. Акушерство Гинекол. 2014 г., август; 124 (2 часть 1): 202–209. [PubMed: 25004334]
, Сигурйонссон С., Петтерсен Б., Майзенбахер М.К., Холл М.П., Демко З., Лати Р.Б., Тао Р., Аггарвал В., Рабинович М. Геномный дисбаланс в продуктах зачатия: однонуклеотидный полиморфизм хромосом микроматричный анализ. Акушерство Гинекол. 2014 г., август; 124 (2 часть 1): 202–209. [PubMed: 25004334]- 4.
Грибель С.П., Халворсен Дж., Големон Т.Б., Дэй А.А. Лечение самопроизвольного аборта. Ам семейный врач. 2005 01 октября; 72 (7): 1243-50. [В паблике: 16225027]
- 5.
Павде А.А., Амбадкар А., Чаухан А.Р. Исследование неполного аборта после медикаментозного аборта (ММА). J Obstet Gynaecol Индия. 2016 авг;66(4):239-43. [Бесплатная статья PMC: PMC4912486] [PubMed: 27382216]
- 6.
Гебрецадик А. Факторы, связанные с исходом неполного аборта в больнице общего профиля Йиргалем, зона Сидама, Южная Эфиопия. Акушерство Gynecol Int. 2018;2018:3958681. [Бесплатная статья PMC: PMC6171250] [PubMed: 30327673]
- 7.

Othieno C, Babigumira JB, Richardson B. Женщины с осложнениями после неполного аборта чаще заражаются ВИЧ, чем женщины без осложнений? Женское здоровье BMC. 2015 26 октября; 15:95. [Бесплатная статья PMC: PMC4624175] [PubMed: 26503499]
- 8.
Kitange B, Matovelo D, Konje E, Massinde A, Rambau P. Пузырчатые родинки у пациенток с неполным абортом в городе Мванза, северо-западная Танзания. Afr Health Sci. 2015 Декабрь; 15 (4): 1081-6. [Бесплатная статья PMC: PMC4765400] [PubMed: 26958007]
- 9.
Берч Д.Д., Гулати Д., Мандалия С. Цервикальный шок: осложнение неполного аборта. BMJ Case Rep. 2017 14 июля 2017 г. [Статья PMC бесплатно: PMC5535053] [PubMed: 28710197]
- 10.
Гемцелль-Дэниелссон К., Копп Каллнер Х., Фаундес А. Противозачаточные средства после аборта и лечение после аборта . Int J Gynaecol Obstet. 2014 июль; 126 Приложение 1: S52-5. [PubMed: 24739476]
- 11.
Rouse CE, Eckert LO, Muñoz FM, Stringer JSA, Kochhar S, Bartlett L, Sanicas M, Dudley DJ, Harper DM, Bittaye M, Meller L, Jehan F, Maltezou HC, Šubelj M, Bardaji A, Kachikis A, Beigi R, Gravett MG.
 , Глобальное согласование безопасности иммунизации при беременности (GAIA), послеродовой эндометрит, инфекция после неполного или полного аборта. Рабочая группа. Послеродовой эндометрит и инфекция после неполного или полного аборта: определение случая и рекомендации по сбору данных, анализу и представлению данных о безопасности материнской иммунизации. вакцина. 201910 декабря; 37 (52): 7585-7595. [Бесплатная статья PMC: PMC6891249] [PubMed: 31783980]
, Глобальное согласование безопасности иммунизации при беременности (GAIA), послеродовой эндометрит, инфекция после неполного или полного аборта. Рабочая группа. Послеродовой эндометрит и инфекция после неполного или полного аборта: определение случая и рекомендации по сбору данных, анализу и представлению данных о безопасности материнской иммунизации. вакцина. 201910 декабря; 37 (52): 7585-7595. [Бесплатная статья PMC: PMC6891249] [PubMed: 31783980]- 12.
Kong GW, Lok IH, Yiu AK, Hui AS, Lai BP, Chung TK. Клинические и психологические последствия после хирургического, медикаментозного или выжидательного лечения выкидыша в первом триместре — рандомизированное контролируемое исследование. Aust N Z J Obstet Gynaecol. 2013 Апрель; 53 (2): 170-7. [PubMed: 23488984]
- 13.
Wieringa-De Waard M, Hartman EE, Ankum WM, Reitsma JB, Bindels PJ, Bonsel GJ. Выжидательная тактика по сравнению с хирургической эвакуацией при выкидыше в первом триместре: качество жизни, связанное со здоровьем, у рандомизированных и нерандомизированных пациентов.
 Хум Репрод. 2002 июнь; 17 (6): 1638-42. [В паблике: 12042291]
Хум Репрод. 2002 июнь; 17 (6): 1638-42. [В паблике: 12042291]
как лечить растяжение паховой мышцы во время беременности
AlleBilderVideosBücherMapsNewsShopping
suchoptionen
Что такое лечение растяжения паха?
Приложите лед к внутренней стороне бедра, чтобы уменьшить боль и отек. Эксперты рекомендуют делать это в течение 20–30 минут каждые 3–4 часа в течение 2–3 дней или до тех пор, пока боль не исчезнет.
Сдавите бедро эластичным бинтом или бинтом.
Примите противовоспалительные обезболивающие.
Растяжение/растяжение паха: причины, симптомы и лечение — WebMD
www.webmd.com › Фитнес и упражнения › Справочник
Hervorgehobene Snippets
Ähnliche Fragen
in Как вы лечите растяжение во время беременности?
Можно ли потянуть паховую мышцу во время беременности?
Как быстрее всего вылечить растянутый пах?
Полезна ли ходьба при растяжении паха?
Боль в паху при беременности: причины, симптомы и лечение
www. medicalnewstoday.com › статьи › боль в паху-… а также связанные с ними симптомы и методы лечения.
medicalnewstoday.com › статьи › боль в паху-… а также связанные с ними симптомы и методы лечения.
Беременность: боль в паху и внутренней части бедра – что делать?
www.universityobgynassoc.com › 25.01.2019 › pre…
25.01.2019 · Кегеля и наклоны таза помогут укрепить мышцы таза. Эти упражнения могут помочь лучше стабилизировать таз и уменьшить боль, которую вы…
Как бороться с растяжением мышц во время беременности — Aaptiv
aaptiv.com › журнал › растяжение мышц во время беременности
«Убедитесь, что вы делаете легкую разминку и не бросайтесь на тренировку в холодную погоду», — говорит Батлер. «При легких растяжениях можно использовать подход «РИС»: покой, лед, компресс, …
Боль в паху во время беременности — Naître et grandir
naitreetgrandir.com › … › Второй триместр /
Как предотвратить и уменьшить боль в паху; Притормозите и избегайте резких движений, например, быстро вставайте с постели. ; Наклоняйтесь вперед, когда чихаете или кашляете. ; Присесть…
; Наклоняйтесь вперед, когда чихаете или кашляете. ; Присесть…
5 способов ОБЛЕГЧЕНИЯ БОЛИ В ТАЗОВОМ ПОЯСЕ во время беременности
www.pregactive.com › блог › тазо-поясная боль-ослабление…
10.09.2020 · Если вы страдаете от болей в паху во время беременности, вы не одиноки! Иногда эта боль становится более интенсивной по мере прогрессирования беременности.
Тазовая боль (боль в паху), давление и дискомфорт во время беременности
www.whattoexpect.com › Беременность › Ваше здоровье
22.11.2022 · Что делать при болях в паху во время беременности? · Сделайте несколько упражнений для таза (например, наклоны таза) или расслабьтесь, приподняв бедра. · Согреться …
Тазовая боль при беременности — NHS
www.nhs.uk › … › Общие симптомы при беременности
Иногда ее называют болью в области таза, связанной с беременностью (БТП), или дисфункцией лобкового симфиза (ДСП). PGP представляет собой набор неприятных симптомов .

 Обычные тесты-полоски, которые продаются в аптеках, могут указать на наличие плода. Пользоваться ими просто – опускаем тест в утреннюю порцию мочи и если он показывает 2 полоски, то можно говорить о зачатии. Но тест должен быть очень чувствительным (не лишним будет консультация с фармацевтом).
Обычные тесты-полоски, которые продаются в аптеках, могут указать на наличие плода. Пользоваться ими просто – опускаем тест в утреннюю порцию мочи и если он показывает 2 полоски, то можно говорить о зачатии. Но тест должен быть очень чувствительным (не лишним будет консультация с фармацевтом). Лучше посоветоваться с врачом, который порекомендует нужный препарат.
Лучше посоветоваться с врачом, который порекомендует нужный препарат.