При беременности болит правый нижний бок живота: Боль в правом боку :: Клиницист
Содержание
При каких заболеваниях может возникать боль в правом боку?
Заболевания печени и желчного пузыря
Желчная колика по праву носит титул одного из самых сильных видов болей, связанных с заболеваниями внутренних органов. Она возникает при желчнокаменной болезни, когда камень вызывает закупорку и спазм желчных протоков.
При хроническом холецистите беспокоит боль под правым ребром, под ложечкой, может отдавать под правую лопатку. По характеру она тупая, некоторых больных беспокоит постоянно, а у других возникает в виде редких приступов. Обычно ухудшение состояния провоцируют погрешности в диете.
Также боль под правым ребром может быть проявлением гепатита, цирроза, рака печени.
Острый аппендицит
При остром воспалении червеобразного отростка — аппендикса — боль сначала возникает во всем животе или вокруг пупка, а затем смещается в правую подвздошную область. Другие возможные проявления: тошнота и рвота, запор, понос, повышение температуры тела.
При подозрении на острый аппендицит нужно немедленно вызвать «скорую помощь». Самолечением заниматься нельзя. Слабительные и клизмы могут привести к разрыву червеобразного отростка, а обезболивающие препараты смазывают клиническую картину и не дают врачу правильно оценить состояние, симптомы пациента.
Самолечением заниматься нельзя. Слабительные и клизмы могут привести к разрыву червеобразного отростка, а обезболивающие препараты смазывают клиническую картину и не дают врачу правильно оценить состояние, симптомы пациента.
Иногда под симптомами острого аппендицита скрывается кишечная колика — не опасное состояние. Особенно часто это бывает у детей. В таком случае больного всё равно лучше отправить в хирургический стационар — врач некоторое время понаблюдает за ним, и, если всё будет в порядке, отпустит домой.
Заболевания органов мочевыделительной системы
По силе и мучительности почечная колика может посоперничать с желчной. Вызвана она теми же причинами — камень перекрывает просвет мочеточника и вызывает спазм его стенки. Зачастую приступ провоцирует обильная еда и алкоголь — нередко пациентов доставляют в приемное отделение клиники прямо с застолья.
Тупая, ноющая боль в пояснице с правой стороны может быть вызвана пиелонефритом — воспалительным заболеванием почек. Другие возможные проявления: повышение температуры тела, частые мочеиспускания, примеси гноя и крови в моче, слабость.
Другие возможные проявления: повышение температуры тела, частые мочеиспускания, примеси гноя и крови в моче, слабость.
Проблемы с позвоночником
Если говорить о болях в пояснице справа, в первую очередь на ум приходит, конечно же, «самый народный диагноз» — остеохондроз поясничного отдела позвоночника. Боль обычно ноющая, возникает с одной, реже с двух сторон, усиливается во время физических нагрузок, длительного пребывания в однообразной позе.
Другая распространенная причина — грыжа межпозвоночного диска, которая чаще всего возникает именно в поясничном отделе позвоночника, ввиду достаточно большой подвижности и высоких нагрузок, которые приходится испытывать пояснице. Боль возникает, как правило, с одной стороны, распространяется на ягодицу, по задней поверхности ноги вниз.
Мы вам перезвоним
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Гинекологические заболевания у женщин
У женщин причиной болей в низу живота справа нередко становятся воспалительные процессы в придатках матки (аднексит), кисты яичников.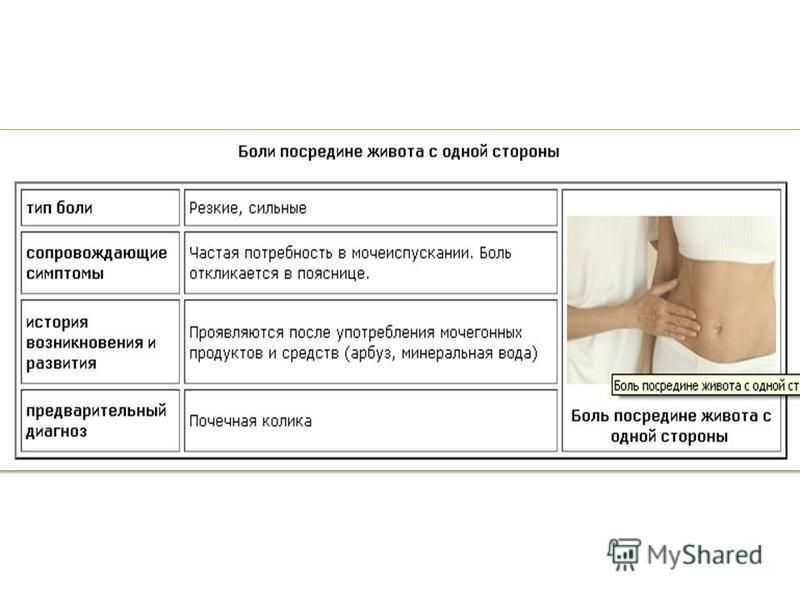 Интенсивность болей бывает разной, они могут распространяться в пах, ногу.
Интенсивность болей бывает разной, они могут распространяться в пах, ногу.
Возможны и более серьезные состояния, требующие немедленной медицинской помощи. Например, трубная беременность, при которой оплодотворенная яйцеклетка закрепляется не в матке, а в маточной трубе. Беспокоит ноющая, режущая или схваткообразная боль на стороне, где закрепился зародыш, длительные скудные маточные кровотечения. Трубная беременность грозит разрывом маточной трубы — состоянием, опасным для жизни.
Боль в правой половине грудной клетки
Боли в груди справа могут быть связаны с грудным остеохондрозом, межреберной невралгией, пневмонией (воспаление легкого), плевритом (воспаление плевры — тонкой пленки из соединительной ткани, которая покрывает легкие), заболеваниями сердца, органов брюшной полости (желчного пузыря, печени, поджелудочной железы). Иногда причиной становятся онкологические заболевания.
Почему болит в правом боку? Для того чтобы правильно ответить на этот вопрос и получить эффективное лечение, нужно посетить врача и пройти обследование. Причины могут быть серьезными, приводить к тяжелым осложнениям, а иногда даже представлять угрозу для жизни. Если боль сильная, беспокоит достаточно долго, сопровождается другими симптомами, если состояние ухудшается — нужно немедленно обратиться к врачу. Запишитесь на прием к специалисту в международной клинике Медика24 : +7 (495) 120-19-58.
Причины могут быть серьезными, приводить к тяжелым осложнениям, а иногда даже представлять угрозу для жизни. Если боль сильная, беспокоит достаточно долго, сопровождается другими симптомами, если состояние ухудшается — нужно немедленно обратиться к врачу. Запишитесь на прием к специалисту в международной клинике Медика24 : +7 (495) 120-19-58.
Боль в правом боку — Лечение
Боль в правом боку часто говорит о наличии патологии. Это может быть какое-либо острое или же даже хроническое заболевание. Для организма бездействие в этом случае пагубно. Могут быть поражены легкие, ребра, почки, печень и другие органы. Проблемы могут заключаться в поражении кишечника. Кроме того, справа может болеть из-за холецистита. Гадать можно сколько угодно. Лучше обратиться к врачу и точно знать, что и как лечить.
Беспокоит боль в правом боку? Вы можете выбрать ближайшую к вам клинику «Диамед» и записаться на прием, позвонив по номеру телефона. Или же заполнить форму записи онлайн на сайте, наши администраторы свяжутся с вами для согласования даты и времени приема. Телефоны филиалов:
Телефоны филиалов:
- на Щелковской 8 (495) 221-21-14 ВАО
- в Текстильщиках 8 (499) 322-23-97 ЮВАО
- в Марьиной Роще 8 (495) 221-21-16 СВАО
- В Митино 8 (495) 212-90-47 СЗАО
Мы ждем вас, если вас беспокоит боль в правом боку. Наши клиники располагаются в шаговой доступности от станций метро. Мы работаем без выходных. К оплате принимаем наличные и банковские карты.
Почему болит правый бок
Очень важно точно описать, какой интенсивности болезненные ощущения, и рассказать об их локализации. Это объясняется тем, что правый бок – довольно широкое понятие. Это и пах, и грудь. Так и проблемы могут быть связаны как, например, с мочеполовой, так и с респираторной системой. Боль может говорить даже об инфаркте миокарда, воспалении легких, грыже, аппендиците, гепатите и других очень серьезных болезнях. Только обследование выявит причину боли и определит заболевание.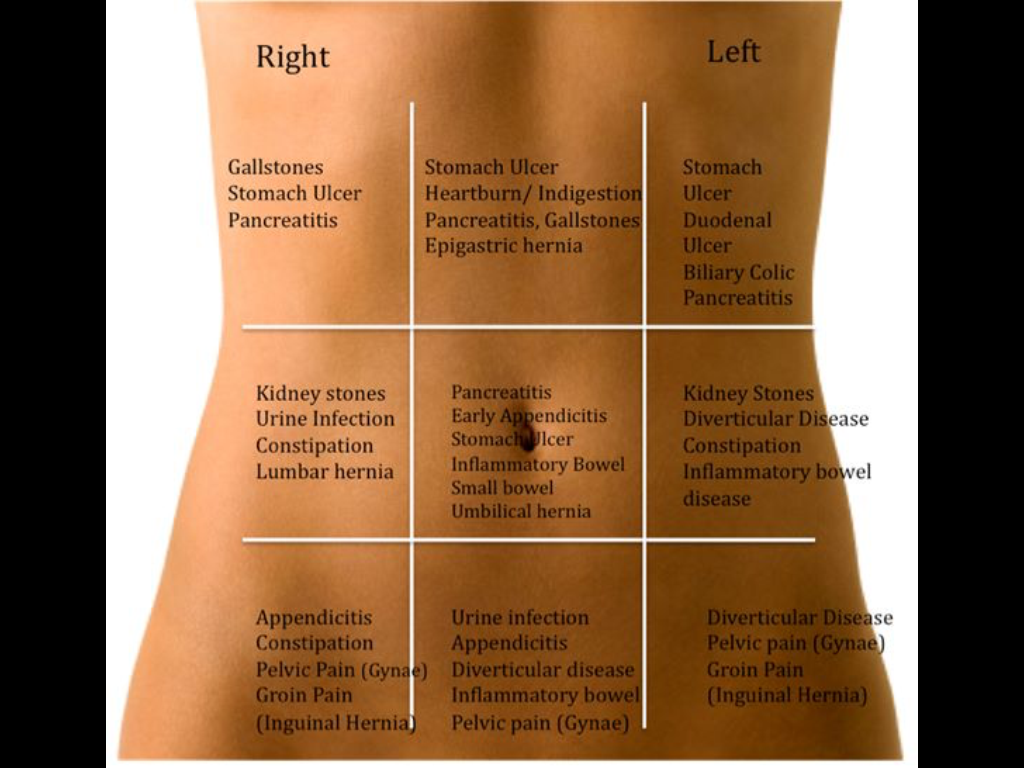
Симптомы при заболеваниях
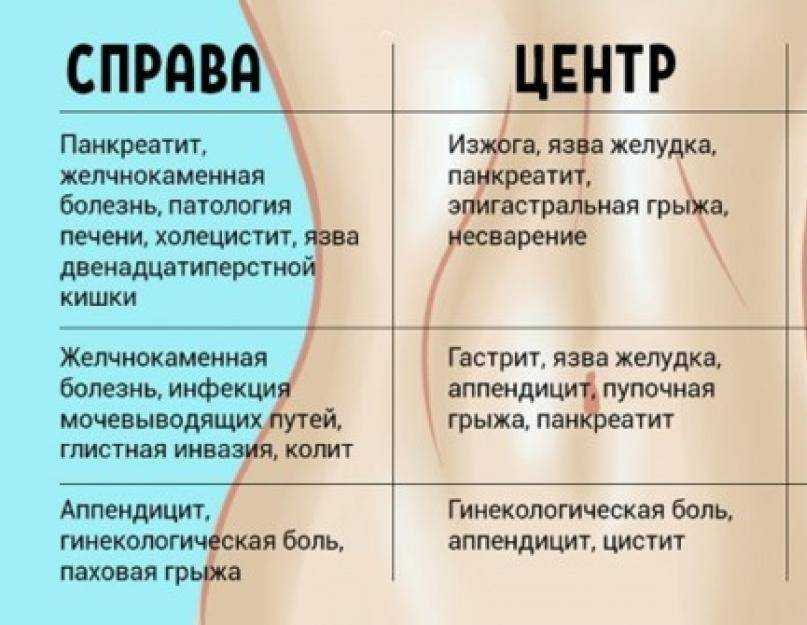
Частая причина боли, локализованной в правом боку — гепатит. Причем, как вирусный, так и вызванный токсическим воздействием или потреблением алкоголя в избыточном количестве. У гепатита есть и другие признаки, но боль типична во всех случаях.
Холецистит также нередко приводит к приступообразной боли в правом боку. Желчная колика бывает вызвана наличием камней, которые делают затруднительным отток желчи. В этой ситуации недомогание возникает в результате нарушения диеты, нагрузок, стрессов, а иногда и из-за перемены погоды. Подобные приступы сопровождаются рвотой, лихорадкой и недомоганием в целом.
Панкреатит – еще одна причина боли как правом боку, так и в левом, а в некоторых случаях – в середине живота. Спутниками болезни становятся также рвота, изменение цвета мочи и другие симптомы.
Воспаление кишечника – очень частая причина боли справа. При аппендиците болезненность начинает беспокоить в правом подреберье, в зоне пупка и подвздошной кости. Сопутствуют болезни отсутствие аппетита, рвота, упадок сил. Острые кишечные болезни сопровождаются приступами боли, рвотой и диареей. При проблемах с толстой кишкой возникают проблемы со стулом, вздутие, урчание и т.д. В кале могут присутствовать кровь и слизь.
Сопутствуют болезни отсутствие аппетита, рвота, упадок сил. Острые кишечные болезни сопровождаются приступами боли, рвотой и диареей. При проблемах с толстой кишкой возникают проблемы со стулом, вздутие, урчание и т.д. В кале могут присутствовать кровь и слизь.
При паховой грыже болит в области паха. Грыжу можно увидеть в вертикальном положении. Когда пациент лежит, она практически незаметна.
Болезни почек и мочевой системы — еще один фактор, вызывающий боль в правом боку. Для пиелонефрита, например, характерны ярко выраженные боли в правой части спины и в области ребер.
Куда обратиться, если болит правый бок
Самостоятельное лечение не показано ни в одном из вышеперечисленных случаев. Если вы ощущаете боль в правом боку, обязательно запишитесь к терапевту или гастроэнтерологу. В клиниках «Диамед» вас примут опытные врачи высшей квалификационной категории, проведут профессиональную экспресс-диагностику, назначат эффективное лечение.
Мы более 20 лет занимаемся подобными проблемами и имеем положительный опыт в их излечении.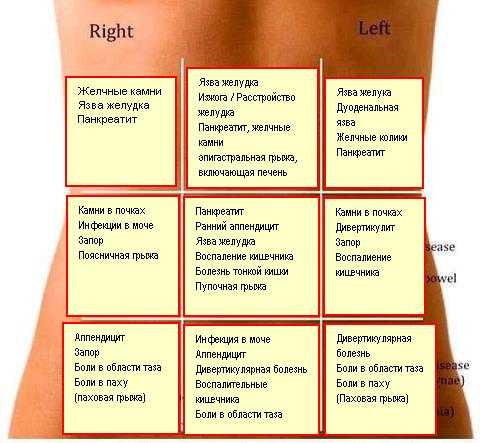 Болезнь начнет отступать, вы вернетесь к привычному ритму жизни. Запишитесь на прием сейчас и уже завтра вы почувствуете себя намного лучше!
Болезнь начнет отступать, вы вернетесь к привычному ритму жизни. Запишитесь на прием сейчас и уже завтра вы почувствуете себя намного лучше!
Памятка пациентам
К консультации с терапевтом необходимо подготовиться:
- вспомнить и записать при необходимости хронические заболевания ваших близких родственников;
- выписать симптомы вашего заболевания, болезненные ощущения, длительность симптомов;
- сформулировать и записать вопросы, которые вы хотели бы задать врачу.
Будьте готовы к тому, что врач может отправить на дополнительные исследования: ЭКГ или УЗИ внутренних органов, консультацию эндокринолога, анализ мочи и крови
Острая боль в животе во время беременности, также известная как боль в круглой связке
Острая боль в животе во время беременности, также известная как боль в круглой связке — пульс
Домашняя
Беременность
Острая боль в животе во время беременности, также известная как боль в круглой связке
Беременность
Диего Вышински
7 лет назад
Комментариев нет
Предыдущая статья Следующая статья
Боль в круглой связке — это острая боль, часто ощущаемая в нижней части живота или в области бедра с одной или обеих сторон.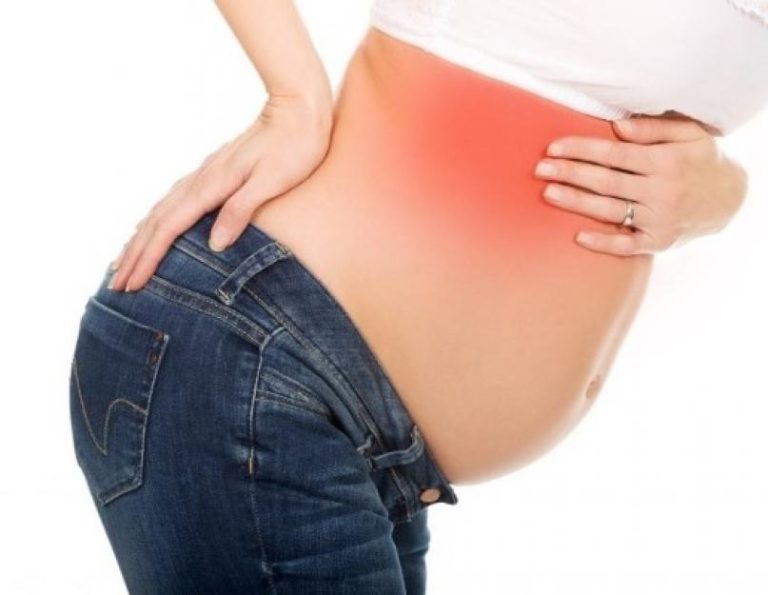 Это одна из наиболее распространенных жалоб во время беременности и считается нормальной частью беременности. Обычно это ощущается во втором триместре (начиная примерно с 14-й недели беременности) и может усиливаться, когда вы быстро двигаетесь, переходите из положения сидя в положение стоя, кашляете или смеетесь.
Это одна из наиболее распространенных жалоб во время беременности и считается нормальной частью беременности. Обычно это ощущается во втором триместре (начиная примерно с 14-й недели беременности) и может усиливаться, когда вы быстро двигаетесь, переходите из положения сидя в положение стоя, кашляете или смеетесь.
Причины боли в круглых связках:
Несколько толстых связок окружают и поддерживают матку по мере того, как во время беременности она увеличивается от размера груши до размера пляжного мяча (и веса шара для боулинга). Связки, которые окружают и поддерживают вашу матку и соединяют ее с пахом (вместе называемые круглыми связками), должны растягиваться и утолщаться, чтобы приспособиться к этому изменению. Круглые связки могут натягивать нервные волокна и другие структуры таза. Это вызывает острую боль, которая непродолжительна и ощущается как мышечный спазм.
Симптомы боли в круглой связке:
Боль в круглой связке чаще всего возникает во втором триместре.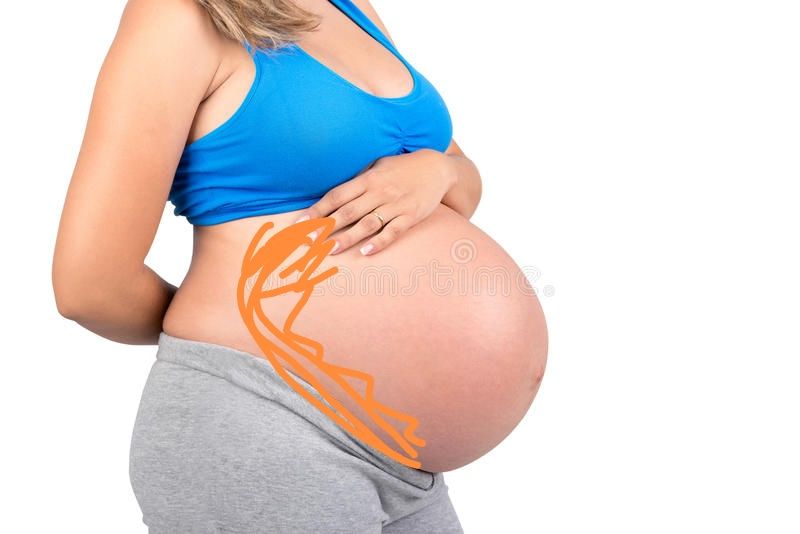 Симптомы включают резкий, внезапный спазм в области живота или бедра. Обычно поражает правую сторону, но может возникать с обеих сторон и может иррадиировать в пах. Боль длится всего несколько секунд.
Симптомы включают резкий, внезапный спазм в области живота или бедра. Обычно поражает правую сторону, но может возникать с обеих сторон и может иррадиировать в пах. Боль длится всего несколько секунд.
Как уменьшить дискомфорт:
- Отдых — один из лучших способов помочь при такой боли. Медленное изменение положения позволяет связкам растягиваться более постепенно и может облегчить любую боль.
- Обезболивание. При необходимости примите безрецептурный ацетаминофен или парацетамол от боли. Спросите своего врача, нормально ли это.
- Делайте много упражнений, чтобы поддерживать силу мышц живота (кора). Полезны упражнения на растяжку или пренатальная йога. Спросите своего врача, какие упражнения безопасны для вас и вашего ребенка. Однако, если вы обнаружите, что более склонны к боли в круглых связках, когда вы особенно активны, сократите нагрузку, чтобы посмотреть, поможет ли это.
- Полезное упражнение состоит в том, чтобы поставить руки и колени на пол, опустить голову и вытолкнуть заднюю часть тела в воздух.

- Напрягите бедра. Сгибайте и разгибайте бедра перед тем, как кашлять, чихать или смеяться, чтобы не натягивать связки.
- Применение тепла. Может помочь грелка или теплая ванна. Спросите своего врача, нормально ли это. Сильная жара может быть опасна для ребенка.
- Носите пояс для беременных во время ходьбы.
Когда звонить врачу:
Всегда сообщайте своему врачу о любой боли, которую вы испытываете во время беременности. Боль в круглой связке возникает быстро и не длится долго.
Немедленно позвоните своему лечащему врачу, если у вас:
- Сильная боль или спазмы, или более четырех схваток в час (даже если они не причиняют боли), или схватки, которые не прекращаются
- Боль в пояснице, особенно если у вас ранее не было болей в спине, или увеличение давления в области таза (ощущение, что ваш ребенок давит вниз)
- Вагинальное кровотечение, мажущие выделения или изменение типа или количества выделений из влагалища
- Лихорадка, озноб, обморок или тошнота и рвота
- Боль или жжение при мочеиспускании
Боль в животе во время беременности может быть вызвана разными причинами. Для вашего врача важно исключить более серьезные состояния, в том числе осложнения беременности, такие как преждевременные роды, тяжелая преэклампсия или отслойка плаценты, или проблемы со здоровьем, совершенно не связанные с беременностью, такие как аппендицит или паховая грыжа.
Для вашего врача важно исключить более серьезные состояния, в том числе осложнения беременности, такие как преждевременные роды, тяжелая преэклампсия или отслойка плаценты, или проблемы со здоровьем, совершенно не связанные с беременностью, такие как аппендицит или паховая грыжа.
Диего Вышински
Доктор Диего Вышински является основателем и генеральным директором Pregistry. Он является экспертом по влиянию лекарств и вакцин на беременность и кормление грудью, а также опытным писателем, опубликовавшим 3 книги в Oxford University Press и более 70 статей в медицинских журналах. В 2017 году он был выбран научным сотрудником TEDMED. Диего учился в Медицинской школе Университета Буэнос-Айреса и Школе общественного здравоохранения Джона Хопкинса.
Предыдущая статья Следующая статья
Внематочная беременность – мочеполовая система
Дом
/
О САЭМ
/
Академии, группы по интересам и филиалы
/
CDEM
/
Для студентов
/
Учебная программа CDEM
/
Учебная программа М4
/
Внематочная беременность — мочеполовая система
Авторы: Шахед Штайнер, доктор медицинских наук, и Катрин Такенака, доктор медицинских наук; Медицинская школа Макговерна при Техасском университете, Центр медицинских наук в Хьюстоне доставлен в отделение неотложной помощи с внезапно возникшей болью в правом нижнем квадранте живота, которая усиливалась в течение последнего дня. Последняя менструация у нее была 7 недель назад, хотя она сообщает о недавних кровянистых выделениях из влагалища. Она ведет активную половую жизнь с несколькими партнерами, непостоянно использует таблетки, содержащие только прогестин, для контрацепции, и в прошлом лечилась от воспалительного заболевания органов малого таза (ВЗОМТ).
Последняя менструация у нее была 7 недель назад, хотя она сообщает о недавних кровянистых выделениях из влагалища. Она ведет активную половую жизнь с несколькими партнерами, непостоянно использует таблетки, содержащие только прогестин, для контрацепции, и в прошлом лечилась от воспалительного заболевания органов малого таза (ВЗОМТ).
Жизненно важные показатели: T 99F, АД 116/75, ЧСС 86, RR 18. У нее умеренный дистресс из-за болей. При осмотре брюшной полости у нее болезненность в правом нижнем квадранте при пальпации, а также отскок. При гинекологическом исследовании выявляют скудное количество крови в своде влагалища, слегка увеличенную матку, болезненность при движении шейки матки и правых придатках.
Цели
- Описать факторы риска, связанные с внематочной беременностью
- Обсудить роль тестирования в диагностике внематочной беременности
- Объяснить варианты лечения внематочной беременности
- Рассмотреть алгоритмы диагностики и лечения, чтобы принять соответствующие меры для пациентов с подозрением или подтвержденной внематочной беременностью
Введение
диагноз» и ведущая причина материнской смертности в первом триместре. Возникает в результате имплантации оплодотворенной яйцеклетки вне эндометрия матки. Хотя эктопии чаще всего встречаются в фаллопиевых трубах, они также могут возникать в яичниках, шейке матки, интерстиции миометрия и брюшной полости. Это потенциально опасное для жизни состояние возникает примерно в 2% всех беременностей.
Возникает в результате имплантации оплодотворенной яйцеклетки вне эндометрия матки. Хотя эктопии чаще всего встречаются в фаллопиевых трубах, они также могут возникать в яичниках, шейке матки, интерстиции миометрия и брюшной полости. Это потенциально опасное для жизни состояние возникает примерно в 2% всех беременностей.
Несмотря на улучшенные диагностические возможности, боль в животе у женщин фертильного возраста требует широкого дифференциального диагноза. Другие состояния с аналогичными проявлениями включают инфекцию мочевыводящих путей, аппендицит, самопроизвольный аборт, раннюю беременность, ВЗОМТ, кисту и/или перекрут яичника и тубоовариальный абсцесс.
Женщины с анатомическими аномалиями, врожденными или приобретенными, которые могут нарушать способность оплодотворенной яйцеклетки имплантироваться в матку, подвержены риску ВП, в том числе женщины, перенесшие хирургическое вмешательство на маточных трубах (даже перевязку маточных труб), предшествующую внематочную беременность, использование внутриматочных противозачаточных средств и предшествующее ПИД. Дополнительные факторы риска включают бесплодие или лечение бесплодия, преклонный возраст матери, курение, множественные половые партнеры и предшествующие операции на органах брюшной полости или таза. Хотя факторы риска важно учитывать, их отсутствие не исключает ВП. Около половины пациентов с ВП не имеют известных факторов риска.
Дополнительные факторы риска включают бесплодие или лечение бесплодия, преклонный возраст матери, курение, множественные половые партнеры и предшествующие операции на органах брюшной полости или таза. Хотя факторы риска важно учитывать, их отсутствие не исключает ВП. Около половины пациентов с ВП не имеют известных факторов риска.
Когда у пациентки детородного возраста возникает какое-либо сочетание боли в животе и вагинального кровотечения, необходимо рассмотреть возможность ЭП, поскольку ранняя диагностика и лечение необходимы для снижения материнской смертности и сохранения фертильности в будущем.
Начальные действия и первичный осмотр
Первоначальная оценка пациента с подозрением на ВП должна быть сосредоточена на быстрой оценке основных показателей жизнедеятельности и ABC. Пациента следует поместить на мониторы и обеспечить внутривенный (в/в) доступ. В зависимости от гемодинамического статуса пациента может потребоваться внутривенное введение жидкостей или препаратов крови.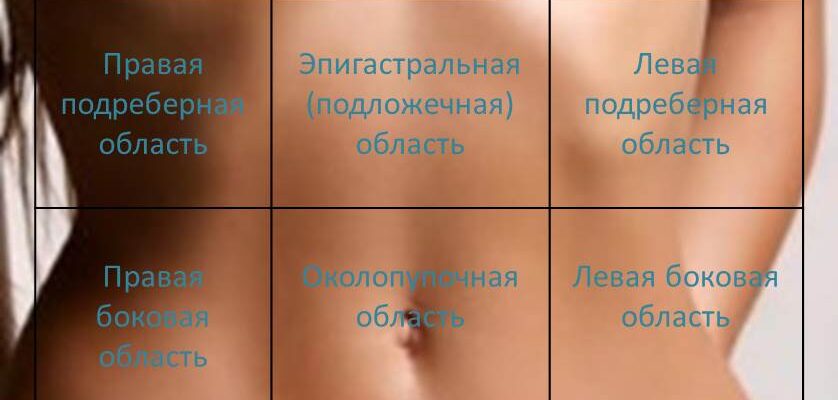 У пациентов с признаками геморрагического шока может потребоваться переливание O-отрицательной крови и инициирование протоколов массивных переливаний. Наркотическая анальгезия должна вводиться по мере необходимости для контроля боли.
У пациентов с признаками геморрагического шока может потребоваться переливание O-отрицательной крови и инициирование протоколов массивных переливаний. Наркотическая анальгезия должна вводиться по мере необходимости для контроля боли.
Первоначальный анализ крови у этих пациентов должен включать общий анализ крови, определение типа и скрининг, а также определение β-ХГЧ. Хотя качественный анализ мочи на β-ХГЧ часто бывает быстрее, существует риск ложноотрицательных результатов. Таким образом, у пациента с тревожными признаками и симптомами следует также назначить количественный анализ β-ХГЧ в сыворотке крови. Некоторым пациентам также могут быть показаны базовая метаболическая панель и исследования коагуляции.
Как и при травмах, сфокусированная абдоминальная сонография при травме (FAST) у постели больного может помочь быстро выявить свободную жидкость/гемоперитонеум у пациентов с подозрением на разрыв ВП. Сочетание положительного результата FAST на свободную жидкость и положительного теста на беременность следует рассматривать как прервавшуюся внематочную беременность, пока не будет доказано обратное.
Форма выпуска
Симптомы ВП развиваются по мере того, как растущий плод деформирует окружающие ткани или разрыв ВП приводит к раздражению брюшины. Обычно это происходит через 6-8 недель после последней менструации пациентки. Поскольку признаки и симптомы различаются, диагностика может быть сложной. Классическая триада вагинального кровотечения, болей в животе и аменореи не является ни чувствительной, ни специфичной для ЭП. У некоторых женщин с ВП симптомы могут отсутствовать или быть минимальными. Хотя боль в животе сообщается в 97-98%, качество и тяжесть боли сильно варьируют. Вагинальное кровотечение встречается в 56-79% случаев, но может быть минимальным даже у критически больных пациентов. Диагноз ВП также следует рассматривать у женщин с обмороками или необъяснимой гипотензией.
Если у них не было значительной кровопотери, большинство пациентов с ВП имеют нормальные показатели жизнедеятельности. Тем не менее, всех пациентов с подозрением на ВП следует считать потенциально нестабильными, и следует предусмотреть возможность развития гемодинамической нестабильности. Болезненность при гинекологическом осмотре — наиболее частая находка при физикальном обследовании; однако у немногих пациентов будет пальпируемое тазовое образование. Важно помнить, что болезненность при движении шейки матки может быть признаком раздражения брюшины. Кроме того, ЭП нельзя исключить только на основании анамнеза и физического осмотра.
Болезненность при гинекологическом осмотре — наиболее частая находка при физикальном обследовании; однако у немногих пациентов будет пальпируемое тазовое образование. Важно помнить, что болезненность при движении шейки матки может быть признаком раздражения брюшины. Кроме того, ЭП нельзя исключить только на основании анамнеза и физического осмотра.
Диагностическое тестирование
Всем женщинам детородного возраста с болями в животе или тазовой области и/или вагинальными кровотечениями по прибытии в отделение неотложной помощи следует провести анализ мочи на беременность. Как упоминалось выше, при наличии тревожных признаков и симптомов следует заказать сывороточный анализ β-ХГЧ из-за риска ложноотрицательных результатов тестов мочи на беременность. Гемодинамически нестабильные пациентки в первом триместре с положительным тестом на беременность должны пройти EP и получить немедленную консультацию акушера-гинеколога.
β-hCG представляет собой гормон, вырабатываемый трофобластами. При нормальной внутриматочной беременности в первом триместре (ВМС) он удваивается каждые 48-72 часа. Дискриминационной зоной является самый низкий уровень β-ХГЧ, при котором ВМС должно быть видно на УЗИ (6000-6500 мМЕ/мл трансабдоминально, 1000-2000 мМЕ/мл трансвагинально). Однако у пациентов с β-ХГЧ < 100 мМЕ/мл могут возникать ВП (даже разрывные). Решение о УЗИ беременной пациентки с болью в животе и/или вагинальным кровотечением не должно основываться на уровне β-ХГЧ, поскольку его нельзя использовать для прогнозирования наличия ВП или ВГБ. Тем не менее, это может быть полезно для интерпретации результатов УЗИ и принятия решений.
При нормальной внутриматочной беременности в первом триместре (ВМС) он удваивается каждые 48-72 часа. Дискриминационной зоной является самый низкий уровень β-ХГЧ, при котором ВМС должно быть видно на УЗИ (6000-6500 мМЕ/мл трансабдоминально, 1000-2000 мМЕ/мл трансвагинально). Однако у пациентов с β-ХГЧ < 100 мМЕ/мл могут возникать ВП (даже разрывные). Решение о УЗИ беременной пациентки с болью в животе и/или вагинальным кровотечением не должно основываться на уровне β-ХГЧ, поскольку его нельзя использовать для прогнозирования наличия ВП или ВГБ. Тем не менее, это может быть полезно для интерпретации результатов УЗИ и принятия решений.
Как указывалось ранее, прикроватная FAST может выявить свободную жидкость в брюшной полости/тазу, что вызывает подозрение в отношении разрыва ВП. Ультразвук также можно использовать для визуализации наличия или отсутствия ВГБ. Если нет опасений по поводу гетеротопической беременности (т. е. одновременных EP и IUP), наличие IUP исключает EP.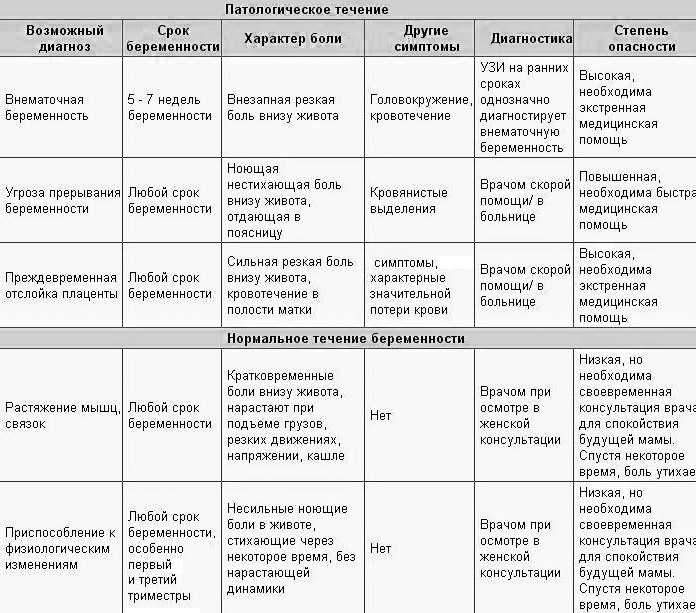 Хотя гетеротопическая беременность в целом встречается редко (1/10 000–30 000 естественного зачатия), показатели вспомогательных репродуктивных технологий могут достигать 1/100.
Хотя гетеротопическая беременность в целом встречается редко (1/10 000–30 000 естественного зачатия), показатели вспомогательных репродуктивных технологий могут достигать 1/100.
Самым ранним ультразвуковым признаком ВГБ является двойной децидуальный мешок, появляющийся через 4,5-5 недель после НМП. В 5-6 недель обычно можно визуализировать желточный мешок, что гарантирует наличие ВГБ. Плодовый полюс и эмбриональная сердечная деятельность обычно видны к 6-7 неделям. Ультразвуковые данные, подтверждающие ВП, включают внематочный желточный мешок или эмбрион. Наличие придаточного образования или знака кольца маточных труб без ВГБ указывает на ВП.
Ультразвуковые изображения нормальных ранних ВБМ и эктопий можно найти по адресу:
- https://radiopaedia.org/articles/early-pregnancy?lang=us
- https://radiopaedia.org/articles/ectopic -pregnancy?lang=us
Более сложная диагностическая дилемма возникает, когда ни ВГБ, ни новообразование в придатках не оцениваются на УЗИ, поскольку ранняя беременность, аномальный ВГБ/самопроизвольный аборт и ВП остаются возможными. В этом случае уровень β-ХГЧ выше дискриминационной зоны увеличивает вероятность ВП. Для гемодинамически стабильных пациентов без выраженной боли в животе может потребоваться дальнейшее амбулаторное наблюдение серийных β-ХГЧ +/- повторное УЗИ для подтверждения диагноза.
В этом случае уровень β-ХГЧ выше дискриминационной зоны увеличивает вероятность ВП. Для гемодинамически стабильных пациентов без выраженной боли в животе может потребоваться дальнейшее амбулаторное наблюдение серийных β-ХГЧ +/- повторное УЗИ для подтверждения диагноза.
Хотя кульдоцентез редко используется с тех пор, как стало доступно ультразвуковое исследование, кульдоцентез представляет собой процедуру у постели больного, которую можно проводить для обнаружения внутрибрюшинной крови у нестабильных пациентов с подозрением на ВП. После введения иглы через заднюю стенку влагалища в брюшное пространство получение более 2 мл несвертывающейся крови предполагает наличие гемоперитонеума и разрыва ВП.
Лечение
Варианты ведения пациентов с подозрением или подтвержденным ВП включают выжидательную тактику, медикаментозную терапию или оперативное вмешательство. Как правило, эти управленческие решения должны приниматься совместно с акушером-гинекологом. Резус-отрицательные беременные женщины с вагинальным кровотечением или подозрением на ВП должны получить 50 или 300 мкг анти-D-иммуноглобулина (RhoGAM) для предотвращения аллоиммунизации матери.
Резус-отрицательные беременные женщины с вагинальным кровотечением или подозрением на ВП должны получить 50 или 300 мкг анти-D-иммуноглобулина (RhoGAM) для предотвращения аллоиммунизации матери.
Пациентов с нестабильной гемодинамикой или с признаками разрыва ВП следует реанимировать так же, как и других пациентов с острым кровотечением с внутривенным введением жидкостей и/или препаратов крови. Следует срочно обратиться к акушеру-гинекологу, поскольку этим пациентам потребуется хирургическое вмешательство.
Стабильные пациенты с ВП могут получать медикаментозное лечение с помощью метотрексата. Медикаментозное лечение может сохранить фертильность в будущем лучше, чем хирургическое вмешательство. Этот агент препятствует синтезу ДНК и репликации клеток плода, что приводит к инволюции беременности. 36% пациентов терпят неудачу при однократной терапии и нуждаются во второй дозе, если уровни β-ХГЧ не снижаются, как ожидалось.
Метотрексат может рассматриваться у пациентов с гемодинамически стабильными:
- без признаков разрыва
- с β-HCG <5000 MIU/ML
- с брушками <4 CM
- Без кардичной активности
.
 777777777700 77777700 гг. :
777777777700 77777700 гг. : - невозможность вернуться для последующего наблюдения
- иммунодефицит
- заболевание почек, печени или легких
- язвенная болезнь
- Дискразии крови
- Грудное вскармливание
Боль в животе не является редкостью через 2-3 дня после введения метотрексата, и ее необходимо дифференцировать от боли, связанной с разрывом ВП. Пациентам, которые не могут или не получают терапию метотрексатом, требуется лапароскопия.
Пациенты с беременностью неизвестного происхождения (т. е. ни подтвержденной ВГБ, ни подтвержденной ВП) и уровнем β-ХГЧ выше дискриминационной зоны должны получить консультацию акушера-гинеколога при подозрении на ВП. Те, у кого уровень β-ХГЧ ниже дискриминационной зоны и нет сильного подозрения на ВП, могут лечиться выжидательно с 48-часовым последующим наблюдением для повторного β-ХГЧ +/- повторного УЗИ. Все пациенты с подозрением на ВП, выписанные из отделения неотложной помощи, должны получить инструкции вернуться для обследования в случае усиления боли, вагинального кровотечения, головокружения, обморока или слабости.

Жемчужины и ловушки
- Пациентки с энтероколитом имеют различные проявления, и классические проявления боли в животе, вагинального кровотечения и аменореи встречаются редко.
- Хотя важно учитывать факторы риска ВП, их отсутствие не исключает ВП.
- Всех пациентов с подозрением на ВП следует рассматривать как потенциально нестабильных, и следует принимать меры на случай развития гемодинамической нестабильности (например, частый мониторинг основных показателей жизнедеятельности, внутривенный доступ).
- Тест мочи на беременность может дать ложноотрицательный результат. Таким образом, пациенты с тревожными признаками и симптомами нуждаются в измерении уровня β-ХГЧ в сыворотке.
- Дискриминационная зона для ультразвукового выявления ВБМ составляет 6000-6500 мМЕ/мл трансабдоминально и 1000-2000 мМЕ/мл трансвагинально. Однако у пациентов с β-ХГЧ < 100 мМЕ/мл могут возникать ВП (даже разрывные).
- У пациенток, не беспокоящихся о гетеротопической беременности, наличие ВГБ эффективно исключает ВП.

- Решения по ведению пациентов с подозрением или подтвержденным ВП обычно должны приниматься совместно с акушером-гинекологом.
- Хирургическое вмешательство требуется пациентам с нестабильной гемодинамикой, разрывом ВП, невозможностью или неэффективностью терапии метотрексатом.
- Пациентки с неустановленной беременностью и уровнем β-ХГЧ выше дискриминационной зоны должны получить консультацию акушера-гинеколога. Те, у кого уровень β-ХГЧ ниже дискриминационной зоны и нет сильного подозрения на ВП, могут лечиться выжидательно с 48-часовым последующим наблюдением для повторного β-ХГЧ +/- повторное УЗИ
Пример из практики
Уровень β-ХГЧ пациента составлял 5000 мМЕ/мл. Хотя трансвагинальное УЗИ не выявило ВГБ, визуализировалось образование в придатках, содержащее желточный мешок. Пациент был резус-положительным и, следовательно, не нуждался в RhoGAM. После консультации акушера-гинеколога было принято решение о назначении метотрексата, так как пациент был гемодинамически стабилен, не имел признаков разрыва ВП и не имел противопоказаний к медикаментозному лечению.
 Пациентка была выписана домой с «мерами предосторожности в отношении внематочной беременности». После тщательного наблюдения с помощью акушера-гинеколога было обнаружено, что серийные уровни β-ХГЧ снижаются соответствующим образом.
Пациентка была выписана домой с «мерами предосторожности в отношении внематочной беременности». После тщательного наблюдения с помощью акушера-гинеколога было обнаружено, что серийные уровни β-ХГЧ снижаются соответствующим образом.Ссылки
Комитет ACEP по клинической политике и подкомитет по клинической политике в отношении ранней беременности. Клиническая политика: критические вопросы начальной оценки и ведения пациентов, поступающих в отделение неотложной помощи на ранних сроках беременности. Энн Эмерг Мед. 2003 г.; 41:123-133. (PMID: 12514693)
Adhikari S, Blaivas M, Lyon M. Диагностика и ведение внематочной беременности с использованием прикроватного трансвагинального УЗИ в отделении неотложной помощи: 2-летний опыт. Am J Emerg Med. 2007 г.; 48:591-596. (PMID: 17606080)
Alkatout I, Honemeyer U, Strauss A, Tinelli A, Malvasi A, Jonat W, et al. Клиническая диагностика и лечение внематочной беременности.
 Акушерство Gynecol Surv. 2013; 68:571-581. PMID: 23921671)
Акушерство Gynecol Surv. 2013; 68:571-581. PMID: 23921671)Ankum W, Mol B, Van der Veen F, Bossuyt P. Факторы риска внематочной беременности: метаанализ. Фертил Стерил. 1996 год; 65:1093-1099. (PMID: 8641479)
Барнхарт К. Клиническая практика: внематочная беременность. N Engl J Med. 2009 г.; 361:379-387. (PMID: 19625718)
Бхатт С., Газале Х., Догра В. Сонографическая оценка внематочной беременности. Радиол Клин Норт Ам. 2007 г.; 45:549-560. (PMID: 17601508)
Брэнни С., Вулф Р., Мур Э., Альберт Н., Хайниг М., Местек М. и др. Количественная чувствительность УЗИ при обнаружении свободной внутрибрюшинной жидкости. J Травма. 1995 год; 39:375-380. (PMID: 7674411)
Дойчман М., Тубай А., Турок Д. Кровотечение в первом триместре. Ам семейный врач. 2009 г.; 79:985-992. (PMID: 19514696)
Гурель С. Внематочная беременность. УЗИ клин. 2008 г.; 3:331-343.
Джайн К. Гинекологические причины острой тазовой боли: УЗИ.
 УЗИ клин. 2008 г.; 3:1-12.
УЗИ клин. 2008 г.; 3:1-12.Хендрикс Э., Макнотон Х., Маккензи М.С. Кровотечения в первом триместре: оценка и лечение. Ам семейный врач. 2019; 99;166-174. (PMID: 30702252)
Ли Р., Дюпюи С., Чен Б., Смит А., Ким Ю.Х. Диагностика внематочной беременности в условиях неотложной помощи. Ультразвуковое исследование. 2018; 37: 78-87. (PMID: 29061036)
Левин Д. Внематочная беременность. Радиология. 2007 г.; 245:385-397. (PMID: 17940301)
Лин Э., Бхатт С., Догра В. Диагностические признаки внематочной беременности. Рентгенография. 2008 г.; 28:1661-1671. (PMID: 18936028)
Мукул Л., Тил С. Текущее лечение внематочной беременности. Obstet Gynecol Clin North Am. 2007 г.; 34:403-409. (PMID: 17921007)
Promes S, Nobay F. Подводные камни при кровотечениях в первом триместре. Emerg Med Clin North Am. 2010 г.; 28:219-234. (PMID: 19945608)
Robertson JJ, Long B, Koyfman A. Мифы неотложной медицины: оценка внематочной беременности, факторы риска и представление.



 777777777700 77777700 гг. :
777777777700 77777700 гг. : 
 Пациентка была выписана домой с «мерами предосторожности в отношении внематочной беременности». После тщательного наблюдения с помощью акушера-гинеколога было обнаружено, что серийные уровни β-ХГЧ снижаются соответствующим образом.
Пациентка была выписана домой с «мерами предосторожности в отношении внематочной беременности». После тщательного наблюдения с помощью акушера-гинеколога было обнаружено, что серийные уровни β-ХГЧ снижаются соответствующим образом. Акушерство Gynecol Surv. 2013; 68:571-581. PMID: 23921671)
Акушерство Gynecol Surv. 2013; 68:571-581. PMID: 23921671) УЗИ клин. 2008 г.; 3:1-12.
УЗИ клин. 2008 г.; 3:1-12.