При беременности немеет живот: Живот немеет при беременности — причины
Содержание
Онемение участков кожи
- Главная >
- Справочник >
- Онемение участков кожи
Онемение – это хорошо всем знакомое неприятное ощущение покалывания
или «ползания мурашек», которое
сопровождается нарушением чувствительности кожных покровов, а иногда
и болью.
Онемение представляет собой результат нарушения иннервации или
кровоснабжения тканей вследствие сдавливания нервных волокон или
кровеносных сосудов. Чаще всего к этому приводит длительное
нахождение в неудобной или неестественной позе, а также неверно
подобранная тугая одежда.
Но иногда онемение может быть признаком серьезных заболеваний, в
том числе инсульта и опухолей различного характера, а также
следствием травмы.
Запишитесь на прием к врачу по телефону 8 (812) 308-00-18
или заполните форму обратной связи. Мы свяжемся с Вами и подберем
удобное время визита в клинику.
Наш администратор
свяжется с Вами
и уточнит удобное
время записи
Написать в
WhatsApp
Когда необходимо обратиться к врачу?
В большинстве случаев заболевания, вызывающие онемение, не
угрожают жизни человека. Однако некоторые состояния требуют
незамедлительного обращения к врачу, постановки точного диагноза и
назначения соответствующего лечения.
Срочно показаться специалисту необходимо, если онемение
сопровождается:
- ограничением подвижности пальцев, руки или ноги;
- внезапной слабостью, головокружением;
- недержанием мочи и кала;
- расстройствами речи и нарушением способности передвигаться.
Недопустимо также откладывать визит к врачу, если онемение
возникло после травмы в области спины, шеи или головы.
Причины онемения рук, ног, пальцев
Онемение обеих рук или отдельных зон на правой и левой руке
(пальцы, кисти) может быть вызвано:
- нарушением мозгового кровообращения,
- рассеянным склерозом,
- опухолью в структурах головного мозга,
- пернициозной анемией.

Симметричное онемение какой-либо области правой и левой руки в
сочетании с некоторыми двигательными расстройствами конечности может
являться признаком полинейропатии – заболевания, поражающего
периферические нервы, которое в основном развивается у людей,
страдающих хроническим алкоголизмом, сахарным диабетом, тяжелыми
интоксикациями. Такой вид онемения, как правило, развивается
постепенно.
Онемение пальцев рук, сопровождающееся болезненностью,
побледнением и похолоданием пальцев, является следствием спазма
сосудов пальцев и характерно для болезни Рейно, склеродермии и
некоторых других заболеваний.
Если онемение руки или какой-либо ее части развилось на фоне
имеющихся головных болей, болей в спине,
шее или грудной клетке, то причиной данного явления может служить
какое-либо заболевание позвоночника, например, остеохондроз, протрузия, межпозвонковая грыжа или спондилез.
Онемение мизинца и/или безымянного пальца при нарушении их функции
может быть симптомом нейропатии локтевого нерва. Данное заболевание
преимущественно возникает у людей, вынужденных длительное время
опираться на локоть, что приводит к повреждению нерва.
Чувство онемения в пальцах кисти, за исключением мизинца, которое
сопровождается усиливающейся в ночное время болью, может быть
признаком синдрома запястного канала, развитию которого способствуют
травмы, артрит, отеки при гипотиреозе, беременность.
Онемение и боль в ногах после продолжительной ходьбы или стояния
могут появиться по причине сосудистых заболеваний: хронической
венозной недостаточности, атеросклероза сосудов нижних конечностей,
облитерирующего эндартериита.
Если онемение локализовано на задней поверхности ноги, присутствуют
характерные «стреляющие» боли в пояснице и/или ноге, то вероятной
причиной данной симптоматики является ущемление седалищного нерва,
или ишиас. Обычно
Обычно
данный синдром возникает по причине остеохондроза поясничного отдела
позвоночника, межпозвонковой грыжи, стеноза позвоночного канала,
спондилолистеза, травмы спины.
Как выявить причину онемения?
Схема лечения онемения всецело зависит от вызвавшей его причины.
Для диагностики вероятных виновников онемения той или иной зоны
врач-невролог может назначить следующие методы обследования:
- МРТ – применяется для диагностики
остеохондроза, межпозвонковых грыж, артритов и др.; - рентгенологическое исследование – позволяет выявить переломы
костей, которые могли стать причиной повреждения нервов, - дуплексное исследование сосудов –
выявляет заболевания сосудов (атеросклероз, тромбоз, варикозное
расширение вен), врожденные аномалии развития, посттравматические
изменения; - общий анализ крови.
В клинике МАРТ
на Васильевском острове
- Доказательная медицина
- Опытные специалисты
- Контроль пациентов в течение 6 месяцев
- Диагностика (МРТ,
УЗИ, анализы, маммография) - Ежедневно 8:00 — 22:00
Записаться на прием
Лечение онемения в клинике МАРТ
Поводом для обращения к неврологам медицинского центра МАРТ
является онемение любой зоны, периодически возникающее без
каких-либо видимых причин, которое продолжается более 1-5 минут.
Врачи нашего медицинского центра, в зависимости от выявленных в
процессе диагностики причин онемения, для лечения данного состояния
могут применять мануальную терапию, физиотерапию, иглоукалывание, ЛФК и другие методы
консервативной терапии. Курс лечения в каждом случае подбирается
строго индивидуально.
Вовремя обратившись за помощью в клинику МАРТ, можно точно
установить причину беспокоящей симптоматики, быстро принять
соответствующие меры и предупредить развитие возможных осложнений.
Запишитесь в медицинский центр МАРТ в СПб (см. карту) по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61
или оставьте заявку на сайте.
© 2014 — 2023. ООО Медицинский центр «МАРТ»
Имеются противопоказания. Проконсультируйтесь с
врачом. 16+
Информация на сайте не является публичной
офертой и носит справочный характер (ст. 437 ГК РФ).
Разработка,
ведение и продвижение сайта spb123. ru
ru
Онемение пальцев, боли в ребрах и изменения запахов — это от нервов или все серьёзнее? Говорим неврологом | 74.ru
Иногда боль в пояснице скрывает ворох проблем, которые не решить одной лишь техникой расслабления
Фото: DPA / TASS
Поделиться
У вас немели пальцы рук и ног? Может быть, возникали боли в левой половине грудной клетки или внезапно появлялись «звездочки» перед глазами? Если вы отмечали у себя появление подобных симптомов, то этот текст для вас. О возможных первопричинах данных состояний, о том, что считать нормой, как можно попытаться решить самостоятельно в момент появления проблемы и к какому врачу обратиться потом, мы спросили у невролога Елены Красиловой. Ищите свою проблему и ее решение.
Елена Красилова — врач-невролог, кандидат медицинских наук.
Причинами данного состояния могут быть артрозы или артриты мелких суставов ног, повышение солей мочевой кислоты, иногда поражение периферических нервов (часть нервной системы вне головного и спинного мозга. — Прим. авт.), а также недостаток микроэлементов и витаминов (кальция, магния, витаминов группы В и витамина Д).
— Прим. авт.), а также недостаток микроэлементов и витаминов (кальция, магния, витаминов группы В и витамина Д).
При отсутствии патологии данное состояние может наблюдаться у детей, так как иногда их нервная система не успевает за ростом, а также при физическом переутомлении.
Склонность к проблеме
К данному состоянию наиболее склонны люди с повышенной массой тела, употребляющие в пищу большое количество продуктов, повышающих мочевую кислоту, а именно — шоколад, красное мясо, алкоголь. В группу риска попадают и те, кто имеет повышенный уровень глюкозы крови. Играет роль и наследственная предрасположенность к возникновению проблем в суставах.
Решение
При возникновении онемения и болей можно попробовать принять удобное положение, провести самомассаж ног. Если боль выраженная, то может помочь однократный прием обезболивающего, но не стоит злоупотреблять препаратами. Если данное состояние повторяется или боль не проходит, стоит обратиться за консультацией к терапевту, который после осмотра либо порекомендует лечение, либо отправит к узкому специалисту (неврологу, ортопеду, ревматологу) для дальнейшего лечения.
Первопричина изменений
Иногда онемение и беганье мурашек в конечностях может быть вызвано ревматологическими заболеваниями мелких суставов, заболеванием вен или артерий нижних конечностей. Неврологическими причинами данных состояний являются поражение или травматическое повреждение периферических нервов. Кроме травм, наиболее часто причиной поражения периферических нервов является злоупотребление алкоголем, наличие сахарного диабета и некоторых других эндокринных заболеваний и заболеваний внутренних органов. У некоторых пациентов данное состояние связано с пережатием нерва в месте его прохождения в узких костно-сухожильных каналах (туннелях). Появление онемения и мурашек в конечностях может наблюдаться и при заболеваниях позвоночника (онемение в ногах — ищи проблему в пояснице, онемение в руках — в шейном отделе), а также при таких заболеваниях, как инсульт и рассеянный склероз (заболевание, возникающее в большинстве случаев у молодых).
Может ли встречаться онемение и беганье мурашек в конечностях в норме?
Да, такое состояние может наблюдаться, если человек длительно находился в определенном положении, например долго сидел на корточках либо долго лежал с закинутой под голову рукой. С возрастом это проявляется чаще.
С возрастом это проявляется чаще.
Но если данное состояние у вас возникло после травмы либо носит постоянный характер — это ненормально, нужно идти к врачу, отмечает невролог.
Склонность к проблеме
Конечности чаще немеют у людей с сидячим образом жизни, у лиц с повышенной массой тела, у лиц, работа которых связана с постоянным пребыванием за компьютером, особенно если неправильно организовано рабочее место, у лиц, работа которых связана с пребыванием в длительном вынужденном положении. Также склонны к проблеме те, у кого имеется наследственная предрасположенность к узости каналов, по которым проходит нерв.
Решение
Избегать вынужденного неудобного положения конечностей, злоупотребления алкоголем, контролировать массу тела и уровень глюкозы крови. Если данное состояние возникло после пребывания в неудобном положении, поможет самомассаж для улучшения кровотока и питания нерва. Необходимо придерживаться адекватных физических нагрузок, укреплять мышцы спины и брюшного пресса (если проблема вызвана заболеванием позвоночника).
Кто поможет?
Если онемение или беганье мурашек возникают постоянно и не связаны с вынужденным положением, то необходимо обратиться к терапевту или неврологу для определения причины и назначения лечения.
Первопричина изменений
По словам Елены Красиловой, данная проблема может быть связана с нарушением кровообращения в головном мозге (в частности, с нарушением кровообращения по позвоночным артериям), что может наблюдаться при инсульте, проблемах в шейном отделе позвоночника, и иногда с нарушением в работе сердца. Также причиной могут быть заболевания глаз (иногда требующие немедленного врачебного вмешательства). Причиной может быть и повышение либо понижение артериального давления.
Степень проявления в пределах нормы
Здесь нет нормы. Необходимо обратиться к окулисту, кардиологу или неврологу (в зависимости от причины, вызывавшей размытость зрения).
Склонность к проблеме
Наличие заболеваний глаз, проблем в шейном отделе позвоночника, проблем с артериальным давлением и нарушений со стороны сердца.
Решение
Обратиться за помощью к специалисту. До посещения специалиста можно попробовать нормализовать артериальное давление, попробовать дать отдохнуть глазам.
Кто поможет?
Окулист и невролог, кардиолог.
Первопричина изменений
Природа нас поставила на ноги, но не продумала защиту позвоночника. У животных, например, проблем с позвоночником не бывает, если нет травмы. Боли могут быть связаны как с проблемами в позвоночном столбе, так и со спазмом окружающих позвоночник мышц (например, при переохлаждении, при интенсивных физических нагрузках, заболеваниях внутренних органов), также может иметь место врожденная «слабость» (недостаточность) соединительной ткани (которая формирует в том числе и связочный аппарат).
Степень проявления в пределах нормы
Боль — это не норма, дискомфорта быть не должно.
Склонность к проблеме
Чаще проблемы со спиной наблюдаются у лиц, ведущих сидячий образ жизни, имеющих повышенную или пониженную массу тела, работа которых связана с чрезмерной физической нагрузкой. Женщины имеют еще дополнительный фактор риска — вынашивание беременности.
Женщины имеют еще дополнительный фактор риска — вынашивание беременности.
Решение
В некоторых случаях может помочь прием обезболивающего препарата, массаж, лечебная гимнастика. Если боли вас беспокоят больше чем 3–5 дней, лучше обратиться к специалисту для обследования и получения необходимого лечения.
Кто поможет?
Обратиться необходимо к неврологу или терапевту, эти специалисты при необходимости могут направить вас для консультации к ортопеду, ревматологу, гинекологу, а иногда и эндокринологу.
Невролог Елена Красилова
Фото: Тимофей Калмаков
Поделиться
Первопричина изменений
Проблема может быть связана с поясничным отделом позвоночника, спазмом поясничных мышц и проблемами в тазобедренном суставе.
Степень проявления в пределах нормы
Если это происходит однократно, то паниковать не стоит, если проблема повторяется, необходимо обратиться к врачу.
Решение
Для снятия напряжения в мышцах можно попробовать техники расслабления.
Куда идти?
Данную проблему вам помогут решить неврологи, ортопеды, ревматологи (в зависимости от причины, вызвавшей данное состояние).
Первопричина изменений
Запахи изменяются при наличии проблем в лор-органах или патологических изменениях в головном мозге — опухолях, нарушении кровообращения, черепно-мозговых травмах. Также причиной может быть раздражение слизистой оболочки носа парами едких веществ (белизна, аммиак и др.). Кроме того, изменение запахов может быть предвестником приступа эпилепсии и началом приступа мигрени.
Степень проявления в пределах нормы
Если запахи исчезли краткосрочно после вдыхания паров едких веществ или при наличии заболеваний носа, то паниковать не стоит. Если запахи пропали без видимой причины или нарушение обоняния стойкое, необходимо обратиться к специалисту.
Решение
Единственное, что можно сделать до обращения к специалисту, это обработать слизистую носа раствором морской воды («Аквамарис», «Аквалор») либо физраствором.
Куда идти?
Вначале стоит обратиться к лор-врачу, который при необходимости направит вас к другому специалисту. Если запахи меняются или пропадают перед приступом головных болей либо после этого следует нарушение ориентации в окружающем пространстве, онемение туловища или судороги, то сразу идите к неврологу.
Первопричина изменений
Межреберная невралгия возникает по разным причинам. Чаще причиной является опоясывающий герпес, также причиной может быть воспаление межреберных мышц (миозит), травма ребер, реже — проблемы в грудном отделе позвоночника. Но самой опасной причиной такой боли является инфаркт миокарда либо приступ стенокардии.
Степень проявления в пределах нормы
В норме болей в грудной клетке без причин не бывает.
Склонность к проблеме
Проблема может возникнуть у лиц, занятых тяжелым трудом, либо при сидячем образе жизни, при частых переохлаждениях, при наличии заболеваний сердечно-сосудистой системы (повышение артериального давления) или наличии болезней сердца.
Решение
Если вы уверены, что это межреберная невралгия, а не сердце, можно принять удобное положение, расслабиться, выпить обезболивающий препарат, после чего обратиться к специалисту. Если боль возникла впервые и носит выраженный характер, не проходит в покое — срочно вызывайте скорую помощь.
Куда идти?
Любая боль слева — это показание к проведению электрокардиограммы, чтобы исключить поражение сердечной мышцы. Если там все хорошо, то к неврологам, а при наличии герпетических высыпаний в межреберье — к инфекционистам.
Боль в грудной клетке может быть предвестником инфаркта, так что затягивать с ней не стоит, идите к врачам
Фото: Тимур Шарипкулов / Ufa1.RU
Поделиться
Первопричина изменений
Причиной дрожания в руках могут быть заболевания нервной системы, такие как эссенциальный тремор, болезнь Паркинсона, рассеянный склероз, повреждения мозжечка (часть головного мозга, отвечающая за равновесие. — Прим. авт.), приобретенное слабоумие (деменция), алкоголизм, последствия клещевого энцефалита, травма периферического нерва и некоторые другие. Также данное состояние может наблюдаться при патологии эндокринной системы (тиреотоксикоз, сахарный диабет), отравлении токсическими веществами, чрезмерном употреблении кофе, недостатке витамина В12, стрессе, чрезмерном физическом перенапряжении.
— Прим. авт.), приобретенное слабоумие (деменция), алкоголизм, последствия клещевого энцефалита, травма периферического нерва и некоторые другие. Также данное состояние может наблюдаться при патологии эндокринной системы (тиреотоксикоз, сахарный диабет), отравлении токсическими веществами, чрезмерном употреблении кофе, недостатке витамина В12, стрессе, чрезмерном физическом перенапряжении.
Степень проявления в пределах нормы
Нормой можно считать, если тремор возникает при волнении (если это не мешает человеку в его профессиональной и личной жизни) или после чрезмерных физических нагрузок.
Склонность к проблеме
Надо не забывать, что тремор может проявляться у людей, злоупотребляющих алкоголем. Склонность к эссенциальному тремору передается по наследству.
Решение
Выяснить причину, по возможности устранить провоцирующий фактор, принимать медикаменты, назначенные врачом.
Куда идти?
Если вас беспокоит эта проблема, обратитесь к неврологу. Иногда с проблемой может справиться терапевт, если причина не в патологии нервной системы.
Иногда с проблемой может справиться терапевт, если причина не в патологии нервной системы.
Первопричина изменений
Это может быть глаукома и другие заболевания глаз, повышение или понижение артериального давления, атеросклероз сосудов, которые питают сетчатку глаза и сосуды шеи, нарушение мозгового кровообращения (инсульт), отравление некоторыми лекарственными веществами, нехватка микроэлементов (например, железа, витамина В12 и фолиевой кислоты при развитии анемии). А также резкое вставание из положения лежа или сидя.
Степень проявления в пределах нормы
Если данное состояние возникает при резкой смене положения и нет никаких других беспокоящих человека симптомов, лечения оно не требует. В остальных случаях необходимо искать и устранять причину.
Склонность к проблеме
Возможно данное состояние при переутомлении глаз вследствие длительного пребывания за компьютером.
Решение
Самое главное — правильно организовать рабочее место, расслаблять глаза — в перерывах смотреть в окно, а не в телефон. Если не помогает — бежим к врачу.
Если не помогает — бежим к врачу.
Куда идти?
Окулист, невролог.
Первопричина изменений
Такое происходит при ортостатической гипотензии — перераспределении крови от головы к нижним конечностям.
Степень проявления в пределах нормы
Это может быть нормой и патологией. Норма — если человек сидел и резко вскочил, особенно к данному состоянию склонны высокие и худые люди. При заболеваниях эндокринной системы, а также у пожилых это является дополнительным фактором падений и требует лечения. Такое состояние могут вызывать лекарственные препараты.
Склонность к проблеме
Такая проблема чаще возникает у пожилых, а также высоких и худых людей (за счет того, что кровь быстро не успевает перераспределиться по сосудам).
Решение
Врач рекомендует контролировать свои действия и стараться резко не вставать. Если всё же голова закружилась, то примите удобное положение — сядьте обратно либо прилягте и приподнимите ноги под углом 45 градусов.
Куда идти?
Если проблема возникает часто, то ваш специалист — кардиолог, при необходимости и исключении кардиологической патологии он перенаправит вас к неврологу.
Первопричина изменений
Выделяют два типа головных болей — первичные и вторичные. Первичные возникают при отсутствии заболеваний, способных вызвать головные боли, — гипертонической болезни, опухолей в головном мозге, инфекционных заболеваний, болезней сердца, сахарного диабета, болезней легких, патологии височно-нижнечелюстного сустава и других. К первичным головным болям относят мигрень (пульсирующая односторонняя головная боль), головную боль напряжения (спазм мышц, когда голову будто сдавливает обруч), кластерную головную боль (стреляющая боль в области глаза, слезотечение) и некоторые другие.
Склонность к проблеме
Мигренями чаще страдают женщины, кластерными головными болями — в основном мужчины, головные боли напряжения возникают при физическом и умственном перенапряжении, проблемах в шейном отделе позвоночника, после черепно-мозговых травм. Провоцировать головные боли могут некоторые продукты питания, алкоголь, недосыпание или, наоборот, переизбыток сна, стресс, смена погоды.
Провоцировать головные боли могут некоторые продукты питания, алкоголь, недосыпание или, наоборот, переизбыток сна, стресс, смена погоды.
Решение
Определить, в каких ситуациях возникает головная боль, по возможности избегать провоцирующих факторов, соблюдать режим дня. При возникновении головных болей — постараться отдохнуть, принять обезболивающий препарат. Его должен назначить врач: необходимо помнить, что злоупотребление обезболивающими препаратами само по себе провоцирует головную боль.
Куда идти?
С этой проблемой нужно идти к неврологу.
Эпидуральная анестезия: значение и побочные эффекты анестезии во время родов
Эпидуральная анестезия является наиболее распространенным типом анестезии, используемой для обезболивания во время родов. Вот что вы должны знать перед эпидуральной анестезией, включая информацию, которая развеивает некоторые распространенные мифы.
Как и когда вводят эпидуральную анестезию при родах?
Если вы выберете эпидуральную анестезию, анестезиолог введет иглу и крошечную трубку, называемую катетером, в нижнюю часть вашей спины. Иглу удаляют, а катетер оставляют на месте для доставки лекарства через трубку по мере необходимости. Вы можете начать эпидуральную анестезию в любое время во время родов — в начале, в середине или даже ближе к концу — по согласованию с врачом.
Иглу удаляют, а катетер оставляют на месте для доставки лекарства через трубку по мере необходимости. Вы можете начать эпидуральную анестезию в любое время во время родов — в начале, в середине или даже ближе к концу — по согласованию с врачом.
Больно ли делать эпидуральную анестезию?
Анестезиолог обезболит место введения эпидуральной анестезии, что может вызвать кратковременное ощущение покалывания или жжения. Но из-за этого онемения эпидуральная инъекция вызывает очень небольшую боль. Вместо этого большинство пациентов будут ощущать некоторое давление при введении иглы.
Что делает эпидуральная анестезия?
Эпидуральная анестезия обеспечивает онемение от пупка до верхней части ног. Это позволяет вам бодрствовать и сохранять бдительность во время родов, а также чувствовать давление. Способность чувствовать давление второй стадии родов позволяет вам тужиться, когда придет время рожать ребенка. Чтобы обезболивающее подействовало, может потребоваться около 15 минут.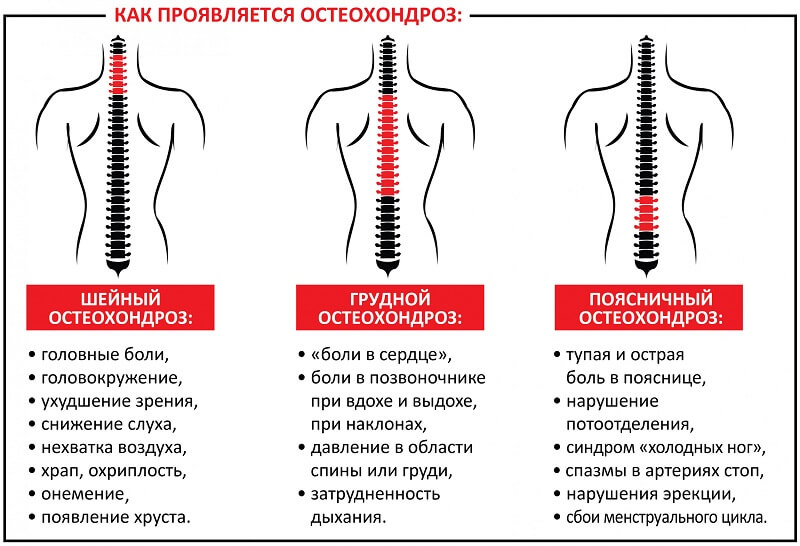
Как долго действует обезболивающее ?
Вы можете продолжать получать обезболивающее через эпидуральную анестезию до тех пор, пока это необходимо. Количество лекарств, которые вы получаете через эпидуральную анестезию, может быть увеличено или уменьшено по мере необходимости.
Может ли эпидуральная анестезия замедлить роды или привести к кесареву сечению?
Нет достоверных доказательств того, что это так. Когда женщине требуется кесарево сечение, обычно действуют другие факторы, в том числе размер или положение ребенка или медленное течение родов из-за других проблем. С эпидуральной анестезией вы сможете почувствовать схватки — они просто не будут болезненными — и сможете эффективно тужиться. Есть некоторые свидетельства того, что эпидуральная анестезия может ускорить первый период родов, позволяя матери расслабиться.
Может ли эпидуральная анестезия навредить ребенку?
Количество лекарства, которое попадает к ребенку через эпидуральную анестезию, очень мало, и нет никаких доказательств того, что оно причиняет какой-либо вред.
Существуют ли риски и побочные эффекты?
Эпидуральная анестезия очень безопасна; серьезные осложнения крайне редки. Однако, как и со всеми лекарствами и медицинскими процедурами, существуют потенциальные побочные эффекты:
- Снижение артериального давления – Лекарство может снизить ваше кровяное давление, что может замедлить частоту сердечных сокращений вашего ребенка. Чтобы сделать это менее вероятным, вам будут вводить дополнительные жидкости через трубку в руке (в/в), и вам, возможно, придется лечь на бок. Иногда ваш анестезиолог дает вам лекарство для поддержания артериального давления.
- Боль в спине — Нижняя часть спины может болеть в месте введения иглы для введения лекарства. Эта болезненность должна длиться не более нескольких дней. Нет никаких доказательств того, что эпидуральная анестезия может вызывать постоянную боль в спине.
- Головная боль — В редких случаях игла прокалывает покрытие спинного мозга, что может вызвать головную боль, которая может продолжаться в течение нескольких дней, если ее не лечить.
 Если возникает такая ситуация, обсудите варианты лечения со своим анестезиологом.
Если возникает такая ситуация, обсудите варианты лечения со своим анестезиологом.
Что такое комбинированная спинально-эпидуральная анестезия ?
Спинальная блокада иногда используется в сочетании с эпидуральной анестезией во время родов для немедленного облегчения боли. Спинальная блокада, как и эпидуральная анестезия, включает инъекцию в нижнюю часть спины. Пока вы сидите или лежите на боку в постели, в спинномозговую жидкость вводится небольшое количество лекарства, вызывающего онемение нижней половины тела. Он приносит хорошее облегчение боли и быстро начинает действовать, но действует всего час или два и обычно вводится только один раз во время родов. Эпидуральная анестезия обеспечивает длительное облегчение боли после того, как спинальная блокада пройдет.
Анестезиологи привержены безопасности пациентов и высококачественному уходу и обладают необходимыми знаниями для понимания и лечения всего человеческого организма.
Холецистэктомия | Johns Hopkins Medicine
Что такое холецистэктомия?
Холецистэктомия — это операция по удалению желчного пузыря.
Желчный пузырь — это небольшой орган под печенью. Он находится в верхней правой части живота или живота. Желчный пузырь хранит пищеварительный сок, называемый желчью, который вырабатывается в печени.
Существует 2 вида операций по удалению желчного пузыря:
Открытый (традиционный) метод. В этом методе в верхней правой части живота делается 1 разрез длиной от 4 до 6 дюймов. Хирург находит желчный пузырь и извлекает его через разрез.
Лапароскопический метод. В этом методе используется от 3 до 4 очень маленьких разрезов. Он использует длинную тонкую трубку, называемую лапароскопом. В трубке есть крошечная видеокамера и хирургические инструменты. Трубка, камера и инструменты вводятся через разрезы. Хирург делает операцию, глядя в монитор телевизора.
 Желчный пузырь удален через 1 из разрезов.
Желчный пузырь удален через 1 из разрезов.
Лапароскопическая холецистэктомия менее инвазивна. Это означает, что он использует очень маленькие разрезы в животе. Кровотечения меньше. Время восстановления обычно короче, чем после открытой операции.
В некоторых случаях лапароскопия может показать, что ваш желчный пузырь сильно поражен. Или это может показать другие проблемы. Тогда хирургу, возможно, придется использовать метод открытой операции, чтобы безопасно удалить желчный пузырь.
Зачем мне может понадобиться холецистэктомия?
Холецистэктомия может быть выполнена, если ваш желчный пузырь:
Имеет комочки твердого материала (камни в желчном пузыре)
Красный или опухший (воспаленный) или инфицированный (холецистит)
Рак
Заболевания желчного пузыря могут вызывать боль, которая:
Обычно находится на правой стороне или в середине верхней части живота
Может быть постоянным или может ухудшаться после обильной еды
Может иногда ощущаться больше как полнота, чем боль
Может ощущаться в спине и на кончике правой лопатки
Другие симптомы могут включать тошноту, рвоту, лихорадку и озноб.
Симптомы проблем с желчным пузырем могут выглядеть так же, как и другие проблемы со здоровьем. Всегда обращайтесь к своему лечащему врачу, чтобы быть уверенным.
У вашего поставщика медицинских услуг могут быть другие причины рекомендовать холецистэктомию.
Каковы риски холецистэктомии?
Некоторые возможные осложнения холецистэктомии могут включать:
Кровотечение
Инфекция
Повреждение трубки (желчного протока), по которой желчь поступает из желчного пузыря в тонкую кишку
Травма печени
Рубцы и ощущение онемения в месте разреза
Выпячивание органа или ткани (грыжа) в месте разреза
Во время лапароскопической операции вам в живот вводят хирургические инструменты. Это может привести к повреждению кишечника или кровеносных сосудов.
У вас могут быть другие риски, характерные только для вас. Обязательно обсудите любые проблемы со своим лечащим врачом перед процедурой.
Как подготовиться к холецистэктомии?
Ваш лечащий врач объяснит вам процедуру. Задайте ему или ей любые вопросы, которые у вас есть.
Вас могут попросить подписать форму согласия, которая дает разрешение на процедуру. Внимательно прочитайте форму и задайте вопросы, если что-то непонятно.
Ваш врач будет задавать вопросы о вашем прошлом здоровье. Он или она может также провести медицинский осмотр. Это делается для того, чтобы убедиться, что вы в добром здравии перед процедурой. Вам также могут понадобиться анализы крови и другие диагностические тесты.
За 8 часов до процедуры нельзя есть и пить. Это часто означает отказ от еды и питья после полуночи.
Сообщите своему врачу, если вы беременны или думаете, что можете быть беременны.
Сообщите своему поставщику медицинских услуг, если у вас аллергия на какие-либо лекарства, латекс, ленты и анестезирующие препараты (местные и общие).

Расскажите своему врачу обо всех лекарствах, которые вы принимаете. Сюда входят как безрецептурные, так и отпускаемые по рецепту лекарства. Он также включает витамины, травы и другие добавки.
Сообщите своему врачу, если у вас в анамнезе были нарушения свертываемости крови. Сообщите своему врачу, если вы принимаете какие-либо разжижающие кровь лекарства, аспирин, ибупрофен или другие лекарства, влияющие на свертываемость крови. Возможно, вам придется прекратить прием этих лекарств перед процедурой.
Если это амбулаторная процедура, вам нужно будет, чтобы кто-то отвез вас домой после нее. Вы не сможете водить машину из-за лекарства, которое вам дадут для расслабления до и во время процедуры.
Следуйте всем остальным инструкциям, которые даст вам ваш провайдер, чтобы подготовиться.
Что происходит во время холецистэктомии?
Вы можете пройти холецистэктомию амбулаторно или во время пребывания в больнице. Способ проведения операции может варьироваться в зависимости от вашего состояния и практики вашего лечащего врача.
Способ проведения операции может варьироваться в зависимости от вашего состояния и практики вашего лечащего врача.
Холецистэктомия обычно выполняется, когда вам вводят лекарства для глубокого сна (под общей анестезией).
Как правило, холецистэктомия выполняется следующим образом:
Вас попросят снять все украшения или другие предметы, которые могут помешать во время операции.
Вас попросят снять одежду и дадут платье.
Вам в руку или кисть введут внутривенный катетер.
Вас уложат на спину на операционный стол. Будет начата анестезия.
Вам в горло введут трубку, чтобы помочь вам дышать. Во время операции анестезиолог проверит частоту сердечных сокращений, кровяное давление, дыхание и уровень кислорода в крови.
Если на месте операции много волос, их можно состригать.
Кожу над местом операции обрабатывают стерильным (антисептическим) раствором.

Холецистэктомия открытым методом
Будет сделан надрез. Разрез может проходить под ребрами с правой стороны живота. Или это может быть сделано в верхней части живота.
Вам удален желчный пузырь.
В некоторых случаях в разрез можно установить 1 или более дренажей. Это позволяет дренировать жидкости или гной.
Лапароскопический метод холецистэктомии
На животе будет сделано 3 или 4 небольших разреза. В брюшную полость введут углекислый газ, чтобы она раздулась. Это позволяет легко увидеть желчный пузырь и близлежащие органы.
Лапароскоп будет введен в разрез. Через другие разрезы будут введены хирургические инструменты для удаления желчного пузыря.
После завершения операции лапароскоп и инструменты удаляются. Углекислый газ выпускается через надрезы. Большая его часть будет реабсорбирована вашим телом.
Завершение процедуры, оба метода
Желчный пузырь будет отправлен в лабораторию для исследования
Разрезы будут закрыты швами или хирургическими скобками
Для закрытия ран будут использоваться стерильные бинты, повязки или лейкопластыри
Что происходит после холецистэктомии?
В больнице
После процедуры вас отведут в послеоперационную палату под наблюдение. Ваш процесс восстановления будет зависеть от типа операции и типа анестезии. Как только ваше кровяное давление, пульс и дыхание стабилизируются, а вы проснетесь и будете в сознании, вас отвезут в вашу больничную палату.
Ваш процесс восстановления будет зависеть от типа операции и типа анестезии. Как только ваше кровяное давление, пульс и дыхание стабилизируются, а вы проснетесь и будете в сознании, вас отвезут в вашу больничную палату.
Лапароскопическая холецистэктомия может быть выполнена амбулаторно. В этом случае вас могут выписать домой из послеоперационной палаты.
При необходимости вы получите обезболивающее. Медсестра может дать его вам. Или вы можете дать его себе через устройство, подключенное к вашей внутривенной линии.
У вас может быть тонкая пластиковая трубка, которая проходит через нос в желудок. Это необходимо для удаления воздуха, который вы проглатываете. Трубка будет удалена, когда ваш кишечник будет работать нормально. Вы не сможете ни есть, ни пить, пока трубка не будет удалена.
У вас может быть 1 или более дренажей в разрезе, если была проведена открытая процедура. Дренажи будут удалены примерно через сутки. Вы можете быть выписаны с дренажем и покрыты повязкой. Следуйте инструкциям вашего провайдера по уходу за ним.
Следуйте инструкциям вашего провайдера по уходу за ним.
Вас попросят встать с постели через несколько часов после лапароскопической процедуры или на следующий день после открытой операции.
В зависимости от вашей ситуации вам могут дать жидкости для питья через несколько часов после операции. Постепенно вы сможете есть больше твердой пищи по мере переносимости.
Будут приняты меры для последующего визита к вашему врачу. Обычно это происходит через 2-3 недели после операции.
Дома
Когда вы дома, важно, чтобы разрез был чистым и сухим. Ваш врач даст вам конкретные инструкции по купанию. Если используются швы или хирургические скобы, они будут удалены во время последующего визита в клинику. Если используются клейкие полоски, их следует держать сухими, и обычно они отпадают в течение нескольких дней.
Разрез и мышцы живота могут болеть, особенно после длительного стояния. Если у вас была лапароскопическая операция, вы можете чувствовать боль от углекислого газа, оставшегося в животе.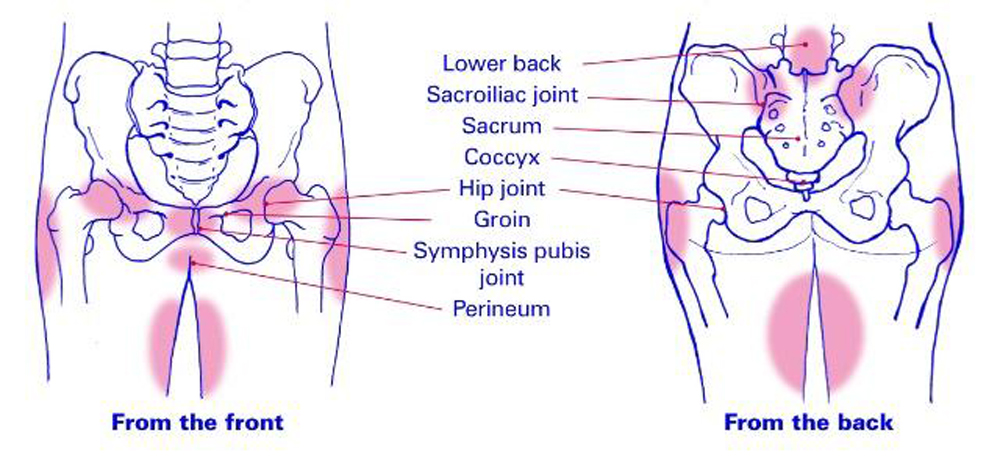

 Если возникает такая ситуация, обсудите варианты лечения со своим анестезиологом.
Если возникает такая ситуация, обсудите варианты лечения со своим анестезиологом. Желчный пузырь удален через 1 из разрезов.
Желчный пузырь удален через 1 из разрезов.
