При беременности покалывает правый бок внизу живота: Боли внизу живота при беременности
Содержание
Боли в правом боку внизу живота: основные причины и симптомы Реклама
Практически во всех случаях локализированная в правом боку боль — это сигнал от организма о каком-либо сбое или заострении заболевания. Особенно серьезно к таким ощущениям стоит отнестись женщинам, ведь в районе малого таза находятся внутренние половые органы, а также мочевой пузырь. Любое воспаление или повреждение сразу же отдает болевыми ощущениями.
Почему же появляются боли внизу живота в правом боку? О чем они могут сигнализировать? Как отличить неопасные колики от серьезных симптомов заболевания?
Основные причины боли в правом боку
Боль имеет разную природу. Это может быть острое и точечное ощущение, тянущее или ноющее. Во время консультации у врача стоит детально описать свой случай, чтобы точно определить причины возникновения боли. Самые распространенные среди них такие:
- Воспаление внутренних половых органов.
 Это могут быть проблемы, связанные с придатками матки, яичниками (причем и правым, и левым), маточными трубами.
Это могут быть проблемы, связанные с придатками матки, яичниками (причем и правым, и левым), маточными трубами. - Болезни внутренних половых органов. Вызывать болевые симптомы может миома матки, поликистоз.
- Внематочная беременность. Обычно она также сопровождается кровяными выделениями. Болеть может не только в правой части живота.
- Аппендицит. Если болевые симптомы острые и режущие, это может оказаться воспаление аппендикса. Оно сопровождается тошнотой. Чтобы точно определить это заболевание, стоит притянуть ноги так, чтобы коленки оказались на уровне грудной клетки. Если разогнуть их назад будет проблематично, значит стоит вызывать скорую помощь.
- Заболевания кишечника. Это может быть колит, закупорка, болезнь Крона, гастродуоденит (воспаление) или банальные глисты. В любом из случаев придется исключить из рациона острую, жирную и жареную пищу, отказаться от курения и сразу же обратиться к специалистам. Обычно такие болезни сопровождаются диареей или запорами, повышением температуры тела.

- Камни в желчном пузыре или почках.
- Воспаление пахового узла или лимфаденит.
- Болезни тазобедренного сустава. Это может быть артрит, артроз и др.
Что делать и как избавиться от боли?
Первое, что нужно делать при возникновении малейших болевых ощущений, — это обратиться к врачу. Даже если окажется, что это скопление газов или небольшое отравление, он сможет назначить правильное лечение. Не стоит сразу же принимать обезболивающие препараты. Они смогут лишь снять на время симптомы, а некоторых случаях и навредить.
При боли внизу живота и правом боку женщинам стоит проследить, чтобы организм не подвергался переохлаждению и стрессовым факторам.
* Instagram — продукт компании Meta, которая признана экстремистской организацией в России
Условия размещения
рекламы
Наш медиакит
Справа боль в пояснице, боль внизу спины с правой стороны
|
Диагностика и лечение боли в пояснице справа в Центре «Кипарис»
Самыми распространенными причинами боли внизу спины является мышечное напряжение и подвергнутые раздражению нервные волокна. Аналогичные болевые ощущения иногда могут служить признаком повреждений во внутренних органах. И все же, самые частые таких болей, это нарушение работоспособности опорно-двигательной системой.
Аналогичные болевые ощущения иногда могут служить признаком повреждений во внутренних органах. И все же, самые частые таких болей, это нарушение работоспособности опорно-двигательной системой.
По статистике, боль в пояснице в равной степени часто возникает, как в правой, так и в левой ее части. Согласно результатам недавних исследований, практически 30% взрослого населения страдает от боли в поясничном отделе. В 70% из них наблюдаются заболевания пребывают в запущенном состоянии.
Диагностика и лечение боли в пояснице справа и слева – одно из ключевых направлений в профессиональной деятельности центра здоровья спины «Кипарис». Эффективность методики, применяемой в нашем центре, была доказана клиническими исследованиями.
Почему болит поясница справа?
В этой части спины расположена брюшная полость, включающая в себя такие органы, как печень, кишечник, желчный, почка. У женщин это еще и правый яичник. Если имеют место быть острые боли в пояснице справа, то вместе с ними, зачастую, наблюдается и повышение температуры, вслед за которым приходит озноб, понос или, наоборот, запор. Кроме этого, может изменяться моча, а у женщин нередко наблюдаются сбои в менструальном цикле. Еще один характерный симптом – наличие болевых ощущений в нижней части живота, имеющих тянущий характер.
Кроме этого, может изменяться моча, а у женщин нередко наблюдаются сбои в менструальном цикле. Еще один характерный симптом – наличие болевых ощущений в нижней части живота, имеющих тянущий характер.
Мужчинам, испытывающим боли в пояснице справа, следует обратиться к урологу, женщинам – к гинекологу. Представителям обоих полов в обязательном порядке следует сделать УЗИ брюшной полости, сдать анализ урины и крови. Люди в возрасте 45 и более лет дополнительно должны пройти ЭКГ.
В тех случаях, когда при дополнительном обследовании врачом не было обнаружено проблем со внутренними органами, требуется полностью обследовать позвоночный отдел. Самыми достоверными методиками диагностики являются осмотр специалистом-вертебрологом и МРТ поясничного отдела. Все это можно сделать в центре здоровья спины «Кипарис», расположенном в городе Киеве.
Боль в пояснице справа: симптомы и последствия
Боль в пояснице справа бывает двух видов:
- Ноющие, тянущие, тупые;
- Режущие, резкие, невыносимо сильные, жгучие.

Болевые ощущения первого типа довольно часто являются характерным признаком спондилоартроза. Чаще всего эта боль дает о себе знать в ночное время суток, утром после пробуждения или после длительного нахождения в сидячем положении.
Касательно болевых ощущений второго типа, чаще всего – это признак острого прострела. Зачастую, боль возникает как следствие перепада температуры. Эти болевые ощущения заметно ограничивают движение и наиболее часто проявляются у больных после переохлаждения, душа, либо же после сеанса массажа. Зачастую, при движениях, во время кашля, наклонов, глубоких вдохов такая боль ставится ощутимо сильнее.
Исходя их очага проявления, боль внизу поясницы является признаком различных заболеваний:
- Болевые ощущения, которые отдают в ягодичную мышцу или нижнюю конечность: характерный признак поражения нервных корешков. Если такая боль – отдаленная, это симптом серьезного, запущенного заболевания;
- Болевые ощущения, возникающие в лежачем положении и сочетающиеся с болью паховой области: поражение позвонков в верхней части поясничного отдела;
- Болевые ощущения отдаленного характера, перерастающие в онемение одной из нижних конечностей: паралич, утрата главной функции;
- Боль, которая проявляется во время пробежек или ходьбы: воспаление седалищного нерва;
- Болевые ощущения в области поясницы во время беременности: следствие сильной нагрузки на позвоночник, которую не выдерживает женский организм.
 Ухудшение симптома может осложнить ход беременности и спровоцировать преждевременные роды.
Ухудшение симптома может осложнить ход беременности и спровоцировать преждевременные роды.
Для детей боль в поясничном отделе в целом не характерна, но на этапе диагностики важно исключить кифоз, сколиоз и другие острые заболевания.
Болит спина справа: постановка диагноза и методика лечения
Первое, что следует сделать при наличии болевых ощущений в спине – определить причину возникновения. Мужчинам нужно посетить врача-уролога, женщинам – гинеколога. Следом представителям обоих полов нужно посетить вертебролога.
Установить первопричину боли поможет диагностика, выполненная квалифицированным специалистом. Довольно часто в ходе обследования в ЦНС и спинном мозгу обнаруживаются новые образования. Возможны также воспаления, инсульты.
При обнаружении протрузии или межпозвонковой грыжи, курс лечения будет занимать, в среднем, от 10 до 45 дней. Лечение в Центре «Кипарис» протекает без оперативного вмешательства. Последнее стало возможным благодаря уникальной методике «Самозащиты организма» и специальному тренажеру. Такой подход к лечению, контролируемый командой квалифицированных специалистов, поможет восстановить утраченные функции опорно-двигательного аппарата.
Такой подход к лечению, контролируемый командой квалифицированных специалистов, поможет восстановить утраченные функции опорно-двигательного аппарата.
Информация о ишиасе и боли в седалищном нерве
Универсальный справочник по ишиасу: все, что вы когда-либо хотели знать, прямо от экспертов.
Кристин Делла Volpe
Медицинский писатель
Стюарт Г. Эйделсон, MD
SpineUniverse, MD
Sharperjerve Shiperjeffrey C. Wang, MD
49993
Sharperjeffrey C. Wang, MD
449
Sharperjerve. от ишиаса может перехватить дыхание. Хотя ишиас является распространенным заболеванием, которым страдает до 40% взрослых, существует множество неправильных представлений о том, что такое ишиас.
Что такое радикулит?
Ишиас не является самостоятельным заболеванием, а является общим термином, используемым для описания боли, возникающей, когда нервные корешки в пояснично-крестцовом отделе позвоночника (нижняя часть спины) сдавливаются (защемляются), раздражаются или воспаляются, часто из-за грыжи диска или другого сужения позвоночного канала (так называемый стеноз). Ишиас может сопровождаться онемением/покалыванием и мышечной слабостью.
Ишиас может сопровождаться онемением/покалыванием и мышечной слабостью.
«Ишиас означает, что есть раздражение или проблема с седалищным нервом, который обычно исходит из нижней части спины, из нервных корешков в позвоночнике», — объясняет хирург-ортопед Джеффри С. Ван, доктор медицинских наук, заведующий отделением ортопедии позвоночника. Служба и содиректор Центра позвоночника Университета Южной Калифорнии в Лос-Анджелесе. По его словам, раздражение или компрессия нерва активирует седалищный нерв и вызывает боль и другие симптомы в ноге на пути пораженного нерва.
Не всякая боль, иррадиирующая в ягодицу или вниз по ноге, является ишиасом. По словам доктора Ван, в большинстве случаев ишиаса боль распространяется ниже колена. Кроме того, истинный ишиас вызывается защемлением (защемлением) или воспалением седалищного нерва, в то время как симптомы, подобные ишиасу, могут быть вызваны проблемами с суставами или мышцами. Важно работать с врачом, чтобы определить причину ишиаса, чтобы найти лучшее лечение для облегчения боли.
Что такое седалищный нерв?
Седалищный нерв — самый длинный и крупный нерв в организме; его диаметр составляет около трех четвертей дюйма. Берет начало в крестцовом сплетении; сеть нервов в нижней части спины (пояснично-крестцовый отдел позвоночника). Пояснично-крестцовый отдел позвоночника относится к поясничному отделу позвоночника (9).0033 lumbo ) и крестца ( sacral ) вместе, вниз у основания позвоночника и выше копчика (копчика).
Седалищный нерв — самый длинный и крупный нерв в организме.
Седалищный нерв выходит из крестца (в области таза) через нервный проход, называемый седалищным отверстием. В верхней части седалищного нерва образуются две ветви; суставная и мышечная ветви. Суставная ветвь идет к тазобедренному суставу (суставной означает относящийся к суставу). Мышечная ветвь обслуживает мышцы голени.
Седалищный нерв имеет несколько меньших нервов, которые ответвляются от основного нерва. Эти нервы — малоберцовый и большеберцовый нервы — обеспечивают движение и ощущения (двигательные и сенсорные функции) в бедрах, коленях, икрах, лодыжках, стопах и пальцах ног.
Каковы общие симптомы ишиаса?
Ишиас является наиболее частым симптомом поясничной радикулопатии, состояния, описываемого как боль и такие ощущения, как онемение или покалывание, мышечная слабость или плохие рефлексы, обнаруживаемые по ходу нерва.
«Радикулопатия» означает раздражение или повреждение нервного корешка, вызывающее боль и другие симптомы, иррадиирующие от пораженного нервного корешка. В случае ишиаса боль обычно ощущается как боль в пояснице, которая иррадиирует вниз по ноге.
Боль является отличительным признаком ишиаса. Хотя симптомы ишиаса могут ощущаться в любом месте по ходу седалищного нерва, классический ишиас иррадиирует от нижней части спины в ягодицы и вниз по ноге ниже колена. Фактически, ваш врач обычно проверяет наличие ишиаса, если у вас есть боль в пояснице. Реже боль при ишиасе может ощущаться начиная с ягодиц или области бедра и иррадиируя вниз по ноге.
На что похож ишиас?
Боль при ишиасе часто описывают как электрическую, жгучую или острую. Нервная боль может варьироваться от легкой до мучительной и может усиливаться, когда вы наклоняетесь, скручиваете позвоночник или кашляете.
Нервная боль может варьироваться от легкой до мучительной и может усиливаться, когда вы наклоняетесь, скручиваете позвоночник или кашляете.
Хотя у вас есть два седалищных нерва (по одному с каждой стороны тела), симптомы ишиаса обычно проявляются только на одной стороне тела. Если у вас иррадиирует боль в обе ноги, маловероятно, что боль вызвана защемлением седалищного нерва, говорит доктор Ван.
В дополнение к боли, если седалищный нерв сдавлен, мышцы, которые он обслуживает, могут стать слабыми. Может быть трудно согнуть колено, свести бедра вместе (приведение) и направить стопу и/или пальцы ног вверх или вниз.
Боль при ишиасе имеет как ноющие, так и острые компоненты, иррадиирующие из поясницы в среднюю или нижнюю часть ягодиц. Он также часто путешествует вниз по ноге.
В то время как многие испытывают хроническую или ноющую боль, в некоторых случаях люди с ишиасом сообщают о боли как о интенсивном, похожем на нож ощущении, которое может стать невыносимым до изнеможения.
Это также может чувствовать себя как:
Боли поясниц
ПАНА В Ягодицах
Боли в верхней части бедра (связанные с дисковыми разрывами)
Обоснованный. Обоснованная, с больными, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezing, sneezy или напряжение
Онемение
Слабость
Покалывание
Симптомы ишиаса
Что вызывает ишиас?
Короче говоря, все, что сдавливает или защемляет седалищный нерв (особенно там, где он выходит из позвоночника), может вызвать ишиас, говорит доктор Ван. Некоторые из наиболее распространенных включают в себя:
Грыжи межпозвоночных дисков: Эластичный диск между позвонками в нижней части спины может выпячиваться или образовывать грыжи, вызывая раздражение и/или компрессию корешков седалищного нерва.
 Грыжа или грыжа межпозвонкового диска является наиболее распространенной причиной ишиаса.
Грыжа или грыжа межпозвонкового диска является наиболее распространенной причиной ишиаса.Дегенеративная болезнь дисков : С возрастом позвоночные диски могут начать изнашиваться. Если диски становятся слишком тонкими, пространство между каждым позвонком сжимается, оказывая давление на корень седалищного нерва. Если внешнее покрытие дисков изнашивается, жидкость из диска может вытекать и раздражать седалищный нерв.
Костные шпоры : Разрастание кости (остеофит) на позвонках может оказывать давление на корешки седалищного нерва. Эти костные отростки часто образуются вблизи позвонков, пораженных остеоартрозом.
Спинальный стеноз: Спинальный стеноз представляет собой сужение пространства, через которое проходят корешки спинного мозга и седалищного нерва, вызывая компрессию. Это сужение может быть вызвано артритом или старением.
Спондилолистез : Позвонки сконструированы таким образом, чтобы их можно было укладывать друг на друга для обеспечения устойчивости.
 Если один позвонок в нижней части спины соскальзывает вперед по позвонку под ним (спондилолистез), он может сдавливать седалищный нерв.
Если один позвонок в нижней части спины соскальзывает вперед по позвонку под ним (спондилолистез), он может сдавливать седалищный нерв.Перелом позвоночника: Седалищный нерв может быть сдавлен, если часть позвонка, образующая сустав (pars interarticularis), треснет или переломится, что известно как спондилолиз.
Синдром грушевидной мышцы : Мышца грушевидной мышцы обычно проходит поверх седалищного нерва в ягодицах и может сжимать седалищный нерв, если мышца становится слишком напряженной. Симптомы могут ухудшаться после длительного сидения, подъема по лестнице, ходьбы или бега. Грушевидная мышца представляет собой плоскую лентовидную мышцу, которая проходит от крестца (треугольная кость под позвоночником) к верхней части бедренной кости в тазобедренном суставе.
Другие состояния могут имитировать симптомы радикулита, но на самом деле не вызваны защемлением седалищного нерва, объясняет доктор Ван. Например, дисфункция крестцово-подвздошного сустава — это проблема с суставами в области таза, вызывающая боль в ягодице, которая может иррадиировать в бедро.
Тугая подвздошно-большеберцовая мышца (сухожилие, которое проходит по всей длине внешней части бедра) или мышца подколенного сухожилия могут имитировать иррадиирующие симптомы ишиаса. Кроме того, «нагрузка на позвоночник во время беременности может вызвать иррадиирующую боль в спине, которая не является типичным ишиасом в классическом понимании», — говорит доктор Ван.
«Если иррадиирующая боль остается в области ягодиц и не распространяется вниз по бедру или распространяется только на половину бедра, то маловероятно, что это ишиас», — говорит доктор Ван.
Другое тяжелое состояние, называемое синдромом конского хвоста (часто вызываемое грыжей межпозвонкового диска, сдавливающей корешки нервных окончаний конского хвоста в конце позвоночника), может быть ошибочно принято за ишиас. В дополнение к иррадиирующей боли и слабости синдром конского хвоста может привести к недержанию мочи или мочевого пузыря. Синдром конского хвоста требует неотложной медицинской помощи и может привести к постоянным проблемам. Немедленно обратитесь к врачу, если у вас есть симптомы.
Немедленно обратитесь к врачу, если у вас есть симптомы.
Когда ишиас может указывать на серьезное заболевание
В то время как расстройства CES часто вызываются дегенерацией позвоночного диска, существует ряд медицинских состояний, которые не связаны напрямую с проблемами позвоночного диска, которые вызывают боли и проблемы, подобные ишиасу.
Вывих или перелом бедра может привести к растяжению или сдавливанию седалищного нерва, что приводит к боли и дисфункции, сходным с симптомами ишиаса, связанного с межпозвонковым диском. Точно так же перелом нижней части позвоночника, а также опухоли позвоночника могут вызвать сдавление седалищного нерва и привести к боли и другим симптомам ишиаса. В редких случаях рак может распространиться на позвоночник, вызывая воспаление нервных корешков конского хвоста и вызывая симптомы, сходные с CES, связанным с диском.
CES также может быть вызван инфекциями, воздействием токсинов и воспалительными процессами. В частности, известно, что вирус иммунодефицита человека (ВИЧ), цитомегаловирус (распространенный вирус герпеса) и туберкулез вызывают CES. Когда инфекция вызывает CES, ваша иммунная система может чрезмерно реагировать и вызывать воспаление седалищного нерва, вызывая дальнейшую боль и осложнения.
Когда инфекция вызывает CES, ваша иммунная система может чрезмерно реагировать и вызывать воспаление седалищного нерва, вызывая дальнейшую боль и осложнения.
Поскольку основные заболевания могут вызывать серьезные проблемы со здоровьем, вам следует немедленно обратиться за помощью при любом из этих симптомов. Исследования показывают, что раннее вмешательство является ключом к минимизации осложнений CES. Это особенно верно в отношении тяжелых, острых случаев, сопровождающихся декомпрессией нервных корешков конского хвоста.
Другие серьезные сопутствующие заболевания, которые имитируют ишиас и могут потребовать немедленной медицинской помощи, включают:
Опоясывающий лишай: это реактивация вируса опоясывающего герпеса, который может имитировать ишиас на пораженной ноге. Хотя большинство людей выздоравливают от опоясывающего лишая, могут быть серьезные осложнения, включая потерю зрения и бактериальную суперинфекцию кожной сыпи.
Эндометриоз.
 Эндометриоидная ткань может мигрировать и оказывать давление на седалищный нерв, вызывая боль.
Эндометриоидная ткань может мигрировать и оказывать давление на седалищный нерв, вызывая боль.Кисты яичников: Большие кисты яичников могут сдавливать седалищный нерв, вызывая боль в тазу и ногах.
Увеличение матки, связанное с поздними сроками беременности: Давление на область таза, вызванное беременностью, может привести к наклону таза вперед и возникновению болевых ощущений, подобных ишиасу.
Причины ишиаса
Как диагностируется ишиас?
При поиске причины симптомов ишиаса специалисты по позвоночнику «обычно начинают с позвоночника только потому, что наиболее распространенной причиной ишиаса является защемление или сдавление корешков седалищного нерва в позвоночнике, чаще всего из-за грыжи диска», согласно Доктор Ван.
Ваш врач соберет анамнез и задаст такие вопросы, как то, что облегчает или ухудшает симптомы, и где ощущаются симптомы. Затем во время физического осмотра ваш врач увидит, какие движения ухудшают ваши симптомы, и проверит мышечную силу, снижение чувствительности и рефлексов.
«Если есть дефицит и симптомы соответствуют тому же нервному корешку, мы начинаем думать, что причиной, вероятно, является защемление нерва, и мы можем локализовать причину в конкретном нервном корешке», — объясняет доктор Ван.
Одно обследование называется тестом с поднятием прямой ноги, при котором вы ложитесь на стол лицом вверх, а врач медленно поднимает одну ногу, чтобы увидеть, не усугубляет ли это ваши симптомы и в какой момент они начинаются. Этот тест растягивает седалищный нерв, поэтому, если есть какое-либо защемление, тест вызовет симптомы ишиаса. Кроме того, если симптомы усиливаются при определенном наклоне и/или изменении положения позвоночника, это признак того, что симптомы ишиаса могут исходить из позвоночника.
Для подтверждения диагноза врач, скорее всего, назначит визуализирующее исследование. Доктор Ван объяснил, что рентгеновские снимки выявят проблемы с костями, а МРТ точно определит, где находится сдавление нерва.
Визуализация позвоночника
Какие существуют нехирургические методы лечения ишиаса?
Состояние большинства пациентов с симптомами ишиаса или поясничной радикулопатией со временем улучшается, и они хорошо реагируют на нехирургические методы лечения, такие как медикаментозное лечение, физические упражнения и специальные растяжки при ишиасе, а также физиотерапия (ЛТ). Манипуляции с позвоночником, такие как хиропрактика, также могут помочь уменьшить симптомы ишиаса. В большинстве случаев ишиас проходит через 4–6 недель.
Манипуляции с позвоночником, такие как хиропрактика, также могут помочь уменьшить симптомы ишиаса. В большинстве случаев ишиас проходит через 4–6 недель.
«Стандартные методы лечения ишиаса включают физкультуру, физические упражнения, избегание действий, которые усугубляют симптомы, а также безрецептурные нестероидные противовоспалительные препараты (НПВП)», — говорит доктор Ван. «Если это не работает и боль острая, следующим шагом обычно является инъекция эпидуральной инъекции стероида или блокада нервного корешка».
В некоторых случаях перед инъекциями стероидов можно рассмотреть короткий курс пероральных стероидов. По рекомендации врача или поставщика медицинских услуг безрецептурные (OTC) нестероидные противовоспалительные препараты (НПВП) могут помочь уменьшить отек и боль при ишиале. Существует много видов безрецептурных препаратов, таких как ацетаминофен (например, Тайленол), ибупрофен (например, Адвил) или напроксен (например, Алив).
Упражнения при ишиасе
При ишиасе, связанном с проблемами мышц и позвоночника, следующие упражнения под руководством врача могут уменьшить боль и дискомфорт:
Аэробные упражнения: ходьба, медленный бег трусцой, плавание, езда на велосипеде, танцы и другие виды деятельности, повышающие частоту сердечных сокращений и улучшающие общее физическое состояние, могут уменьшить симптомы ишиаса.
 (Однако избегайте бегать или ходить по пересеченной местности, так как это может ухудшить ваше состояние.)
(Однако избегайте бегать или ходить по пересеченной местности, так как это может ухудшить ваше состояние.)Силовые тренировки: Упражнения со свободными весами или силовыми тренажерами или изометрические упражнения, которые включают сокращение мышц без явного движения, являются важный компонент в уменьшении ишиаса.
Тренировка гибкости: йога, тай-чи, пилатес и подобные занятия, повышающие гибкость и силу, помогут улучшить осанку и снять нагрузку с седалищного нерва.
Специальные упражнения на растяжку при ишиасе
Хотя следующие специальные упражнения на растяжку могут облегчить симптомы ишиаса, вы всегда должны планировать любую программу упражнений под наблюдением своего лечащего врача.
Поза сфинкса йоги:
Лягте на живот, подбородком на пол или коврик, руки вдоль туловища, ступни вместе или слегка расставлены.
Втяните копчик и втяните пупок. Пупок должен оторваться от коврика.

Задействуйте ноги, подняв коленные чашечки, и поверните бедра внутрь, чтобы удлинить нижнюю часть спины.
Расположите предплечья параллельно друг другу, положите ладони на коврик и локти прямо под плечами. (Если сложить руки вместе, это может облегчить нагрузку на ваши плечи.)
Мягко и медленно отталкивайтесь от предплечий, постепенно выгибая спину, и медленно вдыхайте, поднимая голову и грудь.
Выдохните, медленно опуская голову и туловище на коврик.
Оставайтесь в позе сфинкса от нескольких вдохов до нескольких минут, в зависимости от вашего комфорта.
*Если эта поза кажется слишком сложной или болезненной, вы можете изменить ее, подложив сложенные одеяла или полотенца под тазовые кости, пока растяжка не станет комфортной.
Слайдер седалищного нерва:
(этап 1)
Начните с положения сидя на возвышении без поддержки спины.
Поднимите голову, пока не вытянете шею и не посмотрите в потолок.

Выпячивайте грудь, пока не прогнете поясницу.
Поднимите ногу, пораженную ишиасом, до тех пор, пока колено не выпрямится, а пальцы ног не будут направлены к колену.
(Этап 2)
Медленно и полностью опустите ногу, пока она не болтается.
Аккуратно наклоните шею вперед, пока подбородок не окажется у груди.
Позвольте нижней части спины округлиться вперед до слегка сутулого положения.
Повторите обе фазы несколько раз, медленно работая до 20 повторений.
Выполнять от четырех до шести раз в день.
Упражнения при ишиасе
Нужна ли вам операция при ишиасе?
Большинство пациентов с симптомами ишиаса или поясничной радикулопатией хорошо реагируют на нехирургические методы лечения, такие как медикаментозное лечение, физические упражнения и специальные растяжки при ишиасе, а также физиотерапия.
«Если качество вашей жизни хорошее, и вы по-прежнему можете работать и делать то, что хотите, нет причин для хирургического вмешательства», — отмечает доктор Ван. Однако, если человек приходит в свой кабинет и едва может сидеть, не может работать и не может заботиться о своей семье, хирургическое вмешательство может быть лучшим вариантом.
Однако, если человек приходит в свой кабинет и едва может сидеть, не может работать и не может заботиться о своей семье, хирургическое вмешательство может быть лучшим вариантом.
«Если вы применяете консервативные методы лечения, а боль не проходит, если у вас прогрессирующая неврологическая слабость, которая не улучшается, или если вы испытываете боль, выводящую из строя, можно рассмотреть вопрос об операции раньше, чем позже», — говорит доктор Ван. «Я всегда рассматриваю операцию как последний шаг», — говорит доктор Ван, добавляя, что решение сделать операцию обычно приходит к людям естественно.
Иногда ишиас и боль в пояснице могут быть серьезными и требовать хирургического вмешательства. Хирургическое лечение ишиаса рекомендуется пациентам с:
Потеря функции кишечника и/или мочевого пузыря (симптом редкого состояния синдрома конского хвоста)
Сильная слабость в ногах
Постепенно усиливающаяся боль
Для правильного пациента операция может быть очень эффективной. В небольшом исследовании 2020 года, опубликованном в Медицинском журнале Новой Англии, пациента с ишиасом из-за грыжи межпозвоночного диска, перенесшие операцию, сообщили о гораздо более низком уровне боли, чем люди, перенесшие только ПТ.
В небольшом исследовании 2020 года, опубликованном в Медицинском журнале Новой Англии, пациента с ишиасом из-за грыжи межпозвоночного диска, перенесшие операцию, сообщили о гораздо более низком уровне боли, чем люди, перенесшие только ПТ.
В медицинских рекомендациях также указано, что для пациентов с тяжелыми симптомами дискэктомия по поводу грыжи диска с радикулопатией (иррадиирующей болью) «рекомендуется обеспечить более эффективное облегчение симптомов», чем нехирургические методы лечения, такие как физиотерапия и инъекции стероидов.
«Исследования показали, что хирургическое вмешательство может быть очень успешным при ишиасе, особенно при реальном сдавлении нерва, будь то грыжа межпозвонкового диска, спинальный стеноз, дегенерация диска, костные шпоры или спондилолистез», — объясняет доктор Ван. «Выбор типа операции зависит от причины ишиаса».
Хирургия ишиаса
Какой тип хирургии ишиаса вам нужен?
Рекомендуемый тип операции зависит от диагноза, количества уровней позвоночника, требующих лечения, и целей операции. В целом, «мы стараемся делать как можно меньше операций», — говорит доктор Ван.
В целом, «мы стараемся делать как можно меньше операций», — говорит доктор Ван.
Большинство операций по уменьшению ишиаса называются операциями по декомпрессии позвоночника. Это процедуры, которые хирург-вертебролог выполняет для удаления того, что сдавливает седалищный нерв, например, грыжи диска. Некоторым пациентам требуется комбинация этих операций для облегчения симптомов ишиаса.
Многие пациенты проходят декомпрессионную операцию в амбулаторных или амбулаторных центрах позвоночника без госпитализации. Кроме того, многие из этих процедур могут быть выполнены с помощью минимально инвазивной хирургии позвоночника (MISS). В MISS хирурги используют специальные инструменты и средства визуализации (например, крошечные камеры), которые позволяют им оперировать с очень маленькими разрезами.
Преимущества минимально инвазивного подхода включают меньшую боль и более быстрое восстановление после операции, отчасти потому, что при этом меньше разрезов мягких тканей (например, связок, мышц). Этот подход также связан с более низким риском инфекции и меньшей кровопотерей в результате операции.
Этот подход также связан с более низким риском инфекции и меньшей кровопотерей в результате операции.
Минимально инвазивная хирургия является хорошим вариантом для пациентов с грыжей диска или спинальным стенозом только одного позвонка. Для пациентов, которым требуется операция на нескольких позвонках или более сложная операция, лучше всего подойдет традиционная открытая операция.
Минимально инвазивная хирургия позвоночника
Микродискэктомия
«Если ишиас вызван грыжей межпозвонкового диска в поясничном отделе позвоночника, что является одной из наиболее частых причин ишиаса, тогда используется простая минимально инвазивная микродискэктомия», — говорит доктор Ван. «Результаты микродискэктомии обычно очень хорошие».
Микродискэктомия включает небольшой разрез, представляет собой короткую операцию и обычно выполняется в амбулаторных условиях, отмечает доктор Ван. Во время любой процедуры хирург удаляет весь диск или часть диска, сдавливающую нерв(ы). В некоторых случаях устанавливается искусственная замена диска, чтобы помочь восстановить пространство и движение между позвонками.
Ламинотомия и ламинэктомия
Ламинотомия и ламинэктомия обычно используются для лечения спинального стеноза и включают удаление части позвоночника, называемой lamina — тонкая костная пластинка, защищающая позвоночный канал. Пластинка расположена в задней или задней части позвоночника между двумя позвонками. Разница между этими процедурами заключается в количестве удаляемой пластинки для доступа к кости, диску или другим мягким тканям, сдавливающим корешки спинномозговых нервов.
Частично или полностью удаляя пластинку, хирург может получить доступ к выпячиванию или грыже межпозвонкового диска со стороны заднего отдела позвоночника. Конечно, хирург может удалить другую ткань (например, костную шпору), сдавливающую корешок спинномозгового нерва на определенном уровне позвоночника (например, L4-L5).
Фораминотомия
Фораминотомия расширяет отверстие (называемое отверстием), где корешок спинномозгового нерва выходит из позвоночного канала. Небольшой разрез используется для удаления небольших кусочков кости, которые защемляют корешок седалищного нерва.
Небольшой разрез используется для удаления небольших кусочков кости, которые защемляют корешок седалищного нерва.
Межостистые распорки
Небольшие устройства, называемые межостистыми распорками, иногда используются для людей со стенозом позвоночника, чтобы помочь сохранить позвоночный канал открытым, чтобы нервы больше не защемлялись.
Спондилодез
У пациентов с нестабильностью позвоночника из-за спондилолистеза или остеохондроза на разных уровнях позвоночника может потребоваться спондилодез позвонков, говорит доктор Ван. Это более обширная операция, предназначенная для укрепления позвоночника и предотвращения болезненных движений. При спондилодезе позвоночные диски в двух или более позвонках удаляются, а позвонки сплавляются (соединяются вместе) с помощью костных трансплантатов и/или металлических устройств, которые ввинчиваются на место.
Хорошая новость заключается в том, что ишиас со временем проходит у многих людей с помощью консервативной терапии, и что хирургические варианты также имеют высокий уровень успеха, говорит доктор Ван.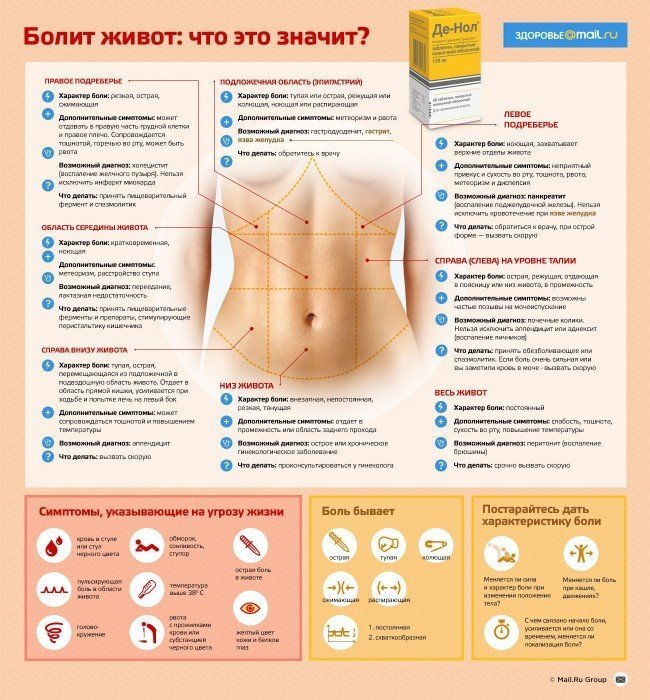 Самый важный шаг — обратиться к врачу, чтобы убедиться в отсутствии неотложных проблем и найти основную причину ишиаса.
Самый важный шаг — обратиться к врачу, чтобы убедиться в отсутствии неотложных проблем и найти основную причину ишиаса.
Перспективы ишиаса
В целом, у людей с ишиасом прогноз хороший. Тем не менее, улучшение может быть медленнее, чем при простых болях в спине. Имейте в виду, что ишиас может иметь несколько причин, поэтому самое главное — получить точный диагноз от врача, имеющего опыт лечения ишиаса.
Пришло время избавиться от ишиаса раз и навсегда. Шаг первый — выяснить конкретную причину вашего ишиаса, чтобы вы могли получить наиболее эффективное лечение для вашего конкретного состояния. Копните глубже в шесть распространенных причин ишиаса . А когда вы будете готовы к точному диагнозу или вам понадобится лечение, найдите рядом с вами специалиста по позвоночнику , который может вам помочь.
- Американская академия семейных врачей. (2018.) «Синдром грушевидной мышцы». https://familydoctor.org/condition/piriformis-syndrome/
- Американская академия хирургов-ортопедов.
 (2016.) «Спондилолиз и спондилолистез». https://orthoinfo.aaos.org/en/diseases—conditions/spondylolysis-and-spondylolisthesis
(2016.) «Спондилолиз и спондилолистез». https://orthoinfo.aaos.org/en/diseases—conditions/spondylolysis-and-spondylolisthesis - Американская ассоциация неврологических хирургов. (nd) «Синдром конского хвоста». https://www.aans.org/en/Patients/Neurosurgical-Conditions-and-Treatments/Cauda-Equina-Syndrome
- Американская ассоциация неврологических хирургов. (nd) Минимально инвазивная хирургия позвоночника. https://www.aans.org/Patients/Neurosurgical-Conditions-and-Treatments/Minimally-Invasive-Spine-Surgery
- Куреус. (2019) «Обзор поясничной радикулопатии, диагностики и лечения». https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6858271/
- Национальный институт артрита, костно-мышечных и кожных заболеваний. (2020.) «Спинальный стеноз». https://www.niams.nih.gov/health-topics/spinal-stenosis
- Национальные институты здравоохранения. (2019.) «Ишиас». https://medlineplus.gov/sciatica.html
- Национальный институт неврологических расстройств и инсульта.
 (2020.) «Информационный бюллетень по боли в пояснице». https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet
(2020.) «Информационный бюллетень по боли в пояснице». https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Low-Back-Pain-Fact-Sheet - Североамериканское общество позвоночника. (2012 г.) «Клинические рекомендации по диагностике и лечению поясничной грыжи диска с радикулопатией». https://www.spine.org/Portals/0/assets/downloads/ResearchClinicalCare/Guidelines/LumbarDiscHerniation.pdf
- StatPearls [Интернет]. (2020) «Анатомия, седалищный нерв». https://www.ncbi.nlm.nih.gov/books/NBK482431/
- StatPearls [Интернет]. (2020) «Ишиас». https://www.ncbi.nlm.nih.gov/books/NBK507908/
- Голдсмит, Р., Уильямс, Н.Х., Вуд, Ф. «Понимание ишиаса: мнение о болезни и лечении у пациентов с корешковой болью в поясничном отделе. Качественное интервью». окт 2019, https://pubmed.ncbi.nlm.nih.gov/31581116/.
- «О лишае (Herpes Zoster)». Центры по контролю и профилактике заболеваний. Июнь 2019 г., https://www.cdc.gov/shingles/about/index.html
- Филлер, Аарон Г., Махан, Марк А. «Травмы нервов нижней конечности». Youmans and Winn Neurological Surgery, Elsevier, 2022.
- Гедес, Фернандо, Сикейра, Браун Росана, Франсиско, Хосе Лоуренсу Торрао-Жуниор и др. «Недискогенный радикулит: что нам могут сказать клиническое обследование и визуализация?» Всемирная нейрохирургия, 2020 г., https://www.sciencedirect.com/science/article/abs/pii/S1878875019.329237?через%3Dihub
- Морино С., Исихара М., Умэдзаки Ф. и др. «Тазовое выравнивание изменяется в перинатальном периоде». PLOS One, 2019 г., https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0223776
- Гудман, Б.П. «Заболевания конского хвоста». Континуум, 2018 г., https://journals.lww.com/continuum/Fulltext/2018/04000/Disorders_of_the_Cauda_Equina.13.aspx
- Xiong, J., Zhang, P. «Синдром конского хвоста, вызванный изолированным метастазированием в спинной мозг экстрамедуллярно-интрадурально, является основным симптомом мелкоклеточного рака легкого: отчет о клиническом случае и обзор литературы».
 Международный журнал клинической и экспериментальной медицины, 2015 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4538121/9.0072
Международный журнал клинической и экспериментальной медицины, 2015 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4538121/9.0072 - ЛоРуссо, С. «Расстройства конского хвоста», континуум, 2021 г., https://pubmed.ncbi.nlm.nih.gov/33522743/
- Панос Г., Уотсон Д.К., Каридис И. и др. «Дифференциальная диагностика и лечение острого синдрома конского хвоста у пациентов с положительным результатом на вирус иммунодефицита человека: отчет о клиническом случае и обзор литературы». Журнал медицинских историй болезни, 2016 г., https://jmedicalcasereports.biomedcentral.com/articles/10.1186/s13256-016-0902-y
- «5 советов, как справиться с ишиасом». Издательство Harvard Health Publishing/Гарвардская медицинская школа. 2022 г., https://www.health.harvard.edu/pain/5-tips-for-coping-with-sciatica.
- Либенсон, Крейг. «Что я могу сделать для ишиаса?» Журнал телесной и двигательной терапии, 2012 г., https://www.clinicalkey.com/#!/content/journal/1-s2.0-S1360859212001258
- Раттер, П., «Заболевания опорно-двигательного аппарата». Общинная аптека, Firth Edition, 2021 г., https://www.clinicalkey.com/#!/content/book/3-s2.0-B978070208020300009X?scrollTo=%23top
- Константину, К., Данн, К.М., Оголла, Р., и др. «Прогноз ишиаса и болей в ногах, связанных со спиной, в первичной медико-санитарной помощи: когорта ATLAS». Spine J, июнь 2018 г., https://www.thespinejournalonline.com/article/S1529.-9430(17)31148-8/полный текст
.
.
.
Примечания: эта статья была первоначально опубликована 29 октября 2009 г. и последний раз обновлялась 31 октября 2022 г.
Кристин Делла Вольпе Медицинский писатель опыт медицинской журналистики, непрерывного медицинского образования и управления проектами. Она писала для рецензируемых журналов и газет, специализирующихся в различных областях, включая диабет, гастроэнтерологию, больничную фармацию, неврологию, онкологию, обезболивание, первичную медико-санитарную помощь и психиатрию. Лучшая часть ее работы — брать интервью у ведущих медицинских экспертов о передовых клинических исследованиях.
Stewart G. Eidelson, MD Основатель SpineUniverse, хирург-ортопед. Город, Нью-Йорк.
Онемение одной стороны тела? Почему это происходит и что помогает
Обзор
Онемение — это когда вы теряете чувствительность части тела или полностью. Когда это происходит, вы также можете заметить покалывание, известное как «булавки и иглы» в части тела. Эти симптомы в медицине известны как парестезии.
Онемение одной стороны тела, например рук и ног, может время от времени возникать у всех нас, и обычно эти симптомы не вызывают беспокойства. Вы можете получить их, если сидите или лежите слишком долго или неуклюже на части тела, например, когда спите на руке, потому что кровоснабжение ваших нервов прекращается. Но эти симптомы обычно исчезают, когда вы снимаете вес с части тела, и ваша кровь снова начинает нормально течь.
Существует ряд различных причин, по которым вы можете почувствовать покалывание в левой руке или онемение в правой части тела. Это может быть признаком раздражения нерва (известного как защемление нерва или компрессия нерва) или инфекции нерва и кожи вокруг него.
Это может быть признаком раздражения нерва (известного как защемление нерва или компрессия нерва) или инфекции нерва и кожи вокруг него.
Иногда это может быть признаком серьезной проблемы, особенно если вы продолжаете испытывать эти симптомы или они длятся в течение длительного времени.
Почему я чувствую онемение слева или справа?
Спондилез
Спондилез обычно вызывается
остеоартритом
позвоночника, при котором старение или чрезмерная нагрузка могут привести к износу позвоночника и дисков. Это может привести к появлению костных разрастаний на частях позвоночника, и эти разрастания могут раздражать нервы, идущие от позвоночника к другим частям тела, вызывая такие симптомы, как онемение и 9.0004
булавки и иглы
.
Другие симптомы включают боль или скованность в спине, шее и плечах или головные боли, которые обычно начинаются в задней части шеи.
Спондилез обычно не является серьезным, но если он становится серьезным, у вас могут появиться следующие симптомы:
- покалывание или онемение в руках или ногах
- боль, которая быстро усиливается или распространяется по руке или ноге
- проблемы с движением рук, рук или ног, неуклюжие руки или проблемы с ходьбой
- проблемы с контролем, когда вы мочитесь или какаете
Обычно у вас
спондилез шеи
или нижней части спины.
Синдром запястного канала
Хотите знать, что вызывает онемение и покалывание в руках и кистях? Это может быть
Синдром запястного канала
(CTS), который возникает, когда нерв в запястье (срединный нерв) сдавлен сужением в небольшом туннеле в запястье (называемом запястным туннелем) или опухолью вокруг него. Это вызывает покалывание, онемение и боль в пальцах.
Для большинства, обычно нет четкой причины CTS, но определенные условия могут увеличить ваш риск, в том числе
диабет
,
Infacteact hileroid (гипотиреоз)
,
Rhumatoid Arthritis
,
Ackaleysid
999,
4.00003
Ackalygaleoid
,
40003 Ackalealeid
,
.
или беременность. Узнайте больше о факторах риска
Узнайте больше о факторах риска
для CTS
.
Смещение диска
A
Смещение диска
— это когда подушка ткани между костями в позвоночнике смещается или «сползает». Это может быть вызвано старением, слишком тяжелыми физическими упражнениями, поднятием тяжестей или избыточным весом. Когда диск смещается, он может давить на близлежащие нервы и вызывать такие симптомы, как покалывание или боль в частях тела ниже пораженного диска.
Вы можете не знать, что у вас грыжа межпозвонкового диска, так как у вас не всегда есть симптомы, но если вы это сделаете, у вас могут быть:
- боль в шее, пояснице, ноге или руке
- онемение или покалывание – обычно на одной стороне тела, но иногда на обеих сторонах
- проблемы с движением рук или ног (слабость)
Если смещение диска находится в нижней части спинного мозга, это может вызвать серьезную проблему, называемую
синдромом конского хвоста
. Его симптомы включают онемение вокруг ваших гениталий или дна (ануса), проблемы с контролем, когда вы какаете или мочитесь, и проблемы с движением одной или обеих ног.
Его симптомы включают онемение вокруг ваших гениталий или дна (ануса), проблемы с контролем, когда вы какаете или мочитесь, и проблемы с движением одной или обеих ног.
Инсульт
Инсульт — это опасное для жизни состояние, которое возникает, когда часть вашего мозга теряет кровоснабжение. Большинство инсультов вызывается
тромбом
(тромбоз), который перекрывает приток крови к мозгу (известный как ишемический инсульт), но некоторые из них могут быть вызваны
кровоизлиянием в мозг
(известным как ишемический инсульт). геморрагический инсульт).
Симптомы инсульта зависят от того, какая часть вашего мозга поражена. Вы можете чувствовать покалывание или онемение обычно на одной стороне тела, но это может быть и на обеих сторонах. Другие симптомы включают:
- опущение одной стороны лица
- проблемы с движением рук или ног (слабость)
- онемение или покалывание в руках или ногах
- проблемы с речью, такие как невнятная речь или невозможность говорить
Иногда у вас могут появиться эти симптомы, но они проходят через несколько минут или часов — это называется
транзиторной ишемической атакой (ТИА)
или «мини-инсультом». Хотя симптомы быстро проходят, это может означать, что вы рискуете получить полный инсульт.
Хотя симптомы быстро проходят, это может означать, что вы рискуете получить полный инсульт.
Рассеянный склероз
Рассеянный склероз или рассеянный склероз — это серьезное заболевание, поражающее головной и спинной мозг и нарушающее нормальную работу нервов. Точно неясно, что вызывает это, но считается, что это сочетание вашей генетики и факторов окружающей среды, таких как вирусные инфекции в детстве.
Рассеянный склероз может вызывать широкий спектр симптомов, включая онемение или покалывание в различных частях тела. Другие распространенные симптомы включают:
- чувство усталости
- проблемы с ходьбой
- затуманенное зрение, двоение в глазах и боль в глазах
- проблемы с контролем мочи
- проблемы с балансом
- ригидность мышц и спазмы
- проблемы с мышлением, обучением и планированием
Ваши симптомы могут появляться и исчезать или постепенно ухудшаться с течением времени.
Опухоли
Опухоли представляют собой группы аномальных клеток, образующих рост. Если опухоль находится в головном мозге или позвоночнике или рядом с ними, она может давить на нервы. Не все опухоли являются раковыми — некоторые (известные как доброкачественные опухоли) не распространяются на другие части тела. Но оба типа могут сдавливать или повреждать нервы и вызывать такие симптомы, как онемение или покалывание.
Если опухоль находится в головном мозге или позвоночнике или рядом с ними, она может давить на нервы. Не все опухоли являются раковыми — некоторые (известные как доброкачественные опухоли) не распространяются на другие части тела. Но оба типа могут сдавливать или повреждать нервы и вызывать такие симптомы, как онемение или покалывание.
Причины опухолей головного и спинного мозга неясны, но они чаще встречаются в пожилом возрасте.
Если у вас опухоль головного мозга, ваши симптомы будут зависеть от того, в какой части вашего мозга она находится. Узнайте больше о
симптомах опухолей головного мозга
.
Опухоль спинного мозга может вызывать симптомы ниже места ее роста, включая покалывание и онемение, слабость в какой-либо части тела и постоянную боль.
Подробнее о
опухоли спинного мозга и их симптомы
.
Менее распространенные причины
Иногда другие причины онемения и покалывания на одной стороне тела могут включать:
- нарушение кровоснабжения нерва или головного мозга,
сердечный приступ
или
стенокардия
- инфекция – как
опоясывающий лишай
или
болезнь Лайма
- яды или лекарства – например, отравление ртутью или химиотерапия
лекарства
- состояния, такие как диабет,
хроническая болезнь почек
и чрезмерное употребление алкоголя (
злоупотребление алкоголем
)
- авитаминозы, в том числе
витамин В12-дефицитная анемия
Когда обратиться к врачу
Покалывание и онемение на одной стороне тела от ног до рук не всегда является признаком серьезного состояния, но вам необходима срочная медицинская помощь, особенно если у вас есть и другие симптомы.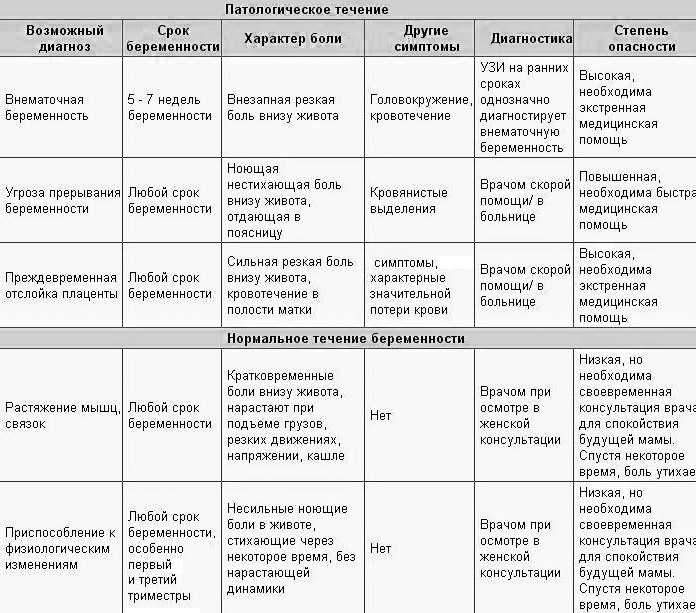 Обратитесь в отделение неотложной помощи или вызовите скорую помощь, если:
Обратитесь в отделение неотложной помощи или вызовите скорую помощь, если:
- это произошло внезапно
- становится все хуже
- у вас проблемы с движением рук, ног или кистей (слабость)
- у вас проблемы с речью или пониманием других людей
- у вас обвисла одна сторона лица
- у вас потеря, нечеткость или двоение в глазах
- вы теряете сознание, чувствуете спутанность сознания, головокружение или теряете равновесие
- у вас приступы (судороги)
- у тебя лихорадка
или очень
сильная головная боль
- у вас онемение или покалывание вокруг гениталий (влагалища или полового члена)
- у вас проблемы с контролем, когда вы какаете или мочитесь
- у вас
боль в груди
или одышка
- у вас очень сильная боль в руке, ноге или стопе, которая не проходит, когда вы отдыхаете, ваша нога или рука холодеют, выглядят бледными, белыми или синюшными, или вы не можете ими пошевелить
- у вас была травма шеи или спины
Как можно скорее обратитесь к врачу, если вы чувствуете онемение или покалывание на одной стороне тела, и:
- это не проходит
- он продолжает возвращаться
- распространяется на другую часть тела
- у вас болит голова
- вы чувствуете боль в пораженной области
- у вас рана или сыпь на ноге
- ты худеешь без смысла
- вы плохо себя чувствуете или болеете
- у тебя неловкие руки
- становится хуже, когда тебе жарко
Какое лечение?
Спондилез
Вы можете попробовать справиться со спондилезом с помощью самопомощи, в том числе изменить свою осанку – например,
получить лучшее офисное кресло для поддержки позвоночника
. Прием нестероидных противовоспалительных средств (НПВП) или
Прием нестероидных противовоспалительных средств (НПВП) или
обезболивающих
может облегчить боль, но поговорите со своим фармацевтом или врачом о том, как безопасно получить и использовать эти лекарства.
Узнайте больше о
как лечить боль в спине
и
как лечить боль в шее в домашних условиях
.
Если эти меры не помогают, обратитесь к врачу. Лечение может включать:
- другие лекарства, такие как обезболивающие
- лечебная физкультура и упражнения
- хирургия
Синдром запястного канала
CTS иногда проходит сам по себе в течение нескольких месяцев, особенно если он у вас возникает из-за беременности. Но если нет, то к врачу. Лечение может включать:
- использование шины на запястье и отсутствие действий, которые ухудшают самочувствие
- прием обезболивающих
- упражнения для рук
- лечение любой основной причины, например
снижение веса
при избыточном весе
- a
инъекции стероидов
- хирургия
Узнайте
о том, как лечить и предотвращать травмы от повторяющихся растяжений, такие как CTS
.
Выскальзывание межпозвонкового диска
Вы можете попытаться справиться со своими симптомами дома, принимая простые обезболивающие и противовоспалительные средства, поскольку они часто помогают. Но обратитесь к врачу, если ваши симптомы не улучшаются или у вас развился какой-либо из симптомов в
Раздел «Когда обращаться к врачу»
.
Врач может порекомендовать лечение, такое как инъекция стероидов, миорелаксанты или физиотерапия.
Подробнее о
и других методах лечения проскальзывания межпозвонкового диска
.
Инсульт
Инсульт — это неотложная медицинская помощь, требующая лечения в больнице.
В зависимости от типа перенесенного инсульта лечение может включать:
- лекарства для растворения тромбов
- операция по удалению сгустков или крови и восстановление лопнувших кровеносных сосудов
препараты для разжижения крови
- лекарства для контроля вашего
высокого кровяного давления
или
снижения высокого уровня холестерина
Подробнее о
лечение, восстановление и снижение риска инсульта
.
Если вы думаете, что у вас была ТИА, как можно скорее обратитесь к врачу. Его лечение обычно включает разжижающие кровь лекарства, такие как 9.0004
аспирин
и тесты, чтобы определить вероятность полного инсульта. Подробнее о
Лечение и профилактика ТИА
.
Рассеянный склероз
Если вы подозреваете, что у вас может быть рассеянный склероз, как можно скорее обратитесь к врачу. В настоящее время нет лекарства от рассеянного склероза, но есть множество методов лечения, которые могут помочь справиться с вашими симптомами, замедлить прогрессирование заболевания и ускорить выздоровление после рецидива. Они включают:
стероидные таблетки
(при рецидивах)
- нервные обезболивающие или миорелаксанты (для облегчения симптомов)
- болезнь-модифицирующая терапия (для замедления прогрессирования)
Подробнее о
Лечение рассеянного склероза
.
Опухоли
Если вы беспокоитесь, что у вас может быть опухоль, обратитесь к врачу. Лечение опухолей зависит от того, является ли опухоль злокачественной или нет и где она находится, но может включать:
стероиды
, чтобы предотвратить давление опухоли на спинной или головной мозг
- операция по удалению опухоли
лучевая терапия
для уменьшения размера опухоли
химиотерапия
Подробнее о
различных видах опухолей головного мозга
.
Пройдут ли онемение и покалывание?
Если у вас онемение правой или левой стороны тела, важно выяснить причину ваших симптомов, чтобы исключить что-либо серьезное.
Некоторые из этих состояний быстро улучшатся сами по себе или при самопомощи, но другие, более серьезные, потребуют лечения у врача или в больнице, и вам потребуется больше времени для выздоровления. Рассеянный склероз — это пожизненное заболевание, поэтому вам потребуется лечение на всю оставшуюся жизнь, чтобы справиться с симптомами, остановить ухудшение состояния и избежать осложнений.



 Ухудшение симптома может осложнить ход беременности и спровоцировать преждевременные роды.
Ухудшение симптома может осложнить ход беременности и спровоцировать преждевременные роды. Грыжа или грыжа межпозвонкового диска является наиболее распространенной причиной ишиаса.
Грыжа или грыжа межпозвонкового диска является наиболее распространенной причиной ишиаса. Эндометриоидная ткань может мигрировать и оказывать давление на седалищный нерв, вызывая боль.
Эндометриоидная ткань может мигрировать и оказывать давление на седалищный нерв, вызывая боль. (Однако избегайте бегать или ходить по пересеченной местности, так как это может ухудшить ваше состояние.)
(Однако избегайте бегать или ходить по пересеченной местности, так как это может ухудшить ваше состояние.)

 Международный журнал клинической и экспериментальной медицины, 2015 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4538121/9.0072
Международный журнал клинической и экспериментальной медицины, 2015 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4538121/9.0072