При беременности сдулся живот: Сдулся живот — 26 ответов
Содержание
Вопросы про внутриутробные инфекции: страница 2
Внутриутробное инфицирование плода через околоплодные воды, плаценту, пуповину. Вирусные заболевания во время беременности, хронические очаги инфекции в организме матери и др. На вопросы о внутриутробных инфекциях при беременности отвечают врачи медицинских клиник «Арт-Мед».
На 11 неделе беременности у меня выявился положительный анализ крови РПГА на антитела к возбудителю листерии, а именно 1:200. Во время беременности, да и незадолго до неё я ничем не болела, температуры не было. Только перед беременностью был кашель, который долго проходил. Насколько это опасно и что следует делать дальше?
Вам необходимо сходить на консультацию к инфекционисту.
В 18 лет я переболела вагинальным герпесом, который пролечила. В 24 года забеременела. Вся беременность протекала хорошо, ничем не болела и герпес тоже не появлялся. На 40 неделе легла в роддом. На 40,5 неделе мой врач решил искусственно вызвать роды. Показатели УЗИ и ктг были отличные, но врач решил не ждать и проколол пузырь. Когда было открытие 4 сантиметра, врач решил сделать эпидуральную анастезию для стимуляции матки. После укола я почувствовала нехорошие ощущения, будто живот сдулся и сердцебиение ребёнка перестала ощущать. Через короткий промежуток времени сердцебиение у ребёнка начало снижаться и пришлось срочно делать кесарево сечение. При рождении у ребёнка произошла асфиксия средней степени. На 3 сутки ребёнку стало плохо, обнаружили нижнюю правостороннюю пневмонию. После курса лечения в этом роддоме, мне сказали, что у ребёнка врождённая инфекция, врождённая пневмония из-за того, что я переболела когда-то герпесом. Возможно ли такое, если во время беременности УЗИ и ктг показывало, что плод полностью был здоров и герпес не проявлялся? Или ребёнок получил это заболевание после рождения, воздушно-капельным путём?
Показатели УЗИ и ктг были отличные, но врач решил не ждать и проколол пузырь. Когда было открытие 4 сантиметра, врач решил сделать эпидуральную анастезию для стимуляции матки. После укола я почувствовала нехорошие ощущения, будто живот сдулся и сердцебиение ребёнка перестала ощущать. Через короткий промежуток времени сердцебиение у ребёнка начало снижаться и пришлось срочно делать кесарево сечение. При рождении у ребёнка произошла асфиксия средней степени. На 3 сутки ребёнку стало плохо, обнаружили нижнюю правостороннюю пневмонию. После курса лечения в этом роддоме, мне сказали, что у ребёнка врождённая инфекция, врождённая пневмония из-за того, что я переболела когда-то герпесом. Возможно ли такое, если во время беременности УЗИ и ктг показывало, что плод полностью был здоров и герпес не проявлялся? Или ребёнок получил это заболевание после рождения, воздушно-капельным путём?
Скорее всего, инфекция именно врожденная, если только малыш не находился на искуственной вентиляции легких (ИВЛ). Причиной пневмонии может стать как вирусная инфекция, так и любая бактериальная. Во внутриутробном периоде легкие плода не работают, поэтому все проблемы диагностируются только после рождения.
Причиной пневмонии может стать как вирусная инфекция, так и любая бактериальная. Во внутриутробном периоде легкие плода не работают, поэтому все проблемы диагностируются только после рождения.
Диагноз внутриутробное инфицирование плода — что это такое?
Иногда во время беременности к малышу попадают микробы – через плодный пузырь или через плаценту. Они вызывают поражение различных органов, что в дальнейшем вызвать осложнения после родов. Поэтому при подозрении на внутриутробную инфекцию необходимо лечение в зависимости от вида возбудителя заболевания. Подробно об этом Вы можете прочитать в разделе «Медицинские публикации» на сайте нашего Центра.
У меня вторая беременность срок 12 нед. На 7 неделе беременнности в ПЦР выявлен CMV. Сдала кровь на антитела: иммунноглобулины М не выявлены, G титре до 29 МЕ. Консультировалась у вирусолога — порекомендовали немедлено переливать иммунноглубулин. Поставив при этом (на основании моих анализов) обострение СMV. Действительно ли обострение может ставиться на основании обнаружения вируса в ПЦР? Процент врожденных аномалии? Насколько необходимо и как неотложно нужно вводить иммунноголобулин?
Действительно ли обострение может ставиться на основании обнаружения вируса в ПЦР? Процент врожденных аномалии? Насколько необходимо и как неотложно нужно вводить иммунноголобулин?
Я бы Вам рекомендовала повторно сдать анализ крови на антитела и мазок на ЦМВ методом ПЦР – возможно, в результат вкралась ошибка. Если же IgM так и не будут выявлены, а титр IgG не изменится, лечение иммуноглобулинами не обязательно. Риск для плода небольшой.
Какова вероятность инфицирования плода простым герпесом (второго типа), если анализ показывает наличие антител G 0,9 (при норме до 0,9), антител M не обнаружено. Можно ли будет кормить ребенка грудью?
Вероятность инфицирования плода незначительная. Вы можете совершенно спокойно кормить ребенка грудью. Инфицирования возможно только в период обострения заболевания.
Как наличие хламидийной инфекции может отразится на здоровье ребенка до рождения и после рождения?
При наличии хламидийной инфекции инфицирование ребенка может происходить происходит преимущественно во время родов, контактным путем или при аспирации содержимого родовых путей, хотя возможно заражение и во время беременности. В 20–50% случаев у новорожденных от инфицированных хламидиями матерей в течение первых двух недель жизни развивается конъюнктивит, а в 10–20% случаев на первом – третьем месяце жизни — хламидийная пневмония, характеризующаяся торпидным течением, реже наблюдаются назофарингит и вульвовагинит. Полагают, что хламидийная пневмония достаточно часто приводит к хроническим заболеваниям дыхательной системы у новорожденных. Учитывая высокую частоту урогенитального хламидиоза среди беременных и его роль в развитии осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в настоящее время не вызывает сомнений. Одновременно с лечением беременной женщины проводится терапия полового партнера.
В 20–50% случаев у новорожденных от инфицированных хламидиями матерей в течение первых двух недель жизни развивается конъюнктивит, а в 10–20% случаев на первом – третьем месяце жизни — хламидийная пневмония, характеризующаяся торпидным течением, реже наблюдаются назофарингит и вульвовагинит. Полагают, что хламидийная пневмония достаточно часто приводит к хроническим заболеваниям дыхательной системы у новорожденных. Учитывая высокую частоту урогенитального хламидиоза среди беременных и его роль в развитии осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в настоящее время не вызывает сомнений. Одновременно с лечением беременной женщины проводится терапия полового партнера.
Я забеременела при невылеченном уреаплазмозе. Насколько это опасно для ребенка? Возможно ли вынашивание беременности при таком заболевании?
Уреаплазмоз может стать причиной внутриутробного инфицирования, преждевременного прерывания беременности и целого ряда других осложнений. Если беременность до 20 недель будет протекать нормально, то во второй половине беременности пройдете курс лечения. Если же появятся осложнения раньше, потребуется более раннее назначение антибиотиков.
Если беременность до 20 недель будет протекать нормально, то во второй половине беременности пройдете курс лечения. Если же появятся осложнения раньше, потребуется более раннее назначение антибиотиков.
В последние недели беременности никаких вирусных заболеваний у жены не было. Регулярно схватывать начало ночью 31-го декабря, но раскрытие матки началось только утром 2-го числа. У нас были партнерские роды и нас направили в родзал. Говорили, что родовая деятельность хорошая, но открытие шло медленно. В 12 часов — 2 см., в 16 часов — 4 см., в 20 часов — 6 см. На осмотре в 20 часов ей прокололи пузырь и выпустили воды. Воды были чуть зеленоватые. У жены поднялась температура. Родовая деятельность стала слабой. В 23.30 жену положили на «медицинский сон». Около 2-х часов ночи жена проснулась, ее осмотрели и через 30 минут сделали кесарево сечение. Ребенок родился с внутриутробной пневмонией. Все ли правильно в действиях врачей? Почему ее не оперировали сразу, когда прокололи и у нее поднялась температура? Как правильно надо было поступить и мне и врачам?
Для анализа действия врачей, необходимо, как минимум, детально ознакомится с записями в истории родов. Внутриутробная пневмония у ребенка формируется задолго до начала родов. Это может быть несколько недель или дней, но никак не часов. Т.е. погрешности ведения родов не связаны с наличием внутриутробной пневомнии у новорожденного.
Внутриутробная пневмония у ребенка формируется задолго до начала родов. Это может быть несколько недель или дней, но никак не часов. Т.е. погрешности ведения родов не связаны с наличием внутриутробной пневомнии у новорожденного.
На 6-м месяце беременности я лечила микоплазмоз (Клион Д, Аугментин), муж ничего не лечил (мы не знали). Сейчас я почти на 8-м месяце и мы случайно увидели в интернете, что микоплазму нужно лечить и мужчине. Половой жизнью до сих пор живём и, скорей всего, эти бактерии сейчас опять во мне. На днях сдала анализ (бак посев). Отразится ли все это на ребёнке, если да то как?
Микоплазмоз может стать причиной внутриутробного инфицирования плода, преждевременного прерывания беременности и т.д.
Мне 25 лет, было 3 беременности и 2 аборта. Последняя беременность закончилась искусственным прерыванием беременности на сроке 17 недель. Мои анализы: хламидия G титр 1:40, Уреаплазмоз G титр 1:40. Лечение- курс проходила. АФП 207,8-6,2 МОМ. В заключении при вскрытии ребенка написали внутриутробное инфицирование. Одни врачи говорили, что ребенок нормальный, а другие настаивали на срочном прерывании. Искуственные роды длились 7 дней. Прошло полгода. Что необходимо делать сейчас? Ходила к многим врачам — у всех мнения разные. Через какое время можно беременеть? Почему бывает высокий уровень АФП? Могу ли я родить здорового ребенка?
Лечение- курс проходила. АФП 207,8-6,2 МОМ. В заключении при вскрытии ребенка написали внутриутробное инфицирование. Одни врачи говорили, что ребенок нормальный, а другие настаивали на срочном прерывании. Искуственные роды длились 7 дней. Прошло полгода. Что необходимо делать сейчас? Ходила к многим врачам — у всех мнения разные. Через какое время можно беременеть? Почему бывает высокий уровень АФП? Могу ли я родить здорового ребенка?
Планировать беременность вам можно не ранее, чем через полгода после предыдущей. Уровень АФП повышается и при хромосомных аномалиях, и при внутриутробной инфекции, и в некоторых других ситуациях. А кариотип плода определяли? Вам необходимо сходить на прием к генетику, а также заняться комплексным обследование и лечением для подготовки к предстоящей беременности.
По результатам УЗИ поставлен диагноз — внутриутробное инфицирование плода (вирусоносительство). Диагноз инфекционистов — носительство гепатита С и ЦМВ у матери. Вероятность инфицирования плода считают низкой, поскольку в крови присутствуют только антитела, концентрация которых в течение беременности не увеличивалась, ПЦР отрицательный на оба вируса в течение беременности. Никаких других инфекций не выявлено, чувствую себя хорошо. Насколько правомерен диагноз, сделанный гинекологом и стоит ли делать еще УЗИ (возможно, это вредно для плода)?
Вероятность инфицирования плода считают низкой, поскольку в крови присутствуют только антитела, концентрация которых в течение беременности не увеличивалась, ПЦР отрицательный на оба вируса в течение беременности. Никаких других инфекций не выявлено, чувствую себя хорошо. Насколько правомерен диагноз, сделанный гинекологом и стоит ли делать еще УЗИ (возможно, это вредно для плода)?
УЗИ абсолютно безвредно для плода. На данном этапе развития медицины нет четких УЗ-признаков внутриутробного инфицирования плода. Вам необходимо сделать УЗИ в динамике примерно через месяц и отследить, не увеличивается ли гидроцефалия.
У меня 23 недели беременности. Переболела вирусным ОРВ и подозревают гайморит. Как гайморит может подействовать на развитие плода в данный период беременности?
Острый воспалительный процесс в 23 недели беременности уже не может привести к формированию пороков развития, но способен спровоцировать угрозу прерывания беременности, повышает риск внутриутробной пневмонии плода. Лечить гайморит надо обязательно, в эти сроки беременности допустимо использовать широкий спектр лекарственных препаратов, в том числе и антибиотиков, безусловно, по согласованию с акушером-гинекологом.
Лечить гайморит надо обязательно, в эти сроки беременности допустимо использовать широкий спектр лекарственных препаратов, в том числе и антибиотиков, безусловно, по согласованию с акушером-гинекологом.
На сроке примерно 4,5 мес у меня началось выделение прозрачной жидкости без запаха из влагалища. Примерно 2-3 раза в день. Объем выделений увеличивался постепенно в течение месяца. Никаких мер не приняли. Жидкость не идентифицировали, т.к. никаких анализов не делали. Все закончилось рождением на сроке 5,5 мес. живой девочки, которая прожила 12 часов. Вскрытие показало генерализованный сепсис плода (поражены легкие, мозг, ЖКТ). Мнения врачей постфактум разделились. Одни утверждают, что первична была инфекция, носительницей которой являюсь я. И что подтекающая жидкость — это не воды, а влагалищный секрет, свидетельствующий о наличии генитальной инфекции, которая поразила оболочки пузыря и затем плод. Причем считают, что инфекция очень серьезная, так как такой обширный сепсис у плода якобы встречается нечасто. Еще они утверждают, что на таком сроке воды в течение месяца подтекать не могут, даже капельно. Другая группа врачей утверждает обратное – что первично подтекание вод. Якобы бывает высокий боковой надрыв плодного пузыря, откуда и подтекают по капельке воды в течение многих недель. Инфекция имеет восходящий характер, т.е. проникла из влагалища в эти «ворота». Причины надрыва плодных оболочек эти врачи называют разные – вплоть до секса (или вообще они неизвестны). Где же истина? Перед беременностью сдала анализы на все вирусы и бактерии. Все нормально. Сексом во время беременности не занималась. Тонус матки был, но не постоянный. На какие же инфекции мне еще обследоваться? И как это может плодный пузырь по неизвестным причинам надорваться? Мне 33 года. Детей нет. Но я боюсь, что во время следующей беременности будет то же самое. Что делать?
Еще они утверждают, что на таком сроке воды в течение месяца подтекать не могут, даже капельно. Другая группа врачей утверждает обратное – что первично подтекание вод. Якобы бывает высокий боковой надрыв плодного пузыря, откуда и подтекают по капельке воды в течение многих недель. Инфекция имеет восходящий характер, т.е. проникла из влагалища в эти «ворота». Причины надрыва плодных оболочек эти врачи называют разные – вплоть до секса (или вообще они неизвестны). Где же истина? Перед беременностью сдала анализы на все вирусы и бактерии. Все нормально. Сексом во время беременности не занималась. Тонус матки был, но не постоянный. На какие же инфекции мне еще обследоваться? И как это может плодный пузырь по неизвестным причинам надорваться? Мне 33 года. Детей нет. Но я боюсь, что во время следующей беременности будет то же самое. Что делать?
К сожалению, заочно объективно разобраться в причинах, которые привели к такому исходу, невозможно. Можно только строить различные предположения. В этом смысле возможны и те варианты, которые предполагаются группами Ваших врачей. Никаких противоречий тут, на самом деле, нет. Анализы «на все вирусы и бактерии», как Вы указываете, сдать просто невозможно. Вам даже всей беременности на это просто не хватило бы. Кроме того, как это ни странно, к инфицированию могут привести даже те микроорганизмы, которые в норме присутствуют в организме человека. Надрыв плодных оболочек не обязательно может быть связан с сексом. Кстати, чаще всего преждевременный разрыв плодных оболочек возникает как раз из-за инфекции. Жаль, что во время исследования ребенка не был идентифицирован возбудитель инфекции, которая явилась причиной сепсиса. И конечно же следовало с самого начала обратить внимание на характер выделений из половых путей. Следующую беременность Вам следует запланировать не ранее чем через год после прерывания предыдущей. За это время Вам и Вашему мужу целесообразно пройти разностороннее углубленное обследование, в том числе и на инфекцию.
В этом смысле возможны и те варианты, которые предполагаются группами Ваших врачей. Никаких противоречий тут, на самом деле, нет. Анализы «на все вирусы и бактерии», как Вы указываете, сдать просто невозможно. Вам даже всей беременности на это просто не хватило бы. Кроме того, как это ни странно, к инфицированию могут привести даже те микроорганизмы, которые в норме присутствуют в организме человека. Надрыв плодных оболочек не обязательно может быть связан с сексом. Кстати, чаще всего преждевременный разрыв плодных оболочек возникает как раз из-за инфекции. Жаль, что во время исследования ребенка не был идентифицирован возбудитель инфекции, которая явилась причиной сепсиса. И конечно же следовало с самого начала обратить внимание на характер выделений из половых путей. Следующую беременность Вам следует запланировать не ранее чем через год после прерывания предыдущей. За это время Вам и Вашему мужу целесообразно пройти разностороннее углубленное обследование, в том числе и на инфекцию.
Срок по первому УЗИ 39 недель по УЗИ 19.05.05.37-38 сегодня 07.06.05 поставили 37 недель и плацентит. Что это такое и чем грозит это ребенку и мне?
Представленные Вами данные вероятнее всего свидетельствуют о снижении темпов роста плода, что связано с задержкой его развития. Не исключено, что такая патология возникла на фоне внутриутробного инфицирования. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Если диагноз подтвердится, то необходима срочная госпитализация и лечение этого осложнения.
У меня синегнойная палочка и постоянно бывают продолжительные циститы. Опасна ли синегнойная палочка для ребенка в период беременности?
Синегонойная палочка может вызывать очень серьезные и опасные гнойно-воспалительные заболевания и, в том числе, может приводить к внутриутробному инфицированию плода с соответствующими негативными последствиями.
У меня беременность 22 недели, сделала УЗИ, онаружена мелкодисперсная взвесь в околоплпдных водах.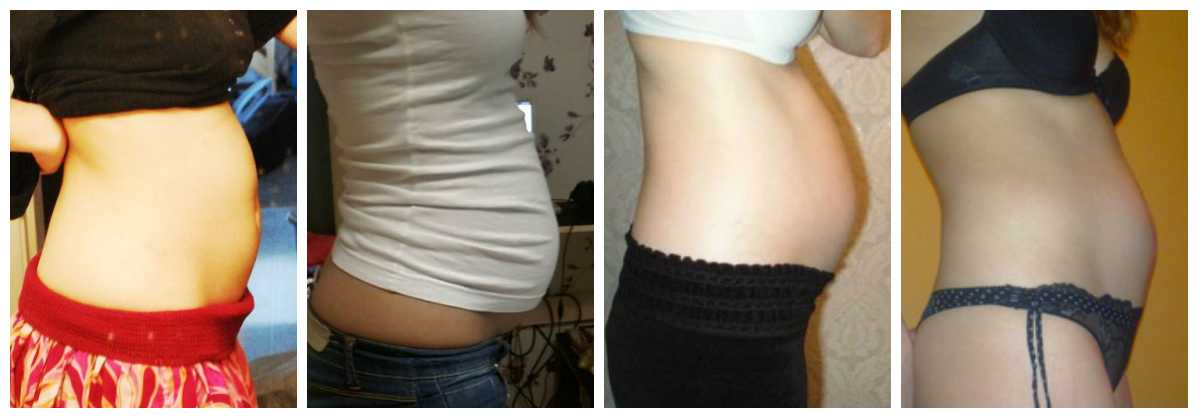 В заключении врач написал: «Угроза внутриутробного инфицирования плода. » Чем это чревато и какое лечение необходимо?
В заключении врач написал: «Угроза внутриутробного инфицирования плода. » Чем это чревато и какое лечение необходимо?
Обнаруженная у Вас при УЗИ «мелкодисперсная взвесь в околоплодных водах» действительно может быть связана с внутриутробной инфекцией, что и предположил совершенно правомерно врач, который делал УЗИ. Естественно, что это предположение требует еще дополнительного уточнения, так как одних только результатов УЗИ для этого недостаточно. Внутриутробное инфицирование может привести к целому ряду очень серьезных осложнений при беременности и к неблагоприятному ее исходу. Конкретные вопросы, касающиеся необходимости и целесообразности назначения любых лекарственных препаратов беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Заочно подобные вопросы решить невозможно, так как это может принести больше вреда, чем пользы. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу.
У меня 14 недель беременности и у меня обнаружили уреаплазму. Что это за болезнь и угрожает ли она моему ребенку?
Что это за болезнь и угрожает ли она моему ребенку?
Уреаплазма не болезнь, а микроорганизм, который может вызывать различные воспалительные заболевания, в том числе и урогенитального тракта. Уреаплазма может вызывать такие осложнения беремености как внутриутробное инфицирование, хориоамнионит, преждевременое прерывание беременности и мное другое. В Вашем случае Вам целесообразно пройти дополнительное обследование под наблюдением Вашего лечащего врача и решить вопрос о лечении.
От чего у плода бывает кислородное голодание?
Причин для кислородного голодания у плода очень много, основными причинами являются фетоплацентарная недостаточность, гестоз, внутриутробное инфицирование, угроза прерывания беременности.
Что такое уреаплазма? У меня 20 неделе беременности, на УЗИ обнаружились у плода в желудочках мозга роги 8 мл. Что это такое? Может ли это возникнуть от уреаплазмы? И как у плода эти «отклонения» лечить?
Уреаплазма — это один из возбудителей урогенитальной инфекции, который может приводить к воспалительному процессу урогенитального тракта, а также и к внутриутробному инфицированию плода. Представленая Вами информация о желудочковой системе мозга плода, мягко говоря, носит весьма сумбурный характер. У плода, в норме в желудочках мозга имеются парные анатомические образования, которые назваются «рогами». Различают лобный рог, затылочный рог, височный рог. Размеры рогов измеряют в миллиметрах и сопоставляют со стандартными показателями, характерными для данного срока беременности. Уточните у врача, который проводил исследование, что же на самом деле было обнаружено при исследовании у Вашего ребенка.
Представленая Вами информация о желудочковой системе мозга плода, мягко говоря, носит весьма сумбурный характер. У плода, в норме в желудочках мозга имеются парные анатомические образования, которые назваются «рогами». Различают лобный рог, затылочный рог, височный рог. Размеры рогов измеряют в миллиметрах и сопоставляют со стандартными показателями, характерными для данного срока беременности. Уточните у врача, который проводил исследование, что же на самом деле было обнаружено при исследовании у Вашего ребенка.
Как влияет на беременность и малыша (может ли быть потология в развитии) стрептококк группы А (хронический танзилит)? Как лечится во время беременности?
Стрептококки вообще, в том числе и принадлежащие к группе А, являются возбудителями различных воспалительных заболеваний. Во время беременности эти возбудители могут приводить к внутриутробному инфицированию. Лечить любое заболевание следует препаратами, которые наиболее эффективны и не противопоказаны во время беременности. Конкретные вопросы, касающиеся необходимости и целесообразности назначения лекарственных средств беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу, возможно потребуются дополнительные исследования.
Конкретные вопросы, касающиеся необходимости и целесообразности назначения лекарственных средств беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу, возможно потребуются дополнительные исследования.
Что такое золотистый стафилоккок и как он влияет на плод при беременности?
Золотистый стафилококк — это микроб, который может вызывать тяжелые воспалительные заболевания различных органов и систем, в том числе с весьма неблагоприятным исходом. В частности, во время беременности возможно внутриутробное инфицирование плода.
Жена беременна 23-24 недели. Врачи говорят, что есть внутриутробная инфекция плода, какая именно — можно уточнить только при рождении. Так ли это и что делать?
Наиболее точную информацию о характере возбудителей, которые привели к развитию внутриутробнй инфекции, можно получить, исследовав околоплодные воды или кровь плода. С этой целью возможно сделать прокол стенки матки и взять пробы оклоплодных вод или крови плода из пуповины. Такие технологии существуют и в ряде случаев используются. Однако эти манипуляции значительно повышают риск таких осложнений, как кровотечение, отслойка плаценты, травма плода и т.д. И, самое главное, при подозрениии на внутриутробное инфицирование нет необходимости уточнять характер возбудителя инфекции. Лечение проводиться по известной врачам методике. Прогноз лечения зависит от очень многих индивидуальных факторов, и этот вопрос лучше детально обсудить с лечащим врачем.
С этой целью возможно сделать прокол стенки матки и взять пробы оклоплодных вод или крови плода из пуповины. Такие технологии существуют и в ряде случаев используются. Однако эти манипуляции значительно повышают риск таких осложнений, как кровотечение, отслойка плаценты, травма плода и т.д. И, самое главное, при подозрениии на внутриутробное инфицирование нет необходимости уточнять характер возбудителя инфекции. Лечение проводиться по известной врачам методике. Прогноз лечения зависит от очень многих индивидуальных факторов, и этот вопрос лучше детально обсудить с лечащим врачем.
Cрок беременности 23 недели, на УЗИ выявилось подозрение на внутриутробную инфекцию (увеличенны размеры плаценты 0,53, вместо нормы 0,48), сдали анализы — уреплазма (до этого лечились на малых сроках). На сколько все серьезно?
Если действительно имеются серьезные подозрения на внутриутробную инфекцию, которые подтверждены различными результатами исследований, то необходимо провести комплексное противовоспалительное лечение. Так как в противном случае возможны более серьезные осложнения, включая преждевременное прерывание беременности. Лечение должен назначить врач после консультативного осмотра и всестороннего осмысления полученных результатов исследований. Все необходимые консультации и акушерские обследования Вы можете получить в нашем медицинском центре.
Так как в противном случае возможны более серьезные осложнения, включая преждевременное прерывание беременности. Лечение должен назначить врач после консультативного осмотра и всестороннего осмысления полученных результатов исследований. Все необходимые консультации и акушерские обследования Вы можете получить в нашем медицинском центре.
У меня первая беременность, срок 34 недели. Анализ мочи показал белок 0,033 и лейкоцитов 5000, мой врач говорит, что мне нужно срочно делать кесарево сечение, чтобы избежать инфицирования ребенка. На самом деле все так серьезно, и насколько может быть инфицирован ребенок, если я рожу в срок?
Единственное, что можно предположить по результатам анализа мочи, что, вероятно, имеется воспалительный процесс в почках. Однако, о степени его выраженности можно судить только на основании более углубленных исследований. Вам необходима очная консультация акушер-гинеколога и, вероятно, дополнительное обследование. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Зачем берут анализ на скрытую инфекцию у беременных, и что он дает?
Всех беременных обследуют для выявления возможной инфекции, чтобы своевременно предотвратить внутриутробное инфицирование плода и, при необходимости, начать соответствующее лечение.
По результатам ПЦР-диагностики у меня обнаружили HPV-16, уреплазму и микоплазму, гарднареллу. На данный момент беременность 17-18 недель. В клиническом анализе крови повышены эритроциты, лейкоциты и гемоглобин. Плюс ко всему у меня групповая несовместимость. Чем эти инфекции могут грозить ребёнку внутриутробно?
При таком сочетании инфекции и групповой несовместимости существенно повышается риск развития плодово-плацентарной недостаточности, внутриутробного инфицирования и целого ряда других серьезных осложнений, включая прерывание беременности. Для уточения ситуации Вам необходимо в самое ближайшее время обратиться для консультации и осмотра к акушер-гинекологу.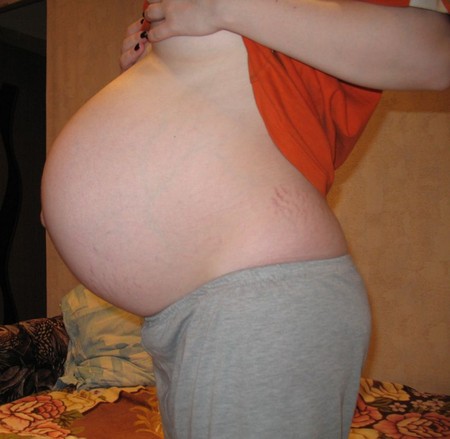 Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Можно забеременнить при молочнице? И какие будут последствия?
Наступление беременности при наличии молочницы возможно. Однако в такой ситуации значительно возрастает риск внутриутробного инфицирования плода. Поэтому рекомендую пройти курс лечения.
Беременность 31 неделя. Анализы на ИППП — обнаружены уреаплазма и гарднерелла. Результат бактериологического исследования — обнаружены St. epidermidis и Candida alb., общий мазок, по словам врача, плох. Назначения — ровамицин, трихопол, тержинан, вобензим, далее виферон-2. Необходимо ли в данном случае лечение антибиотиками в таком количестве. Если да, то что эффективнее и безопаснее для ребенка — ровамицин или эритромицин?
Согласно представленной Вами информации, можно предположить, что обнаруженные у вас возбудители привели к развитию воспалительного процесса, который может распространиться и на плод и привести к его внутриутробному инфицированию. Для того, чтобы этого не произошло Вам и назначили соотвествующее лечение. Врачу, который назначил Вам это лечение, виднее, так как у него есть данные о характре течения Вашей беременности и результаты обследований. В этой связи, заочно комментировать назначенное другим врачем лечение невполне корректно. Если у вас остались сомнения, то Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Для того, чтобы этого не произошло Вам и назначили соотвествующее лечение. Врачу, который назначил Вам это лечение, виднее, так как у него есть данные о характре течения Вашей беременности и результаты обследований. В этой связи, заочно комментировать назначенное другим врачем лечение невполне корректно. Если у вас остались сомнения, то Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
У меня беременность 21 неделя, обнаружили микоплазму, уреоплазму, гарднеллёз. На яичниках кисты 4 см и 8 см. С какой недели надо начинать лечение и как это повлияет на ребёнка? Когда можно сделать УЗИ: до лечения или после?
Лечение воспалительного процесса, который вызван перечисленными Вами возбудителями следует начать уже на текущем сроке беременности. Если не проводить лечение, то может быть внутриутробное инфицирование плода. УЗИ также целесообразно выполнить уже сейчас. Последующие контрольные исследования выполняют по назначению врача.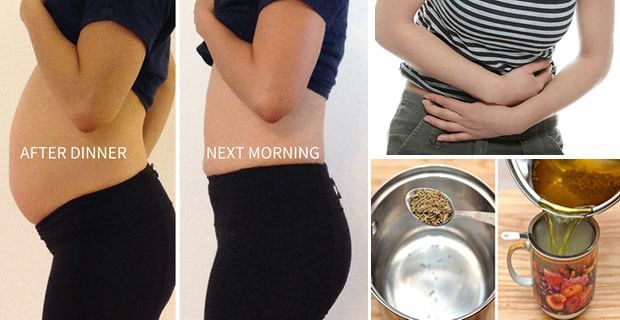 Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
20 ноября моей дочери делали в Вашем центре трехмерное УЗИ (беременность 28 недель). УЗИ показало умеренное многоводие, больше ничего нас не насторожило, все в норме. После посещения женской консультации ей прописали антибиотик ревамецин. Нужно ли его принимать в течение 10 дней по 3 таблетки в день?
Вероятнее всего, антибиотик Вашей дочери назначили в связи с подозрением на внутриутробную инфекцию. В свою очередь это подозрение у врача гинеколога могло вознкнуть в связи с наличием многоводия, которое обнаружили при УЗИ. Однако следует подчеркнуть ряд обстоятельств. 1) Наличие только одного многоводия еще не является свидетельством внутриутробной инфекции, так как данная патология с одинаковым успехом может быть как при нормальном количестве околоплодных вод, так и при маловодии; 2) Обойтись только данными УЗИ для правильной постановки диагноза невозможно.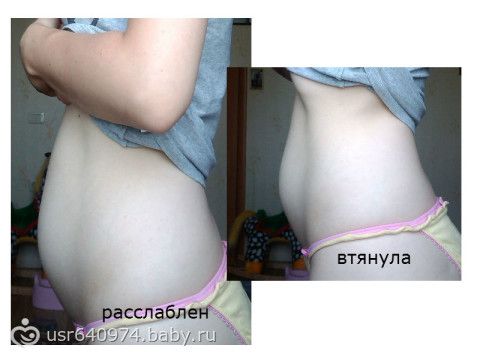 Постановка диагноза внутриутробного инфицирования требует комплексного обследования беременной, включая не только данные УЗИ, но и целого ряда других важных исследований (микробиологические, иммунологические и т.п.). 3) Только при многостороннем подтверждении диагноза внутриутробного инфицирования можно решать вопрос о возможности назначения антибиотиков. Исходя из представленых Вами данных, никаких уточняющих диагноз действий перед назначением антибиотиков предпринято не было. С другой стороны, может быть у врача действительно имеются какие-либо другие подтверждающие данные о наличии инфекции, о которых Вы просто не знаете, и назначение антибиотиков было действительно обосновано. В любом случае Вы имеете полное право потребовать у врача объяснений, что послужило основанием для назначения антибиотиков Вашей дочери.
Постановка диагноза внутриутробного инфицирования требует комплексного обследования беременной, включая не только данные УЗИ, но и целого ряда других важных исследований (микробиологические, иммунологические и т.п.). 3) Только при многостороннем подтверждении диагноза внутриутробного инфицирования можно решать вопрос о возможности назначения антибиотиков. Исходя из представленых Вами данных, никаких уточняющих диагноз действий перед назначением антибиотиков предпринято не было. С другой стороны, может быть у врача действительно имеются какие-либо другие подтверждающие данные о наличии инфекции, о которых Вы просто не знаете, и назначение антибиотиков было действительно обосновано. В любом случае Вы имеете полное право потребовать у врача объяснений, что послужило основанием для назначения антибиотиков Вашей дочери.
Живот после родов: как снова сделать его плоским
Почему я все еще выгляжу беременной?
Вид собственного живота после родов вполне может удивить вас. Малыш уже родился, а живот – вот он, никуда не делся! Большой, круглый и мягкий, как будто вы все еще на шестом месяце беременности. Вдобавок к этому у некоторых женщин на животе сохраняется продольная темная линия и следы от растяжек. А мамочки, которым делали кесарево сечение, могут «похвастаться» еще и хирургическим швом.
Малыш уже родился, а живот – вот он, никуда не делся! Большой, круглый и мягкий, как будто вы все еще на шестом месяце беременности. Вдобавок к этому у некоторых женщин на животе сохраняется продольная темная линия и следы от растяжек. А мамочки, которым делали кесарево сечение, могут «похвастаться» еще и хирургическим швом.
Для полного восстановления после родов вашему телу, а особенно области живота, необходимо время. Представьте, что ваш живот – это шарик, который медленно надувается, пока ребенок растет. С рождением малыша этот шар не лопается, а начинает постепенно сдуваться. И не беспокойтесь – ваш живот все выдержит.
Как только рождается малыш, в организме мамы происходят гормональные изменения, которые заставляют ее тело (за исключением груди) принять прежние, «добеременные», формы. Матка сокращается до нормального размера за четыре недели. А вместе с ней и остальные клетки тела, разбухшие за время беременности, начинают освобождаться от лишней жидкости, преобразуя ее в мочу, влагалищные выделения и даже испарину. Накопленный жир тоже постепенно уйдет, особенно если вы будете кормить малыша грудью и заниматься спортом. Но результаты станут заметны не сразу, лишь через несколько недель.
Накопленный жир тоже постепенно уйдет, особенно если вы будете кормить малыша грудью и заниматься спортом. Но результаты станут заметны не сразу, лишь через несколько недель.
Правда, темная линия и растяжки сохраняются дольше. Но к счастью, через полгода-год растяжки будут уже не так заметны. Обычно они бледнеют и становятся чуть светлее остальной кожи (это зависит от ее цвета), хотя их структура, к сожалению, не меняется. Темная линия тоже со временем посветлеет, но легкий след может остаться.
Сколько времени нужно, чтобы вернуть животу былую форму?
Мы все слышали рассказы молоденьких мам о том, что после родов их живот моментально стал упругим и плоским. Такое случается, но редко. Чтобы избавиться от «мешка» на животе, большинству женщин требуются месяцы. Бывает, небольшой животик остается навсегда.
Наберитесь терпения. Девять месяцев ваш живот растягивался, чтобы в нем мог поместиться растущий малыш. Естественно, понадобится не меньше, а то и больше, времени, чтобы живот вновь стал плоским.
Насколько быстро вы вернетесь в прежнюю форму, зависит от вашей конституции, прибавки в весе, вашей активности и генов. Быстрее похудеют женщины, которые впервые стали мамами, во время беременности регулярно занимались спортом, набрали меньше 13 кг и кормят малышей грудью.
Если же ваш малыш находится на искусственном вскармливании, вам нужно следить за тем, сколько вы едите. Чтобы сбросить вес, необходимо уменьшить количество потребляемых калорий, ведь вы уже не беременны.
Что можно сделать для того, чтобы мой живот выглядел лучше?
В первые месяцы после родов хорошо помогает грудное вскармливание. В процессе выработки молока сгорают дополнительные калории, поэтому кормящие мамы худеют быстрее.
Также кормление грудью провоцирует сокращения матки, а вместе с ней нагрузки испытывает и все тело. Правда, многие кормящие мамы жалуются, что им сложно сбросить последние 2-4 кг. Некоторые эксперты предполагают, что эти жировые запасы нужны для поддержания лактации.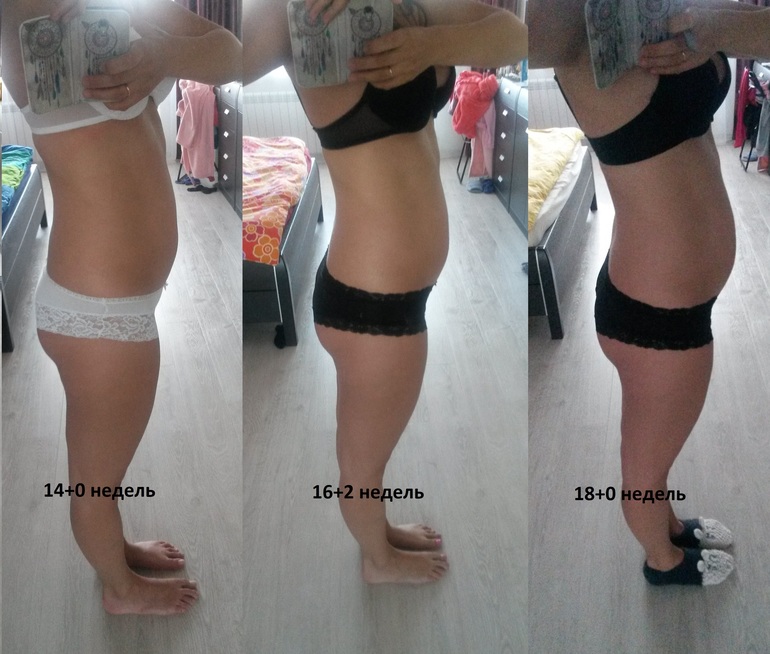 Пока у ученых нет определенности в этом вопросе.
Пока у ученых нет определенности в этом вопросе.
Физические упражнения тоже полезны, будь то прогулка с коляской или занятия йогой в ближайшем фитнес-клубе. Любая двигательная активность тонизирует мышцы и сжигает калории. На удивление быстро вернуть былую форму можно с помощью регулярных занятий, включающих аэробные нагрузки и упражнения, направленные на укрепление пресса. Но прежде чем начать заниматься, удостоверьтесь, что ваш организм готов к нагрузкам.
Иногда требуются дополнительные усилия. Конечно, низкокалорийная диета помогает сбросить вес. Но будет лучше, если вы похудеете постепенно, благодаря упражнениям. Потерпите хотя бы шесть недель (а если кормите грудью, то несколько месяцев), прежде чем сокращать количество потребляемых калорий. Диета сразу после родов может снизить лактацию и ослабить ваш организм.
И ни в коем случае не садитесь на строгую диету: женщинам необходимо не менее 1200 калорий в день (а большинству даже больше – 1800-2000 калорий в день), чтобы оставаться здоровыми, энергичными и бодрыми.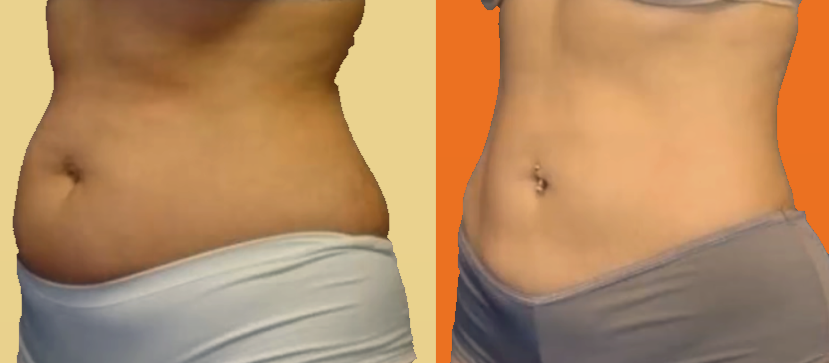 Чтобы за неделю сбросить около 500 г, нужно каждый день употреблять на 500 калорий меньше или увеличить физические нагрузки.
Чтобы за неделю сбросить около 500 г, нужно каждый день употреблять на 500 калорий меньше или увеличить физические нагрузки.
Если вы кормите грудью, нельзя терять больше килограмма в неделю. Это может привести к тому, что токсины, которые обычно накапливаются в жировых отложениях, начнут быстро высвобождаться в кровь, и возрастет количество вредных веществ, попадающих в грудное молоко. Так что если вы через шесть недель после родов сбрасываете больше 1 кг в неделю, необходимо употреблять больше калорий.
Проблемы с газами во время беременности | MyloFamily
В этой статье
Газы и вздутие живота
Написано 14 марта 2022 г.
Что делать с газами и вздутием живота во время беременности
Одним из наиболее распространенных и неприятных пренатальных симптомов является газообразование во время беременности . Обычно начинается на одиннадцатой неделе беременности и продолжается до срока родов. Давайте разберемся с причинами газообразования и вздутия живота во время беременности и некоторыми полезными советами по их облегчению.
Каковы причины вздутия живота при беременности?
Гормон беременности прогестерон отвечает за эффект припухлости, который вы можете заметить, когда возвращается положительный тест на беременность. Здоровая беременность требует адекватного уровня прогестерона. Тем не менее, это вздутие живота во время беременности , отрыжка и выделение газов становятся более терпимыми благодаря тому факту, что прогестерон также является гормоном, способствующим беременности.
Для обеспечения того, чтобы ваш ребенок получал все питательные вещества из пищи, которую вы потребляете, замедляется пищеварение. Теперь это фантастические новости.
К сожалению, замедление пищеварения во время беременности может привести к вздутию живота и даже нескольким спазмам (или семи).
По мере роста матки растет и нагрузка на прямую кишку, что может вызвать проблемы с контролем мышц и вызвать сильное газообразование.
Как долго сохраняется вздутие живота во время беременности?
Ваш желудок и кишечник, вероятно, станут более раздраженными, так как ваша матка растет и оказывает на них большее давление, заставляя вас чувствовать, что вы переедаете. Хотя для вас это хлопотно (буквально), вы можете быть спокойны, зная, что ваш нерожденный ребенок в блаженном неведении о вашем газообразовании на ранних сроках беременности и других неудобствах (привет, тошнота).
Хотя для вас это хлопотно (буквально), вы можете быть спокойны, зная, что ваш нерожденный ребенок в блаженном неведении о вашем газообразовании на ранних сроках беременности и других неудобствах (привет, тошнота).
Избавьтесь от прибавки в весе до рождения ребенка с помощью этих советов —
Как уменьшить газообразование и вздутие живота во время беременности
Поддержание регулярного стула во время беременности может помочь облегчить дискомфорт, вызванный чувством вздутия живота во время беременности. Вот несколько советов для начала:
1. Поддерживайте водный баланс в течение дня
Национальная медицинская академия США, ранее называвшаяся Институтом медицины, рекомендует беременным женщинам выпивать не менее 2,3 литров воды в день при вздутии живота на ранних сроках беременности.
Бактерии в тонком кишечнике расщепляют непереваренную пищу, в результате чего образуются газы. В результате поддержание гидратации может помочь уменьшить накопление газа.
Запоров, еще одного источника газообразования, можно избежать, принимая достаточное количество жидкости. Стул становится жестким и сухим, когда человек сильно обезвожен. Суп легче проходит через толстую кишку, когда он мягкий от употребления большого количества воды.
Кроме того, рекомендуется делать глоток, а не глотать, чтобы не переборщить. Когда люди сглатывают, они более склонны глотать воздух, что приводит к газообразованию.
2. Подходящее волокно
Другой подход к предотвращению запоров во время беременности заключается в употреблении большого количества продуктов, богатых клетчаткой, таких как листовая зелень, бобовые, цельнозерновые продукты и фрукты. Если в настоящее время вы не потребляете клетчатку регулярно, начните медленно.
3. Выбирайте меньшие порции
Чем больше еды вы съедаете за один присест, тем больше газа вы производите. В дополнение к поддержанию стабильного уровня питательных веществ для лучшего кормления вашего ребенка, прием шести небольших приемов пищи или трех умеренных приемов пищи плюс два или три перекуса в день предотвращает перегрузку вашей пищеварительной системы, контролируя симптомы вздутия живота беременных и изжогу.
4. Ешьте медленно
Скорее всего, вместе с едой будет проглочено много воздуха, если вы съедите ее за пять минут. Вы почувствуете пузырьки газа и вздутие живота из-за оседания воздуха в желудке.
Старайтесь есть медленно на протяжении всей беременности, независимо от того, насколько вы заняты. Ваша боль в животе значительно уменьшится, и вы получите столь необходимый отдых.
5. Постарайтесь успокоиться
Вздутие живота во время беременности и заглатывание воздуха могут возникать, когда беременные женщины едят в срочном порядке (например, обедают во время написания отчета или ужинают во время спора с матерью по телефону).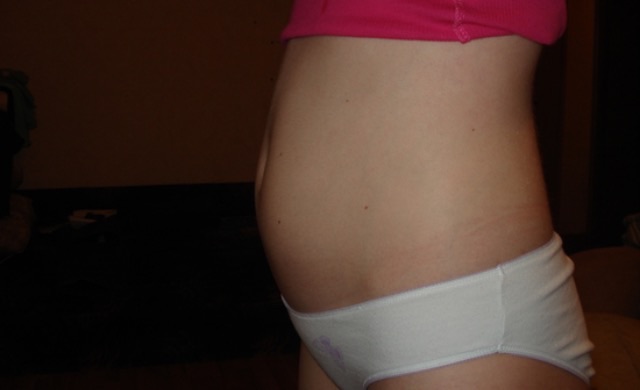
Старайтесь не есть бутерброд с некоторой тревогой. Перед едой и во время еды сделайте несколько глубоких вдохов, чтобы сосредоточиться, и помните, что «перерыв на обед» действительно подразумевает, что вы должны сделать перерыв.
6. Сократите потребление сорбита и маннитола
Несмотря на то, что эти подсластители безопасны во время беременности, они могут вызывать газообразование и расстройство желудка. Из-за этого обязательно читайте этикетку на любом упакованном товаре перед покупкой.
7. Попробуйте пробиотики
Хорошие бактерии в желудке можно поддерживать, употребляя продукты, богатые пробиотиками, такие как йогурт (кефир), хлеб на закваске (соленые огурцы), квашеная капуста (квашеная капуста), мисо (кимчи) и соленые огурцы (квашеная капуста). Прежде чем использовать пребиотическую добавку, проконсультируйтесь со своим лечащим врачом.
8. Прогуляйтесь по кварталу
Чтобы предотвратить появление газов и вздутие живота во время беременности, даже короткая прогулка на свежем воздухе в течение 10 минут может помочь поддерживать нормальное течение.
9. Устройтесь поудобнее и расслабьтесь с чашкой чая или кофе
Чашка ромашкового чая или стакан горячей воды с лимоном помогают облегчить различные желудочно-кишечные проблемы во время беременности.
10. Массаж живота
Этот совет может быть полезен только в первом триместре беременности, когда выпуклость вашего ребенка не закрывает кишечник. Тем не менее, можно облегчить вздутие живота на ранних сроках беременности с помощью легкого массажа живота.
Пройдите вверх и через грудную клетку к правому ребру, вниз к левой грудной клетке и через пупок.
Рекомендуется потратить на все это около двух-трех минут.
Повторяйте в течение примерно десяти минут при вздутии живота в первом триместре беременности .
Продукты, которых следует избегать во время беременности Вздутие живота и газообразование
Если вы беременны, ожидайте вздутие живота во время беременности и газообразование, но отказ от продуктов, которые с большей вероятностью вызывают газообразование, может помочь. Тем не менее, хорошо сбалансированная диета для беременных невозможна, если вы исключите все, что может вызвать метеоризм (включая все углеводы).
Тем не менее, хорошо сбалансированная диета для беременных невозможна, если вы исключите все, что может вызвать метеоризм (включая все углеводы).
- Первым шагом является устранение некоторых продуктов, вызывающих вздутие живота и вздутие живота во время беременности. Если вы почувствуете какое-либо облегчение, попробуйте снова вводить приемы пищи по одному, чтобы увидеть, сможете ли вы определить виновника. Ведение дневника питания может помочь вам узнать, вызывают ли некоторые приемы пищи более сильное вздутие живота, чем другие.
Вам также может понравиться : Способы справиться с тягой к уличной еде во время беременности (mylofamily.com)
- Продукты, которые естественным образом содержат фруктозу, включают лук-порей и лук; кетчуп; сухофрукт; яблоки; медовый; пшеница; груши; и фруктовый сок. HFCS — это фруктоза, часто встречающаяся в обработанных пищевых продуктах и различных подслащенных напитках. (Вздутие живота усугубляется карбонизацией.
 )
)
- Рис не является крахмалом, в отличие от пшеницы и кукурузы. По большей части это связано с дефицитом фермента, необходимого для расщепления углеводов. Это вызывает образование газов в течение первого триместра, когда бактерии, живущие в нашем кишечнике, питаются ими.
- Овсяные отруби, фасоль, горох и многие фрукты и овощи богаты клетчаткой. Толстая кишка обычно расщепляет эти питательные вещества, что приводит к образованию газов. С другой стороны, пшеничные отруби проходят через пищеварительную систему непереваренными, что делает их отличной альтернативой для тех, кто страдает запорами и хочет увеличить потребление клетчатки, не увеличивая дискомфорта в желудке.
- Продукты из молока и других молочных ингредиентов. Употребление молочных продуктов может вызвать метеоризм, диарею, газообразование у беременных и дискомфорт в желудке у людей с непереносимостью лактозы. При умеренной непереносимости лактозы симптомы могут быть незаметны, пока вы не увеличите потребление молочных продуктов во время беременности.
 Проконсультируйтесь с лечащим врачом, чтобы определить, содержит ли ваш пренатальный витамин достаточное количество витамина D.)
Проконсультируйтесь с лечащим врачом, чтобы определить, содержит ли ваш пренатальный витамин достаточное количество витамина D.)
- Жареные и жирные блюда. В результате эти продукты с большей вероятностью остаются в кишечнике и вызывают чрезмерное газообразование на ранних сроках беременности.
Когда звонить врачу
Хотя вздутие живота во втором триместре беременности является распространенным источником дискомфорта, он не единственный. Газ можно спутать с различными заболеваниями. Внематочная беременность, схватки Брекстона-Хикса и даже роды являются симптомами беременности. Беременность может быть связана или не связана с другими проблемами со здоровьем. Аппендицит, камни в желчном пузыре и СРК — это лишь некоторые из наиболее распространенных заболеваний. Если боль не проходит или усиливается, если вы испытываете сильную тошноту и рвоту или обнаруживаете кровь в стуле во время дефекации, обратитесь к врачу или обратитесь в отделение неотложной помощи. Каждый раз, когда вы подозреваете, что у вас могут быть схватки, вам следует обратиться к врачу, доуле или акушерке.
Каждый раз, когда вы подозреваете, что у вас могут быть схватки, вам следует обратиться к врачу, доуле или акушерке.
Газ против родовой боли
Чем ближе вы подходите к концу беременности, тем больше вероятность того, что вы перепутаете слишком много газов во время беременности со схватками. Один из способов узнать наверняка — записать, сколько боли и страданий вы испытываете. Между каждым циклом схваток возникают безболезненные периоды. Они также будут становиться сильнее и ближе с течением времени.
В отличие от нескольких минут, которые длятся схватки, ощущение газа непредсказуемо и может сохраняться в течение нескольких часов или даже дней. Интенсивные менструальные спазмы похожи на схватки, в то время как газообразование на ранних сроках беременности и вздутие живота больше похожи на общую боль в животе (иногда перемежающуюся колющими ощущениями, которые приходят и уходят).
Заключение
Вздутие живота и газообразование на ранних сроках беременности возникают у всех, но у некоторых людей газообразования больше, чем у других. Изменения в организме, в том числе повышенное газообразование и вздутие живота, типичны во время беременности.
Изменения в организме, в том числе повышенное газообразование и вздутие живота, типичны во время беременности.
Несмотря на то, что газ может доставлять неудобства, он не причинит вреда ни вам, ни вашему будущему ребенку. Даже если вы изо всех сил пытаетесь избежать этого, вам придется иметь дело с избыточным газообразованием на протяжении всей беременности.
Хорошей новостью является то, что лечение вздутия живота на ранних сроках беременности во время беременности и в первые несколько дней после родов может быть безопасным и эффективным. Поговорите со своим врачом, если вы испытываете симптомы, которые, как вы не уверены, вызваны газами. Выяснение того, что беспокоящий дискомфорт был вызван газами, предпочтительнее, чем игнорирование того, что может указывать на более серьезную проблему со здоровьем. Вы можете использовать домашние средства от вздутия живота во время беременности для достижения наилучших результатов.
Каталожные номера
1. Гомеш К.Ф., Соуза М., Лоренсу И., Мартинс Д., Торрес Дж. (2018). Заболевания желудочно-кишечного тракта при беременности: что нужно знать гастроэнтерологу? NCBI
Гомеш К.Ф., Соуза М., Лоренсу И., Мартинс Д., Торрес Дж. (2018). Заболевания желудочно-кишечного тракта при беременности: что нужно знать гастроэнтерологу? NCBI
2. Хайди Джо Пакетт. (2021). Опыт беременных женщин с гастрами. Опыт желудочно-кишечного дискомфорта при желудочно-кишечном дискомфорте и стратегии, которые они используют для преодоления. https://epublications.marquette.edu
3. Пэйтон Джонсон, Кристи Маунт, Скотт Грациано. (2014). Функциональные расстройства кишечника при беременности: влияние на качество жизни, оценка и лечение. https://obgyn.onlinelibrary.wiley.com/
- Grabitske, H. Critical Reviews in Food Science and Nutrition, «Gastrointestinal Effects of Low-Digestible Carbohydrates». www.expert.unm.edu
- Американский колледж гастроэнтерологии. Отрыжка, вздутие живота и метеоризм. www.gi.org
Это полезно?
Да
Нет
Автор:
newagemum
newagemum
Прочитано из 5000+ статей, тем, проверенных MYLO.
Загрузите
сегодня!
Статьи по теме
Как быстро избавиться от изжоги во время беременности?
Запор на ранних сроках беременности
Может ли время на животе помочь избавиться от запоров и газообразования у младенцев?
Нормально ли страдать от изжоги на ранних сроках беременности?
Похожие темы
Газы и вздутие живота
Беременность
Путешествие во время беременности
Вздутие живота во время беременности
Ваш животик растет вместе с ростом вашего малыша, но является ли это обычным состоянием беременности, из-за которого вы выглядите более беременной, чем есть на самом деле? Вздутие живота является нормальным явлением во время здоровой беременности и встречается чаще, чем думают многие женщины.
Вздутие живота приводит к тому, что живот «набухает» газами/воздухом. Обычно это неудобно и может усиливаться во время беременности. Некоторые женщины описывают его начало в конце первого триместра и могут сохраняться до родов.
Обычно это неудобно и может усиливаться во время беременности. Некоторые женщины описывают его начало в конце первого триместра и могут сохраняться до родов.
Существует несколько причин увеличения вздутия живота, связанного с беременностью, но основной из них является повышение уровня гормона прогестерона. Этот гормон помогает поддерживать здоровую беременность, но также вызывает побочные эффекты ГАЗОВ!! Да отрыжка и пердеж!!
Гормон в вашей системе заставляет желудочно-кишечный тракт и другие системы вашего тела расслабляться и замедляться. Это означает, что питательные вещества успеют стать пищей для вашего ребенка. Замедление пищеварения дает больше времени для накопления газов, вызывающих вздутие живота. Если у некоторых женщин слабые мышцы тазового дна, они могут обнаружить, что у них неконтролируемое выделение газов.
Некоторые продукты усиливают вздутие живота. Если вы едите много чеснока, лука и огурцов, то это не слишком сильно на вас повлияет, но если вы не едите регулярно, ограничьте количество этих продуктов.
- Пейте воду! Иногда голод/вздутие живота могут быть связаны с обезвоживанием. Простое добавление воды может вывести газы через ваше тело и облегчить запор.
- Увеличение количества натуральных волокон. Цельнозерновые продукты, фасоль, бобовые, фрукты могут помочь пищеварению, но не ешьте слишком много, если это не является для вас регулярным, потому что это также может вызвать вздутие живота, если ваше тело к этому не привыкло. Отруби — это натуральная клетчатка, которая не вызывает вздутия живота, поэтому, если вы страдаете от запоров и нуждаетесь в клетчатке, это хорошая альтернатива.
- Мятный чай. Простое решение, успокаивающее пищеварительную систему.
- Чаи с имбирем, особенно если вздутие живота вызывает тошноту.
- Ешьте чаще и небольшими порциями, а не большими порциями, например три раза в день. Большие порции труднее переваривать.
- Упражнение. Легкие упражнения, такие как ходьба, могут помочь пищеварительным сокам работать.

- Ешьте пищу медленнее, если вы откажетесь от обеда в короткий обеденный перерыв, что вызовет вздутие живота.
- Алкоголь не рекомендуется беременным, но он также вызывает вздутие живота, поэтому избегайте газированных безалкогольных напитков.
- Избегайте других продуктов, таких как капуста, печеные бобы, жареная пища, жирная пища и некоторые продукты на вынос. Крахмалистые продукты, такие как картофель, могут вызывать симптомы, а рис — нет.
- Некоторые женщины во время беременности обнаруживают у себя непереносимость лактозы. Это также может вызвать симптомы вздутия живота. Просто имейте в виду, что если вы исключите молочные продукты из своего рациона, вам нужно будет принимать добавки с кальцием.
- Некоторые альтернативные лекарства и витамины могут вызывать симптомы вздутия живота, такие как масла пажитника и льняного семени.
- Расслабься!!! Если вы беспокоитесь и нервничаете, это также влияет на системы вашего организма. Найдите время для себя!
- Смейся! Некоторые звуки, издаваемые вашим телом, могут быть довольно забавными.
 Сделайте из этого шутку; примите свою беременность и все забавные вещи, которые она влечет за собой!
Сделайте из этого шутку; примите свою беременность и все забавные вещи, которые она влечет за собой!
Уверяю вас, от газов в той или иной форме страдают все, независимо от того, беременны они или нет. Это нормально, но может быть весьма смущающим.
Али Пиклз, акушерка
Отказ от ответственности: Всегда консультируйтесь со своим врачом перед изменением диеты, приемом каких-либо добавок или выполнением любой программы упражнений во время беременности. Информация на этом сайте предназначена только для справки и не является медицинской консультацией и не должна рассматриваться как таковая, и никоим образом не предназначена для замены профессиональной медицинской консультации.
Наши планы способствуют здоровому набору веса во время беременности на благо матери и ребенка, и вы можете узнать больше об этом здесь
Владельцы The Healthy Mummy не делают никаких заявлений или гарантий, явных или подразумеваемых, и не несут никакой ответственности перед любым физическим или юридическим лицом в отношении любых убытков или ущерба, причиненных или предположительно вызванных прямо или косвенно информация, содержащаяся в данном документе, и ничто в этом отказе от ответственности не будет ограничивать или исключать любую ответственность за смерть или телесные повреждения в результате небрежности, ограничивать или исключать любую ответственность за мошенничество или умышленное введение в заблуждение, ограничивать любую ответственность каким-либо образом, не разрешенным применимым законодательством, или исключать любую обязательства, которые не могут быть исключены в соответствии с применимым законодательством.

 )
) Проконсультируйтесь с лечащим врачом, чтобы определить, содержит ли ваш пренатальный витамин достаточное количество витамина D.)
Проконсультируйтесь с лечащим врачом, чтобы определить, содержит ли ваш пренатальный витамин достаточное количество витамина D.)
 Сделайте из этого шутку; примите свою беременность и все забавные вещи, которые она влечет за собой!
Сделайте из этого шутку; примите свою беременность и все забавные вещи, которые она влечет за собой!