При беременности тошнит и живот болит: Тошнота и рвота у беременных
Содержание
Почему тошнит при беременности на ранних сроках, на каком сроке можно определить беременность. Что помогает от тошноты
Каждую вторую женщину тошнит при беременности. Неприятный симптом появляется даже раньше, чем женщина узнает о том, что она в положении. Рассказываем, из-за чего начинается недомогание, сколько месяцев оно длится и как можно справиться с неприятными симптомами.
Что такое токсикоз?
Утренние (а иногда дневные и вечерние) недомогания вместе с болезненностью груди и отсутствием менструации считаются основными признаками, по которым женщина понимает, что она беременная. Но с какого дня беременности начинает тошнить? Срок, на котором начинается токсикоз, варьируется.
Почти треть женщин сталкивается с тошнотой приблизительно через 4 недели после завершения последней менструации. У оставшихся 70% токсикоз наступает на 8 неделе. При этом у половины женщин помимо тошноты встречается и рвота У подавляющего большинства беременных все неприятные симптомы проходят к 14 неделе.
Однако в третьем триместре тошнота может вернуться.Чаще всего на больших сроках тошнота при беременности возникает после еды.
Это связано с тем, что увеличивающаяся матка и ребенок в ней начинают сдавливать желудок, из-за чего и возникает ощущение переедания и тошноты. Но бывает и так, что это признак гестоза, который необходимо лечить.
Чаще всего встречается утренняя тошнота и рвота.Спровоцировать приступ также могут неприятные запахи, нахождение в душном помещении, укачивание в транспорте, как реакция на определенный вид пищи и другие факторы. Однако неприятные ощущения могут возникнуть неожиданно или в тех случаях, когда раньше все было нормально.
Среди факторов риска, которые приводят к развитию токсикоза, — мигрени, лишний вес, эндокринные нарушения, бронхиальная астма, депрессия, нарушения пищевого поведения, недостаток массы тела, многоплодная беременность. Однако эти факторы не говорят о том, что у беременной обязательно будет токсикоз.
Тошнота — это не только неприятный симптом, который омрачает радость от будущего материнства. Он может приводить к серьезным последствием. Среди них — потеря массы тела, бессонница, нарушение водно-электролитного баланса, полиорганная недостаточность и самопроизвольное прерывание беременности.
Важно! Обязательно расскажите гинекологу, ведущему беременность, если любой прием пищи вызывает рвоту, у вас начала значительно снижаться масса тела
Причины токсикоза
Почти каждая женщина сталкивается с вопросом из-за чего возникает тошнота во время беременности? В этиологии токсикоза играют роль несколько факторов. Что именно провоцирует его развитие у конкретной женщины, невозможно. Среди основных причин выделяют следующие:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Тем не менее, важно отличать симптомы токсикоза от других болезней. Тошнота и рвота может быть признаком и других болезней, например, почечной недостаточности или язвенной болезни. Поэтому при сильном токсикозе необходимо обязательно пройти обследования для исключения других патологий.
Обычно назначают общий и биохимический анализ крови, анализ крови на инфекции, УЗИ органов брюшной полости и мочевой системы, а также фиброгастродуоденоскопию и консультации с профильными специалистами. Лечение и обследования проводят с осторожностью, чтобы оно не навредило ребенку.
Обязательно проконсультируйтесь с гастроэнтерологом, эндокринологом и нефрологом, если симптомы токсикоза сохраняются после 14 недели беременности, чтобы это не повлекло опасностей для ребенка. Наши врачи ответят на все ваши вопросы по телефону в любое время суток.
Наши врачи ответят на все ваши вопросы по телефону в любое время суток.
Что делать, чтобы не тошнило
Предотвратить развитие тошноты и токсикоза можно еще во время подготовки к ней. Нужно пройти обследования и пролечить все найденные патологии. Особое внимание нужно уделять заболеваниям, которые являются фактором риска в развитии неприятных ощущений.
Еще один важный момент — корректировка диета. В общих случаях рекомендуют отказаться от жареного, жирного и острого, а также начать питаться часто и небольшими порциями. Еда должна быть комнатной температуры. Кроме того, рекомендуется больше пить.
Простую воду и чай можно заменить минеральной водой и травяными настоями мяты, мелиссы, ромашки, клюквы и имбиря. Однако увлекаться травами не стоит, так как они могут оказаться влияние на течение беременности.
Если эти методы не помогают, гинеколог может рекомендовать принимать противорвотные препараты, витаминные препараты, изотонические растворы и успокоительные средства. Также рекомендуется консультация с психологом для исключения психогенных факторов.
Также рекомендуется консультация с психологом для исключения психогенных факторов.
В тяжелых случаях и при признаках истощения беременную помещают в стационар, где проводят более интенсивную терапию. Если состояние женщины не улучшается, в качестве крайней меры может быть рекомендовано прерывание беременности.
Если токсикоз не доставляет неприятностей, его никак не лечат. Только предлагают немного скорректировать диету и пробовать народные методы борьбы с токсикозом. К ним относятся несколько глотков минералки, соленые крекеры или долька лимона сразу после пробуждения.
Пример из практики:
Пациентка обратилась к гинекологу с жалобами на сильную тошноту, постоянную рвоту и потерю веса. Гинеколог не стал списывать все на беременность и провел полное обследование. На ФГДС с биопсией обнаружили наличие у женщины хеликобактер и признаки гастрита. После лечения основного заболевания уменьшились и симптомы токсикоза.
Частые вопросы
На каком сроке можно определить беременность?
+
Анализ крови на хорионический гонадотропин может показать беременность уже на 6–8 день после зачатия. Однако более достоверно проводить его через 3–5 день после задержки или на 12 день после зачатия.
Через сколько дней после зачатия начинает тошнить?
+
Тошнота может развиваться от 4 до 7 недели после последних месячных, то есть еще до появления задержки. Симптомы токсикоза обычно проходят к 12–14 неделе. Также неприятные симптомы могут вернуться в третьем триместре.
Что делать, если перестала болеть грудь во время беременности?
+
Если грудь перестала болеть на любом сроке беременности, это может говорить о гормональных нарушениях у будущей мамы. Оно может привести к проблемам с вынашиванием, поэтому о любых изменениях самочувствия необходимо сообщать гинекологу.
Оно может привести к проблемам с вынашиванием, поэтому о любых изменениях самочувствия необходимо сообщать гинекологу.
Через сколько недель можно узнать о беременности?
+
Первые признаки беременности появляются как минимум на 4 неделе после окончания последней менструации еще до задержки. Они провалятся в виде тошноты, изменения настроения, плаксивости. Кроме того на ранних сроках беременности болит и увеличивается грудь.
Как отличить токсикоз от обычной тошноты?
+
По внешним признакам отличить их друг от друга практически невозможно. Но есть небольшое отличие. Токсикоз обычно проявляется утром, а тошнота — в любое время суток, в том числе вечером. Если тошнота не осложняется рвотой, но и не проходит в течение нескольких дней, рекомендуется сделать домашний тест на беременность или сдать кровь на ХГЧ.
Заключение эксперта
Тошнота на поздних сроках может говорить о развитии гестоза. Это осложнение поражает все органы и приводит к развитию тяжелой полиорганной недостаточности. Помимо тошноты и рвоты, беременную беспокоят отеки, сильные головные боли, быстрый набор веса, повышенное давление и нарушение зрения.
Гестоз имеет самые серьезные последствия как для мамы, так и для будущего малыша. Поэтому при подозрении на поздний токсикоз женщину помещают под постоянное наблюдение врача в отеделение патологии беременностей.
Публикуем только проверенную информацию
Автор статьи
Меньшикова Мария Викторовна
врач акушер-гинеколог
Стаж 38 лет
Консультаций 1816
Статей 46
Специалист с большим практическим опытом. Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
- 1982 — 1986 НКО МОНИИАГ — врач акушер-гинеколог
-
1987 — 1989 ВНИЦ ОЗМиР — врач акушер-гинеколог -
1989 — 1992 отделенческая поликлиника ст. Москва — Курская — врач акушер-гинеколог -
1992 — 2001 НКО МОНИИАГ — врач акушер-гинеколог -
2007 — 2008 НП КМИКМ — врач администратор -
2009 — 2013 Переславская ЦРБ, женская консультация — врач акушер-гинеколог -
2020 по настоящее время ООО Теледоктор24 — врач — консультант (гинеколог)
Болит поясница и тошнит: причины, что делать
Бытует мнение, что боли в области поясницы, сопряженные с тошнотой и общим недомоганием, посещают только спортсменов и тех людей, кто одевался не по погоде и «застудил почки». На деле же причин может быть гораздо больше, и основная их масса не связана ни с интенсивными физическими нагрузками, ни с переохлаждением. Если вас тошнит, повысилась температура, болит поясница и неприятные ощущения не проходят сами собой – время идти к врачу, который определит причину заболевания и назначит адекватную схему лечения.
На деле же причин может быть гораздо больше, и основная их масса не связана ни с интенсивными физическими нагрузками, ни с переохлаждением. Если вас тошнит, повысилась температура, болит поясница и неприятные ощущения не проходят сами собой – время идти к врачу, который определит причину заболевания и назначит адекватную схему лечения.
Болит поясница и тошнит: причины
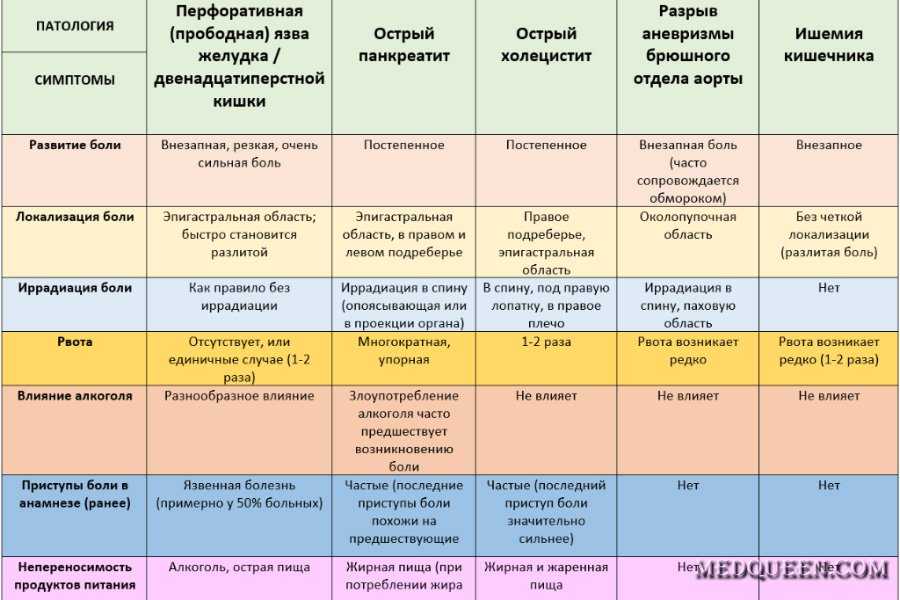
Какой бы характер ни носили боли в пояснице, если одновременно с ними вас тошнит, поднялась температура, это значит, что имеет место воспалительный процесс в организме. Данное состояние нельзя корректировать самостоятельно: откладывайте в сторону таблетки и записывайтесь на прием к специалисту. Впрочем, определить, какая патология проявила себя именно в вашем случае, можно еще до визита к терапевту, гинекологу, урологу или нефрологу. В зависимости от того, насколько сильно болит поясница, есть ли тошнота, купируются ли приступы и имеется ли дополнительная симптоматика в виде температуры, расстройств пищеварения, головокружения и предобморочных состояний, можно узнать более конкретные причины, спровоцировавшие текущее состояние.
Заболевания и патологии ЖКТ
Сочетание таких симптомов, как сильные боли в поясничном отделе, высокая температура, тошнота и рвота, зачастую сигнализирует о наличии патологических состояний органов ЖКТ.
Кишечные инфекции
Эта обширная группа заболеваний поражает любого человека, независимо от его пола, возраста, социальной принадлежности. Именно сюда входят такие страшные и потенциально смертельные заболевания, как дизентерия, холера, кишечный туберкулез, брюшной тиф. Распознать их можно по наличию лихорадки и/или озноба, примеси слизи или гноя в стуле, общему ощущению слабости, тошноте, а также если болит низ живота.
Воспаление аппендикса
Если вас тошнит и болит спина в поясничной области, при этом поднялась температура и наблюдается расстройство стула, то, вероятно, проблема кроется в воспалении червеобразного отростка толстой кишки – аппендикса. Решается проблема исключительно хирургическим путем, более того, чем раньше будет оказана медицинская помощь, тем лучше. В противном случае аппендикс может разорваться и спровоцировать перитонит.
В противном случае аппендикс может разорваться и спровоцировать перитонит.
Колит
Под термином «колит» понимают воспаление стенки толстого кишечника, наступающее в результате проникновения в организм инфекции. Заболевание поражает представителей обоих полов, но у женщин чаще всего диагностируется в возрасте от 20 до 60 лет, тогда как для мужчин потенциально опасный период начинается в 30–40 лет.
Паховая грыжа
Чаще всего диагностируется у детей, но также может проявиться и у взрослого человека. Грыжей называется выпячивание кишечника и органов малого таза через переднюю брюшную стенку. Очень часто пациенты ошибочно принимают заболевание за рак, но волноваться раньше времени не стоит, особенно если сопутствующих онкологии симптомов не наблюдается. А вот посетить врача необходимо.
Опухоли
Делятся на доброкачественные и злокачественные. Если говорить о раковых заболеваниях органов ЖКТ, то помимо поясничных болей, тошноты или рвоты вас может преследовать внезапная потеря веса, не связанная с изменением режима питания или стрессами, слабость (следствие понижения уровня гемоглобина в крови), наличие кровяных прожилок при дефекации, лихорадка, которая устойчиво держится на протяжении нескольких недель.
Заболевания мочевыделительной системы
Вторая группа заболеваний, при которых у человека болит поясница, тошнит и кружится голова, связана с почками, мочевым пузырем и другими органами мочеполовой системы. Как правило, в этом случае к неприятным симптомам примешивается еще и резь при мочеиспускании.
Инфекции и воспаления в мочеполовой системе
Как правило, вызываются патогенной деятельностью стафилококка или стрептококка. Этот микроорганизм, попадая в тело человека и начиная активно размножаться, способен вызвать пиелонефрит, пиелит и прочие инфекционные и воспалительные заболевания. Лечатся такие состояния обычно антибиотиками.
Мочекаменная болезнь
Связана с нарушением обмена веществ, нередко передается по наследству. При образовании камней в почках у человека появляются периодические боли в пояснице, его тошнит, может подняться температура. Как правило, болезни подвержены люди, ведущие малоактивный образ жизни, а также имеющие в анамнезе заболевания эндокринной системы.
Болит поясница и тошнит женщину (гинекология)
Почему у женщины болит поясница и тошнит? Ответ на этот вопрос чаще всего может дать гинеколог. Если боли имеют регулярный характер, возникают приблизительно в одно и то же время, успешно купируются спазмолитиками, то можно говорить об особенностях течения менструального цикла. Иногда данное состояние возникает во время беременности, причем независимо от триместра. Но в некоторых случаях может иметь место воспалительный процесс – например, аднексит, эндометрит, кольпит, а также онкология (рак яичников или матки).
Болит поясница и тошнит мужчину (урология)
Когда болит поясница и возникает тошнота у мужчины, то здесь можно предположить наличие заболеваний урологического характера, поражающих тазовое дно, органы мочеполовой системы. Так может проявлять себя самая известная мужская болезнь – простатит, а также ряд других заболеваний: везикулит, воспаление мочевого пузыря или мочеточников. Воспалительные процессы часто проявляют себя сочетанием вышеописанных симптомов с повышением температуры и резью при мочеиспускании.
Воспалительные процессы часто проявляют себя сочетанием вышеописанных симптомов с повышением температуры и резью при мочеиспускании.
Диагностика
Неважно, какая болезнь является основанием вашего недомогания – если стало тянуть поясницу, появилась головная боль и лихорадка, тошнит, то желательно в этот же день, максимум в ближайшие сутки, обратиться в квалифицированное медицинское учреждение. В клинике «Энерго» вас примут в наиболее удобное время. У нас работают опытные специалисты, которые имеют богатую практику диагностики и лечения патологических состояний разного характера. Все обследования проводятся на современном импортном оборудовании, позволяющем быстро и точно ставить диагноз и назначать дальнейшую терапию.
21 Неприятные симптомы беременности и их причины
Большинство беременностей протекают без осложнений с медицинской точки зрения и заканчиваются благополучно рождением здорового ребенка. Ваш первый и самый важный шаг — записаться на комплексную предродовую программу с акушером (врачом, который специализируется на беременности и родах) или акушеркой. Вы и ваш развивающийся ребенок будете подвергаться регулярному мониторингу, чтобы убедиться, что все идет хорошо, и если это не так, вас направят на соответствующее лечение. Вы и ваш партнер получите информацию для укрепления доверия о каждом этапе вашей беременности, включая роды, уход и кормление новорожденного.
Вы и ваш развивающийся ребенок будете подвергаться регулярному мониторингу, чтобы убедиться, что все идет хорошо, и если это не так, вас направят на соответствующее лечение. Вы и ваш партнер получите информацию для укрепления доверия о каждом этапе вашей беременности, включая роды, уход и кормление новорожденного.
Тем не менее, у вас еще есть 40 недель, чтобы задаться вопросом, являются ли определенные физические неудобства достаточно серьезными для медицинского вмешательства или это незначительные проблемы, с которыми вы можете справиться самостоятельно.
Во время беременности у вас могут возникать различные виды дискомфорта — некоторые мимолетные, некоторые более постоянные. Некоторые из них могут произойти в первые недели, в то время как другие появляются ближе к моменту родов. Третьи могут начать рано, а затем уйти, чтобы вернуться позже.
Беременность каждого человека уникальна, поэтому у вас могут быть не все описанные ниже изменения.
Когда звонить своему врачу
Поговорите со своим врачом, если:
- У вас сильная тошнота и рвота, обезвоживание, постоянное учащенное сердцебиение или бледная, сухая кожа; у вас может быть гиперемезис беременных, тяжелая форма утренней тошноты.

- У вас кровянистые выделения или кровотечение из влагалища; у вас может быть выкидыш или серьезное плацентарное осложнение.
- У вас внезапное увеличение веса в течение нескольких дней, сильная головная боль или нечеткость зрения; у вас может быть преэклампсия, форма высокого кровяного давления, которая может поставить под угрозу ваше здоровье и здоровье вашего ребенка.
- У вас температура выше 100 F и озноб, боль в спине или кровь в моче; у вас может быть почечная инфекция или другая инфекция.
- После того, как ребенок начал шевелиться, вы чувствуете отсутствие движений или отсутствие движений в течение более 2 часов; у вашего ребенка может быть дистресс плода.
- Вы чувствуете влажность или подтекание жидкости, в отличие от обычных вагинальных выделений или подтекания мочи; у вас может быть разрыв плодных оболочек или подтекание амниотической жидкости.
Изменения груди при беременности
Большинство беременных женщин ощущают некоторые изменения в груди. Ваша грудь будет увеличиваться по мере увеличения молочных желез и увеличения жировой ткани, вызывая упругость и болезненность груди, как правило, в течение первых и последних нескольких месяцев беременности. Синеватые вены также могут появиться по мере увеличения кровоснабжения. Из груди может выделяться желтоватая жидкость, называемая молозивом, обычно в третьем триместре. Молозиво — это «молозиво», которое будет питать вашего ребенка в первые дни жизни, пока не появится молоко. По мере приближения родов оно превращается в жидкую бесцветную жидкость.
Ваша грудь будет увеличиваться по мере увеличения молочных желез и увеличения жировой ткани, вызывая упругость и болезненность груди, как правило, в течение первых и последних нескольких месяцев беременности. Синеватые вены также могут появиться по мере увеличения кровоснабжения. Из груди может выделяться желтоватая жидкость, называемая молозивом, обычно в третьем триместре. Молозиво — это «молозиво», которое будет питать вашего ребенка в первые дни жизни, пока не появится молоко. По мере приближения родов оно превращается в жидкую бесцветную жидкость.
Ваши соски также могут потемнеть. Они могут больше торчать, а ареолы могут увеличиваться. Мелкие железы вокруг сосков становятся приподнятыми. Они делают масло, чтобы ваши соски были мягкими. Эти изменения облегчают ребенку поиск и захват ваших сосков для кормления грудью.
Веснушки и родинки на теле также могут быть темнее. Поговорите со своим врачом, если у вас есть родинка или веснушка, которая растет, меняет цвет и форму, зудит или кровоточит или больше, чем ластик карандаша. Это могут быть признаки рака кожи.
Это могут быть признаки рака кожи.
Рекомендации:
- Носите бюстгальтер, обеспечивающий надежную поддержку.
- Выбирайте бюстгальтеры из хлопка или из натуральных волокон.
- Купите бюстгальтер большего размера, так как ваша грудь становится больше и полнее. Бюстгальтер должен хорошо сидеть, не раздражая соски. Попробуйте бюстгальтеры для беременных или кормящих, которые обеспечивают большую поддержку и могут использоваться после беременности, если вы решите кормить грудью.
- Попробуйте носить бюстгальтер ночью.
- Заправьте хлопчатобумажный носовой платок или марлевую подушечку в каждую чашечку бюстгальтера, чтобы впитать подтекающую жидкость. Вы также можете купить прокладки для кормления в аптеке или магазине для беременных/детей, которые подходят к вашему бюстгальтеру. Обязательно меняйте эти подушечки по мере необходимости, чтобы ваша кожа не раздражалась.
- Мойте грудь теплой водой с мягким мылом, которое не вызывает сухости.

Усталость во время беременности
Чувствуете усталость? Возможно, это связано с тем, что вашему растущему ребенку требуется дополнительная энергия. Иногда это признак анемии (низкий уровень железа в крови), которая часто встречается во время беременности.
Рекомендации:
- Много отдыхайте; ложитесь спать раньше и вздремните.
- По возможности соблюдайте регулярный график.
- Не останавливайтесь на достигнутом. Сочетайте активность с отдыхом.
- Ежедневные умеренные физические нагрузки повышают уровень вашей энергии.
- Попросите своего поставщика медицинских услуг регулярно проверять вашу кровь на анемию.
Беременность Тошнота или рвота
Очень часто — и это нормально — во время беременности возникает расстройство желудка.
Спишите это на гормональные изменения во время беременности. Обычно это происходит на ранних сроках беременности, когда ваше тело приспосабливается к более высоким уровням гормонов.
Хорошие новости: Тошнота обычно проходит к четвертому месяцу беременности (хотя в некоторых случаях она может сохраняться на протяжении всей беременности). Это может произойти в любое время дня, но может быть хуже утром, когда ваш желудок пуст (поэтому это называется «утренняя тошнота») или если вы не едите достаточно.
Рекомендации:
- Если вас беспокоит тошнота по утрам, перед тем, как встать с постели, съешьте сухие продукты, такие как хлопья, тосты или крекеры. Попробуйте перед сном съесть что-нибудь с высоким содержанием белка, например постное мясо или сыр (белок переваривается дольше).
- Если вы голодны, но вас очень тошнит, попробуйте диету BRAT (бананы, рис и чай), а также легкие продукты.
- Браслеты для акупрессуры обеспечивают комфорт беременным женщинам.
- Имбирь может бороться с тошнотой.
- Ешьте небольшими порциями или перекусывайте каждые два-три часа вместо трех больших приемов пищи. Ешьте медленно и полностью пережевывайте пищу.

- Пейте по глотку жидкости в течение дня. Избегайте большого количества жидкости за один раз. Попробуйте прохладные прозрачные фруктовые соки, такие как яблочный или виноградный сок.
- Избегайте острой, жареной или жирной пищи.
- Если вас беспокоят сильные запахи, ешьте продукты холодными или комнатной температуры, чтобы минимизировать или избежать неприятного запаха.
- Поговорите со своим врачом о приеме витамина B6. Другие естественные методы лечения и отпускаемые по рецепту лекарства могут принести облегчение.
- Если у вас постоянная или настолько сильная рвота, что вы не можете удержать жидкость или пищу, обратитесь к своему лечащему врачу. Это может вызвать обезвоживание и требует немедленного лечения.
Диарея при беременности
Диарея обычно не означает, что что-то не так. Но это может быть неприятно. Это может быть связано с вашим пренатальным витамином или вашими попытками лучше питаться, или это может быть просто ошибка, которую вы подхватили. В любом случае, когда во время беременности возникает диарея, еще важнее позаботиться о себе.
В любом случае, когда во время беременности возникает диарея, еще важнее позаботиться о себе.
Позвоните своему врачу, если диарея серьезная или длится более 24 часов, если у вас обезвоживание или головокружение, если в стуле есть кровь или гной, если он черный и смолистый, если у вас также есть лихорадка или сильная боль в животе, или если вы считаете, что лекарства могут облегчить ваши симптомы.
Рекомендации:
- Ешьте легкие, мягкие продукты с низким содержанием клетчатки, такие как бананы, рис, тосты, картофельное пюре, йогурт или творог.
- Пейте много воды и электролитных напитков, таких как Gatorade или Pedialyte, чтобы восполнить потерю жидкости. (Если у вас гестационный диабет, сначала проконсультируйтесь с врачом.) Особенно опасно обезвоживание во время беременности. Обезвоживание может спровоцировать преждевременные схватки.
Беременность Вздутие живота
В штанах может быть тесно, даже если вы не так далеко. Изменения гормона вины. На ранних сроках беременности повышение уровня прогестерона может привести к замедлению работы пищеварительной системы и расслаблению гладкой мышечной ткани. Это может вызвать вздутие живота. Это похоже на то, что происходит со многими женщинами прямо перед началом менструации.
Изменения гормона вины. На ранних сроках беременности повышение уровня прогестерона может привести к замедлению работы пищеварительной системы и расслаблению гладкой мышечной ткани. Это может вызвать вздутие живота. Это похоже на то, что происходит со многими женщинами прямо перед началом менструации.
Рекомендации:
- Выполняйте легкие физические упражнения, такие как ходьба или плавание, которые помогают поддерживать работу пищеварительной системы.
- Пейте воду в течение дня, чтобы помочь пищеварению.
- Ешьте чаще небольшими порциями. Это легче для пищеварительной системы.
- Ешьте продукты с высоким содержанием клетчатки, такие как фрукты, овощи и цельнозерновые продукты.
Беременность Частое мочеиспускание
Обильное мочеиспускание во время беременности — это нормально. В начале беременности ваше тело вырабатывает гормон, который может увеличить мочеиспускание. Ваша растущая матка и ребенок также давят на мочевой пузырь. Давление может разбудить вас несколько раз за ночь, чтобы сходить в туалет. У вас также может возникнуть желание пойти, даже когда ваш мочевой пузырь почти пуст. Эта проблема обычно исчезает через несколько дней после рождения ребенка.
Давление может разбудить вас несколько раз за ночь, чтобы сходить в туалет. У вас также может возникнуть желание пойти, даже когда ваш мочевой пузырь почти пуст. Эта проблема обычно исчезает через несколько дней после рождения ребенка.
Позвоните своему врачу, если у вас повышенная температура или кровь в моче, или если у вас возникнет позыв к мочеиспусканию сразу после опорожнения мочевого пузыря. Если во время мочеиспускания возникает боль, жжение или покалывание, возможно, у вас инфекция мочевыводящих путей. Это требует немедленного лечения.
Рекомендации:
- Не носите тесное нижнее белье, брюки или колготки.
- Пейте много жидкости, чтобы избежать обезвоживания. Старайтесь получать их в основном в течение дня. Меньше пейте вечером и на ночь. Это должно помочь вам сократить количество ночных посещений туалета.
- Избегайте кофе, чая, колы и других напитков с кофеином. Это может заставить вас мочиться чаще.
Головные боли при беременности
Головные боли могут возникнуть в любое время во время беременности. Они могут быть вызваны напряжением, застойными явлениями, запорами или, в некоторых случаях, преэклампсией (выявляется после 20 недель).
Они могут быть вызваны напряжением, застойными явлениями, запорами или, в некоторых случаях, преэклампсией (выявляется после 20 недель).
Рекомендации:
- Положите пакет со льдом на лоб или затылок.
- Отдохните, посидите или полежите спокойно в слабоосвещенной комнате. Закройте глаза и постарайтесь расслабить спину, шею и плечи.
- Может помочь безрецептурный ацетаминофен, такой как Тайленол. Но если ваши головные боли не проходят, становятся сильными, вызывают у вас тошноту или влияют на ваше зрение, сообщите об этом своему врачу.
Кровоточивость и опухание десен при беременности
Возможно, вы не ожидали, что беременность повлияет на ротовую полость. Но ваше кровообращение и уровень гормонов могут сделать ваши десны чувствительными и опухшими, и вы можете заметить, что они легче кровоточат. У вас также может развиться носовое кровотечение.
Рекомендаций:
- Пройдите осмотр у стоматолога в начале беременности, чтобы убедиться, что ваши зубы и полость рта здоровы.
 Обратитесь к стоматологу, если заметите конкретную проблему.
Обратитесь к стоматологу, если заметите конкретную проблему. - Регулярно чистите зубы, пользуйтесь зубной нитью и ежедневно полощите рот антисептическим ополаскивателем.
Беременность Запор
Гормоны, а также витамины и добавки железа могут вызвать запор (затрудненное дефекация или неполный или нечастый твердый стул). Давление матки на прямую кишку также может вызвать запор.
Позвоните своему врачу, если у вас также есть боль в животе или ректальное кровотечение. Если добавки железа вызывают запор, они могут порекомендовать другой.
Рекомендации:
- Добавьте в свой рацион больше клетчатки (например, цельнозерновых продуктов, свежих фруктов и овощей).
- Ежедневно пейте много жидкости (не менее 6–8 стаканов воды и 1–2 стакана фруктового сока или сока из чернослива).
- Пейте теплые жидкости, особенно по утрам.
- Занимайтесь спортом ежедневно. Ходьба и плавание — это занятия, которые бережно воздействуют на ваше беременное тело.

- Избегайте напряжения во время дефекации.
- Поговорите со своим врачом о слабительном или размягчителе стула.
Боль в запястье при беременности (карпальный туннель)
Вы можете быть удивлены, узнав, что вынашивание ребенка может вызвать боль в запястье. Но до 35% женщин испытывают боль или слабость в запястье во время беременности, обычно в третьем триместре. Задержка жидкости оказывает большее давление на запястный канал, который проходит от запястья до основания ладони. Скорее всего, боль уменьшится в течение нескольких месяцев после рождения ребенка.
Позвоните своему врачу, если у вас онемение, покалывание или боль в руке или запястье, или если у вас есть боль или странные ощущения, распространяющиеся от руки к плечу.
Рекомендации:
- Выполняйте упражнения на разминку запястья.
- Прикладывать лед при боли.
- Избегайте повторяющихся движений запястья и кисти, а также позиций или действий, которые усиливают боль или онемение.
 Наденьте шину на запястье, если ваша работа требует повторяющихся движений.
Наденьте шину на запястье, если ваша работа требует повторяющихся движений. - Если работа за компьютером вызывает боль, отрегулируйте высоту стула или клавиатуры, чтобы изменить положение запястий.
- Надевайте шину на запястье перед сном, если ночью у вас болит. Это предотвращает скручивание запястий во время сна, что способствует возникновению боли.
Головокружение при беременности (обморочное состояние)
Головокружение может возникнуть в любое время в середине и конце беременности. Вот почему это происходит:
- Гормон прогестерон расширяет кровеносные сосуды, поэтому кровь скапливается в ногах.
- В вашу растущую матку поступает больше крови. Это может привести к падению артериального давления, особенно при смене положения, и может вызвать головокружение. Если уровень сахара в крови становится слишком низким, вы можете почувствовать слабость.
Рекомендации:
- Часто передвигайтесь, когда долго стоите.

- Лягте на левый бок, чтобы отдохнуть. Это помогает циркуляции по всему телу.
- Избегайте резких движений. Двигайтесь медленно, вставая из положения сидя.
- Ешьте регулярно небольшими порциями в течение дня, чтобы предотвратить низкий уровень сахара в крови.
- Пейте много воды.
Проблемы со сном во время беременности
На более поздних сроках беременности найти удобное положение для отдыха может стать трудным. И ваш раздувающийся живот и походы в туалет — не единственные вещи, которые не дают вам уснуть. Широкий спектр проблем, от болей в спине до изжоги и беспокойства, может повлиять на сон. Гормоны также могут нарушать режим сна, из-за чего вы чувствуете себя истощенным днем и бодрствуете ночью.
Даже если вы плохо спите, именно сейчас вам нужно поспать больше всего. Ваше тело нуждается в отдыхе, чтобы оно могло кормить и приютить вашего растущего ребенка.
Рекомендации:
- Не принимайте снотворное.

- Попробуйте пить теплое молоко перед сном.
- Перед сном примите теплый душ или ванну.
- Используйте дополнительные подушки для поддержки во время сна. Лежа на боку, положите подушку под живот, за спину и между коленями, чтобы предотвратить напряжение мышц и помочь вам получить необходимый отдых.
- Используйте блоки, чтобы приподнять изголовье кровати на несколько дюймов. Это может облегчить дыхание и помочь предотвратить обратный отток желудочной кислоты от рефлюкса.
- Возможно, вам будет лучше лежать на левом боку; это улучшает циркуляцию крови по всему телу. Спите с согнутыми коленями, чтобы снять нагрузку со спины.
- Упражнение. Каждый день старайтесь совершать 30-минутную прогулку или заниматься спортом для беременных. Активный образ жизни поможет вам лучше спать. Просто сделайте это в начале дня. Упражнения в течение 4 часов перед сном могут быть достаточно стимулирующими, чтобы не уснуть.
- Расслабьтесь перед сном. Посмотрите видео о йоге для беременных или несколько упражнений на глубокое дыхание.

- Стрейч. Сделайте несколько упражнений на растяжку ног, чтобы избежать судорог в ногах ночью.
- Ограничьте количество напитков. Прекратите пить за 2-3 часа до сна, чтобы вам не пришлось вставать и идти в туалет посреди ночи.
- Избегайте поздних приемов пищи, а также острой, жирной или кислой пищи перед сном.
- Писать перед сном. Совершите последний поход в ванную перед тем, как выключить свет.
- Выключите термостат. Теперь вам станет теплее, потому что к вашей коже приливает лишняя кровь. Поддержание прохлады в спальне сделает вас более комфортным и избавит вас от необходимости сбрасывать одеяло посреди ночи.
Беременность Изжога или расстройство желудка
Изжога — это чувство жжения, которое начинается в желудке и, кажется, поднимается до горла. Во время беременности изменение уровня гормонов замедляет пищеварительную систему, ослабляет сфинктер желудка, и матка может переполнять желудок, выталкивая желудочную кислоту вверх.
Рекомендации:
- Ешьте несколько раз в день небольшими порциями вместо трех больших приемов пищи.
- Ешьте медленно.
- Пейте теплые жидкости.
- Избегайте жареной, острой или жирной пищи, а также любых продуктов, которые могут вызвать расстройство желудка.
- Не ложитесь сразу после еды.
- Держите изголовье кровати выше изножья. Или подложите под плечи подушки, чтобы желудочная кислота не попала в горло.
- Не смешивайте жирную пищу со сладостями в одном приеме пищи и старайтесь разделять жидкую и твердую пищу во время еды.
- Попробуйте средства от изжоги, такие как «Гевискон», «Маалокс», «Миланта», «Риопан», «Титралак» или «Тамс».
Геморрой при беременности
Геморрой представляет собой набухшие вены, которые появляются в виде болезненных припухлостей на анусе. Во время беременности они могут образоваться в результате усиленного кровообращения и давления на прямую кишку и влагалище со стороны растущего ребенка.
Рекомендации:
- Старайтесь избегать запоров. Запор может вызвать геморрой и сделать его более болезненным.
- Не сидите и не стойте в течение длительного времени; часто меняйте свое положение.
- Не напрягайтесь во время дефекации.
- Прикладывайте пакеты со льдом или холодные компрессы к области или принимайте теплую ванну несколько раз в день, чтобы облегчить боль.
- Избегайте тесного нижнего белья, брюк или колготок.
- Если вам по-прежнему нужна дополнительная помощь, обратитесь к своему лечащему врачу.
Варикозное расширение вен при беременности
Гормоны беременности могут вызывать ослабление и отек стенок вен. Давление на вены позади матки также замедляет циркуляцию крови к сердцу, вызывая вздутие мелких вен в области таза и ног. У вас, скорее всего, появятся голубоватые набухшие вены на ногах. Но на поздних сроках беременности они могут появиться в области вульвы, вне влагалища. Варикозное расширение вен, вероятно, пройдет после рождения ребенка, когда исчезнет давление на вены.
Позвоните своему врачу, если вены кажутся твердыми, теплыми или болезненными, или если кожа над ними выглядит красной.
Рекомендации:
Хотя варикозное расширение вен обычно передается по наследству, эти вещи могут помочь:
- Избегайте стоять или сидеть на одном месте в течение длительного времени. Важно часто вставать и двигаться.
- Старайтесь не оставаться в любом положении, которое может ограничить кровообращение в ногах (например, скрестив ноги в положении сидя).
- Поднимите ноги и ступни, сидя.
- Регулярно занимайтесь спортом.
- Опорный шланг износа. Избегайте носков или гольфов, которые слишком тесны или стесняют движения.
- Спите или отдыхайте на левом боку, чтобы уменьшить давление на вену, которая несет кровь от ног к сердцу. Это с правой стороны.
Судороги ног при беременности
Давление растущей матки может вызвать судороги ног или острую боль в ногах.
Рекомендаций:
- Обязательно ешьте и пейте продукты, богатые кальцием (например, молоко, брокколи или сыр).
- Носите удобную обувь на низком каблуке.
- Попробуйте надеть поддерживающий шланг, но избегайте слишком тугой одежды для ног.
- Поднимите ноги, когда это возможно; избегайте скрещивания ног.
- Ежедневные тренировки.
- Разомните ноги перед сном.
- Старайтесь не лежать на спине, так как вес вашего тела и давление увеличенной матки могут замедлить кровообращение в ногах, вызывая судороги.
- Аккуратно растяните любую мышцу, которую сводит судорога, выпрямив ногу, согнув стопу и потянув пальцы ног на себя.
- Помассируйте спазм или приложите тепло или грелку к воспаленной области.
Беременность Заложенность носа
У вас может появиться заложенность носа или ощущение простуды. Гормоны беременности иногда высушивают слизистую оболочку носа, вызывая ее воспаление и отек.
Рекомендации:
- Нанесите теплое влажное полотенце на щеки, глаза и нос, чтобы уменьшить заложенность носа.
- Избегайте использования назальных спреев, если только это не предписано врачом, поскольку они могут усугубить ваши симптомы.
- Пейте много жидкости (не менее 6-8 стаканов жидкости в день) для разжижения слизи.
- Приподнимите голову с помощью дополнительной подушки во время сна, чтобы слизь не блокировала горло.
- Используйте увлажнитель или испаритель для увлажнения воздуха.
- Примите теплый душ или ванну.
Одышка во время беременности
Одышка может возникнуть из-за повышенного восходящего давления матки и изменений физиологической функции легких.
Рекомендации:
- При ходьбе замедлите шаг и отдохните несколько минут.
- Поднимите руки над головой (это приподнимет грудную клетку и позволит вам вдохнуть больше воздуха).

- Старайтесь не лежать на спине и старайтесь спать с приподнятой головой.
- Если продолжительная одышка продолжается или вы испытываете острую боль при вдохе, обратитесь к своему лечащему врачу. У вас может быть легочная эмболия (сгусток крови в легких).
Растяжки во время беременности
Растяжки — это тип рубцовой ткани, который образуется, когда нормальной эластичности кожи недостаточно для растяжения, возникающего во время беременности. Обычно они появляются на животе, а также могут появляться на груди, ягодицах или бедрах.
Хотя они не исчезнут полностью, после родов растяжки исчезнут. Растяжки влияют на поверхность под кожей, и их нельзя предотвратить.
Рекомендации:
- Убедитесь, что в вашем рационе достаточно источников питательных веществ, необходимых для здоровья кожи (особенно витаминов С и Е).
- Нанесите лосьон на кожу, чтобы сохранить ее мягкой и уменьшить сухость.

- Ежедневные тренировки.
Отек ступней и ног во время беременности
Давление растущей матки на кровеносные сосуды, несущие кровь из нижней части тела, вызывает накопление жидкости. В результате появляются отеки (отеки) на ногах и ступнях.
Дополнительный вес во время беременности также может увеличить ваши ноги. Кроме того, гормоны беременности ослабляют ваши связки и мышцы, поэтому ваши тазовые суставы раскрываются, чтобы подготовиться к родам. Это влияет на все ваше тело, даже на ноги. Позвоните своему врачу, если опухоль более чем легкая или если она внезапно ухудшается.
Рекомендации:
- Старайтесь не стоять долго на ногах. Избегайте стоять на одном месте.
- Пейте много жидкости (не менее 6-8 стаканов жидкости в день).
- Избегайте продуктов с высоким содержанием соли (натрия).
- Поднимите ноги и ступни, сидя. Избегайте скрещивания ног.
- Носите свободную, удобную одежду; тесная одежда может замедлить кровообращение и увеличить задержку жидкости.

- Опустите ноги в прохладную воду.
- Продолжайте двигаться. Упражняйте ноги, чтобы не скапливалась жидкость.
- Не носите тесную обувь; выбирайте поддерживающую обувь на низком, широком каблуке.
- Соблюдайте диету, богатую белком; слишком мало белка может вызвать задержку жидкости.
- Сообщите своему лечащему врачу, если ваши руки или лицо опухли. Это может быть предвестником преэклампсии.
- Отдыхайте на боку в течение дня, чтобы увеличить приток крови к почкам.
Выделения из влагалища во время беременности
Нормальные вагинальные выделения увеличиваются во время беременности из-за большего кровоснабжения и гормонов. Нормальные выделения из влагалища белые или прозрачные, не вызывают раздражения, не имеют запаха и могут выглядеть желтыми при высыхании на нижнем белье или ежедневных прокладках.
Рекомендации:
- Выбирайте белье из хлопка или марки из натуральных волокон.

- Избегайте узких джинсов или брюк.
- Не спринцеваться. Спринцевание может ввести воздух в вашу систему кровообращения или разорвать водяной мешок на более поздних сроках беременности.
- Часто мойте область влагалища водой с мылом.
- Вытирайтесь спереди назад.
- Обратитесь к врачу, если у вас есть жжение, зуд, раздражение или отек, неприятный запах, кровянистые выделения или ярко-желтые или зеленые выделения (эти симптомы могут быть признаком инфекции).
Боли в спине во время беременности
Боли в спине обычно вызываются напряжением мышц спины, изменением уровня гормонов и изменением осанки.
Рекомендации:
- Носите обувь на низком каблуке (но не на плоской подошве).
- Не поднимайте тяжелые предметы.
- Приседайте, согнув колени, когда поднимаете предметы, вместо того, чтобы сгибаться в талии.
- Не стойте долго на ногах. Если вам нужно стоять в течение длительного времени, поставьте одну ногу на табурет или ящик для поддержки.

- Сядьте на стул с хорошей опорой для спины или подложите под поясницу небольшую подушку. Также поставьте ноги на подставку для ног или табурет.
- Убедитесь, что ваша кровать устойчива. При необходимости положите доску между матрасом и пружинным блоком.
- Спите на левом боку с подушкой между ног для поддержки.
- Приложите к спине грелку или грелку на низком уровне, примите теплую ванну или душ или попробуйте массаж.
- Выполняйте упражнения, рекомендованные вашим лечащим врачом, чтобы укрепить мышцы спины и уменьшить болезненность.
- Поддерживайте хорошую осанку. Если вы будете стоять прямо, нагрузка на спину уменьшится.
- Обратитесь к своему лечащему врачу, если у вас болит поясница, которая распространяется вокруг живота и не проходит в течение часа после смены положения или отдыха. Это может быть признаком преждевременных родов.
Боль или дискомфорт в животе
Острые стреляющие боли с обеих сторон живота могут быть вызваны растяжением ткани, поддерживающей растущую матку. Эти боли могут также перемещаться вниз по бедру и в ногу.
Эти боли могут также перемещаться вниз по бедру и в ногу.
Рекомендаций:
- Меняйте положение или деятельность, пока не почувствуете себя комфортно; избегать резких поворотов или движений.
- Если у вас возникла внезапная боль в животе, наклонитесь вперед до точки боли, чтобы снять напряжение и расслабить ткани.
- Приложите к спине грелку или грелку, примите теплую ванну или душ.
- Попробуйте массаж.
- Убедитесь, что вы получаете достаточно жидкости.
- Время от времени принимайте тайленол (ацетаминофен).
- Обратитесь к своему лечащему врачу, если боль сильная или постоянная, или если вы беременны менее 36 недель и у вас есть признаки родов. (Признаки родов включают повторяющиеся спазмы, похожие на схватки.)
Схватки Брэкстона-Хикса
Мышцы матки сокращаются (напрягаются), начиная со второго триместра беременности. Нерегулярные, нечастые схватки называются схватками Брэкстона-Хикса (также известными как «ложные родовые схватки»). Это нормально во время беременности.
Это нормально во время беременности.
Рекомендации:
- Попробуй расслабиться
- Смени позу. Иногда это может облегчить схватки.
- Позвоните своему врачу, если они не исчезнут.
История болезни: боль в животе и рвота во время беременности из-за холестериноза
BMJ Case Rep. 2019; 12(3): e227826.
Опубликовано онлайн 2019 март 20. DOI: 10.1136/BCR-2018-227826
Отчет о случаях
, 1 , 1 , 2 и 1
1.
Мы представляем 22-летнюю беременную женщину на 15-й неделе беременности с болями в животе и рвотой. Мы демонстрируем, что диагностика и лечение рвоты и болей в животе во время беременности могут быть затруднены. Поэтому привлечение других медицинских специалистов важно, когда обычные методы лечения не помогают. Холестеролоз может вызывать симптомы, сходные с симптомами желчнокаменной болезни. В отличие от камней в желчном пузыре, выявление холестериноза с помощью УЗИ затруднено. Холецистэктомия является единственным эффективным методом лечения холестероза и может безопасно выполняться во время беременности. Холецистэктомию при беременности следует рассматривать, если, несмотря на атипичные симптомы, подозревается заболевание желчного пузыря и исключаются другие диагнозы. Это может уменьшить повторяющиеся симптомы, госпитализацию, воздействие вредных лекарств и акушерские осложнения.
Холецистэктомия является единственным эффективным методом лечения холестероза и может безопасно выполняться во время беременности. Холецистэктомию при беременности следует рассматривать, если, несмотря на атипичные симптомы, подозревается заболевание желчного пузыря и исключаются другие диагнозы. Это может уменьшить повторяющиеся симптомы, госпитализацию, воздействие вредных лекарств и акушерские осложнения.
Ключевые слова: поджелудочная железа и желчевыводящие пути, беременность, хирургия желудочно-кишечного тракта
Боли в животе и рвота при беременности, как известно, имеют множество причин. 1 гиперемезис беременных с частотой до 80% является наиболее частой причиной рвоты на ранних сроках беременности. Тем не менее, другие диагнозы применимы, если рвота сохраняется в течение длительного периода времени или если сосуществуют другие симптомы. Этим клиническим случаем мы хотим показать, что диагностика и лечение рвоты и болей в животе во время беременности могут быть затруднены. Чтобы предотвратить задержку врача, важно привлекать других врачей-специалистов, когда обычные методы лечения не помогают. В этом случае для постановки диагноза и определения безопасных вариантов лечения потребовалось участие нескольких дисциплин.
Чтобы предотвратить задержку врача, важно привлекать других врачей-специалистов, когда обычные методы лечения не помогают. В этом случае для постановки диагноза и определения безопасных вариантов лечения потребовалось участие нескольких дисциплин.
В этом клиническом случае мы также хотим показать, что консервативное лечение, вероятно, не всегда является лучшим вариантом во время беременности. Многие вмешательства противопоказаны при беременности из-за состояния плода. Когда вы думаете об операции, вы всегда должны знать о рисках, которые эта процедура может иметь для матери и плода. Однако в литературе не сообщается о тяжелых осложнениях (лапароскопической) холецистэктомии во время беременности со стороны матери или плода. 2–4
На 15 неделе беременности 22-летняя беременная 2 пара 0, у которой ранее был диагностирован гиперемезис беременных, была госпитализирована в связи с усилением рвоты и внезапным появлением прерывистой боли в животе. Боли в животе локализовались в верхнем среднем квадранте, сопровождались позывами к движению. У нее не было дефекации в течение нескольких дней, и моча была немного темнее по цвету. Она только что вернулась из отпуска на Карибах. При поступлении мы видели женщину с ожирением (индекс массы тела [ИМТ] 32 кг/м²), без острого заболевания, без желтухи. Она была жизненно стабильна без лихорадки. При осмотре боль локализовалась в эпигастральной области; перитонеальных признаков не было. В ожидании последующих исследований пациент получил регидратацию и добавку калия из-за гипокалиемии. Симптомы уменьшились за пару дней. Тем не менее во время беременности рвота вернулась, а боль в животе превратилась в хроническую, постоянную боль.
У нее не было дефекации в течение нескольких дней, и моча была немного темнее по цвету. Она только что вернулась из отпуска на Карибах. При поступлении мы видели женщину с ожирением (индекс массы тела [ИМТ] 32 кг/м²), без острого заболевания, без желтухи. Она была жизненно стабильна без лихорадки. При осмотре боль локализовалась в эпигастральной области; перитонеальных признаков не было. В ожидании последующих исследований пациент получил регидратацию и добавку калия из-за гипокалиемии. Симптомы уменьшились за пару дней. Тем не менее во время беременности рвота вернулась, а боль в животе превратилась в хроническую, постоянную боль.
Анализы крови () выявили повышенный уровень ферментов печени. С-реактивный белок и лейкоциты были немного повышены. Инфекционные причины рвоты и болей в животе были исключены. Повторное УЗИ органов брюшной полости показало утолщение стенки желчного пузыря (интерпретируемое как сладж желчного пузыря), отсутствие камней, признаков холецистита и расширение желчных протоков. Поскольку боль в животе и рвота были постоянными, была выполнена магнитно-резонансная холангиопанкреатография с аналогичными результатами. Кроме того, эндоскопическое УЗИ не выявило признаков холецистита или расширенных желчных протоков. При повторном осмотре плод без аномалий.
Поскольку боль в животе и рвота были постоянными, была выполнена магнитно-резонансная холангиопанкреатография с аналогичными результатами. Кроме того, эндоскопическое УЗИ не выявило признаков холецистита или расширенных желчных протоков. При повторном осмотре плод без аномалий.
Table 1
Blood count on day of presentation
| Haemoglobin | 126 g/L |
| Leucocytes | 12.7×10 9 /L |
| Alkaline phosphatase | 143 IU /L |
| Aspartate aminotransferase (ALAT) | 221 IU/L |
| Alanine aminotransferase (ASAT) | 104 IU/L |
| Bilirubin (total) | 14 μmol/L |
| Gamma-glutamyltransferase | 68 IU/L |
| C reactive protein | 28 mg/L |
Open in a separate window
Because patient had just returned from Карибского бассейна, инфекционные болезни были рассмотрены. В консультации с внутренним врачом были исключены гепатит, цитомегаловирус, вирус Эпштейна-Барра, ВИЧ, сифилис и вирус Зика. Посев кала на Helicobacter pylori 9 был отрицательным.0694, Salmonella , Shigella , Yersinia , Campylobacter , Plesiomonas shigelloides и паразиты. Из-за повышенных ферментов печени болезнь Вильсона была исключена. Были проведены консультации гастроэнтеролога и хирурга, так как несколько раз рассматривалась симптоматическая желчнокаменная болезнь. Клиническая картина была атипичной, а визуализационные признаки осложненной желчнокаменной болезни (включая холецистит, панкреатит, холедохолитиаз или холангит) отсутствовали, поэтому холецистэктомия не выполнялась. Необходимо было исключить другие причины сильной боли в животе и рвоты. Психиатр исключил какое-либо психическое происхождение симптомов. Анестезиологи предположили, что причиной болей в животе является разрыв мышц прямой мышцы живота, вызванный предшествующей рвотой или синдромом ущемления переднего кожного нерва, или грудо-абдоминальной межреберной невралгией.
В консультации с внутренним врачом были исключены гепатит, цитомегаловирус, вирус Эпштейна-Барра, ВИЧ, сифилис и вирус Зика. Посев кала на Helicobacter pylori 9 был отрицательным.0694, Salmonella , Shigella , Yersinia , Campylobacter , Plesiomonas shigelloides и паразиты. Из-за повышенных ферментов печени болезнь Вильсона была исключена. Были проведены консультации гастроэнтеролога и хирурга, так как несколько раз рассматривалась симптоматическая желчнокаменная болезнь. Клиническая картина была атипичной, а визуализационные признаки осложненной желчнокаменной болезни (включая холецистит, панкреатит, холедохолитиаз или холангит) отсутствовали, поэтому холецистэктомия не выполнялась. Необходимо было исключить другие причины сильной боли в животе и рвоты. Психиатр исключил какое-либо психическое происхождение симптомов. Анестезиологи предположили, что причиной болей в животе является разрыв мышц прямой мышцы живота, вызванный предшествующей рвотой или синдромом ущемления переднего кожного нерва, или грудо-абдоминальной межреберной невралгией. Когда симптомы сохранялись и уровень печеночных ферментов снова увеличивался с течением времени, исключали преэклампсию, гемолиз, повышенный уровень печеночных ферментов, синдром низкого уровня тромбоцитов и острую жировую дистрофию печени.
Когда симптомы сохранялись и уровень печеночных ферментов снова увеличивался с течением времени, исключали преэклампсию, гемолиз, повышенный уровень печеночных ферментов, синдром низкого уровня тромбоцитов и острую жировую дистрофию печени.
Парацетамол, бускопан и темазепам не облегчили боль. Поскольку нестероидные противовоспалительные препараты противопоказаны при беременности, их не назначали. Морфин уменьшал боль в животе, но его давали как можно реже, чтобы предотвратить материнскую зависимость и абстинентный синдром у новорожденных. 5 Поскольку подозрений на инфекцию не было, пациент не получал антибиотики. Дуоденальный зонд уменьшил рвоту, но рвота и боль в животе сохранялись. После консультации с командой, специализирующейся на лечении боли, была проведена блокада межреберного нерва. Это не решило сильную боль в животе. Наконец, эпидуральная анестезия уменьшила ее симптомы.
Во время беременности холецистэктомия рассматривалась несколько раз, когда симптомы сохранялись. Тем не менее, хирурги воздерживались от холецистэктомии при беременности, поскольку клинические проявления были нетипичны для заболевания желчного пузыря и исключалась осложненная желчнокаменная болезнь. Поскольку визуализация была точной, добавленная стоимость диагностической лапароскопии не считалась перевешивающей любые осложнения операции. 4
Тем не менее, хирурги воздерживались от холецистэктомии при беременности, поскольку клинические проявления были нетипичны для заболевания желчного пузыря и исключалась осложненная желчнокаменная болезнь. Поскольку визуализация была точной, добавленная стоимость диагностической лапароскопии не считалась перевешивающей любые осложнения операции. 4
Пациента несколько раз госпитализировали из-за периодических болей в животе и рвоты. Из-за сохраняющихся симптомов роды были вызваны на 37-й неделе беременности. Во время родов у пациентки развилась преэклампсия. После родов боли в животе и рвота сохранялись. Связь между беременностью и симптомами теперь исключена. Несмотря на отсутствие очевидных камней в желчном пузыре при повторном сканировании как во время беременности, так и после родов, но с исключенными другими диагнозами, симптоматическая желчнокаменная болезнь была единственной вероятной причиной симптомов. Через 1 мес после родов пациентке выполнена лапароскопическая холецистэктомия.
После лапароскопической холецистэктомии у пациента не было симптомов. Гистология показала желчный пузырь с холестеринозом и без желчных камней ().
Открыть в отдельном окне
Патология желчного пузыря у больного. Типичные макрофаги с пенистым внешним видом (пенистые клетки) отмечены синими стрелками, что указывает на холестериноз.
Холестериновые полипы (холестеролоз) являются наиболее распространенными доброкачественными неопухолевыми невоспалительными поражениями желчного пузыря. 6 Распространенность холестероза колеблется от 9% до 26%, при этом холестероз чаще встречается у молодых людей. 7 8 Обнаружена связь между холестеринозом и высоким ИМТ. 9 Симптомы, сходные с симптомами, вызываемыми камнями в желчном пузыре, могут возникать, если холестериновые полипы отделяются от подлежащей слизистой оболочки. 10 Ультразвуковая идентификация холестериноза может быть затруднена, поскольку диффузный холестериноз не имеет ультразвуковых характеристик. 11 Однако было обнаружено, что толщина стенки может быть связана с наличием холестериноза. 12 Поскольку холецистэктомия является единственным эффективным методом лечения холестериноза, холецистэктомия должна рассматриваться у пациентов с симптомами. 13
11 Однако было обнаружено, что толщина стенки может быть связана с наличием холестериноза. 12 Поскольку холецистэктомия является единственным эффективным методом лечения холестериноза, холецистэктомия должна рассматриваться у пациентов с симптомами. 13
Во многих исследованиях изучались риски и преимущества хирургического вмешательства во время беременности. Хотя о тяжелых осложнениях (лапароскопической) холецистэктомии во время беременности у матери или плода не сообщается, общие риски операции, очевидно, существуют. Холецистэктомия при беременности может быть выполнена во всех триместрах. В нескольких исследованиях сравнивали консервативное лечение с холецистэктомией в отношении симптоматического (неосложненного) заболевания желчного пузыря. Они продемонстрировали снижение рецидивирующих симптомов и госпитализаций, если холецистэктомия была выполнена во время беременности. 2–4 14–20 Дхупар и др.
2 сравнивали холецистэктомию с консервативным лечением в отношении акушерских осложнений, включая преэклампсию, преждевременное преждевременное излитие плодных оболочек и раннюю индукцию. Они обнаружили более низкую частоту акушерских осложнений, если операция проводилась во время беременности (18% против 36%). 2 Более чем в двух третях случаев боль в животе разрешилась после плановой операции. 21 По сравнению с консервативным лечением холецистэктомия во время беременности может снизить медицинские расходы, уменьшить страдания пациента и предотвратить повторное воздействие вредных лекарств на мать и плод.
Они обнаружили более низкую частоту акушерских осложнений, если операция проводилась во время беременности (18% против 36%). 2 Более чем в двух третях случаев боль в животе разрешилась после плановой операции. 21 По сравнению с консервативным лечением холецистэктомия во время беременности может снизить медицинские расходы, уменьшить страдания пациента и предотвратить повторное воздействие вредных лекарств на мать и плод.
В нашем случае проявление симптомов было нетипичным. Многие заболевания приходилось исключать с помощью мультидисциплинарных консультаций. Несколько раз во время беременности мы рассматривали холецистэктомию; однако, поскольку камни в желчном пузыре никогда не обнаруживались при визуализации, а типичная коликообразная боль превратилась в хроническую, холецистэктомия не выполнялась. Если бы операция была проведена на ранних сроках беременности, можно было бы избежать повторных госпитализаций, страданий пациенток и воздействия вредных лекарств. Кроме того, наша пациентка, вероятно, не нуждалась бы в индукции на 37 неделе беременности и, возможно, не развила бы преэклампсию из-за консервативного лечения. 2 Утолщенная стенка желчного пузыря, интерпретируемая как сладж желчного пузыря, присутствовала на каждом изображении. Тем не менее, гистология не показала камней в желчном пузыре или сладжа желчного пузыря. В ретроспективе утолщение стенки желчного пузыря при визуализации из-за холестериноза может быть неправильно интерпретировано как сладж желчного пузыря.
Кроме того, наша пациентка, вероятно, не нуждалась бы в индукции на 37 неделе беременности и, возможно, не развила бы преэклампсию из-за консервативного лечения. 2 Утолщенная стенка желчного пузыря, интерпретируемая как сладж желчного пузыря, присутствовала на каждом изображении. Тем не менее, гистология не показала камней в желчном пузыре или сладжа желчного пузыря. В ретроспективе утолщение стенки желчного пузыря при визуализации из-за холестериноза может быть неправильно интерпретировано как сладж желчного пузыря.
Если симптомы, сходные с желчнокаменной болезнью, присутствуют у молодых женщин с ожирением, УЗИ брюшной полости показывает отсутствие камней в желчном пузыре и наличие утолщенной стенки, следует заподозрить холестериноз. Холецистэктомия во время беременности является эффективным и безопасным вариантом лечения, и ее следует рассматривать, поскольку она может уменьшить рецидивирующие симптомы, частоту госпитализаций, воздействие вредных лекарств и акушерские осложнения.
Взгляд пациентки
Моя беременность была очень болезненной. Боль не прекращалась. Я чувствовал себя подавленным. Рвота тоже была неудобной. Особенно я ненавидел дуоденальный зонд. Было неприятно, что врачи не знали, откуда исходит боль. Тем не менее, я понимаю, что операцию отложили до родов, потому что диагноз не был ясен. Я рада, что боль прошла после операции.
Очки обучения
Многодисциплинарное участие важно, когда обычные методы лечения беременных с рвотой и болью в животе неэффективны.
Холестеролоз может имитировать симптомы, вызванные желчнокаменной болезнью.
Когда УЗИ показывает утолщение стенки желчного пузыря, следует заподозрить холестериноз.
Единственным методом лечения симптоматического холестериноза является холецистэктомия.
Холецистэктомия во время беременности безопасна и может снизить частоту повторных симптомов, госпитализаций, воздействия вредных лекарств и акушерских осложнений.

Авторы: Каждый автор указал, что он соответствует требованиям журнала к авторству. EVJvLS, MGvP и EWMJ участвовали в лечении пациентов. Вместе с EWMJ компания EVJvLS разработала первую версию рукописи. MGvP внесла изменения в рукопись. Поскольку в этом случае активно участвовали гастроэнтерологи, JMJ также внес изменения в рукопись. Все авторы приняли окончательную и представили версию этой рукописи.
Финансирование: Авторы не объявили конкретный грант для этого исследования от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конкурирующие интересы: Не заявлено.
Происхождение и экспертная оценка: Не введен в эксплуатацию; рецензируется внешними экспертами.
Согласие пациента на публикацию: Не требуется.
1.
Boelig RC, Barton SJ, Saccone G и др..
Вмешательства для лечения гиперемезии беременных: Кокрановский систематический обзор и метаанализ. J Matern Fetal Neonatal Med
J Matern Fetal Neonatal Med
2018;31:2492–505. 10.1080/14767058.2017.1342805
[PubMed] [CrossRef] [Google Scholar]
2.
Дхупар Р., Смалдон Г.М., Хамад Г.Г.
Есть ли польза от отсрочки холецистэктомии при симптоматическом заболевании желчного пузыря во время беременности?
Сург Эндоск
2010; 24:108–12. 10.1007/s00464-009-0544-х
[PubMed] [CrossRef] [Google Scholar]
3.
Атвал Р., Бхогал Р. Х., Ходсон Дж. и др..
Хирургия желчнокаменной болезни во время беременности не увеличивает смертность плода или матери: метаанализ. Гепатобилиарный сург нутр
2016;5:53–57. 10.3978/j.issn.2304-3881.2015.11.02
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4.
Pearl JP, Price RR, Tonkin AE и др..
Димитриос Стефанидис. Рекомендации по применению лапароскопии во время беременности. https://www.sages.org/publications/guidelines/guidelines-for-diagnosis-treatment-and-use-of-laparoscopy-for-surgical-problems-during-pregnancy
5.
Десаи Р.Дж., Хайбрехтс К.Ф., Эрнандес-Диас С. и др..
и др..
Воздействие рецептурных опиоидных анальгетиков внутриутробно и риск неонатального абстинентного синдрома: популяционное когортное исследование. БМЖ
2015;350:h3102
10.1136/bmj.h3102
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6.
Ян Х.Л., Сунь Ю.Г., Ван З.
Полиповидные поражения желчного пузыря: диагностика и показания к операции. Бр Дж Сург
1992; 79: 227–9. 10.1002/bjs.18007
[PubMed] [CrossRef] [Google Scholar]
7.
Салменкиви К.
Холестероз желчного пузыря. клиническое исследование, основанное на 269 холецистэктомиях. Acta Chir Scand Suppl
1964; 105:1. [PubMed] [Google Scholar]
8.
Максуд Х., Патель К., Фердоси Х. и др..
интра- и постхолецистэктомия: ретроспективное когортное исследование 6868 пациентов. Международный журнал хирургии
2017;39: 119–26. [PubMed] [Google Scholar]
9.
Лью П.Л., Ван В., Ли Ю.С. и др..
Заболевания желчного пузыря среди пациентов с ожирением в Тайване. Обес Сург
2007; 17: 383–90. 10.1007/s11695-007-9068-4
[PubMed] [CrossRef] [Google Scholar]
10.
Фельдман М, ФЕЛЬДМАН М.
Холестероз желчного пузыря; вскрытие 165 случаев. Гастроэнтерология
1954; 27:641. [PubMed] [Google Scholar]
11.
Кубота К., Бандай Ю., Нойе Т. и др..
Как лечить полипозные поражения желчного пузыря в эпоху лапароскопической холецистэктомии?
Операция
1995;117:481–7. 10.1016/С0039-6060(05)80245-4
[PubMed] [CrossRef] [Google Scholar]
12.
Дайри С., Демеуси А., Силл А.М. и др..
Последствия холестериноза желчного пузыря и холестериновых полипов?
J Surg Res
2016; 200: 467–72. 10.1016/j.jss.2015.08.037
[PubMed] [CrossRef] [Google Scholar]
13.
Гурусами К.С., Абу-Амара М., Фарук М. и др..
Холецистэктомия по поводу полипа желчного пузыря. Системная версия базы данных Chochrane
2009: CD007052. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14.
Хорхе А.М., Кесвани Р.Н., Вираппан А. и др..
Неоперативное лечение симптоматической желчнокаменной болезни при беременности связано с частыми госпитализациями. J Gastrointest Surg
2015;19: 598–603. 10.1007/с11605-015-2757-8
10.1007/с11605-015-2757-8
[PubMed] [CrossRef] [Google Scholar]
15.
де Баккер Дж.К., Дейксман Л.М., Донкервоорт СК.
Безопасность и исход общехирургических открытых и лапароскопических вмешательств во время беременности. Сург Эндоск
2011; 25:1574–1578. 10.1007/с00464-010-1441-з
[PubMed] [CrossRef] [Google Scholar]
16.
Дата Р.С., Каушал М., Рамеш А.
Обзор лечения желчнокаменной болезни и ее осложнений во время беременности. Ам Джей Сург
2008; 196: 599–608. 10.1016/j.amjsurg.2008.01.015
[PubMed] [CrossRef] [Академия Google]
17.
Перл Дж., Прайс Р., Ричардсон В. и др..
лечение и использование лапароскопии при хирургических проблемах во время беременности. Сург Эндоск
2011;25:3479–92. [PubMed] [Google Scholar]
18.
Отман М.О., Стоун Э., Хашими М. и др..
Консервативное лечение желчнокаменной болезни и ее осложнений во время беременности связано с рецидивирующими симптомами и более частыми обращениями в отделение неотложной помощи. Гастроинтест Эндоск
2012; 76: 564–9.





 Обратитесь к стоматологу, если заметите конкретную проблему.
Обратитесь к стоматологу, если заметите конкретную проблему.
 Наденьте шину на запястье, если ваша работа требует повторяющихся движений.
Наденьте шину на запястье, если ваша работа требует повторяющихся движений.