При беременности живот красный: Красный живот… — 4 ответов
Содержание
Кровь при мочеиспускании у женщин с болью в конце мочеиспускания — причины и лечение
Основной орган, который обеспечивает фильтрацию крови и освобождает организм от вредных продуктов обмена веществ – почки. Через два мочеточника урина из них попадает в мочевой пузырь, а при мочеиспускании через мочеиспускательный канал (уретру) выводится из организма.
Здоровые почки при нормальном артериальном давлении не пропускают эритроциты. При некоторых почечных заболеваниях и болезнях мочевыводящих путей в урину попадает кровь – возникает гематурия. При гинекологических проблемах она попадает из половых путей женщины. Гематурия может определяться визуально, сопровождается изменением цвета мочи на розовый или красный. Это состояние называется «макрогематурией». Если примесь минимальная, цвет урины обычно не изменен и кровь определяется по наличию эритроцитов в общем анализе мочи (ОАМ).
Гематурия должна насторожить женщину и заставить обратиться к врачу, если это не касается попадания в мочу менструальной крови.
Какие болезни почек и мочевыводящих путей могут привести к появлению крови при мочеиспускании?
Существует несколько причин, из-за которых в моче может появиться кровь. Расскажем о них подробнее.
Цистит
Цистит (воспаление мочевого пузыря) – наиболее частая причина гематурии у женщин. При этом появление крови возникает чаще в конце мочеиспускания, сопровождается болью в нижней части живота. При цистите позывы к мочеиспусканию учащаются, моча выделяется малыми порциями.
Цистит может вызывать неспецифическая флора (кишечные палочки, стафилококки, стрептококки, энтерококки и другие) и возбудители половых инфекций. Чаще микроорганизмы попадают в орган «снизу вверх» (через мочеиспускательный канал): это связано с анатомическими особенностями женской уретры (короткая и относительно широкая). Возможно попадание инфекции в мочевой пузырь с током крови и лимфы при воспалительных процессах в других органах, а также с мочой из почек или мочеточников.
Уретрит
Уретрит – воспаление мочеиспускательного канала. У женщин редко приводит к появлению крови в урине. Сопровождается жжением, дискомфортом при мочеиспускании. Может быть проявлением половых инфекций – гонореи, хламидиоза, генитального герпеса. Уретрит также может возникнуть при высокой концентрации различных солей и кислот в моче, их кристаллизации и формировании «песка». В этом случае слизистая уретры раздражается и возможно появление в моче примесей крови в малых количествах.
У женщин редко приводит к появлению крови в урине. Сопровождается жжением, дискомфортом при мочеиспускании. Может быть проявлением половых инфекций – гонореи, хламидиоза, генитального герпеса. Уретрит также может возникнуть при высокой концентрации различных солей и кислот в моче, их кристаллизации и формировании «песка». В этом случае слизистая уретры раздражается и возможно появление в моче примесей крови в малых количествах.
Заболевания наружных половых органов
Различные заболевания наружных половых органов женщины – воспалительные, онкологические, особенно с формированием дефектов кожи наружных половых губ и слизистой входа во влагалище в виде язвочек и эрозий, трещин – еще одна причина. При этом в моче может появляться примесь крови в небольших количествах или регистрироваться микрогематурия – наличие эритроцитов в ОАМ.
Попадание урины на область вульвы или промежности в этих случаях сопровождается временным жжением и дискомфортом.
Мочекаменная болезнь
Мочекаменная болезнь – нарушение обмена веществ, которое сопровождается образованием в почках или мочевыводящих путях камней.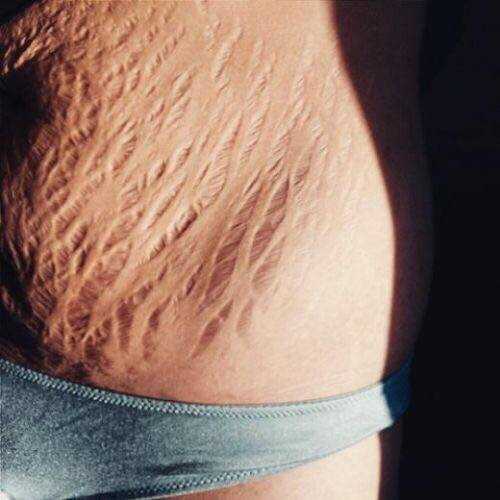 Предрасполагающие факторы к формированию МКБ – наследственные нарушения обмена веществ, состав воды в регионе, нарушение питьевого режима и питания.
Предрасполагающие факторы к формированию МКБ – наследственные нарушения обмена веществ, состав воды в регионе, нарушение питьевого режима и питания.
Кровь в урине в этих случаях появляется после приступа почечной колики, когда камень «движется» по мочеточникам или уретре, вызывая травматизацию слизистых. Это состояние сопровождается выраженной болью в пояснице или внизу живота, частыми позывами к мочеиспусканию, нарушением общего состояния в виде тошноты, возможна рвота.
Поведение женщины с приступом почечной колики обычно беспокойное, требует обезболивания. Часто на фоне мочекаменной болезни развивается пиелонефрит – воспаление почек и лоханок, которые переходят в мочеточники. Для пиелонефрита характерно повышение температуры, боль в области поясницы со стороны поражения.
Важно! До определенного времени камни никак себя не проявляют. В этих случаях нет болевого синдрома, кровь при мочеиспускании отсутствует, патология в анализе мочи не определяется.
Гломерулонефрит
Гломерулонефрит – тяжелое заболевание, которое вызвано поражением структур почек, обеспечивающих фильтрацию крови. Цвет мочи обычно при этой патологии розово-красный, болезненности при мочеиспускании нет. Сопровождается выраженным повышением артериального давления, формированием отеков лица и конечностей.
Цвет мочи обычно при этой патологии розово-красный, болезненности при мочеиспускании нет. Сопровождается выраженным повышением артериального давления, формированием отеков лица и конечностей.
Причинами гломерулонефрита могут быть переохлаждения, инфекции горла, скарлатина, аутоиммунные заболевания.
Злокачественные опухоли
Злокачественные опухоли почек, мочеточников, мочевого пузыря – причины появления гематурии. Редко сопровождаются болезненным и дискомфортным мочеиспусканием. В таких случаях возникает снижение уровня гемоглобина, из-за чего появляется общая слабость, сонливость, бледность кожных покровов и слизистых.
Доброкачественные опухоли
Доброкачественные опухоли в виде «полипов» мочеиспускательного канала или мочевого пузыря – еще одна причина. При нарушении кровообращения в области полипов, их травматизации тоже возможна примесь крови в урине.
Травмы
Удары, падения, ушибы в зону брюшной полости и поясницы могут привести к внутреннему кровотечению.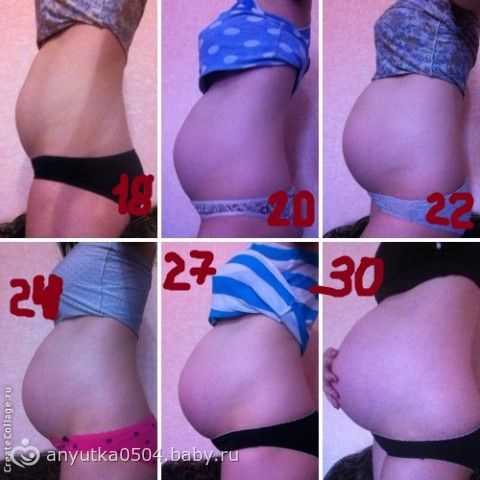
После цистоскопии
После диагностической манипуляции по визуализации слизистых уретры и мочевого пузыря с помощью специального аппарата может появляться кровь в моче. Это связано с тем, что цистоскопия предрасполагает к травматизации слизистых.
Эта процедура назначается только при необходимости: когда с помощью других методов точный диагноз поставить невозможно.
Какая роль инфекций мочеполовой системы в появлении крови при мочеиспускании у женщин?
Инфекции мочеполовой системы могут быть вызваны неспецифической флорой и специфическими возбудителями, которые передаются половым путем. Возбудители гонореи, трихомониаза, хламидиоза, урогенитальных микоплазмозов, вирусов герпеса и папилломы человека (ВПЧ) передаются при интимных контактах и могут вызывать воспаление и половых органов женщины, и мочевыводящих путей.
Уретрит и цистит, воспаление влагалища (кольпит) и шейки матки (цервицит) – наиболее частые очаги специфического воспаления.
ИППП у женщин не так часто вызывают появление кровяных примесей при мочеиспускании, как у мужчин. Если инфекция протекает настолько активно, что при воспалении влагалища или шейки матки формируется нарушение целостности слизистых, то появление малых примесей крови в моче возможно.
Если инфекция протекает настолько активно, что при воспалении влагалища или шейки матки формируется нарушение целостности слизистых, то появление малых примесей крови в моче возможно.
Остроконечные кондиломы – проявление папилломавирусной инфекции, передающейся половым путем, с «излюбленной» локализацией в области наружных половых органов. В некоторых случаях кондиломы бывают множественными, часто подвергаются травматизации, сдавлению, отторжению при трении. В этих случаях возникает слабое контактное кровотечение, которое может вызвать появление крови при мочеиспускании.
При каких гинекологических болезнях возможно появление крови при мочеиспускании?
Любая патология, которая сопровождается кровотечением из женских половых органов, может дать кровяные примеси в моче. Она появляется при таких состояниях:
- Межменструальные кровянистые выделения как признак нарушения цикла.
- Угроза прерывания беременности.
- Эрозия шейки матки. Может быть воспалительного и гормонального характера.
 Наиболее частый признак эрозии шейки матки – появление примеси крови после полового контакта, но возможно и наличие минимальной гематурии.
Наиболее частый признак эрозии шейки матки – появление примеси крови после полового контакта, но возможно и наличие минимальной гематурии. - Вагинит и вульвит – воспаление влагалища и наружных половых органов. Могут сочетаться с уретритом и протекать изолированно. Редко выступают причинными факторами появления кровяных примесей в моче.
- Эндометриоз – гормональное заболевание женщин, которое сопровождается образованием и разрастанием особой ткани слизистой матки не только в области внутренних половых органов женщины, но и в области уретры, мочевого пузыря, влагалища, шейки матки. Основной признак очагов эндометриоза – циклические кровотечения, которые возникают в определенную фазу менструального цикла. Если очаг эндометриоза расположен на пути выделения мочи, то возможно появление гематурии.
Для гематурии при гинекологических болезнях не характерно болезненное мочеиспускание. Кровь присутствует не только в моче, но и на нижнем белье.
Таким образом, симптом появления крови при мочеиспускании может быть признаком различных заболеваний мочеполовой системы и протекать по-разному:
- в виде макро- и микрогематурии;
- сопровождаться дизурией (дискомфортом при мочеиспускании), болью и протекать без субъективных ощущений;
- вызывать нарушение общего состояния пациентки, повышение температуры и не приводить к общим симптомам.

Что такое «функциональная гематурия»?
В некоторых случаях после значительных физических нагрузок кровяные примеси могут появляться в моче в норме. Кроме эритроцитов, в ОАМ обнаруживают белок. Это состояние не сопровождается дискомфортом при мочеиспускании, изменением общего состояния и носит кратковременный характер. В повторном анализе, проведенном вне нагрузки, все показатели приходят в норму.
Цвет мочи иногда может имитировать присутствие в ней кровяных примесей. Например, при употреблении в пищу свеклы, ежевики, чернослива, некоторых препаратов (метронидазола, рифампицина).
Возможные осложнения
Осложнения гематурии связаны как с присутствием самой крови, так и с теми заболеваниями, которые привели к такому симптому.
Кровь – хорошая питательная среда для размножения микроорганизмов, поэтому воспалительный процесс в мочевых путях при гематурии присутствует очень часто.
Крайняя степень воспаления почек и исхода пиелонефрита – это гнойно-некротическое воспаление, называемое «карбункулом почки». Оно сопровождается тяжелым общим состоянием, высокой температурой и интоксикацией, возникновением уросепсиса (бактериального заражения крови с первичным очагом в почке). При этом вторичные гнойные очаги могут возникнуть в любых органах: сердце, легких, головном мозге. Это состояние угрожает жизни, требует неотложного лечения. Иногда для спасения человека приходится принять сложное решение по удалению органа.
Оно сопровождается тяжелым общим состоянием, высокой температурой и интоксикацией, возникновением уросепсиса (бактериального заражения крови с первичным очагом в почке). При этом вторичные гнойные очаги могут возникнуть в любых органах: сердце, легких, головном мозге. Это состояние угрожает жизни, требует неотложного лечения. Иногда для спасения человека приходится принять сложное решение по удалению органа.
Почечная недостаточность – состояние, когда нарушаются или прекращаются функции почек по обмену воды, электролитов и азотистых веществ. При острой почечной недостаточности прекращается выделение мочи. Это может быть связано со множеством причин, в том числе с закупоркой мочеточников камнями, кровяными сгустками, опухолью.
Хроническая почечная недостаточность формируется при различных формах гломерулонефрита, пиелонефрита, опухолях почек и мочевыводящих путей, осложненной мочекаменной болезни, сосудистых заболеваниях (системном воспалении сосудов, сахарном диабете). Все эти состояния на начальном этапе могут проявиться наличием кровяных примесей в моче.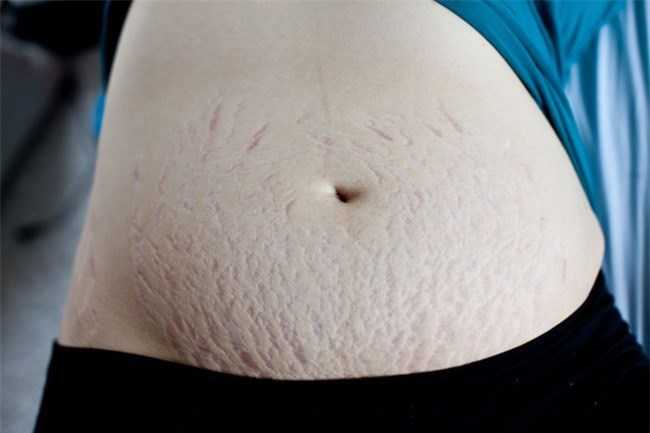
Когда органы не обеспечивают полноценный обмен и выведение шлаков, возникает интоксикация организма продуктами азотистого обмена, показатель которой – уровень креатинина и мочевины крови. Сопровождается это состояние слабостью, кожным зудом, токсическим поражением нервной системы, органов желудочно-кишечного тракта, возникновением плеврита и поражением сердца, костей. Для снятия симптомов самоотравления организма продуктами азотистого обмена пациентка проходит процедуры гемодиализа – очищения крови с помощью аппарата «искусственной почки» и ждет трансплантации донорского органа.
Таким образом, кровяные примеси в моче могут быть первым признаком угрозы жизни и здоровью. В таких случаях важно своевременное обращение к специалистам, постановка точного диагноза и полноценное лечение. Врачи «МедЦентрСервис» принимают пациентов в 17 клиниках в Москве. Каждая из них расположена недалеко от метро, а записаться на прием к специалисту можно в любое удобное время.
К каким врачам нужно обращаться при появлении гематурии?
При впервые возникшем симптоме гематурии обратиться можно к терапевту.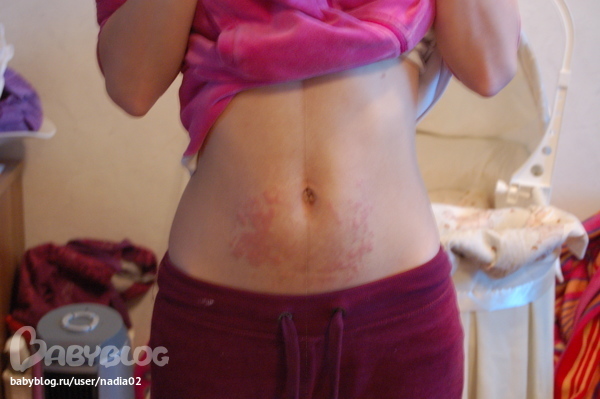 Если есть подозрения на МКБ, наличие опухоли, кровотечение в результате травмы, специализированную помощь окажет уролог или хирург.
Если есть подозрения на МКБ, наличие опухоли, кровотечение в результате травмы, специализированную помощь окажет уролог или хирург.
Осмотр гинеколога необходим всем женщинам, у которых появились кровяные примеси в моче, для исключения женских заболеваний как причинных или фоновых факторов симптома.
Нефролог – специалист, который проводит лечение и наблюдение пациентов с заболеваниями почек, не требующих оперативного вмешательства.
Венеролог окажет помощь при инфекциях, которые передаются половым путем.
В любом случае необходимо выявление причинного заболевания, которое привело к появлению крови в моче.
Диагностика
Для диагностики гематурии необходимы:
- Первичная консультация специалиста с детализацией жалоб, анамнеза заболевания, клинического осмотра с проведением пальпации, перкуссии (постукивания), измерения АД, осмотра на гинекологическом кресле.
- Лабораторные анализы. Они могут включать общий и специальные анализы мочи (по Нечипоренко, Зимницкому, бакпосевы), анализ крови для оценки объема кровотечения и степени анемии, биохимический анализ крови на креатинин и мочевину (это показатели функционирования почек), исследования на неспецифические и половые инфекции различными методами (бакпосевы, микроскопия, ПЦР).

- Инструментальные методы диагностики. В них входит: УЗИ почек, мочевого пузыря, органов малого таза; рентген-исследования почек и мочевыводящих путей, включая КТ; МРТ органов малого таза и забрюшинного пространства; цистоскопия (исследование состояния мочевого пузыря с помощью аппарата, который вводится через уретру).
Лечение
В зависимости от причины гематурии лечение может быть консервативным и хирургическим.
Консервативное лечение назначается при воспалительных заболеваниях органов мочеполовой системы и выявлении инфекций, почечной колике. Оно включает антибактериальную терапию с учетом выявленных возбудителей и результатов анализов, назначение противовоспалительных средств, обезболивающих и спазмолитиков, в некоторых случаях – гормонов и цитостатиков (при гломерулонефритах).
При наличии камней, которые не способны выйти самостоятельно, доброкачественных и злокачественных опухолях, эндометриозе органов мочеполовой системы проводятся оперативные вмешательства с различными доступами – через открытые разрезы на коже и эндоскопическими методами через уретру.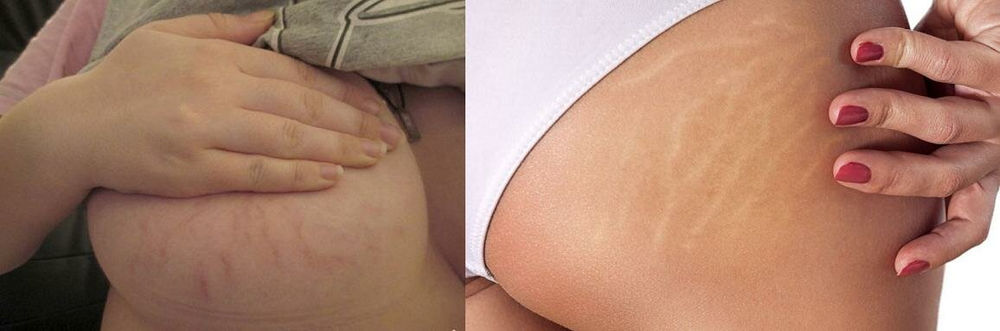 При МКБ применяется литотрипсия – дробление камней с помощью ультразвука через брюшную стенку или трансуретрально. На фоне проведенного хирургического лечения женщина получает противовоспалительную и антибактериальную терапию, кровоостанавливающие средства и восполняющие объем потерянной крови.
При МКБ применяется литотрипсия – дробление камней с помощью ультразвука через брюшную стенку или трансуретрально. На фоне проведенного хирургического лечения женщина получает противовоспалительную и антибактериальную терапию, кровоостанавливающие средства и восполняющие объем потерянной крови.
Состояния, которые приводят к появлению крови в моче у женщины, очень многогранны. Профессиональные подходы к диагностике, лечению специалистов «МедЦентрСервис» и своевременное обращение к врачам сохранят здоровье и полноценную жизнь пациенткам.
Шесть причин «красной диареи» – экспертный материал, Lahta Clinic
Как известно, нормальный здоровый стул оформлен, однороден, мягок и имеет буро-коричневый цвет. Диарея, или понос, – состояние само по себе неприятное, но обычно оно не является симптомом чего-то клинически серьезного. Другое дело, если отмечается диарея «красная» или кровавая, – это признак тревожный, а возможно, и угрожающий.
Диарея возникает в том случае, когда пищевые продукты и жидкости продвигаются по кишечнику слишком быстро.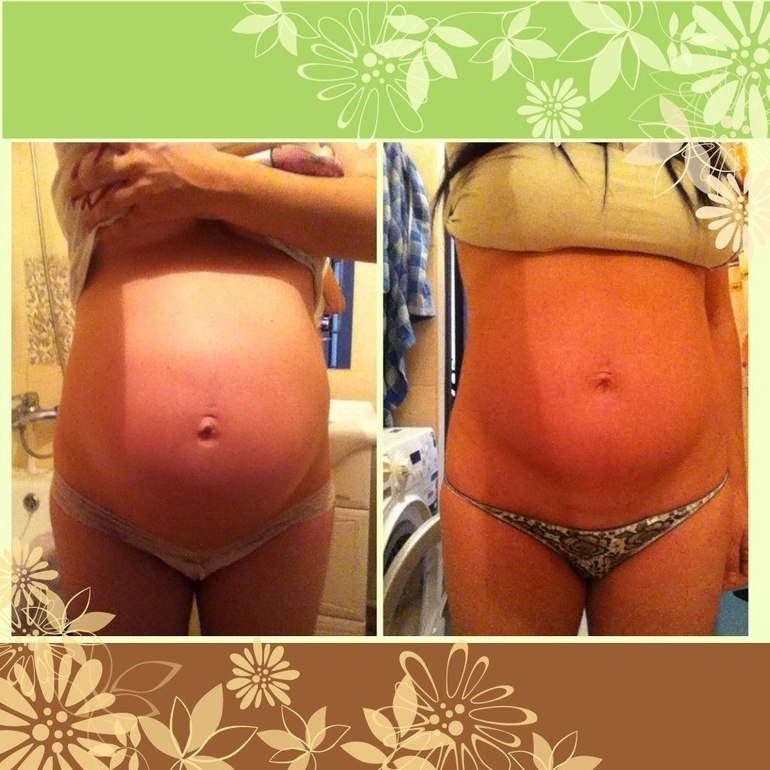 Не успевая оформиться в однородную массу, продукты пищеварения выводятся в жидкой форме.
Не успевая оформиться в однородную массу, продукты пищеварения выводятся в жидкой форме.
Диарея с примесью крови – в любом случае серьезный симптом, и оттенок стула может помочь установить причину явления. В данной статье рассматриваются наиболее вероятные причины и диагностическое значение некоторых специфических оттенков каловых масс.
Причины
1. Дизентерия. Воспаление кишечника, вызываемое болезнетворными бактериями или протозойными кишечными паразитами , может быть настолько сильным, что стенки кишечника начинают кровоточить.
2. Красная пища. Пищевые продукты, от природы имеющие красный цвет или содержащие красные пищевые красители, особенно если они к тому же токсичны или способны оказывать раздражающее действие. К наиболее распространенным продуктам такого рода относятся свекла, клюква, красные конфеты или красная глазурь, лакрица, помидоры и томатный соус.
3. Желудочно-кишечное кровотечение. Может возникать при ряде патологических состояний и условий, включая толстокишечные полипы, язвенный колит, рак желудка и т. д. В таких случаях кровопотеря может быть весьма значительной, что и приводит к появлению красной диареи.
д. В таких случаях кровопотеря может быть весьма значительной, что и приводит к появлению красной диареи.
4. Геморрой. Аномальное расширение и набухание кровеносных сосудов внутри прямой кишки и ануса может становиться причиной ректального кровотечения и красной диареи.
5. Прием медикаментов. Стул с примесью крови может быть побочным эффектом некоторых лекарств, которые раздражают желудок и в этом случае становятся причиной кровавого поноса. Примером выступают жидкие лекарственные формы антибиотиков.
6. Анальная трещина. В некоторых случаях незаживающая язва в ректально-анальной зоне также начинает кровоточить, что приводит к появлению в стуле небольших объемов ярко-алой крови.
Другие необычные оттенки стула
Аномальная окраска экскрементов может быть обусловлена различными причинами.
1. Черный оттенок. Дегтеобразный черный стул или стул с консистенцией кофейной гущи может свидетельствовать о выраженном гастроинтестинальном кровотечении. Характерный вид и цвет кровавая диарея приобретает в связи с более продолжительным пассажем масс из верхних отделов ЖКТ. Кроме того, аналогичный эффект может вызываться потреблением лакричного сиропа или виноградного сока в больших количествах.
Кроме того, аналогичный эффект может вызываться потреблением лакричного сиропа или виноградного сока в больших количествах.
2. Зеленый оттенок. Возникает из-за присутствия желчи в каловых массах, или же при приеме железосодержащих пищевых продуктов/добавок (в этом случае кал приобретает темно-зеленый оттенок).
3. Бесцветный стул. Напоминающий глину слабоокрашенный стул нередко наблюдается при желчнокаменной болезни. Если одновременно отмечается темная моча, это еще одно указание на возможные проблемы с печенью или желчным пузырем. Кроме того, к «выцветанию» стула может приводить прием некоторых антацидных препаратов, содержащих гидроксид алюминия, а также отдельные формы вирусного гепатита.
4. Желтоватый маслянисто-жирный стул с примесью слизи является частым симптомом кишечной инфекции или серьезных нарушений всасывающей функции кишечника (синдром мальабсорбции), например, при целиакии.
Когда обращаться за помощью
Поскольку красная диарея может оказаться одним из ранних симптомов (или первым проявлением) жизнеугрожающего состояния, обратиться к врачу следует как можно скорее.
В особенности это необходимо сделать в тех случаях, когда дополнительно к красной диарее наблюдается следующее:
- — озноб;
- — тенденция к жидкому столу на протяжении более двух недель, или же выраженный понос, который продолжается более двух дней подряд;
- — полуобморочные состояния или обмороки, общая слабость;
- — температура выше 38 градусов;
- — рвота
- — боли или спазмы, которые с течением времени прогрессивно усугубляются.
По материалам сайта Medical News Today
Проблемы беременности у домашних животных | Клиника для животных VCA
Поздравляем! Ваш пушистый член семьи ждет! Большинство беременностей и родов проходят гладко, но как заботливый владелец домашнего животного (он же будущий дедушка и бабушка) вы должны быть готовы к неожиданностям. Вот что вы должны знать о распространенных осложнениях беременности.
Основы беременности
В отличие от своих хозяев, которые вынашивают детенышей в течение 9 месяцев, кошки и собаки беременны около 2 месяцев (61-65 дней; в среднем 63 дня). За это время в организме питомца происходит множество изменений. Некоторые вы видите (выпирающие животы), а некоторые нет. Вы должны распознавать часто незаметные признаки проблемы и знать, когда вмешаться, чтобы ваш ребенок и ребенок вашего ребенка все процветают.
За это время в организме питомца происходит множество изменений. Некоторые вы видите (выпирающие животы), а некоторые нет. Вы должны распознавать часто незаметные признаки проблемы и знать, когда вмешаться, чтобы ваш ребенок и ребенок вашего ребенка все процветают.
Распространенные осложнения беременности
1. Преэклампсия
Во время беременности и кормления грудью растущие дети используют кальций матери для формирования костей и зубов. Иногда материнский организм не справляется с повышенной потребностью в кальции. Если уровень кальция в крови матери падает слишком низко (гипокальциемия), может возникнуть серьезное состояние, называемое преэклампсией.
«Собака или кошка с преэклампсией могут стать беспокойными, нервными и дезориентированными».
Собака или кошка с преэклампсией могут стать беспокойными, нервными и дезориентированными. Ее ноги немеют, из-за чего она ходит ходульной походкой.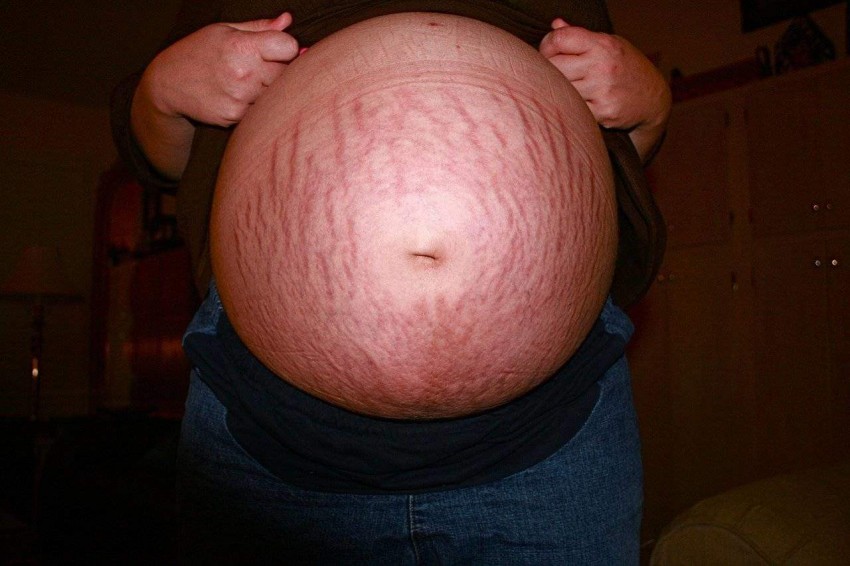 Она может задыхаться, поскольку температура ее тела и частота дыхания увеличиваются. В тяжелых случаях возникает тетания (крайняя ригидность), которая может быть опасной для жизни.
Она может задыхаться, поскольку температура ее тела и частота дыхания увеличиваются. В тяжелых случаях возникает тетания (крайняя ригидность), которая может быть опасной для жизни.
Ваш ветеринар рассматривает преэклампсию как неотложную помощь и проведет медицинский осмотр и анализ крови для определения уровня кальция. В тяжелых случаях можно с осторожностью вводить внутривенно (в/в) кальций при мониторинге сердца. После того, как кризис прошел, пероральные добавки кальция могут предотвратить дальнейшие эпизоды; однако могут быть риски, связанные с этой терапией.
«Переизбыток кальция может усугубить ситуацию.»
Передозировка кальция может даже усугубить ситуацию. Организм поддерживает баланс кальция в кровотоке, постоянно добавляя и удаляя кальций из костей. Это действие регулируется гормоном, вырабатываемым паращитовидной железой. Если собака получает слишком много добавок кальция во время беременности или кормления грудью, паращитовидная железа может почувствовать, что ее действие не требуется, и отключиться. Другими словами, слишком большое количество добавки кальция может иметь неприятные последствия и привести к снижению содержания кальция в крови.
Другими словами, слишком большое количество добавки кальция может иметь неприятные последствия и привести к снижению содержания кальция в крови.
Ветеринарное наблюдение необходимо для правильного поддержания здорового уровня кальция в крови без отключения паращитовидной железы.
2. Гестационный диабет
Метаболизм глюкозы является основной функцией жизни. Организм домашнего животного расщепляет углеводы из пищи с образованием глюкозы. Инсулин необходим клеткам организма для извлечения глюкозы из крови. Как и другие формы диабета, гестационный диабет возникает, когда организм либо не вырабатывает достаточного количества инсулина, либо не использует вырабатываемый им инсулин. Как следует из названия, гестационный диабет возникает во время беременности (гестации).
«Контроль гестационного диабета имеет решающее значение для здоровья матери и ребенка».
Лечение гестационного диабета имеет решающее значение для здоровья матери и ребенка. Ваш ветеринар проведет анализы крови, чтобы определить уровень глюкозы вашего питомца, и при необходимости назначит инъекции инсулина. Лечение диабета требует пристального внимания к питанию, соответствующих протоколов инъекций инсулина и тщательного контроля уровня глюкозы в крови.
Ваш ветеринар проведет анализы крови, чтобы определить уровень глюкозы вашего питомца, и при необходимости назначит инъекции инсулина. Лечение диабета требует пристального внимания к питанию, соответствующих протоколов инъекций инсулина и тщательного контроля уровня глюкозы в крови.
Симптомы гестационного диабета включают чрезмерное употребление алкоголя и мочеиспускание. Моча может быть почти прозрачной, и у многих собак, ранее приученных к дому, случаются несчастные случаи. Нерегулируемый диабет приведет к потере веса, даже если у собаки ненасытный аппетит. Беременные животные часто бывают уставшими, но те, у кого есть гестационный диабет, испытывают сильную вялость. Хорошая новость о гестационном диабете заключается в том, что он обычно проходит после рождения щенков или котят.
3. Мастит
Молочные железы увеличиваются к концу беременности, когда начинается выработка молока. Кормление грудью обычно проходит гладко, но у некоторых матерей развивается мастит , болезненное состояние, вызванное воспалением или инфекцией молочных желез. Мастит чаще всего возникает в течение первых двух недель после родов. У собак и кошек много сосков с молочными железами, и мастит может поразить любой из них или все.
Мастит чаще всего возникает в течение первых двух недель после родов. У собак и кошек много сосков с молочными железами, и мастит может поразить любой из них или все.
«Маститы чаще всего возникают в
первые две недели после родов».
Мастит вызывается бактериями, такими как E. coli , Staphylococcus или Streptococcus , которые проникают в молочную железу. Бактерии попадают в железу несколькими путями. у матери сепсис, бактерии могут попасть в железы непосредственно из кровотока.Если окружающая среда загрязнена, бактерии могут попасть через отверстие соска или проток.Кроме того, если дети травмируют сосок или молочную железу зубами или ногтями, они может создать точку входа для бактерий.
«Грудь при мастите становится опухшей, горячей, твердой и болезненной».
Груди при мастите становятся опухшими, горячими, твердыми и болезненными. Помимо видимых признаков мастита, другие симптомы включают снижение аппетита, лихорадку, обезвоживание и вялость. Теплые водяные ванны или компрессы, пероральные противовоспалительные препараты и антибиотики могут помочь в лечении мастита.
Теплые водяные ванны или компрессы, пероральные противовоспалительные препараты и антибиотики могут помочь в лечении мастита.
«Кормление действительно помогает матери, опорожняя железы.»
При инфекциях легкой и средней степени тяжести щенков и котят все же можно кормить грудью, даже если молоко из инфицированных желез может быть обесцвеченным или кровянистым. Уход фактически помогает матери, опорожняя железы. Если молоко угрожает заболеть младенцам, если кормление грудью слишком болезненно для матери или если мать слишком больна, чтобы сосать грудь, младенцам потребуются пищевые добавки.
Для предотвращения мастита ежедневно осматривайте соски и железы на наличие травм (порезы, царапины) и подстригайте ногти грудным детям. Держите постельное белье свежим. Очистите соски после того, как мать выйдет на улицу. Подстригите длинные волосы вокруг сосков, чтобы их было легче содержать в чистоте. Поощряйте младенцев сосать грудь со всех сосков, чтобы предотвратить чрезмерное использование отдельных желез
4. Задержанная плацента
Задержанная плацента
Плацента представляет собой мешочек, который покрывает плод в утробе матери и обычно выходит как «послед» при рождении ребенка. Плацента обычно отходит в течение 15 минут после рождения каждого ребенка, но если плацента остается в матке, возникают проблемы.
«…если плацента остается в матке, возникает
проблем»
Поскольку вы не можете заглянуть внутрь матки, трудно сказать, когда плацента не выходит наружу. Сравнить количество рожденных детей с количеством отделенных плацент трудно, так как мать часто съедает плаценты. Поэтому важно внимательно наблюдать за мамой после родов на наличие признаков задержки плаценты, таких как рвота, снижение аппетита, лихорадка, вялость или обесцвеченные (зеленые) выделения из влагалища.
Ваш ветеринар может диагностировать задержку плаценты после осмотра и пальпации живота, но также может потребоваться проведение анализов крови, вагинальной цитологии, УЗИ или рентгенографии (чтобы исключить задержку плода).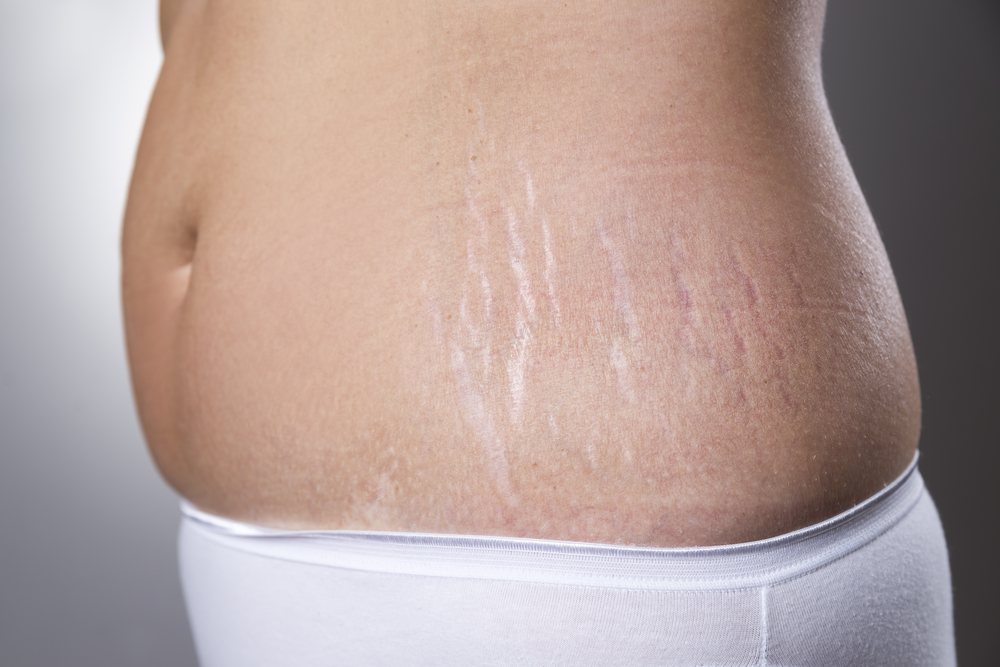 Введение окситоцина, препарата, стимулирующего сокращение матки, может помочь отделить плаценту. В редких случаях требуется хирургическое вмешательство для удаления задержанной плаценты. Овариогистерэктомия является крайней мерой в тяжелых случаях.
Введение окситоцина, препарата, стимулирующего сокращение матки, может помочь отделить плаценту. В редких случаях требуется хирургическое вмешательство для удаления задержанной плаценты. Овариогистерэктомия является крайней мерой в тяжелых случаях.
Консультации для беременных
Знание рисков, связанных с беременностью, не должно умалять радости беременности. Будьте готовы, чтобы вы могли вмешаться в случае необходимости, а затем насладиться чудом рождения.
Красные растяжки: причины, методы лечения и средства защиты
Растяжки появляются, когда ваша кожа растягивается сверх ее эластичности. Сначала они кажутся красными, но со временем становятся телесного цвета по мере взросления. Итак, как избавиться от красных растяжек? От этих красных пятен легче избавиться, так как они относительно свежие и легко поддаются лечению. Но как именно вы относитесь к ним? Какие существуют варианты лечения и домашние средства? Эта статья отвечает на все ваши вопросы и затрагивает основы растяжек и места их возникновения.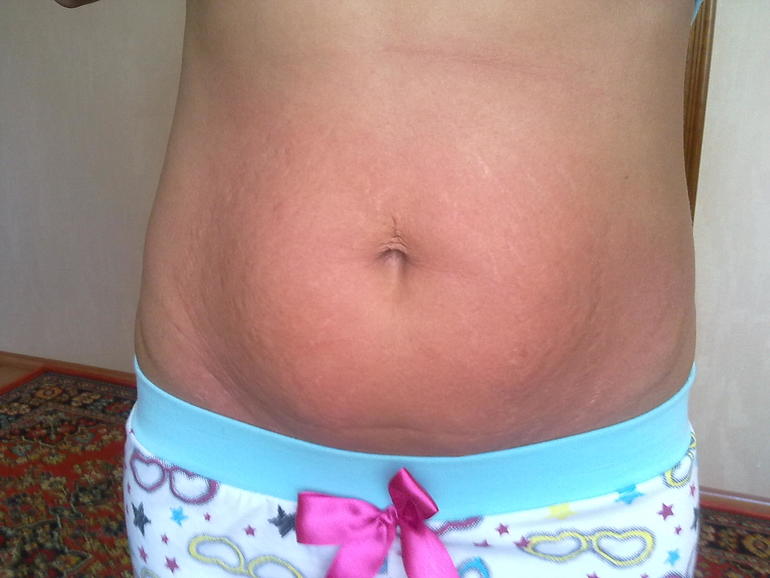 Продолжай читать.
Продолжай читать.
В этой статье
Что такое красные растяжки?
Shutterstock
Вы могли заметить красные линии на животе, бедрах, руках или любых других частях тела. Эти красные линии являются красными растяжками или красными полосами. Это распространенное кожное заболевание, вызванное чрезмерным растяжением кожи. Чрезмерное растяжение кожи повреждает эластичные волокна в более глубоких слоях кожи (дерме).
Растяжки обычно кажутся красными из-за того, что кожа в этой области становится тоньше. В результате кровеносные сосуды, присутствующие под кожей, становятся видимыми, а растяжки кажутся красными. Со временем покраснение исчезает, а цвет растяжек со временем меняется.
Несколько факторов вызывают перерастяжение кожи.
Причины появления красных растяжек
1. Беременность
Shutterstock
Растяжки обычно появляются у женщин во время беременности. Волокна кожи вокруг живота становятся мягкими и растягиваются, освобождая место для развивающегося плода.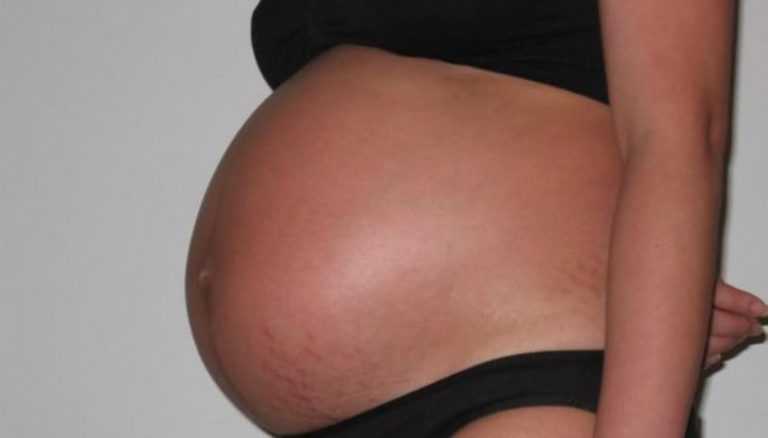 По мере роста ребенка кожа растягивается и появляются растяжки.
По мере роста ребенка кожа растягивается и появляются растяжки.
2. Всплеск роста в период полового созревания
Часто подростки испытывают внезапный и быстрый всплеск роста в период полового созревания. В это время их тело растет и либо теряет вес, либо быстро набирает вес. Это внезапное растяжение и сжатие кожи может оставить растяжки.
3. Быстрое увеличение или потеря веса
Когда вы быстро набираете вес, ваша кожа внезапно растягивается и появляются растяжки . То же самое происходит, когда вы пытаетесь быстро похудеть и садитесь на диету. Вот почему желательно терять или набирать вес постепенно, чтобы не напрягать кожу.
4. Генетика
Если у вас есть семейная история растяжек, вы можете быть предрасположены к их развитию.
5. Кортикостероиды и лекарства
Длительное использование кортикостероидов может снизить уровень коллагена в коже. Это влияет на способность вашей кожи растягиваться, и вы подвергаетесь высокому риску появления растяжек.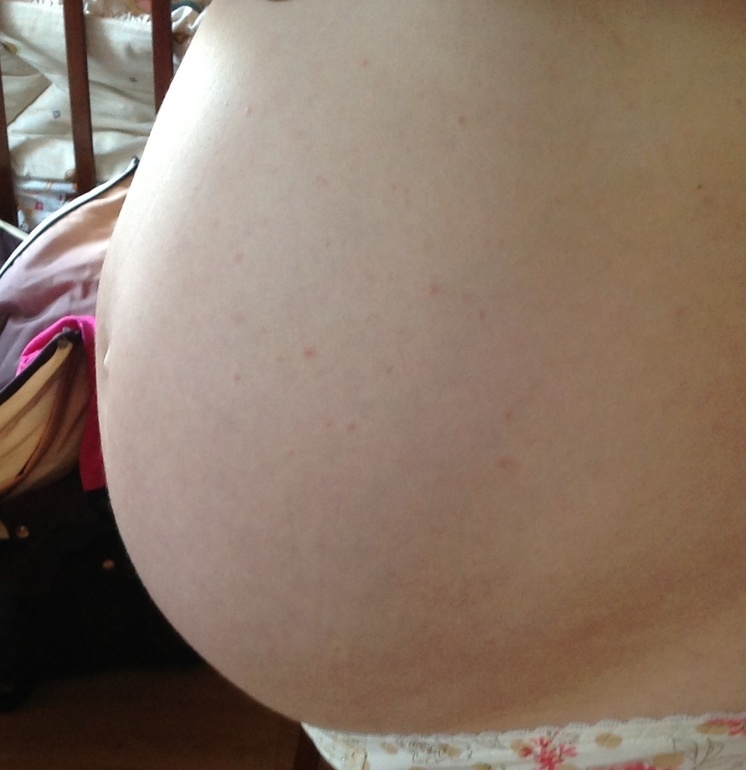
6. Бодибилдинг
Когда вы пытаетесь нарастить мышечную массу, быстрый рост мышечной массы также может привести к растяжению кожи и появлению растяжек.
7. Заболевания
Редкие заболевания, такие как синдром Элерса-Данлоса, синдром Кушинга и синдром Марфана, также могут вызывать растяжки из-за различных физиологических факторов, связанных с этими состояниями.
У вас нет растяжек на руках, ногах или лице. Есть определенные части тела, на которых обычно появляются растяжки. Проверьте их ниже.
Common Body Parts Where You Get Red Stretch Marks
You are most likely to get stretch marks on your:
- Thighs
- Breasts
- Belly
- Hips
- Buttocks
- Abdomen
You may also notice растяжки на нижней части спины и на тыльной стороне рук. У вас, скорее всего, появятся растяжки на тех частях тела, где ваше тело хранит больше жира.
Красные растяжки легче поддаются лечению, так как кожа в этой конкретной области все еще может вырабатывать коллаген, который может скрыть следы .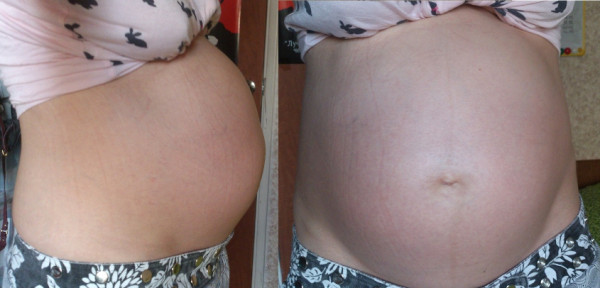 Однако, как только растяжки становятся старыми и белеют, их трудно лечить. При правильном лечении следы могут не исчезнуть полностью, но в значительной степени исчезнуть.
Однако, как только растяжки становятся старыми и белеют, их трудно лечить. При правильном лечении следы могут не исчезнуть полностью, но в значительной степени исчезнуть.
Как лечить красные растяжки
Вот некоторые средства, которые могут помочь избавиться от красных растяжек.
I. Медицинские процедуры и варианты лечения
1. Микродермабразия
Shutterstock
Микродермабразия — один из лучших способов борьбы с красными растяжками. Многочисленные исследования показали, что микродермабразия может помочь улучшить внешний вид красных растяжек (1). Микродермабразия — это процесс, при котором устройство, похожее на палочку, с хрустальным наконечником втирается в вашу кожу, чтобы отполировать верхний слой. Это поможет сделать вашу кожу более гладкой.
Связанный: Микродермабразия лица: преимущества и принцип действия
2. Микронидлинг
Иглы устройства для микронидлинга прокалывают кожу, стимулируя выработку коллагена. Исследование, проведенное на корейских женщинах, показало, что микронидлинг может уменьшить появление ранних растяжек (2).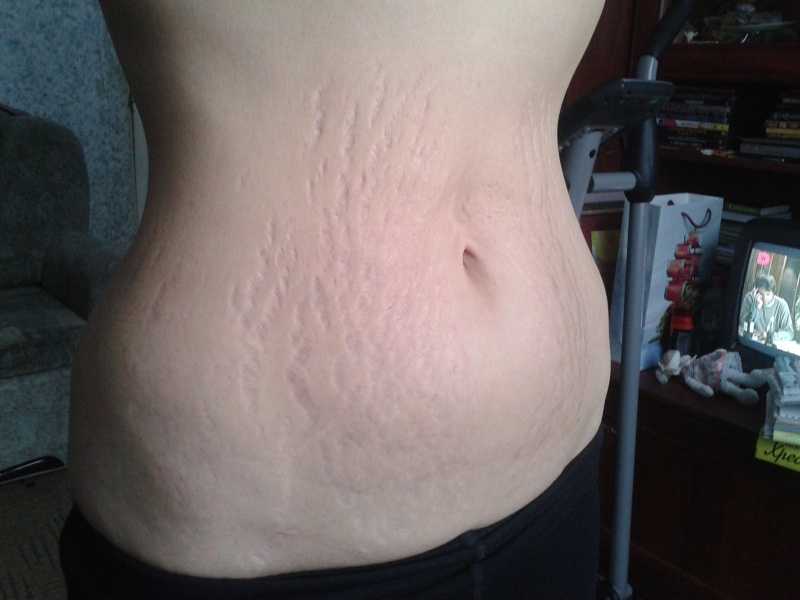
Связанный: послеоперационный уход за микронидлингом: что нужно и чего нельзя делать, побочные эффекты и лечение быть эффективными в улучшении их внешности. Он не только уменьшает покраснение, но и повышает выработку коллагена, тем самым улучшая внешний вид растяжек (1). Фракционные лазеры (Erb или CO2 Laser) также помогают осветлить эти следы.
Связанный: Лазерное удаление растяжек: типы, стоимость и принцип действия
4. Кремы для местного применения
Кремы с третиноином улучшают внешний вид красных растяжек. Однако при неправильном использовании они могут вызвать раздражение, покраснение и шелушение. Беременным женщинам следует избегать использования кремов с третиноином (3).
Смягчающие масла также полезны при лечении и профилактике красных растяжек. Применение смягчающих средств помогает улучшить эластичность кожи, что предотвращает и лечит ранние растяжки. Одна мазь против растяжек, которая изучалась в Румынии, включала смягчающие вещества, такие как аргановое масло, масло какао и пчелиный воск (4).
5. Химический пилинг
В этом процессе кожные кислоты используются для отшелушивания верхнего слоя кожи, открывая более гладкую поверхность. Это может помочь в постепенном исчезновении красных растяжек, хотя эффективность этого лечения неизвестна (3).
Другие методы, такие как мезотерапия и терапия обогащенной тромбоцитами плазмой, также могут помочь в лечении растяжек.
Вы даже можете попробовать домашние средства для лечения красных растяжек. Однако нет достаточных научных доказательств того, что эти домашние процедуры дадут вам результаты.
II. Варианты лечения в домашних условиях
1. Кремы и лосьоны от растяжек
Существуют кремы и лосьоны для местного применения от исчезающих растяжек. Нет никаких научных доказательств эффективности этих продуктов и их способности фиксировать разорванные эластичные волокна в вашей коже. Однако эти кремы могут увлажнять кожу, что может уменьшить появление ранних растяжек.
2. Миндальное масло
Shutterstock
Вы можете предотвратить образование растяжек, массируя кожу миндальным маслом (5). Он помогает сохранять кожу увлажненной и повышает ее эластичность. Это предотвращает появление растяжек, даже если ваша кожа растягивается во время беременности.
Он помогает сохранять кожу увлажненной и повышает ее эластичность. Это предотвращает появление растяжек, даже если ваша кожа растягивается во время беременности.
3. Гиалуроновая кислота
По данным Американской академии дерматологии, нанесение гиалуроновой кислоты на ранние растяжки может уменьшить их появление. Это может помочь осветлить их и сделать менее заметными (6).
4. Держите кожу увлажненной
Наносите смягчающие ингредиенты, такие как масло какао и пчелиный воск, чтобы сохранить кожу увлажненной и предотвратить появление растяжек (4). Вы можете даже рассмотреть возможность массажа кожи с помощью других смягчающих средств, таких как масло ши, кокосовое масло первого отжима или любые другие растительные масла. Хотя нет никаких доказательств того, что эти ингредиенты уменьшают или предотвращают растяжки, они могут сохранять вашу кожу увлажненной. Это может помочь уменьшить появление растяжек.
5. Проверьте свой рацион
Shutterstock
Это важно для предотвращения резкого увеличения веса и предотвращения появления растяжек. Старайтесь придерживаться здоровой и сбалансированной диеты и избегайте нездоровой пищи. Диета, богатая необходимыми витаминами и питательными веществами, также поддерживает здоровье кожи.
Старайтесь придерживаться здоровой и сбалансированной диеты и избегайте нездоровой пищи. Диета, богатая необходимыми витаминами и питательными веществами, также поддерживает здоровье кожи.
Помимо этих процедур и средств, есть несколько быстрых способов скрыть растяжки, которые вы можете использовать, если они вас беспокоят:
- Автозагары: Доступны в виде кремов, лосьонов и спреи и обычно используется, чтобы придать коже загорелый вид. Они помогут выровнять тон кожи и скрыть растяжки на несколько дней.
- Косметика для тела: Вы можете использовать косметику для тела, чтобы скрыть растяжки. Однако не забывайте использовать водостойкий и стойкий к переносу макияж, чтобы он оставался на коже, даже когда вы находитесь во влажной среде.
Вы найдете множество процедур, которые утверждают, что избавляют от красных растяжек. Но правда в том, что растяжки полностью не исчезают. Красные растяжки свежие и, следовательно, могут хорошо поддаваться лечению. Однако вы можете только свести к минимуму их появление и сделать их менее заметными. Советы, рассмотренные в статье, могут помочь в определенной степени осветлить их. Тем не менее, вы должны быть терпеливы, прежде чем увидите какие-либо результаты. Всегда консультируйтесь с врачом, чтобы узнать о мерах, которые вы можете предпринять, чтобы свести к минимуму красные растяжки, и о методах лечения, которые дадут вам наилучшие результаты.
Однако вы можете только свести к минимуму их появление и сделать их менее заметными. Советы, рассмотренные в статье, могут помочь в определенной степени осветлить их. Тем не менее, вы должны быть терпеливы, прежде чем увидите какие-либо результаты. Всегда консультируйтесь с врачом, чтобы узнать о мерах, которые вы можете предпринять, чтобы свести к минимуму красные растяжки, и о методах лечения, которые дадут вам наилучшие результаты.
Часто задаваемые вопросы
Являются ли красные растяжки постоянными?
Красные растяжки не являются постоянными. Как только растяжки становятся старыми, они становятся белыми и со временем исчезают.
Растяжки какого цвета обычно исчезают?
Белые или серебристые растяжки обычно исчезают со временем.
Может ли вазелин удалить растяжки?
Массирование кожи круговыми движениями с вазелином может способствовать росту новых тканей и удалению растяжек.
Усугубляет ли растяжка расчесывание?
Да. Расчесывание растяжек углубляет их и оставляет шрамы, что усугубляет ситуацию.
Расчесывание растяжек углубляет их и оставляет шрамы, что усугубляет ситуацию.
Через какое время красные растяжки станут белыми?
Красные растяжки могут стать белыми через 6-8 недель.
Ключевые выводы
- Беременность, скачок роста в период полового созревания, быстрое увеличение или потеря веса, генетика и прием лекарств могут вызывать появление красных растяжек.
- Наиболее вероятно появление растяжек на бедрах, груди, животе, бедрах, животе и ягодицах.
- Существует несколько способов их лечения, включая медицинские процедуры и варианты лечения в домашних условиях.
Источники
Статьи на StyleCraze подкреплены проверенной информацией из рецензируемых и академических исследований, известных организаций, исследовательских институтов и медицинских ассоциаций, чтобы гарантировать точность и актуальность. Ознакомьтесь с нашей редакционной политикой для получения дополнительной информации.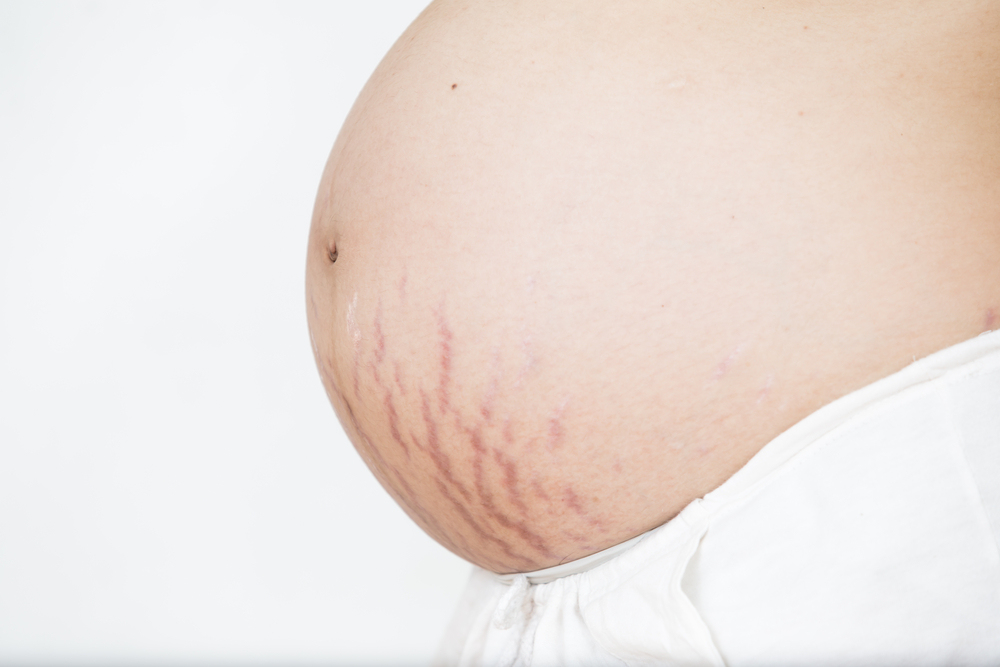
- Лечение растяжек (с акцентом на красные растяжки, Журнал кожной и эстетической хирургии, Национальная медицинская библиотека США, Национальные институты здравоохранения.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5782435/ - Лечение растяжек с помощью игловой терапии: пилотное исследование, Дерматологическая хирургия, Национальная медицинская библиотека США, Национальные институты здравоохранения.
https://pubmed.ncbi.nlm.nih.gov/22913429 - Растяжки (стрии), Национальный центр биотехнологической информации, Национальная медицинская библиотека США.
https://www.ncbi.nlm.nih.gov/books/NBK436005/ - Предварительное исследование по разработке крема вода-в-масле против растяжек: ультразвуковая оценка, анализ текстуры и сенсорный анализ, клинический, косметический и Исследовательская дерматология, Национальная медицинская библиотека США, Национальные институты здравоохранения.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5019162/ - Влияние масла горького миндаля и массажа на стрии беременных у первородящих женщин, Журнал клинического ухода, Национальная медицинская библиотека США, Национальный Институты здоровья.


 Наиболее частый признак эрозии шейки матки – появление примеси крови после полового контакта, но возможно и наличие минимальной гематурии.
Наиболее частый признак эрозии шейки матки – появление примеси крови после полового контакта, но возможно и наличие минимальной гематурии.