Щелканье в животе при беременности: Щелчки в животе — 9 ответов
Содержание
Звуки сердца: о шумах в сердце у взрослых рассказывает врач-кардиолог ФЦВМТ Павел Золотухин
Шумы в сердце у взрослых
Иногда при выслушивании (аускультации) сердца врачи говорят о присутствии каких-то «шумов». Что это за звуки? Опасны ли они для здоровья? Являются ли признаками болезни сердца? Давайте попробуем разобраться.
Статья опубликована в новом номере журнала Центра высоких медицинских технологий.
Читать весь выпуск
Работа сердца всегда сопровождается звуками. В подавляющем большинстве случаев их два. Они называются первый и второй тоны сердца, потому что следуют друг за другом и составляют вместе сердечный цикл. Тоны связаны с колебаниями различных структур сердца, а также мышцами и стенками сосудов при движении крови. Сердечный цикл состоит из двух больших фаз. Первая фаза, которая начинается с первого тона — систола, когда кровь силой сокращения мышцы изгоняется из сердца в крупные сосуды (аорту и легочную артерию). Поэтому первый тон сердца еще называют систолическим. Вторая фаза начинается со второго тона и называется диастола. В это время мышца сердца расслабляется, и камеры сердца наполняются новой порцией крови. Другое название второго тона – диастолический. Тоны сердца имеют определенные признаки, характеризующие их продолжительность, звучность, время возникновения.
Поэтому первый тон сердца еще называют систолическим. Вторая фаза начинается со второго тона и называется диастола. В это время мышца сердца расслабляется, и камеры сердца наполняются новой порцией крови. Другое название второго тона – диастолический. Тоны сердца имеют определенные признаки, характеризующие их продолжительность, звучность, время возникновения.
Все остальные звуки, возникающие во время выслушивания сердца, принято называть «шумами». Характеристики шума зависят от общего состояния человека, его конституции, частоты ритма и многих других факторов. Важно понимать, что любой звук, выходящий за рамки нормального сердечного цикла с двумя тонами, требует обязательной всесторонней оценки и внимания.
Шумы разделяют на две большие группы: органические и функциональные.
Первая группа — органические шумы – возникают при различных структурных изменениях сердца. Это означает, что они имеют в своей основе пороки сердца – врожденные или приобретенные. Шум может свидетельствовать, например, о поражении клапанов сердца – стеноза клапанов, клапанной недостаточности или их одновременного сочетания. Органический шум появляется и при кардиомиопатии (расширении полости сердечных камер или гипертрофии (утолщении) миокарда), эндокардите (воспалении внутренней оболочки сердца (эндокарда), остром перикардите (воспалении листков перикарда, выстилающего сердце снаружи). Все перечисленные патологии являются очень серьезными и жизнеугрожающими состояниями, требующими срочного врачебного вмешательства. Поэтому наличие «шума» в сердце — важный сигнал для проведения дополнительной диагностики и выявления заболевания.
Органический шум появляется и при кардиомиопатии (расширении полости сердечных камер или гипертрофии (утолщении) миокарда), эндокардите (воспалении внутренней оболочки сердца (эндокарда), остром перикардите (воспалении листков перикарда, выстилающего сердце снаружи). Все перечисленные патологии являются очень серьезными и жизнеугрожающими состояниями, требующими срочного врачебного вмешательства. Поэтому наличие «шума» в сердце — важный сигнал для проведения дополнительной диагностики и выявления заболевания.
Вторая группа шумов, так называемые функциональные шумы, либо не связана с сердцем, либо имеет в своей основе аномалии, не влияющие на его работу. Причины возникновения функциональных шумов различны. Они могут возникать вследствие вегето-сосудистой дистонии, а также в период быстрого роста у детей и подростков. Также иногда они свидетельствуют о некоторых особенностях строения сердца у человека, возникших в период внутриутробного развития. В таком случае систолический шум может сопровождать человека всю жизнь. Кроме того, функциональные шумы могут быть обусловлены анатомическими особенностями крупных бронхов, располагающимися рядом с аортой и легочной артерией, которые попросту «сдавливают» эти сосуды с ускорением кровотока через их клапаны. Появлению шумов может способствовать длительное перенапряжение, как психическое и умственное, так и физическое. Одной из частых причин звуковых феноменов является беременность, во время которой происходит увеличение объема циркулирующей крови в организме матери для оптимального кровоснабжения организма плода. В связи с этим при беременности также происходят изменения внутрисердечного кровотока с выслушиванием систолического шума. В некоторых случаях функциональные шумы, хоть и не связаны с проблемами в самом сердце, но часто указывают на другие, иногда серьезные заболевания. Функциональные шумы также могут появиться на фоне обменных нарушений. Например, при анемии (снижении гемоглобина в крови), тиреотоксикозе (избытке гормонов щитовидной железы) или при лихорадке.
Кроме того, функциональные шумы могут быть обусловлены анатомическими особенностями крупных бронхов, располагающимися рядом с аортой и легочной артерией, которые попросту «сдавливают» эти сосуды с ускорением кровотока через их клапаны. Появлению шумов может способствовать длительное перенапряжение, как психическое и умственное, так и физическое. Одной из частых причин звуковых феноменов является беременность, во время которой происходит увеличение объема циркулирующей крови в организме матери для оптимального кровоснабжения организма плода. В связи с этим при беременности также происходят изменения внутрисердечного кровотока с выслушиванием систолического шума. В некоторых случаях функциональные шумы, хоть и не связаны с проблемами в самом сердце, но часто указывают на другие, иногда серьезные заболевания. Функциональные шумы также могут появиться на фоне обменных нарушений. Например, при анемии (снижении гемоглобина в крови), тиреотоксикозе (избытке гормонов щитовидной железы) или при лихорадке.
Очень часто пациент даже не подозревает о наличии шумов в сердце и уж тем более, о виде и причине их возникновения. Шум в сердце может диагностировать врач при его прослушивании. Вам необходимо обратиться к доктору, если у вас есть следующие симптомы:
Симптомы наличия шумов в сердце:
- Учащенное сердцебиение в состоянии покоя и небольших нагрузках.
- Затрудненное дыхание. Со вниманием отнеситесь к своему здоровью, если даже пешая прогулка вызывает у вас одышку.
- Боль в груди, которая усиливается после физических нагрузок.
- Посинение губ и кончиков пальцев, возникающее после быстрой ходьбы или бега.
- Отеки конечностей.
Наличие одного или нескольких вышеперечисленных симптомов – повод обратиться к врачу. И помните — не всегда сердечный шум обусловлен серьезным заболеванием. Но все равно следует вовремя пройти обследование, чтобы исключить такое заболевание или, в случае его обнаружения, своевременно начать лечение.
Новости
Назад
Вперёд
Щелчки в животе при беременности: причины и тревожные симптомы
По мере роста живота девушки сталкиваются с разными новыми ощущениями. Некоторые из них приятны, другие заставляют насторожиться: щелчки в животе при беременности могут относиться к разным группам. Существуют симптомы, по которым можно отличить патологию от обычного процесса.
Содержание
- Щелчки как нормальное проявление физиологии
- Патологические причины щелчков и симптомы
- Преждевременное отхождение околоплодной жидкости
- Пупочная грыжа
- Расхождение лобковых костей (симфизиопатия)
- Многоводие
Щелчки как нормальное проявление физиологии
Врачи рекомендуют не переживать пациенткам, если шевеление в животе и щелчки не сопровождаются болезненными ощущениями. Если женщина проходила УЗИ, КТГ и другие обследования, и они не выявили отклонений, повода для беспокойства нет. Единственное, о чем нужно помнить, — это звук резкого и звонкого хлопка, который происходит однократно и указывает на разрыв околоплодных оболочек.
Если женщина проходила УЗИ, КТГ и другие обследования, и они не выявили отклонений, повода для беспокойства нет. Единственное, о чем нужно помнить, — это звук резкого и звонкого хлопка, который происходит однократно и указывает на разрыв околоплодных оболочек.
Треск, будто в организме происходит расхождение костей, небольшие щелчки и другие нехарактерные звуки могут появляться по разным причинам в ходе всей беременности:
- Растяжение связок и мышц малого таза, брюшной стенки. Этот процесс усиливается после 3-5 месяца и достигает апогея к середине третьего триместра. Увеличенная матка давит не только на органы, но и на костные структуры, провоцируя изменение их положения. Хруст на позднем сроке может сопровождаться тянущими ощущениями и дискомфортом. Нередко симптомы усиливаются, если ребенок начинает двигаться.
- Урчание кишечника вследствие изменения положения и выработки прогестерона. В этом случае в животе звук лопающихся пузырьков появляется на ранних сроках и указывает на изменение физиологических процессов в организме.
 Параллельно девушка может страдать от метеоризма, газообразования, запоров.
Параллельно девушка может страдать от метеоризма, газообразования, запоров. - Икота и другие действия ребенка. Икота у малышей начинается при заглатывании околоплодных вод. Щелчки больше похожи на толчки и быстро проходят. Некоторые женщины уверены, что трески появляется из-за посасывания ребенком пальца. Однако более точной с медицинской точки зрения считается такая причина, как высокая активность плода. Он будоражит аминокислотную жидкость, и в ней начинают лопаться пузырьки.
Несостоятельность костно-мышечного аппарата плода приводит к появлению небольшого хруста суставов. Это тоже нормальное явление, которое проходит через год после рождения.
Эти состояния неопасны для жизни ребенка и матери, не требуют применения медикаментов и какого-либо контроля. Но только до того момента, пока отсутствуют дополнительные симптомы заболеваний.
Патологические причины щелчков и симптомы
Если женщина ощущает в животе на поздних сроках беременности хруст и щелчки, это может указывать на негативные процессы:
- устойчивые проблемы с пищеварением;
- сильное вздутие живота;
- хронические запоры;
- повышенное газообразование.

Обращаться к доктору нужно, если признаки носят нестерпимый характер, доставляют сильный дискомфорт, сопровождаются болью, тошнотой и рвотой, а также общим ухудшением самочувствия беременной.
Преждевременное отхождение околоплодной жидкости
Водный пузырь необходим для поддержания плода, обеспечения его полезными веществами и защиты от всех негативных воздействий окружающей среды. Однако у небольшого процента беременных женщин водный пузырь лопается за несколько недель до родов и появления схваток. Подобный процесс может привести к осложнениям, которые смогут ликвидировать только врачи:
- инфицирование ребенка;
- гипоксия;
- стремительные или затяжные роды;
- отслойка плаценты.
Симптомы в случае раннего отхождения околоплодных вод будут ощутимыми и неприятными. Щелчок носит однократный характер, может быть похож на резкий хлопок или треск.
После хлопка из тела выходит большой объем прозрачной или розовой жидкости. Живот значительно уменьшается в размерах, а также сохраняются медленные выделения. После появления этих симптомов нужно сразу же вызывать скорую или ехать в роддом. Доктор должен определить, нужно ли пролонгировать беременность или можно стимулировать ранние роды.
Живот значительно уменьшается в размерах, а также сохраняются медленные выделения. После появления этих симптомов нужно сразу же вызывать скорую или ехать в роддом. Доктор должен определить, нужно ли пролонгировать беременность или можно стимулировать ранние роды.
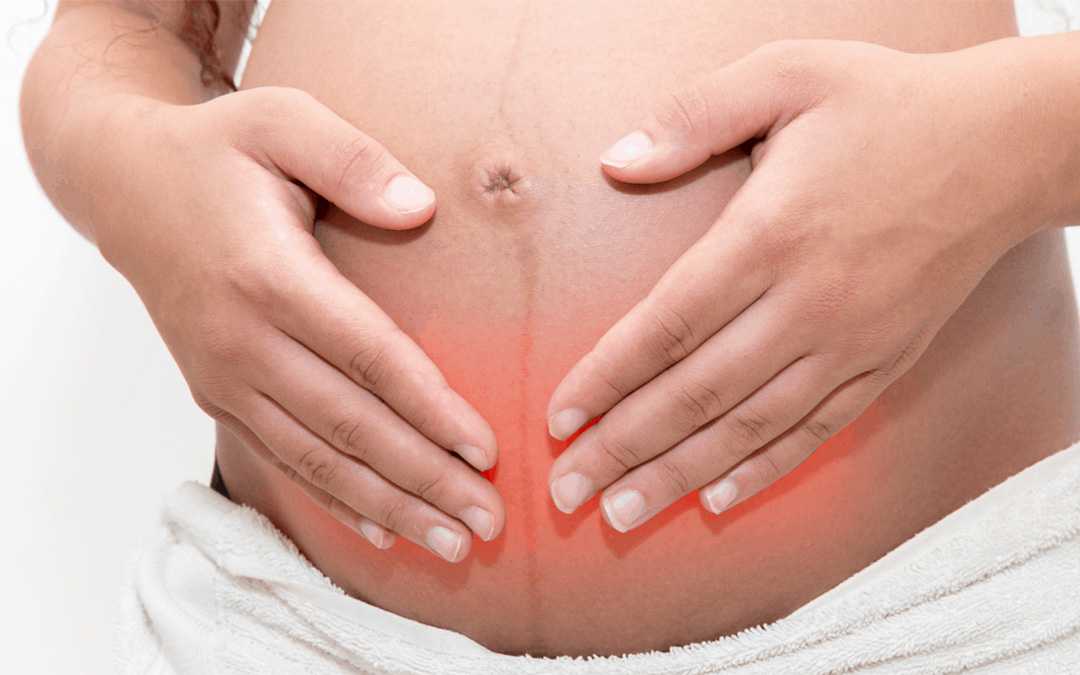
Пупочная грыжа
Некоторые беременные женщины сталкиваются с таким неприятным заболеванием, как пупочная грыжа. Развивается она на фоне колоссального давления в брюшной полости. Фактор риска – слабый мышечный корсет и пупочное кольцо. Среди других причин патологии выделяют:
- ожирение или лишний вес;
- крупноплодная беременность;
- многоводие;
- 2 и больше эмбрионов.
Первый признак грыжи – это визуальное выпячивание, которое может сопровождаться болью в области пупка, щелчками, дискомфортом в пояснице, боках. Однако общее самочувствие значительно не ухудшается.
Пупочная грыжа относится к категории болезней, которые женщины списывают на «временный побочный эффект» беременности.
Однако, если ничего не делать, после родов патология может приобрести постоянный характер.
Расхождение лобковых костей (симфизиопатия)
Патология наблюдается в основном на поздних сроках и связана с подготовкой организма к родам. В норме присутствует небольшое расхождение лонного сочленения – до 5 мм. Если кости продолжают расширяться, ставят диагноз симфизиопатии. Сопровождается нарушение определенными признаками:
- из-за болей у женщины сильно меняется походка – шаги становятся мелкими, как у утки;
- боль сохраняется при любом положении, усиливается во время ходьбы и наклонов;
- если надавливать на область симфиза, возникает ощутимый хруст;
- максимальное облегчение женщина ощущает, если лежит с согнутыми коленями и разведенными бедрами.
Провоцируют симфизиопатию многоплодная беременность, большой вес ребенка, несоответствие его размеров окружности малого таза. Эта патология может привести к разрыву лонного сочленения, что вызывает временную инвалидность и невозможность двигаться в течение 5-6 месяцев. Существуют медицинские методы коррекции этого состояния (в том числе – бандаж).
Существуют медицинские методы коррекции этого состояния (в том числе – бандаж).
Многоводие
Одна из причин звуков, похожих на лопающиеся пузырьки, — обилие околоплодных вод. Девушка чувствует, что в животе будто булькает. Многоводие осложняет течение беременности и сопровождается специфическими признаками:
- одышкой;
- сильными отёками ног;
- тяжестью и болью в животе;
- большой окружностью.
Для диагностики многоводия требуется УЗИ. При патологических процессах жидкость может достигать 12 л, тогда как в норме ее не должно быть больше 2 л. Причиной этой патологии могут быть другие заболевания: проблемы с почками, сахарный диабет, нарушения в сердечно-сосудистой системе.
Если в животе щелкает или хрустит, не следует сразу же бежать к врачу и волноваться. Это признаки естественных физиологических процессов, но только при условии, что дополнительные ощущения в виде боли, дискомфорта и тяжести отсутствуют. При появлении других симптомов, указывающих на развитие заболевания, следует обращаться к гинекологу и проходить назначенную диагностику.
При появлении других симптомов, указывающих на развитие заболевания, следует обращаться к гинекологу и проходить назначенную диагностику.
Боль в области таза при беременности
Боль в области таза при беременности | Беременность Рождение и ребенок
начало содержания
7-минутное чтение
Слушать
У некоторых женщин во время беременности возникают тазовые боли. Это иногда называют болью тазового пояса (БТП) при беременности или дисфункцией лобкового симфиза (ДСП).
Каковы симптомы ПГП при беременности?
ПГП при беременности — это совокупность неприятных симптомов, вызванных смещением или тугоподвижностью тазовых суставов сзади или спереди таза. PGP не вреден для вашего ребенка, но может вызвать сильную боль в области таза и затруднить передвижение. У разных женщин разные симптомы, и у одних женщин ПГП протекает хуже, чем у других. Симптомы могут включать:
PGP не вреден для вашего ребенка, но может вызвать сильную боль в области таза и затруднить передвижение. У разных женщин разные симптомы, и у одних женщин ПГП протекает хуже, чем у других. Симптомы могут включать:
- боль над лобковой костью спереди по центру
- боль с одной или обеих сторон нижней части спины
- боль в области между влагалищем и анусом (промежность)
- боль, иррадиирующая в нижнюю часть спины, низ живота, пах, бедра, бедра, колени и голени
Некоторые женщины чувствуют или слышат щелчки или скрежет в области таза. Боль может быть наиболее заметной, когда вы:
- ходите
- идти наверх
- стоя на одной ноге (например, когда вы одеваетесь или поднимаетесь по лестнице)
- перевернуться в постели
- садиться или выходить из машины
- заниматься сексом
Существует лечение, чтобы помочь, и методы, чтобы справиться с болью и дискомфортом. Если вы получите правильный совет и лечение на раннем этапе, ПГП во время беременности обычно можно контролировать, а симптомы свести к минимуму. Иногда симптомы даже исчезают полностью. У большинства женщин с ПГП во время беременности могут быть нормальные вагинальные роды.
Иногда симптомы даже исчезают полностью. У большинства женщин с ПГП во время беременности могут быть нормальные вагинальные роды.
Кто испытывает тазовую боль во время беременности?
Подсчитано, что ПГП во время беременности в той или иной степени поражает до 1 из 5 беременных женщин, чаще на более поздних сроках беременности. Точно неизвестно, почему тазовая боль поражает некоторых женщин, но считается, что она связана с рядом проблем, в том числе с предыдущим повреждением таза, неравномерным движением тазовых суставов, а также с весом или положением ребенка.
Факторы, повышающие вероятность развития ПГП у женщины, включают:
- боль в пояснице или тазовом поясе в анамнезе
- предыдущая травма таза, например, в результате падения или несчастного случая
- наличие ПГП во время предыдущей беременности
- физически тяжелая работа
- повышенный индекс массы тела
- эмоциональный стресс
- курение
Когда следует обращаться за помощью при тазовой боли во время беременности
Ранняя диагностика может помочь свести боль к минимуму и избежать долговременного дискомфорта. Лечение у физиотерапевта обычно включает в себя легкое нажатие или движение пораженного сустава, что помогает ему снова нормально работать.
Лечение у физиотерапевта обычно включает в себя легкое нажатие или движение пораженного сустава, что помогает ему снова нормально работать.
Если вы заметили боль в области таза, сообщите об этом акушерке, врачу или акушеру. Попросите члена вашей бригады родильного дома направить вас к физиотерапевту, имеющему опыт лечения проблем с тазовыми суставами. Эти проблемы, как правило, не проходят полностью до рождения ребенка, но лечение у опытного практикующего врача может значительно улучшить симптомы во время беременности.
Лечение тазовой боли при беременности
Лечение направлено на облегчение или облегчение боли, улучшение мышечной функции и улучшение положения и стабильности тазовых суставов и может включать:
- физиотерапия для обеспечения нормального движения суставов таза, бедра и позвоночника
- упражнений для укрепления мышц тазового дна, живота, спины и бедер
- упражнения в воде
- советов и предложений, включая позы для родов, ухода за ребенком и позы для секса
- обезболивающие, такие как TENS
- оборудование при необходимости, такое как костыли или пояса для поддержки таза
Иглоукалывание также может помочь облегчить тазовую боль во время беременности.
Как справиться с тазовой болью во время беременности
Ваш физиотерапевт может порекомендовать поддерживающий пояс для таза, чтобы облегчить вашу боль, или костыли, чтобы помочь вам передвигаться. Это может помочь спланировать свой день так, чтобы вы избегали действий, которые причиняют вам боль. Например, не поднимайтесь и не спускайтесь по лестнице чаще, чем необходимо.
- Будьте максимально активны в пределах вашей боли и избегайте действий, которые усиливают боль.
- Отдыхай, когда можешь.
- Получите помощь по дому от вашего партнера, семьи и друзей.
- Носите плоскую поддерживающую обувь.
- Сядьте, чтобы одеться — например, не вставайте на одну ногу, когда надеваете джинсы.
- Держите колени вместе, когда садитесь в машину и выходите из нее — пластиковый пакет на сиденье поможет вам поворачиваться.
- Спите в удобном положении, например, на боку с подушкой между ног.
- Попробуйте повернуться в постели по-разному, например, перевернуться, согнув колени и сжав ягодицы.

- Поднимитесь по лестнице по одной или поднимитесь наверх задом наперёд или на зад.
- Если вы пользуетесь костылями, возьмите с собой небольшой рюкзак для переноски вещей.
- Используйте пакет со льдом (гелевый компресс, замороженный горошек, завернутый в наволочку) на тазовые суставы (передние и задние «ямочки»), чтобы уменьшить боль и воспаление в тазовых суставах. Используйте только в течение 10-15 минут, несколько раз в день.
- Если вы хотите заняться сексом, рассмотрите различные позы, например, стоя на коленях на четвереньках.
Также следует избегать:
- стояния на одной ноге
- наклоны и повороты для подъема или переноски ребенка на одном бедре
- скрестив ноги
- сидя на полу или сидя скрючившись
- сидеть или стоять в течение длительного времени
- поднятие тяжестей, таких как сумки для покупок, мокрое белье или малыш
- уборка пылесосом
- толкание тяжелых предметов, таких как тележка для супермаркета
- нести что-либо только в одной руке (попробуйте использовать небольшой рюкзак)
Роды и роды с тазовой болью
У многих женщин с тазовой болью во время беременности могут быть нормальные вагинальные роды. Спланируйте заранее и обсудите свой план родов с вашим партнером по родам и акушеркой. Напишите в своем плане родов, что у вас PGP, чтобы люди, поддерживающие вас во время родов, знали о вашем состоянии.
Спланируйте заранее и обсудите свой план родов с вашим партнером по родам и акушеркой. Напишите в своем плане родов, что у вас PGP, чтобы люди, поддерживающие вас во время родов, знали о вашем состоянии.
Подумайте о наиболее удобных для вас позициях при родах и запишите их в свой план родов. Пребывание в воде снимает нагрузку с ваших суставов и позволяет вам легче двигаться, поэтому вы можете подумать о родах в воде. Вы можете обсудить это со своей акушеркой.
Ваш «безболезненный диапазон движений»
Если вы чувствуете боль, когда раздвигаете ноги, узнайте свой безболезненный диапазон движений. Для этого лягте на спину или сядьте на край стула и разведите ноги, насколько это возможно без боли — ваш партнер или акушерка могут измерить расстояние между вашими коленями с помощью рулетки. Это ваш безболезненный диапазон.
Чтобы защитить свои суставы, старайтесь не разводить ноги шире, чем это необходимо, во время родов. Это особенно важно, если у вас есть эпидуральная анестезия для обезболивания родов, так как это снимет любую боль, которая предупреждает вас о том, что вы слишком сильно разводите ноги. Если у вас эпидуральная анестезия, убедитесь, что ваша акушерка и партнер по родам осведомлены о безболезненном диапазоне движений ваших ног.
Если у вас эпидуральная анестезия, убедитесь, что ваша акушерка и партнер по родам осведомлены о безболезненном диапазоне движений ваших ног.
При потугах во втором периоде родов вам может быть полезно лежать на одном боку. Это предотвратит слишком сильное разведение ног. Вы можете оставаться в этом положении до рождения ребенка, если хотите.
Иногда для безопасных родов может потребоваться развести ноги шире, чем безболезненный диапазон, особенно при вспомогательных родах (например, с помощью вакуума или искусственного дыхания). Даже в этом случае можно ограничить разведение ног. Если это произойдет, ваш физиотерапевт должен осмотреть вас после родов. Будьте особенно осторожны, пока они не оценят и не посоветуют вам.
Источники:
АДЖГП
(Тазовая боль при беременности) ,
Департамент здравоохранения
(боль в области таза) ,
Королевская женская больница Виктория
(информационный бюллетень о поясной боли, связанной с беременностью) ,
Австралийский фонд тазовой боли
(Боль в области таза, связанная с беременностью (PRPGP))
Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: ноябрь 2020 г.
Наверх
Связанные страницы
- Упражнения для тазового дна
Нужна дополнительная информация?
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь.
вход.
ОК
Нужны дополнительные советы или указания от наших медицинских сестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Связаться с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и младенец финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google
Политика конфиденциальности и
Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Боль в области таза, связанная с беременностью (PGP)
Кости, из которых состоит таз (тазовый пояс), могут вызывать боль во время беременности.
Эти боли исходят из крестцово-подвздошного сустава и лобкового симфиза. Некоторые женщины испытывают боль в нижней части спины, ягодицах, бедрах, бедрах, паху или лобковых костях в какой-то период беременности. У большинства женщин симптомы легкие, но у некоторых они тяжелые и приводят к инвалидности. Хотя PGP может быть болезненным и неприятным, он не причинит вреда вашему ребенку.
Вы можете испытывать боль или трудности при выполнении таких действий, как:
- Ходьба (особенно длительная)
- Подъем по лестнице
- Переворачивание в постели
- Надевание носков/колготок/туфлей/брюк
- Садиться/выходить из машины и управлять автомобилем
- Секс
Другие симптомы ПГП могут включать ощущение щелчка или скрежета при движении или ощущение расшатывания/нестабильности тазовых суставов. Суставы не повреждаются; ПГП обычно является самокупирующимся состоянием, и большинство женщин полностью выздоравливают в течение первого месяца после родов, хотя 1-2% могут испытывать боль в течение одного года.
Суставы не повреждаются; ПГП обычно является самокупирующимся состоянием, и большинство женщин полностью выздоравливают в течение первого месяца после родов, хотя 1-2% могут испытывать боль в течение одного года.
Каковы причины PGP?
Сильные ткани, называемые связками, удерживают вместе кости таза; нормальные гормональные эффекты беременности делают связки более гибкими. Это важный процесс, так как он позволяет тазу расширяться во время рождения ребенка. Однако это означает, что ваши суставы более подвижны; это может вызвать дискомфорт и является одной из теорий развития PGP. После родов связки и суставы постепенно приходят в норму. Ваш растущий ребенок создает большую нагрузку на таз, лишний вес вашего ребенка и то, как это может повлиять на вашу осанку, также могут способствовать PGP. У вас может быть больше шансов иметь PGP, если у вас была боль в пояснице или травма таза до беременности, поскольку это может привести к изменениям длины мышц или жесткости суставов. Фактором также может быть работа, связанная с физическим трудом/поднятием тяжестей или длительным стоянием/ходьбой.
Фактором также может быть работа, связанная с физическим трудом/поднятием тяжестей или длительным стоянием/ходьбой.
Как уменьшить PGP?
Многие женщины считают, что простые изменения и соображения могут помочь при симптомах ПГП:
Хорошая осанка:
- Сядьте на твердый стул со свернутым полотенцем или подушкой для поддержки поясницы
- Не скрещивайте ноги, когда сидите
- Встаньте прямо перед экраном компьютера (избегайте скрюченной позы)
- Положите подушку между коленями и лодыжками, когда лежите на боку ночью
- Перевернитесь на бок перед тем, как встать с кровати, держа ноги вместе
- Держите ноги вместе, когда переворачиваетесь в постели и садитесь/выходите из машины
- Держите спину прямо при переходе из положения сидя в положение стоя и отжимайтесь руками.
Повседневная деятельность:
- Избегайте поднятия тяжестей
- Избегайте скручивающих/сгибающих движений, таких как уборка пылесосом или толкание тяжелых тележек в супермаркетах
- Попросите помощи у вашего партнера/родственников/друзей
- Если вам нужно пропылесосить, то уменьшите количество, которое вы делаете за один сеанс, и вернитесь к нему на следующий день
- Подумайте о покупке продуктов в Интернете
- Сядьте, чтобы одеться/раздеться
- Подниматься по лестнице шаг за шагом
- Садитесь готовить еду или гладить
- Ходите медленнее и с более короткими шагами
- Носите удобную поддерживающую обувь с хорошей подошвой (избегайте высоких каблуков)
- Избегайте длительного сидения или стояния; избегайте сидеть на полу.

Малыши (если у вас есть маленький ребенок, о котором нужно заботиться):
- Старайтесь не поднимать малыша слишком часто и не носить его на одном бедре
- Если он хочет обниматься, сядьте и попросите ребенка сесть рядом с вами или на коленях
- Не забывайте опускать кроватку стороной вниз, когда поднимаете или опускаете ребенка (согните колени, держите спину прямо)
- Встаньте на колени, чтобы купать ребенка (не наклоняйтесь над ванной) или, желательно, попросите партнера/родственника помочь
- Держите ребенка рядом с собой, когда сажаете его/ее в автокресло (переднее сиденье должно быть сдвинуто далеко вперед, чтобы освободить место).
- Отдых.
Старайтесь отдыхать не менее получаса в день, желательно лежа на боку с подушкой между коленями и лодыжками. Шаг Старайтесь планировать свою повседневную деятельность так, чтобы оставаться активным, но не переусердствовать.
Чем может помочь мой работодатель?
Попросите вашего менеджера оценить риск вашей рабочей станции и задач на рабочем месте. Если вы работаете в офисе, у вас должен быть удобный регулируемый стул, и вы должны стараться вставать или немного ходить каждые 30 минут. Если ваша работа связана со стоянием/ходьбой, вы должны отдыхать несколько минут сидя каждые 30 минут.
Если вы работаете в офисе, у вас должен быть удобный регулируемый стул, и вы должны стараться вставать или немного ходить каждые 30 минут. Если ваша работа связана со стоянием/ходьбой, вы должны отдыхать несколько минут сидя каждые 30 минут.
Могу ли я по-прежнему заниматься сексом?
Найдите удобную позу, которая позволит вам держать ноги ближе друг к другу (например, лежа на боку, а ваш партнер позади вас).
Какое упражнение я могу делать?
- Во время беременности рекомендуются регулярные физические упражнения с низкой нагрузкой от легкой до умеренной
- Подходящие виды упражнений включают ходьбу, плавание и занятия, предназначенные для беременных (такие как дородовая йога или пилатес)
- Избегайте «лягушачьего» движения ног при брассе (держите бедра ближе друг к другу, как при кроле на груди, или используйте поплавок для поддержки таза и сосредоточьтесь на гребках руками)
- Избегайте упражнений с высокой ударной нагрузкой, таких как бег или теннис, а также любых упражнений/танцев, связанных с прыжками
- Если какое-либо упражнение вызывает боль, ограничьте или прекратите его.

Какое обезболивающее доступно для PGP?
Физиотерапия — если ваш PGP не улучшится после двухнедельного соблюдения этих рекомендаций, попросите акушерку или семейного врача направить вас к женскому физиотерапевту. Физиотерапевт осмотрит ваши тазовые, спинные и тазобедренные суставы и мышцы вокруг суставов, а также посмотрит на то, как вы двигаетесь. Лечение может включать индивидуальную программу упражнений, упражнения в воде, мануальную терапию, рекомендации по осанке и повседневной деятельности.
Пояс для поддержки таза — поддерживающий пояс для беременных или тубигрип может уменьшить PGP при ходьбе — обратитесь за советом к физиотерапевту.
Остеопатия/хиропрактики — это лечение недоступно в NHS, но может оказаться полезным для некоторых женщин. Если вы консультируетесь с терапевтом, убедитесь, что он имеет опыт лечения женщин во время беременности или после родов.
Релаксация — чтобы помочь расслабить мышцы и уменьшить напряжение, вы можете рассмотреть методы релаксации, массаж или ароматерапевтический массаж, которые могут облегчить боль.
Обезболивающие — обычный парацетамол (1 г каждые четыре-шесть часов безопасен при беременности, но не чаще, чем через 24 часа), безопасен во время беременности и часто необходим для облегчения боли. Иногда требуются более сильные обезболивающие, такие как дигидрокодеин или кодеин, обсудите это со своим врачом. Продолжительное использование высоких доз кодеина ближе к концу беременности может вызвать нервозность или сонливость младенцев при рождении. Ваш ребенок будет тщательно обследован, и, возможно, ему придется остаться в больнице на день или около того для наблюдения.
Мы рекомендуем вам прекратить прием кодеина после рождения ребенка, если вы кормите грудью, и при необходимости может быть назначено альтернативное болеутоляющее средство. Противовоспалительные обезболивающие, такие как ибупрофен, не рекомендуются при беременности, но их можно безопасно использовать после родов.
Влияет ли PGP на роды?
Нормальные вагинальные роды рекомендуются как наилучшие для вас и вашего ребенка. Нет никаких доказательств того, что плановое кесарево сечение имеет какую-либо дополнительную пользу или что оно улучшит выздоровление или вероятность повторения ПГП при будущих беременностях. Поговорите со своей акушеркой или физиотерапевтом о том, какие позы могут быть более удобными для вас во время родов и родов. Вы можете отметить это в своем плане родов и попросить своего партнера по родам помочь вам принять положение, в котором ваша спина и ноги хорошо поддерживаются. Иногда акушерке или акушеру потребуется, чтобы вы изменили положение для определенных процедур или для обеспечения благополучия вас и вашего ребенка. Это всегда будет обсуждаться с вами в первую очередь. Лучший способ добиться нормальных родов — это если роды начнутся спонтанно и вы будете использовать удобные позы. Исследования показали, что если вы можете использовать более вертикальное положение, у вас, скорее всего, будут более короткие роды и меньше вероятность того, что вам потребуется вмешательство. Женщины с более короткими родами менее склонны к долгосрочным симптомам ПГП после родов.
Нет никаких доказательств того, что плановое кесарево сечение имеет какую-либо дополнительную пользу или что оно улучшит выздоровление или вероятность повторения ПГП при будущих беременностях. Поговорите со своей акушеркой или физиотерапевтом о том, какие позы могут быть более удобными для вас во время родов и родов. Вы можете отметить это в своем плане родов и попросить своего партнера по родам помочь вам принять положение, в котором ваша спина и ноги хорошо поддерживаются. Иногда акушерке или акушеру потребуется, чтобы вы изменили положение для определенных процедур или для обеспечения благополучия вас и вашего ребенка. Это всегда будет обсуждаться с вами в первую очередь. Лучший способ добиться нормальных родов — это если роды начнутся спонтанно и вы будете использовать удобные позы. Исследования показали, что если вы можете использовать более вертикальное положение, у вас, скорее всего, будут более короткие роды и меньше вероятность того, что вам потребуется вмешательство. Женщины с более короткими родами менее склонны к долгосрочным симптомам ПГП после родов.

 Параллельно девушка может страдать от метеоризма, газообразования, запоров.
Параллельно девушка может страдать от метеоризма, газообразования, запоров.
 Однако, если ничего не делать, после родов патология может приобрести постоянный характер.
Однако, если ничего не делать, после родов патология может приобрести постоянный характер.

