Со скольки месяцев у беременных растет живот: Как выглядит живот с 10 по 40 неделю беременности
Содержание
с какой недели начинается, развитие плода и живот на 6 месяце беременности| MUSTELA
В конце второго триместра живот уже большой, до родов остается все меньше времени. Очень скоро начнется третий, последний триместр. В это время происходят важные изменения в развитии плода, внешне он уже примерно такой, каким родится. Будущая мама чаще чувствует усталость из-за стремительно растущего живота.
С какой недели начинается шестой месяц беременности
С 22 недели начинается шестой месяц беременности. В него входит 4 недели и несколько дней, поэтому завершается 6 месяц и второй триместр на 26 неделе. Это время считается самым спокойным. Состояние мамы стабилизировалось, прошел риск внезапного выкидыша или замирания беременности, а живот еще не такой большой и тяжелый. Самое время наслаждаться этим состоянием и прислушиваться к частым шевелениям малыша.
Признаки, симптомы и ощущения
Что чувствует будущая мама на 6-ом месяце:
- Меняется центр тяжести, беременная ощущает свое тело по-новому.
 Есть чувство скованности в движениях и неповоротливость, становится труднее наклоняться, застегивать обувь. Все больше устает спина, боли в пояснице уже не редкость.
Есть чувство скованности в движениях и неповоротливость, становится труднее наклоняться, застегивать обувь. Все больше устает спина, боли в пояснице уже не редкость. - Изменение в метаболизме, пищеварении. Замедляется моторика кишечника, пища труднее переваривается, возникают запоры. На это влияет гормональный фон, мышцы расслабляются и растягиваются. После еды часто возникает изжога, это связано с давлением матки на желудок.
- Возможно ощущение, что нога стала на размер больше. Это связано не только с отеками в области лодыжки, но и с расслаблением мышц и связок, которые удерживают кости стопы.
- Слизистые носа, рта и глаза становятся суше. Может появиться дискомфорт в глазах, дышать носом труднее, по ночам слизистая пересыхает. Справиться с состоянием поможет увлажнение комнаты, использование увлажняющих капель в нос и глаза, частое питье.
- Матка быстро растет и все больше давит на мочевой пузырь, что учащает позывы в туалет.

- Все сложнее найти удобную позу для сна. Лежать можно только на боку, лучше на левом.
- Кожа в области живота, боков и груди растягивается все больше, может зудеть.
- Обострение геморроя.
- Периодическая слабость и перемены настроения. Симптомы связаны со снижением гемоглобина, а настроение меняется из-за гормональных сдвигов.
- Вагинальные выделения прозрачного или белого цвета без запаха.
- Возможны отеки на руках и ногах из-за задержки жидкости в организме, отечность усиливается от употребления соленой еды.
- Учащенное сердцебиение на фоне физических нагрузок. Если состояние не улучшается после отдыха, нужно обратиться к врачу и наблюдать за артериальным давлением.
- Стабильный набор веса – минимум 250 г в неделю.
- Вены или капиллярная сетка на ногах становятся более заметными.
Толчки и шевеления плода хорошо ощутимы. Будущая мама уже привыкла к режиму сна и бодрствования малыша, его движения становятся более предсказуемыми.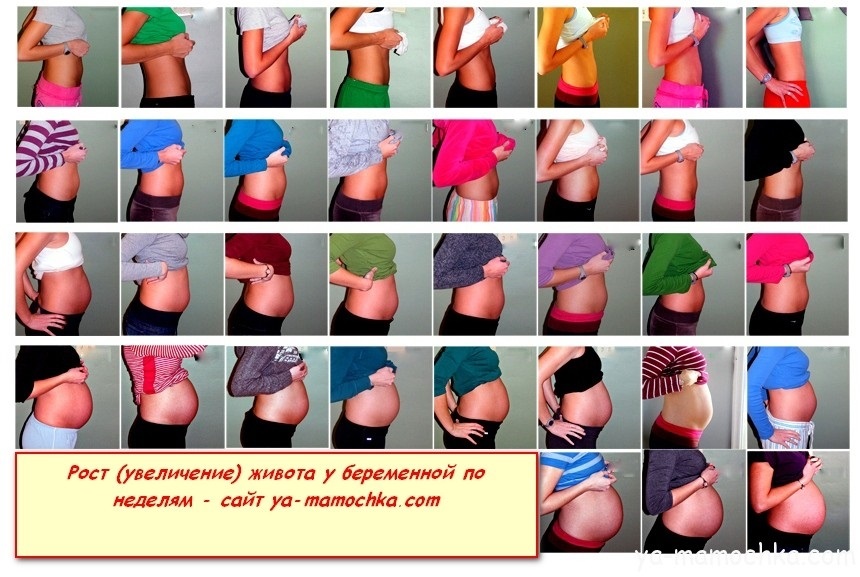 Он все больше спит при маминой физической активности, а во время отдыха или ночью, наоборот, толкается и переворачивается. На 6 месяце у ребенка еще достаточно места в матке, он легко вращается в ней.
Он все больше спит при маминой физической активности, а во время отдыха или ночью, наоборот, толкается и переворачивается. На 6 месяце у ребенка еще достаточно места в матке, он легко вращается в ней.
Живот на 6 месяце беременности
К этому сроку беременная прибавляет в весе уже около 6 кг. Живот становится выразительным, более округлым. Его высота около 24 – 26 см, это на 5 – 6 см выше пупка. Окружность живота у каждой женщины отличается, так как зависит от комплекции и того, сколько килограмм она прибавила за это время.
У беременной могут появиться или заметно увеличиться стрии из-за растяжения кожи в местах, которые становятся больше в объемах. К 6-ому месяцу живот растет быстрее, и изменения в фигуре заметны каждую неделю.
Чтобы уменьшить нагрузку на поясницу из-за постоянно растущего живота, носите дородовый бандаж в виде пояса или специального белья.
Пояс поддерживает живот снизу, что заметно облегчает ходьбу. Сидя бандаж может давить снизу, поэтому его лучше расстегивать или снимать.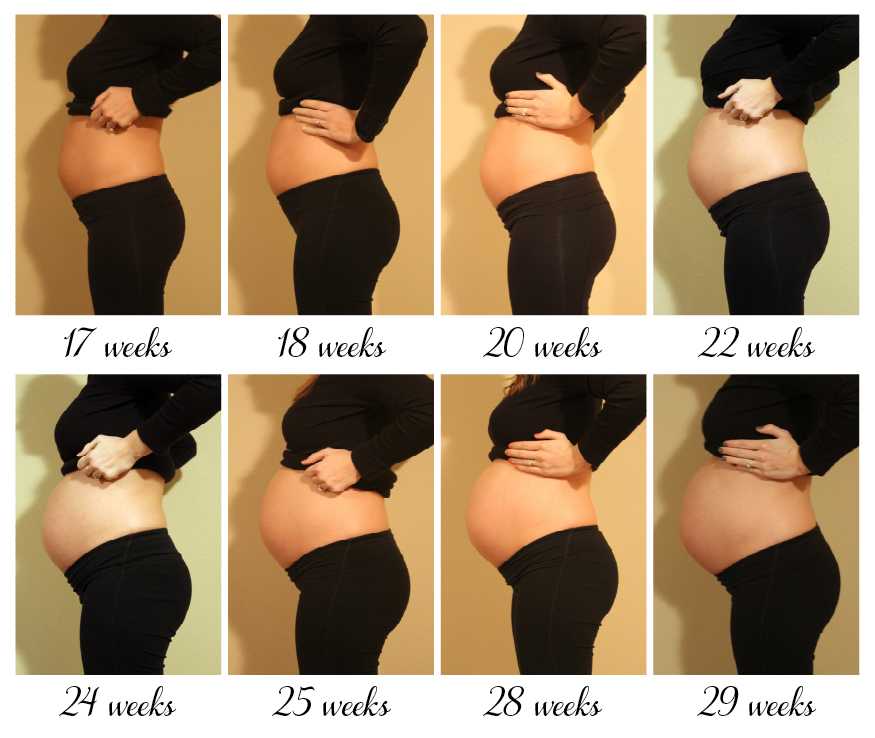 При повышенном тонусе матки ношение пояса противопоказано.
При повышенном тонусе матки ношение пояса противопоказано.
На протяжении всего срока беременности рекомендованы легкие физические нагрузки — гимнастика для беременных, разминка, йога. Все движения должны быть плавными и размеренными, без лишних и резких движений, нельзя поднимать тяжести. Силовые тренировки не рекомендованы, особенно тем, кто до беременности ими не занимался.
Тренировочные схватки на шестом месяце – не редкость
(их еще называют схватками Брекстона-Хикса). Могут возникать нерегулярно и продолжаться до 30 секунд и до 4 раз за час. Такие ложные схватки не означают, что пришло время рожать, это просто тренировка организма к предстоящим родам. В отличии от настоящих схваток, они нерегулярные и безболезненные.
При тренировочных схватках живот становится каменным, часто это состояние болезненное. Нужно присесть (или прилечь) и отдохнуть, не заниматься физическими нагрузками. Ложные схватки часто провоцирует физическое переутомление или обезвоживание. Будущей маме лучше выпить воды и успокоиться. Если схватки стали регулярными, а спазм сопровождается болью, обратитесь к врачу.
Будущей маме лучше выпить воды и успокоиться. Если схватки стали регулярными, а спазм сопровождается болью, обратитесь к врачу.
Вес мамы при беременности
На 6-м месяце беременности прибавка в весе составляет 250 – 300 г в неделю. К концу месяца и второго триместра общая прибавка в весе уже 5 – 6 кг.
От чего зависит набор веса:
- от индекса массы тела и веса до беременности;
- количества плодов;
- объема околоплодных вод;
- режима питания.
Общий вес, который набирает будущая мама при беременности, включает вес плода, околоплодную жидкость, увеличивающийся за это время объем собственной крови и жировой ткани.
При маловодии вес беременной может увеличиваться медленно, а при многоводии – превышать норму в 300 г в неделю.
Каждую неделю и во время приема у гинеколога рекомендуется измерять вес и объем живота. Если показатели больше нормы, врач предложит пересмотреть режим питания.
Растяжки при беременности
На сроке в 6 месяцев может ощущаться сильная стянутость кожи или могут быть заметны растяжки, особенно на боках, животе, груди.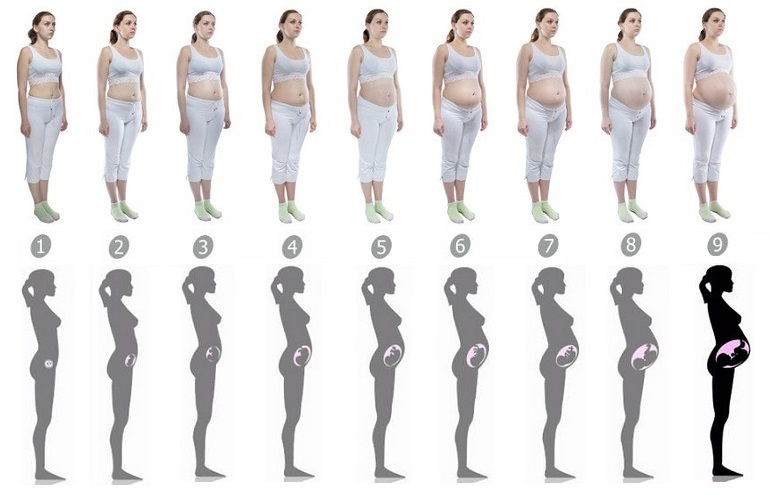 Стрии также могут возникать на бедрах и ягодицах при увеличении их объемов за время беременности.
Стрии также могут возникать на бедрах и ягодицах при увеличении их объемов за время беременности.
Что может помочь от растяжек:
- регулярные легкие физические упражнения, которые поддержат кожу и мышцы в тонусе;
- косметические средства от растяжек – например, наш Крем от растяжек без отдушки или Масло от растяжек — для увлажнения и питания участков, где кожа растягивается сильнее всего;
- контрастный душ;
- легкий массаж в области живота и боков с использованием увлажняющих средств — это поможет избавиться от зуда.
Обращайте внимание на состав средств. Рекомендуется отдавать предпочтение кремам и маслам от растяжек для беременных, которые содержат натуральные ингредиенты и не содержат отдушек и дополнительных вредных веществ.
Начинать использование средств рекомендуется с первого месяца беременности, продолжая до самых родов.
Как развивается плод
На 6 месяце беременности внутренние органы плода уже сформированы, идет развитие тканей и систем организма:
- Размеры плода: рост на 22 неделе составляет около 26 см и вес 350 — 400 г, на 26 неделе рост 34 см и вес около 800 г.
 Пропорции тела малыша уже правильные, он похож на новорожденного.
Пропорции тела малыша уже правильные, он похож на новорожденного. - Кожа еще розовая и сморщенная, жировая клетчатка только начинает расти, тело покрыто пушком лануго. Появляются волосы на голове, ресницы и брови. На УЗИ можно рассмотреть черты лица и мимику, малыш уже может хмуриться или улыбаться.
- Хорошо развит слух, ребенок прислушивается к звукам снаружи и реагирует на них пинками. Легкие развиваются и выделяют легочный сульфактант, который предотвратит слипание альвиол при первом вдохе при рождении. Начали функционировать потовые железы.
- Быстро развивается мозг, и уже настроены вкусовые рецепторы — малыш чувствует и различает вкус амниотической жидкости при заглатывании, который меняется в зависимости от того, что ела мама. Начинает развиваться капиллярная система.
- В конце второго триместра на 26 неделе ребенок открывает глаза, различает свет и темноту.
За 6 месяц особо заметен прогресс плода. На этом сроке он удваивает вес и рост, активно двигается и практикует будущее дыхание, заглатывая в легкие околоплодные воды.
УЗИ на шестом месяце беременности (описание и фото)
На 6 месяце гинеколог назначает 2-ой скрининг. В него входят УЗИ и биохимический анализ крови на гормоны. Сроки, когда можно сделать второе исследование — с 20 по 24 неделю беременности. В это время необходимо сдать анализ крови и пройти УЗ-тест в те же дни, чтобы получить достоверные данные.
Что проверяют на УЗИ:
- объем головы и живота, делают замер длины плода, бедер, результаты сопоставляются с нормой на этом сроке;
- ритм сердца плода и его жизнеспособность, активность;
- плод осматривают визуально на пропорции и наличие явных отклонений от нормы на своем сроке;
- измеряют длину носовой кости и ширину воротниковой складки, сравнивают данные с анализом скрининга на выявление хромосомных патологий — синдрома Дауна, Патау, Эдвардса.
Также на осмотре врач исследует общий анализ мочи на наличие белка и воспалительных процессов. Измеряют объем талии, прослушивают живот.
На УЗИ будущая мама может увидеть малыша, распечатать фотографии на память. Скрининг исследования с анализом крови на этом сроке – необязательная процедура, но он рекомендован для исключения возможных генетических патологий. Исследование показано женщинам, старше 35 лет и тем, у кого в семье уже есть дети или родственники с генетическими отклонениями.
Рекомендуемые ограничения для будущих мам
В конце второго триместра происходит развитие мозга плода, поэтому будущей маме важно придерживаться правил здорового питания, соблюдать режима отдыха и активности, не забывать про ограничения.
Главное — избегать токсичных веществ, которые могут попасть к плоду через организм матери. Запрещено пить алкоголь и принимать лекарства, которые противопоказаны беременным.
Нельзя курить и поднимать тяжести, бегать и делать резкие движения, которые могут спровоцировать кровотечение, тонус матки и преждевременные роды. На этом сроке уже нет вероятности выкидыша, его называют преждевременными родами.
Как правильно питаться на 6-м месяце беременности
На протяжении всей беременности главным правилом в питании остается баланс белков, жиров и углеводов при отсутствии аллергенных и вредных для здоровья продуктов. Можно придерживаться сбалансированной диеты на продуктах из привычного рациона. Готовить лучше на пару, варить, тушить или запекать. Ограничьте или откажитесь от жареного, жирного, соленого, острого и копченого.
На 6-м месяце беременности важно включать в рацион продукты, которые помогают развитию мозга и костей ребенка. Необходимы продукты, которые помогут маме наладить процесс пищеварения и будут профилактикой запоров.
Полезные вещества на 6 месяце беременности:
- Витамины группы B — коричневый рис, чечевица, хлеб. Налаживают работу кишечника и снижают тревожность.
- Кальций — молоко, кисломолочные продукты. Важны для крепких зубов, костей мамы и плода.
- Клетчатка и витамин C — овощи и фрукты.
 Они нужны для нормальной работы ЖКТ и противостояния вирусам.
Они нужны для нормальной работы ЖКТ и противостояния вирусам. - Витамин E — растительное масло и орехи. Помогут укрепить сосуды и нормализовать вязкость крови.
- Мясо, яйца и рыба. Включите их в рацион, чтобы поддерживать силы, повысить гемоглобин и питать мозг.
Ешьте часто и дробно. Это поможет не только контролировать набор веса, но и не допустить изжоги. При растущем животе необходимо распределить питание порциями, чтобы не было переедания или чувства голода. Выбирайте теплую жидкую пищу и пейте больше воды. Если врач диагностировал отеки, исключите из рациона соленую пищу, которая задерживает воду в организме. Пить нужно не более 1 – 1,5 л воды в сутки.
Не ешьте много перед сном – есть риск изжоги и бессонницы. Утром могут начаться метеоризм и запоры.
Не увлекайтесь сладким. Пустые калории быстро насыщают и повышают настроение, но откладываются в лишние килограммы маме и будущему малышу. Замените добавленный сахар фруктами, орехами, пастилой, зефиром или галетным печеньем. Они менее калорийны, состав более натуральный.
Замените добавленный сахар фруктами, орехами, пастилой, зефиром или галетным печеньем. Они менее калорийны, состав более натуральный.
Откажитесь от продуктов с консервантами и усилителями вкуса, газированных напитков, сырой рыбы. Яйца можно есть только после термической обработки, вареные вкрутую или в готовых блюдах. Избегайте блюд с сырыми яйцами (домашний майонез, десерты со взбитыми сырыми белками).
Какие физические упражнения разрешены на 6 месяце беременности
Ограничения в занятиях спортом и излишней физической активности не должны мешать будущей маме поддерживать мышцы в форме, кожу в тонусе, а настроение приподнятым и бодрым. Если женщина до беременности не занималась силовыми физическими тренировками, начинать сейчас нельзя. Если занималась, следует значительно снизить нагрузку, отменить упражнения с силовой тягой и резкими движениями, исключить все упражнения на пресс.
Разрешенная физическая нагрузка при беременности:
Прогулки в парке и спортивная ходьба. Зимой можно медленно ходить на лыжах. Двойная польза от физической активности и прогулок на свежем воздухе. Ищите место, где в шаговой доступности есть лавочки и туалет. Такая активность показана всем беременным, даже тем, кто не может заниматься гимнастикой или другими видами спорта.
Зимой можно медленно ходить на лыжах. Двойная польза от физической активности и прогулок на свежем воздухе. Ищите место, где в шаговой доступности есть лавочки и туалет. Такая активность показана всем беременным, даже тем, кто не может заниматься гимнастикой или другими видами спорта.
Плавание. Ходите в бассейн или купайтесь в чистом водоеме, запишитесь на аквааэробику. Оно расслабляет, помогает поддерживать мышцы в тонусе. Нагрузку превысить сложно, но контролируйте свои ощущения и время активных упражнений в воде.
Фитнес. Лучший вариант – занятия с фитболом. Делайте плавные движения без нагрузки на живот, на расслабление спины и укрепление мышц тазового дна.
Танцы. Но движения без прыжков и сильной нагрузки.
Разминка.
Йога с позами на растяжку и медитацию.
Будущие мамы, которые до беременности активно занимались спортом, могут продолжать бег трусцой до окончания 6 месяца.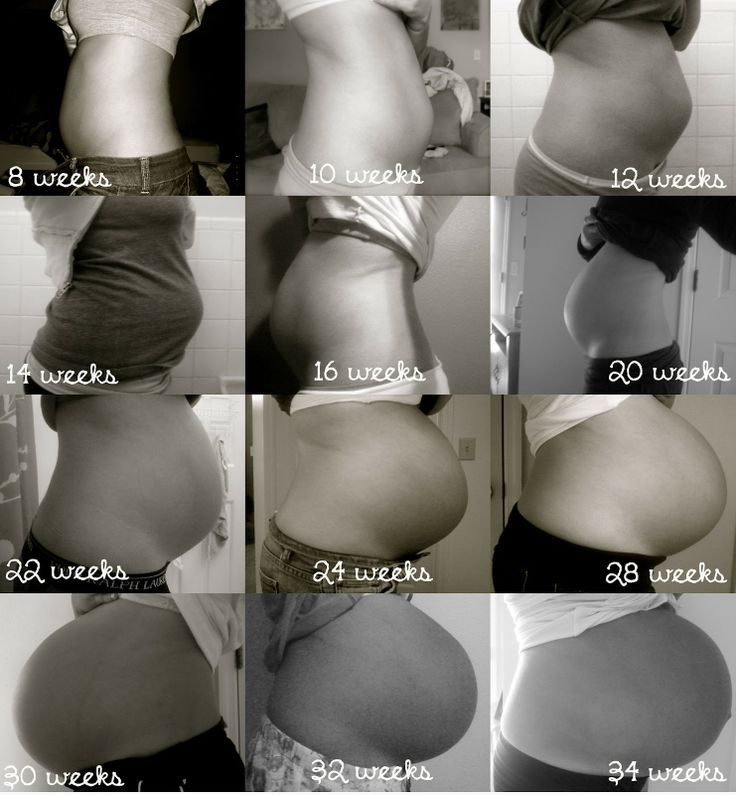 Такая нагрузка допускается, если ее разрешил врач после обследования и анализов.
Такая нагрузка допускается, если ее разрешил врач после обследования и анализов.
Если появился дискомфорт, тянущие боли внизу живота, пояснице, ощущение “каменного живота”, кровяные выделения, немедленно вызовите врача и примите горизонтальное положение. Если не рассчитать нагрузки, можно навредить плоду и вызвать схватки.
Курсы по подготовке к родам
Многие женщины в первую беременность посещают курсы материнства или подготовки к родам. С 6 месяца пора узнать, как себя вести при начале родовой деятельности, как отличить ложные схватки от истинных, когда ехать в роддом.
Если планируются партнерские роды, попросите папу составить вам компанию. Он узнает, как все будет происходить, сможет помочь в процессе и не растеряется в самый ответственный момент.
На курсах для беременных можно подробно узнать о технике расслабления и дыхания в родах, при схватках, о том, как ухаживать за новорожденным, что считается нормой, о грудном вскармливании и возможных проблемах, о диете кормящей мамы. Для тех, кто рожает впервые, эта информация важна, чтобы быть готовой к любой ситуации после родов.
Для тех, кто рожает впервые, эта информация важна, чтобы быть готовой к любой ситуации после родов.
Возможные осложнения и отклонения
Если появляются тревожные признаки с болью и кровотечениями, как можно быстрее обратитесь к врачу или вызовите скорую помощь. Но, кроме крайних случаев осложнения, на этом сроке могут появиться проблемы со здоровьем, которые также нужно вовремя лечить.
Варикоз. Происходит расширение вен нижних конечностей и малого таза, это можно увидеть по посиневшим венам и появлению красных капиллярных сеточек на коже. Провоцирует осложнение варикоза сидячий образ жизни и увеличение веса при вынашивании малыша. В группе риска женщины с многоплодной беременностью или с варикозом в анамнезе. Для профилактики или облегчения болезни нужно носить компрессионный трикотаж, чаще лежать с поднятыми ногами и заниматься плаванием.
Гестационный диабет. При патологии уровень сахара в крови превышает норму для беременных. Признаки – частые мочеиспускания, жажда, головокружения и падение резкости зрения.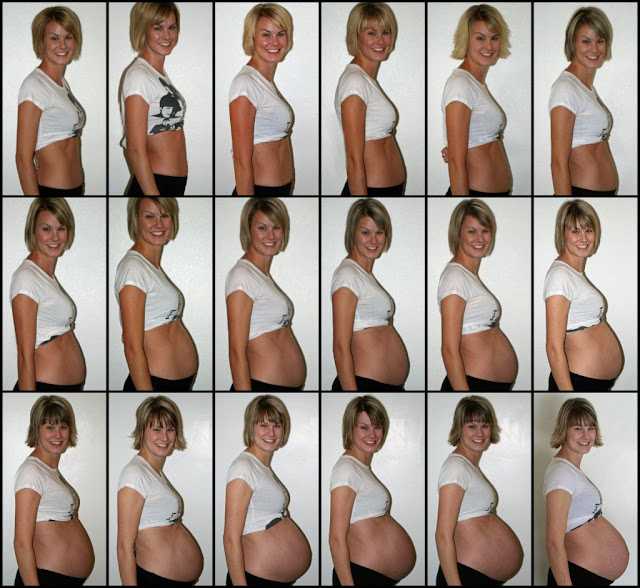 Определить нарушение можно по анализу крови на сахар, глюкозотолерантному тесту. Беременной назначают диету с низким содержанием углеводов.
Определить нарушение можно по анализу крови на сахар, глюкозотолерантному тесту. Беременной назначают диету с низким содержанием углеводов.
Анемия. Часто возникает, если падает гемоглобин. Для коррекции врач назначает препараты железа, подходящие для беременных.
Преждевременные роды. На 6-ом месяце это редкость и может быть вызвано сильным стрессом, падением или сильной физической нагрузкой. Если вовремя обратиться в стационар, беременность можно сохранить.
Кровотечения и угроза невынашивания. Может быть по разным причинам. Одна из них – короткая шейка матки. На сроке 20 недель она должна быть минимум 3 см. Для сохранения беременности делают операцию для поддержания шейки матки с помощью пессария. Назначаются гормонотерапия, бандаж и постельный режим.
Если соблюдать рекомендации врача и следить за самочувствием, беременность пройдет легко. Осталось еще 3 месяца, и малыш появится на свет.
АНЕМИЯ и БЕРЕМЕННОСТЬ, АМБУЛАТОРНАЯ ПРАКТИКА
Анемии беременных – это ряд анемических состояний, возникающих во время беременности, осложняющих её течение и обычно исчезающих вскоре после родов или после её прерывания.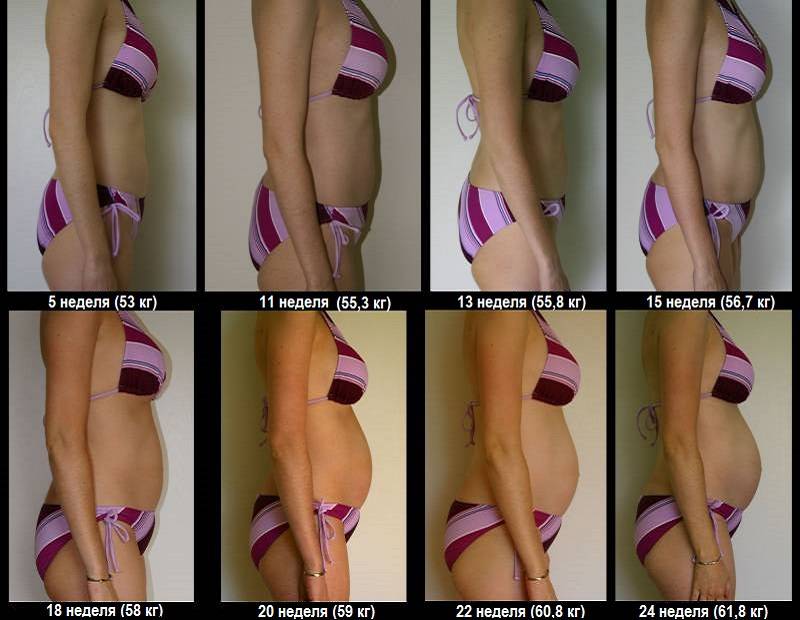 Поскольку распространенность анемий у беременных женщин гораздо более высокая, чем у небеременных, логично предположить, что большинство этих анемий связано с самой беременностью. Выделение в МКБ-10 анемий беременных (это код О 99.0) в отдельную рубрику подчеркивает особенность этой группы анемий, заключающуюся в существовании характерных для беременности физиологических и патофизиологических изменений, которые способствуют развитию анемии.
Поскольку распространенность анемий у беременных женщин гораздо более высокая, чем у небеременных, логично предположить, что большинство этих анемий связано с самой беременностью. Выделение в МКБ-10 анемий беременных (это код О 99.0) в отдельную рубрику подчеркивает особенность этой группы анемий, заключающуюся в существовании характерных для беременности физиологических и патофизиологических изменений, которые способствуют развитию анемии.
Наиболее частыми последствиями анемий беременных являются – выкидыши, преждевременные роды, задержка внутриутробного развития плода и повышенный риск рождения маловесных новорожденных детей. Развитие анемии в 1 и 2 триместрах беременности ассоциируется с двухкратным увеличением риска преждевременных родов.
Большинство исследователей считают, что запасы железа у плода не зависят от содержания железа в организме матери. Перенос железа от матери через плаценту регулируется потребностями плода, осуществляется даже против градиента концентрации и главным образом происходит в 3 триместре беременности. Вот почему развитие дефицита железа возможно лишь у недоношенных детей.
Вот почему развитие дефицита железа возможно лишь у недоношенных детей.
Указанные неблагоприятные последствия анемий беременных, как правило, ассоциируются с уровнем гемоглобина < 90г/л. При уровне гемоглобина 90-110г/л во второй половине беременности прогноз для женщины и ребенка благоприятный. В то же время повышение концентрации Нb выше 120г/л в этом периоде гестации чревато высоким риском развития осложнений (в частности преэклампсии).
Любая беременность приводит к увеличению объема плазмы, которое составляет в среднем 1250 мл. Это приблизительно в 1,5 раза превышает объем плазмы у небеременных женщин. Это состояние является одной из главных причин относительного снижения уровня Нb у беременных женщин.
На сегодняшний день нижней границей нормы концентрации Нb у беременных женщин считается 110 г/л, Нb от 90 до 110г/л – это анемия 1 ст., от 70 до 90 г/л – анемия 2 ст, < 70 г/л – анемия 3 ст.
Согласно данным ВОЗ ежегодно у 35-75% беременных женщин в мире выявляется анемия. В отечественной акушерской практике распространенность дефицита железа у беременных женщин принято считать высокой.
В отечественной акушерской практике распространенность дефицита железа у беременных женщин принято считать высокой.
Анемии беременных имеют мультифакторный характер, а дефицит железа является важной, но далеко не единственной причиной развития анемии во время беременности.
ФОРМЫ АНЕМИИ.
Приобретенные | Наследственные |
1. Железодефицитная 2. Постгеморрагическая 3. Фолиеводефицитная 4. Анемия воспаления 5. Гемолитическая 6. Апластическая или гипопластическая | 1. Талассемии 2. Серповидно-клеточные 3. Анемии при других гемоглобинопатиях 4. Гемолитические анемии вне гемоглобинопатий |
К наиболее частым видам анемий беременных относятся железо-дефицитная анемия (ЖДА) и фолиево-дефицитная анемия, к менее частым – апластические, мегалобластные, гемолитические анемии и талассемии.
К развитию ЖДА у беременных предрасполагают такие факторы, как часто повторяющиеся кровотечения при предлежании плаценты; анемия, существовавшая у матери пациентки во время беременности и недоношенность пациентки, а также сезонность и связанные с нею изменения состава пищи (дефицит витаминов в зимнее-весенний период).
Анемия воспаления – в последние годы растет число женщин с урогенитальными инфекциями (кольпиты, цервициты, бактериальный вагиноз, пиелонефрит и т.д.), которые часто протекают латентно. При этом около 30% беременных женщин с урогенитальными инфекциями подходит к родам в состоянии анемии, несмотря на неоднократно проводимую коррекцию препаратами железа. Эта анемия определяется как «гипохромная анмия без дефицита железа» с нормальными или повышенными запасами железа в организме.
Жалобы при анемиях во время беременности обычно выявляются редко, как правило, при наличии сопутствующей патологии. Наиболее характерными являются жалобы на слабость, головокружение, повышенную утомляемость, в более тяжелых случаях одышка, беспокойство и нарушения сознания.
Обследование и лечение на амбулаторном этапе пациенток с анемиями беременных осуществляется в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
Обследование на амбулаторном этапе:
1) Общеклинический анализ крови развернутый 1 раз в месяц с лейкоцитарной формулой, подсчетом ретикулоцитов и тромбоцитов.
2) ЭКГ в каждом триместре.
3) Биохимический анализ крови (общий белок, сывороточное железо, ферритин, трансферрин, билирубин общий и прямой).
4) Консультация врача-терапевта (врача-гематолога) и в дальнейшем динамическое наблюдение (1-2 раза в месяц).
5) Уточнение диагноза и решение вопроса о возможности продолжения беременности при сроке до 10 недель.
6) Пункция костного мозга (по назначению врача-гематолога).
7) КТГ и допплерометрия в динамике.
Лечение на амбулаторном этапе:
1) Диета, богатая белками, железом, витаминами и фоллатами.
2) Препараты, содержащие железо (в соответствии с Распоряжением Правительства РФ от 26 декабря 2015 г. N 2724-р, в котором указан перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год) – это пероральные препараты железа 3 валентного – железа 3 гидроксид полимальтозат (мальтофер, фенюльс, феррум лек). Не рекомендуется прекращать прием препаратов железа после нормализации уровня гемоглобина.
3) Лечение основного и сопутствующих заболеваний.
Показания для госпитализации:
1) Ухудшение состояния беременной женщины, отсутствие эффекта от амбулаторного лечения осложнений беременности.
2) Плановая госпитализация для родоразрешения в сроке 38-39 недель.
Профилактика анемий беременных.
Для поддержания нормального баланса железа во время беременности необходимо, чтобы:
1. запасы железа в организме женщины к началу беременности были адекватными;
2. диета беременной содержала достаточное количество биодоступного железа для обеспечения высокого уровня кишечной абсорбции во 2 половине беременности.
Суточная потребность в железе беременной женщины оценивается как 27 мг. Более низкий уровень потребления у женщин с недостаточными запасами железа может приводить к развитию анемии. Всасывание железа значительно повышается в присутствии аскорбиновой кислоты. Поэтому наиболее полезно употребление продуктов, содержащих железо, в сочетании с пищей, обогащенной витамином С.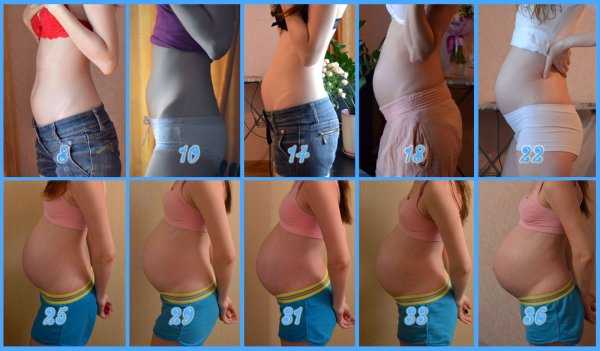
ВОЗ рекомендует назначение 60 мг железа в сутки всем беременным в местности, где распространенность ЖДА меньше 20% и 120 мг – там, где она превышает это значение.
Профилактика дефицита железа в период планирования беременности является идеальной формой профилактики ЖДА у беременных женщин.
Первичная профилактика ЖДА у беременных женщин направлена на уменьшение распространенности дефицита железа во время беременности и предупреждение тех неблагоприятных последствий для женщины и плода, которые он может вызывать.
Статистические данные по заболеваемости анемиями беременных в женской консультации ГБУ РО «Городской клинический родильный дом № 2» за 3 года.
Год | Закончили беременность | Анемии беременных | % |
2013 | 1792 | 475 | 26,5 |
2014 | 1803 | 382 | 21,2 |
2015 | 1782 | 462 | 26 |
Статистические данные по заболеваемости анемиями за 6 мес. 2015 года и 6 мес. 2016 г.
2015 года и 6 мес. 2016 г.
Закончили беременность | Анемии беременных | % | |
6 мес. 2015 г. | 845 | 155 | 18% |
6 мес. 2016 г. | 1118 | 250 | 22,3% |
Если проанализировать приведенные показатели заболеваемости анемией у беременных женщин за последние 3 года, то можно сказать следующее, что в 2013г. и в 2015г. % указанной патологии среди беременных женщин оставался приблизительно на одном уровне, в 2014 году отмечалось незначительное снижение данного показателя до 21,2%.
Ведение пациенток с анемией беременных в ж/к № 2.
1. Обследование пациенток с анемией беременных проводим в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
2. При установлении диагноза анемия беременных пациентка направляется на консультацию к врачу-терапевту ж/к.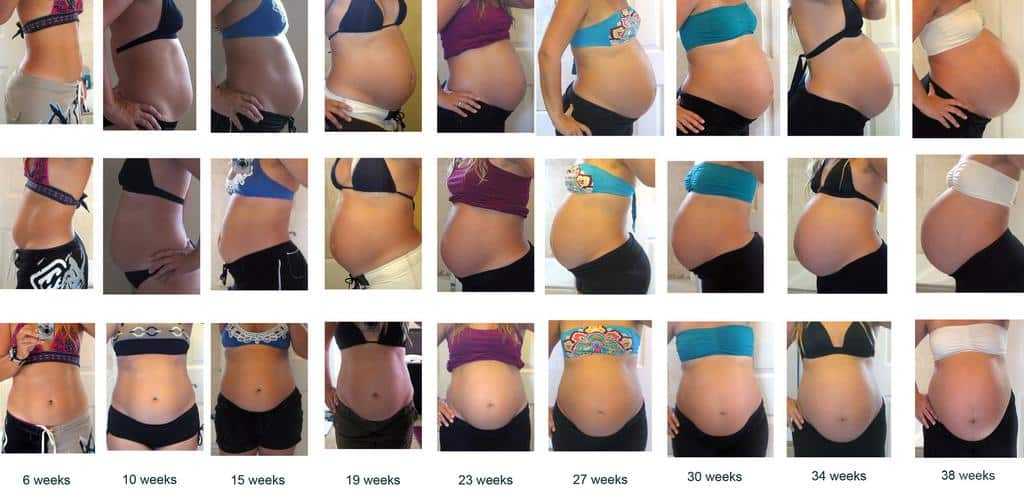

 Есть чувство скованности в движениях и неповоротливость, становится труднее наклоняться, застегивать обувь. Все больше устает спина, боли в пояснице уже не редкость.
Есть чувство скованности в движениях и неповоротливость, становится труднее наклоняться, застегивать обувь. Все больше устает спина, боли в пояснице уже не редкость.
 Пропорции тела малыша уже правильные, он похож на новорожденного.
Пропорции тела малыша уже правильные, он похож на новорожденного. Они нужны для нормальной работы ЖКТ и противостояния вирусам.
Они нужны для нормальной работы ЖКТ и противостояния вирусам.