Тянет и покалывает низ живота: Почему болит матка — причины болей, что делать
Содержание
Симптомы, лечение, причины, тесты и профилактика
Толстая кишка (толстая кишка) представляет собой длинную трубчатую структуру, которая накапливает, а затем удаляет отходы. С возрастом у человека давление в толстой кишке вызывает выпячивание карманов ткани (мешков), которые выталкиваются из стенок толстой кишки. Небольшой выпячивающийся мешочек, выступающий наружу из стенки толстой кишки, называется дивертикулом. Наличие более чем одного выбухающего мешка называется дивертикулом. Дивертикулы могут возникать по всей толстой кишке, но чаще всего они встречаются ближе к концу левой части толстой кишки, называемой сигмовидной кишкой. Состояние наличия этих дивертикулов в толстой кишке называется дивертикулезом, также известным как дивертикулярная болезнь. Это состояние редко встречается в возрасте до 40 лет, но его частота увеличивается после этого возраста.
Каковы причины?
Хотя это и не доказано, считается, что диета с низким содержанием клетчатки является основной причиной дивертикулярной болезни. Недостаток клетчатки в рационе вызывает запор, что, в свою очередь, заставляет мышцы напрягаться, чтобы продвинуть слишком твердый стул. Диета без достаточного количества клетчатки также делает стул маленьким, требуя, чтобы кишечник сильнее сжимался, чтобы удалить меньший стул. Это основная причина повышения давления в толстой кишке. Это избыточное давление может привести к тому, что слабые места в толстой кишке выпячиваются и становятся дивертикулами. Дивертикулярная болезнь распространена в развитых или промышленно развитых странах, особенно в Соединенных Штатах, Англии и Австралии, где широко распространены диеты с низким содержанием клетчатки. Болезнь редко встречается в странах Азии и Африки, где люди питаются овощами с высоким содержанием клетчатки. Клетчатка — это та часть фруктов, овощей и злаков, которую организм не может переварить. Некоторые волокна легко растворяются в воде (растворимые волокна). В кишечнике он приобретает мягкую желеобразную консистенцию. Некоторое количество клетчатки проходит через кишечник практически в неизмененном виде (нерастворимая клетчатка).
Недостаток клетчатки в рационе вызывает запор, что, в свою очередь, заставляет мышцы напрягаться, чтобы продвинуть слишком твердый стул. Диета без достаточного количества клетчатки также делает стул маленьким, требуя, чтобы кишечник сильнее сжимался, чтобы удалить меньший стул. Это основная причина повышения давления в толстой кишке. Это избыточное давление может привести к тому, что слабые места в толстой кишке выпячиваются и становятся дивертикулами. Дивертикулярная болезнь распространена в развитых или промышленно развитых странах, особенно в Соединенных Штатах, Англии и Австралии, где широко распространены диеты с низким содержанием клетчатки. Болезнь редко встречается в странах Азии и Африки, где люди питаются овощами с высоким содержанием клетчатки. Клетчатка — это та часть фруктов, овощей и злаков, которую организм не может переварить. Некоторые волокна легко растворяются в воде (растворимые волокна). В кишечнике он приобретает мягкую желеобразную консистенцию. Некоторое количество клетчатки проходит через кишечник практически в неизмененном виде (нерастворимая клетчатка). Оба вида клетчатки способствуют тому, что стул удерживает больше воды и становится легче проходить (это сделают как растворимая, так и нерастворимая клетчатка). Таким образом, мы можем в общих чертах охарактеризовать факторы, которые могут вызвать дивертикулярную болезнь, следующим образом: Диета с низким содержанием клетчатки или высоким содержанием жира Старение Запоры Заболевания соединительной ткани, которые могут ослабить стенку толстой кишки
Оба вида клетчатки способствуют тому, что стул удерживает больше воды и становится легче проходить (это сделают как растворимая, так и нерастворимая клетчатка). Таким образом, мы можем в общих чертах охарактеризовать факторы, которые могут вызвать дивертикулярную болезнь, следующим образом: Диета с низким содержанием клетчатки или высоким содержанием жира Старение Запоры Заболевания соединительной ткани, которые могут ослабить стенку толстой кишки
Каковы симптомы?
В то время как у большинства пациентов с дивертикулярной болезнью симптомы отсутствуют или их мало, у некоторых пациентов действительно развиваются кровотечение, инфекция (дивертикулит), изменения дефекации (диарея или запор), вздутие живота, судороги (часто в левой нижней части живота) после еды или в других случаях и даже непроходимость толстой кишки. Иногда симптомы включают неспецифический хронический дискомфорт в нижней левой части живота, с редкими острыми эпизодами более острой боли. Дискомфорт иногда описывают как общее ощущение давления в области или тянущее ощущение. Ощущение щекотки может ощущаться по мере того, как маленькие карманы наполняются и высвобождаются; ощущение, будто газ может двигаться в областях за пределами толстой кишки. При первом появлении кровотечения следует обратиться к врачу.
Ощущение щекотки может ощущаться по мере того, как маленькие карманы наполняются и высвобождаются; ощущение, будто газ может двигаться в областях за пределами толстой кишки. При первом появлении кровотечения следует обратиться к врачу.
Как ставится диагноз?
Поскольку у большинства людей симптомы отсутствуют, дивертикулез часто обнаруживают с помощью анализов, назначенных для лечения другого заболевания. Колоноскопия является наиболее часто используемым тестом для диагностики. Другие тесты включают рентген брюшной полости, ирригационную клизму, компьютерную томографию или МРТ.
Что такое лечение?
Чаще всего дивертикулез не требует лечения. Увеличение гидратации за счет увеличения содержания клетчатки в рационе или устранения факторов, вызывающих запор, помогает снизить частоту новых дивертикулов или, возможно, предотвратить их разрыв или раздувание. Однако, если есть инфекция (дивертикулит), требуется хирургическое вмешательство, чтобы уменьшить рецидив или другие осложнения.
Команда DoctorNDTV
Боль в туловище и брюшной стенке
Хроническая боль в брюшной стенке и туловище может быть очень трудной для диагностики и лечения. Доктор Эрик Х. Уильямс имеет опыт диагностики причин хронической боли в туловище и брюшной стенке и может помочь вам понять проблему. У доктора Уильямса также могут быть хирургические методы, которые могут решить проблему и обеспечить облегчение, которое вы ищете.
Не все хронические боли в брюшной стенке вызваны внутренними или висцеральными проблемами. Иногда причиной боли в брюшной стенке или туловище может быть защемление или повреждение нерва в брюшной стенке. Эту хроническую боль часто путают с висцеральной болью. В некоторых случаях боль не распознается, и пациент проходит обширное диагностическое обследование, прежде чем проблема будет точно диагностирована.
Защемление подвздошно-пахового и подвздошно-подчревного нервов
Защемление подвздошно-пахового и подвздошно-подчревного нервов является малоизученной причиной болей в нижней части брюшной стенки и в паху. Это может характеризоваться измененным сенсорным восприятием в области кожной иннервации подвздошно-пахового нерва (нижняя часть живота), а также хорошо очерченной триггерной точкой внутри (медиально) и ниже передней верхней подвздошной ости (ПВО). Боль может иметь характерную иррадиацию.
Это может характеризоваться измененным сенсорным восприятием в области кожной иннервации подвздошно-пахового нерва (нижняя часть живота), а также хорошо очерченной триггерной точкой внутри (медиально) и ниже передней верхней подвздошной ости (ПВО). Боль может иметь характерную иррадиацию.
Эти нервы потенциально могут защемляться после операции на брюшной полости или грыже (или другой травмы брюшной стенки) и могут привести к инвалидизирующей боли в брюшной стенке и паху. Доктор Уильямс может диагностировать это конкретное состояние с помощью блокады нервов или местной анестезии.
Подвздошно-паховый нерв иногда может быть поврежден во время хирургических операций в нижней части живота, при заборе костного трансплантата из этой области, после кесарева сечения или даже при травме, такой как тугой ремень безопасности вокруг талии, или они могут быть растянуты во время беременность. Защемление нерва может произойти в точке, где нерв проходит через мышцы живота (поперечную мышцу живота и внутреннюю косую мышцу живота) медиальнее ASIS. Повреждение нерва может также произойти с разрывом апоневроза нижней наружной косой мышцы живота.
Повреждение нерва может также произойти с разрывом апоневроза нижней наружной косой мышцы живота.
Как правило, диагноз этого повреждения нерва ставится клинически. Если вы испытываете боль, измененное ощущение и наличие триггерной точки в этой области, вы можете проконсультироваться с доктором Уильямсом, чтобы он мог определить, может ли один из его методов обеспечить желаемое облегчение.
Послеоперационное ущемление кожных ветвей брюшной стенки
Возможно, более распространенным, недооцененным источником болей в брюшной стенке является прямое повреждение одной из боковых или передних ветвей, обеспечивающих чувствительность кожи.
Задумывались ли вы когда-нибудь, почему вокруг хирургического рубца после операции часто остается хоть какая-то область онемения? Это связано с тем, что хирурги, очевидно, не могут проникнуть под кожу, не разрезав сначала ее и ткани под ней. Каждый раз, когда хирург делает надрез, это больно, потому что хирург перерезает нервные окончания. Хотя большинство этих нервных окончаний довольно маленькие, все они откуда-то берутся. Эти более мелкие ветви отходят от более крупных ветвей задних, боковых или передних ветвей межреберных нервов или торакоабдоминальных нервов.
Хотя большинство этих нервных окончаний довольно маленькие, все они откуда-то берутся. Эти более мелкие ветви отходят от более крупных ветвей задних, боковых или передних ветвей межреберных нервов или торакоабдоминальных нервов.
В то время как большинство пациентов чувствуют себя очень хорошо после хирургического вмешательства, будь то открытым или даже лапароскопическим, у некоторых пациентов нерв неизбежно застревает в рубцовой ткани. Кроме того, нервы иногда застревают в сетке, используемой для закрытия пупочной грыжи, или в швах, используемых для восстановления брюшной стенки. В некоторых случаях нерв просто повреждается при прохождении одного из троакаров, используемых для входа в брюшную полость во время лапароскопической операции.
При всех хирургических вмешательствах, проводимых в Соединенных Штатах на брюшной стенке, даже если бы уровень таких проблем составлял 0,1%, это означало бы, что тысячи людей каждый год могут испытывать новую боль в брюшной стенке, которая не проходит через 6 месяцев. консервативного лечения с физиотерапией, лекарствами и выжидательной тактикой или даже инъекциями стероидов.
консервативного лечения с физиотерапией, лекарствами и выжидательной тактикой или даже инъекциями стероидов.
Если вы сейчас испытываете боль в области брюшной стенки, которой не было до операции, это может быть связано с повреждением или защемлением сенсорного нерва в коже. Это можно диагностировать с помощью физического осмотра и диагностических инъекций.
Часто у пациентов есть «триггерная точка», которую они могут надавить кончиком пальца и которая воспроизводит боль. Ощущение часто можно описать как жжение, покалывание, острую пронзающую или электрическую боль. Частые движения усугубят это, особенно скручивания, повороты, сидение. Обычно на поверхности кожи имеется область онемения, несмотря на то, что кожа может быть чрезмерно и болезненно чувствительной. Даже легкая одежда, простыни и вода, вытекающая из душа, могут беспокоить область вокруг шрама. Все это указывает на то, что сенсорная ветвь может быть повреждена. Если боль все еще присутствует после 6 месяцев консервативного лечения, может потребоваться более агрессивное лечение.
Синдром ущемления кожного нерва брюшной полости
В некоторых случаях реальной проблемой является состояние, известное как синдром защемления кожных нервов брюшной полости (ACNES). ACNES вызывается защемлением кожных ветвей чувствительных нервов, идущих к брюшной стенке.
Торакоабдоминальные нервы, которые заканчиваются кожными (кожными чувствительными) нервами, закреплены в шести точках:
1) спинной мозг;
2) точка начала задней ветви;
3) точка начала боковой ветви;
4) точка, в которой передняя ветвь поворачивает почти на 90° и входит в прямой канал;
5) место отхождения добавочных ветвей в прямом канале;
6) и кожу.
Наиболее частым источником боли в брюшной стенке у пациентов является защемление нерва на латеральном крае прямой мышцы. Нерв и его сосуды окружены в прямом канале жировой тканью и соединительной тканью, которые связывают артерию, вену и нерв в пучок, который затем выходит в окружающие ткани.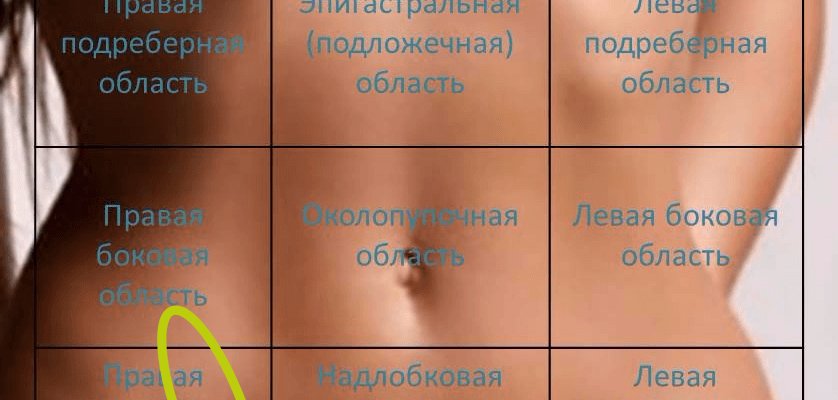 Примерно на трех четвертях пути через прямую мышцу у вас есть фиброзное кольцо с гладкой поверхностью, поэтому пучок может легко скользить.
Примерно на трех четвертях пути через прямую мышцу у вас есть фиброзное кольцо с гладкой поверхностью, поэтому пучок может легко скользить.
Ишемия нерва потенциально может быть вызвана локальной компрессией нерва на уровне этого фиброзного кольца. Сопоставление твердого кольца с мягким пучком может привести к проблемам, особенно когда слишком сильное давление сзади или натяжение спереди приводит к грыже пучка Гиса. Это может сдавить сосуды пучка, включая сам кожный нерв. При чрезмерном натяжении пучка — сзади или спереди — он «бренчит» по кольцу, что может вызвать отек и раздражение до того, как разовьется грыжа.
В то время как может быть проблема с основной ветвью нерва, чаще поражаются его передние ветви. Это можно объяснить тем фактом, что растяжение нерва часто бывает наибольшим в точке, более удаленной от места его отхождения. Поскольку передние ветви входят в заднюю часть мышцы почти под прямым углом, они чаще испытывают механическое раздражение, чем боковые и задние ветви (которые входят в мышцу под косыми углами). Когда поражаются боковые ветви, это обычно происходит из-за бокового изгиба или скручивания ствола. Задние ветви чаще поражаются при подъеме и сгибании, хотя скручивание также может быть причиной.
Когда поражаются боковые ветви, это обычно происходит из-за бокового изгиба или скручивания ствола. Задние ветви чаще поражаются при подъеме и сгибании, хотя скручивание также может быть причиной.
Локализованное рубцевание, ишемия, грыжа жирового тела и внутрибрюшное или экстраабдоминальное давление могут привести к защемлению нерва. Механические причины включают тесную одежду и ожирение. Беременность связана с обострением синдрома ущемления нерва, что может быть связано с отеком тканей из-за повышенного уровня прогестерона и эстрогена.
Вероятность развития синдрома ущемления переднего кожного нерва у женщин в четыре раза выше, чем у мужчин. Хотя случаи заболевания регистрируются как у детей, так и у пожилых людей, пик заболеваемости приходится на возраст от 30 до 50 лет.
Пациенты с АКНЕС могут испытывать как острые, так и хронические симптомы. Обычно острая боль описывается как жгучая, тупая или локализованная, с острым компонентом (обычно только с одной стороны). Острая боль может иррадиировать горизонтально в верхнюю часть живота и вниз в нижнюю половину живота. Боль может иррадиировать всякий раз, когда вы наклоняетесь, садитесь или поворачиваетесь. Лежать может быть полезно, но иногда это также может усилить боль.
Острая боль может иррадиировать горизонтально в верхнюю часть живота и вниз в нижнюю половину живота. Боль может иррадиировать всякий раз, когда вы наклоняетесь, садитесь или поворачиваетесь. Лежать может быть полезно, но иногда это также может усилить боль.
Некоторые признаки боли, которые могут быть вызваны чувствительными нервами брюшной стенки, включают:
- Болезненность в животе без изменений или усиление при напряжении брюшной стенки (положительный симптом Карнетта)
- Дискретная болезненная триггерная точка диаметром не более нескольких сантиметров
- Интенсивность боли, связанная с позой (например, лежа, сидя, стоя)
- Боль, не связанная с приемом пищи или работой кишечника
- Боль чаще постоянная или флюктуирующая (реже эпизодическая)
- Триггерные точки часто обнаруживаются вдоль боковых краев прямых мышц живота или в местах прикрепления мышц или фасций
- При стимуляции триггерной точки, направлении боли или распространении боли на большую площадь
Некоторые признаки боли, которые могут указывать не на кожный нерв, а на внутрибрюшной источник, включают:
- Кровотечение или анемия
- Диарея, запор или изменение характера стула
- Лихорадка
- Желтуха или другие нарушения функции печени
- Тошнота, рвота, потеря веса
- Боль не уменьшается или не усиливается после еды или дефекации
АКНЕС могут стать хроническими и сохраняться от месяцев до лет.
