Тянет низ живота на пятый день после овуляции: После овуляции тянет низ живота
Содержание
Что это такое и чего ожидать
Обзор
Что такое ВМИ (внутриматочная инсеминация)?
Внутриматочная инсеминация (ВМИ), тип искусственной инсеминации, представляет собой лечение бесплодия, при котором сперматозоиды помещаются непосредственно в матку женщины.
Во время естественного зачатия сперматозоиды должны пройти из влагалища через шейку матки в матку и фаллопиевы трубы. Только 5% сперматозоидов могут попасть из влагалища в матку. Как только ваш яичник выпускает яйцеклетку, она попадает в маточную трубу. Здесь встречаются сперма и яйцеклетка и происходит оплодотворение. При ВМИ сперму собирают, промывают и концентрируют, чтобы оставались только высококачественные сперматозоиды. Эта сперма помещается прямо в матку с помощью катетера (тонкой трубки), приближая ее к фаллопиевым трубам. IUI облегчает попадание сперматозоидов в яйцеклетку, поскольку сокращает время и расстояние, которое им приходится преодолевать. Это увеличивает ваши шансы забеременеть.
Медицинские работники часто пробуют ВМИ перед другими более инвазивными и дорогостоящими методами лечения бесплодия. ВМИ можно проводить со спермой вашего партнера или со спермой донора. Человек может принимать лекарства от бесплодия, чтобы обеспечить выброс яйцеклеток во время овуляции.
Почему выполняется ВМИ?
Люди выбирают ВМИ по многим причинам, например, из-за проблем с бесплодием или в качестве репродуктивного варианта для однополых женских пар или женщин, которые хотят иметь ребенка без партнера, используя донора спермы.
Внутриматочная инсеминация (ВМИ) может быть использована при наличии следующих состояний:
- Цервикальная слизь проблемы или другие проблемы с шейкой матки . Шейка матки отделяет влагалище и матку друг от друга. Слизь, вырабатываемая шейкой матки, помогает сперматозоидам перемещаться из влагалища через матку в фаллопиевы трубы. Густая слизь может затруднить плавание сперматозоидов.
 При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку.
При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку. - Низкое количество сперматозоидов или другие нарушения спермы . Анализ спермы является частью лечения бесплодия. Это может показать, что сперма вашего партнера маленькая, слабая, медленная или имеет странную форму, или что у вашего партнера мало спермы. IUI может решить эти проблемы, потому что для лечения отбирается и используется только высококачественная сперма.
- Вы ’ повторно используете донорскую сперму . IUI используется, когда люди используют сперму от человека, который не является партнером биологического родителя. Это называется донорской инсеминацией (ДИ). DI проводится, когда у одного из партнеров нет спермы или когда качество спермы настолько низкое, что сперма не может быть использована. Одинокие женщины или однополые женские пары, желающие зачать ребенка, также могут использовать донорскую сперму.
- Нарушение эякуляции или эрекции .
 IUI можно использовать, когда один из партнеров не может получить или поддерживать эрекцию или не может эякулировать.
IUI можно использовать, когда один из партнеров не может получить или поддерживать эрекцию или не может эякулировать. - Аллергия на сперму . В редких случаях у людей бывает аллергия на сперму партнера. Это может вызвать жжение, отек и покраснение во влагалище. IUI может быть эффективным, потому что белки, вызывающие аллергию, удаляются во время промывания спермы.
- Необъяснимое бесплодие . Это когда медицинские работники не могут найти причину бесплодия.
Сколько времени занимает процесс IUI от начала до конца?
Срок проведения процедуры ВМИ составляет примерно четыре недели (около 28 дней) от начала до конца. Примерно такая же продолжительность, как и у обычного менструального цикла.
- Перед началом процесса ВМИ вы (и ваш партнер) пройдете тщательное обследование, которое может включать анализ крови, анализ спермы, ультразвуковое исследование и другие виды диагностики.
- Некоторым людям назначают пероральные лекарства от бесплодия в течение пяти дней или инъекционные препараты на срок до двух недель.
 Это увеличивает ваши шансы на овуляцию и выпуск нескольких яйцеклеток. Не всем людям нужны эти лекарства.
Это увеличивает ваши шансы на овуляцию и выпуск нескольких яйцеклеток. Не всем людям нужны эти лекарства. - Осеменение — это быстрый процесс. Введение спермы занимает несколько минут. Ваш лечащий врач может попросить вас прилечь примерно на 15 минут после этого.
- Вы можете пройти тест на беременность через две недели после осеменения.
Работает ли IUI?
Успех зависит от основной причины бесплодия. IUI лучше всего работает у людей с необъяснимым бесплодием, а также у людей с проблемами цервикальной слизи или проблемами с эякуляцией. Существуют определенные состояния, такие как заболевания фаллопиевых труб, эндометриоз или серьезное нарушение спермы, при которых ВМИ не работает. Такие методы лечения, как ЭКО (экстракорпоральное оплодотворение), могут помочь в решении этих проблем.
В чем разница между ЭКО и ВМИ (внутриматочной инсеминацией)?
Внутриматочная инсеминация (ВМИ) отличается от экстракорпорального оплодотворения (ЭКО), поскольку оплодотворение происходит внутри фаллопиевой трубы в ходе процедуры ВМИ. Образец спермы собирается и промывается, чтобы остались только качественные сперматозоиды. Этот образец вводится в вашу матку с помощью катетера во время овуляции. Этот метод помогает сперматозоидам легче добраться до яйцеклетки в надежде, что произойдет оплодотворение. При ЭКО сперма и яйцеклетка оплодотворяются вне вашего тела (в лаборатории), а затем помещаются в матку в виде эмбриона. ВМИ дешевле и менее инвазивно, чем ЭКО. IUI имеет более низкий показатель успеха за цикл.
Образец спермы собирается и промывается, чтобы остались только качественные сперматозоиды. Этот образец вводится в вашу матку с помощью катетера во время овуляции. Этот метод помогает сперматозоидам легче добраться до яйцеклетки в надежде, что произойдет оплодотворение. При ЭКО сперма и яйцеклетка оплодотворяются вне вашего тела (в лаборатории), а затем помещаются в матку в виде эмбриона. ВМИ дешевле и менее инвазивно, чем ЭКО. IUI имеет более низкий показатель успеха за цикл.
Детали процедуры
Каковы этапы лечения ВМИ?
У каждого плана лечения и поставщика медицинских услуг может быть свой процесс. Лечение ВМИ обычно включает следующее:
Овуляция
- Ваш лечащий врач должен точно знать, когда у вас овуляция. Время овуляции имеет решающее значение для того, чтобы убедиться, что сперма введена в нужное время.
- Определить время овуляции можно с помощью домашнего набора для прогнозирования овуляции, определяющего лютеинизирующий гормон (ЛГ).
 Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации.
Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации. - Осеменение (введение спермы в матку) обычно происходит в течение 24–36 часов после обнаружения ЛГ (либо в крови, либо в моче) или после инъекции ХГЧ.
Подготовка образца спермы
- Ваш партнер предоставляет свежий образец спермы в день процедуры ВМИ. В некоторых случаях ваш партнер может предоставить образец заранее, а ваш лечащий врач может заморозить его до тех пор, пока не придет время для использования. Если вы используете донорскую сперму, образец будет разморожен и подготовлен.
- Сперма подготавливается к осеменению с помощью процесса, называемого «промывание спермы», при котором извлекается концентрированное количество здоровой спермы.
 Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Осеменение
- Процедура осеменения проста и занимает всего несколько минут. Вы ляжете на экзаменационный стол. Ваш лечащий врач введет вам во влагалище зеркало — аналогично тому, что происходит во время мазка Папаниколау. Затем катетер вводится через шейку матки в матку. Наконец, ваш поставщик медицинских услуг вводит промытый образец спермы в вашу матку.
- После осеменения вас могут попросить полежать от 10 до 30 минут. Беременность наступает, если сперматозоиды оплодотворяют яйцеклетку, и оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки.
- Вам могут дать прогестерон после ВМИ. Прогестерон помогает поддерживать слизистую оболочку матки и может повысить вероятность имплантации.
- Вы можете сделать тест на беременность примерно через две недели после ВМИ.
Пожалуйста, проконсультируйтесь со своим поставщиком медицинских услуг, чтобы лучше понять процесс IUI и чего ожидать.
Что вы делаете, чтобы подготовиться к лечению ВМИ?
Перед началом лечения ВМИ вам потребуется тщательное медицинское обследование и тесты на фертильность. Ваш партнер также будет осмотрен и протестирован. Это может включать:
- Осмотр матки.
- УЗИ матки.
- Анализ спермы.
- Скрининг на инфекции, передающиеся половым путем (ИППП) и другие инфекционные заболевания.
- Анализы крови.
Ваш лечащий врач может порекомендовать принимать фолиевую кислоту (входит в состав большинства витаминов для беременных) по крайней мере за три месяца до зачатия (или лечения ВМИ).
Что можно ожидать после лечения ВМИ?
Некоторые легкие симптомы, которые могут возникнуть после ВМИ:
- Легкие спазмы.
- Споттинг на один-два дня.
Большинство людей сразу возвращаются к нормальной жизни. Вам следует избегать всего, что заставляет вас чувствовать себя некомфортно после ВМИ, но обычно ограничений нет. Примерно через две недели после ВМИ можно сделать тест на беременность.
Примерно через две недели после ВМИ можно сделать тест на беременность.
Насколько болезненна процедура ВМИ?
Для ВМИ анестезия не требуется, и процедура не должна быть болезненной. Однако у вас могут быть легкие спазмы и дискомфорт во время и сразу после осеменения.
Какие лекарства используются во время ВМИ?
ВМИ часто комбинируют с лекарствами от бесплодия, которые стимулируют ваши яичники производить и выделять как можно больше яйцеклеток. Однако это не всегда необходимо. Некоторые распространенные лекарства:
- Цитрат кломифена (Clomid® или Serophene®).
- Летрозол (Фемара®).
- ХГЧ (хорионический гонадотропин человека).
- ФСГ (фолликулостимулирующий гормон).
- Витамины для беременных (рекомендуются для всех беременных).
Ваш лечащий врач определит, будут ли препараты для лечения бесплодия использоваться в рамках лечения ВМИ.
Сколько стоит ВМИ?
Стоимость ВМИ варьируется в зависимости от клиники лечения бесплодия, которую вы посещаете, вашей истории болезни, использования лекарств и диагностических тестов. Это дешевле, чем другие методы лечения бесплодия, такие как ЭКО. Вы можете рассчитывать на оплату от 300 до 4000 долларов за цикл без страховки. В некоторых штатах действуют законы, требующие от страховых компаний покрытия части расходов на лечение бесплодия.
Это дешевле, чем другие методы лечения бесплодия, такие как ЭКО. Вы можете рассчитывать на оплату от 300 до 4000 долларов за цикл без страховки. В некоторых штатах действуют законы, требующие от страховых компаний покрытия части расходов на лечение бесплодия.
Риски/выгоды
Каковы риски ВМИ?
ВМИ представляет собой низкий риск по сравнению с другими более инвазивными методами лечения бесплодия, такими как ЭКО. Некоторые из рисков ВМИ:
- Многоплодные роды : Если вы принимаете лекарства от бесплодия, у вас может выйти более одной яйцеклетки. Это увеличивает ваши шансы забеременеть двойней, тройней и более. Беременность с несколькими детьми сопряжена с более высоким риском преждевременных родов и низкого веса при рождении.
- Инфекция : это редкость.
- Пятна : Процедура может вызвать небольшое вагинальное кровотечение.
- Синдром гиперстимуляции яичников (OHSS) : Редкий побочный эффект, вызванный приемом слишком большого количества лекарств от бесплодия.
 СГЯ вызывает болезненность и опухание яичников.
СГЯ вызывает болезненность и опухание яичников.
Каковы наиболее распространенные побочные эффекты ВМИ?
Некоторые люди испытывают легкие побочные эффекты от лекарств от бесплодия. Наиболее распространенными побочными эффектами после инсеминации являются спазмы и кровянистые выделения.
IUI может быть психически и физически трудным. Пары или отдельные лица, страдающие бесплодием и пользующиеся вспомогательными репродуктивными технологиями, часто борются с депрессией. Поговорите со своим лечащим врачом, если вы чувствуете разочарование или подавленность, чтобы он мог помочь вам в этом процессе.
Восстановление и перспективы
Насколько эффективен ВМИ для зачатия?
ВМИ может быть очень эффективным, особенно при использовании лекарств от бесплодия. Частота наступления беременности при ВМИ при использовании препаратов для лечения бесплодия может достигать 20%. Эффективность ВМИ в основном зависит от основной причины бесплодия и возраста биологического родителя. Коэффициент фертильности IUI примерно такой же, как при обычном зачатии (около 20%), что означает, что IUI помогает повысить шансы людей до более типичного уровня успеха.
Коэффициент фертильности IUI примерно такой же, как при обычном зачатии (около 20%), что означает, что IUI помогает повысить шансы людей до более типичного уровня успеха.
Через какое время после ВМИ вы узнаете, что беременны?
Вы узнаете, что беременны примерно через две недели после ВМИ. Примерно столько же времени требуется для обнаружения хорионического гонадотропина человека (ХГЧ) в крови или моче. Ваш лечащий врач сообщит вам, следует ли вам сдать анализ крови для выявления беременности или можно ли сдать анализ мочи на дому.
Сколько циклов ВМИ вы делаете перед ЭКО?
Большинство поставщиков медицинских услуг рекомендуют три цикла ВМИ перед проведением другого репродуктивного лечения, такого как ЭКО. Если вам больше 40 лет, некоторые медицинские работники рекомендуют всего один цикл ВМИ, прежде чем переходить к ЭКО. Это связано с тем, что показатели успеха ЭКО выше для этой возрастной группы, и важно своевременное лечение.
В некоторых случаях для вас может быть лучше перейти сразу к ЭКО и пропустить ВМИ. Это тот случай, если у вас есть такие заболевания, как эндометриоз, повреждение фаллопиевых труб или преклонный возраст матери.
Это тот случай, если у вас есть такие заболевания, как эндометриоз, повреждение фаллопиевых труб или преклонный возраст матери.
Если вы не забеременели после трех циклов ВМИ, ваш лечащий врач обсудит с вами дальнейшие действия.
Когда звонить врачу
Когда мне следует обратиться к поставщику медицинских услуг?
Если вы принимаете лекарства от бесплодия для ВМИ, вам следует обратиться к своему лечащему врачу, если произойдет любое из следующих событий:
- Сильная тазовая или абдоминальная боль.
- Тошнота и рвота.
- Одышка.
- Внезапное увеличение веса.
- Головокружение или предобморочное состояние.
дополнительные детали
Могу ли я что-нибудь сделать, чтобы увеличить свои шансы на беременность с помощью ВМИ?
Успех IUI зависит от нескольких факторов. Эти факторы включают:
- Возраст.
- Если вы принимаете лекарства от бесплодия.
- Состояние здоровья.

- Ваша причина бесплодия.
Ваш поставщик медицинских услуг будет работать с вами, чтобы определить, как увеличить ваши шансы забеременеть с помощью ВМИ.
Какова вероятность успеха IUI?
Помимо причины бесплодия, возраст является наиболее важным фактором, определяющим успех ВМИ. Большинство поставщиков медицинских услуг порекомендуют ВМИ до 40 лет, чтобы увеличить ваши шансы забеременеть.
С возрастом у человека уменьшается количество яйцеклеток, и качество этих яйцеклеток ухудшается. Частота беременностей для IUI по возрасту:
- Возраст от 20 до 30 лет: 17,6%
- Возраст от 31 до 35 лет: 13,3%
- Возраст от 36 до 38 лет: 13,4%
- Возраст от 39 до 40 лет: 10,6%
- Старше 40 лет: 5,4%
ВМИ лучше, чем ЭКО?
Большинство людей прибегают к ВМИ перед ЭКО, потому что это более доступно и менее инвазивно. В некоторых случаях ваш лечащий врач решит, что ВМИ вам не подойдет, и порекомендует ЭКО. Это может быть связано с возрастом или основной причиной бесплодия. Одно лечение не лучше другого, но одно может дать вам больше шансов на зачатие.
Это может быть связано с возрастом или основной причиной бесплодия. Одно лечение не лучше другого, но одно может дать вам больше шансов на зачатие.
Могу ли я заниматься сексом после ВМИ?
Да, вы можете заниматься сексом до и после ВМИ. Вы увеличиваете свои шансы забеременеть, занимаясь сексом в день ВМИ или на следующий день после него.
Сообщение из Cleveland Clinic:
Если у вас возникли трудности с зачатием, поговорите со своим лечащим врачом. Многие люди борются с бесплодием, и есть варианты, которые помогут вам. IUI может быть одним из таких вариантов. Ваш поставщик медицинских услуг будет работать с вами, чтобы определить правильное лечение бесплодия, которое поможет вам добиться успешной беременности.
Инъекционные препараты Гормоны, кломид и др.
Автор: WebMD Editorial Contributors
Если вы женщина, страдающая бесплодием, врач может выписать лекарство, которое поможет вам забеременеть. Эти лекарства, называемые лекарствами от бесплодия, работают, заставляя ваше тело выделять гормоны, которые запускают или регулируют овуляцию — выход яйцеклетки из яичника.
Даже если вы уже используете другой метод повышения шансов забеременеть, например экстракорпоральное оплодотворение, препараты для лечения бесплодия по-прежнему являются важной частью лечения.
Этих препаратов много, но вот основные из них, которые чаще всего назначают.
Кломид или серофен
Цитрат кломифена (кломид) используется более 40 лет. Ваш врач может назначить его, если у вас нет нормальной овуляции.
Кломид и Серофен, торговые марки кломифена, известны как препараты, блокирующие эстроген. Они заставляют гипоталамус и гипофиз, расположенные в вашем мозгу, выделять гормоны, называемые ГнРГ (гонадотропин-высвобождающий гормон), ФСГ (фолликулостимулирующий гормон) и ЛГ (лютеинизирующий гормон). Эти гормоны заставляют ваши яичники производить яйцеклетки.
Эти препараты часто используются вместе с другими методами лечения бесплодия, такими как вспомогательные репродуктивные технологии или искусственное оплодотворение.
Способ применения: Типичная начальная доза кломифена составляет 50 миллиграммов в день в течение 5 дней. Обычно вы принимаете первую таблетку на третий, четвертый или пятый день после начала менструации.
Обычно вы принимаете первую таблетку на третий, четвертый или пятый день после начала менструации.
Вы можете ожидать начала овуляции примерно через 7 дней после приема последней дозы. Если это не произойдет сразу, ваш врач может попросить вас увеличить дозу на 50 миллиграммов в день каждый месяц, до 150 миллиграммов.
После начала овуляции большинство врачей рекомендуют принимать кломифен не дольше 6 месяцев. Если вы не забеременели в течение полугода, ваш врач, вероятно, назначит другое лекарство или предложит обратиться к специалисту по бесплодию.
Насколько хорошо это работает: Примерно у 60-80% женщин, принимающих кломифен, происходит овуляция, и около половины из них могут забеременеть. Большинство беременностей происходит в течение трех циклов.
Побочные эффекты: Как правило, они легкие. Они включают приливы, помутнение зрения, тошноту, вздутие живота и головную боль.
Кломид также может вызвать изменения в цервикальной слизи, что может затруднить определение того, когда вы способны к зачатию, и может предотвратить попадание сперматозоидов в матку.
Как и многие лекарства от бесплодия, Кломид может повысить вероятность многоплодной беременности.
Гормоны для инъекций
Если кломид сам по себе не действует, врач может порекомендовать гормоны для запуска овуляции. Некоторые из типов:
Хорионический гонадотропин человека (ХГЧ) , такие как Новарел, Овидрел, Прегнил и Профази. Это лекарство обычно используется вместе с другими препаратами от бесплодия, чтобы заставить ваши яичники выпустить яйцеклетку.
Фолликулостимулирующий гормон (ФСГ) , такой как Bravelle, Fertinex, Follistim и Gonal-F. Эти препараты вызывают рост яйцеклеток в яичниках.
Менопаузальный гонадотропин человека (ЧМГ) , такой как Менопур, Метродин, Пергонал и Репронекс. Этот препарат сочетает в себе ФСГ и ЛГ (лютеинизирующий гормон).
Гонадотропин-высвобождающий гормон (GnRH) , такой как Factrel и Lutrepulse. Этот гормон вызывает высвобождение ФСГ и ЛГ из гипофиза, но его редко назначают в США. 0007
0007
Агонист гонадотропин-высвобождающего гормона (агонист ГнРГ) , такой как Lupron, Synarel и Zoladex.
Антагонист гонадотропин-высвобождающего гормона (антагонист ГнРГ) , такой как антагон и цетротид.
Эти лекарства не таблетки, которые нужно глотать. Вместо этого вы воспринимаете их как выстрелы. Доза варьируется в зависимости от того, как они используются.
Одни вводятся под кожу, другие вводятся в мышцу. Вы можете делать инъекции в живот, плечо, бедро или ягодицы.
Обычно их начинают принимать во время цикла, на второй или третий день после появления ярко-красной крови, и продолжают принимать от 7 до 12 дней подряд. Иногда вам могут потребоваться инъекции вместе с кломидом, который вы принимаете внутрь.
Насколько хорошо это работает: Как и в случае с кломифеном, инъекционные гормоны с высокой вероятностью способствуют овуляции. Среди женщин, у которых начинается овуляция, до 50% могут забеременеть.
Побочные эффекты: Большинство из них легкие и включают такие проблемы, как болезненность, инфекция и кровяные пузыри, отеки или синяки в месте инъекции. Существует также риск состояния, называемого гиперстимуляцией яичников, которое заставляет ваши яичники расти и становиться чувствительными.
Препараты также повышают вероятность многоплодной беременности.
Другие препараты для лечения бесплодия
Антагон ( ганиреликс ацетат). Это инъекционный препарат, который может предотвратить раннюю овуляцию у женщин, проходящих процедуры по лечению бесплодия. Побочные эффекты могут включать боль в животе, головную боль и, возможно, прерывание беременности.
Достинекс ( каберголин ) и парлодел ( бромкриптин ). Это лекарства, используемые для снижения уровня определенных гормонов и уменьшения размера опухоли гипофиза, которая может вызывать проблемы с овуляцией.

 При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку.
При ВМИ сперматозоиды обходят шейку матки и попадают прямо в матку. IUI можно использовать, когда один из партнеров не может получить или поддерживать эрекцию или не может эякулировать.
IUI можно использовать, когда один из партнеров не может получить или поддерживать эрекцию или не может эякулировать.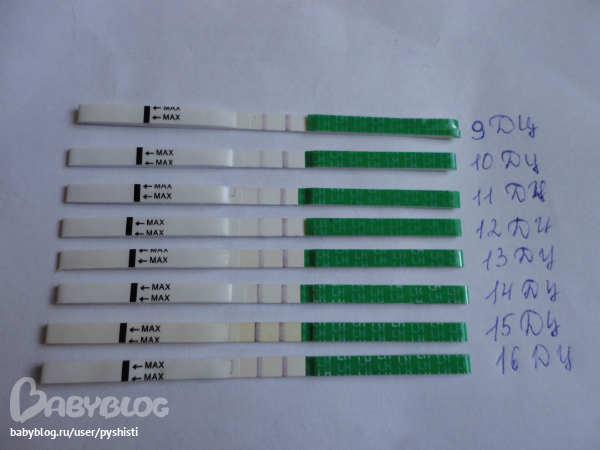 Это увеличивает ваши шансы на овуляцию и выпуск нескольких яйцеклеток. Не всем людям нужны эти лекарства.
Это увеличивает ваши шансы на овуляцию и выпуск нескольких яйцеклеток. Не всем людям нужны эти лекарства. Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации.
Ваш лечащий врач также может определить ЛГ в анализах крови. Они также могут использовать трансвагинальное УЗИ для поиска признаков зрелых яйцеклеток. Иногда вам делают инъекцию хорионического гонадотропина человека (ХГЧ) или других лекарств от бесплодия, чтобы вызвать овуляцию одной или нескольких яйцеклеток. Овуляция обычно происходит через 10–16 дней после первого дня менструации.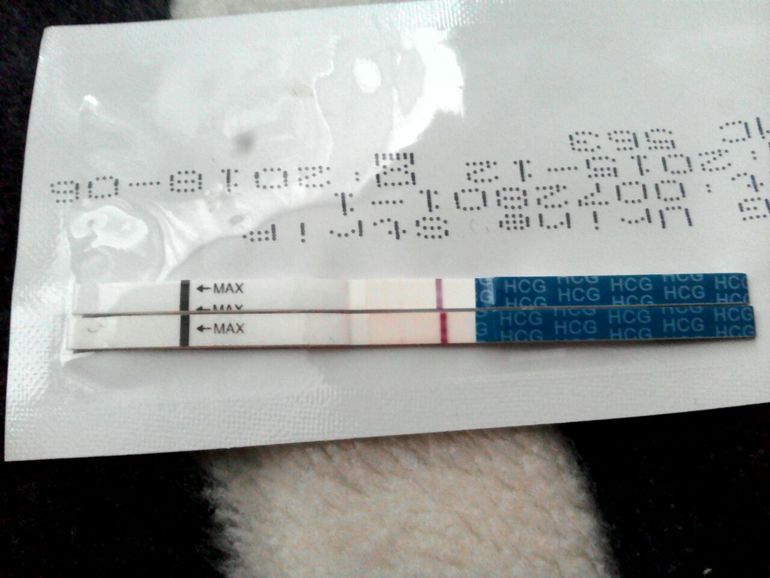 Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму.
Если вы используете донорскую сперму, банк спермы обычно отправляет уже промытую сперму. СГЯ вызывает болезненность и опухание яичников.
СГЯ вызывает болезненность и опухание яичников.