В животе хруст при беременности: Хруст из живота., хруст в животе во время беременности
Содержание
Хруст суставов, икота, газы и еще 8 звуков твоего тела: что означают и как бороться
Мужские правилаЗдоровье
У большинства людей нет привычки общаться со своим телом. Даже разговаривая с пенисом, ты вряд ли рассчитываешь на то, что он тебе ответит, и даже втайне этого боишься. Ну а прочие части тела вроде легких или пальцев ты и вовсе обходишь вниманием. Между тем они постоянно ведут с тобой диалог, напоминая о себе урчанием, щелчками и скрежетом. Что означают звуки, которые издает твое тело? Можно ли заставить его замолчать? Правда ли, что мы работаем в этом журнале только ради денег? В меру сил попытаемся ответить на эти вопросы.
Урчание в животе
Механизм. Живот урчит из-за сокращений гладкой мускулатуры, которые не может сознательно контролировать ни один человек, разве что только Чак Норрис. Обычно мускулатура работает во время переваривания пищи, и тогда газы и соки бурлят санкционированно. Но иногда стенки кишечника начинают непроизвольно сокращаться в минуты стресса или сексуального возбуждения, заставляя тебя конфузливо смотреть на партнершу.
Методы борьбы. Довольное послеобеденное урчание проходит само, хотя и его можно минимизировать, исключив из рациона газообразующие продукты: квас, дрожжевой хлеб, бобовые. Стрессовую реакцию унять сложнее: придется пропить курс спазмолитиков вроде но-шпы.
Кстати, если живот урчит при любом пустячном волнении (фильм ужасов, проигрыш в Flappy Bird, эректильная дисфункция) на фоне общего упадка сил — возможно, у тебя скрытая депрессия.
Отрыжка
Механизм. Обычно причиной отрыжки становятся углекислый газ и воздух, попавшие вместе с едой в желудок и резонно решившие, что там им делать нечего. Однако, если ты обедал с закрытым ртом и не пил газированную воду, причиной отрыжки может быть рефлюкс-эзофагит — недуг, обусловленный грыжей пищеводного отдела диафрагмы или беременностью.
Методы борьбы. Не пей газировку. Не ешь с открытым ртом, тем более что это не так удобно, как с закрытым. Даже если беременность по понятным причинам тебе не грозит, все равно пройди гастроскопию (ЭГДС), чтобы проверить, нет ли у тебя рефлюкс-эзофагита. Вылечить недуг поможет тот же гастроэнтеролог, который его обнаружит. А чтобы минимизировать отрыжку, заведи привычку не лежать (даже на полу) в течение часа-двух после еды, не курить до обеда и принимать антацидные препараты.
Вылечить недуг поможет тот же гастроэнтеролог, который его обнаружит. А чтобы минимизировать отрыжку, заведи привычку не лежать (даже на полу) в течение часа-двух после еды, не курить до обеда и принимать антацидные препараты.
Кстати, попытайся выяснить с помощью диктофона или жены, страдающей бессонницей, не мучит ли тебя отрыжка еще и по ночам. Если во время сна она не исчезает, это может быть симптомом серьезных патологий пищевода.
Рвущиеся наружу газы
Механизм. Организм освобождается от попавшего в желудок воздуха, которому удалось избежать отрыжки, а также от других газов, образовавшихся в кишечнике в результате пищеварения. Самые газообразующие продукты в этом смысле — бобовые, сахарозаменители (сорбит и ксилит), лактоза, которая содержится почти во всех молочных продуктах, и капуста всех сортов. Процесс этот непредосудительный и нормальный: даже самый волевой человек выпускает газы в среднем 20 раз в сутки.
Методы борьбы. Не есть продукты из группы риска, а все остальные жевать медленно, угрюмо и молча: разговор во время еды тоже влияет на газообразование.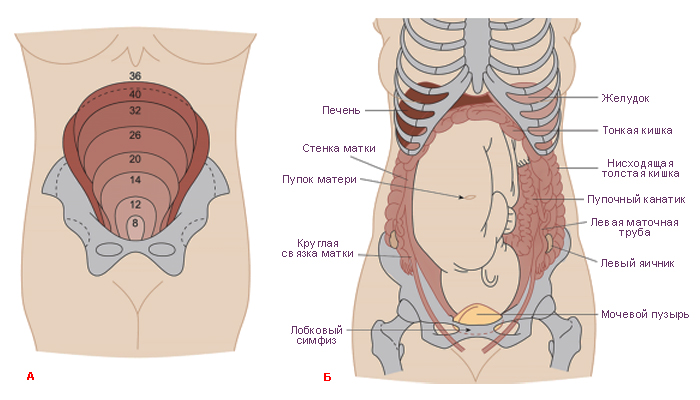
Кстати, в XVI веке настоятельница английского монастыря Тайборн всерьез разрабатывала теорию, в рамках которой женское пуканье было признано показателем сексуальной активности. В XX веке теорию попытались проверить статистикой, однако подтверждения она не получила.
Хруст суставов
Механизм. Твои суставы состоят из жестких костей и гибких хрящевых пластин. Когда ты выгибаешь пальцы или потягиваешься, хрящи задевают друг друга, издавая хруст. Со временем они разрушаются, и костные структуры сустава начинают тереться друг о друга, что не добавляет благозвучности твоим движениям. Кроме того, свой вклад в какофонию вносит синовиальная жидкость, наполняющая сустав.
При резких сгибаниях объем ее изменяется и жидкость «вскипает»: в ней образуются и лопаются пузырьки. С позвоночником история другая. Если долго сидеть в нефизиологичной позе (скажем, в багажнике), мышцы пронзает судорога, и они начинают медленно смещать позвонки, чтобы ослабить нагрузку. При выпрямлении спины суставы вправляются, отчего опять же хрящи хрустят, а пузырьки лопаются.
При выпрямлении спины суставы вправляются, отчего опять же хрящи хрустят, а пузырьки лопаются.
Методы борьбы. Массаж, иглорефлексотерапия, пилатес. А до тех пор — перестань хрустеть пальцами и вообще суставами. Да, и если захочешь размять шею, не делай круговых движений головой. Наклоняй ее только вбок или вперед-назад.
Кстати, если хруст пришел не один, а в компании с болью, отеком и покраснением, это с наибольшей вероятностью означает, что ты перезанимался в спортзале.
Зубовный скрежет
Механизм. Не так давно врачи доподлинно установили, что ничего не знают о природе бруксизма (так по науке называют ночной зубовный скрежет). Известно одно: приступообразные сокращения мышц, которые заставляют зубы тереться друг о друга, вопреки расхожему мнению, ничего общего с глистами не имеют. Кроме того, есть у специалистов кое-какая статистика: чаще всего бруксизм наблюдается у людей с нарушением прикуса и патологией челюстных суставов.
Методы борьбы. Добиться от специалистов внятной программы действий, как правило, сложно: они прикрываются страшными терминами вроде «орофациальная дискинезия» и рекомендуют провериться на предмет эпилепсии. Минимальные меры: наведаться к дантисту и устранить дефекты прикуса, если таковые найдутся, а также принимать перед сном витамины группы B и магний — эти микроэлементы ослабляют судороги лицевых мышц.
Также некоторые врачи рекомендуют на время сна надевать капу, мешающую зубам смыкаться (можно вырезать такую из ненужного кистевого эспандера, хотя это как-то глупо). Правда, этот способ не устраняет причин скрежета, он лишь помогает окружающим тебя ночью людям чувствовать себя спокойнее. На худой конец, можно попробовать и тренинг.
Заведи привычку в течение дня держать зубы на некотором расстоянии друг от друга. Губы при этом не разлепляй. Твои челюсти должны будут смыкаться только во время еды. Походишь так хотя бы полгода — и бруксизм, возможно, исчезнет.
Кстати, если скрипеть зубами внезапно начинает взрослый человек, то это, как минимум, неспроста. На всякий случай проверься на ночную эпилепсию и проведи масштабное исследование головного мозга: некоторые заболевания этого хлипкого органа тоже провоцируют бруксизм.
Икота
Механизм. Проще всего было бы написать, что всему виной миоклонические сокращения диафрагмы, затем сделать вид, что ты понял, и перейти сразу к методам борьбы. Пожалуй, мы так и сделаем.
Методы борьбы. Хотя нет, это слишком резкий переход. Вернемся к механизму икоты. Итак, всему виной диафрагма. Иногда она начинает непроизвольно сокращаться, и твое тело как бы совершает форсированный вдох: межреберные мышцы сжимаются, легкие с силой всасывают воздух… Но не тут-то было! На пути воздуха встает голосовая щель, которая начинает резко смыкаться. Проходя через это узкое место, воздух и рождает характерный «ик».
Чтобы человек икнул, между спазмом диафрагмы и «застреванием» воздуха должно пройти не более 0,0035 секунды, а иначе ничего не выйдет. Есть и другие важные провоцирующие факторы. Например, известно, что люди охотнее и чаще икают при общем охлаждении организма или перерастяжении стенок желудка (от обжорства, иными словами).
Есть и другие важные провоцирующие факторы. Например, известно, что люди охотнее и чаще икают при общем охлаждении организма или перерастяжении стенок желудка (от обжорства, иными словами).
Методы борьбы. Наконец-то.
Глубоко вдохни и задержи воздух до следующего спазма, чтобы сбить тот самый 0,0035-секундный темп.
Переборов отвращение, съешь чайную ложку сахарного песка, не запивая водой.
Подержи во рту половинку лимона.
Быстро подыши в бумажный пакет (лимон для удобства лучше выплюнуть).
Помассируй большим пальцем твердое (в просторечии — верхнее) нёбо.
Возьми два чистых пальца, например большой и указательный. Захвати ими язык и мягко потяни вперед.
Прибегни к так называемым вагусным приемам Вальсальвы — например, сильно надави на глазные яблоки или помассируй сонную артерию.
Кстати, в силу не до конца исследованных замыканий в мозгу многие люди считают звуки икоты сексуальными. Так, среди сообществ Yahoo есть клуб чудаков, обменивающихся записями икоты.
Щелчок нижней челюсти
Механизм. Положи палец на точку, в которой щека переходит в ухо, предварительно убедившись, что за твоими манипуляциями никто не смотрит. Открой и закрой рот. Чувствуешь, как под кожей двигается нечто круглое? Это височно-нижнечелюстной сустав. В норме он не должен щелкать, но если хорошенько растянуть связки (скажем, на спор пытаясь засунуть в рот два айпода), суставной диск сместится и начнет перескакивать через головку нижней челюсти.
Или головка сустава будет заходить за край диска. Результат один: громкий щелчок. Кстати, иногда сустав ломается и по банальным причинам — например, если ты жуешь пищу на одной стороне.
Методы борьбы. Как минимум, не щелкай челюстью специально: это усугубляет ее состояние. Жуй еду одновременно на правой и левой сторонах зубного ряда. Откажись от жвачки, чтобы не перегружать связки и мышцы. В запущенных случаях отведи себя к стоматологу-хирургу (есть и такие), чтобы тот вручную вправил разболтавшийся сустав. Также не помешает гимнастика.
Также не помешает гимнастика.
Выполняй ее ежедневно — и сустав станет работать мягко и шелковисто!
1. Выдвинь нижнюю челюсть вперед 15–20 раз.
2. Подвигай нижней челюстью вправо-влево 15–20 раз.
3. Плотно сожми зубы 15—20 раз.
4. Открой рот максимально широко, но так, чтобы сустав не щелкал. 15 раз.
5. Теперь повтори те же движения по 10 раз, но с нагрузкой (кисть руки должна сдерживать движение в выбранной плоскости):
— положи кисть на подбородок, зафиксировав челюсть. Ритмично открывай рот, преодолевая сопротивление руки;
— подставь своей руке любую щеку. Придерживая челюсть, делай боковые движения подбородком в сторону той щеки, на которой лежит рука. По 10 раз для каждой щеки;
— положи обе ладони на подбородок (кончики пальцев должны оказаться под ушами). Двигай челюстью вперед-назад, оказывая самому себе сопротивление во время всего упражнения.
Да, и выполнять эти надругательства над собой нужно бережно, не допуская болевых ощущений, перенапряжения и фанатизма.
Кстати, если щелчок вызывает дискомфорт и боль, а рот потом еще какое-то время не закрывается, шансы на спасение сустава очень низки. Не затягивай с визитом к дантисту. Особенно если щелчки сопровождаются бруксизмом.
Храп
Механизм. У нормальных людей во время сна мышцы мягкого нёба и языка пребывают в тонусе и держат дыхательные пути открытыми, что очень удобно, так как люди в массе своей и ночью не перестают дышать. Но порой под действием алкоголя, а иногда и в результате старения или травмы гортани мышцы теряют тонус и не пускают воздух в легкие. Тот мечется в узком просвете, заставляя расслабленные ткани вибрировать.
Методы борьбы. Дешевые трюки (спать сидя, привязать на спину теннисный мяч, жить одному, бросить пить) помогают смириться с храпом. Но победить его можно только после комплексного обследования у отоларинголога и иногда — у дантиста. Специалистам наверняка удастся за деньги ликвидировать причины храпа. Например, исправить твой прикус или сделать операцию по усечению тканей мягкого неба.
Кстати, если, прохрапев всю ночь, ты встаешь с тяжелой головой, болью в сердце, усталостью и повышенным давлением, у тебя наверняка началось хроническое кислородное голодание на фоне обструктивного апноэ. Редкая и страшная штука.
Зевота
Механизм. Это один из немногих бессмысленных рефлекторных звуков, которые можно издать усилием воли. Ведь зевота, говоря по науке, «легко провоцируется подражательным действием». Иными словами, если вдохнуть побольше воздуха и оставить рот открытым, организм может сделать искусственный выдох, который и сопровождается (иногда) устрашающим ревом, ласково называемым зевотой. Ученые не знают наверняка, что именно вызывает зевоту.
В числе подозреваемых долгое время были скука, нехватка воздуха и вещества-провокаторы вроде оксида азота. Этот оксид, кстати, вызывает заодно и эрекцию, которая в скучном затхлом помещении обычно оказывается невостребованной. Самая ходовая гипотеза принадлежит профессору психологии Нью-йоркского университета Э. Гэллапу: по его мнению, человек зевает, чтобы повысить свою работоспособность в момент напряжения.
Гэллапу: по его мнению, человек зевает, чтобы повысить свою работоспособность в момент напряжения.
Зевая, ты захватываешь ртом холодный воздух, который охлаждает перегревшийся организм. Кроме того, мышцы лица в момент зевка посылают импульсы в ретикулярную формацию — комплекс клеток в мозгу, поддерживающий общий тонус организма. А с сонливостью, по словам ученых, зевота никак не связана. Извини, если пошатнули твою картину мира.
Методы борьбы. В принципе, бороться с этим явлением бессмысленно и даже вредно: эксперименты того же профессора Гэллапа доказали, что подавление зевоты снижает работоспособность и усиливает агрессию, хотя и не так сильно, как, например, удар веслом по спине. И все же, если зевота одолевает тебя в разгар совещания, попробуй запустить встречные процессы, активизирующие дыхательный центр в мозгу.
Если сделать серию приседаний, помахать руками или наклониться вперед, пытаясь достать кончиками пальцев ступни или хотя бы колени, — приступ зевоты пройдет, и тебе уже не будет так стыдно перед коллегами. Также иногда бывает полезно проветрить помещение.
Также иногда бывает полезно проветрить помещение.
Кстати, зевота бывает и злокачественной. Если ее приступы у тебя случаются каждый день и не поддаются контролю (при этом ты не заводил в последнее время грудных детей), есть риск, что у тебя патология мозга. Риск, впрочем, небольшой.
Чихание
Механизм. Все просто и знакомо: ты делаешь неконтролируемый вдох, диафрагма сокращается, внутригрудное давление подскакивает — и воздух с силой устремляется наружу через нос и голосовую щель, увлекая за собой содержимое дыхательных путей (слизь, пыль, стиральный порошок), которое ты до тех пор прятал от глаз окружающих.
Иногда чихание вызывают и вовсе безобидные вещи: холод, невидимые глазу аллергены и даже яркий солнечный свет — 20% людей, выходя из темного помещения на свет, чихают в результате аккомодации глаза (слезные железы выделяют секрет, раздражающий носоглотку).
Методы борьбы. Аллергия, даже солнечная, лечится антигистаминами, а простуда и грипп — и вовсе целым спектром лекарств. Бытовое чихание быстро проходит, если убрать провоцирующий фактор. Скажем, выбросить ненужную пыль.
Бытовое чихание быстро проходит, если убрать провоцирующий фактор. Скажем, выбросить ненужную пыль.
Кстати, известно, что в XIX веке у индейцев племени шипибо-конибо был обычай еще более странный, чем их название: взрослые люди должны были периодически щекотать нос деревянными лучинами и безудержно чихать. Считалось, что в результате процедуры из тела исходят злые духи, хотя по большей части индейцы только портили себе слух, провоцируя перепады внутричерепного давления.
Кашель
Механизм. Тот же, что и у чихания. Правда, воздух выбрасывается не так резко и преимущественно через рот. Процесс довольно безобидный, особенно если не кашлять на улице на людей, физически более крепких, чем ты.
Методы борьбы. При лающем кашле хороши препараты вроде коделака. При влажном — муколитики и, извини за выражение, отхаркивающие средства. Опять же никому пока не вредили витамины и обильное нехолодное питье: оно увлажняет разрываемую кашлем гортань.
Текст: Алисия Поттер
Иллюстрации: Влад Лесников
Теги
- здоровье
- советы
- эрудиция
Почему болят суставы | Болезни суставов и их лечение
В организме человека 200 костей и 360 суставов, составляющих вместе со связками и мышцами надёжную, прочную и пластичную систему опорно-двигательного аппарата. Суставы объединяют кости скелета в единое целое. Природа проявила удивительную инженерную изобретательность и рациональность, создавая эти разнообразные по строению живые крепления, блоки и шарниры, благодаря которым человек может поднимать тяжести, бегать, прыгать, танцевать, заниматься спортом.
Обязательными структурными компонентами суставов являются:
1.Суставные хрящи (толщина от 0,2 до 6 мм), которые гладким слоем покрывают суставную поверхность сочленённых костей, уменьшая трение между ними при движении.
2.Суставная капсула — окружает плотным чехлом полость сустава и переходит в надкостницу сочленённых костей. Капсула состоит из наружной плотной фиброзной оболочки (выполняет защитную механическую роль) и синовиальной мембраны, выстилающей всю внутреннюю поверхность суставов за исключением суставных хрящей. Синовиальная оболочка богата нервными окончаниями, сосудами и содержит большое количество лимфоидных клеток (что способствует быстрому развитию воспалительных реакций и аутоиммунным поражениям суставов). Она выделяет синовиальную жидкость, выполняющую функцию амортизатора и питающую суставной хрящ. Синовиальная оболочка может образовывать складки (увеличивающие поверхность) внутри сустава и за пределами суставной капсулы – синовиальные влагалища сухожилий и околосуставные сумки (или бурсы). Бурсы, располагаясь под сухожилиями мышц вокруг сустава, уменьшают трение сухожилий о кость, являясь своеобразными мягкими прокладками. Синовиальная оболочка препятствует распространения воспаления с костной ткани в полость сустава.
Капсула состоит из наружной плотной фиброзной оболочки (выполняет защитную механическую роль) и синовиальной мембраны, выстилающей всю внутреннюю поверхность суставов за исключением суставных хрящей. Синовиальная оболочка богата нервными окончаниями, сосудами и содержит большое количество лимфоидных клеток (что способствует быстрому развитию воспалительных реакций и аутоиммунным поражениям суставов). Она выделяет синовиальную жидкость, выполняющую функцию амортизатора и питающую суставной хрящ. Синовиальная оболочка может образовывать складки (увеличивающие поверхность) внутри сустава и за пределами суставной капсулы – синовиальные влагалища сухожилий и околосуставные сумки (или бурсы). Бурсы, располагаясь под сухожилиями мышц вокруг сустава, уменьшают трение сухожилий о кость, являясь своеобразными мягкими прокладками. Синовиальная оболочка препятствует распространения воспаления с костной ткани в полость сустава.
3. Суставная полость – узкая замкнутая щель, которая заполнена суставной жидкостью. В суставной полости — отрицательное давление (меньше атмосферного), которое препятствует расхождению костей за счёт действия атмосферного давления (этим объясняется чувствительность суставов к колебаниям давления и перемене погоды).
В суставной полости — отрицательное давление (меньше атмосферного), которое препятствует расхождению костей за счёт действия атмосферного давления (этим объясняется чувствительность суставов к колебаниям давления и перемене погоды).
Основными вспомогательными элементами суставов являются:
- связки (наружные и внутренние), укрепляющие сустав;
- мениски – хрящевые образования полулунной формы, которые служат амортизаторами и увеличивают объём движений (имеются в коленных и тазобедренных суставах).
По данным ВОЗ от болей в суставах страдает каждый 5 житель планеты, а заболевания суставов выявляют у 50% людей от 40 до 70 лет и у 90% людей старше 70 лет. В последние десятилетия всё чаще отмечаются болезни суставов у молодых людей и детей. Все элементы сустава (кроме хряща) имеют большое количество чувствительных нервных окончаний, и больявляется одним из ведущих симптомом при патологии суставов.
Боль в суставах (артралгия) возможна при многих заболеваниях и возникает в основном при следующих поражениях:
- артритах
- артрозах
- травмах (переломах, ушибах, разрывах и растяжениях связок)
- тендинитах (поражениях сухожилий и связок)
- бурситах (поражениях околосуставных сумок)
Также артралгии могут быть вызваны физиологическими причинами – ростом скелета у детей, беременностью, физическими нагрузками и др.
Артриты – воспаления суставов, возникающие под действием инфекционных, аутоиммунных, аллергических, обменных факторов. Для артритов характерны – боли в суставах, отёк, повышение местной температуры, покраснение кожи, ограничение движений, изменение формы сустава.
Инфекционные артриты разделяют на:
— реактивные
— вирусные
— постстрептококковые
— специфические (при гонорее, туберкулёзе, бруцеллёзе, боррелиозе и др.)
— септические
Реактивные (негнойные) артриты возникают при урологических (хламидийных, микоплазменных) и кишечных инфекциях (поражении сальмонеллами, шигеллами, йерсиниями, кампилобактером). Чаще возникают у мужчин (в 20 раз чаще, чем у женщин) в молодом возрасте. Вызываются поражением суставов антителами и лимфоцитами в ответ на инфекцию и часто связаны с наличием антигена HLA-B27 у больных (белки хламидий и кишечных бактерий имеют структурное сходство с молекулой HLA-B27). Суставная жидкость обычно стерильна, или же в ней находят отдельные антигены или фрагменты ДНК микробов (но не живой возбудитель). Характерным является несимметричное поражение нескольких суставов. На фоне перенесённой урологической или кишечной инфекции через несколько недель появляются боли в суставах нижних конечностей– обычно коленном, тазобедренном, голеностопном, суставах больших пальцев стоп. Гораздо реже возможно поражение крестцово-подвздошного (сакроилеит) и поясничного отдела позвоночника, лучезапястных и локтевых суставов, асимметричное поражение мелких суставов и околосуставных тканей кистей рук и стоп с выраженным отеком пальцев. Сочетание уретрита, конъюнктивита и реактивного артрита называется синдромом Рейтера. Артриты после урологических инфекций характеризуются ноющими, не интенсивными болями в покое, усиливающимися при движении; воспалительные явления в суставах обычно умеренно выражены, однако такие артриты склонны к рецидивам. Первичное поражение обычно продолжается длительно (от нескольких месяцев до года) и чаще всего оканчивается выздоровлением. Рецидивы обычно возникают при повторных урологических инфекциях, но длятся уже меньше и стойких поражений суставов после острой атаки не отмечается.
Характерным является несимметричное поражение нескольких суставов. На фоне перенесённой урологической или кишечной инфекции через несколько недель появляются боли в суставах нижних конечностей– обычно коленном, тазобедренном, голеностопном, суставах больших пальцев стоп. Гораздо реже возможно поражение крестцово-подвздошного (сакроилеит) и поясничного отдела позвоночника, лучезапястных и локтевых суставов, асимметричное поражение мелких суставов и околосуставных тканей кистей рук и стоп с выраженным отеком пальцев. Сочетание уретрита, конъюнктивита и реактивного артрита называется синдромом Рейтера. Артриты после урологических инфекций характеризуются ноющими, не интенсивными болями в покое, усиливающимися при движении; воспалительные явления в суставах обычно умеренно выражены, однако такие артриты склонны к рецидивам. Первичное поражение обычно продолжается длительно (от нескольких месяцев до года) и чаще всего оканчивается выздоровлением. Рецидивы обычно возникают при повторных урологических инфекциях, но длятся уже меньше и стойких поражений суставов после острой атаки не отмечается. Поражения при кишечных инфекциях сопровождаются сильной болью, выраженной отёчностью и нарушением функции, но эти артриты длятся меньше — от нескольких недель до нескольких месяцев, оканчиваются благоприятно и значительно реже дают рецидивы. Для реактивного артрита характерным является энтезит — поражение сухожилий и связок сустава в местах прикрепления к костям, что проявляется локальными болями при движении и пальпации. Наиболее часто такие боли возникают по ходу остистых отростков позвонков, в местах прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости. У детей реактивные артриты могут возникать даже в самом младшем возрасте при урологических, кишечных и также при респираторных инфекциях (хламидийных и микоплазменных). Симптомы и прогнозы примерно такие же, как у взрослых.
Поражения при кишечных инфекциях сопровождаются сильной болью, выраженной отёчностью и нарушением функции, но эти артриты длятся меньше — от нескольких недель до нескольких месяцев, оканчиваются благоприятно и значительно реже дают рецидивы. Для реактивного артрита характерным является энтезит — поражение сухожилий и связок сустава в местах прикрепления к костям, что проявляется локальными болями при движении и пальпации. Наиболее часто такие боли возникают по ходу остистых отростков позвонков, в местах прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости. У детей реактивные артриты могут возникать даже в самом младшем возрасте при урологических, кишечных и также при респираторных инфекциях (хламидийных и микоплазменных). Симптомы и прогнозы примерно такие же, как у взрослых.
Развитие острого артрита у детей и подростков (реже у взрослых) могут вызывать вирусы краснухи, паротита, различных типов герпеса, гриппа, аденовирусы, энтеровирусы, Коксаки-вирусы, вирусы гепатита А, В и С и др. Как правило, такой артрит совпадает с острым периодом вирусной инфекции (сыпью, повышением температуры). Характерно симметричное поражение и боли в мелких суставах кистей, лучезапястных суставах, но могут поражаться коленные и другие суставы. Клиническая картина чаще представлена артралгиями различной интенсивности, чем истинными артритами. Симптомы обычно наблюдаются в течение 1–2 недель и исчезают без остаточных явлений. Такие же проявления возможны у детей после вакцинации через 7 — 21 день (в основном против краснухи, паротита, ветряной оспы и коклюша).
Как правило, такой артрит совпадает с острым периодом вирусной инфекции (сыпью, повышением температуры). Характерно симметричное поражение и боли в мелких суставах кистей, лучезапястных суставах, но могут поражаться коленные и другие суставы. Клиническая картина чаще представлена артралгиями различной интенсивности, чем истинными артритами. Симптомы обычно наблюдаются в течение 1–2 недель и исчезают без остаточных явлений. Такие же проявления возможны у детей после вакцинации через 7 — 21 день (в основном против краснухи, паротита, ветряной оспы и коклюша).
Постстрептококковый артрит возникает у детей (и реже у взрослых) обычно через 5 – 15 дней после фарингита или ангины, вызванных пиогенным стрептококком, белки которого имеют структурное сходство с тканями сустава и клапанов сердца. Антитела, вырабатывающиеся в отношении стрептококка, поражают суставы. Характерно симметричное поражение крупных суставов, но возможны моноартриты и несимметричные поражения. Отмечается воспаление и боли в суставах различной интенсивности с плохим ответом на противовоспалительные препараты. Признаки артрита постепенно полностью исчезают за несколько недель или месяцев. При повторных ангинах и фарингитах возможен рецидив. Пиогенный стрептококк вызывает у детейтакже острую ревматическую лихорадку, отличительной особенностью которой является летучесть поражения с вовлечением крупных и средних суставов. Боли в суставах обычно не интенсивные, отмечаются не всегда и характерно быстрое обратное развитие воспаления без деформаций. Артрит является проявлением ревматического процесса и сочетается с кардитом (ведущий критерий ревматической лихорадки).
Признаки артрита постепенно полностью исчезают за несколько недель или месяцев. При повторных ангинах и фарингитах возможен рецидив. Пиогенный стрептококк вызывает у детейтакже острую ревматическую лихорадку, отличительной особенностью которой является летучесть поражения с вовлечением крупных и средних суставов. Боли в суставах обычно не интенсивные, отмечаются не всегда и характерно быстрое обратное развитие воспаления без деформаций. Артрит является проявлением ревматического процесса и сочетается с кардитом (ведущий критерий ревматической лихорадки).
Гонококковый артрит встречается в 0,5% случаев осложнённой гонореи и отмечается гораздо чаще у женщин, т.к. гонорея у них (в отличие от мужчин) часто протекает безболезненно, субклинически и вовремя не диагностируется и не лечится. Предрасполагающим фактором является также беременность (из-за естественного подавления иммунитета у женщины). Гонококки гематогенным путём проникают в полость сустава и вызывают острое воспаление с сильной болью, отёчностью и высокой температурой. Поражаются обычно коленные, голеностопные и лучезапястные суставы. При неадекватном лечении возможно поражение до 80% суставов, быстрая их деструкция, поражение связок и сухожилий, атрофия мышц, развитие бурситов, флегмон и остеомиелитов.
Поражаются обычно коленные, голеностопные и лучезапястные суставы. При неадекватном лечении возможно поражение до 80% суставов, быстрая их деструкция, поражение связок и сухожилий, атрофия мышц, развитие бурситов, флегмон и остеомиелитов.
Туберкулёзным артритом чаще болеют дети в возрасте 5 – 15 лет. Характерно поражение одного крупного сустава (тазобедренного,коленного, голеностопного или лучезапястного) и позвоночника. Болевой симптом слабо выражен. Артрит развивается постепенно — длительное время отмечают незначительные боли при резких движениях, ходьбе. Затем появляется отёчность, ноющие боли в суставах (чаще по ночам), атрофия мышц и при длительном течении возможна деформация и анкилоз (полное сращение сустава).
Септический артрит развивается при гематогенном попадании в сустав бактерий (стафилококков, энтеробактерий и др.) при сепсисе или из очага инфекции. Поражаются один-два крупных сустава. Отмечаются резкие постоянные боли в суставе, усиливающиеся при малейших движениях, отёчность, гиперемия, высокая температура, озноб. Клинические симптомы быстро нарастают, и требуется немедленное лечение.
Клинические симптомы быстро нарастают, и требуется немедленное лечение.
Аутоимунные артриты
Ревматоидный артрит чаще возникает в возрасте 35 — 40 лет у женщин (в 3 – 5 раз чаще, чем у мужчин) и в большинстве случаев начинается постепенно с нарастанием симптомов в течение нескольких лет. Характерно симметричное поражение мелких суставов кистей и стоп. Заболевание имеет прогрессирующий характер и со временем поражаются крупные суставы рук и ног. Отмечаются почти постоянные ноющие боли разной интенсивности в покое. Наиболее сильная боль в суставах отмечается под утро; также характерна утренняя скованность. Со временем формируются деформации суставов.
Ювенильный ревматоидный артрит редкое заболевание детей от 1 года до 16 лет (чаще встречается у девочек), которое начинается остро (или подостро) с повышения температуры тела, симметричного поражения крупных суставов, шейного отдела позвоночника. Суставы резко болезненны, отёчны, у ребёнка изменяется походка, а дети до 2 лет перестают ходить. Наблюдается утренняя скованность. Заболевание имеет прогрессирующий характер (чем раньше начинается – тем хуже прогноз) и приводит к деструкции суставов.
Наблюдается утренняя скованность. Заболевание имеет прогрессирующий характер (чем раньше начинается – тем хуже прогноз) и приводит к деструкции суставов.
Анкилозирующий спондилоартрит (болезнь Бехтерева) хроническое заболевание суставов с преимущественной локализацией вкрестцово-подвздошных сочленениях и суставах позвоночника; возможно также поражение локтевых, коленных и голеностопныхсуставов. Развивается в возрасте 20 — 30 лет, у мужчин в 5 раз чаще. Важным фактором является наследственная предрасположенность, маркер которой — HLA-B27. Характерны жалобы на боли в области крестца и поясницы в покое, особенно во второй половине ночи и ближе к утру, которые уменьшаются при движениях и упражнениях, скованность. Отмечается уменьшение объёма движений в позвоночнике. По мере прогрессирования заболевания происходит усиление болей, отмечаются боли вдоль всего позвоночника, повышение подвижностии боли в тазобедренных суставах. Появляется характерный симптом — дугообразное искривление позвоночника.
При псориазе у 10 – 30 % больных после 10 – 15 лет заболевания возникает артрит (в редких случаях уже первая атака псориаза начинается с артрита). Характерно первоначальное поражение суставов пальцев стопы и кисти с припухлостью и багрово-цианотичной кожей в месте поражения. Могут поражаться и другие суставы. Отмечаются ноющие боли, как при ревматоидном артрите – усиливаются в покое (особенно в ночное время) и утренняя скованность. Характерны энтезиты (с переходом воспаления на кость), снижение плотности связок (что приводит к вывихам). Течение хроническое, прогрессирующее с периодами обострений и ремиссий. Артрит часто обостряется (или возникает) во время беременности из-за изменения гормонального фона и прекращения базового лечения псориаза.
Артриты при обменных заболеваниях
Подагрический артрит поражает преимущественно мужчин после 40 лет. Вызывается нарушением азотистого обмена в организме и повышением уровня мочевой кислоты. Когда концентрация мочевой кислоты в крови достигает предельного уровня, ее соли (ураты натрия) в виде микрокристаллов осаждаются в полости сустава. Кристаллы могут долгое время находиться в суставе бессимптомно, пока повышенное количество белковых продуктов, алкоголя, мочегонные препараты, физическая перегрузка или стресс не спровоцируют приступ подагры. Приступ начинается внезапно (часто ночью) с поражения чаще всего суставов большого пальца ноги (иногда обоих пальцев). Реже воспаляются большие пальцы на руках, локтевые, коленные, голеностопные, суставы, пяточные сухожилия. Сустав опухает, кожа над ним становится красной и горячей. Характерна невыносимая очень резкая боль, которая усиливается при малейшем движении и даже при лёгком прикосновении. Такое состояние продолжается несколько дней, после чего боль и воспаление внезапно проходят, даже без лечения. Через какое-то время приступ так же внезапно повторяется. В начале болезни приступы короткие, а интервалы между ними от нескольких месяцев до года. Без лечения со временем приступы становятся длительнее, интервалы – короче и возникает хроническая подагра с постоянным воспалением и болью, разрушением хряща, отложением солей в виде узелков (тофусов) под кожей около суставов.
Кристаллы могут долгое время находиться в суставе бессимптомно, пока повышенное количество белковых продуктов, алкоголя, мочегонные препараты, физическая перегрузка или стресс не спровоцируют приступ подагры. Приступ начинается внезапно (часто ночью) с поражения чаще всего суставов большого пальца ноги (иногда обоих пальцев). Реже воспаляются большие пальцы на руках, локтевые, коленные, голеностопные, суставы, пяточные сухожилия. Сустав опухает, кожа над ним становится красной и горячей. Характерна невыносимая очень резкая боль, которая усиливается при малейшем движении и даже при лёгком прикосновении. Такое состояние продолжается несколько дней, после чего боль и воспаление внезапно проходят, даже без лечения. Через какое-то время приступ так же внезапно повторяется. В начале болезни приступы короткие, а интервалы между ними от нескольких месяцев до года. Без лечения со временем приступы становятся длительнее, интервалы – короче и возникает хроническая подагра с постоянным воспалением и болью, разрушением хряща, отложением солей в виде узелков (тофусов) под кожей около суставов. У женщин подагра стала встречаться чаще, но протекает она значительно мягче, чем у мужчин. Характерно воспаление и нерезкие ноющие боли в коленном и голеностопном суставах (в связи с этим сложно поставить диагноз). Подагра хорошо поддаётся лечению препаратами нормализующими уровень мочевой кислоты и диетой. При адекватной терапии возможно полное излечение в начальной стадии. Лечен артрита в Харькове проходит под наблюдением высококвалифицированных медицинских работников.
У женщин подагра стала встречаться чаще, но протекает она значительно мягче, чем у мужчин. Характерно воспаление и нерезкие ноющие боли в коленном и голеностопном суставах (в связи с этим сложно поставить диагноз). Подагра хорошо поддаётся лечению препаратами нормализующими уровень мочевой кислоты и диетой. При адекватной терапии возможно полное излечение в начальной стадии. Лечен артрита в Харькове проходит под наблюдением высококвалифицированных медицинских работников.
Артрозы
Деформирующий артроз (остеоартроз) – группа распространённых хронических дегенеративных поражений суставов разной этиологии, при которых в патологический процесс вовлекается суставной хрящ, капсула и в дальнейшем связки, сухожилия, околосуставные мышцы и костная ткань. Заболевание начинается в основном после 40 лет (в более молодом возрасте артроз чаще отмечается у мужчин, после 50 лет – у женщин). До 45 лет артроз встречается у 2% населения, в возрасте 45-65 лет у 30%, у лиц старше 65 лет у 60 – 85%. В основе развития остеоартроза лежат нарушения циркуляции и биохимического состава суставной жидкости. Изменения структуры хряща (снижение количества гликозаминов и коллагена в хрящевом матриксе) и нарушение обновления хондроцитов делают поверхность хряща чувствительной к повреждениям и физическим нагрузкам, ухудшают процессы регенерации. Из прочного и эластичного образования хрящ превращается в сухую шероховатую структуру. На ранних стадиях заболевания хрящ утолщается, позднее, при прогрессировании артроза – истончается. Суставная капсула фиброзируется, уплотняется, суставная жидкость скапливается и растягивает капсулу и связки. Околосуставная костная ткань склерозируется, разрастается в стороны от хряща, что ещё больше усиливает деформацию сустава и ограничивает движение. Основные причины деформирующего артроза — дисплазии (генетические и инволютивные нарушения биомеханики суставов, усиливающиеся с возрастом), травмы и воспаления. Первичным остеоартрозом считается заболевание с неустановленной причиной.
В основе развития остеоартроза лежат нарушения циркуляции и биохимического состава суставной жидкости. Изменения структуры хряща (снижение количества гликозаминов и коллагена в хрящевом матриксе) и нарушение обновления хондроцитов делают поверхность хряща чувствительной к повреждениям и физическим нагрузкам, ухудшают процессы регенерации. Из прочного и эластичного образования хрящ превращается в сухую шероховатую структуру. На ранних стадиях заболевания хрящ утолщается, позднее, при прогрессировании артроза – истончается. Суставная капсула фиброзируется, уплотняется, суставная жидкость скапливается и растягивает капсулу и связки. Околосуставная костная ткань склерозируется, разрастается в стороны от хряща, что ещё больше усиливает деформацию сустава и ограничивает движение. Основные причины деформирующего артроза — дисплазии (генетические и инволютивные нарушения биомеханики суставов, усиливающиеся с возрастом), травмы и воспаления. Первичным остеоартрозом считается заболевание с неустановленной причиной. Вторичный остеоартроз может развиваться при обменных, эндокринных заболеваниях, после травм, может являться исходом воспаления при ревматоидном артрите, системной красной волчанке, туберкулёзном поражении и др. Основные симптомы артроза – боль и деформация суставов, приводящие к нарушение подвижности. Вначале поражаются наиболее нагруженные суставы (тазобедренные, коленные, плечевые, шейного и поясничного отдела позвоночника, суставы кисти). Остеоартроз тазобедренных суставов называют коксартрозом, коленных суставов – гонартрозом. Отмечается боль механического типа: при нагрузке, часто в начале движения (симптом «стартовой» боли), при продолжении движения боли уменьшаются или исчезают. Отмечается скованность — симптом «ржавого сустава». Больному трудно бегать, опускаться или подниматься по лестнице. Боль не всегда соответствует истинной локализации патологического процесса — например, поражение тазобедренного сустава может проявлятьсяболями в коленном суставе. Характерны ноющие боли конца дня или начала ночи в покое.
Вторичный остеоартроз может развиваться при обменных, эндокринных заболеваниях, после травм, может являться исходом воспаления при ревматоидном артрите, системной красной волчанке, туберкулёзном поражении и др. Основные симптомы артроза – боль и деформация суставов, приводящие к нарушение подвижности. Вначале поражаются наиболее нагруженные суставы (тазобедренные, коленные, плечевые, шейного и поясничного отдела позвоночника, суставы кисти). Остеоартроз тазобедренных суставов называют коксартрозом, коленных суставов – гонартрозом. Отмечается боль механического типа: при нагрузке, часто в начале движения (симптом «стартовой» боли), при продолжении движения боли уменьшаются или исчезают. Отмечается скованность — симптом «ржавого сустава». Больному трудно бегать, опускаться или подниматься по лестнице. Боль не всегда соответствует истинной локализации патологического процесса — например, поражение тазобедренного сустава может проявлятьсяболями в коленном суставе. Характерны ноющие боли конца дня или начала ночи в покое. Со временем вовлекаются и другие суставы, возникают стойкие деформации, контрактуры.При поражении тазобедренного сустава появляется «утиная походка». Эффективность циркуляции и диффузии синовиальной жидкости напрямую связана с движением в суставе и тренировкой сустава. Ограничение движений в суставе приводит к ухудшению питания хряща. Большое влияние на течение артроза оказывает состояние околосуставных мышц, которые является стабилизаторами сустава, поглощая мощные инерционные импульсы при движении. Так, внутренняя широкая мышца бедра предохраняет коленный сустав от боковой нестабильности в момент приземления на пятку при ходьбе, а средняя ягодичная мышца на стороне опорной ноги предохраняет тазобедренный сустав от перегрузки. Поэтому для профилактики прогрессирования артроза очень важно постоянно заниматься лечебной физкультурой, плаванием.
Со временем вовлекаются и другие суставы, возникают стойкие деформации, контрактуры.При поражении тазобедренного сустава появляется «утиная походка». Эффективность циркуляции и диффузии синовиальной жидкости напрямую связана с движением в суставе и тренировкой сустава. Ограничение движений в суставе приводит к ухудшению питания хряща. Большое влияние на течение артроза оказывает состояние околосуставных мышц, которые является стабилизаторами сустава, поглощая мощные инерционные импульсы при движении. Так, внутренняя широкая мышца бедра предохраняет коленный сустав от боковой нестабильности в момент приземления на пятку при ходьбе, а средняя ягодичная мышца на стороне опорной ноги предохраняет тазобедренный сустав от перегрузки. Поэтому для профилактики прогрессирования артроза очень важно постоянно заниматься лечебной физкультурой, плаванием.
Факторы риска, способствующие остеоартрозу:
- возраст старше 50 лет (остеопороз, снижение секреции эстрогенов, андрогенов)
- избыточный вес
- метаболические нарушения, дефицит витаминов и микроэлементов, неправильное питание
- переохлаждения
- род занятий (работа сопровождающаяся тряской, чрезмерные физические нагрузки, малоподвижная работа)
- травмы и микротравмы
- спортивные перегрузки
Беременность
Во время беременности выделяется гормон релаксин (расслабляющий мышцы и связки), увеличивается вес женщины, растягиваются мышцы живота, меняется осанка, задерживается вода в организме. С этими факторами связывают ноющие боли в суставах в покое, ночные боли, а также боли в опорных суставах (тазобедренном, коленном, голеностопных) при ходьбе, подъёме по лестнице и других нагрузках. Рост матки (особенно при многоводной и многоплодной беременности) оказывает давление натазобедренные суставы и пояснично-крестцовый отдел позвоночника и в третьем триместре беременности могут отмечатьсяпостоянные ноющие боли этой локализации. Боли в суставах при беременности физиологического характера и проходят после родов. Для их уменьшения разработаны комплексы специальной лечебной физкультуры.
С этими факторами связывают ноющие боли в суставах в покое, ночные боли, а также боли в опорных суставах (тазобедренном, коленном, голеностопных) при ходьбе, подъёме по лестнице и других нагрузках. Рост матки (особенно при многоводной и многоплодной беременности) оказывает давление натазобедренные суставы и пояснично-крестцовый отдел позвоночника и в третьем триместре беременности могут отмечатьсяпостоянные ноющие боли этой локализации. Боли в суставах при беременности физиологического характера и проходят после родов. Для их уменьшения разработаны комплексы специальной лечебной физкультуры.
После родов из-за физиологического расхождения костей таза возможны боли в тазобедренных суставах и пояснично-крестцовом отделе позвоночника. Во время беременности физическая активность женщины снижена, а после родов резко повышается нагрузка. Возможны артралгии и в других суставах. Для восстановления тонуса мышц, функции суставов, снижения веса показаны занятия лечебной физкультурой.
Облегчат боли в суставах при беременности специально разработанные программы для беременных и программы восстановления после родов в медицинском оздоровительном центре FORTIS – занятия кинезитерапией, гимнастика, ЛФК и т.
 д.
д.
Артралгии характерные для определённых суставов
Плечевой сустав
Адгезивный капсулит (плечелопаточный периартрит) — одно из распространенных заболеваний суставов плеча, чаще возникает у женщин в возрасте 40-60 лет и у больных сахарным диабетом. В основе заболевания лежит воспаление в капсуле плечевого сустава и слипание ее участков между собой (адгезия), в результате происходит образование спаек и рубцов, приводящих к боли и ограничению движений в суставе. Начало заболевания обычно постепенное, без каких-либо причин и указаний на травму.Отмечаются постоянные боли разной интенсивности в плече в покое (особенно ночью), резко усиливающиеся при движении (больной не может поднять руку) и отдающие в кисти. Воспаление и рубцовое перерождение вызывает утолщение капсулы и её слипание с головкой плечевой кости что приводит к скованности и резко ограничивает движения в плече. Отмечается также гипотрофия дельтовидной, над и подостной мышц. Периартрит длится 12 – 18 месяцев и в большинстве случаев оканчивается выздоровлением, но при неправильном лечении приводит к стойким двигательным нарушениям. Боли в плечевых суставах могут вызываться тендинитом сухожилий (примыкающих к плечевому суставу и сухожилий бицепса) и бурситами околосуставных сумок плеча. Вызываются чаще всего чрезмерными физическими нагрузками на плечевой пояс, проявляются постоянной ноющей болью, резко усиливающейся при движениях рукой. При интенсивных спортивных нагрузках или активных движениях возможен вывих плеча, сопровождающийся сильной болью, который при неадекватном лечении может перейти в привычный вывих плеча.
Боли в плечевых суставах могут вызываться тендинитом сухожилий (примыкающих к плечевому суставу и сухожилий бицепса) и бурситами околосуставных сумок плеча. Вызываются чаще всего чрезмерными физическими нагрузками на плечевой пояс, проявляются постоянной ноющей болью, резко усиливающейся при движениях рукой. При интенсивных спортивных нагрузках или активных движениях возможен вывих плеча, сопровождающийся сильной болью, который при неадекватном лечении может перейти в привычный вывих плеча.
Боли в локтевых суставах могут быть вызваны эпикондилитом (воспалением в местах прикрепления сухожилий к плечевой кости) — наружным (так называемый «теннисный локоть») и внутренним. Наружный эпикондилит чаще встречается у мужчин. Возникает у людей, производящих однообразные повторяющиеся движения — разгибание и супинацию предплечья (массажистов, маляров, плотников, теннисистов). Поражение обычно правостороннее. Характерна боль (при разгибании предплечья, сжатии кисти в кулак и сгибании в лучезапястном суставе) в области наружного надмыщелка локтя, отдающая вверх по наружному краю руки и вниз до середины предплечья. В покое боли отсутствуют. Боль обычно носит прогрессирующий характер и со временем появляется дажепри небольшом напряжении мышц, например удержании в руке какой-либо вещи. После создания покоя соответствующим мышцам через несколько недель боль исчезает. При возобновлении нагрузки, как правило, возникают рецидивы боли. Внутренний эпикондилит обычно наблюдается у людей производящих лёгкие, но однообразные движения (машинисток, швей, монтажниц) и чаще встречается у женщин. Беспокоят боли при надавливании на внутренний надмыщелок и при сгибании предплечья с иррадиацией вдоль внутреннего края предплечья. Характерно хроническое течение. Внешний вид локтевого сустава при эпикондилите не изменен.
В покое боли отсутствуют. Боль обычно носит прогрессирующий характер и со временем появляется дажепри небольшом напряжении мышц, например удержании в руке какой-либо вещи. После создания покоя соответствующим мышцам через несколько недель боль исчезает. При возобновлении нагрузки, как правило, возникают рецидивы боли. Внутренний эпикондилит обычно наблюдается у людей производящих лёгкие, но однообразные движения (машинисток, швей, монтажниц) и чаще встречается у женщин. Беспокоят боли при надавливании на внутренний надмыщелок и при сгибании предплечья с иррадиацией вдоль внутреннего края предплечья. Характерно хроническое течение. Внешний вид локтевого сустава при эпикондилите не изменен.
Тазобедренный сустав самый мощный и испытывает самую большую нагрузку.Его особенностью является то, что в суставную полость входит не только головка но и большая часть шейки бедренной кости. Перелом шейки бедренной кости возникает в случае боковых ударов по бедру или падений. Опасность перелома возрастает с возрастом, особенно при остеопорозе. Проявляетсявыраженной постоянной болью, возникающей с момента травмы. Боль усиливается во время поворота или сгибания ноги.Наблюдается укорочение ноги на стороне повреждения. Необходимо хирургическое лечение. Асептический некроз головки бедренной кости возникает из-за прекращения её кровоснабжения. Это состояние может быть осложнением при приёме глюкокортикоидов, при антифосфолипидном синдроме, тромбозе сосудов. Характерно постепенное прогрессирование патологического процесса. Сначала боли в тазобедренном суставе возникают после продолжительной ходьбы. Потом добавляютсяболи при незначительных нагрузках на ногу с иррадиацией в коленный сустав и паховую область ночные боли, боли в покое, боли в поясничной области. Отмечается ограничение движений, хромота, гипотрофия ягодичной мышцы, мышц бедра и укорочение ноги. Консервативное лечение не приносит существенных результатов и необходима операция (“Золотой стандарт” – эндопротезирование). Бурситы возникают чаще всего у спортсменов при чрезмерных физических нагрузках.
Проявляетсявыраженной постоянной болью, возникающей с момента травмы. Боль усиливается во время поворота или сгибания ноги.Наблюдается укорочение ноги на стороне повреждения. Необходимо хирургическое лечение. Асептический некроз головки бедренной кости возникает из-за прекращения её кровоснабжения. Это состояние может быть осложнением при приёме глюкокортикоидов, при антифосфолипидном синдроме, тромбозе сосудов. Характерно постепенное прогрессирование патологического процесса. Сначала боли в тазобедренном суставе возникают после продолжительной ходьбы. Потом добавляютсяболи при незначительных нагрузках на ногу с иррадиацией в коленный сустав и паховую область ночные боли, боли в покое, боли в поясничной области. Отмечается ограничение движений, хромота, гипотрофия ягодичной мышцы, мышц бедра и укорочение ноги. Консервативное лечение не приносит существенных результатов и необходима операция (“Золотой стандарт” – эндопротезирование). Бурситы возникают чаще всего у спортсменов при чрезмерных физических нагрузках. Бурсит вертлужной сумки — воспаление бурсы над выступом бедренной кости. Отмечается глубокая (иногда жгучая) боль в области сустава и боль в наружном отделе ягодицы, которая усиливается при положении на больном боку. Бурсит подвздошно-гребешковой сумки, которая часто соединяется с полостью сустава, напоминает воспаление тазобедренного сустава. Отмечается припухлость и боли ниже паховой связки. Усиление болей отмечается при разгибании бедра. При седалищном бурсите боли усиливаются при сгибании бедра. При всех бурситах тазобедренного сустава отмечается усиления боли при ходьбе, подъеме по лестнице, сидении на корточках. Боли уменьшаются в покое, но периодически могут усиливаться по ночам.
Бурсит вертлужной сумки — воспаление бурсы над выступом бедренной кости. Отмечается глубокая (иногда жгучая) боль в области сустава и боль в наружном отделе ягодицы, которая усиливается при положении на больном боку. Бурсит подвздошно-гребешковой сумки, которая часто соединяется с полостью сустава, напоминает воспаление тазобедренного сустава. Отмечается припухлость и боли ниже паховой связки. Усиление болей отмечается при разгибании бедра. При седалищном бурсите боли усиливаются при сгибании бедра. При всех бурситах тазобедренного сустава отмечается усиления боли при ходьбе, подъеме по лестнице, сидении на корточках. Боли уменьшаются в покое, но периодически могут усиливаться по ночам.
Боли в коленных суставах
Повреждения менисков встречаются обычно после неудачного движения при ходьбе, беге, катании на лыжах, прыжке. В момент повреждения обычно слышен хруст в колене и появляется острая боль в суставе, которая лишает возможности двигаться. Иногда через 10—15 минут острая боль слегка ослабевает, и человек может наступить на ногу. Очень скоро боль усиливается и колено опухает. Острый период продолжается 2 — 3 недели, после чего боль и отёчность уменьшаются. Без правильного лечения болезнь может продолжаться годами – проявления стихают, а после нагрузки, приседаний или неудачных движений – возобновляются.Воспаление коленных сухожилий наблюдается чаще у женщин в возрасте старше 40 лет. Боли локализованы на внутренней поверхности коленей и обычно возникают при ходьбе вниз по лестнице или при ношении тяжестей. Периартрит не вызывает ограничения подвижности в колене, сустав не воспаляется.
Очень скоро боль усиливается и колено опухает. Острый период продолжается 2 — 3 недели, после чего боль и отёчность уменьшаются. Без правильного лечения болезнь может продолжаться годами – проявления стихают, а после нагрузки, приседаний или неудачных движений – возобновляются.Воспаление коленных сухожилий наблюдается чаще у женщин в возрасте старше 40 лет. Боли локализованы на внутренней поверхности коленей и обычно возникают при ходьбе вниз по лестнице или при ношении тяжестей. Периартрит не вызывает ограничения подвижности в колене, сустав не воспаляется.
Голеностопный сустав
Подвывих голеностопного сустава обычно случается у полных людей, у людей со слабым связочным аппаратом при неудачном движении, когда человек при ходьбе, беге или прыжке подворачивает ногу. Появляется боль и травматический отёк сустава. Если травма носит единичный характер, то сустав полностью восстанавливается за 1 — 2 месяца. У людей со слабым связочным аппаратом случаются повторные подвывихи сустава. После нескольких подвывихов структура хряща в суставе нарушается, что может привести к артрозу. При артрозе голеностопного сустава боли возникают только при ходьбе. В покое, как правило, не отмечаются.
После нескольких подвывихов структура хряща в суставе нарушается, что может привести к артрозу. При артрозе голеностопного сустава боли возникают только при ходьбе. В покое, как правило, не отмечаются.
Диагностика причин боли в суставах:
- Анамнез и опрос (связь с инфекцией, травмой, псориазом др., выраженность и характер болей)
- Физикальное обследование (локализация болей при пальпации, отечность, суставов, болезненность при пальпации (ощупывании), ограничение объема движений в суставе и т.д.)
- Клинические, биохимические анализы крови, ревмопробы (лейкоцитарная формула, СОЭ, мочевая кислота, С-реактивный белок, ревматоидный фактор и др.)
- Диагностическая пункция суставов
- Микробиологические исследования крови и суставной жидкости
- Определение антител к хламидиям и др. возбудителям артритов
- Рентгенография суставов
- УЗИ суставов
- МРТ и КТ
- Денситометрия (определение плотности хрящевой и костной ткани)
- Артроскопия (эндоскопия сустава)
Лечение:
-
- Лечение основного патологического процесса (при инфекции, аутоиммунном заболевании, псориазе, подагре и др.
 ).
). - Противовоспалительные препараты
- Хондропротекторы для наружного, перорального, внутримышечного и внутрисуставного введения
- Глюкокортикоиды для внутрисуставного введения
- Наружные средства
- Физиотерапия (электрофорез, магнитотерапия, озокерит и грязелечение и пр.)
- Лечебный массаж
- Лечебная физкультура
- Лечение основного патологического процесса (при инфекции, аутоиммунном заболевании, псориазе, подагре и др.
В медицинском оздоровительном центре FORTIS проводится профилактика и лечение заболеваний суставов современными методами:
-
Программы кинезитерапии (занятия на современных реабилитационных тренажерах и т.д.),
-
Аппаратная физиотерапия,
-
ЛФК, суставно-мышечная гимнастика
-
Внутрисуставные медикаментозные блокады
-
Миофасциальное кинезиотейпирование
Физические упражнения при заболеваниях суставов необходимы для укрепления мышц вокруг пораженных суставов, улучшения кровообращения в суставе и околосуставных тканях, улучшения эластичности связочного аппарата и сохранения функции суставов.
 Лечебная физкультура способствует также уменьшению болей, восстановлению хрящевой и костной ткани. Заниматься лечебной гимнастикой нужно под контролем специалистов в период ремиссий. Лечебная гимнастика и аппаратная физиотерапия, применяемые в центреFORTIS, поможет вам в восстановлении суставов. Для каждой группы суставов в медицинском оздоровительном центре FORTISразработаны специальные комплексы восстанавливающих упражнений.
Лечебная физкультура способствует также уменьшению болей, восстановлению хрящевой и костной ткани. Заниматься лечебной гимнастикой нужно под контролем специалистов в период ремиссий. Лечебная гимнастика и аппаратная физиотерапия, применяемые в центреFORTIS, поможет вам в восстановлении суставов. Для каждой группы суставов в медицинском оздоровительном центре FORTISразработаны специальные комплексы восстанавливающих упражнений.
Диастаз прямых мышц живота и беременность: передовые методы лечения rectus diastasis») является частым результатом беременности, и в Интернете доступно множество советов по его лечению — как хороших, так и сомнительных. К счастью, клинические исследования начинают наверстывать упущенное и могут помочь нам определить лучшие подходы к лечению, основанные на фактических данных. Здесь мы рассмотрим, что говорят последние исследования.
Содержание
- 1 Что такое диастаз прямых мышц живота?
- 2 Вызывает ли диастаз прямых мышц живота проблемы?
- 3 Могут ли упражнения лечить диастаз прямых мышц живота?
- 4 Что должна включать лечебная физкультура?
- 5 Что мне делать?
- 6 Ссылки
- 7 Благодарности
Что такое диастаз прямых мышц живота?
Обычно и нормально иметь некоторое разделение между прямыми мышцами живота (которые вы можете назвать «6 кубиками»). У нерожавших женщин расстояние в 1 см (или один палец) на уровне пупка и 0,5 см выше и ниже является нормой.
У нерожавших женщин расстояние в 1 см (или один палец) на уровне пупка и 0,5 см выше и ниже является нормой.
Некоторое разделение прямых мышц живота происходит естественным образом во время беременности по мере роста матки и гормональных изменений, расслабляющих соединительную ткань, и это разделение также естественным образом восстанавливается после родов. Это восстановление происходит между первым днем и 8 неделями после рождения, а затем стабилизируется (ссылка 1). После беременности нормальное расстояние составляет от 1,5 до 2 см на уровне пупка (ссылка 2).
Более 50% женщин имеют патологические уровни диастаза прямых мышц живота сразу после родов (ref3), и у многих из этих женщин послеродовое восстановление разделения является неполным. Пространство более 2,7 см на уровне пупка обычно считается патологическим (ссылка 4).
Большинство женщин с диастазом прямой мышцы живота замечают выпуклость между мышцами живота, когда пытаются приседать или поднимать ребенка. При сокращении брюшного пресса они также могут чувствовать расстояние между мышцами по средней линии более чем на два пальца.
При сокращении брюшного пресса они также могут чувствовать расстояние между мышцами по средней линии более чем на два пальца.
Но является ли это дополнительное пространство между двумя сторонами брюшного пресса действительно проблемой?
Является ли диастаз прямых мышц живота проблематичным?
Поскольку у всех нас уже есть некоторое разделение между брюшными органами, какой смысл иметь более широкий зазор? Удивительно, но клинические исследования в этой области отстают, но их количество начинает накапливаться.
Основная проблема, вызванная диастазом прямых мышц живота, заключается в том, что разделение мышц брюшного пресса снижает функциональную силу брюшного пресса (и, вероятно, в свою очередь вызывает мышечный дисбаланс и потерю координации). Недавно опубликованная статья выявила корреляцию между мышечной слабостью и размером щели ниже (но не выше) пупка; чем больше разрыв, тем слабее мышцы (ref5).
Интересно, что накапливаются новые исследования, которые предполагают, что глубина промежутка между мышцами может быть лучшим показателем функционального дефицита брюшной полости, чем ширина промежутка. Более глубокий зазор уменьшит способность соединительной ткани в зазоре (белой линии живота) работать с мышцами, создавая напряжение в брюшной полости. По этой причине физиотерапевты тазового дна оценивают как ширину щели, так и ее глубину во время обследования.
Более глубокий зазор уменьшит способность соединительной ткани в зазоре (белой линии живота) работать с мышцами, создавая напряжение в брюшной полости. По этой причине физиотерапевты тазового дна оценивают как ширину щели, так и ее глубину во время обследования.
Ослабление брюшного пресса ухудшает общую целостность брюшной полости и может привести к другим сопутствующим проблемам, таким как боль в пояснице, боль в тазовом поясе и нестабильность таза (ref6, ref7). Это неудивительно, поскольку мышцы тазового дна работают совместно с мышцами живота, позволяя эффективно передавать нагрузку через таз. Когда это не работает должным образом, женщины с диастазом прямых мышц живота могут испытывать проблемы, связанные с тазовым дном, такие как недержание мочи или пролапс (ссылка 8).
Наличие диастаза прямых мышц живота также является признаком того, что вы, возможно, не готовы безопасно вернуться к послеродовым упражнениям (см. «5 признаков того, что вы не готовы к послеродовым упражнениям»)
Могут ли физические упражнения лечить диастаз прямых мышц живота?
Диастаз прямых мышц живота традиционно лечится целенаправленной лечебной физкультурой, особенно упражнениями для брюшного пресса. Клинические исследования все еще немногочисленны и малы (и поэтому статистически слабы, чтобы быть окончательными), но упражнения действительно обещают как предотвращение, так и уменьшение диастаза прямых мышц живота (ссылка 2). Это подтверждает то, чему учат меня и других физиотерапевтов тазового дна, а также то, что я вижу в клинической практике.
Клинические исследования все еще немногочисленны и малы (и поэтому статистически слабы, чтобы быть окончательными), но упражнения действительно обещают как предотвращение, так и уменьшение диастаза прямых мышц живота (ссылка 2). Это подтверждает то, чему учат меня и других физиотерапевтов тазового дна, а также то, что я вижу в клинической практике.
Общее обоснование упражнений для брюшного пресса заключается в том, что они могут генерировать горизонтальную силу, которая будет действовать для закрытия брюшного промежутка. Два новых исследования диастаза прямых мышц живота показывают, что определенные мышечные сокращения могут способствовать сближению брюшных мышц, подтверждая мнение о том, что укрепление мышц брюшного пресса также удерживает бока вместе во время отдыха (ссылка 9, ссылка 10). Но тип упражнений имеет значение, так как некоторые упражнения на брюшной пресс могут на самом деле растягивать бока в стороны (ссылка 9).). Необходимы дальнейшие исследования, чтобы выявить эти особенности, и мы будем внимательно следить за этим исследованием.
Важно также отметить, что никакие упражнения не являются «плохими» по своей природе во время или после беременности. Какое бы упражнение ни выбрал человек, важно убедиться, что он способен создавать хорошее напряжение в области живота и эффективно контролировать возникающее внутрибрюшное давление (т. Это одна из областей, где может быть полезен совет физиотерапевта тазового дна. Например, физиотерапевт тазового дна может найти творческие и индивидуальные способы заставить пациентов включать внутренние мышцы кора во время упражнений — действия, которые необходимы для надлежащего контроля давления и которые, вероятно, происходили автоматически до беременности.
Что должна включать лечебная физкультура?
Тактика лечения зависит от вашего состояния и, в частности, от степени разделения брюшной полости.
При расхождениях менее чем на ширину 4 пальцев корректирующие упражнения являются лучшим подходом первой линии, чтобы помочь сблизить два живота прямых мышц живота. Упражнения обычно выполняются в течение от 2 до 6 недель до тех пор, пока разделение не закроется или не станет менее 2 ширин пальцев.
Упражнения обычно выполняются в течение от 2 до 6 недель до тех пор, пока разделение не закроется или не станет менее 2 ширин пальцев.
Важно, чтобы корректирующие упражнения включали в себя укрепление мышц внутреннего кора, опорных мышц. Внутреннее ядро состоит из диафрагмы (основная дыхательная мышца), многораздельной мышцы (глубокая мышца спины), поперечной мышцы живота (аналог корсета) и мышц тазового дна.
Укрепление поперечной мышцы живота может быть наиболее полезной терапевтической целью, и на сегодняшний день оно находится в центре внимания большинства клинических исследований (ссылка 10).
Было показано, что поперечная мышца живота имеет сильные фасциальные соединения с прямой мышцей живота. Таким образом, укрепление этой мышцы может помочь сблизить две прямые мышцы живота и увеличить фасциальное напряжение (ссылка 8). Это позволяет эффективно передавать нагрузку через таз во время поднятия тяжестей или упражнений. Существуют различные способы укрепления поперечной мышцы живота, и на сегодняшний день в клинической литературе не существует стандарта.
Физиотерапия при диастазе прямых мышц живота должна учитывать больше, чем просто разделение. Перетренировка мышц тазового дна — еще одна важная область лечения, которая часто остается без внимания. Более 70% женщин не могут добиться сокращения тазового дна при наличии диастаза прямой мышцы живота, в результате чего чаще возникают недержание мочи, пролапс и тазовая боль (ссылка 11). Также важно следить за осанкой, механикой тела и ограниченными тканями или суставами, которые могут вызывать плохие движения. Может быть полезно обратиться за советом к физиотерапевту, в частности к специалисту по физиотерапии тазового дна.
При больших промежутках шириной 4 пальца и более обычно рекомендуется корсет или бандаж в сочетании с физическими упражнениями. Обычно его носят 24 часа в сутки и снимают для купания и упражнений. Хирургическое вмешательство, называемое абдоминопластикой, может быть рассмотрено для некоторых женщин, у которых исчерпаны возможности лечебной физкультуры и которые соответствуют ряду дополнительных критериев. Хирургия может облегчить некоторые симптомы, включая боль в пояснице (ссылка 12), но в первую очередь может принести эстетическую пользу.
Хирургия может облегчить некоторые симптомы, включая боль в пояснице (ссылка 12), но в первую очередь может принести эстетическую пользу.
Что мне делать?
Наиболее безопасно и эффективно обратиться за советом к практикующему врачу, обученному лечению диастаза прямых мышц живота, например к физиотерапевту, обученному физиотерапии тазового дна. Неправильные упражнения или неправильно выполненные упражнения могут быть неэффективными или, в худшем случае, контрпродуктивными и вредными. Ваш терапевт должен быть в состоянии создать целевую домашнюю программу лечебной физкультуры, адаптированную к вашим потребностям, и безопасно провести вас через реабилитацию.
Ссылки
- Coldron Y., Stokes M., Newham D., et al. Послеродовые характеристики прямых мышц живота на УЗИ. Мужчина Тер. 2008 г.; 13:112-121. https://doi.org/10.1016/j.math.2006.10.001
- Бенджамин Д.Р., ван де Уотер А.Т., Пейрис К.Л. Влияние физических упражнений на диастаз прямой мышцы живота в антенатальный и постнатальный периоды: систематический обзор.
 Физиотерапия. 2014 март; 100(1):1-8. https://doi.org/10.1016/j.physio.2013.08.005
Физиотерапия. 2014 март; 100(1):1-8. https://doi.org/10.1016/j.physio.2013.08.005 - Boissonnault J.S., Blaschak M.J. Частота диастаза прямых мышц живота в детородном возрасте. Физиотерапия. 1988; 68:1082-1086 реферат
- Rath A.M., Attali P., Dumas J.L., et al. Белая линия живота: анатомо-рентгенологическое и биомеханическое исследование. Сур Радиол Анат. 1996; 18:281-288. реферат
- Gunnarsson U., Stark B., Dahlstrand U., et al. Корреляция между шириной диастаза прямых мышц живота и силой мышц живота. Копать сург. 2015;32(2):112-6. https://doi.org/10.1159/000371859
- Ло Т., Кандидо Г., Янссен П. Диастаз прямых мышц живота при беременности: факторы риска и лечение. Физиотер Кан. 1999;44:32-37.
- Gilleard W.L., Brown J.M. Структура и функция мышц живота у первородящих во время беременности и в ближайшем послеродовом периоде. физ. тер. 1996;76:750-62. реферат
- Ли Д.Г., Ли Л.Дж., Маклафлин Л. Стабильность, воздержание и дыхание: роль фасции после беременности и родов.
 J Bodywork Move Ther. 2008;12:333-48. https://doi.org/10.1016/j.jbmt.2008.05.003
J Bodywork Move Ther. 2008;12:333-48. https://doi.org/10.1016/j.jbmt.2008.05.003 - Мота П., Паскоал А.Г., Карита А.И. и др. Непосредственные эффекты межпрямокишечного расстояния упражнений на скручивание и втягивание живота во время беременности и в послеродовом периоде. J Orthop Sports Phys Ther. 2015 Октябрь; 45 (10): 781-8. Аннотация
- Паскоал А.Г., Дионисио С., Кордейро Ф. и др. Межпрямокишечное расстояние у женщин в послеродовом периоде можно уменьшить за счет изометрического сокращения мышц живота: предварительное исследование случай-контроль. Физиотерапия. 2014 декабрь; 100(4)344-8. https://doi.org/10.1016/j.physio.2013.11.006
- Spitznagle TM, Leong FC, Van Dillen L.R. Распространенность диастаза прямых мышц живота в урогинекологической популяции больных. Int Urogynecology J Дисфункция тазового дна. 2007 март; 18 (3): 321-8. реферат
- Taranto I. Облегчение болей в пояснице с помощью WARP-адоминопластики: предварительный отчет. Пластическая реконструкция Surg.
 1990 г.; 85:545-555. реферат
1990 г.; 85:545-555. реферат
Благодарности
Эта статья была написана в сотрудничестве Кэти Хаук, PT, и Райаном Дэйви, доктором философии. Поделиться с другом
То, что вы едите, становится важнее, чем когда-либо, когда вы беременны. Вам нужно больше витаминов и минералов, чтобы помочь вашему ребенку расти и поддерживать собственное здоровье. И поскольку ваше тело усердно работает, чтобы поддерживать вас обоих, вам нужно потреблять больше калорий во втором и третьем триместре.
Хотя может показаться заманчивым думать, что эти лишние калории — это зеленый свет для того, чтобы побаловать себя менее полезными закусками, не стоит сразу бросаться в торговый автомат, говорят эксперты по питанию. Если вы регулярно питаетесь здоровой, сбалансированной пищей, угощение тут и там не повредит. Но в идеале вы хотите, чтобы большая часть этих дополнительных калорий поступала из питательной пищи.
Если вы в основном перекусываете такими вещами, как десерт, чипсы или другая менее полезная пища, подумайте о том, что делает эту еду такой привлекательной для вас прямо сейчас, постарайтесь получить то же качество в чем-то более питательном.
Правильное питание для беременных включает легкие закуски
Для поддержки развития ребенка среднестатистической беременной женщине требуется дополнительно 340 калорий в день во втором триместре и 450 калорий в третьем триместре. Это эквивалент одного-двух перекусов. (Примечание: количество может варьироваться в зависимости от вашего веса до беременности, уровня активности и наличия двойни.)
Помимо дополнительного топлива, здоровый перекус во время беременности имеет и другие преимущества, например:
- Утоление возросшего голода
- Облегчение приема пищи, если вас тошнит
- Чтобы ваш желудок не был пустым, что может вызвать тошноту
- Помогает вам избегать нездоровой пищи
Вот несколько закусок, которые помогут вам получить необходимые питательные вещества, избегая при этом нездоровой тяги:
#1: Тяга к мороженому? Попробуйте йогуртовые смузи.
Если вы хотите чего-нибудь холодного и насыщенного, попробуйте коктейль из йогурта. Йогурт является хорошим источником кальция, необходимого для развития костей и зубов вашего ребенка, а также для работы сердца, нервов и мышц. Если вы не потребляете достаточно кальция, ваше тело будет брать его из ваших костей. Йогурт также содержит белок — строительный материал для тканей, а также пробиотики (хорошие бактерии, помогающие переваривать пищу).
Йогурт является хорошим источником кальция, необходимого для развития костей и зубов вашего ребенка, а также для работы сердца, нервов и мышц. Если вы не потребляете достаточно кальция, ваше тело будет брать его из ваших костей. Йогурт также содержит белок — строительный материал для тканей, а также пробиотики (хорошие бактерии, помогающие переваривать пищу).
Только следите за добавками в йогурте, который вы выбираете. Многие ароматизированные сорта насыщены сахаром. Кроме того, если вам нравится кислинка, выбирайте греческий йогурт, так как он содержит больше белка.
Здоровые надстройки включают:
- Какао
- Ягоды
- Зелень
- Ореховое масло
- Авокадо
#2: Хотите чего-нибудь вкусненького? Попробуйте яйца вкрутую.
Если вам хочется чего-нибудь вкусного и сытного, яйца — хороший выбор. Это потому, что желтки являются отличным источником холина, питательного вещества, жизненно важного для развития мозга вашего ребенка. Приготовьте партию яиц вкрутую или взбейте яйца с начинкой, чтобы всегда иметь их под рукой на всякий случай. Просто убедитесь, что яйца полностью приготовлены, чтобы снизить риск болезней пищевого происхождения.
Приготовьте партию яиц вкрутую или взбейте яйца с начинкой, чтобы всегда иметь их под рукой на всякий случай. Просто убедитесь, что яйца полностью приготовлены, чтобы снизить риск болезней пищевого происхождения.
#3: Есть что пожевать? Попробуйте орехи.
Хотите чего-нибудь хрустящего? Перейдем к орехам. Орехи очень полезны во время беременности, так как они содержат белок, клетчатку, полезные жиры и минералы. Кроме того, это пища, богатая питательными веществами, поэтому вам не нужно есть много, чтобы утолить голод, что идеально подходит для женщин, которые борются с тошнотой или склонны к быстрому насыщению к концу беременности.
Подойдет любой орех, но грецкие орехи особенно полезны, потому что они содержат омега-3 жирные кислоты, тип жира, который обычно содержится в рыбе и способствует развитию мозга вашего ребенка. Если вы вегетарианец или не едите рыбу, важно есть другие продукты, содержащие омега-3, такие как грецкие орехи. Поговорите со своим врачом о приеме добавок, чтобы убедиться, что вы получаете достаточное количество этих незаменимых жиров.
Питание во время беременности
Питательная пища не только полезна для вас и вашего ребенка, но и может облегчить некоторые неудобства во время беременности. Сбалансированная диета может помочь свести к минимуму такие симптомы, как тошнота и запор.
Узнать больше
#4: Хотите чипсов? Попробуйте сушеные бобы.
Если вам очень хочется чипсов, снеки из сушеных бобов станут более здоровой заменой. Вы можете найти различные ароматизированные варианты жареного нута, фасоли и соевых бобов в магазине или приготовить их дома.
Фасоль содержит фолиевую кислоту, которая необходима беременным женщинам, поскольку снижает вероятность врожденных дефектов спинного мозга. Они также богаты железом, которое используется для создания большего количества эритроцитов, которые переносят кислород по всему телу и вашему ребенку. Во время беременности вам необходимо в полтора раза больше обычного количества железа. Низкий уровень железа, или анемия, является наиболее распространенным дефицитом питательных веществ среди беременных женщин. Чтобы увеличить усвоение железа из бобов, сочетайте их с продуктами с высоким содержанием витамина С, такими как нарезанный сладкий перец, апельсины, дыня или клубника.
Низкий уровень железа, или анемия, является наиболее распространенным дефицитом питательных веществ среди беременных женщин. Чтобы увеличить усвоение железа из бобов, сочетайте их с продуктами с высоким содержанием витамина С, такими как нарезанный сладкий перец, апельсины, дыня или клубника.
Одно предостережение: упакованные закуски из сушеных бобов содержат различное количество натрия. Избыточное потребление натрия приводит к задержке воды и может привести к отекам. Ешьте их в умеренных количествах. Если вы видите внезапные признаки отека, поговорите со своим врачом. Это может быть признаком преэклампсии, потенциально опасного состояния беременности.
#5: Нужно больше клетчатки? Попробуйте хумус и овощи.
Одним из неприятных побочных эффектов беременности может быть запор. Наряду с употреблением достаточного количества жидкости, получение хороших источников клетчатки, таких как овощи, может поддерживать вашу регулярность.
Овощи также содержат антиоксиданты, фитонутриенты, витамины и минералы — вещества, которые защищают здоровье ваших клеток и поддерживают вашу иммунную систему, которая немного снижается во время беременности.

 ).
). Физиотерапия. 2014 март; 100(1):1-8. https://doi.org/10.1016/j.physio.2013.08.005
Физиотерапия. 2014 март; 100(1):1-8. https://doi.org/10.1016/j.physio.2013.08.005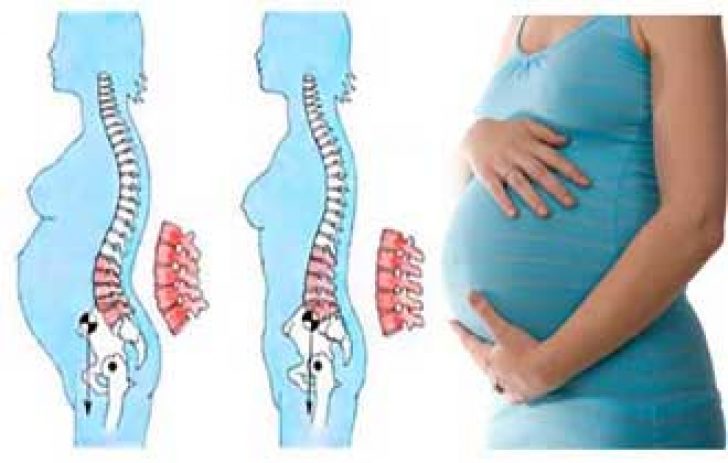 J Bodywork Move Ther. 2008;12:333-48. https://doi.org/10.1016/j.jbmt.2008.05.003
J Bodywork Move Ther. 2008;12:333-48. https://doi.org/10.1016/j.jbmt.2008.05.003 1990 г.; 85:545-555. реферат
1990 г.; 85:545-555. реферат