Во второй половине цикла тянет низ живота: Овуляторный синдром, симптомы — Клиника Здоровье 365 г. Екатеринбург
Содержание
Боли внизу живота посреди цикла: нормально ли это
Здоровье
Женщина — существо, которое устроено чрезвычайно сложно. Наше тело меняется буквально каждый месяц: гормоны вырабатываются волнообразно, влияя на наше самочувствие и настроение. И один из главных моментов в этой «синусоиде» — овуляция.
- Фото
- Getty Images/Science Photo Libra
Овуляция — обязательное условие наступления беременности. Именно в период овуляции яйцеклетка созревает и «выходит» из фолликула, после чего она может быть оплодотворена.
Этот период часто не имеет никаких внешних проявлений, поэтому по самочувствию и состоянию организма сложно понять, произошла овуляция или нет. А ведь это важно — ведь бывает такое явление, как ановуляция, когда месячные идут, а вот яйцеклетка не созревает.
Акушер-гинеколог клиники «Семейная»
Как происходит овуляция
Чтобы суть овуляции стала максимально понятной, нужно подробно разобраться в фазах менструального цикла. Каждая женщина знает, сколько дней (плюс-минус) у нее занимает менструальный цикл и насколько болезненно она переносит первые дни, которые сопровождаются кровянистыми выделениями. Но очень часто на этом понимание сути этого физиологического процесса заканчивается.
Каждая женщина знает, сколько дней (плюс-минус) у нее занимает менструальный цикл и насколько болезненно она переносит первые дни, которые сопровождаются кровянистыми выделениями. Но очень часто на этом понимание сути этого физиологического процесса заканчивается.
Между тем менструальный цикл делится на три части (фазы). В первой — фолликулярной — происходит созревание и рост яйцеклетки в яичнике. Вторая фаза как раз и является овуляцией, и поэтому она называется овуляторной. И завершающая — лютеиновая — связана с изменениями в эндометрии, внутренней слизистой оболочке тела матки, выстилающей ее полость. Если произошло оплодотворение, то клетка закрепляется в матке. Если клетка не оплодотворена, то запускается новый цикл — опять начинается менструация.
Когда происходит овуляция
Если менструальный цикл женщины длится 28 дней (наиболее распространенный вариант), то овуляция происходит на 12-14 день цикла. Четыре дня до нее и еще один день после — это так называемое окно фертильности, когда наиболее высок шанс зачатия.
- Фото
- Getty Images/Science Photo Libra
Как понять, что произошла овуляция
Точный ответ на этот вопрос может дать только ультразвуковое исследование, потому что у большинства женщин овуляция протекает бессимптомно. Можно еще купить тест на овуляцию в аптеке, заняться высчитыванием графика овуляции при помощи измерения базальной температуры. Но некоторые отмечают так называемый овуляторный синдром, который длится 1-2 дня и проявляется следующим образом:
болезненные ощущения внизу живота (по центру или сбоку). Боль может отдаваться в пояснице, усиливаться при наклонах и поворотах, резкой смене положения тела;
становятся болезненными половые контакты;
скудные кровянистые выделения из половых путей;
слабость, отсутствие аппетита, тошнота, головокружение без видимых причин.

Подобные ощущения могут быть связаны с повышенной реакцией организма на разрыв фолликула, когда часть фолликулярной жидкости и крови попадает в малый таз.
Если вы замечали в середине менструального цикла подобные проблемы, то расскажите о них врачу-гинекологу. Врач может назначить обследования и скорректировать проявления овуляторного синдрома, который в той или иной степени доставляет дискомфорт. Как правило, проблема решается спазмолитическими препаратами и выполнением рекомендаций по режиму дня.
Если же в процессе обследования выяснится, что недомогание не связано с репродуктивной деятельностью организма, то следует проконсультироваться у терапевта. Потому что болезненные ощущения могут быть следствием инфекций или воспалений — и чем раньше будет поставлен правильный диагноз и назначено лечение, тем лучше.
Анна Герасименко
Сегодня читают
Внимание к деталям: в Сети обсуждают смену имиджа Кейт Миддлтон — фото говорят сами за себя
«Малыш по доверенности»: няня борется за ребенка, которого семь лет растила, как сына
Встретили не по-королевски: Карла III и Камиллу закидали яйцами — видео
Онлайн-трансляция и похороны на закате: 8 особенностей погребения Елизаветы II
Элегантна в любом положении: 25 эффектных фото беременной Кейт Миддлтон
Тянет низ живота после овуляции на 3, 4, 5 и 7 день: причины и отзывы
Автор Мария Семенова На чтение 11 мин Опубликовано
Обновлено
Овуляция – это сложный физиологичным процесс, характерный для женщины в репродуктивном периоде. В данном случае идёт выход яйцеклетки из полости доминантного фолликула. В норме подобное состояние происходит в середине менструального цикла.
При этом данные значения времени могут сбиваться в пределах нескольких дней из-за физиологических причин. Большинство отмечает, что у них начинает тянуть низ живота в данный период.
Содержание
Фазы цикла у женщин
В менструальном цикле выделяется несколько циклов.
В настоящее время гинекологами выделяется два основных:
- Среди них первый период фазы это фолликулярный период. Для него характерно изменение в эндометрии, который является слущенным после менструального кровотечения. Основным гормоном данного периода является фолликулостимулирующий. Он провоцирует появление в ткани новых клеток, провоцируя их рост.
 Клеточной дифференцировки, необходимой для наступления беременности. Выраженных изменений в самочувствии, как правило не наступает. Может быть лишь небольшое появление дискомфорта в области придатков, это связано с увеличением яичников в размере и возможным наступлением овуляции. Заканчивается фолликулярная фаза ростом и созреванием фолликула из которого выходит яйцеклетка. В последствии происходит овуляция и если к яйцеклетке подойдёт сперматозоид, то возможно наступит оплодотворение. С момента овуляции начинается вторая фаза— пролиферации или лютеиновая. Для неё характерно начало действия прогестерона на организм.
Клеточной дифференцировки, необходимой для наступления беременности. Выраженных изменений в самочувствии, как правило не наступает. Может быть лишь небольшое появление дискомфорта в области придатков, это связано с увеличением яичников в размере и возможным наступлением овуляции. Заканчивается фолликулярная фаза ростом и созреванием фолликула из которого выходит яйцеклетка. В последствии происходит овуляция и если к яйцеклетке подойдёт сперматозоид, то возможно наступит оплодотворение. С момента овуляции начинается вторая фаза— пролиферации или лютеиновая. Для неё характерно начало действия прогестерона на организм. - Вторая фаза характеризуется тем, что идёт выработка прогестеронового компонента. Он необходим для полноценной работы яичников и подготовки полости матки к предстоящей имплантации в случае наступления беременности. Клетки после овуляции начинают приобретать морфофункциональную зрелость, становятся полноценными. У женщины в яичнике идёт процесс образования жёлтого тела, который и осуществляет выработку прогестерона.
 Заканчивается подобная фаза либо продолжением беременности, если после овуляции произошло оплодотворение или же менструацией. В это время идёт падение уровня гормонов и эндометрий начинает отторгаться, что сопровождается появлением кровотечения, которое и замечает женщина. Для этого периода после овуляции характерно изменение самочувствия, что выражается сменой настроения, плаксивостью, раздражительностью и в некоторых случаях повышением температуры, тянущих ощущений внизу живота, появлением отечности.
Заканчивается подобная фаза либо продолжением беременности, если после овуляции произошло оплодотворение или же менструацией. В это время идёт падение уровня гормонов и эндометрий начинает отторгаться, что сопровождается появлением кровотечения, которое и замечает женщина. Для этого периода после овуляции характерно изменение самочувствия, что выражается сменой настроения, плаксивостью, раздражительностью и в некоторых случаях повышением температуры, тянущих ощущений внизу живота, появлением отечности.
Почему болит живот после овуляции?
В большинстве появление незначительной тянущей боли внизу живота после овуляции вполне физиологичное состояние. Возникает оно почти у каждой женщины, лишь в некоторой степени может меняться интенсивность и время начала.
Связано это с тем, что во время овуляции идёт не только разрыв доминантного фолликула с выходом содержимого в брюшную полость, что вызывает незначительное раздражение брюшины жидкостью из полости.
Но так же в это время происходит и смена гормонального баланса, если изначально действуют эстрогены в последствии большое влияние на организм начинают принимать прогестерон и др.
Что так же может приводить к ухудшению самочувствия и появлению болезненности. Подобная картина считается абсолютно физиологичной и в норме может доиться не более 36 часов. В данном возникновении не нужно будет применять никаких лекарственных средств.
Причины болевых ощущений
Овуляторный синдром
Это одна из самых распространённых причин, почему появляются тянущие боли внизу живота после овуляции. Сталкивается с ним почти каждая женщина на протяжении всей своей жизни. Большинство женщин она не беспокоит и не вызывает повода обратиться к специалисту.
Это связано с тем, что причина подобной боли внизу живота абсолютно физиологичная.
Симптомы:
- Для подобной картины характерно ощущение женщиной дискомфорта внизу живота, которые возникают после овуляции.
- Тянущая боль при этом не слишком ярко выражена и не нарушает нормальной жизнедеятельности.
 Усилиться может при возникновении тяжёлой нагрузки или при наполненном кишечнике или мочевом пузыре.
Усилиться может при возникновении тяжёлой нагрузки или при наполненном кишечнике или мочевом пузыре. - Часто сопровождается запорами или учащённым мочеиспусканием. Длительность ее не превышает одного двух дней с момента начала овуляции. Но некоторые женщины могут столкнуться с тем, что боль бывает интенсивной, что вызывает серьёзные опасения и заставляет обратиться к врачу.
Связан подобный синдром с тем, что идёт процесс набухания доминантного фолликула, за счёт этого идёт увеличение яичника в размере, после чего осуществляется выход яйцеклетки из полости фолликула, что характеризует процесс овуляции.
Если доминантный фолликул достигал больших размеров, а также сопровождался разрыв большим повреждением ткани, может потребоваться назначение средств из группы спазмолитиков или анальгетиков.
Иногда это проявляется слабой клиникой острого живота. Лечения в данном случае никакого не требуется, если нет серьезного нарушения общего самочувствия с нарушением работы других органов.
Поздняя овуляция
Некоторые женщины сталкиваются с такой проблемой, которая может их обеспокоить и заставить обратиться к специалистам, это синдром поздней овуляции. Это вполне физиологичный признак, характеризующий просто особенность организма женщины.
Симптомы:
- Для него характерно появление тянущей боли внизу живота, но не в день предполагаемой овуляции, а несколько позже. Интенсивность ее не слишком выражена и часто не огрубеть дополнительного вмешательства.
- Нарушения общего самочувствия не возникает, лишь в некоторых случаях может быть незначительное повышение температуры тела. В редких случаях это появление вздутия живота и нарушения со стулом, что сопровождается появлением излишнего газообразования в кишечнике.
Подобный синдром характерен в тех случаях, когда идёт рост фолликула, не доходя до момента образования кисты. При этом разрыва оболочек не возникает.
Это может быть связано с особенностями соединительной ткани женщины, воспалительными процессами в яичнике ранее, а так же гормональными сбоями больше характерными для недавнего послеродового периода или кормления грудью.
Данная ситуация не является патологической, поэтому не требует серьёзного вмешательства. Многим женщинам может потребоваться лишь точный контроль своего цикла и измерение базальной температуры.
Фолликулярная киста
Это процесс образования яйцеклетки в полости яичника. В результате происходит не полноценное формирование доминантного фолликула, что ведёт к накоплению жидкости в его полости.
Капсула предполагаемого фолликулярного образования начинает расти и сдавливать соседние ткани вызывая тянущий синдром.
Овуляции в данном случае не происходит, а тянущие боли начинают появляться предположительно после ее предполагаемого возникновения.
Беременности при возникновении кисты наступить не может. Это все ведёт к тому, что женщина в дату предполагаемой менструации начинает ощущать у себя боль в нижних отделах живота.
Она может усиливаться в период физической активности, длительного сидячего положения. Половая жизнь начинает доставлять дискомфорт.
В некоторых случаях фолликулярная киста достигает больших размеров, что приводит к нарушению работы мочевого пузыря и прямой кишки.
Лечения в большинстве случаев не требуется, так как в течение нескольких циклов она самостоятельно исчезает и не оставляет никаких последствий. Возникновение фолликулярной кисты можно связать с перенесенным воспалительным процессом на яичниках, что приведёт к нарушению целостности стенок и возможному их уплотнению. Подобное состояние может носить разовый характер или становиться систематическим.
Беременность
Это процесс развития оплодотворённой яйцеклетки с последующим рождением ребёнка. В норме данный процесс длится в течение 40 акушерских недель.
Начинается с момента овуляции, т.е. процесса выхода яйцеклетки из полости фолликула. Происходит путем слияния яйцеклетки женского организма с мужскими половыми клетками сперматозоидами.
Боль в нижних отделах живота у женщины может появиться в случае беременности с момента наступления овуляции. До этого процесса тянущая боль вызывается другими факторами.
До этого процесса тянущая боль вызывается другими факторами.
Средние даты появления данной тянущей боли на фоне беременности с 14—15 дня менструального цикла.
Боль не имеет специфических характерных симптомов, она тянущая или ноющая. Никогда она не бывает острой или колющей. В некоторых случаях может появляться незначительное повышение температуры, нагрубание молочной железы и незначительные изменения общего самочувствия. Если беременность протекает нормально, то никаких выделений из половых путей не имеется.
Как только будет происходить нарушение течения беременности женщина замечает усиление тянущей боли в нижних отделах живота из половых путей выделяются коричневые выделения. В норме тянущая боль при беременности будет связана с изменением расположения матки, она начинает выправляться, происходит перерастяжение связочного аппарата.
Предменструальный синдром
Это одна из причин, которая провоцирует появление тянущей боли внизу живота.
Симптомы:
- Для них характерно изменение в большей степени общего самочувствия нежели наличие признаков локальной болезненности.

- Женщина на протяжении 1—2 недель до начала предполагаемой менструации будет отмечать появление головокружения, слабости, снижение работоспособности, повышения утомляемости и т.д.
- Больше всего беспокоят головные боли и перепады артериального давления. Женщины в данном случае часто не могут обходиться без лекарственных средств, к ним относятся анальгетики, спазмолитики, а в некоторых случаях могут потребоваться антидепрессанты.
- Если у женщины проявляются нарушения в работе органов пищеварительной системы, то можно заметить появление запоров и вздутия живота, которые сопровождаются болью внизу живота.
- Если тянущая боль внизу живота после овуляции выражена в значительной степени и сопровождается появлением выделений или другими признаками, то требуется дополнительная консультация специалиста с выяснением точной причины.
В большинстве случаев подобная боль характеризующая предменструальный синдром связано с повышенной реакцией одного из отделов нервной системы из-за выработки большого количества простагландина. Именно он начинает вырабатываться во вторую фазу после наступления овуляции, без отсутствия наступления беременности.
Именно он начинает вырабатываться во вторую фазу после наступления овуляции, без отсутствия наступления беременности.
Другие причины
В некоторых случаях появление тянущей боли внизу живота после овуляции может быть проявление патологических изменений в организме. Связывают это и с гинекологическими заболеваниями, такими как эндометрит, аднексит или эндометриоз. Подобные картины требуют обязательного лечения после консультации со специалистом.
Характерные выделения
Определить овуляцию женщина может и по своему самочувствию, а так же наличию некоторых симптомов. Среди них одним из часто встречающихся являются выделения из половых путей.
Для них характерно несколько особенностей:
- В первую очередь за несколько дней до возможного наступления овуляции происходит усиление выделений, встречающихся в норме. При этом они не будут сопровождаться патологическими симптомами.
- В некоторых ситуация особо внимательные женщины отмечают появление слизистых, слегка липких выделений.
 Это будет свидетельствовать о том, что организм готовится на фоне овуляции к оплодотворению.
Это будет свидетельствовать о том, что организм готовится на фоне овуляции к оплодотворению. - В норме в цервикальном канале присутствуют слизистые выделения, имеющие густую консистенцию. За счёт подобных характеристик они выполняют много важных функций. Но при наступлении овуляции слизь разжижается и становится более легко растяжимой, выделяясь из цервикального канала. Это можно характеризовать как отхождения слизистой пробки из шейки матки.
Если выделения имеют патологический характер и проявляются неблагоприятными симптомами, то следует сделать вывод, что в организме присутствует инфекция или нарушение микрофлоры. В период овуляции также проявления будут наиболее опасны, так как могут привести к развитию генерализованного воспаления.
Когда стоит беспокоиться?
Не всегда тянущие боли в нижних отделах живота могут быть проявлением патологии в области органов репродуктивной системы. При этом в любом случае следует обратиться к специалисту для получения консультации и проведения диагностики.
При этом в любом случае следует обратиться к специалисту для получения консультации и проведения диагностики.
Но женщинам, следует уделить особое внимание своему здоровью если проявления тянущие боли становятся патологическими:
- Это связано с такими факторами как увеличение продолжительности болевого синдрома внизу живота. Также если она усиливается в период более длительный, чем предполагаемая овуляция, т.е. 2 – 3 дня. Изменяется интенсивность при физической нагрузке, половом акте и смене положений.
- Женщине особое внимание следует уделять менструальному циклу. Требуется не только уточнение цикличности, но так же и появление различного рода симптомов в определённые периоды цикличности. Выявление изменений в длительности, а так же нарушений в интенсивности.
- Одним из патологических симптомов, которые могут насторожить женщину в период болей после овуляции, – это выделения из половых путей, в некоторых случаях они могут косвенно судить о воспалительном процессе.
 Тянущие боли внизу живота могут становиться патологическими, если нарушается общее самочувствие с повышением температуры тела и признаками интоксикации, снижением работоспособности и т.д.
Тянущие боли внизу живота могут становиться патологическими, если нарушается общее самочувствие с повышением температуры тела и признаками интоксикации, снижением работоспособности и т.д.
Что делать?
В первую очередь, при появлении подобных симптомов следует обратиться к врачу:
- В ходе беседы выявляется точное уточнение жалоб, время из появления, нарушения со стороны той или иной системы.
- После опроса обязательным методом диагностики считается осмотр женщины, проводится он с помощью двуручного исследования или осмотра в зеркалах. В ходе данного метода врач уже может либо увидеть проявление заболевания внешне заметное или же предположить возможное заболевание.
- Обязательным считается лабораторное исследование организма. При точном выявлении гормональных нарушений требуется определение таких гормонов, как фолликулостимулирующий и прогестерон, эстрогены и другие.
- Достаточно информативным и в тоже время доступным методом является ультразвуковое исследование органов малого таза.
 Большое внимание при появлении тянущих болей внизу живота уделяется тщательному осмотру яичников. В зависимости от предполагаемого заболевания УЗИ проводится на определённые дни цикла.
Большое внимание при появлении тянущих болей внизу живота уделяется тщательному осмотру яичников. В зависимости от предполагаемого заболевания УЗИ проводится на определённые дни цикла. - Определенной диагностической ценностью пользуется лабораторное исследование биологических жидкостей, таких как кровь и моча.
- Инвазивные методы могут потребоваться в крайних случаях, особенно когда нет точного диагностического определения патологии с помощью не инвазивных методов.
После проведенного обследования врач в индивидуальном порядке решает дальнейший ход лечебного процесса. В большинстве никакого лечебного воздействия при появление тянущий болей внизу живота после овуляции не требуется.
Отзывы женщин
Анатомия, грудная клетка, диафрагма — StatPearls
Канвал Навин С. Бейнс; Саранг Кашьяп; Сара Л. Лаппин.
Информация об авторе
Последнее обновление: 25 июля 2022 г.
Введение
Диафрагма в грудной клетке называется грудной диафрагмой и служит важным анатомическим ориентиром, отделяющим грудную клетку от брюшной полости. Он функционирует во время дыхания, когда сокращается, увеличивая грудную полость и уменьшая внутригрудное давление, так что легкие могут расширяться и наполнять свои альвеолы воздухом. Это куполообразная мышца и сухожилие, которые функционируют как основная мышца дыхания и имеют важное значение для процесса дыхания. Это фиброзно-мышечный лист с выпуклой верхней поверхностью, образующей дно грудной полости, и вогнутой нижней поверхностью, образующей крышу брюшной полости. Пищевод, диафрагмальный и блуждающий нервы, нисходящая аорта и нижняя полая вена проходят через диафрагму между грудной и брюшной полостями. Диафрагма асимметрична, левая сторона немного ниже правой, в основном из-за наличия печени, расположенной справа. Левая сторона также может быть частично расположена ниже из-за толчка сердца.[1],[2]
Структура и функция
Функции диафрагмы
Мышца вдохновения
Диафрагма натягивает центральное сухожилие вниз во время сокращения, а затем увеличивает вертикальный диаметр грудной клетки. Это увеличивает отрицательное давление внутри грудной полости, которое втягивает воздух. Таким образом, диафрагма является наиболее важной мышцей, используемой при вдохе. Во время вдоха диафрагма сокращается и проталкивается вниз в брюшную полость, где она кажется плоской. Одновременно наружные межреберные мышцы, расположенные между ребрами, поднимают переднюю грудную стенку, как ручки ведра. Это приводит к тому, что грудная полость становится больше и шире, что позволяет воздуху поступать снаружи. Во время выдоха грудная клетка и грудная клетка начинают провисать и возвращаются в исходное положение. При этом происходит расслабление и подъем диафрагмы. Это движение заставляет воздух в легких выталкиваться из тела.[2],[3]
Это увеличивает отрицательное давление внутри грудной полости, которое втягивает воздух. Таким образом, диафрагма является наиболее важной мышцей, используемой при вдохе. Во время вдоха диафрагма сокращается и проталкивается вниз в брюшную полость, где она кажется плоской. Одновременно наружные межреберные мышцы, расположенные между ребрами, поднимают переднюю грудную стенку, как ручки ведра. Это приводит к тому, что грудная полость становится больше и шире, что позволяет воздуху поступать снаружи. Во время выдоха грудная клетка и грудная клетка начинают провисать и возвращаются в исходное положение. При этом происходит расслабление и подъем диафрагмы. Это движение заставляет воздух в легких выталкиваться из тела.[2],[3]
Напряжение мышц живота
Сокращение диафрагмы будет способствовать сокращению мышц передней брюшной стенки, повышению внутрибрюшного давления и нормальным процессам, таким как мочеиспускание, дефекация и роды.
Тяжелоатлетические мышцы
Когда человек делает и задерживает глубокий вдох, диафрагма помогает мышцам передней брюшной стенки повышать внутрибрюшное давление. Этот маневр также называется маневром Вальсальвы и используется для усиления шумов в сердце и их классификации, являются ли они клинически правосторонними или левосторонними.
Этот маневр также называется маневром Вальсальвы и используется для усиления шумов в сердце и их классификации, являются ли они клинически правосторонними или левосторонними.
Торакоабдоминальный насос
Когда люди вдыхают, диафрагма опускается, что снижает внутригрудное давление и улучшает внутрибрюшное давление. Это сжимает кровь в нижней полой вене (НПВ) и направляет ее вверх в правое предсердие, помогая наполнить сердце. Когда брюшные лимфатические сосуды также сдавлены, их прохождению вверх по грудному протоку способствует отрицательное внутригрудное давление. Кроме того, клапаны в грудном протоке предотвращают обратный ток лимфы в грудном протоке.
Эмбриология
Формирование диафрагмы
Septum Transversum
Pleuro-Peritonal Membrane
Mesentery of Esophagus
Мезодерма стены тела
7
Мезодерма стены тела
7
.
Вставка
Диафрагма вставляется в центральное сухожилие. Верхняя поверхность сухожилия частично соединяется с нижней поверхностью фиброзного перикарда. Мышечные волокна, отходящие от правой голени, проходят вверх по левой стороне и огибают устье пищевода в виде перевязи. Эти волокна действуют как сфинктер и, вероятно, помогают предотвратить регургитацию содержимого желудка в грудную часть пищевода.
Происхождение диафрагмы
Грудь
Грудинная часть начинается как 2 мясистых отростка от задней части мечевидного отростка.
Реберный
Реберная часть начинается от внутренних поверхностей хрящей, прилежащих частей нижних шестых ребер с каждой стороны. Он соединяется с поперечной мышцей живота.
Поясничный отдел
Медиальная пояснично-реберная дуга — сухожильная дуга в фасции, покрывающей большую поясничную мышцу. Медиально она прикрепляется сбоку к телу позвонка L1. Латерально он соединяется спереди с поперечным отростком позвонка L1.
Латерально он соединяется спереди с поперечным отростком позвонка L1.
Латеральная пояснично-реберная дуга представляет собой сухожильную дугу в фасции, покрывающую верхнюю часть квадратной мышцы поясницы. Медиально прикрепляется к передней части поперечного отростка позвонка L1. Латерально он соединяется с нижним краем 12-го ребра.
Правая голень а поднимается от переднебоковой поверхности тел трех верхних поясничных позвонков, а также промежуточного межпозвонкового диска
Левая голень отходит от соответствующих частей двух верхних поясничных позвонков.
Медиальный край двух ножек образует сухожильную дугу, пересекающую переднюю часть аорты, называемую срединной дугообразной связкой.
Кровоснабжение и лимфатическая система
Основные артерии, кровоснабжающие диафрагму
Мышечно-диафрагмальная артерия, ветвь внутренней грудной артерии
Верхняя диафрагмальная артерия, ветвь аорты
Пять нижних межреберных артерий и подреберная артерия
Нижняя диафрагмальная артерия
Нервы
Источник питания двигателя
Правый и левый диафрагмальные нервы (от С3 до С5)
Снабжение сенсорного нерва
Диафрагмальный нерв иннервирует париетальную плевру и брюшину, покрывающую центральные поверхности диафрагмы. Шесть нижних межреберных нервов иннервируют периферию диафрагмы.
Шесть нижних межреберных нервов иннервируют периферию диафрагмы.
Когда диафрагма сокращается, возбуждаются большие миелинизированные диафрагмальные афференты. С другой стороны, нервы меньшего диаметра продолжают разряжаться на протяжении всего дыхательного цикла. В настоящее время хорошо известно, что активация как немиелинизированных, так и миелинизированных диафрагмальных сенсорных нервов модулирует дыхательный выброс во время каждого дыхательного цикла. Однако активация диафрагмальных афферентов значительно возрастает, поскольку диафрагма продолжает работать и развивается утомление. Как только диафрагмальные афференты активируются, они также модулируют симпатический двигательный отток. Кроме того, диафрагмальные афференты также способствуют соматоощущению диафрагмы и заставляют человека осознавать ощущение дыхания во время бодрствования. Точное влияние спинномозговых и надостных нервов и синапсов между немиелиновыми и миелинизированными диафрагмальными нервами неизвестно.
Применение глубокой мышечной тренировки способствовало значительному изменению положения тела в сагиттальной плоскости и увеличению амплитуды дыхания. [5]
[5]
Мышцы
Место начала диафрагмы можно найти вдоль поясничных позвонков позвоночника и нижнего края ребер и грудины.
Начало верхней диафрагмы продолжается от мечевидного отростка спереди до 6 нижних реберных хрящей грудной клетки сбоку и первых 2 поясничных позвонков сзади. Скелетно-мышечные волокна расходятся со всех сторон к центру тела и сходятся в центральное сухожилие, которое является нижним прикреплением или точкой мышечного скелета.
Диафрагма имеет куполообразную структуру, периферический сегмент которой прикреплен к грудной стенке и брюшной полости. Мышечные волокна от этих прикреплений сходятся в центральном сухожилии, которое образует гребень купола. Периферия диафрагмы состоит из сильных мышечных волокон, которые берут свое начало из окружения нижней грудной апертуры. Затем эти мышечные волокна сходятся и прикрепляются к центральному сухожилию.
Хирургические аспекты
Диафрагмальная грыжа
Диафрагмальная грыжа представляет собой врожденный дефект, который возникает, когда один или несколько органов брюшной полости человека (желудок, селезенка, печень, кишечник) смещаются вверх в грудную клетку через дефект диафрагмы. Обычно это врожденное, но может быть и приобретенным. Врожденные грыжи считаются неотложной медицинской помощью и требуют немедленного хирургического вмешательства.[6]
Обычно это врожденное, но может быть и приобретенным. Врожденные грыжи считаются неотложной медицинской помощью и требуют немедленного хирургического вмешательства.[6]
Врожденная диафрагмальная грыжа (ВДГ)
CDH представляет собой аномальное развитие диафрагмы во время внутриутробного развития. Грыжа приводит к прохождению того или иного органа брюшной полости в грудную клетку, что приводит к гипоплазии легкого, обычно односторонней. Наиболее распространенным подтипом врожденных диафрагмальных грыж является грыжа Бохдалека. Другие типы включают грыжу Морганьи, эвентрацию диафрагмы и центральные дефекты сухожилий диафрагмы.
Приобретенная диафрагмальная грыжа (АДГ)
ADH возникает из-за проникающего или тупого ранения. Падения и дорожно-транспортные происшествия являются основными причинами тупых травм, в то время как ножевые и огнестрельные ранения приводят к проникающим травмам. Проникающие ранения являются более распространенной причиной разрыва диафрагмы, чем тупые. Кроме того, может быть случайное повреждение диафрагмы по хирургическим причинам. Нечасто диафрагмальная грыжа может возникнуть без какой-либо идентифицируемой причины и оставаться недиагностированной в течение неопределенного периода времени, пока грыжа органов брюшной полости в грудной клетке не начнет вызывать симптомы.[7]
Кроме того, может быть случайное повреждение диафрагмы по хирургическим причинам. Нечасто диафрагмальная грыжа может возникнуть без какой-либо идентифицируемой причины и оставаться недиагностированной в течение неопределенного периода времени, пока грыжа органов брюшной полости в грудной клетке не начнет вызывать симптомы.[7]
Лечение
Как приобретенные, так и врожденные диафрагмальные грыжи обычно требуют немедленного хирургического вмешательства. Хирургическое вмешательство требует возвращения органов брюшной полости из грудной полости обратно в их исходное положение в брюшной полости. Диафрагму следует восстанавливать с помощью скоб или постоянных швов с протезом или без него.
Клиническое значение
Диафрагма имеет 3 больших и 5 малых отверстий.
Майор
Ствол полой вены лежит на уровне позвонка Т8 в центральном сухожилии. Он обеспечивает проход нижней полой вены и некоторых ветвей правого диафрагмального нерва.

Пищеводное отверстие находится на уровне позвонка Т10 в пучке мышечных волокон, происходящих от правой голени слева от срединной плоскости. Через него проходят пищевод, правый и левый блуждающие стволы, пищеводные ветви левых желудочных сосудов и лимфатические сосуды.
Расщелина аорты лежит впереди тела позвонка T12 между ножками. Он обеспечивает проход аорты, грудного протока и непарной вены.
Незначительный
Меньшая диафрагма правого креста (позволяет меньше и большие разветвления)
Меньшая апертура левого креста (допускает гемиазигусную вену; и меньшие и большие эподотичные нервы)
. медиальные пояснично-реберные дуги.
Отверстие Морганьи находится в ареолярной клетчатке между стернальной и реберной частями диафрагмы, содержит верхнюю надчревную ветвь внутренней грудной артерии и лимфатические сосуды брюшной стенки.
Медиальная и латеральная пояснично-реберные дуги могут содержать ареолярную ткань, которая при наличии отделяет верхнюю и заднюю поверхности почки от плевры.

На рисунке ниже показаны отверстия в диафрагме: A=полая вена, B=пищевод, C=аорта. Мышечная диафрагма окружает центральное сухожилие на периферии.
Прочие вопросы
Диафрагма выполняет множество других функций помимо дыхания. Он действует как барьер между грудной и брюшной полостями и предотвращает вклинение органов брюшной полости в грудную полость.
Как проникающие, так и тупые травмы могут повредить диафрагму. Разрыв или разрыв диафрагмы часто является трудным диагнозом. Варианты диагностики включают лапароскопию, торакоскопию или компьютерную томографию. Независимо от размера разрыва мышца должна быть восстановлена как можно скорее, чтобы предотвратить грыжу органов брюшной полости.
Диафрагма тоже участвует в икоте. Когда мышца раздражена, это может привести к внезапным сокращениям, которые могут быть неудобными. Большинство икоты кратковременны, но в редких случаях икота может продолжаться в течение дня. Если икота сохраняется, она может мешать дыханию.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Мембрана и ее отверстия. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Оливер К.А., Ashurst JV. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 26 июля 2021 г. Анатомия, грудная клетка, диафрагмальные нервы. [PubMed: 30020697]
- 2.
Бордони Б., Пургол С., Биззарри А., Модика М., Морабито Б. Влияние дыхания на центральную нервную систему. Куреус. 01 июня 2018 г .; 10 (6): e2724. [Бесплатная статья PMC: PMC6070065] [PubMed: 30083485]
- 3.
McCool FD, Manzoor K, Minami T. Заболевания диафрагмы. Клин Грудь Med. 2018 июнь;39(2):345-360. [PubMed: 29779594]
- 4.
Сефтон Э.М., Галлардо М., Кардон Г. Происхождение развития и морфогенез диафрагмы, основной мышцы млекопитающих.
 Дев биол. 2018 15 августа; 440 (2): 64-73. [Бесплатная статья PMC: PMC6089379] [PubMed: 29679560]
Дев биол. 2018 15 августа; 440 (2): 64-73. [Бесплатная статья PMC: PMC6089379] [PubMed: 29679560]- 5.
Fayssoil A, Behin A, Ogna A, Mompoint D, Amthor H, Clair B, Laforet P, Mansart A, Prigent H, Orlikowski D, Стойкович Т., Винит С., Карлье Р., Эймар Б., Лофасо Ф., Аннан Д. Диафрагма: патофизиология и ультразвуковая визуализация при нервно-мышечных расстройствах. J нервно-мышечной Dis. 2018;5(1):1-10. [Бесплатная статья PMC: PMC5836400] [PubMed: 29278898]
- 6.
Петросян М., Шах А.А., Чахин А.А., Гуззетта П.С., Сандлер А.Д., Кейн Т.Д. Врожденная параэзофагеальная грыжа: современные результаты и исходы лапароскопического подхода к восстановлению у симптоматических младенцев и детей. J Pediatr Surg. 2019 июль;54(7):1346-1350. [PubMed: 30072216]
- 7.
Ньюбери А., Дорфман Д.Д., Ло Х.С. Визуализация и лечение торакальной травмы. Семин УЗИ КТ МР. 2018 авг; 39 (4): 347-354. [Пубмед: 30070227]
Боль в животе и абдоминальная боль
Термин «боль в животе» часто используется для обозначения спазмов или тупой боли в животе. Обычно это кратковременно и часто несерьезно.
Обычно это кратковременно и часто несерьезно.
Когда следует обратиться за неотложной медицинской помощью
Сильная боль в животе вызывает большее беспокойство. Если она начинается внезапно и неожиданно и сохраняется, ее следует рассматривать как неотложную медицинскую помощь, особенно если боль сосредоточена в определенной области.
В этом случае позвоните своему терапевту или обратитесь в отделение неотложной помощи ближайшей больницы.
Если вы чувствуете боль в области вокруг ребер, см. раздел о боли в груди.
Внезапная сильная боль в животе
Если у вас возникла внезапная мучительная боль в определенной области живота, которая не проходит, немедленно позвоните своему врачу общей практики или обратитесь в ближайшее отделение неотложной помощи. Это может быть признаком серьезной проблемы, которая без лечения может быстро ухудшиться.
Серьезные причины внезапной сильной боли в животе включают:
Если ваш терапевт подозревает, что у вас одно из этих состояний, он может немедленно направить вас в больницу.
Внезапная и сильная боль в животе иногда может быть вызвана инфекцией желудка и кишечника (гастроэнтеритом). Запор также может вызывать боль в животе. Это также может быть вызвано растяжением мышцы живота или травмой.
Спазмы желудка со вздутием живота
Спазмы желудка со вздутием живота часто вызываются задержкой газов или запорами. Это очень распространенная проблема, которая может вызывать смущение, но с ней легко справиться. Ваш фармацевт сможет порекомендовать продукт, который можно купить без рецепта для решения проблемы. Если проблемы сохраняются, вам следует обратиться к своему терапевту.
Внезапные спазмы желудка с диареей
Если у вас недавно начались спазмы желудка и у вас также диарея, причиной может быть желудочный клоп (гастроэнтерит). Это означает, что у вас вирусная или бактериальная инфекция желудка и кишечника, которая должна пройти без лечения через несколько дней.
Это может длиться до 14 дней, и это не потребует от вас посещения врача общей практики, если только у вас нет следующих признаков:
- кровь в стуле (фекалии)
- недавнее лечение в больнице или лечение антибиотиками
- непрекращающаяся рвота
- потеря веса
- безболезненная, водянистая, обильная диарея — повышенный риск обезвоживания
- ночные симптомы, нарушающие сон
контакт с инфицированным человеком или употребление зараженной пищи (пищевое отравление).
Длительная или повторяющаяся боль в животе
Обратитесь к врачу общей практики, если у вас или вашего ребенка есть постоянные или повторяющиеся боли в животе. Причина часто несерьезна и ее можно устранить.
Возможные причины у взрослых включают:
- синдром раздраженного кишечника (СРК) — распространенное состояние, вызывающее приступы спазмов желудка, вздутие живота, диарею или запор; боль часто уменьшается, когда вы идете в туалет
- воспалительное заболевание кишечника (ВЗК) — длительные состояния, сопровождающиеся воспалением кишечника, включая болезнь Крона и язвенный колит
- — инфекция мочевыводящих путей, которая постоянно возвращается — в этих случаях , вы обычно также испытываете жжение при мочеиспускании
- запор
- менструальная боль – болезненные мышечные спазмы у женщин, связанные с менструальным циклом
- другие проблемы с желудком – такие как язва желудка, изжога и кислотный рефлюкс или гастрит (воспаление слизистой оболочки желудка)
Возможные причины у детей включают:
- запор
- инфекцию мочевыводящих путей, которая постоянно возвращается
- изжогу и кислотный рефлюкс
- абдоминальную мигрень – повторяющиеся эпизоды болей в животе без установленной причины
Еще полезные ссылки
- Как пользоваться услугами здравоохранения
Помогите улучшить эту страницу — отправьте отзыв
Для использования этой формы у вас должен быть включен JavaScript.


 Клеточной дифференцировки, необходимой для наступления беременности. Выраженных изменений в самочувствии, как правило не наступает. Может быть лишь небольшое появление дискомфорта в области придатков, это связано с увеличением яичников в размере и возможным наступлением овуляции. Заканчивается фолликулярная фаза ростом и созреванием фолликула из которого выходит яйцеклетка. В последствии происходит овуляция и если к яйцеклетке подойдёт сперматозоид, то возможно наступит оплодотворение. С момента овуляции начинается вторая фаза— пролиферации или лютеиновая. Для неё характерно начало действия прогестерона на организм.
Клеточной дифференцировки, необходимой для наступления беременности. Выраженных изменений в самочувствии, как правило не наступает. Может быть лишь небольшое появление дискомфорта в области придатков, это связано с увеличением яичников в размере и возможным наступлением овуляции. Заканчивается фолликулярная фаза ростом и созреванием фолликула из которого выходит яйцеклетка. В последствии происходит овуляция и если к яйцеклетке подойдёт сперматозоид, то возможно наступит оплодотворение. С момента овуляции начинается вторая фаза— пролиферации или лютеиновая. Для неё характерно начало действия прогестерона на организм. Заканчивается подобная фаза либо продолжением беременности, если после овуляции произошло оплодотворение или же менструацией. В это время идёт падение уровня гормонов и эндометрий начинает отторгаться, что сопровождается появлением кровотечения, которое и замечает женщина. Для этого периода после овуляции характерно изменение самочувствия, что выражается сменой настроения, плаксивостью, раздражительностью и в некоторых случаях повышением температуры, тянущих ощущений внизу живота, появлением отечности.
Заканчивается подобная фаза либо продолжением беременности, если после овуляции произошло оплодотворение или же менструацией. В это время идёт падение уровня гормонов и эндометрий начинает отторгаться, что сопровождается появлением кровотечения, которое и замечает женщина. Для этого периода после овуляции характерно изменение самочувствия, что выражается сменой настроения, плаксивостью, раздражительностью и в некоторых случаях повышением температуры, тянущих ощущений внизу живота, появлением отечности. Усилиться может при возникновении тяжёлой нагрузки или при наполненном кишечнике или мочевом пузыре.
Усилиться может при возникновении тяжёлой нагрузки или при наполненном кишечнике или мочевом пузыре.
 Это будет свидетельствовать о том, что организм готовится на фоне овуляции к оплодотворению.
Это будет свидетельствовать о том, что организм готовится на фоне овуляции к оплодотворению. Тянущие боли внизу живота могут становиться патологическими, если нарушается общее самочувствие с повышением температуры тела и признаками интоксикации, снижением работоспособности и т.д.
Тянущие боли внизу живота могут становиться патологическими, если нарушается общее самочувствие с повышением температуры тела и признаками интоксикации, снижением работоспособности и т.д.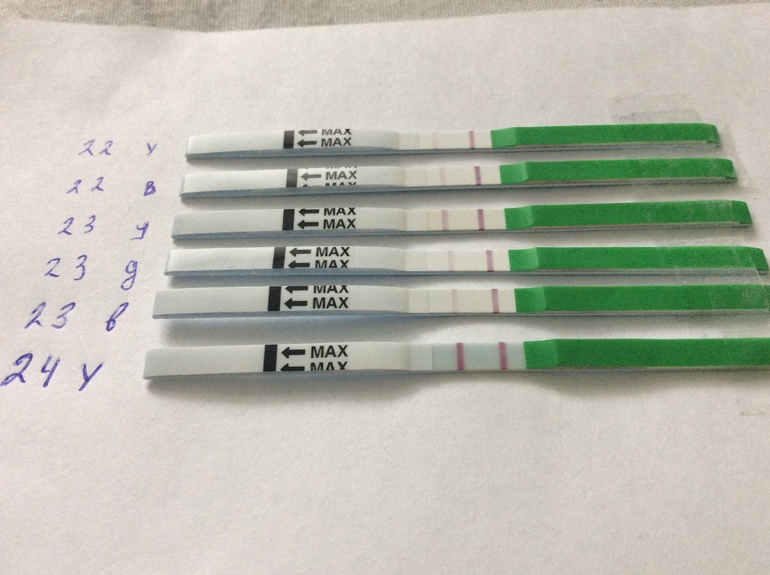 Большое внимание при появлении тянущих болей внизу живота уделяется тщательному осмотру яичников. В зависимости от предполагаемого заболевания УЗИ проводится на определённые дни цикла.
Большое внимание при появлении тянущих болей внизу живота уделяется тщательному осмотру яичников. В зависимости от предполагаемого заболевания УЗИ проводится на определённые дни цикла.

 Дев биол. 2018 15 августа; 440 (2): 64-73. [Бесплатная статья PMC: PMC6089379] [PubMed: 29679560]
Дев биол. 2018 15 августа; 440 (2): 64-73. [Бесплатная статья PMC: PMC6089379] [PubMed: 29679560]