Живот болит в области пупка во время беременности: Болит живот в области пупка: причины, диагностика, лечение
Содержание
Боль в области пупка — причины, диагностика и лечение
Ольга Бадрина
1 453
Чаще всего боль в области пупка не опасна и проходит самостоятельно за пару часов. В это время стоит дать органам пищеварения отдохнуть. Но главное — наблюдать за самочувствием. Если боль не прекращается или усиливается, следует как можно скорее обратиться за медицинской помощью.
СОДЕРЖАНИЕ
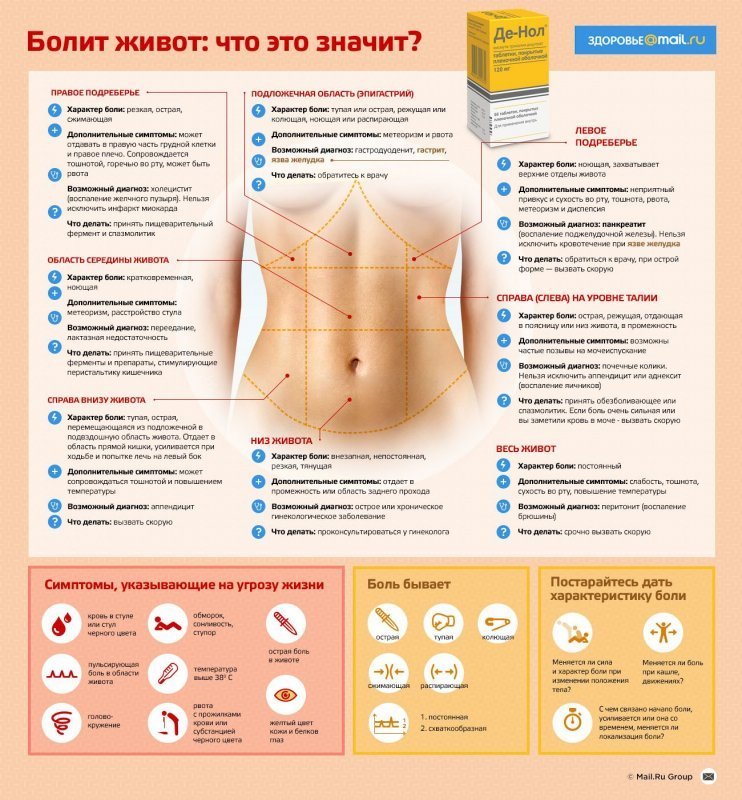
Что такое область пупка
Разновидности боли в области пупка
Причины боли в области пупка
Заболевания, при которых появляется боль в области пупка
Диагностика при боли в области пупка
Лечение боли в области пупка
Что делать при боли в области пупка
Источники
Что такое область пупка
Область пупка — это участок, который находится по центру живота, вокруг пупка. В среднем достигает 10 см в длину и ширину.
Пупок — это шрам, который остаётся от перерезанной пуповины.
Болью в эту область могут отдавать желудок, печень, жёлчный пузырь, двенадцатиперстная кишка, тонкая кишка, аппендикс.
В большинстве случаев врач может предположить причину боли по характеру болевых ощущений и сопутствующим симптомам. Для подтверждения диагноза назначают лабораторные анализы крови, а также ультразвуковое исследование (УЗИ), рентгенографию, эндоскопическое обследование или компьютерную томографию.
Разновидности боли в области пупка
Боль в животе в области пупка может быть внезапной и сильной или проявляться слегка заметным потягиванием, которое возникает эпизодически — после еды, физической нагрузки или резкой смены положения тела.
Характер боли зависит от причины патологии. Так, острая боль — частый симптом пищевого отравления или аппендицита, а ноющая — гастрита или пупочной грыжи.
Ноющая боль
Ноющая боль чаще характеризуется пациентами как слабовыраженная, изматывающая, как будто растекающаяся по всему животу.
Так могут проявляться расстройства пищеварения или вирусные инфекции, поражающие желудочно-кишечный тракт.
Тупая боль
Часто тупую боль пациенты описывают как тяжесть, дискомфорт, чувство распирания по центру живота.
Такая боль характерна для хронических или постепенно развивающихся заболеваний вроде синдрома раздражённого кишечника.
Острая боль
Острая, или так называемая колющая, боль не всегда выступает признаком серьёзной патологии. Так бывает, если газы скапливаются в тонком кишечнике.
Кроме того,она может исходить от определённого органа, например воспалённого аппендикса или поджелудочной железы (при остром панкреатите). Такая боль бывает и при разрыве внутренних органов, например селезёнки.
Кроме боли, на серьёзность состояния могут указывать сопутствующие симптомы: рвота, высокая температура, озноб, учащение пульса и резкое падение артериального давления.
При появлении рвоты, высокой температуры, озноба, учащении пульса и резком падении артериального давления следует немедленно вызвать бригаду скорой медицинской помощи.
Причины боли в области пупка
Любой болевой синдром начинается одинаково: возбуждаются болевые рецепторы в поражённой части тела. Именно это возбуждение мозг воспринимает как боль.
Брюшина, а также внутренние органы имеют хорошую иннервацию (в них расположено много нервных окончаний и рецепторов), поэтому любые воспалительные процессы или нарушения работы органов закономерно проявляются болью.
Область брюшины пронизана множеством нервных окончаний, поэтому любые воспалительные процессы проявляются болью
Кроме того, боль может возникать при растяжении органов и сдавливании ими нервных окончаний соседних тканей. Так бывает при отёке тканей после травмы или из-за растяжения петель кишечника его содержимым или газами.
Также боль в области пупка может иметь и физиологические причины. Иногда она появляется после переедания, интенсивных занятий спортом, во время беременности. Как правило, это не опасно: боль и тяжесть проходят самостоятельно, когда человек возвращается к привычному ритму жизни.
Заболевания, при которых появляется боль в области пупка
К наиболее распространённым заболеваниям, которые могут вызывать боль в животе в области пупка, относятся:
- синдром раздражённого кишечника,
- панкреатит,
- пищевое отравление,
- хронический энтерит,
- язвенная болезнь двенадцатиперстной кишки,
- пупочная грыжа,
- дивертикулит,
- кишечная непроходимость,
- аппендицит,
- травмы живота,
- онкологические заболевания.
Синдром раздражённого кишечника
Синдром раздражённого кишечника (СРК) — это группа симптомов, которая включает боль в животе и нарушение движения каловых масс.
Боль в животе при СРК обычно ноющая, тянущая или слабовыраженная колющая, локализуется в околопупочной зоне и усиливается после еды, на фоне стресса или других провоцирующих факторов.
Боль при синдроме раздражённого кишечника ноющая, усиливается после еды
Могут быть и другие симптомы:
- чувство распирания в животе;
- диарея, запор или их чередование.

Панкреатит
Панкреатит — это воспаление поджелудочной железы. В норме она вырабатывает пищеварительный сок, содержащий ферменты, которые помогают переваривать пищу, — амилазу, липазу и протеазу.
При панкреатите отток пищеварительного сока из железы нарушается (так бывает после травмы, из-за камней в жёлчном пузыре или по другим причинам), ферменты не могут попасть в кишечник и повреждают поджелудочную железу.
При панкреатите боль острая, отдаёт в левое подреберье
Панкреатит может быть острым и хроническим. От этого зависит характер боли. Резкой сильной болью по центру живота, которая может отдавать в левое подреберье, обычно проявляется острый панкреатит.
Если, кроме резкой боли, появилась тошнота, диарея, высокая температура, пожелтение кожи и белков глаз или учащённое сердцебиение, следует немедленно вызвать бригаду скорой медицинской помощи.
Пищевое отравление
Пищевое отравление — следствие попадания в организм с пищей или водой вредных микроорганизмов: бактерий или вирусов.
Чаще всего пищевое отравление вызывают:
- кампилобактерии,
- сальмонеллы,
- кишечные палочки,
- листерии.
Характерный симптом пищевого отравления — резкая режущая или колющая боль по центру живота в области пупка, которая возникает через 5–6 часов после употребления заражённых продуктов.
Хронический энтерит
Хронический энтерит — это воспаление тонкой кишки, которое может приводить к нарушению пищеварения.
Чаще всего хронический энтерит развивается после бактериальной инфекции, которая проникает в органы желудочно-кишечного тракта. Реже к энтериту приводит злоупотребление алкоголем и некоторые особенности питания (острая и обжигающая пища).
Характерный симптом хронического энтерита — слабая ноющая боль в околопупочной зоне. Как правило, за болью следуют позывы к дефекации. После отхождения газов и опорожнения кишечника боль, как правило, проходит.
Боль при хроническом энтерите проходит после опорожнения кишечника и отхождения газов
Язвенная болезнь двенадцатиперстной кишки
Язвенная болезнь двенадцатиперстной кишки — это заболевание, при котором в верхних отделах двенадцатиперстной кишки образуются дефекты (язвы).
Язва двенадцатиперстной кишки характеризуется жгучей болью в левом подреберье
Язвы на слизистой оболочке желудка и двенадцатиперстной кишки возникают из-за повреждающего воздействия соляной кислоты, которая входит в состав желудочного сока и помогает переваривать пищу.
В норме соляная кислота не разрушает стенки желудка и двенадцатиперстной кишки, потому что их защищает слой слизи. Если толщина слоя уменьшается, кислота постепенно разъедает слизистую оболочку органов.
Первый признак язвы желудка — жгучая боль в левом подреберье, которая может распространяться на весь живот и особенно сильно ощущается в области пупка. После еды или приёма препаратов от изжоги боль утихает.
Пупочная грыжа
Грыжа — выпячивание внутренних органов наружу через мышечную стенку или другую ткань. Пупочная грыжа появляется, когда жировая ткань или часть кишечника выпирает в районе пупка.
Большая пупочная грыжа у новорождённого
Пупочные грыжи чаще образуются у новорождённых, но могут появиться и у взрослых.
У младенцев грыжи формируются, когда место прикрепления пуповины не успевает затянуться слоем мышц, у взрослых — из-за перенапряжения, например при постоянных запорах, из-за избыточного веса или во время вынашивания ребёнка.
Пупочная грыжа редко болит, чаще всего её можно заподозрить по характерному выпячиванию кожи в районе пупка, которое увеличивается при смехе, кашле, подъёме тяжестей.
Пупочная грыжа легко вправляется внутрь, если нажать на неё большим пальцем, и вновь появляется, если его отпустить.
По мере увеличения грыжи в области пупка появляется постоянная тупая боль.
Дивертикулит тонкой кишки
Дивертикулит тонкой кишки— это состояние, при котором в стенке кишки образуются небольшие выпуклости (дивертикулы), которые воспаляются.
Дивертикулит тонкой кишки изнутри выглядит как небольшие полости, которые могут стать очагом размножения бактерий
Точные причины дивертикулита до конца не установлены.
При дивертикулите тонкой кишки человек ощущает резкую сильную боль по центру живота, обычно в районе пупка. Кроме того, может начаться диарея с примесью крови.
Кроме того, может начаться диарея с примесью крови.
Если в кале появилось большое количество крови, следует немедленно обратиться за медицинской помощью.
Кишечная непроходимость
Резкая острая боль в области пупка, сопровождающаяся вздутием живота, может быть признаком непроходимости кишечника.
Сильное вздутие и отсутствие отхождения газов — характерные признаки кишечной непроходимости.
Кишечная непроходимость — не самостоятельное заболевание, а следствие других патологий, например врождённых аномалий развития брюшной стенки, кишечника или брюшины. Кроме того, к кишечной непроходимости могут привести злокачественные опухоли, спайки или инородные тела в кишечнике, а также воспалительные заболевания органов желудочно-кишечного тракта (ЖКТ).
При подозрении на кишечную непроходимость следует немедленно обратиться к врачу или вызвать скорую помощь.
Аппендицит
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки.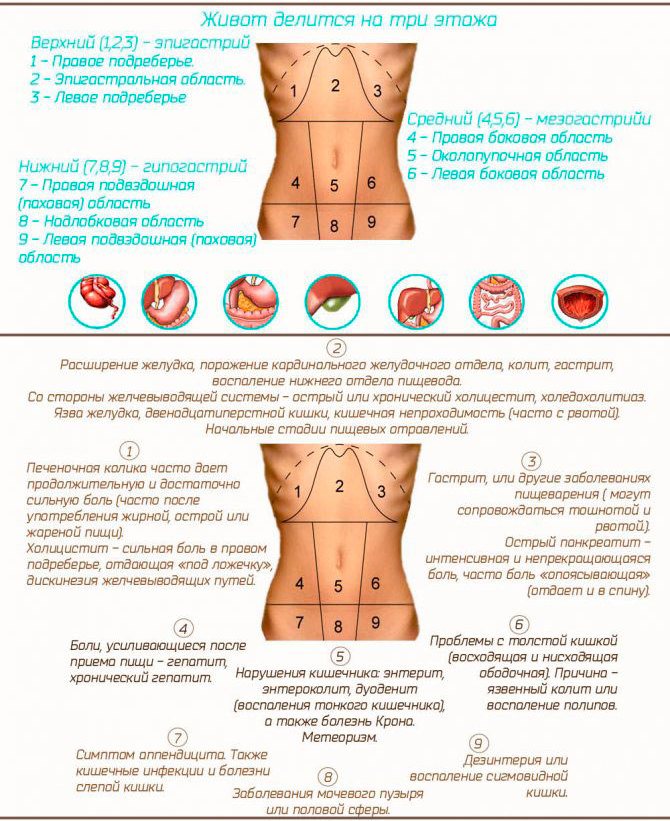
Характерные симптомы острого аппендицита — повышение температуры и сильная боль. Болеть может под правым ребром, в области пупка или во всём животе.
Аппендикс расположен в нижней части живота справа, его длина около 10 см
Боль усиливается при кашле, ходьбе или других резких движениях.
При аппендиците боль волнообразная. Она может то приходить, то уходить, но по мере нарастания воспаления усиливается и становится постоянной.
При подозрении на аппендицит нужно как можно быстрее позвонить в скорую. По возможности перед приездом медицинской бригады не стоит принимать обезболивающие: они могут скрыть другие симптомы, о которых должен знать врач.
Травмы живота
Травмы живота — потенциально опасные для жизни повреждения, которые могут сопровождаться массивным внутренним кровотечением. Такие травмы могут быть открытыми (например, при колотых или резаных ранах) или закрытыми (внутренние гематомы при автомобильной аварии или ударе).
Как правило, боль при тяжёлых травмах живота острая и вызвана накоплением крови между тканями внутри органов. В зависимости от того, какой орган поражён, будет отличаться локализация боли. Так, при повреждении кишечника может резко заболеть по центру живота.
Травма живота, сопровождающаяся резким ухудшением самочувствия, — показание для срочной госпитализации и экстренного оперативного лечения.
Онкологические заболевания
Новообразования тонкой и толстой кишки на ранних стадиях, как правило, развиваются бессимптомно. По мере увеличения опухоли могут появиться эпизодические боли в области пупка или слева от него.
Болевой синдром не зависит от приёмов пищи или физической активности и постепенно нарастает.
Редкие причины
Иногда причиной боли по центру живота в области пупка могут быть редкие патологии: подковообразная почка, атеросклероз брюшной аорты, грыжа белой линии живота.
Подковообразная почка — врождённая аномалия, при которой почки срастаются между собой.
Атеросклероз брюшной аорты — формирование жировых бляшек в сосудистой стенке, с преимущественным поражением брюшины.
Грыжа белой линии живота — выпячивание брюшной стенки вдоль середины живота, так называемой белой линии.
Диагностика при боли в области пупка
К какому врачу обращаться при появлении боли в области пупка
Если в области пупка появилась боль, которая не проходит или усиливается со временем, следует как можно скорее обратиться к терапевту или сразу записаться к профильному специалисту, который занимается лечением проблем ЖКТ, — гастроэнтерологу.
На консультации врач проведёт опрос и осмотр и, возможно, направит к узкому специалисту — нефрологу, эндокринологу, хирургу или неврологу.
Обратиться за консультацией к врачу также следует, если:
- кроме боли, появилась лихорадка, тошнота, рвота или диарея;
- человек беспричинно худеет;
- появилось жжение при мочеиспускании или частые позывы к мочеиспусканию.

При появлении резкой острой боли следует как можно скорее вызвать бригаду скорой медицинской помощи.
Кроме того, немедленно звонить в скорую нужно, если:
- появилась рвота кровью или кровавый кал;
- боль распространяется в область груди, шеи или плеч,
- боль сопровождается одышкой,
- появилось сильное вздутие живота.
Чтобы отличить предполагаемое заболевание от других схожих патологий и подтвердить диагноз, врач может назначить лабораторные и инструментальные исследования.
Лабораторные методы диагностики боли в области пупка
Чтобы оценить общее состояние здоровья пациента, врач может назначить клинический анализ крови.
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
830 ₽
В корзину
По результатам клинического анализа крови можно заподозрить воспалительный процесс, определить степень его тяжести и предположить возможную причину болей в животе.
Для диагностики панкреатита используют лабораторные исследования, которые позволяют оценить работу поджелудочной железы, выявить нарушения и своевременно начать лечение. Как правило, определяют три показателя: уровень глюкозы, содержание панкреатической амилазы и липазы в крови.
Поджелудочная железа
2 050 ₽
В корзину
Липаза
550 ₽
В корзину
Амилаза панкреатическая
520 ₽
В корзину
Также врач может назначить копрограмму (комплексный анализ кала). Анализ показывает, насколько хорошо переваривается пища под действием сока поджелудочной железы. Если ферментов недостаточно, в кале обнаруживаются остатки жиров, мышечные волокна и другие компоненты, которых в норме быть не должно.
Копрограмма
740 ₽
В корзину
Для диагностики пищевого отравления назначают лабораторные исследования кала и крови.
Посев на возбудителей кишечной группы (Shigella spp., Salmonella spp.)
960 ₽
В корзину
Яйца гельминтов
580 ₽
В корзину
Эхинококкоз IgG (п/кол)
960 ₽
В корзину
Ленточные черви
490 ₽
В корзину
Описторхоз IgG (п/кол)
1 100 ₽
В корзину
Амебиаз IgG (п/кол)
960 ₽
В корзину
Аскаридоз IgG (п/кол)
1 170 ₽
В корзину
Для диагностики язвенной болезни желудка и двенадцатиперстной кишки врач может назначить общий анализ крови, исследование на С-реактивный белок — маркер острой фазы воспаления.
С-реактивный белок
680 ₽
В корзину
Кроме того, обязательно назначают анализы на Helicobacter pylori, потому что в зависимости от того, инфицирован человек или нет, будет отличаться выбор лекарственных препаратов для лечения.
Хеликобактер, ДНК (Helicobacter pylori, ПЦР) соскоб, кол.
730 ₽
В корзину
Хеликобактер, ДНК (Helicobacter pylori, ПЦР) соскоб, кач.
670 ₽
В корзину
Хеликобактер пилори IgМ (кол)
1 050 ₽
В корзину
Хеликобактер пилори IgА (кол)
990 ₽
В корзину
Хеликобактер пилори IgG (п/кол)
790 ₽
В корзину
При подозрении на прободение язвы врач может назначить анализ кала на скрытую кровь.
Скрытая кровь (FOB Gold), кал, кол.
1 200 ₽
В корзину
Для диагностики патологий почек врачу потребуются результаты анализа мочи.
Общий анализ мочи
420 ₽
В корзину
Патогенные бактерии, лейкоциты и белок в моче могут указывать на инфекцию.
В зависимости от сопутствующих симптомов, врач может назначить анализ мочи по Нечипоренко — для оценки выраженности воспалительного процесса в мочеполовой системе, — а также посев мочи.
Анализ мочи по Нечипоренко
480 ₽
В корзину
Посев мочи позволяет выявить патогенные бактерии и определить их чувствительность к антибиотикам, чтобы подобрать эффективное лечение.
Посев мочи на микрофлору
770 ₽
В корзину
Посев мочи на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам
1 320 ₽
В корзину
Посев мочи на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам и бактериофагам
1 570 ₽
В корзину
Инструментальные методы диагностики боли в области пупка
В зависимости от характера и локализации боли используются инструментальные методы обследования:
- ультразвуковое исследование органов малого таза, почек, печени;
- компьютерная или магнитно-резонансная томография;
- рентгенография;
- эндоскопические исследования желудочно-кишечного тракта (гастроскопия, колоноскопия).

Лечение боли в области пупка
Тактика лечения будет зависеть от причины боли.
Лечение синдрома раздражённого кишечника обычно включает приём лекарств, которые облегчают симптомы, и психотерапию.
Для лечения панкреатита, как правило, применяют средства, которые снижают выработку соляной кислоты желудком, а также ферменты и спазмолитики. При сильной боли — анальгетики и нестероидные противовоспалительные препараты.
Лечение пищевого отравления обычно проводят антибактериальными препаратами. Кроме того, врач может назначить симптоматические средства: жаропонижающие для снижения температуры, обезболивающие при боли в животе, антигистаминные препараты при зуде.
Основная задача лечения язвенной болезни желудка и двенадцатиперстной кишки — снижение продукции соляной кислоты с помощью препаратов (ингибиторов протонной помпы). Они блокируют выделение кислоты в желудке и помогают язве зарубцеваться.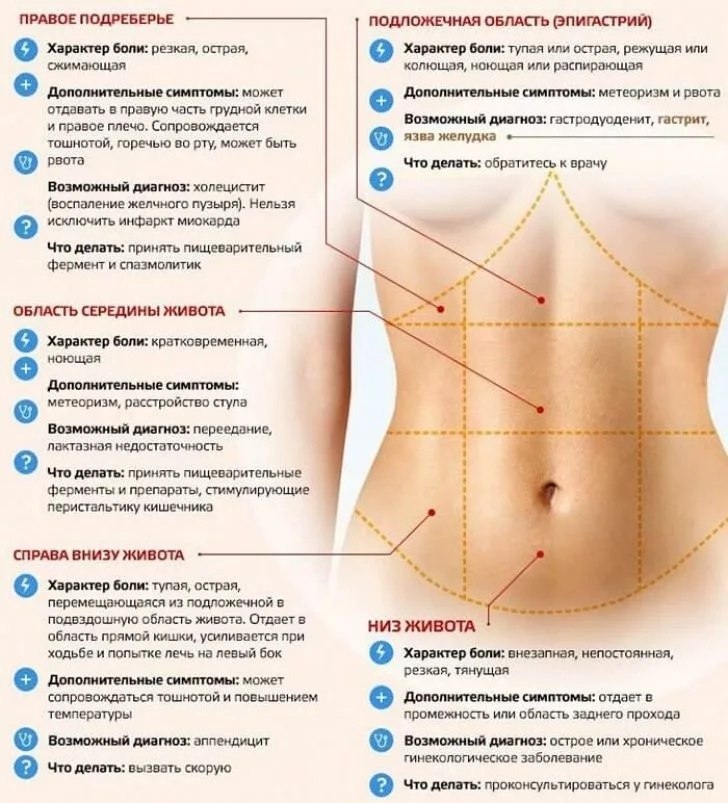
Кроме того, лечение может дополняться в зависимости от причины, спровоцировавшей поражение слизистой оболочки. Как правило, оно включает уничтожение Helicobacter pylori, смену лекарственных препаратов, травмирующих слизистую оболочку, или сокращение принимаемых доз, применение заживляющих средств и лекарств, снижающих выработку соляной кислоты.
Хирургическое лечение применяют только в тяжёлых случаях язвенной болезни, а также если у пациента развиваются осложнения, которые невозможно пресечь консервативными методами.
Лечение пупочной грыжи. Большинство детских пупочных грыж проходят самостоятельно к 3–4 годам. Если грыжа большая, ребёнку может потребоваться операция. Взрослым пациентам с пупочной грыжей обычно рекомендуют хирургическое лечение.
Лечение травм живота и кишечной непроходимости. Малейшее подозрение на разрыв внутренних органов или кишечную непроходимость — показание для срочной госпитализации и экстренного оперативного лечения.
Лечение аппендицита. Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Для лечения онкологических заболеваний используют хирургическое удаление опухоли, химиотерапию, лучевую терапию. Выбор тактики лечения зависит от стадии онкологического заболевания и распространения опухоли по организму.
Что делать при боли в области пупка
Любая боль — повод обратиться к врачу. Можно начать с терапевта или сразу записаться к профильному специалисту, который занимается лечением заболеваний ЖКТ, — гастроэнтерологу.
При острой боли необходимо срочно вызвать бригаду медицинской помощи. До приезда скорой следует лежать, не есть и не принимать никаких лекарственных препаратов, чтобы не ухудшить состояние и не помешать правильной диагностике.
Источники
- Гастроэнтерология : клинические протоколы лечения.
 2021.
2021. - Воспалительные болезни женских тазовых органов : клинические рекомендации. 2021.
Частые вопросы
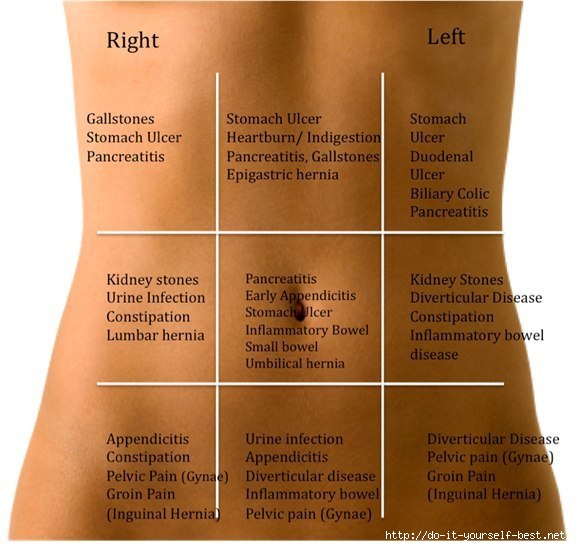
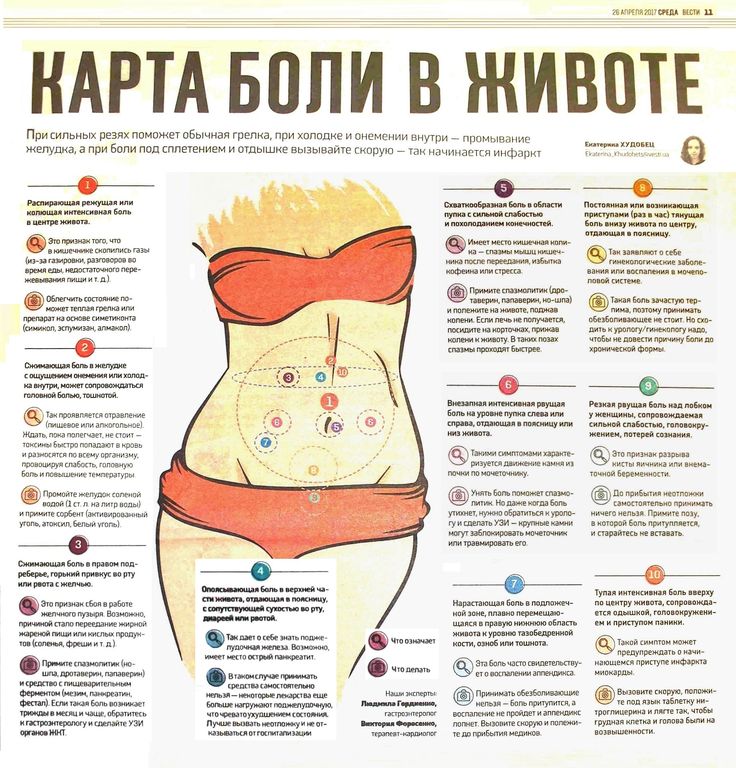
В этой части живота находятся кишечник, селезёнка, мочеточник, почка, поджелудочная железа.
В этой части живота находятся мочевыводящие пути и репродуктивные органы.
В этой части живота находятся печень, жёлчный пузырь, слепая кишка с аппендиксом, почка, часть поджелудочной железы, тонкой кишки и желудка.
В этой части живота у женщин находятся мочевыводящие пути и репродуктивные органы: яичники, маточные трубы, матка.
Информацию проверил
врач-эксперт
Справочник
Симптомы
Оцените статью:
1
2
3
4
5
6
7
8
9
10
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Язвенная болезнь желудка и двенадцатиперстной кишки
Сифилис
Трихомониаз
Уреаплазмоз
Гонорея (триппер)
Синдром Жильбера
Наследственное доброкачественное заболевание печени. Жизни оно не угрожает, но периодически вызывает неприятные симптомы — пожелтение белков глаз и кожи и — реже — тошноту, снижение аппетита, боли в животе.
Анемия
Особое состояние, при котором содержание эритроцитов или гемоглобина в крови снижено, и все ткани организма испытывают дефицит кислорода.
Целиакия
Заболевание, при котором слизистая оболочка тонкого кишечника повреждается, если человек ест продукты, содержащие пшеницу и некоторые другие злаковые.
Самые популярные материалы
Низкая температура тела
Мозоль
Пиелонефрит у детей
Частое мочеиспускание
Туберкулёз у детей
Закажите
исследования
с выездом
на дом
Используйте
бонусы
в программе
лояльности
Получите
консультацию
специалиста
онлайн
Подпишитесь
на Telegram-
канал
Гемотест Live
К началу страницы
Болит пупок при беременности (боль в районе пупка)
Портал для педагогов и родителей
Немногие женщины могут похвастаться безупречным, совершенно безболезненным течением беременности. Воспоминания об этом счастливом периоде жизни иногда бывают омрачены из-за неожиданного проявления в это время различных патологических состояний. Часто беспокоят разного рода болевые ощущения (головные, абдоминальные боли, тянущие боли в поясничной области, в ногах). Жалобы лечащему врачу на то, что болит пупок при беременности, предъявляют довольно часто, особенно во втором и третьем триместрах.
Жалобы лечащему врачу на то, что болит пупок при беременности, предъявляют довольно часто, особенно во втором и третьем триместрах.
Содержание
Почему при беременности болит пупок
Причины, обусловленные беременностью
Заболевания внутренних органов
Анатомо-физиологические особенности
Как определить, почему у беременных болит пупок
Что делать, если болит в районе пупка при беременности
Почему при беременности болит пупок
Следует выделить несколько групп причин для такой жалобы:
- Причины, обусловленные беременностью.
- Заболевания внутренних органов.
- Анатомо-физиологические особенности.
Разделение причин на эти группы позволит определить особенности лечения и профилактики каждой из них.
Причины, обусловленные беременностью
В период беременности изменениям подвергается как внешний вид женщины, так и состояние всех внутренних органов.
Боль в районе пупка при беременности может также быть результатом этих изменений:
- Увеличение матки с развивающимся плодом приводит к натяжению связок, сдавлению органов. Это вызывает ощущение тянущей или острой (при резких движениях) боли в животе, особенно – внизу живота и в районе пупка. Чем больше срок, тем сильнее это проявляется. Часто подобные симптомы бывают при многоплодной беременности, многоводии, большом весе плода.
- Растяжение кожи живота по мере его роста также вызывает неприятные ощущения: появляется зуд и даже болезненность кожи в околопупочной области, что бывает предвестником появления растяжек.
- Гормональные изменения в организме беременной женщины. Гормон беременности прогестерон расслабляюще влияет на кишечник. Это проявляется снижением перистальтики, ухудшением эвакуаторной функции кишечника (метеоризм, запор). По этим причинам повышается внутрибрюшное давление, живот еще больше увеличивается, что усиливает болезненные ощущения.

- При патологическом течении беременности (сопровождающемся повышением маточного тонуса), наличии гинекологических проблем (спайки, воспаления в малом тазу) боли в животе – очень распространенный симптом.
Заболевания внутренних органов
Имеются в виду воспаления, инфекционные поражения различных внутренних органов, по причине которых болит пупок при беременности:
- Аппендицит. Классическим проявлением аппендицита считается боль справа в подвздошной области. Но у беременных женщин внутренние органы меняют свое обычное расположение, и аппендицит протекает атипично: болезненные ощущения часто локализуются по центру живота.
- Болезни органов пищеварительного тракта: гастрит, гастродуоденит, панкреатит, холецистит, колит, энтероколит, язвенная болезнь. По причине того, что органы брюшной полости смещаются значительно увеличенной маткой кверху и кзади, боль в области пупка при беременности бывает симптомом и этих состояний.

- Кишечные инфекции – заболевания органов пищеварения бактериальной (сальмонеллез, дизентерия) и вирусной (ротавирусная инфекция) этиологии.
Воспаление и инфекционное поражение органов пищеварения, кроме ощущения абдоминальной боли, проявляются также другими симптомами. Может возникнуть длительная задержка стула и газов или диарея (при инфекциях), симптомы интоксикации организма продуктами воспаления (лихорадка, головокружение, краниалгия, тошнота, интенсивная рвота, при тяжелом течении заболевания может быть нарушение сознания разного уровня).
Подобные состояния часто бывают опасными для жизни.
Анатомо-физиологические особенности
Данная группа причин может спровоцировать появление грыжи в околопупочной области, которая в свою очередь и вызывает боль в пупке при беременности:
- Врожденные патологии соединительной ткани, обусловливающие слабость белой линии живота (продольная линия посредине живота, состоящая из соединительнотканных волокон и разделяющая прямые мышцы живота).
 Во время беременности в структуре белой линии (при ее слабости) появляются дефекты. Через них может выпячиваться подкожная жировая ткань: так происходит образование грыжи белой линии.
Во время беременности в структуре белой линии (при ее слабости) появляются дефекты. Через них может выпячиваться подкожная жировая ткань: так происходит образование грыжи белой линии. - Диастаз (расхождение в стороны от срединной линии) прямых мышц живота. Он нередко провоцирует появления околопупочной грыжи у повторно беременных.
- Слабость мышц пресса, встречающаяся у нетренированных женщин.
Если какая-либо грыжа ущемляется по разным причинам, то симптоматика усугубляется появлением тошноты, рвоты, задержкой стула, ухудшением общего состояния.
Как определить, почему у беременных болит пупок
Для выявления причин этих болей акушеры-гинекологи отправляют своих пациенток на консультацию к хирургу, терапевту, гастроэнтерологу, инфекционисту, которые применяют следующие способы диагностики:
- Физикальные методы: осмотр, пальпация живота, околопупочной области, перкуссия.

- Инструментальные методы, разрешенные беременным: УЗИ, ФГДС, в крайних случаях — лапароскопия.
- Лабораторные методы: анализы крови (общий, биохимический, бактериологический или вирусологический), анализы мочи.
Что делать, если болит в районе пупка при беременности
В зависимости от причины, способы лечения будут разными.
При болях, обусловленных неосложненной грыжей, увеличением живота, слабыми мышцами брюшного пресса, физиологическим повышением тонуса матки, помощь заключается в простых методах:
- Ношение бандажа. Это уменьшает нагрузку на живот и болевые ощущения.
- Ограничение физической активности. Особенно следует исключить деятельность, связанную с подъемом тяжестей.
- Контроль веса. Нужно обращать внимание на появление отеков и вовремя устранять их.
- Умеренная физическая активность (при разрешении врача). Полезно для тренировки мышц пресса заниматься йогой для беременных, несложной гимнастикой, дыхательными упражнениями.

- Правильное питание. Для хорошего пищеварения, профилактики запоров и метеоризма в рационе должно быть достаточное количество клетчатки (содержащейся в крупах, свежих овощах и фруктах), кисломолочных продуктов.
- Назначение спазмолитиков для уменьшения тонуса матки.
При развитии острых воспалительных или инфекционных, а также при обострении хронических заболеваний нужно вызвать врача на дом или скорую помощь.
После необходимого обследования специалист назначит соответствующее диагнозу лечение:
- При ущемлении грыжи, остром аппендиците обычно необходимо хирургическое вмешательство, назначение антибиотиков, противовоспалительных препаратов.
- При инфекционных заболеваниях требуется инфузионная, антибактериальная терапия.
- Если болит в области пупка при беременности из-за обострения хронических заболеваний ЖКТ, то, в зависимости от диагноза, назначают противоязвенные, ферментные, спазмолитические, противовоспалительные препараты.

Каждая женщина, в силу особенностей своего характера, по-разному реагирует на тот или иной симптом, возникающий во время беременности. Но стоит помнить, что в этот период она несет ответственность не только за свое здоровье, но и за жизнь и благополучие своего малыша, поэтому ни одно изменение, даже если просто тянет пупок, при беременности игнорировать нельзя.
Вся правда о пупке. Что о нем важно знать
Поиск по сайту
Последние добавленные комментарии
Уплотнение в пупке Причины, лечение и др.
Кожный абсцесс
Кожный абсцесс представляет собой большой карман гноя, образовавшийся прямо под кожей. Это вызвано тем, что бактерии попадают под кожу, обычно через небольшой порез или царапину, и начинают размножаться. Организм борется с вторжением с помощью лейкоцитов, которые убивают часть инфицированной ткани, но образуют гной в оставшейся полости.
Симптомы включают большой, красный, опухший, болезненный комок гноя в любом месте тела под кожей. Инфекция может сопровождаться лихорадкой, ознобом и ломотой в теле.
Инфекция может сопровождаться лихорадкой, ознобом и ломотой в теле.
Если не лечить, существует риск увеличения, распространения абсцесса и возникновения серьезного заболевания.
Диагноз ставится при физическом осмотре.
Небольшой абсцесс может зажить сам по себе, благодаря иммунной системе организма. Но некоторые из них необходимо слить или вскрыть в кабинете врача, чтобы удалить гной. Обычно назначают антибиотики.
Поддержание чистоты кожи и использование только чистой одежды и полотенец поможет предотвратить рецидив абсцесса.
Редкость: Обычная
Основные симптомы: сыпь с бугорками или волдырями, красная сыпь, красная кожная сыпь диаметром более 1/2 см, гнойная сыпь, сыпь
Симптомы, которые всегда возникают на коже абсцесс: сыпь с бугорками или волдырями
Неотложность: Врач первичной медико-санитарной помощи
Бородавка
Бородавки, также называемые обыкновенными бородавками или бородавками, представляют собой небольшие, шероховатые, округлые новообразования в верхнем слое кожи. Они могут появляться поодиночке или группами.
Они могут появляться поодиночке или группами.
Обыкновенные бородавки вызываются вирусом папилломы человека (ВПЧ) и заразны при прямом контакте, особенно при повреждении кожи. Они могут распространяться из одного места на теле в другое просто через прикосновение.
Бородавки могут появиться у любого человека, но чаще всего они возникают у людей с ослабленной иммунной системой, например, в результате болезни или химиотерапии. Дети и подростки также восприимчивы к бородавкам.
Бородавки часто сначала появляются на руках и пальцах, особенно возле ногтей или после любого повреждения кожи. Вот почему кусание ногтей является фактором риска развития бородавок.
Бородавки доброкачественные, то есть не раковые. Но они могут быть неприглядными и мешать нормальному использованию рук, поэтому лечение часто бывает полезным.
Диагноз ставится при физическом осмотре. Бородавки у детей иногда проходят без лечения, но в остальном большинство бородавок можно легко удалить в кабинете врача.
Киста кожи
Киста представляет собой небольшой мешочек или комок, наполненный жидкостью, воздухом, жиром или другим материалом, который без видимой причины начинает расти где-то в теле. Киста кожи – это киста, которая образуется прямо под кожей.
Считается, что кожные кисты формируются вокруг захваченных кератиновых клеток – клеток, формирующих относительно прочный внешний слой кожи.
Эти кисты не заразны.
Кисты кожи могут появиться у любого человека, но чаще всего они встречаются у лиц старше 18 лет, у которых есть прыщи или повреждения кожи.
Симптомы включают появление под кожей небольшой округлой шишки. Кисты обычно безболезненны, если они не инфицированы, когда они краснеют, болят и содержат гной.
Диагноз ставится при медицинском осмотре. Небольшую кисту можно оставить в покое, хотя, если она неприглядна или достаточно велика, чтобы мешать движению, ее можно удалить с помощью простой процедуры, выполняемой в кабинете врача. Инфицированную кисту необходимо лечить, чтобы инфекция не распространялась.
Инфицированную кисту необходимо лечить, чтобы инфекция не распространялась.
Редкость: Обычный
Основные симптомы: шишка подмышкой телесного цвета, опухоль подмышкой размером с мрамор, маленькая шишка подмышки
Симптомы, которые всегда возникают при кожной кисте: шишка подмышки телесного цвета
Срочность: Ждать и наблюдать
Тяжелый абсцесс кожи
Абсцесс кожи — это инфекция более глубоких слоев кожи, которая обычно возникает из-за бактерий, обнаруженных на коже. В последнее время инфекции все чаще вызываются Staph. Aureus (помещает «стафилококк» в «стафилококковые инфекции»). Если инфекция начинает распространяться, требуется срочное лечение.
Вам следует доехать до ближайшего отделения неотложной помощи на машине, поскольку похоже, что ваша инфекция распространяется. Вполне вероятно, что вам пропишут антибиотики. Может потребоваться хирургическое вмешательство, чтобы избавиться от всего абсцесса после стихания воспаления.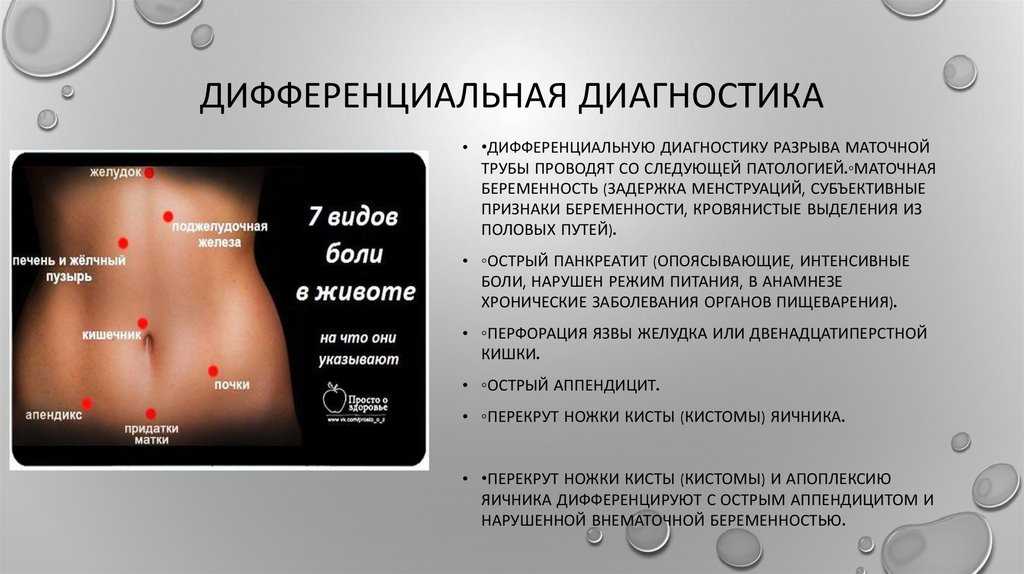 Не дренируйте абсцесс самостоятельно.
Не дренируйте абсцесс самостоятельно.
Редкость: Редкость
Основные симптомы: утомляемость, лихорадка, болезненная опухоль на шее, опухоль на шее размером с мрамор, розовая или красная шишка на шее шишка, красная шишка
Неотложная помощь: Отделение неотложной помощи больницы
Меланома
Меланома является наиболее серьезным типом рака кожи. Часто первым признаком меланомы является изменение размера, формы, цвета или ощущения родинки. Большинство s имеют черную или черно-синюю область. Меланома также может появиться в виде новой родинки. Он может быть черным, ненормальным или «уродливым».
Вам следует посетить лечащего врача. Хирургия является первым лечением всех стадий меланомы. Другие методы лечения включают химиотерапию и лучевую терапию, биологическую и таргетную терапию. Биологическая терапия повышает способность вашего организма бороться с раком. Таргетная терапия использует вещества, которые атакуют раковые клетки, не повреждая нормальные клетки.
Редкость: Редкость
Основные симптомы: изменения кожи коричневого цвета, нетипичные черты шишки на лице, изменения кожи черного цвета, растущая шишка на лице, большая шишка на лице
Симптомы, которые всегда возникают при меланоме: атипичные признаки шишки на лице
Срочность: Врач первичной медико-санитарной помощи
Липома
Липома — это слово, которое переводится как «жировая опухоль», но липома не является раком. Это просто рост жира между мышечным слоем и кожей над ним.
Точная причина неизвестна. Заболевание действительно передается по наследству и связано с другими необычными синдромами, такими как адипоз долороза, который похож. Липомы чаще всего появляются после 40 лет.
Симптомы включают мягкий, легко подвижный комок под кожей, около двух дюймов в диаметре. Липома безболезненна, если ее рост не раздражает окружающие ее нервы. Чаще всего они обнаруживаются на спине, шее и животе, а иногда и на руках и верхней части ног.
Рекомендуется проверить любой новый или необычный рост у врача, просто чтобы убедиться, что он доброкачественный.
Диагноз ставится на основании физического осмотра, биопсии и визуализации, такой как ультразвуковое исследование или компьютерная томография.
В большинстве случаев лечение не требуется, за исключением случаев, когда липома имеет неприглядный вид или мешает другим структурам. Его можно удалить с помощью операции или липосакции.
Редкость: Необычный
Верхние симптомы: кожа с пахом в цвете, мраморный комок паха, маленький пах комки
. Ждать и смотреть
Дерматофиброма
Дерматофиброма — довольно распространенное новообразование кожи, которое обычно появляется на голенях, но может появиться на любом участке тела. Эти новообразования, похожие на родинки, являются доброкачественными (нераковыми).
Причина неизвестна, хотя после незначительной травмы может появиться дерматофиброма. Наросты не заразны.
Наросты не заразны.
Дерматофибромы чаще всего встречаются у взрослых и редко встречаются у детей.
Симптомы включают твердый приподнятый нарост красного, розового или коричневого цвета и менее полдюйма в поперечнике. Они обычно безболезненны, но могут быть чувствительными или зудящими, могут появляться поодиночке или группами.
Медицинский работник должен показать любой новообразование на коже, особенно если оно очень темного цвета или быстро меняет свою форму или внешний вид.
Диагноз ставится на основании физического осмотра и иногда биопсии.
Дерматофиброма не требует лечения, если только она не мешает одежде или не выглядит неприглядно. Их можно удалить хирургическим путем, хотя это оставит шрам, и рост может в конечном итоге вернуться.
Фурункул (фурункул)
Фурункул, также называемый фурункулом, представляет собой инфекцию волосяного фолликула. Инфекция формируется под кожей у корня волос и может возникнуть на любом участке тела.
Инфекция вызывается бактериями, чаще всего Staphylococcus aureus или «стафилококком». Раздражение, вызванное одеждой или чем-либо еще, натирающим кожу, может привести к ее разрушению и проникновению бактерий.
Бактерии стафилококка встречаются повсеместно. Частое и тщательное мытье рук и другие меры по поддержанию чистоты помогут предотвратить его распространение.
Наиболее восприимчивы люди с ослабленной иммунной системой; диабет; и другие кожные инфекции.
Симптомы включают единичную шишку под кожей, опухшую, болезненную, красную и содержащую гной.
Важно лечить фурункул, так как инфекция может распространиться по кровотоку и распространиться по всему телу.
Диагноз ставится на основании физического осмотра и иногда анализа жидкости из фурункула.
Лечение может включать вскрытие и дренирование очага инфекции с последующим нанесением кремов на место фурункула и/или курсом антибиотиков.
Редкость: Необычный
Основные симптомы: розовая или красная шишка на лице, небольшая шишка на лице, болезненная шишка на лице, шишка на лице размером с мрамор, постоянные изменения кожи
Симптомы, которые всегда возникают при фурункуле (фурункуле): розовая или красная шишка на лице
Симптомы, которые никогда не возникают при фурункуле (фурункуле): лихорадка
Срочность: Самолечение
- Как бы вы описали расположение вашей брюшной глыбы / удара лучше всего?
- Какого цвета шишка?
- Чувствуете ли вы боль при прикосновении к шишке?
- У вас есть сыпь?
Что должны знать молодые матери
Беременность может увеличить риск возникновения грыжи у женщины. Здесь хирург из Мичиганской медицины помогает женщинам из группы риска составить план действий.
Здесь хирург из Мичиганской медицины помогает женщинам из группы риска составить план действий.
У некоторых людей место, где их пуповина отделилась при рождении, никогда полностью не заживает, оставляя крошечное отверстие в брюшной мышце или ткани позади пупка.
БОЛЬШЕ ИЗ МИЧИГАНА: Подпишитесь на нашу еженедельную рассылку новостей
У женщин с этим заболеванием физические изменения во время беременности могут повысить вероятность развития так называемой послеродовой грыжи.
«Поскольку у вас уже есть естественная слабость в этой области, расширение живота может стать переломным моментом», — говорит Дана А. Телем, доктор медицины, магистр здравоохранения, директор комплексной программы лечения грыж в Мичиганской медицине и доцент хирургии.
Грыжи всех типов возникают, когда внутренняя часть тела проталкивается через отверстия в мышцах или тканях под кожей.
Пациентка может знать, что у нее послеродовая грыжа, а затем с появлением незнакомого дискомфорта. Визуальные подсказки, такие как выступающий пупок, также могут быть признаком.
Визуальные подсказки, такие как выступающий пупок, также могут быть признаком.
Поскольку все роды разные, послеродовые грыжи отличаются по степени тяжести. Решение провести хирургическое лечение или просто наблюдать за состоянием и ждать тоже может быть разным.
«Здесь много сложных вопросов, — говорит Телем.
Основы пластики грыж
Большинство послеродовых грыж лечится лапароскопически с использованием хирургической сетки — материала, похожего по внешнему виду и текстуре на оконную сетку, — который обеспечивает дополнительный слой прочности поверх слабой ткани.
Технология Mesh значительно улучшилась, говорит Телем. И он может похвастаться более низкой частотой рецидива грыжи, чем закрытие разрыва только швами (вероятность от 5 до 10 процентов с сеткой по сравнению с 30-40 процентами с наложением швов) для определенных грыж.
Некоторые женщины могут предпочесть один вариант другому. И другие проблемы, такие как ожирение пациента или прием иммунодепрессантов, могут сместить или отсрочить курс действий.
Вот почему обстоятельства требуют подробного разговора между женщиной и ее врачом. Вот некоторые из тезисов, которые Телем использует в своей практике:
Насколько серьезен ваш риск? Небольшая грыжа, которая не мешает женщине вести обычный образ жизни, может не требовать немедленной операции. Однако важно следить за своим телом и сообщать о любых заметных изменениях. Также имейте в виду, что в большинстве случаев грыжи не исчезнут сами по себе, даже если вы отнесетесь к этому спокойно.
Тебе больно? Чрезвычайный дискомфорт или внезапное появление боли являются признаками того, что женщине не следует медлить с принятием мер. Другие симптомы могут включать тошноту и рвоту. Заметную выступающую выпуклость, которая не возвращается обратно или имеет связанные с ней изменения кожи, необходимо лечить в экстренном порядке. Говорит Телем: «Если у вас есть серьезная проблема, это не будет секретом. Ты узнаешь.»
СМОТРИТЕ ТАКЖЕ: Беременность и головная боль: почему это происходит и что делать
Размер грыжи? Размер грыжи обычно определяет способ пластики. «Это может варьироваться от простого разреза со швом до необходимости лапароскопического доступа с сеткой или без нее», — говорит Телем. «Если это очень большая грыжа, нам, возможно, придется посмотреть на реконструкцию брюшной стенки». Она отмечает, что большинство женщин лечатся с использованием первых двух вариантов.
«Это может варьироваться от простого разреза со швом до необходимости лапароскопического доступа с сеткой или без нее», — говорит Телем. «Если это очень большая грыжа, нам, возможно, придется посмотреть на реконструкцию брюшной стенки». Она отмечает, что большинство женщин лечатся с использованием первых двух вариантов.
Вы хотите еще детей? Пациенты, которые снова забеременели, подвергаются более высокому риску рецидива. В конце концов, значительное расширение желудка может привести к тому, что грыжа появится снова — или, как отмечает Телем, «увеличится или ухудшится». Потенциальная будущая мать, которая может безопасно справиться со своими симптомами, может подумать о том, чтобы подождать, чтобы обратиться за ремонтом.
Можете ли вы управлять восстановлением? Одно дело сделать операцию; совсем другое — делать это с требованиями новорожденного или других детей дома. Типичная хирургия грыжи запрещает пациентам поднимать что-либо тяжелее 10 фунтов в течение четырех-шести недель.



 2021.
2021.

 Во время беременности в структуре белой линии (при ее слабости) появляются дефекты. Через них может выпячиваться подкожная жировая ткань: так происходит образование грыжи белой линии.
Во время беременности в структуре белой линии (при ее слабости) появляются дефекты. Через них может выпячиваться подкожная жировая ткань: так происходит образование грыжи белой линии.