Живот чешется при беременности форум: Живот чешется!!!!!!! — 8 ответов
Содержание
Почему во время беременности чешется кожа?
Зуд во время беременности встречается не очень часто. В большинстве случаев кожа начинает невыносимо чесаться (как при укусах комаров) поздним вечером, что может спровоцировать бессонницу и негативно сказаться на настроении женщины в целом. Зуд обычно не влияет на ребенка и проходит сам по себе после рождения. Однако рекомендуется проконсультироваться с гинекологом и дерматологом.
Беременность, состояние глубоких физиологических и гормональных изменений, связана с целым спектром изменений кожи и ее придатков. Более 90% беременных женщин испытывают одну или несколько форм кожных изменений. До 20% женщин испытывают зуд во время беременности.
Специфические дерматозы беременных — кожные поражения, возникающие во время беременности и исчезающие после родов. Зуд беременных — это состояние кожи беременных женщин, проявляющееся зудом и только вторичными высыпаниями в виде экскориаций с признаками холестаза или без него.
Зуд беременных и внутрипеченочный холестаз беременных — термины, взаимозаменяемо используемые в медицинской литературе, где термин «зуд беременных» характеризует пациенток с зудом при отсутствии первичных кожных изменений.
Повторим еще раз: нет никакой специфической сыпи, связанной с зудом беременных, но у многих пациенток будут признаки расчесов, чтобы попытаться облегчить симптомы зуда. Зуд может различаться от легкого до сильного и чаще всего поражает ладони и подошвы. Симптомы могут усиливаться ночью. Для клиницистов важно распознать зуд беременных, поскольку эти пациентки должны быть обследованы на наличие внутрипеченочного холестаза беременных.
Большинство врачей-акушеров могут столкнуться с внутрипеченочным холестазом беременных в течение своей карьеры, так как это наиболее распространенное заболевание печени, связанное с беременностью. Если у пациенток диагностирован внутрипеченочный холестаз беременных, эта информация может изменить план лечения, сроки родов, антенатальную оценку плода и ведение будущих беременностей.
Что вызывает зуд?
Окончательного объяснения зуда беременных еще не найдено. Считается, что гормональные и генетические факторы оказывают значительное влияние на его развитие.
Однако зуд при беременности чаще всего вызывается нарушениями функции печени: выработкой и выделением желчи, общим повышением уровня билирубина в крови. Происходит это в результате гормонального сбоя в организме будущей мамы – нарушения синтеза эстрогенов, а также из-за давления плода на желчевыводящие пути.
Большое количество образующихся жирных кислот с током крови попадает на кожу женщины и раздражает нервные окончания, вызывая невыносимый зуд. Подобные состояния, связанные с застоем желчи в организме, могут проявляться в третьем триместре беременности. Зуд также иногда может сопровождаться опасными заболеваниями, такими как диабет.
Состояние обычно начинается в третьем триместре, когда уровень гормонов самый высокий, и заканчивается родами. Он также может возвращаться при последовательных беременностях, что указывает на то, что это состояние вызвано гормональным дисбалансом.
Зуд беременных — это состояние, которое по-разному влияет на людей в зависимости от их этнической принадлежности и местонахождения. Эта этническая и географическая группировка случаев предполагает, что болезнь имеет наследственную основу.
Эта этническая и географическая группировка случаев предполагает, что болезнь имеет наследственную основу.
Гетерозиготные мутации в гене MDR3, также известном как ABCB4, связаны с этиологией заболевания. Каналикулярный транспортный белок транслоказы фосфатидилхолина кодируется геном MDR3.
Личный или семейный анамнез внутрипеченочного холестаза во время предыдущей беременности, многочисленные беременности, хронический гепатит С и пожилой возраст матери — все это факторы риска внутрипеченочного холестаза во время беременности. При зуде беременных результаты биопсии кожи часто неспецифичны; эпидермальное изъязвление обнаруживается в результате экскориаций.
Кто подвержен заболеванию?
Зуд при беременности обычно наблюдается у женщин с хроническими заболеваниями желчевыводящих путей и повышенным уровнем холестерина в крови. Эти будущие мамы должны регулярно (не реже одного раза в месяц) проходить биохимический анализ крови, чтобы исключить токсическое воздействие на клетки печени.
Как вы можете это контролировать?
Беременная женщина должна поговорить со своим гинекологом о дискомфорте, связанном с зудом. В некоторых случаях зуд может быть признаком начала серьезного заболевания, например, гепатита. Врач проведет необходимые анализы.
Если физикальное обследование показывает, что зуд не представляет опасности, часто можно устранить дискомфорт, соблюдая диету, направленную на снижение уровня холестерина и ограничение потребления жирной, острой и соленой пищи, нарушающей функцию печени. выделение желчи, а также обильное питье – это необходимо для устранения сухости кожи. Если диета не помогает, врач может назначить желчегонные (желчегонные препараты), подходящие для беременных.
Важно найти причину раздражающего зуда, исключив целую группу кожных заболеваний, которые могут возникнуть при беременности.
Зуд на животе и груди
Этот вид зуда следует рассмотреть отдельно. Кожа на животе или груди чешется во втором и третьем триместрах из-за растяжения, так как именно эти части тела во время беременности увеличиваются в размерах. В этом случае очень важно не поцарапать кожу.
В этом случае очень важно не поцарапать кожу.
Это вызовет появление растяжек, которые, в отличие от зуда, не исчезнут после родов. Следует регулярно пользоваться увлажняющими кремами и специальными формулами против растяжек, легким массажем груди и живота круговыми движениями пальцев, не принимать горячий душ.
Эпидемиология
Распространенность зуда беременных варьируется в разных странах мира. Сообщалось о частоте заболеваемости от 1% до 27,6%. У чилийских женщин арауканского индийского происхождения уровень заболеваемости составил 22,1 процента, при этом распространенность увеличивалась прямо пропорционально степени «этнической чистоты». В европейских странах уровень заболеваемости колеблется от 0,5 до 1,5 процента, причем самые высокие показатели наблюдаются у скандинавских женщин.
В Соединенных Штатах у латиноамериканского населения в Лос-Анджелесе был самый высокий уровень заболеваемости — 5,6 процента, а в Коннектикуте — 0,32 процента. Частота составляла от 1,2 до 1,5 процента у индийско-азиатских и пакистанско-азиатских женщин. Зимой было больше случаев зуда, чем в теплое время.
Зимой было больше случаев зуда, чем в теплое время.
Хотя сухость кожи является наиболее распространенной причиной, она также может указывать на основную проблему, связанную с беременностью. к дерматозам беременных относятся зудящие уртикарные папулы и бляшки беременных (ПУППБ), внутрипеченочный холестаз беременных (ВХБ), пемфигоид беременных (ПГ) и атопические высыпания беременных.
Патофизиология
Зуд развивается в результате повышения уровня желчных кислот в коже и сыворотке крови. Точный процесс, посредством которого желчные кислоты вызывают зуд, неизвестен. Солюбилизация липидных клеточных мембран солями желчных кислот может привести к высвобождению гистамина и протеолитических ферментов из-за их детергентных свойств. Зуд может быть вызван высвобождением гистамина и других ферментов, которые активируют свободные нервные окончания.
Уровни желчных кислот растут в результате гормональных и наследственных причин. Гормоны, такие как эстроген и прогестерон, уровень которых повышается во время беременности, оказывают холестатическое действие и снижают выделительную функцию печени. Мутации в гене MDR3 потенциально могут приводить к холестазу.
Мутации в гене MDR3 потенциально могут приводить к холестазу.
Признаки и симптомы
Наиболее распространенным симптомом зуда беременных является зуд, неприятное ощущение, вызывающее желание почесаться. Зуд обычно начинается в конце второго-начале третьего триместра, однако сообщалось о зуде уже на восьмой неделе беременности. Согласно исследованию, по крайней мере у половины женщин начало симптомов совпало с началом инфекции мочевыводящих путей.
Зуд чаще носит сначала эпизодический характер, затем становится непрерывным. Зуд начинается на животе, а затем распространяется на все туловище, ладони и подошвы. Зуд может варьироваться от незначительного до сильного, и люди испытывают наибольший дискомфорт ночью.
Только примерно в 20% случаев желтуха появляется после того, как зуд присутствует в течение как минимум четырех недель. У пациентов с желтухой может развиться стеаторея, что приводит к нарушению всасывания жиров. Симптомы сохраняются на протяжении всей беременности, исчезают после родов и вновь появляются при последующих беременностях.
При зуде беременных первичных очагов при обследовании не выявляют. Фактически, если присутствуют какие-либо первичные поражения, диагноз зуда беременных исключается. Наиболее частыми находками при осмотре являются раздражение и царапины, вызванные зудом.
Диагностика
Поскольку зуд без первичных поражений кожи является ключевым признаком зуда беременных, необходимы всесторонний сбор анамнеза и физикальное обследование.
Повышение концентрации желчных кислот в сыворотке крови является важным лабораторным признаком зуда беременных. Обычно это первоначальный и единственный ошибочный результат теста. Зуд вызывает повышение уровня желчных кислот в сыворотке крови. Соотношение холин / хенодезоксихолевая искажено, потому что уровень холевой кислоты повышается быстрее, чем уровень хенодезоксихолевой кислоты. У женщин с зудом беременных соотношение холин/хенодезоксихолин составляло 3,4 по сравнению с 1,1 у беременных без заболевания.
Это заболевание отличается от вирусного гепатита повышением сывороточных аминотрансфераз, не превышающим 1000 ЕД/л.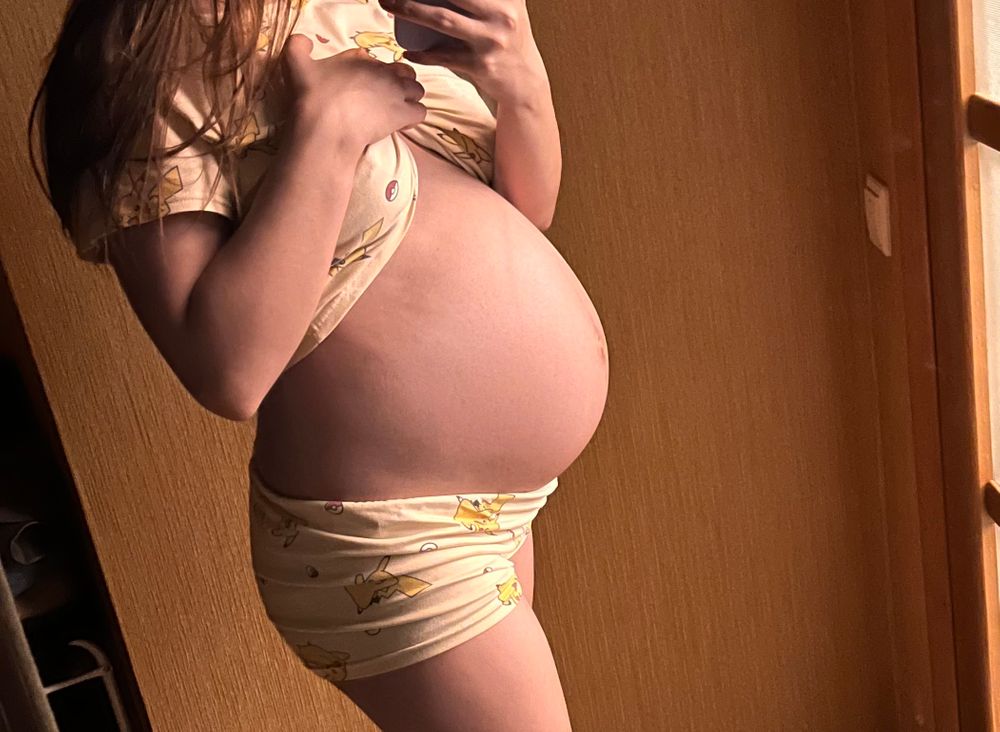 Из-за синтеза плацентарного изофермента уровни щелочных фосфатов, хотя и высокие, не являются специфическими для зуда беременных. Наличие гипербилирубинемии предполагает наличие внутрипеченочного холестаза, связанного с беременностью.
Из-за синтеза плацентарного изофермента уровни щелочных фосфатов, хотя и высокие, не являются специфическими для зуда беременных. Наличие гипербилирубинемии предполагает наличие внутрипеченочного холестаза, связанного с беременностью.
На УЗИ печени патологии нет. Холестаз без воспаления может быть выявлен при гистологическом исследовании, но для постановки диагноза биопсия печени не требуется.
Ведение пациентов с зудом
Целью терапии должно быть облегчение симптомов, а также предотвращение негативных последствий для плода. Успокаивающие, противозудные средства, такие как лосьон с каламином, успокаивающие ванны с овсянкой, ментол в водном креме и слабые стероидные мази, могут использоваться для лечения случаев с легкими симптомами. Пациентов следует успокоить и попросить держаться подальше от стрессовых ситуаций и неприятной одежды. Должны поощряться отдых и диета с низким содержанием жиров.
Пациентов также следует информировать о транзиторном характере заболевания и быстрой ремиссии их симптомов после родов. Антигистаминные препараты первого поколения, такие как дифенгидрамин, хлорфенирамин, фенирамин или трипеленнамин, безопасны для использования во время беременности и могут приниматься в качестве добавки.
Антигистаминные препараты первого поколения, такие как дифенгидрамин, хлорфенирамин, фенирамин или трипеленнамин, безопасны для использования во время беременности и могут приниматься в качестве добавки.
Урсодезоксихолевая кислота может использоваться для лечения тяжелого или не поддающегося лечению зуда, сопровождающегося биохимическими нарушениями (УДХК). Замещая другие гидрофобные ионы в энтерогепатической циркуляции, УДХК, гидрофильная желчная кислота, устраняет их. В дозировке 15 мг/кг/день УДХК помогает уменьшить зуд, а также корректирует метаболический дисбаланс.
УДХК не оказывает тератогенного действия и более эффективна, чем другие современные лекарства. Очень важно помнить, что, хотя препараты УДХК могут помочь при симптомах у матери, они не снижают опасности для плода.
Колестирамин, S-аденозил-D-метионин, пероральные кортикостероиды, неэритемогенное УФ-излучение и фенобарбитал — некоторые из других препаратов, которые можно использовать. Хотя эти препараты чаще используются для лечения внутрипеченочного холестаза беременных, их стоит упомянуть здесь, поскольку зуд беременных и внутрипеченочный холестаз беременных имеют много общего.
В условиях внутрипеченочного холестаза во время беременности существует повышенный риск преждевременных родов, окрашивания меконием амниотической жидкости, депрессии новорожденных, респираторного дистресс-синдрома и мертворождения, среди прочего.
Американский колледж акушеров и гинекологов (ACOG) рекомендует пренатальное наблюдение с проведением нестрессовых тестов плода после определения его жизнеспособности, начиная с момента постановки диагноза холестаз и продолжая один или два раза в неделю до рождения, чтобы снизить риск неблагоприятных исходов.
По данным ACOG, общий уровень желчных кислот в сыворотке влияет на оптимальное время родов. Если общий уровень желчных кислот менее 100 мкмоль/л, роды должны состояться между 36 и 39 неделями беременности. Доставка при 36 0/7 показана при общем уровне желчных кислот 100 мкмоль/л или выше. Если у пациентки диагностирован холестаз после оптимального гестационного возраста для родов, родоразрешение рекомендуется во время постановки диагноза.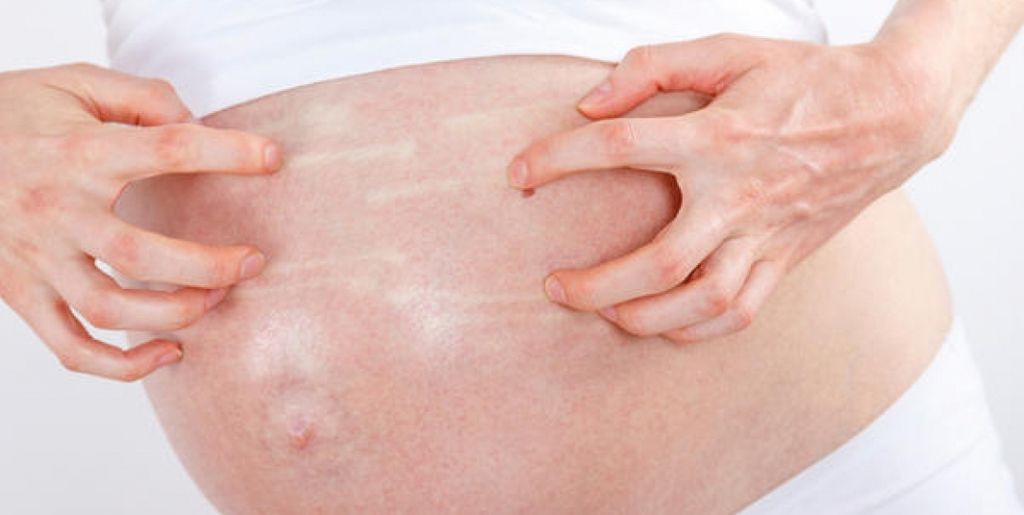
Дифференциальный диагноз
Поскольку зуд является таким распространенным симптомом беременности, крайне важно исключить другие возможные причины:
- Специфические дерматозы беременных
- Атопический дерматит
- Пемфигоид беременных
- Многоформную эритему
- Полиморфные высыпания при беременности
- Атопическую сыпь при беременности
- Пустулезный псориаз беременных
- Чесотку
- Педикулез
- Нейродермит
- Контактный дерматит
- Лекарственные высыпания.
Следует исключить другие причины дисфункции печени, если у пациента одновременно наблюдаются нарушения функции печени: вирусный гепатит, острая жировая дистрофия печени беременных, HELLP-синдром (гемолиз, повышение уровня печеночных ферментов и низкий уровень тромбоцитов) и медикаментозное поражение печени.
Внутрипеченочный холестаз беременных
Несмотря на то, что ВХБ представляет собой зудящее заболевание беременных, которое в основном включает вторичные кожные изменения, оно классифицируется как дерматоз беременных, поскольку раннее выявление имеет решающее значение для снижения риска неблагоприятных исходов для плода.
Идиопатическая желтуха беременных, акушерский холестаз и зуд беременных — все это термины, обозначающие внутрипеченочный холестаз беременных. Отток печеночной желчи нарушается во время беременности, что и вызывает ее. ВХБ часто встречается в Северной Америке, поражая от 0,5 до 1% населения, но более распространен в Скандинавии и Южной Америке, с наибольшей заболеваемостью в Чили (от 15 до 28%). Он имеет тенденцию передаваться по наследству и повторяться при последующих беременностях.
Клиническая картина
Связанный с беременностью внутрипеченочный холестаз проявляется во втором или третьем триместре быстрым появлением сильного зуда, который начинается на ладонях и подошвах и вскоре распространяется по всему телу. Зуд продолжается в течение всей беременности и наиболее выражен ночью.
Расчесы вызывают вторичные поражения, которые включают линейные экскориации и экскориированные папулы. Сопутствующий внепеченочный холестаз вызывает желтуху примерно у 10% пациентов, которая обычно сопровождается темной мочой и глинистым калом. При нарушении всасывания жирорастворимых витаминов, особенно витамина К, у этих лиц повышен риск развития стеатореи, которая может привести к проблемам с кровотечением и желчнокаменной болезни.
При нарушении всасывания жирорастворимых витаминов, особенно витамина К, у этих лиц повышен риск развития стеатореи, которая может привести к проблемам с кровотечением и желчнокаменной болезни.
Патофизиология
Внутрипеченочный холестаз, связанный с беременностью, является гормонально индуцированным холестазом. Он проявляется у генетически предрасположенных женщин на поздних сроках беременности, у которых наблюдается дефицит экскреции желчных кислот, что приводит к повышению уровня желчных кислот в крови.
Это вызывает сильный зуд у матери, а поскольку токсичные желчные кислоты могут попасть в кровоток плода, плод может пострадать в результате резкой плацентарной аноксии и угнетения сердечной деятельности. В половине случаев заболевание имеет семейный анамнез, случаи с семейным компонентом более тяжелые.
Диагностика
Для постановки диагноза обычно используют типичный симптом зуда ладоней и подошв, не сопровождающийся сыпью. Для подтверждения диагноза можно использовать повышение общего уровня желчных кислот в сыворотке крови. Уровень общих желчных кислот в крови до 11,0 моль/л в третьем триместре считается нормальным при здоровой беременности.
Уровень общих желчных кислот в крови до 11,0 моль/л в третьем триместре считается нормальным при здоровой беременности.
Наличие уровня общих желчных кислот в крови более 40,0 моль/л у женщин с ВХБ связано с более высоким риском неблагоприятного исхода для плода. Также может наблюдаться небольшое повышение активности печеночных трансаминаз, таких как аспартатаминотрансфераза и аланинаминотрансфераза; это увеличение может проявляться через несколько недель после начала зуда.
Также может наблюдаться стеаторея при недостаточности витамина К. Может потребоваться тщательный мониторинг протромбинового времени. Чтобы исключить другие заболевания, такие как желчнокаменная болезнь и вирусный гепатит, может потребоваться УЗИ печени и серологическое исследование.
Ведение пациенток с внутрипеченочным холестазом
Целью терапии является снижение уровня желчных кислот в крови. Урсодезоксихолевая кислота является предпочтительной терапией, поскольку она уменьшает зуд у матери, снижает уровень печеночных трансаминаз и желчных кислот и может снизить риск неблагоприятных исходов для плода, однако последнее преимущество является спорным. До рождения ребенка суточная доза составляет 15 мг/кг или 1 г.
До рождения ребенка суточная доза составляет 15 мг/кг или 1 г.
Перед терапией урсодезоксихолевой кислотой для лечения ВХБ использовали холестирамин. Это лекарство, с другой стороны, может вызвать недостаточность витамина К, которая может уже присутствовать в этом состоянии. Антигистаминные препараты также могут помочь при симптомах у матери.
Мертворождения чаще случаются в период с 37 по 39 неделю, поэтому рекомендуется плановое родоразрешение в период с 36 по 38 неделю. Согласно некоторым публикациям, стимуляция родов в 37 недель рекомендуется только в ситуациях тяжелого ВХБ (определяемого как общий уровень желчных кислот в сыворотке выше 40 моль/л).
Прогноз
Прогноз для матери обычно благоприятный. Зуд обычно проходит сам по себе в течение нескольких дней или недель после родов, но может появиться снова при последующих беременностях или при приеме гормональной контрацепции. Существует более высокий риск интранатального и послеродового кровотечения, если у вас есть желтуха и недостаточность витамина К.
Этот синдром был связан с осложнениями плода, такими как преждевременные роды, меконий в амниотической жидкости, дискомфорт плода и гибель плода. Важно отметить, что некоторые задокументировали, что гибель плода при ВХБ происходит в результате быстрого возникновения, даже если ранее частота сердечных сокращений плода была нормальной.
Действительно, существует мало доказательств того, что интенсивный пренатальный мониторинг может предотвратить гибель плода в ситуациях с ВХБ. В результате предлагается индуцировать роды между 36 и 38 неделями. Необходимость ранней диагностики, точного лечения и тщательного акушерского наблюдения невозможно переоценить. В неоднозначных или тяжелых ситуациях следует проконсультироваться с гастроэнтерологом.
Пемфигоид беременных
Пемфигоид беременных — это самокупирующееся аутоиммунное буллезное заболевание, которое проявляется после 20-й недели беременности и может возникнуть только после родов.
Herpes gestationis — название, данное ПГ в прошлом из-за характерного развития «ползучих» пузырей. Милтон придумал эту фразу в 1872 году. Эта фраза, однако, может вводить в заблуждение, потому что заболевание не имеет ничего общего с вирусом герпеса и теперь известно как пемфигоид беременных. Это довольно редкое заболевание, которым страдает примерно 1 из 10 000 беременных.
Милтон придумал эту фразу в 1872 году. Эта фраза, однако, может вводить в заблуждение, потому что заболевание не имеет ничего общего с вирусом герпеса и теперь известно как пемфигоид беременных. Это довольно редкое заболевание, которым страдает примерно 1 из 10 000 беременных.
Клиническая картина
Кожным поражениям при пемфигоиде беременных может предшествовать острый зуд. Зудящие, уртикарные, эритематозные папулы и бляшки вокруг пупка и конечностей являются первыми признаками сыпи. Язвы становятся плотными волдырями по мере развития болезни.
Вовлечение слизистых оболочек происходит примерно в 20% случаев, в то время как лицо, ладони и подошвы остаются незатронутыми. ПГ часто обостряется во время родов, но затем проходит сама по себе.
Диагностика
Для постановки диагноза требуется биопсия кожи. В диагностике ПГ прямая иммунофлуоресценция кожи вокруг поражений является золотым стандартом. Он демонстрирует линейное отложение комплемента С3 вдоль дермоэпидермального перехода. Результаты биопсии при других дерматозах беременных не дают таких результатов.
Результаты биопсии при других дерматозах беременных не дают таких результатов.
PUPPP является наиболее распространенным дифференциальным диагнозом, особенно в начале состояния, до появления плотных волдырей. В случаях подозрения на PUPPP с необычными и тяжелыми проявлениями, которые не реагируют на стандартную терапию, рекомендуется биопсия кожи.
Прогноз
Обострения и ремиссии определяют нормальное течение болезни на протяжении всей беременности с частым выздоровлением на поздних сроках беременности, за которым следует обострение при рождении. Поражения обычно исчезают в течение нескольких недель или месяцев. Он имеет тенденцию повторяться в более раннем гестационном возрасте и с нарастающей тяжестью при последовательных беременностях. Это также может произойти во время менструации или при использовании гормональной контрацепции. Другие аутоиммунные состояния, включая болезнь Грейвса, относятся к группе повышенного риска.
Беременность с ПБ считается высокой степенью риска, поскольку существует связь между этим состоянием и более высокой вероятностью негативных исходов для плода, таких как преждевременные роды и низкая масса тела при рождении. Около 10% новорожденных могут страдать небольшими поражениями кожи, которые спонтанно заживают в течение нескольких дней или недель из-за пассивной передачи материнских аутоантител плоду.
Около 10% новорожденных могут страдать небольшими поражениями кожи, которые спонтанно заживают в течение нескольких дней или недель из-за пассивной передачи материнских аутоантител плоду.
Ведение пациенток с пемфигоидом
Целью лечения является уменьшение зуда и предотвращение образования волдырей. Местные кортикостероиды в сочетании с пероральными антигистаминными препаратами могут быть адекватными в случаях легкого предварительного образования волдырей. Системные стероиды, такие как преднизон в дозе от 20 до 60 мг в день, необходимы во всех остальных случаях. Во избежание обострения во время родов дозу преднизолона следует повышать постепенно.
Прогноз при зуде беременных
Прогноз при зуде беременных благоприятный, симптомы быстро исчезают после родов. Зуд и желтуха обычно проходят в течение 24–48 часов после рождения, однако могут продолжаться до четырех недель. Уровень желчных кислот возвращается к норме через 4-6 недель. У 40-70% женщин зуд беременных может повторяться при последующих беременностях. В некоторых случаях эстрогенсодержащие препараты могут вызывать рецидивы.
В некоторых случаях эстрогенсодержащие препараты могут вызывать рецидивы.
Осложнения зуда беременных
Осложнения матери и плода различаются. У матери может возникнуть мальабсорбция или послеродовое кровотечение в результате низкого уровня витамина К, вызванного проблемами с печенью. Согласно исследованию, заболевания желчного пузыря, включая желчнокаменную болезнь, чаще встречаются у этих пациентов.
Преждевременные роды, внутриутробная асфиксия, окрашивание меконием амниотической жидкости и низкая масса тела при рождении — все это риски для плода. Было показано, что уровни желчных кислот 40 микромоль/л или выше статистически значимы для увеличения неблагоприятных исходов у плода в исследовании. Считается, что плацентарная аноксия вызывает проблемы с плодом.
Домашние средства от кожного зуда
- Оливковое масло
Любой тип сыпи может причинить значительный вред коже. Оливковое масло — отличный выбор как для заживления, так и для обновления кожи после сыпи. Раздражающий дерматит, сыпь от подгузников и аллергический контактный дерматит выигрывают от противовоспалительных и антибактериальных свойств оливкового масла.
Раздражающий дерматит, сыпь от подгузников и аллергический контактный дерматит выигрывают от противовоспалительных и антибактериальных свойств оливкового масла.
Вы можете использовать оливковое масло для массажа сыпи с медом или само по себе. Также можно добавить щепотку порошка куркумы. Это мощное антибактериальное и противовоспалительное средство. Смешайте его с оливковым маслом и наносите на сыпь несколько раз в день.
- Кокосовое масло
Кокосовое масло — фантастическая замена оливковому маслу для увлажнения и успокоения сыпи. Кокосовое масло также защищает кожу. Кокосовое масло, в отличие от оливкового, имеет густую вязкость, аналогичную вязкости большинства кремов от опрелостей. Рекомендуется кокосовое масло первого отжима, потому что оно сохраняет антибактериальные и противовоспалительные свойства необработанного кокосового масла.
- Холодный компресс
Простым, но эффективным средством от сыпи является холодный компресс. Это помогает облегчить раздражающие симптомы сыпи, а также уменьшить ее интенсивность. Тепловые высыпания лучше всего реагируют на холодные компрессы, которые минимизируют отек и раздражение.
Это помогает облегчить раздражающие симптомы сыпи, а также уменьшить ее интенсивность. Тепловые высыпания лучше всего реагируют на холодные компрессы, которые минимизируют отек и раздражение.
- Овсяная ванна
Овсяная ванна даже была сертифицирована Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США как средство для защиты кожи. Овсянка обладает противовоспалительными свойствами, а также успокаивающими свойствами.
Выводы
При появлении зуда во время беременности требуется подробный анамнез и медицинский осмотр. Для определения наиболее вероятного диагноза могут потребоваться лабораторные анализы, такие как уровни печеночных трансаминаз, уровни желчных кислот в сыворотке, а в определенных ситуациях – биопсия кожи. Дерматозы беременных следует включать в дифференциальную диагностику зуда и лечить соответственно.
Поскольку некоторые из этих нарушений связаны с повышенным риском неблагоприятного исхода для плода, требуется правильный диагноз. Терапия перечисленных выше расстройств считается безопасной во время беременности.
Терапия перечисленных выше расстройств считается безопасной во время беременности.
Пациентов следует проинструктировать о том, чтобы свести к минимуму расчесывание, чтобы избежать последующих поражений и гиперпигментации. Когда симптомы пациентов становятся неуправляемыми и причиняют беспокойство, их следует попросить обратиться к врачу. Пациенты должны быть утешены своим прогнозом и опасностью для плода. Этим людям также следует рекомендовать избегать или принимать эстрогенсодержащие пероральные контрацептивы в наименьших возможных дозах.
Врачи должны быть знакомы с этими расстройствами, чтобы различать те, которые можно лечить симптоматически, и те, которые требуют дальнейшего изучения. Многопрофильная команда, в которую входят акушер-гинеколог или специалист в области медицины матери и плода, семейный врач, дерматолог и иногда гастроэнтеролог, должна обследовать и лечить некоторые из этих заболеваний.
Почему чешутся ладони и что с этим делать
15 ноября 2019ЛикбезЗдоровье
Это не к деньгам. А даже, вероятно, к их потере.
А даже, вероятно, к их потере.
Поделиться
0
Когда надо срочно обращаться за помощью
В некоторых случаях зуд ладоней может быть симптомом смертельно опасных состояний.
Немедленно вызывайте скорую, если помимо того, что у вас чешутся руки, замечаете у себя:
- Сложности с дыханием. Такая комбинация может указывать на серьёзную аллергическую реакцию — развивающийся анафилактический шок.
- Жёлтый оттенок кожи или белков глаз. Это говорит об очевидном сбое в работе печени.
Скорую можно не вызывать, но желательно как можно быстрее наведаться к терапевту, если помимо регулярного зуда наблюдаются:
- Беспричинное, на первый взгляд, снижение веса. Такое сочетание симптомов может сопровождать определённые виды рака — особенно болезнь Ходжкина.
- Затянувшееся на несколько недель и более увеличение лимфатических узлов. Тут причина может быть той же, что и в пункте выше.
- Слишком редкие позывы к мочеиспусканию — менее четырёх раз в день.
 Эта комбинация — возможный признак развивающейся почечной недостаточности.
Эта комбинация — возможный признак развивающейся почечной недостаточности.
Впрочем, перечисленные ситуации всё же редкость. Гораздо чаще зуд вызывается относительно безобидными вещами.
Почему чешутся ладони
Исследователи выделяют пять распространённых причин.
1. Сухость и раздражение кожи
Особенно часто это проявляется в зимний сезон, когда влажность в помещениях падает. Кожа стремительно теряет влагу, и тонкий эпидермис на ладонях страдает прежде всего. Так появляются раздражение, шелушение и зуд.
Также сухость кожи возникает по иным причинам — например, из‑за пониженной активности щитовидной железы (гипотиреоза).
А может, вы просто воспользовались неподходящим мылом или стиральным порошком? Или слишком тщательно тёрли ладони во время мытья рук? Тонкая плёнка кожного жира на поверхности эпидермиса могла быть разрушена, а это вызвало раздражение и зуд.
2. Аллергическая реакция
Аллергию мог вызвать предмет или растение, к которому вы прикоснулись. Или, например, лосьон для рук, содержащий в составе вещество‑раздражитель, на которое отреагировала ваша кожа. Другой вариант: реакцию вызвало употребление какого‑то продукта или лекарства.
Или, например, лосьон для рук, содержащий в составе вещество‑раздражитель, на которое отреагировала ваша кожа. Другой вариант: реакцию вызвало употребление какого‑то продукта или лекарства.
Важный нюанс: аллергический зуд вовсе не всегда начинается сразу. Иногда между воздействием раздражителя и осознанием «ой, что‑то у меня ладони чешутся» проходит несколько часов.
3. Атопический дерматит
Он же — экзема. Кстати, довольно распространённое состояние: в США от атопического дерматита, затрагивающего руки, страдают около 10% людей.
Это незаразное заболевание может вызвать покраснение, появление цветных (розовых, сероватых, коричневатых) пятен, пузырьков и зуда на ладонях.
Чаще всего экземой страдают люди, чьи руки регулярно подвергаются воздействию влаги и агрессивных химических веществ:
- парикмахеры;
- уборщики;
- сотрудники сферы общественного питания;
- механики;
- работники медицинских лабораторий и больниц.
Экзема может то исчезать на несколько месяцев, то вновь обостряться, порой без видимых на то причин.
4. Гипергликемия или диабет
Повышенный уровень сахара в крови также может давать о себе знать зудящими ладонями.
5. Повреждения нервов
Повредить нервные волокна в ладонях может тот же диабет. Или популярное среди тех, кто много времени проводит за компьютером с мышкой в руках, заболевание под названием туннельный синдром (он же — синдром запястного канала).
Такие нарушения часто вызывают ощущение дискомфорта, онемения в кистях и одновременно зуд в ладонях.
Что делать, если чешутся ладони
Если это разовая акция или зуд появляется редко (раз в месяц, раз в год), можно не беспокоиться. А вот если ладони чешутся с завидным постоянством, стоит разобраться в причинах.
Обратитесь к терапевту или дерматологу. Медик проведёт осмотр, расспросит вас об образе жизни, рационе, уточнит, не принимаете ли вы некоторые лекарства и, возможно, отправит на анализ крови или кожный соскоб. Лечение назначается в зависимости от результатов тестов.
При установленной аллергии вам предложат вычислить продукт-аллерген и свести контакты с ним к минимуму. Возможно, врач порекомендует также принимать антигистаминные препараты.
Возможно, врач порекомендует также принимать антигистаминные препараты.
Если речь об экземе, вам будут назначены лекарственные лосьоны или стероидные мази.
Если причина зуда — гипергликемия, диабет, синдром запястного канала, для начала понадобится вылечить или скорректировать исходное заболевание. После этого руки сами собой перестанут чесаться.
Как облегчить зуд в ладонях дома
Пока вы не добрались к врачу, можно попробовать снизить неприятные ощущения самостоятельно.
1. Делайте холодные компрессы
Например, на 5–10 минут прикладывайте к ладоням марлевые салфетки, смоченные в прохладной воде. Или подержитесь за обёрнутый в тонкую ткань пакет с замороженными овощами.
2. Не допускайте обезвоживания
Старайтесь пить не менее 2,5 л жидкости в день. Напоминаем: чай, соки, жидкие супы, сочные фрукты также считаются.
3. Следите за влажностью воздуха в помещении
Оптимальный уровень влажности — 40–60%.
4. Регулярно увлажняйте руки
В этом помогут увлажняющие кремы и лосьоны. Естественно, те, на ингредиенты которых у вас нет аллергии. Если сомневаетесь, попросите терапевта или дерматолога помочь вам подобрать гипоаллергенное средство.
Естественно, те, на ингредиенты которых у вас нет аллергии. Если сомневаетесь, попросите терапевта или дерматолога помочь вам подобрать гипоаллергенное средство.
5. Защищайте руки от воздействия химических веществ
Мойте посуду, проводите влажную уборку, красьте волосы только в резиновых перчатках.
Читайте также 🧴️🧼️🧽️
- Молочные продукты усугубляют акне: правда или нет
- 5 натуральных и эффективных способов ухода за сухой кожей
- Пища для здоровья кожи
- Почему шелушится кожа на руках, ногах и других частях тела
- Почему кожа на локтях сухая и что с этим делать
9 недель беременности: симптомы, фотографии живота и многое другое
Тело вашего ребенка
Теперь у вашего ребенка есть все основные части тела, включая локти и колени. На лице вашего ребенка сформировались верхняя губа, нос и веки. И крошечные пальцы вашего ребенка видны!
На лице вашего ребенка сформировались верхняя губа, нос и веки. И крошечные пальцы вашего ребенка видны!
Предупреждающие признаки осложнений беременности
Боль в пояснице, вагинальное кровотечение или мажущие выделения и непрекращающийся зуд входят в число симптомов беременности, которые нельзя игнорировать. Всегда обращайтесь к своему врачу или акушерке, когда вас что-то беспокоит – для этого они и существуют.
Чувствуете усталость?
Мало того, что для рождения ребенка требуется много энергии, беременность приносит всевозможные нарушения сна, включая тошноту, изжогу и частые позывы к мочеиспусканию. Старайтесь вздремнуть, когда можете, и подумайте о покупке хорошей подушки для беременных, если вам трудно устроиться в постели.
9 недель сколько месяцев?
Ты на третьем месяце!
Развитие ребенка в возрасте 9 недель
Прорезывание зубов
Десять крошечных зачатков зубов развиваются в каждой полосе десен. (Они превратятся в 20 «молочных зубов», которые в конечном итоге выпадут в детстве. ) На следующей неделе зубы начинают твердеть и соединяться с челюстью вашего ребенка. Вы увидите, как эти жемчужно-белые зубы начинают высовываться, когда у вашего ребенка появляется первый зуб, обычно в возрасте от 4 до 7 месяцев. Некоторые дети рождаются с зубом, но это редкость.
) На следующей неделе зубы начинают твердеть и соединяться с челюстью вашего ребенка. Вы увидите, как эти жемчужно-белые зубы начинают высовываться, когда у вашего ребенка появляется первый зуб, обычно в возрасте от 4 до 7 месяцев. Некоторые дети рождаются с зубом, но это редкость.
Сердце вашего ребенка
Четыре камеры сердца вашего ребенка сформированы. Если вы ожидаете услышать знакомый ровный звук биения человеческого сердца на дородовом приеме, вас ждет сюрприз. Многие люди описывают звук сердцебиения своего ребенка как грохот скачущих лошадей. Это потому, что сердце вашего ребенка бьется примерно в два раза быстрее, чем ваше.
Плацента берет верх
В вашем организме растет не только новый ребенок, но и новый орган – плацента, которая прикрепляется к матке и соединяется с ребенком через пуповину. Ваша плацента уже достаточно развита, чтобы взять на себя большую часть критической работы по выработке гормонов, которые помогают вашему ребенку расти и развиваться. К концу беременности будет около 9дюймов в диаметре и дюйм толщиной, мало чем отличающийся от большого блина. Некоторые мамы едят плаценту после родов, хотя польза от этого не доказана.
К концу беременности будет около 9дюймов в диаметре и дюйм толщиной, мало чем отличающийся от большого блина. Некоторые мамы едят плаценту после родов, хотя польза от этого не доказана.
Ваш ребенок в 9 недель
Коснитесь плюса, чтобы узнать подробнее
реклама | страница продолжается ниже
Ваш ребенок размером с виноградину
ДЛИНА
0,9
дюйма
от головы до низа
ВЕС
0,95
унции
Симптомы беременности на 9 неделе
Пристрастие к еде
Уже есть пристрастие к еде? Экстремальные гормональные изменения, через которые вы проходите во время беременности, могут иметь огромное влияние на вкус и запах. Некоторые эксперты считают, что тяга к определенным продуктам связана с пищевыми потребностями будущей мамы, но другие считают, что тягу во время беременности нельзя так просто объяснить. Если у вас есть тяга, продолжайте и балуйте себя умеренно. Но если вы начинаете испытывать тягу к непищевым веществам, таким как крахмал для стирки, грязь или глина (состояние, называемое извращением), сообщите об этом своему поставщику.
Отвращение к еде
Вы можете внезапно обнаружить, что некоторые продукты, которыми вы раньше наслаждались, теперь кажутся совершенно отвратительными. Отвращение к еде может быть побочным эффектом быстрого повышения уровня эстрогена в организме. Общие пищевые отвращения во время беременности включают мясо, яйца, молочные продукты, острую пищу, продукты с сильным запахом и кофе.
Обостренное обоняние
Многие только что забеременевшие женщины обнаруживают, что их переполняют запахи, вызывающие рвоту. Обострение обоняния является распространенным побочным эффектом быстрого повышения уровня гормонов беременности. Если запахи готовки вызывают у вас особенное недомогание, попросите вашего партнера или другого близкого человека приготовить вам еду, или возьмите еду на вынос из ресторана или готовую к употреблению еду в продуктовом магазине.
Тошнота и рвота
Это пик утреннего недомогания. Некоторые эксперты считают, что утреннее недомогание может быть способом защиты вашего ребенка от токсинов на ранних сроках беременности. Эта теория имеет смысл, потому что первый триместр, когда у большинства женщин наблюдается самая сильная утренняя тошнота, является решающим периодом развития, когда формируются все органы и физические структуры вашего ребенка. Тошнота может появиться в любое время дня и ночи, не только утром, но это не значит, что вы должны страдать. Попробуйте эти средства от утренней тошноты, чтобы получить некоторое облегчение.
Эта теория имеет смысл, потому что первый триместр, когда у большинства женщин наблюдается самая сильная утренняя тошнота, является решающим периодом развития, когда формируются все органы и физические структуры вашего ребенка. Тошнота может появиться в любое время дня и ночи, не только утром, но это не значит, что вы должны страдать. Попробуйте эти средства от утренней тошноты, чтобы получить некоторое облегчение.
Изжога
Даже если у вас никогда раньше не было изжоги, она может появиться во время беременности из-за гормональных и физических изменений. Это неприятное жжение между нижней частью горла и нижней частью грудины. Если вы страдаете от изжоги, избегайте газированных напитков, кофеина, шоколада, цитрусовых и соков, помидоров, горчицы, уксуса, мятных продуктов и переработанного мяса. Жирная, острая, жареная или сильно приправленная пища также может вызвать расстройство желудка. Жевательная резинка после еды может помочь нейтрализовать кислоту в желудке.
Запор
До половины беременных женщин страдают запорами во время беременности. Поддерживайте движение с помощью большого количества воды и продуктов с высоким содержанием клетчатки, таких как фрукты и овощи, бобы и цельнозерновые продукты. Некоторые мамы добавляют в свой рацион необработанные пшеничные отруби или сок чернослива. Упражнения для беременных также могут облегчить запор.
Поддерживайте движение с помощью большого количества воды и продуктов с высоким содержанием клетчатки, таких как фрукты и овощи, бобы и цельнозерновые продукты. Некоторые мамы добавляют в свой рацион необработанные пшеничные отруби или сок чернослива. Упражнения для беременных также могут облегчить запор.
Ваше тело в 9 недель
Нажмите на плюс, чтобы узнать больше
Контрольный список беременности на 9 неделе беременности
Начните ежедневный ритуал, чтобы общаться с ребенком
Еще не рано начинать сближение. Каждый день выделяйте время, чтобы посидеть в тишине: сосредоточьтесь на чуде, разворачивающемся внутри вас, и спланируйте, каким родителем вы хотите быть. Или вы можете вести дневник или написать письмо своему ребенку.
Поделитесь своей беременностью со своим партнером
Хотя ваш партнер может никогда не понять внутренних реалий беременности, он все же может участвовать в особых моментах и общаться с вашим ребенком до рождения. Вы можете вовлечь своего партнера в вашу беременность, побуждая его разговаривать с ребенком, вместе читать книги о беременности или просматривать приложения для беременных и принимать совместные решения.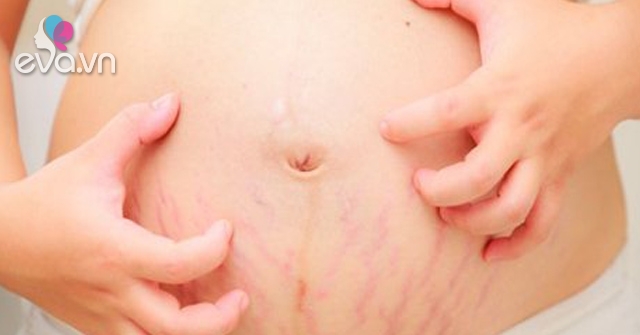
Начните ходить
Ходьба — это безопасное занятие, которое вы можете продолжать на протяжении всей беременности, и один из самых простых способов начать тренироваться, если вы ранее не занимались спортом. Если вы занимаетесь ходьбой, продолжайте в том же духе. Если до беременности вы были малоподвижны, начните с медленной ходьбы и постепенно увеличивайте ее до энергичных прогулок продолжительностью от 20 до 60 минут, если ваш лечащий врач дал вам добро. Когда вы гуляете, обязательно защищайте кожу солнцезащитным фактором, чтобы избежать мелазмы, пейте много воды и перекусывайте высоким содержанием белка за 30 минут до тренировки. Если жарко, сохраняйте прохладу с шапкой и пульверизатором, наполненным водой, или ходите в помещении на беговой дорожке.
Сделайте прививку
Прививка от гриппа и вакцина против COVID-19 безопасны и рекомендуются для всех беременных женщин. Обе прививки значительно снижают ваши шансы получить тяжелую инфекцию и госпитализироваться. У вашего ребенка также есть важное преимущество: антитела, которые вырабатываются у вас во время беременности в ответ на прививку от гриппа и вакцину против COVID, передаются вашему ребенку и обеспечивают защиту после рождения. Эта защита может иметь решающее значение, поскольку дети младше 6 месяцев не могут быть вакцинированы против гриппа (они особенно уязвимы для осложнений от гриппа) или COVID. Узнайте, какие вакцины безопасны для беременных, а каких следует избегать.
У вашего ребенка также есть важное преимущество: антитела, которые вырабатываются у вас во время беременности в ответ на прививку от гриппа и вакцину против COVID, передаются вашему ребенку и обеспечивают защиту после рождения. Эта защита может иметь решающее значение, поскольку дети младше 6 месяцев не могут быть вакцинированы против гриппа (они особенно уязвимы для осложнений от гриппа) или COVID. Узнайте, какие вакцины безопасны для беременных, а каких следует избегать.
Остерегайтесь бытовой химии
Присмотритесь к тому, что находится внутри ваших шкафов. Некоторые чистящие средства, пестициды, краски, растворители и свинец в питьевой воде из старых труб могут нанести вред вашей беременности.
Живот на 9 неделе беременности
Если полоска нижнего белья неудобно впивается в растущую талию, вероятно, пришло время купить нижнее белье для беременных. Многие будущие мамы обнаруживают, что их нижнее белье – это одна из первых вещей, которые кажутся слишком тесными, даже на ранних сроках беременности. Вот почему нижнее белье для беременных такое замечательное: оно легко лежит под животом или имеет вставку, которую можно натянуть на живот для большей поддержки. Или вы всегда можете просто купить нижнее белье своей обычной марки на размер или два больше. Все, что помогает вам чувствовать себя комфортно, важно во время беременности!
Вот почему нижнее белье для беременных такое замечательное: оно легко лежит под животом или имеет вставку, которую можно натянуть на живот для большей поддержки. Или вы всегда можете просто купить нижнее белье своей обычной марки на размер или два больше. Все, что помогает вам чувствовать себя комфортно, важно во время беременности!
Видео этой недели
У меня был холестаз во время беременности, и вот на что это похоже
В 2013 году я впервые забеременела. Наша беременность была неожиданностью, но мы были счастливы. Мы только что поженились и узнали, что ждем дня, когда вернемся домой из нашего медового месяца.
С этого момента все пошло гладко. Я страдала обычной тошнотой в первом триместре, но в остальном я довольно легко отделалась. Когда мой второй триместр прошел, я чувствовал себя фантастически. У меня было так много энергии, я чувствовал, что моя шишка выглядит мило, и мне нравилось чувствовать движения моей дочери в моем животе. Жизнь не может быть лучше.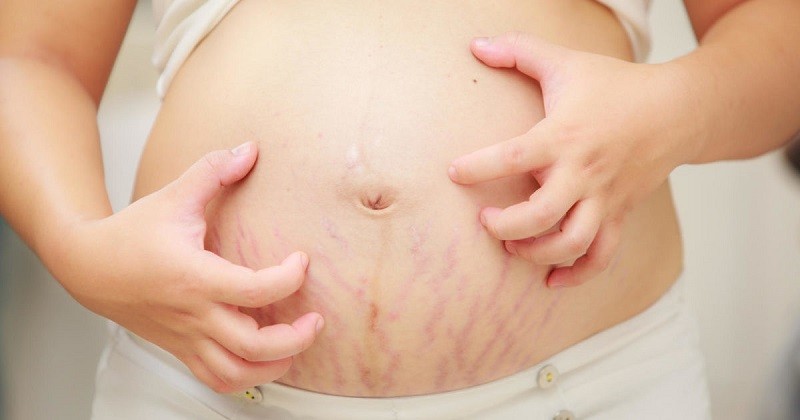
Я слышал от друзей, что должен наслаждаться этим временем, так как с началом третьего триместра вы начинаете чувствовать себя некомфортно, теряете сон и должны все время мочиться. На мой взгляд, те более трудные времена были похожи на детский учебный лагерь, готовящий вас к потере сна. Я был настроен оптимистично.
Я начал готовить план родов. Роды в воде, БЕЗ НАРКОТИКОВ, плейлист для родов. Мое рождение должно было быть красивым! Невероятный! НИКАКИХ стационарных вмешательств!! В конце концов, я была сильной женщиной. Беременность прошла легко. Я очень хотел, чтобы моя дочь появилась на свет мой путь.
В начале третьего триместра я все еще чувствовала себя хорошо. Я стала больше мочиться и стала замечать, что моя моча стала темнее, чем обычно. Я не думал об этом. Я пил больше воды. Сколько бы я ни пил, он все равно казался немного темнее (может быть, более оранжевым?), чем раньше.
Примерно в 33 недели я начала замечать, что мои ноги начинают сильно чесаться, когда я ложусь спать. Я подумал, что мои ноги были сухими, или, возможно, дополнительный вес вызывал покалывание кожи на ногах, потому что они к этому не привыкли. К тому моменту я набрала около 40 фунтов. Я купила хороший лосьон и стала лучше ухаживать за своими ногами.
Я подумал, что мои ноги были сухими, или, возможно, дополнительный вес вызывал покалывание кожи на ногах, потому что они к этому не привыкли. К тому моменту я набрала около 40 фунтов. Я купила хороший лосьон и стала лучше ухаживать за своими ногами.
Беременность — это странно , твердила я себе.
Не жалуйтесь.
Мне казалось, что я только и делаю, что жалуюсь.
Каждую ночь я снова чесался, и с каждой ночью становилось все хуже. Вскоре у меня стали чесаться ладони и по ночам. Моя моча была похожа на оранжевую гатораду — это меня пугало, но я держал это при себе.
В течение недели время отхода ко сну будет меняться, и мои руки и ноги начнут чесаться — так сильно, что я не смогу спать по ночам. Я терлась ногами о одеяла и плакала. Когда этого было недостаточно, я спускался вниз и переминался с ноги на покрывало нашего дивана. Он всегда был холодным и имел небольшие выпуклости ткани, которые действительно помогали, по крайней мере, на какое-то время. Этот зуд был настолько реальным, что много ночей я стоял на холодной плитке нашей кухни от облегчения, рыдая, созерцая, как почесываю ноги теркой для сыра.
Этот зуд был настолько реальным, что много ночей я стоял на холодной плитке нашей кухни от облегчения, рыдая, созерцая, как почесываю ноги теркой для сыра.
Я позвонила на дежурную линию акушера-гинеколога однажды ночью около 3 или 4 часов утра в отчаянии. Доктор, который перезвонил мне, казался невозмутимым, когда я рассказал ей, что происходит.
— Ты беременна, — сказала она. — Ты должен чесаться.
Я кричал ей: «ЭТО НЕ НОРМАЛЬНО! Это мои руки и ноги, а не живот!»
Она посоветовала мне купить этот лосьон под названием Сарна, которым люди пользуются при экземе. Ни хрена не сделал.
Мой обычный акушерский стаж будет недоступен до наступления срока родов. Она находилась в декретном отпуске до 36 недели моей беременности. Я так хотел, чтобы она была там. Я выбрала ее нашим доктором не просто так — в моих и многих других глазах она была лучшей. Она бы меня выслушала — она всегда с сочувствием и заботой относилась ко всем моим проблемам.
На следующую ночь зуд продолжался. Муж очень забеспокоился и сам позвонил на дежурную линию. Он ненавидел смотреть, как я страдаю. Он был тверд с доктором и сказал ей, что что-то не так.
Муж очень забеспокоился и сам позвонил на дежурную линию. Он ненавидел смотреть, как я страдаю. Он был тверд с доктором и сказал ей, что что-то не так.
Дежурный врач отнесся к нему гораздо серьезнее, чем ко мне (привет, женоненавистничество) и я смогла прийти на следующий день.
Пока ничего. Она взяла немного крови и отправила меня домой.
35 неделя, зуд продолжается. Моя моча все еще была оранжевой, а теперь мои какашки стали белыми.
ОГРОМНО БЕЛЫЙ!!
Я так испугался. Каждую ночь я наносил Сарну, зная, что это не сработает, и я также начал приносить пакеты со льдом в постель, чтобы положить ноги, чтобы я мог спать.
Каждый день я боялась ночи. Смогу ли я вообще спать? Каждую ночь я плакала. Страх перед зудом и сам зуд не шли мне на пользу. Это влияло на мое здравомыслие. Я чувствовал себя подавленным, испуганным и неконтролируемым. Я беспокоился о своем ребенке. Повлияют ли на нее все мои страдания и печали?
Неделя 36, сегодня мне позвонил мой обычный акушер. Я испытал такое облегчение. Наконец-то нашелся кто-то, кто принял бы меня всерьез. Она слышала от своего лечащего врача о том, что происходит, и она знала, что происходит, и что на самом деле это было очень большое дело. Она мне сказала, что у меня холестаз беременных и не смотря ни на что, НЕ ГУГЛИ ЭТО.
Я испытал такое облегчение. Наконец-то нашелся кто-то, кто принял бы меня всерьез. Она слышала от своего лечащего врача о том, что происходит, и она знала, что происходит, и что на самом деле это было очень большое дело. Она мне сказала, что у меня холестаз беременных и не смотря ни на что, НЕ ГУГЛИ ЭТО.
Я погуглил.
Холестаз беременных, или ВХБ, поражает 1 из 1000 женщин. Это состояние, при котором на нормальный поток желчи влияет повышенное количество гормонов беременности. Помимо того, что это делает мать несчастной, это состояние не несет для нее никакого риска и проходит после родов, но ребенок не в безопасности. После 37-й недели риск мертворождения неуклонно возрастает, поэтому рекомендуется индукция.
ХО. ЛЯ. ДЕРЬМО.
Я знал, что что-то не так! Я была в ярости на того другого доктора, особенно за то, что он заставил меня чувствовать себя глупо, или как я был плаксивым ребенком, который не мог справиться с беременностью.
В тот день я пошел в офис и сдал анализ крови, чтобы проверить ферменты печени, и еще один, чтобы проверить желчные соли. Даже без результатов анализа крови мой акушер был уверен в том, что происходит. У меня были все классические симптомы — зуд, оранжевая моча и белый стул — поэтому она приняла меры. Я наконец почувствовал заботу. Я увидел свет в конце туннеля.
Даже без результатов анализа крови мой акушер был уверен в том, что происходит. У меня были все классические симптомы — зуд, оранжевая моча и белый стул — поэтому она приняла меры. Я наконец почувствовал заботу. Я увидел свет в конце туннеля.
Она отправила меня на NST (нестрессовый тест) и попросила меня делать его каждые 2 дня. Меня отправили домой с рецептом на лекарство под названием Урсодиол, которое поможет мне выводить желчные кислоты и уменьшить зуд. Меня снова отправили домой с предупреждением держаться подальше от Google.
Не знал. Я добровольно мучил себя каждую ночь. Я был так, так напуган. Я читала так много ужасных историй о женщинах, которые потеряли своих детей. Женщины, которые не подозревали о серьезности своего заболевания до тех пор, пока их дети не погибли. Женщина, которая, если бы они узнали раньше, могли бы спасти своих детей и теперь помогают распространять то, что они знают сейчас, среди других женщин, которые могут молча страдать, думая, что то, через что они проходят, нормально.
Результаты пришли через неделю. Сейчас мы приближались к 37-й неделе. Я знала, что это время, когда мой ребенок может умереть, и что каждый следующий день уровень солей в моей желчи будет удваиваться. Я так боялся. В этот момент я не знаю, что было хуже — страх или зуд. Оглядываясь назад, я думаю, что это был зуд. Это буквально сводило меня с ума.
В тот день я пошел на то, что должно было стать моим последним NST. Мои анализы крови вернулись, и она была права, все мои уровни были опасно повышены. Имея на руках эти результаты тестов, мы теперь смогли запланировать мою индукцию на 2 дня позже, когда мой акушер сможет принять роды. у меня срок 37,5 недель.
Я помню, как лежала в больнице, готовясь к началу индукции, смотрела на медсестру и плакала, спрашивая ее, поможет ли это мне перестать чесаться. В тот момент я даже не думала о своем ребенке. Я едва мог жить в собственной шкуре. Когда я вспоминаю об этом, мне становится так грустно. Если бы кто-то мог помочь мне раньше.
Малышка Нори родилась через 24 часа после начала индукции. И у нее, и у меня развилась инфекция, и нам пришлось оставаться в больнице дольше, чем ожидалось. Моя плацента была в ужасном состоянии и разорвалась на миллион кусочков. Если подумать, я планировал инкапсулировать свою плаценту и съесть ее. Когда я спросил своего врача, можем ли мы еще спасти его, она посмотрела на меня как на сумасшедшего, но также с сочувствием и сказала мне, что это была бы ужасная идея.
Я бы не сказал, что мои роды были травматичными, но это определенно были не полностью естественные роды в воде, которые я планировала. Я принял все наркотики и смотрел «Обнаженные и напуганные », пока рожал — НЕ то, что я имел в виду! Но все это не имело значения. Мой ребенок был в безопасности на моих руках.
Во время моей второй беременности мы ожидали, что я снова заболею, и я это сделал. Мы проверяли мои желчные соли каждые 2 недели в моем 3-м триместре, и в 35 недель я начала лечение урсодиолом и запланировала индукцию.

 Эта комбинация — возможный признак развивающейся почечной недостаточности.
Эта комбинация — возможный признак развивающейся почечной недостаточности.