Живот при беременности мальчиком и девочкой разница фото: 7 необычных примет, которые подскажут пол будущего ребенка
Содержание
Вопросы к детскому и подростковому гинекологу
Главная
Статьи
Здоровье
Силенко Оксана НиколаевнаВрач детский гинеколог, кандидат медицинских наук
10.05.2018
Зачем несовершеннолетней девочке детский и подростковый гинеколог?
Любая девочка независимо от возраста имеет те же самые половые органы, что и взрослая женщина. У появившегося на свет крошечного существа женского пола еще нет ни зубов, ни волос, но уже есть и матка, и маточные трубы, и яичники. А раз есть орган, не исключено, что в нем могут развиваться какие-то болезненные процессы.
По наблюдениям специалистов, от 15 до 25 процентов девочек дошкольного возраста и девочек-подростков, еще не достигших совершеннолетия, страдают различными гинекологическими патологиями. Это и воспалительные заболевания половых органов, и кисты, и миомы, и нарушения менструальной функции. Их надо своевременно выявлять и лечить. В противном случае они могут не только подорвать здоровье девочки, но и вызвать в более позднем, детородном возрасте нарушение репродуктивной функции.
Их надо своевременно выявлять и лечить. В противном случае они могут не только подорвать здоровье девочки, но и вызвать в более позднем, детородном возрасте нарушение репродуктивной функции.
Когда впервые рекомендуется показать ребенка детскому и подростковому гинекологу?
Первый осмотр наружных половых органов проводится в роддоме вскоре после рождения ребенка. Его основная цель — идентифицировать пол новорожденного. Кроме этого планового послеродового осмотра Минздравом РФ установлено еще обязательные профосмотры при участии детского и подросткового гинеколога. Все профосмотры проводятся централизованно – перед поступлением ребенка в детский сад и школу и с 11 -12 лет регулярно до 17 лет.
По достижении же 12-летнего возраста девочкам рекомендуется посещать гинеколога вместе с родителями 1 раз в год. Возможны и дополнительные, внеплановые визиты, которые могут быть вызваны как жалобами девочки, так и всевозможными внешними отклонениями от нормы.
Какие основные причины для визита к детскому и подростковому гинекологу?
Особенно важно в детской и подростковой гинекологии держать под контролем всевозможные отклонения, свидетельствующие о расстройстве репродуктивной функции.
При любых жалобах у ребенка связанных с областью наружных половых органах, а так же с болями при мочеиспускании и болями в животе, следует обратиться в детскому и подростковому гинекологу. Такие опасные симптомы могут быть у девочек любого возраста — от грудничков до подростков.
Если у девочки в 6-7 лет отмечается рост молочных желез и оволосение или, наоборот, к 13-14 годам у нее не наблюдается ни того, ни другого, родители должны вместе с детским и подростковым гинекологом выяснить, в чем дело. Преждевременное половое созревание, равно как и его задержка зачастую бывают связаны с серьезными, требующими безотлагательного лечения, эндокринными заболеваниями
При продолжительных, нерегулярных, болезненных или слишком обильных менструациях с большой кровопотерей надо обязательно проконсультироваться со специалистом. Для уточнения ритма менструаций каждая девочка должна вести календарь, отмечая в нем первый и последний день каждой менструации и делая особые пометки о том, обильны ли были кровотечения, как проходили менструации — с болью или без боли. Все эти сведения позволят в случае необходимости более точно установить причину расстройства менструальной функции при обращении к детскому и подростковому гинекологу.
Для уточнения ритма менструаций каждая девочка должна вести календарь, отмечая в нем первый и последний день каждой менструации и делая особые пометки о том, обильны ли были кровотечения, как проходили менструации — с болью или без боли. Все эти сведения позволят в случае необходимости более точно установить причину расстройства менструальной функции при обращении к детскому и подростковому гинекологу.
Установлено, что болезненные менструации в большинстве случаев являются симптомом ряда гинекологических заболеваний, в частности неправильного развития половых органов, хронического воспаления придатков, туберкулеза половых органов и эндометриоза. Поэтому девушку, у которой менструации сопровождаются сильными болями, обязательно должен осмотреть гинеколог.
Может ли девочка обратиться к детскому и подростковому гинекологу самостоятельно, не ставя об этом в известность родителей?
Может с 15 лет, но подобная самостоятельность не всегда оправдана. Допустим, врач гинеколог при проведении планового профосмотра обнаружил у девочки какое-то гинекологическое заболевание. Чтобы уточнить диагноз, гинекологу надо задать массу вопросов: о перенесенных девочкой в детстве заболеваниях, о родовых травмах, о неблагоприятных воздействиях на плод во время беременности. Сможет ли ребенок ответить на них? Вряд ли. Поэтому, мы предлагаем подростку, в случае необходимости прийти на прием к детскому и подростковому гинекологу вместе с мамой.
Допустим, врач гинеколог при проведении планового профосмотра обнаружил у девочки какое-то гинекологическое заболевание. Чтобы уточнить диагноз, гинекологу надо задать массу вопросов: о перенесенных девочкой в детстве заболеваниях, о родовых травмах, о неблагоприятных воздействиях на плод во время беременности. Сможет ли ребенок ответить на них? Вряд ли. Поэтому, мы предлагаем подростку, в случае необходимости прийти на прием к детскому и подростковому гинекологу вместе с мамой.
Чем детская гинекология отличается от взрослой?
Диагностика любого гинекологического заболевания у детей требует особой профессиональной подготовки. Как правило, гинекологические заболевания в детском организме развиваются скрыто, имеют очень слабую симптоматику, поэтому выявить их довольно трудно. Искусство детского гинеколога состоит в том, чтобы подобрать такой комплекс диагностических исследований, который позволит по едва заметным признакам обнаружить, например, у маленького ребенка маленькую опухоль или определить причину ювенильного кровотечения у девочки-подростка.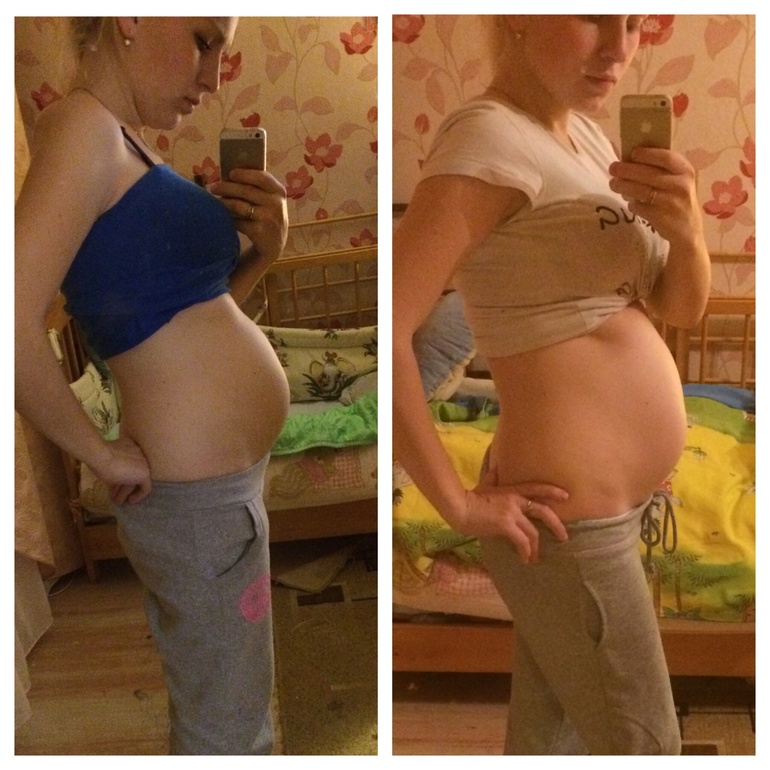
Когда необходимо прийти на прием к детскому гинекологу?
-
менструации в течение полугода остаются нерегулярными -
длительность цикла менее 21 или больше 40 дней -
отсутствие менструации больше 1,5 — 2 месяцев -
болезненные месячные -
чрезмерно обильные или длящиеся более 7 дней или сопровождающиеся значительным нарушением общего состояния месячные -
выделения из влагалища не совсем обычного цвета, характера или запаха -
зуд, жжение, дискомфорт в области наружных половых органов и/или при мочеиспускании -
наличие в ближайшем окружении лиц, переболевших или болеющих половыми инфекциями, в связи с возможным контактно-бытовым путем их передачи -
наличие бородавчатых образований или их начальные формы в области наружных половых органов, являющиеся возможным проявлением папилломавирусной инфекции, особенно при наличии подобных проявлений в других местах (вульгарные бородавки, контагиозный моллюск на кистях рук и др. )
)
-
избыточный рост волос на ногах, лице, груди -
если к 13-14 годам не начали развиваться молочные железы, наблюдается отставание в росте, беспокоит чрезмерное оволосении или раннее появление вторичных половых признаков (до 10-11 лет) -
отсутствие менструации после 14 лет -
начало половой жизни
Материал подготовлен детским и подростковым гинекологом Детского диагностического центра, к.м.н. Силенко О.Н.
Медосмотр перед детским садом и школой
Почему детей должны лечить детские врачи. Взгляд детского невролога
Возврат к списку
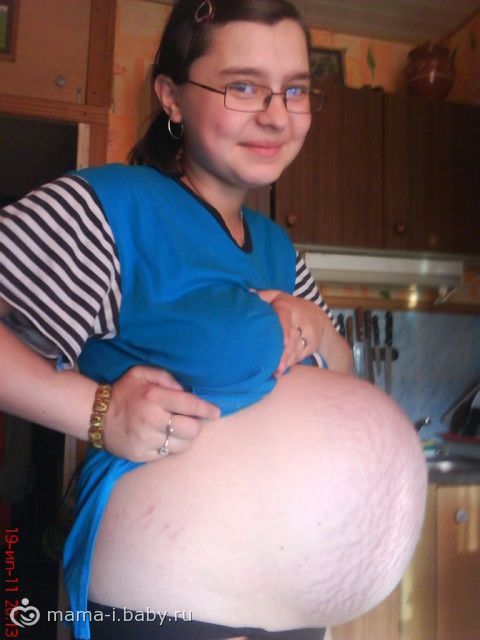
приметы при беременности на ранних и поздних сроках
Как бы ни старались родители скрыть свой интерес к полу будущего ребенка, и они сами, и все близкие родственники очень хотят знать, мальчик или девочка появится на свет.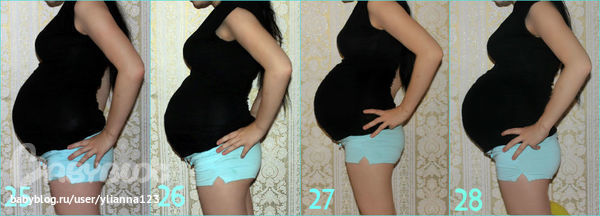 Самым точным будет результат ультразвукового исследования, но с древних времен и до сих пор многие пытаются предсказать появление на свет наследника или маленькой принцессы с помощью народных примет.
Самым точным будет результат ультразвукового исследования, но с древних времен и до сих пор многие пытаются предсказать появление на свет наследника или маленькой принцессы с помощью народных примет.
Содержание
- 1. Достоверные способы определения пола ребенка
- 2. Мальчик или девочка: приметы
- 2.1. Живот беременной женщины
- 2.2. Токсикоз при беременности
- 2.3. Внешний вид будущей матери
- 2.4. Пристрастия в еде
- 2.5. Первые шевеления
- 2.6. Другие приметы
- 3. Ритуалы для заблаговременного установления пола ребенка
- 4. Видео по теме статьи
- 5. Вопросы читателей и ответы эксперта
Достоверные способы определения пола ребенка
Розовое или голубое покупать для малыша, в каких тонах оформить детскую комнату и какие развивающие игрушки закупать? Эти вопросы начинают волновать родителей, бабушек и дедушек, едва они узнают о заветных двух полосках теста. Пройдет совсем немного времени, и по желанию мамы и папы им раскроют величайшую из тайн.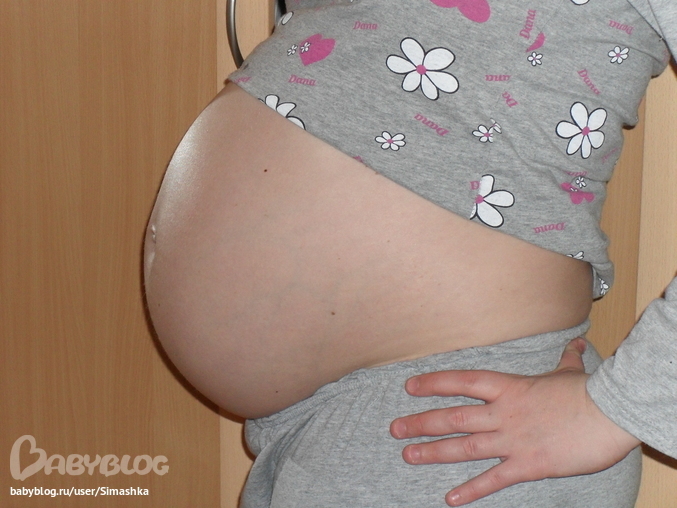 Опытный диагност после УЗИ с точностью почти в 100% может сказать, мальчика или девочку ждут в семье.
Опытный диагност после УЗИ с точностью почти в 100% может сказать, мальчика или девочку ждут в семье.
Погрешность в 2–5% остается на «капризы природы»: малыш в животе мамы может просто отвернуться или сесть, скрестив ножки, и тогда медикам остается судить о половой принадлежности только по размерам плода. Недостаток такого исследования, по мнению многих мам, в том, что на ранних сроках для определения пола он бесполезен – только второе, а то и третье УЗИ оказывается результативным. Другие врачебные методы определения пола:
- Система ТестПол, которая продается в аптеках и проста в использовании. Тестовые полоски с индикатором или реагент в емкости меняют цвет при контакте с утренней мочой будущей мамы, в которой находятся и гормоны малыша. Провести тест можно дома уже в 9 недель, считается, что достоверность результата – более 90%, а ждать его придется всего 10 мин.
- Кордоцентез, т.е. забор крови из пуповины. Метод представляет опасность как для мамы, так и для будущего ребенка, поэтому только из любопытства его не проводят.
 Обычно процедура назначается при риске развития инфекции или генетических патологий, однако медикам становится известен и пол малыша, так что если кордоцентез необходим, можно узнать и кто появится на свет.
Обычно процедура назначается при риске развития инфекции или генетических патологий, однако медикам становится известен и пол малыша, так что если кордоцентез необходим, можно узнать и кто появится на свет. - Амниоцентез назначается при наличии серьезных показаний. Одним из них является наследственность, вероятность генетической мутации. Врачи исследуют амниотическую жидкость, которую берут при помощи пункции, прокалывая стенки матки и оболочки вокруг плода. Метод дает достоверный результат и о состоянии малыша, и о том, будет мальчик или девочка.
- Тест ДНК поможет определить, какого пола будет ребенок. После 6 недель беременности в крови из вены мамы будут присутствовать и фрагменты ДНК малыша. Этот тест не только высокоточный, но и дорогостоящий, назначается при обнаружении патологий на УЗИ для того, чтобы проверить хромосомный набор плода.
Определить пол ребенка можно с помощью множества методов. Однако не все родители хотят этого: даже если потребовались исследования, при которых можно узнать, мальчик будет или девочка, мамы и папы запрещают врачам сообщать результат, испытывая счастье уже от того, что малыш здоров, растет и развивается нормально.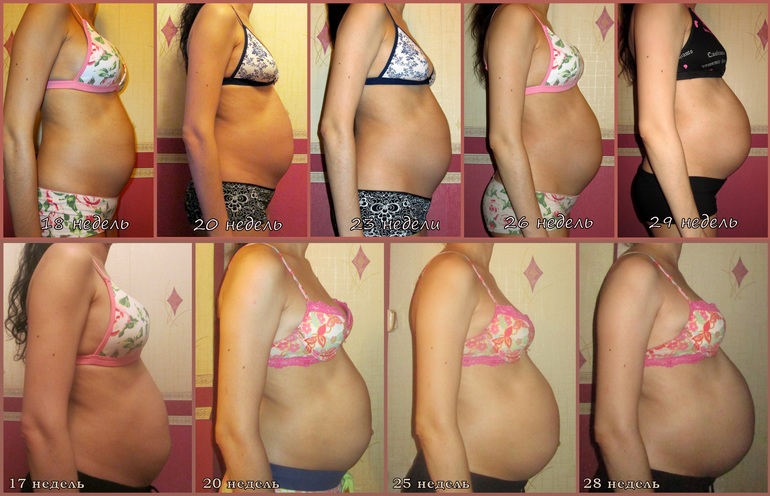
Мальчик или девочка: приметы
Снисходительно поглядывая на родственников, гадающих, кто же будет в семье, папа с умилением разговаривает с «пузожителем», а мама заботливо поглаживает живот. Бабушки и дедушки, дяди и тети обычно вспоминают приметы, подсказывающие, мальчик или девочка набирается сил для появления на свет. Этих примет за столетия набралось великое множество.
В утробе матери дети начинают учить язык у своих матерей
Пресс-релизы | Исследования | Наука | Социальные науки
2 января 2013 г.
Новое исследование показывает, что нерожденные дети слушают разговоры своих матерей в течение последних 10 недель беременности и при рождении могут продемонстрировать то, что они услышали. Тихоокеанский лютеранский университет
Тихоокеанский лютеранский университет
Младенцам всего несколько часов от роду Ученые обнаружили, что они способны различать звуки своего родного языка и иностранного языка. Исследование показывает, что дети начинают усваивать язык еще в утробе матери, раньше, чем считалось ранее.
Сенсорные и мозговые механизмы слуха развиваются на 30 неделе гестационного возраста, и новое исследование показывает, что нерожденные дети слушают разговоры своих матерей в течение последних 10 недель беременности и при рождении могут продемонстрировать то, что они услышали.
«Прежде всего мать имеет право влиять на мозг ребенка, — говорит Патриция Кул, соавтор и содиректор Института обучения и наук о мозге Вашингтонского университета. «Гласные звуки в ее речи — самые громкие, и плод фиксирует их».
Посмотрите видео из эксперимента: Младенцы изучают язык в утробе обучение происходило внутриутробно.
«Это первое исследование, которое показывает, что зародыши пренатально узнают о конкретных звуках речи матери, — сказала Кристин Мун, ведущий автор и профессор психологии Тихоокеанского лютеранского университета в Такоме, штат Вашингтон. результат опыта со звуками речи с шестимесячного возраста до рождения».
результат опыта со звуками речи с шестимесячного возраста до рождения».
Результаты будут опубликованы в ближайшем выпуске журнала Acta Paediatrica.
В Такоме и Стокгольме, Швеция, изучали 40 младенцев в возрасте около 30 часов, состоящих из девочек и мальчиков. Еще в детской малыши слушали гласные звуки на родном языке и на иностранных языках.
Их интерес к звукам определялся тем, как долго они сосали пустышку, подключенную к компьютеру, измеряющему реакцию младенцев на звуки. Более длительное или более короткое сосание незнакомых или знакомых звуков свидетельствует об обучении, потому что это указывает на то, что младенцы могут различать звуки, слышимые в утробе матери.
В обеих странах дети при рождении сосут дольше на иностранном языке, чем на родном.
Исследователи говорят, что младенцы лучше всего учатся, и изучение того, как они впитывают информацию, может дать представление об обучении на протяжении всей жизни. «Мы хотим знать, какое волшебство они используют в раннем детстве, чего не могут сделать взрослые», — сказал Куль. «Мы не можем тратить впустую это раннее любопытство».
«Мы не можем тратить впустую это раннее любопытство».
Хьюго Лагеркранц, профессор Каролинского института в Швеции, был еще одним соавтором. Исследование финансировалось Национальным институтом здравоохранения и Тихоокеанским лютеранским университетом в рамках программы бакалавриата S. Erving Severtson Forest Foundation.
###
Для получения дополнительной информации, Куль по телефону 206-685-1921 или [email protected], Мун по телефону 253-535-7471 или [email protected], или Лагеркранц по адресу [email protected] или +46-8-517 747 00. Этот выпуск новостей был адаптирован из статьи, предоставленной Тихоокеанским лютеранским университетом.
Теги: I-LABS
Как беременность может повлиять на детский аутизм | Spectrum
Аутизм имеет преимущественно генетическое происхождение, но растущий список преждевременных контактов матери и ребенка может повлиять на шансы.
Фотография Итана Хилла
Даже после того, как в прошлом году у ее первого ребенка, Шейна, в возрасте 2 лет диагностировали аутизм, Мелисса Патао знала, что хочет большую семью. Она знала, что у любых других детей, которые у нее были, были бы высокие шансы быть диагностированными с этим заболеванием — по оценкам, около 20 процентов братьев и сестер аутичных детей также получают диагноз — но она была более чем готова рискнуть. «Я просто обожаю Шейна; он мой мир», — говорит она. В августе Патао родила второго сына Зейдена.
Она знала, что у любых других детей, которые у нее были, были бы высокие шансы быть диагностированными с этим заболеванием — по оценкам, около 20 процентов братьев и сестер аутичных детей также получают диагноз — но она была более чем готова рискнуть. «Я просто обожаю Шейна; он мой мир», — говорит она. В августе Патао родила второго сына Зейдена.
Если выяснится, что Зейден тоже в спектре, «да будет так», — говорит Патао. Но на протяжении всей беременности она задавалась вопросом: «А что, если?». Она обнаружила, что изучает исследования, пытаясь понять его шансы на аутизм и что может на них повлиять.
Патао, которая учится на практикующую педиатрическую медсестру, не обнаружила недостатка в материалах для чтения: только в прошлом году ученые опубликовали более 100 статей о событиях во время беременности, которые могут повлиять на вероятность развития у ребенка аутизма. Гены определяют от 50 до 95 процентов от этого риска. Но это означает, что «в этой истории есть нечто большее, чем просто генетическая предрасположенность», — говорит Даниэль Фаллин, генетический эпидемиолог из Университета Джона Хопкинса в Балтиморе. Вклад окружающей среды также должен учитываться.
Вклад окружающей среды также должен учитываться.
Самая ранняя среда жизни ребенка — матка — имеет решающее значение: поскольку мозг плода производит около 250 000 нейронов каждую минуту во время беременности, события, которые мешают этому процессу, могут оказывать долгосрочное воздействие на развивающийся мозг. Исследования связывают аутизм с рядом факторов во время беременности, среди которых диета матери, лекарства, которые она принимает, а также ее психические, иммунные и метаболические состояния, включая преэклампсию (форма высокого кровяного давления) и гестационный диабет. Другая предварительная работа связана с качеством воздуха, которым она дышит, и с пестицидами, которым она подвергается. И некоторые исследования показывают, что осложнения при родах и время родов также могут играть роль.
Связь между многими из этих факторов и аутизмом все еще остается спекулятивной. «Вопрос причинно-следственной связи — это бремя, которое очень трудно выполнить», — говорит Брайан Ли, эпидемиолог из Университета Дрекселя в Филадельфии.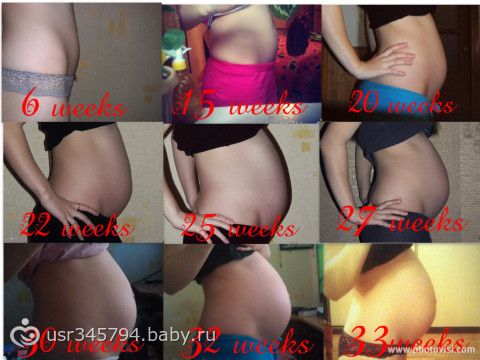 В целом это относится к исследованиям воздействия окружающей среды и особенно к исследованиям на беременных женщинах: исследователи не могут с этической точки зрения подвергать беременных женщин возможному риску; обсервационные исследования могут выявить только корреляции, а не причины; и результаты исследований на животных не всегда экстраполируются на людей.
В целом это относится к исследованиям воздействия окружающей среды и особенно к исследованиям на беременных женщинах: исследователи не могут с этической точки зрения подвергать беременных женщин возможному риску; обсервационные исследования могут выявить только корреляции, а не причины; и результаты исследований на животных не всегда экстраполируются на людей.
Но исследователи начинают обнаруживать биологические нити, связывающие вместе некоторые из этих пренатальных воздействий. Многие из них влияют на общие биохимические пути, ранее причастные к аутизму, например, связанные с воспалением и аберрантным иммунитетом как у матери, так и у ребенка. Каждый из них может лишь «вносить немного риска здесь и там», говорит Ли, но крайне важно попытаться понять, как складываются все части.
Неопределенный результат: Мелисса Патао задается вопросом, есть ли у ее ребенка Зейдена аутизм, как у его брата Шейна.
В утробе матери:
Аутизм связан с событиями на протяжении всей беременности, включая первые несколько дней после зачатия. Еще до того, как крошечная человеческая бластоциста прикрепится к богатой питательными веществами оболочке матки своей матери, уже действуют факторы, формирующие ее нервную систему. В первые дни после зачатия гены, управляющие проводкой мозга, включаются и выключаются в процессе, требующем фолиевой кислоты или витамина B9. Фолиевая кислота может быть важна и для построения фундаментальных структур мозга позже.
Еще до того, как крошечная человеческая бластоциста прикрепится к богатой питательными веществами оболочке матки своей матери, уже действуют факторы, формирующие ее нервную систему. В первые дни после зачатия гены, управляющие проводкой мозга, включаются и выключаются в процессе, требующем фолиевой кислоты или витамина B9. Фолиевая кислота может быть важна и для построения фундаментальных структур мозга позже.
Если в рационе матери недостаточно фолиевой кислоты, эти процессы могут пойти наперекосяк, увеличивая риск дефектов нервной системы, таких как расщепление позвоночника и, возможно, аутизм. В исследовании 2013 года норвежские исследователи наблюдали за более чем 85 000 женщин с 18 недель беременности до в среднем примерно шести лет после родов, собирая информацию, которая включала, принимали ли женщины добавки фолиевой кислоты, синтетической формы фолиевой кислоты, и когда, если да, то когда. а также здоровье их детей. У тех, кто принимал добавки, особенно в период между четырьмя неделями до и восемью неделями после зачатия, вероятность рождения детей с аутизмом была примерно на 40% ниже, чем у тех, кто не принимал добавки.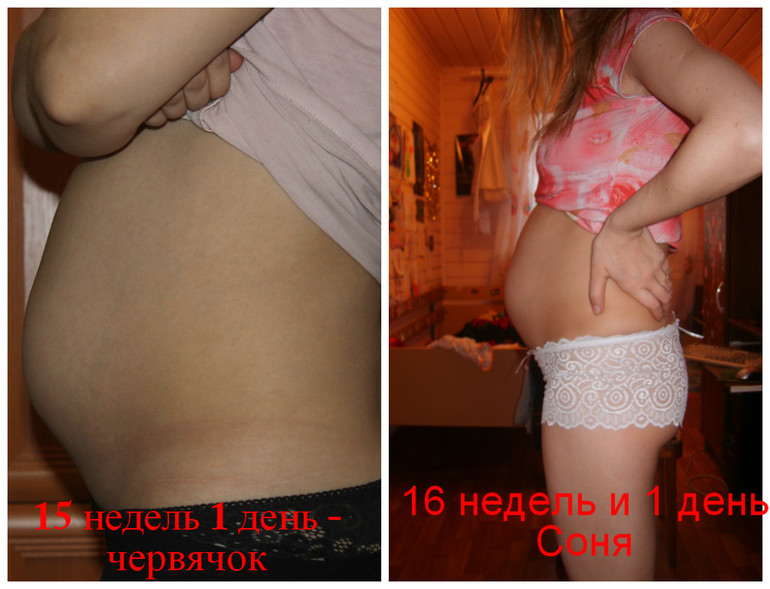 Другие исследования связывают дефицит витамина D у беременных женщин с аутизмом у их детей, но последствия этого неясны.
Другие исследования связывают дефицит витамина D у беременных женщин с аутизмом у их детей, но последствия этого неясны.
Степень прикрепления бластоцисты к стенке матки матери после оплодотворения может повлиять на ее доступ к фолиевой кислоте и другим питательным веществам. «Сильная привязанность гарантирует, что эмбрион соединяется с кровеносными сосудами матери и реконструирует их, чтобы снабжать его питательными веществами и кислородом на протяжении всей беременности», — говорит Шерил Уокер, акушер-гинеколог из Калифорнийского университета в Дэвисе. Напротив, неглубокая имплантация может привести к задержке роста плода и низкой массе тела при рождении, что связано с аутизмом.
Неглубокая привязанность также может привести к преэклампсии у матери. Согласно исследованию 2015 года, дети с аутизмом в два раза чаще, чем обычные дети, подвергались преэклампсии. У женщины с преэклампсией кровеносные сосуды в плаценте «также не расширяются, и в конечном итоге они не дают ребенку столько ресурсов», — говорит Уокер, участвовавший в исследовании. В результате мозг плода может испытывать недостаток питательных веществ, необходимых ему для правильного роста.
В результате мозг плода может испытывать недостаток питательных веществ, необходимых ему для правильного роста.
Иммунная система плода также может влиять на развитие его мозга. Определенные молекулы, называемые цитокинами, которые контролируют миграцию клеток в иммунной системе, также имеют решающее значение для нейронов и иммунных клеток, чтобы добраться до своих правильных мест в нервной системе. «Эти две системы взаимодействуют друг с другом способами, о которых мы даже не догадывались», — говорит Джуди Ван де Уотер, нейроиммунолог из Калифорнийского университета в Дэвисе.
Инфекции во время беременности могут блокировать эту сигнализацию. Успешная беременность включает в себя сложный иммунный танец: иммунитет женщины должен подавляться, чтобы он не атаковал плод как чужеродный захватчик, но также оставался достаточно бдительным, чтобы отразить вредные инфекции. Однако даже если все пойдет по плану, серьезные инфекции могут усилить ее иммунный ответ в ущерб ее ребенку. Например, исследование 1977 года выявило удивительно высокую распространенность аутизма — 1 из 13 — среди детей, рожденных от матерей, инфицированных краснухой во время беременности. А исследование 2015 года, в котором приняли участие более 2,3 миллиона детей, родившихся в Швеции в возрасте от 19 до84 в 2007 г. сообщалось, что у женщин, госпитализированных с инфекциями во время беременности, шансы родить ребенка с аутизмом примерно на 30 процентов выше, чем у других беременных женщин.
Например, исследование 1977 года выявило удивительно высокую распространенность аутизма — 1 из 13 — среди детей, рожденных от матерей, инфицированных краснухой во время беременности. А исследование 2015 года, в котором приняли участие более 2,3 миллиона детей, родившихся в Швеции в возрасте от 19 до84 в 2007 г. сообщалось, что у женщин, госпитализированных с инфекциями во время беременности, шансы родить ребенка с аутизмом примерно на 30 процентов выше, чем у других беременных женщин.
Прогнозирование риска: Маниш Арора изучает воздействие химических веществ, которое может повлиять на вероятность развития аутизма у ребенка.
Этот риск может быть опосредован, по крайней мере частично, воспалением и нарушением иммунных сигналов у матери. Проведенное в 2013 году исследование 1,2 миллиона новорожденных в Финляндии показало, что у женщин с самым высоким уровнем С-реактивного белка, распространенного маркера воспаления, в крови на 80 процентов больше шансов иметь детей с диагнозом аутизм, чем у женщин с самым низким уровнем. В прошлом году Ван де Уотер и ее коллеги сообщили, что женщины, у которых родились дети-аутисты с умственной отсталостью, имели повышенный уровень определенных цитокинов в крови в середине беременности.
В прошлом году Ван де Уотер и ее коллеги сообщили, что женщины, у которых родились дети-аутисты с умственной отсталостью, имели повышенный уровень определенных цитокинов в крови в середине беременности.
Некоторые цитокины особенно важны для снижения риска аутизма. У мышей иммунная активация способствует аутизму только тогда, когда часть иммунных клеток, называемых Т-хелперами 17, высвобождает цитокин, называемый интерлейкином 17. У мышей без этих клеток воспаление во время беременности, по-видимому, не приводит к аутизму. Т-хелперы 17 вырабатываются в ответ на определенные кишечные бактерии, что повышает вероятность того, что беременные женщины с этими бактериями особенно восприимчивы к воспалению, которое способствует развитию аутизма. Удаление этих специфических бактерий из кишечника беременных женщин может снизить вероятность аутизма у их детей — эту возможность исследуют исследователи.
Ожирение, диабет до и во время беременности, стресс и аутоиммунные заболевания у матери также связаны с аутизмом у ее ребенка: все они либо вызывают воспаление, либо иным образом нарушают передачу иммунных сигналов. Эти доказательства, взятые вместе, называются «гипотезой активации материнского иммунитета». иметь детей, у которых позже диагностируют аутизм.
Эти доказательства, взятые вместе, называются «гипотезой активации материнского иммунитета». иметь детей, у которых позже диагностируют аутизм.
Работа Ван де Уотер показала, что некоторые аутоиммунные реакции могут даже напрямую повредить мозг плода. (Во время беременности женские антитела могут проникать через плаценту и даже через гематоэнцефалический барьер плода.) В 2013 году команда Ван де Уотер сообщила, что 23 процента матерей детей-аутистов являются носителями антител к белкам головного мозга плода, по сравнению с 1 процентом среди женщин. матери типичных детей. Никто не знает, почему у этих женщин могут быть эти антитела — это «вопрос на 50 миллионов долларов», — говорит Ван де Уотер, — но исследователи полагают, что они могут быть еще одним побочным продуктом материнской иммунной системы, вышедшей из строя. Факторы вне тела матери также могут оказывать сильное воздействие.
«Мы начинаем собирать воедино то, на что никогда не думали смотреть вместе». Джуди Ван де Уотер
Вне чрева:
Стол Маниша Ароры в Медицинской школе Икана на горе Синай в Нью-Йорке представляет собой хаотичное нагромождение полупустых кофейных кружек, книг по философии и молочных зубов. Крошечные зубы были пожертвованы для исследования, не связанного с аутизмом, но, тем не менее, они могут раскрыть секреты этого состояния, говорит он.
Крошечные зубы были пожертвованы для исследования, не связанного с аутизмом, но, тем не менее, они могут раскрыть секреты этого состояния, говорит он.
Арора многогранен: дантист, ученый и отец 6-летних тройняшек. Он тихий и часто говорит метафорами. В своей профессиональной жизни он стремится понять, как химическое воздействие в раннем возрасте влияет на развитие мозга, страсть, сформированная его детством, когда он рос на границе Замбии и нынешней Зимбабве. Он помнит, как грузовики распыляли пестициды, такие как ДДТ, на землю — а иногда и на детей, играющих на улице — для борьбы с малярией. Он продолжал думать об этой практике, когда стал старше, из-за ее потенциального вреда.
Как знает Арора из своей работы стоматологом, молочные зубы служат записью химического воздействия на организм. Зубы, объясняет он, подобны деревьям: по мере роста они создают кольца — примерно в одну десятую диаметра человеческого волоса — которые фиксируют химические вещества и металлы, с которыми они сталкиваются. Эти кольца роста начинают формироваться в конце первого триместра беременности и продолжаются на протяжении всей жизни. «Сегодня мы с вами формируем кольцо роста, и оно захватывает все, чему мы подвергаемся», — говорит он. Изучая кольца роста выброшенных молочных зубов, он и его коллеги могут проанализировать, какому воздействию подвергались зародыши в утробе матери. Стресс рождения создает темную метку, которую можно использовать как точку отсчета.
Эти кольца роста начинают формироваться в конце первого триместра беременности и продолжаются на протяжении всей жизни. «Сегодня мы с вами формируем кольцо роста, и оно захватывает все, чему мы подвергаемся», — говорит он. Изучая кольца роста выброшенных молочных зубов, он и его коллеги могут проанализировать, какому воздействию подвергались зародыши в утробе матери. Стресс рождения создает темную метку, которую можно использовать как точку отсчета.
В мае Арора и его коллеги сообщили об анализе молочных зубов, собранных у 193 детей, в том числе у 32 пар близнецов, один из которых страдает аутизмом, а другой нет. Команда проанализировала кольца роста детских зубов, используя высокочувствительную форму масс-спектрометрии. Уровни металлов, таких как цинк и медь, обычно циклически повторяются вместе — оба металла помогают регулировать возбуждение нейронов — но у аутичных детей циклы короче, менее регулярны и менее сложны, чем у контрольной группы. Команда Арора создала алгоритм, основанный на этих групповых различиях, который может предсказать аутизм у ребенка с более чем 90 процентов точности.
Работа Ароры является частью растущей области, которая пытается расшифровать, какие виды воздействий окружающей среды увеличивают вероятность аутизма и как они взаимодействуют с биологией и генетикой человека. Это трудные вопросы, чтобы ответить. Исследователи не могут легко собрать образцы крови или слюны у плодов, чтобы увидеть, что через них циркулирует. Вместо этого они пытаются распознать воздействия на плод, используя в качестве прокси среду матери. Например, если беременная женщина принимает определенное лекарство, исследователи могут экстраполировать, что плод тоже подвергся воздействию.
Пока что результаты неоднозначны. Исследования показывают, что аутизм связан с талидомидом, препаратом, назначаемым от утренней тошноты в 1950-х и 1960-х годах, который, как позже выяснилось, вызывает серьезные врожденные дефекты. Вальпроат, препарат, используемый для лечения эпилепсии, биполярного расстройства и мигрени, также связан с аутизмом при приеме во время беременности.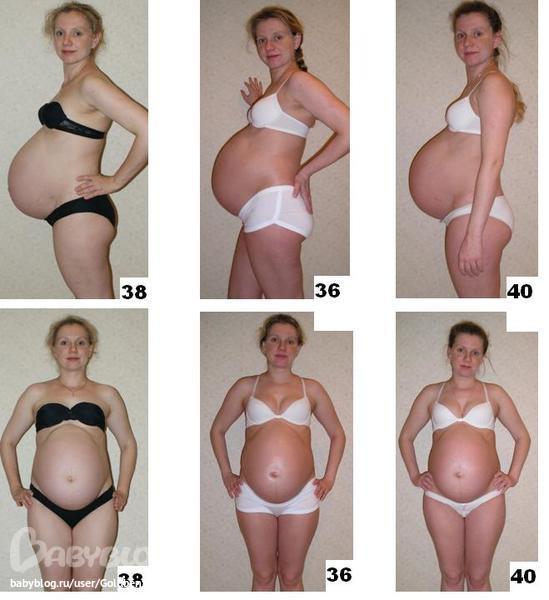 Но для других распространенных лекарств, таких как антидепрессанты, связь с аутизмом различить труднее.
Но для других распространенных лекарств, таких как антидепрессанты, связь с аутизмом различить труднее.
Химическая запись: Кольца роста в молочных зубах показывают воздействие до и после рождения.
Частично проблема заключается в том, что женщины принимают антидепрессанты из-за основных психических заболеваний, поэтому, если обнаруживается связь, часто неясно, является ли основной причиной ее лекарства или ее генетика. «Это очень трудно распутать», — говорит Хилари Браун, эпидемиолог из Университета Торонто в Скарборо в Канаде. В прошлом году благодаря продуманному плану исследования она и ее коллеги немного приблизились к истине. Они изучали пары братьев и сестер, в которых один из них подвергался воздействию антидепрессантов в утробе матери, а другой — нет, что позволило им контролировать тяжесть депрессии матери, помимо других факторов. Они сообщили, что у братьев и сестер, подвергшихся воздействию антидепрессантов, вероятность аутизма была не выше, чем у их братьев и сестер, не подвергавшихся воздействию. Результаты показывают, что лекарства сами по себе не увеличивают риск аутизма.
Результаты показывают, что лекарства сами по себе не увеличивают риск аутизма.
Некоторые исследования также связывают использование ацетаминофена (обычно продаваемого как тайленол) во время беременности с аутизмом. Но опять же, неясно, является ли проблема ацетаминофеном или основной причиной его использования — болью или инфекцией, что приводит к гипотезе активации материнского иммунитета.
Загрязнение воздуха также может быть связано с риском аутизма, но подробности туманны. По крайней мере, 14 исследований предполагают связь с аутизмом, а загрязнение воздуха, как известно, вызывает воспаление, но анализы отдельных химических веществ в воздухе были непоследовательными. Исследователей также смущает тот факт, что курение сигарет, которое содержит многие из тех же химических веществ, что и загрязненный воздух, не связано с этим заболеванием.
Некоторые пестициды, такие как хлорпирифос, могут нарушать пути выработки половых гормонов, задействованные в животных моделях аутизма.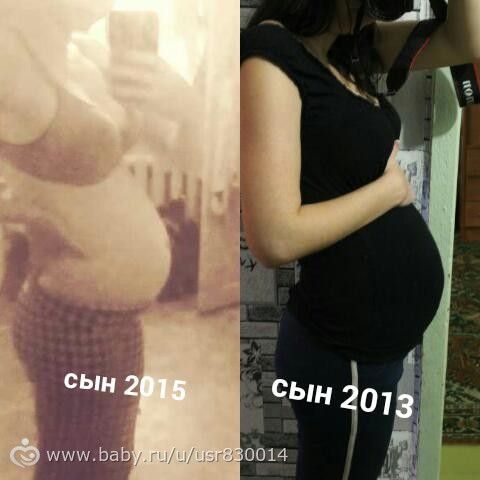 Но опять же, исследования, связывающие пестициды с аутизмом, неоднозначны, и вопросы о причинно-следственной связи остаются нерешенными. Однако может появиться больше ответов, поскольку исследователи открывают новые способы изучения взаимодействия между плодами и внешним миром. В дополнение к работе Ароры о молочных зубах, исследователи изучают, какие химические истории может рассказать меконий, первый кал новорожденного.
Но опять же, исследования, связывающие пестициды с аутизмом, неоднозначны, и вопросы о причинно-следственной связи остаются нерешенными. Однако может появиться больше ответов, поскольку исследователи открывают новые способы изучения взаимодействия между плодами и внешним миром. В дополнение к работе Ароры о молочных зубах, исследователи изучают, какие химические истории может рассказать меконий, первый кал новорожденного.
«Если это трудные роды… то это резко увеличивает риск аутизма». Сэм Ван
Рождение и последующие годы:
Нейробиолог из Принстонского университета Сэм Ван давно интересовался потенциальными экологическими причинами аутизма, но говорит, что находит это исследование пугающим. «Это как песок морей», — говорит он. «Это огромная литература, и у людей, которые в ней работают, разные точки зрения».
Несколько лет назад, пытаясь внести ясность в этот вопрос, Ван изучил около 100 исследований, а затем ранжировал десятки взаимосвязей между аутизмом и генетическими факторами и факторами окружающей среды по соотношению их относительных рисков. Он описал свои выводы в статье 2014 года в журнале 9.0130 Нью-Йорк Таймс .
Он описал свои выводы в статье 2014 года в журнале 9.0130 Нью-Йорк Таймс .
Первое место в анализе факторов окружающей среды, проведенном Вангом, заняло рождение — в частности, редкие родовые травмы мозжечка, области мозга, которая помимо прочих функций координирует движения мышц. «Если это тяжелые роды или кровоизлияние в мозжечок, то это резко увеличивает риск аутизма», — говорит он, — на колоссальные 3800 процентов. «Это больше, чем любой другой фактор риска, кроме того, что вы делитесь своим геномом с человеком с аутизмом». Исследование Вана также подтверждает эту связь: он показал, что мыши с ранним повреждением мозжечка позже имеют серьезные когнитивные и поведенческие проблемы, которые имитируют черты аутизма.
Время рождения также попало в список Ванга: он обнаружил, что у детей, рожденных как минимум на девять недель раньше срока, больше шансов заболеть аутизмом.
Когда в 2008 году Ноэль Матиас узнала, что беременна старшей дочерью Еленой, она хорошо позаботилась о себе. Матиас занимался спортом, хорошо питался, не пил алкоголь и не курил. «Насколько я знала, это была нормальная беременность, — вспоминает она. Но воды у нее отошли рано, в 36 недель, и Елена родилась менее чем через 24 часа. Когда Елене было 2 года, Матиас и ее муж заметили, что она не отзывается на свое имя. Елену обследовали, и вскоре после этого девочке поставили диагноз аутизм.
Матиас занимался спортом, хорошо питался, не пил алкоголь и не курил. «Насколько я знала, это была нормальная беременность, — вспоминает она. Но воды у нее отошли рано, в 36 недель, и Елена родилась менее чем через 24 часа. Когда Елене было 2 года, Матиас и ее муж заметили, что она не отзывается на свое имя. Елену обследовали, и вскоре после этого девочке поставили диагноз аутизм.
Невозможно узнать, сыграли ли причиной диагноза Елены преждевременные роды. Является ли преждевременное рождение само по себе проблемой, или может лежащая в основе генетическая предрасположенность или воздействие окружающей среды увеличить шансы как преждевременных родов, так и аутизма?
Вторая беременность Матиаса была доношенной, и ее дочь Элиза, которой сейчас 8 лет, имеет типичное развитие. Но во время третьей беременности у Матиаса отошли воды всего на 25 неделе, и она провела 53 дня в больнице на постельном режиме, надеясь отсрочить роды как можно дольше. Ее сын Эммануэль продержался до 33 недель, а затем провел время в отделении реанимации новорожденных. Сейчас ему 2 года, и кажется, что он развивается нормально.
Сейчас ему 2 года, и кажется, что он развивается нормально.
Матиас понятия не имеет, почему у ее первого ребенка был другой результат, чем у остальных. Анализ риска для любого ребенка усложняется тем фактом, что аутизм «это не просто состояние «есть или нет» — это широкий фенотипический спектр», — говорит Кристен Лайалл, эпидемиолог из Университета Дрекселя. Институт аутизма Дрекселя. Возможно, некоторые факторы окружающей среды преимущественно влияют на социальные навыки, в то время как другие в первую очередь формируют, например, когнитивное развитие.
На страже: Семья Патао участвует в исследовании «младших братьев и сестер», наблюдая за Зайденом на предмет признаков аутизма.
Также может случиться так, что определенные комбинации факторов — возможно, несколько воздействий окружающей среды подряд или конкретное воздействие наряду с генетической предрасположенностью — необходимы, чтобы склонить развитие мозга ребенка к аутизму. Например, исследование 2016 года показало, что у мышей материнская инфекция может модулировать эффекты генов, связанных с аутизмом, включая CNTNAP2. «Мы начинаем совмещать вещи, которые никогда не думали рассматривать вместе», — говорит Ван де Уотер. «У вас есть люди, работающие вместе, которые никогда бы не пересеклись». В рамках этих усилий исследователи ищут биомаркеры аутизма у плода и младенца, такие как нерегулярные профили цитокинов, антифетальные антитела и маркеры окислительного стресса, которые могут открыть дверь для более ранних и более эффективных вмешательств.
«Мы начинаем совмещать вещи, которые никогда не думали рассматривать вместе», — говорит Ван де Уотер. «У вас есть люди, работающие вместе, которые никогда бы не пересеклись». В рамках этих усилий исследователи ищут биомаркеры аутизма у плода и младенца, такие как нерегулярные профили цитокинов, антифетальные антитела и маркеры окислительного стресса, которые могут открыть дверь для более ранних и более эффективных вмешательств.
Поскольку у Зейдена есть старший брат с аутизмом, Мелисса Патао смогла записать его на исследование «младших братьев и сестер» в Йельском центре изучения детей. Исследователи следили за беременностью Патао с Зайденом и планируют продолжать отслеживать его развитие в раннем детстве. На данный момент Зейден делает все, что обычно делает трехмесячный ребенок: он улыбается и общается со своей семьей, а недавно начал смеяться. Его брат Шейн тоже чувствует себя хорошо — он участвует в ролевой игре, а его языковые навыки, которые лишь немного отстают, постоянно улучшаются.

 )
)
 Обычно процедура назначается при риске развития инфекции или генетических патологий, однако медикам становится известен и пол малыша, так что если кордоцентез необходим, можно узнать и кто появится на свет.
Обычно процедура назначается при риске развития инфекции или генетических патологий, однако медикам становится известен и пол малыша, так что если кордоцентез необходим, можно узнать и кто появится на свет.