Живот становится твердым во время беременности: Твердый живот утром при беременности: основные причины. «ЭНЭЛЬ-КЛИНИК»
Содержание
Тонус матки — так ли страшно?
Тонус матки-вопрос, который волнует каждую вторую беременную женщину.
Часто так называемый гипертонус матки становится причиной беспокойства женщины после посещения гинеколога. Ведь именно во время гинекологического осмотра матка сокращается (тут и психологическая составляющая играет роль) и врач обращает внимание на наличие тонуса матки. Западные специалисты даже не диагностируют этот симптом у своих пациенток и уж тем более не назначают никакого лечения. Тонус матки воспринимается исключительно как физиологическое явление.
Примечательно, что в отечественных учебниках по акушерству и гинекологии Вы также не найдете определения «гипертонус» или повышенный тонус матки. Если речь и идет о тонусе матки, то исключительно в периоде родов. К слову, доктор Березовская Е.П. также подтверждает, что понятия «гипертонус» в акушерстве нет, а повышенный тонус – не что иное как физиологическое состояние матки во время беременности по причине улучшения кровоснабжения стенок матки (поэтому задняя стенка толще передней) и «имплантации» плодного яйца (отсюда частая диагностика тонуса на раннем сроке беременности).
Несмотря на такую кардинальную разницу во взглядах на этот вопрос, предлагаем разобраться в чем суть тонуса матки, в каких случаях стоит его опасаться и что делать для профилактики этого состояния.
Итак, что представляет собой тонус матки?
Тонус матки – это мышечные сокращения матки, которые способствуют родоразрешению, т.е. выходу плода и плаценты во внешнюю среду. Поскольку матка – это полый гладкомышечный орган, которому по природе своей свойственно сокращаться, то и тонус матки – состояние весьма естественное.
Считается нормальным, когда матка находится в некоем тонусе (мед. нормальный тонус матки), а не полностью расслабленной или, наоборот, слишком напряженной, каменной. Однако очевидно, что тонус матки, как физиологическая необходимость, должен появиться непосредственно в родах, если же тонус матки наблюдается во время беременности, то следует обратиться к врачу и выяснить причину такого явления.
Следует сразу отметить, что тонус матки – это не диагноз, это – симптом. В связи с этим, наблюдайте за поведением своего организма, ощущениями, чтобы суметь понять и почувствовать, когда следует опасаться тонуса матки, а когда – нет.
В связи с этим, наблюдайте за поведением своего организма, ощущениями, чтобы суметь понять и почувствовать, когда следует опасаться тонуса матки, а когда – нет.
Можно ли определить тонус матки самостоятельно?
Да, почувствовать тонус матки Вы сможете самостоятельно на любом из этапов беременности.
На ранних сроках беременности при тонусе матки Вы будете ощущать тянущие боли внизу живота, боль в пояснице или крестце. В целом, эти ощущения будут очень схожи с симптомами месячных. Вспомните, как Вы себя чувствовали перед или во время месячных. Если аналогичные или еще более интенсивные болезненные ощущения Вы испытываете на ранних сроках беременности, – обратитесь к врачу.
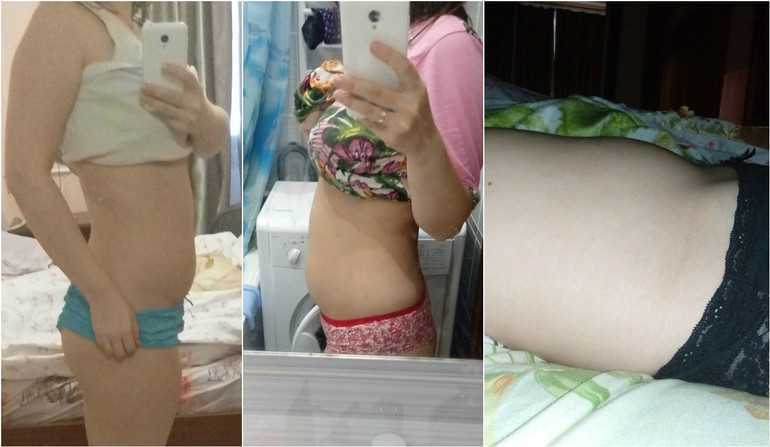
Во втором и третьем триместре ощущения дополнятся еще и «окаменением» живота. Живот становится твердым, каменным – это говорит о том, что матка сокращается. После 36 недели беременности окаменение живота и тонус матки могут также свидетельствовать о начале так называемых ложных (тренировочных) схваток.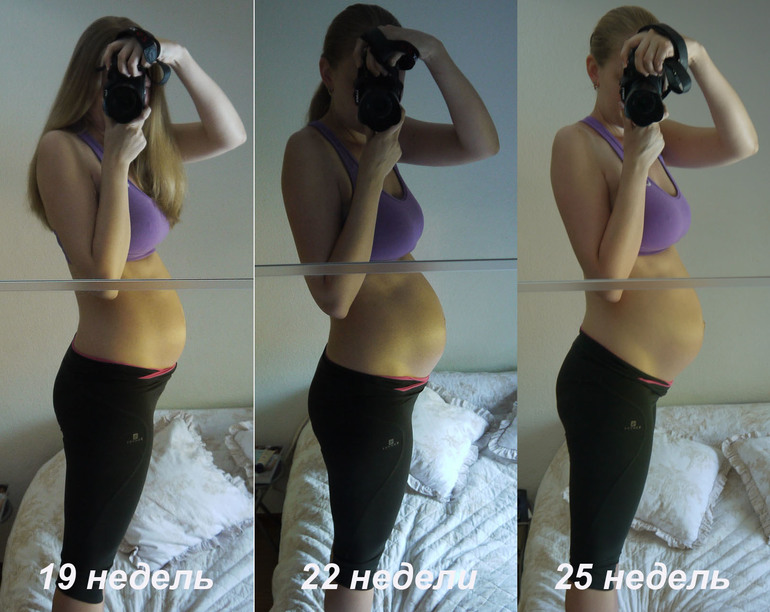 Угрозу беременности на этом сроке они уже, как правило, не несут.
Угрозу беременности на этом сроке они уже, как правило, не несут.
Если же на любом из сроков Вы заметили, помимо тонуса матки, кровянистые мажущие выделения, рекомендуем сразу же обратиться к врачу.
Подведем небольшой итог. Когда тонус матки можно считать нормальным физиологическим состоянием?
- Когда отсутствуют другие симптомы, доставляющие дискомфорт;
- Когда тонус матки носит кратковременный и нерегулярный характер;
- Когда нет кровянистых мажущих выделений.
К слову, тонус матки возникает во время чихания, смеха, оргазма или физических нагрузок.
Даже если Вы чувствуете себя прекрасно, не лишним будет знать о методах профилактики тонуса матки.
Главным методом профилактики гипертонуса матки является ведение здорового образа жизни! Помните, что отдых, спокойствие и режим дня – лучшая профилактика большинства возможных проблем при беременности.
Рекомендуем:
- Избегать лишних физических нагрузок (прогулки на свежем воздухе – ДА!, тренировки в спортзале – только с позволения врача).
 Рекомендуем посещать занятия по плаванию.
Рекомендуем посещать занятия по плаванию. - Сказать НЕТ стрессам и волнениям! Только спокойствие и внутренняя умиротворенность. Малышу такое состояние мамы будет на пользу.
- Отказаться от вредных привычек (курение и алкоголь), поскольку они тоже способствуют развитию тонуса матки, особенно на ранней стадии беременности.
- Регулярное посещение гинеколога во время беременности, а еще лучше – на стадии планирования беременности. Изучите особенности организма до беременности и будьте готовы к возможным сюрпризам!
Тонус матки – угроза выкидыша, так ли это? В чем опасность тонуса матки?
Преждевременное активное сокращение мышц матки до начала родовой деятельности (т.е. собственно родов) на ранних сроках беременности, а именно в первом и втором триместре, опасно самопроизвольным выкидышем, а в третьем триместре – преждевременными родами. (Прим. автора первый триместр – это период до 14й недели включительно, второй триместр – от 15й до 26й недели, третий триместр – от 27й до 40й недели).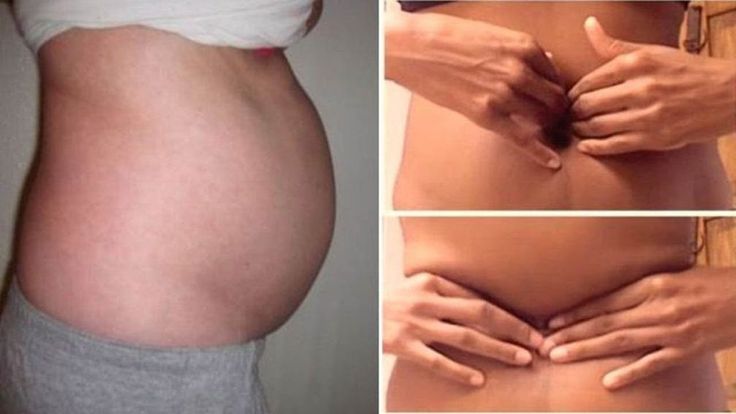
О том, что такое преждевременные роды читайте в нашем следующем материале.
Вместе с тем, если вовремя выявить тонус матки и устранить причину его возникновения, то беременность удается спасти, а возникшие на раннем сроке нюансы никак не повлияют на развитие и здоровье малыша. Несмотря на устоявшийся стереотип, нет прямой зависимости между гипертонусом и прерыванием беременности. Тонус матки, как один из симптомов, лишь свидетельствует о необходимости коррекции (возможно медикаментозным путем) здоровья и состояния беременной.
Если же причиной тонуса матки являются соматические заболевания, патологии или аномалии развития женских половых органов, то тонус матки удастся существенно снизить или предотвратить, если выявить эти отклонения на этапе планирования или на раннем сроке беременности. Поэтому очень важно проводить комплексное обследование будущей мамы еще на стадии планирования беременности.
Действительно, повышенный тонус матки несет опасность и малышу, поскольку во время сокращения мышцы матки пережимают пуповину и к плоду попадает меньшее количество кислорода и питательных веществ, что в свою очередь может способствовать развитию гипоксии и гипотрофии плода. Однако тут стоит оговориться, что гипотрофия и гипоксия плода – весьма серьезные диагнозы и развиться могут при серьезных физиологических отклонениях состояния беременной женщины.
Однако тут стоит оговориться, что гипотрофия и гипоксия плода – весьма серьезные диагнозы и развиться могут при серьезных физиологических отклонениях состояния беременной женщины.
Если же Вы определили у себя повышенный тонус матки, то первое, что Вы должны сделать – обратиться к врачу. Диагностировать тонус матки возможно при гинекологическом осмотре, однако лучше провести ультразвуковое исследование, поскольку УЗИ позволит выявить патологии (тонус матки по задней или передней стенке 1 или 2 степени).
В чем причина тонуса матки?
Напомним, что повышенный тонус матки – это не болезнь, это – симптом, свидетельствующий о наличии определенных отклонений в организме женщины. Таким образом, причинами тонуса матки могут быть:
- Гормональные нарушения. Чаще всего проявляются в нехватке гормона прогестерона или избытке некоторых мужских гормонов.
- Сильный токсикоз в 1 триместре, особенно при наличии частой и обильной рвоты. Сокращения мышц ЖКТ способствуют сокращению мышц матки.

- Физиологические особенности женщины – наличие аномалий развития матки. Аномалии развития матки – это изменения анатомической структуры органа вследствие нарушений внутриутробного развития. Составляют 1-2% от общего количества врожденных аномалий женских половых органов. Обнаруживаются при гинекологическом осмотре и УЗИ.
- Структурные изменения в стенках матки (опухоли, например).
- Соматические заболевания (заболевания сердца, печени, почек и пр.).
- Наличие резус-конфликта. Тонус матки возникает, когда у резус-отрицательной матери идет отторжение резус-положительного плода. Современная медицина способна влиять на данный процесс.
- Инфекционные заболевания и воспалительные процессы. Обратите внимание, что должны наблюдаться и другие симптомы (зуд и жжение, болевые ощущения, изменение характера выделений).
- Крупноплодная или многоплодная беременность. Многоводие. При таких беременностях наблюдается естественное растяжение матки, что провоцирует возникновение гипертонуса.

- Сильные физические нагрузки.
- Стрессы и нарушения ЦНС.
- Аборты и хирургические вмешательства, предшествующие беременности.
- Вредные условия труда (токсичные вещества, тяжелый физический труд).
- Вредные привычки – курение и алкоголь.
В целом, причин может быть множество в зависимости от того, как на любой из факторов (внутренних или внешних) реагирует наш организм. Поэтому, прислушивайтесь к себе и организму, дайте ему возможность справиться с уже возникшей нагрузкой и выносить здорового и счастливого малыша!
Будьте здоровы! Всегда Ваши Sun Flower Family
Тренировочные схватки при беременности
Что такое тренировочные схватки
Роды проходят в три периода: раскрытие, изгнание и последовый. Во время первого из них матка сокращается, а ее шейка раскрывается. Сокращения матки во время родов называют истинными или родовыми схватками.
За несколько недель до родов начинается период предвестников, во время которого шейка матки размягчается и сглаживается, и женщина чувствует сокращения матки — тренировочные схватки. Многие, особенно те, кто готовится впервые стать мамой, пугаются этих ощущений, принимая их за начало родов и напрасно отправляются в роддом.
Многие, особенно те, кто готовится впервые стать мамой, пугаются этих ощущений, принимая их за начало родов и напрасно отправляются в роддом.
Ложные схватки — это сокращения матки, которые не вызывают раскрытия ее шейки. Обычно женщина чувствует напряжение в животе и, если она попытается прощупать матку, то орган покажется ей очень твердым. Ощущения при тренировочных схватках длятся от нескольких секунд до двух минут. Такие схватки безболезненны, некоторые пациентки чувствуют лишь небольшой дискомфорт. К тому же, это состояние возникает нерегулярно.
Если боль при схватках становится сильной, необходимо подсчитать, сколько времени проходит между ними. Если промежутки становится одинаковыми, значит начинаются роды и необходимо выезжать в роддом.
Когда начинаются тренировочные схватки
Ложные схватки могут появиться с двадцатой недели беременности, однако нередко женщины их не чувствуют. Многие беременные не испытывают ложных схваток на протяжение всего срока, и их появление на позднем сроке нередко пугает. Поэтому, необходимо знать отличия ложных и истинных схваток.
Поэтому, необходимо знать отличия ложных и истинных схваток.
Как отличить ложные схватки от родовых
|
Ложные схватки
|
Родовые схватки
|
|
|
|
|
|
|
|
|
Если из влагалища появилась кровь или водянистые выделения, в пояснице сильная тянущая боль, или схватки стали более регулярными, длительными и болезненными, необходимо обратиться к врачу, даже если вы находитесь на раннем сроке. Эти состояния могут быть признаками отслойки плаценты, подтекания или излития вод и преждевременных родов.
Как уменьшить боль при тренировочных схватках
Один из следующих способов поможет снять дискомфорт при ложных схватках:
- Примите ванну или душ.
 Теплая вода поможет мышцам матки расслабиться.
Теплая вода поможет мышцам матки расслабиться. - Прогуляйтесь на свежем воздухе.
- Постарайтесь принять удобное положение, воспользуйтесь для этого специальными подушками и валиками для беременных.
- Запишитесь на курсы гимнастики для беременных. Там учат специальным упражнениям, которые помогают купировать ложные схватки.
Наши клиники в Санкт-Петербурге
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Записаться на прием
Ваше руководство по третьему триместру | ЮНИСЕФ для родителей
Объяснитель
Советы для 29-40 недель беременности.
Поздравляем, вы вышли на финишную прямую! Вскоре вы поприветствуете прекрасного нового члена вашей семьи. Возможно, вы чувствуете себя более усталым и неудобным в эти последние недели, но вам есть, чего ожидать!
| Как вы себя чувствуете |
| Как растет ваш ребенок |
| На что обратить внимание |
| Проверьте свои знания |
| < Назад в меню «Вехи беременности» |
Как вы себя чувствуете
Некоторые из тех же неприятных ощущений, которые были у вас во втором триместре, сохранятся. Кроме того, многие женщины испытывают трудности с дыханием и замечают, что им приходится чаще ходить в туалет. Это связано с тем, что ребенок становится больше и оказывает большее давление на ваши органы. Не волнуйтесь, с вашим ребенком все в порядке, и после родов эти проблемы уменьшатся.
Кроме того, многие женщины испытывают трудности с дыханием и замечают, что им приходится чаще ходить в туалет. Это связано с тем, что ребенок становится больше и оказывает большее давление на ваши органы. Не волнуйтесь, с вашим ребенком все в порядке, и после родов эти проблемы уменьшатся.
Общие симптомы
Хотя двух одинаковых беременностей не бывает, в третьем триместре могут возникнуть следующие симптомы:
- Кислотный рефлюкс (изжога)
- Геморрой
- Одышка
- Болезненность груди
- Выступающий пупок
- Проблемы со сном
- Отек пальцев, лица и лодыжек
Уход за собой
Поскольку ваш ребенок достигает полного срока, в третьем триместре вы можете чувствовать себя более дискомфортно, чем во втором. Чтобы справиться с некоторым дискомфортом, попробуйте некоторые из приведенных ниже методов, предварительно проконсультировавшись с вашим лечащим врачом. Помните, что выбор всегда должен делаться на основе ваших предпочтений и того, что вам доступно.
- По поводу изжоги обратитесь к своему лечащему врачу за советом по изменению диеты и образа жизни. Если они не помогают, при неприятных симптомах можно использовать антацидные препараты.
- Для проблем со сном попробуйте использовать подушку для поддержки всего тела или только определенных областей, которые нуждаются в ней, чтобы снять напряжение во время отдыха.
Здоровое питание и регулярные физические упражнения важны в течение третьего триместра и на протяжении всей беременности. Следите за своим регулярным режимом упражнений, но не истощайте себя. Как правило, во время тренировки вы должны уметь поддерживать беседу. Всегда консультируйтесь со своим лечащим врачом по поводу физических упражнений во время беременности. Продолжайте есть разнообразную пищу, чтобы убедиться, что вы получаете достаточное количество энергии, белка, витаминов и минералов.
>Прочитайте Что есть во время беременности
Брэкстон-Хикс (ложные схватки)
В течение третьего триместра у вас также будут схватки, которые могут быть признаком настоящих или ложных родов. «Фальшивые схватки» называются болями Брэкстона-Хикса, и это способ вашего тела подготовить вас к настоящим родам. Они могут ощущаться как менструальные спазмы или стягивание в животе.
«Фальшивые схватки» называются болями Брэкстона-Хикса, и это способ вашего тела подготовить вас к настоящим родам. Они могут ощущаться как менструальные спазмы или стягивание в животе.
Брэкстон-Хикс не лечится, но есть некоторые вещи, которые вы можете сделать, чтобы облегчить дискомфорт, в том числе:
- Питьевая вода
- Изменение положения (если вы лежите, попробуйте пойти на прогулку, и наоборот)
- Расслабьтесь, вздремните, почитайте книгу или послушайте успокаивающую музыку
Если это не уменьшит боль и если вы заметите, что ваши схватки стали более частыми или интенсивными, обратитесь к своему лечащему врачу.
Начало родов
Большинство женщин рожают между 38 и 41 неделей беременности, но невозможно узнать точный момент начала родов.
Когда начинаются роды, шейка матки расширяется, мышцы матки начинают сокращаться через равные промежутки времени и со временем сближаются. Схватки будут похожи на менструальные спазмы, но более интенсивны. Когда матка сокращается, вы можете чувствовать боль в спине или тазу, живот становится твердым. Когда матка расслабится, живот снова станет мягким.
Когда матка сокращается, вы можете чувствовать боль в спине или тазу, живот становится твердым. Когда матка расслабится, живот снова станет мягким.
Помимо схваток, некоторые другие признаки начала родов включают:
- Осветление (ощущение, что плод опустился ниже)
- Потеря слизистой пробки (вы заметите увеличение количества прозрачных или розовых выделений)
- Разрыв воды (разрыв мембран)
Важно отметить, что вы можете не заметить некоторые из этих изменений до начала родов. Если вы думаете, что у вас роды, обратитесь к своему лечащему врачу.
ЮНИСЕФ
Как растет ваш ребенок
На этом заключительном этапе развития ваш малыш готовится покинуть утробу. Между началом третьего триместра и родами:
- Глаза могут чувствовать изменения в свете
- На голове могут быть волосы
- Может пинать, хватать и растягивать
- Конечности начинают выглядеть пухлыми
- Кости твердеют
- Система кровообращения завершена
- Опорно-двигательный аппарат в сборе
- Легкие, мозг и нервная система развиты
- Жир продолжает добавляться
Рост плода может значительно различаться по ряду причин, но в начале третьего триместра ваш ребенок будет иметь длину около 35 см (4 дюйма) и весить от 1 до 2 кг (от 2 до 4 фунтов).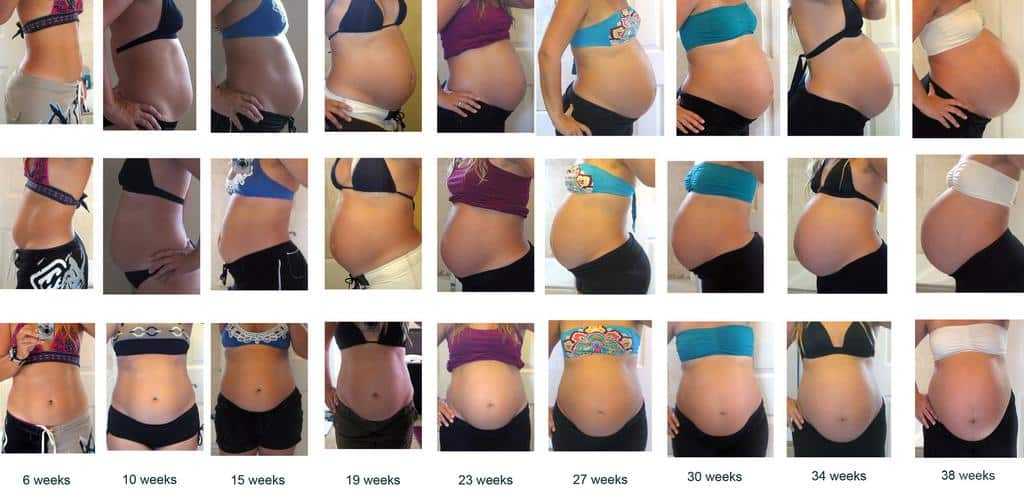 К тому времени, когда вы родите, ваш новорожденный будет иметь длину от 46 до 51 см (от 18 до 20 дюймов) и весить чуть более 3 кг (7 фунтов) [данные из клиники Кливленда]. Для получения дополнительной информации для вашей страны, пожалуйста, обратитесь в ваше министерство здравоохранения.
К тому времени, когда вы родите, ваш новорожденный будет иметь длину от 46 до 51 см (от 18 до 20 дюймов) и весить чуть более 3 кг (7 фунтов) [данные из клиники Кливленда]. Для получения дополнительной информации для вашей страны, пожалуйста, обратитесь в ваше министерство здравоохранения.
Когда мне следует встретиться с лечащим врачом?
В течение третьего триместра вы должны посетить своего лечащего врача пять раз: в 30 недель, 34 недели, 36 недель, 38 недель и 40 недель. Чтобы получить рекомендации в вашей стране, обратитесь в министерство здравоохранения или к поставщику медицинских услуг.
ЮНИСЕФ
На что следует обратить внимание
Хотя все женщины по-разному переносят беременность, вам следует обратиться к своему лечащему врачу, если вы испытываете:
- Сильное кровотечение
- Непрекращающиеся головные боли с пятнами или вспышками
- Внезапный или сильный отек
- Снижение активности плода (ваш ребенок должен шевелиться каждый день)
- У вас отошли воды, и у вас нет схваток
- Постоянная боль между схватками.

>Читать Что такое послеродовая депрессия?
Проверьте свои знания
Правда или ложь?
Загрузка…
Изучение этапов беременности
Первый триместр | Второй триместр | Третий триместр
< Назад в меню «Вехи беременности»
Физические изменения во время беременности — Проблемы со здоровьем у женщин
Беременность вызывает множество изменений в организме женщины. Большинство из них исчезают после родов. Эти изменения вызывают некоторые симптомы, которые являются нормальными. Тем не менее, некоторые заболевания, такие как гестационный диабет Гестационный диабет Для женщин, у которых был диабет до беременности, риск осложнений во время беременности зависит от того, как долго присутствует диабет и могут ли развиться осложнения диабета, такие как… читать дальше . во время беременности, и некоторые симптомы могут свидетельствовать о таком расстройстве.
Симптомы, о которых следует немедленно сообщить врачу, если они возникают во время беременности, включают следующее:
Постоянные или необычные головные боли
Постоянная тошнота и рвота Тошнота и рвота на ранних сроках беременности тошнота и рвота в некоторой степени. Тошнота и рвота наиболее распространены и наиболее тяжелы в течение 1-го триместра. Хотя обычно это называют утренней тошнотой,… читать далее
Головокружение
Нарушения зрения
Боль или спазмы в нижней части живота Тазовая боль на ранних сроках беременности В начале беременности у многих женщин возникают тазовые боли. Тазовая боль относится к боли в нижней части туловища, в области ниже живота и между тазовыми костями (таз). Боль может быть… читать дальше
Схватки
Вагинальное кровотечение Вагинальное кровотечение на ранних сроках беременности В течение первых 20 недель беременности у 20-30% женщин возникают вагинальные кровотечения.
 Примерно у половины таких женщин беременность заканчивается выкидышем. Если выкидыш не произошел сразу… читать далее
Примерно у половины таких женщин беременность заканчивается выкидышем. Если выкидыш не произошел сразу… читать далееПодтекание амниотической жидкости (описываемое как «отход вод»)
Отек Отек на поздних сроках беременности По мере развития беременности жидкость может накапливаться в тканях, обычно в стопах, лодыжках и ногах, вызывая их отек и кажутся опухшими. Это состояние называется отеком. Иногда лицо… читать больше рук или ног
Снижение образования мочи
Любое заболевание или инфекция
Тремор (встряхивание рук, ноги или оба)
Приступы
Раскую частоту сердечных сокращений
Снижение движения фета
, если лейбористы были быстрыми на предыдущих беременных, женские беременные, женщины должны были на предыдущих беременных, женские беременности, женские беременности, женщины должны были сообщите своему врачу, как только у них появятся какие-либо признаки того, что роды начинаются.
Часто наблюдается утомляемость, особенно в первые 12 недель и на поздних сроках беременности. Женщине может потребоваться больше отдыха, чем обычно.
К 12 неделям беременности из-за увеличения матки живот женщины может немного выпячиваться. Матка продолжает увеличиваться на протяжении всей беременности. Увеличивающаяся матка достигает уровня пупка к 20 неделям и до нижнего края грудной клетки к 36 неделям.
Количество нормальных выделений из влагалища, прозрачных или беловатых, обычно увеличивается. Это увеличение обычно является нормальным. Однако если выделения имеют необычный цвет или запах или сопровождаются зудом и жжением во влагалище, женщине следует обратиться к врачу. Такие симптомы могут указывать на вагинальную инфекцию. Некоторые вагинальные инфекции, такие как трихомониаз Trichomonas Вагинит Trichomonas Вагинит – вагинальная инфекция, вызываемая простейшими Trichomonas vaginalis . Трихомонадный вагинит обычно передается половым путем.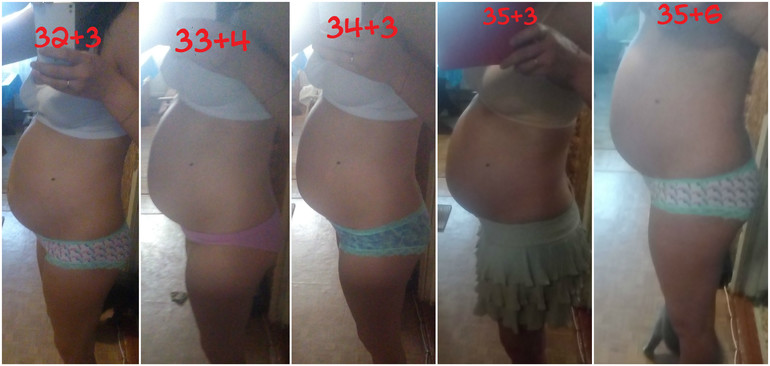 Он может вызвать зеленую или желтую… читать далее (протозойная инфекция) и кандидоз Вагинальная дрожжевая инфекция (кандидоз) Влагалище заражается дрожжевым грибком под названием Candida , обычно Candida albicans , что приводит к дрожжевой инфекции, называемой кандидозом. . Беременность, диабет или ослабленный иммунитет… читать далее (молочница) часто встречаются во время беременности и поддаются лечению.
Он может вызвать зеленую или желтую… читать далее (протозойная инфекция) и кандидоз Вагинальная дрожжевая инфекция (кандидоз) Влагалище заражается дрожжевым грибком под названием Candida , обычно Candida albicans , что приводит к дрожжевой инфекции, называемой кандидозом. . Беременность, диабет или ослабленный иммунитет… читать далее (молочница) часто встречаются во время беременности и поддаются лечению.
Груди имеют тенденцию к увеличению, потому что гормоны (главным образом эстроген) подготавливают грудь к выработке молока. Железы, вырабатывающие молоко, постепенно увеличиваются в количестве и становятся способными вырабатывать молоко. Грудь может быть твердой и нежной. Может помочь ношение бюстгальтера, который подходит правильно и обеспечивает поддержку.
В последние недели беременности из молочных желез могут выделяться жидкие желтоватые или молочные выделения (молозиво). Молозиво также вырабатывается в течение первых нескольких дней после родов, до выработки грудного молока. Эта жидкость, богатая минералами и антителами, является первой пищей грудного ребенка.
Эта жидкость, богатая минералами и антителами, является первой пищей грудного ребенка.
Во время беременности женское сердце должно работать интенсивнее, потому что по мере роста плода сердце должно перекачивать больше крови к матке. К концу беременности матка получает одну пятую объема кровоснабжения женщины до беременности. Во время беременности количество крови, перекачиваемой сердцем (сердечный выброс), увеличивается на 30–50 %. По мере увеличения сердечного выброса частота сердечных сокращений в покое увеличивается от нормальной частоты до беременности, составлявшей около 70 ударов в минуту, до 90 ударов в минуту. Во время физических упражнений сердечный выброс и частота сердечных сокращений увеличиваются больше, когда женщина беременна, чем когда она не беременна. Примерно на 30-й неделе беременности сердечный выброс несколько снижается. Затем во время родов она увеличивается еще на 30%. После родов сердечный выброс сначала снижается быстро, затем медленнее. Он возвращается к уровню до беременности примерно через 6 недель после родов.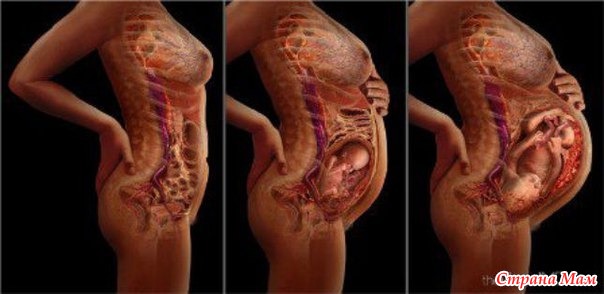
Определенные шумы в сердце и нарушения сердечного ритма Обзор аномальных сердечных ритмов Аномальные сердечные ритмы (аритмии) представляют собой последовательности сердечных сокращений, которые являются нерегулярными, слишком быстрыми, слишком медленными или проводятся через аномальный электрический путь через сердце. Сердечные расстройства… читать далее могут появиться из-за того, что сердце работает с большей нагрузкой. Иногда беременная женщина может ощущать эти нарушения. Такие изменения нормальны во время беременности. Однако другие аномальные тоны и ритмы сердца (например, диастолические шумы и учащенное и нерегулярное сердцебиение), которые чаще возникают у беременных, могут потребовать лечения. (Диастолические шумы в сердце — это шумы, возникающие непосредственно перед сокращением сердца.)
Артериальное давление обычно снижается во 2-м триместре, но может вернуться к нормальному уровню до беременности в 3-м триместре.
Во время беременности объем крови увеличивается почти на 50%.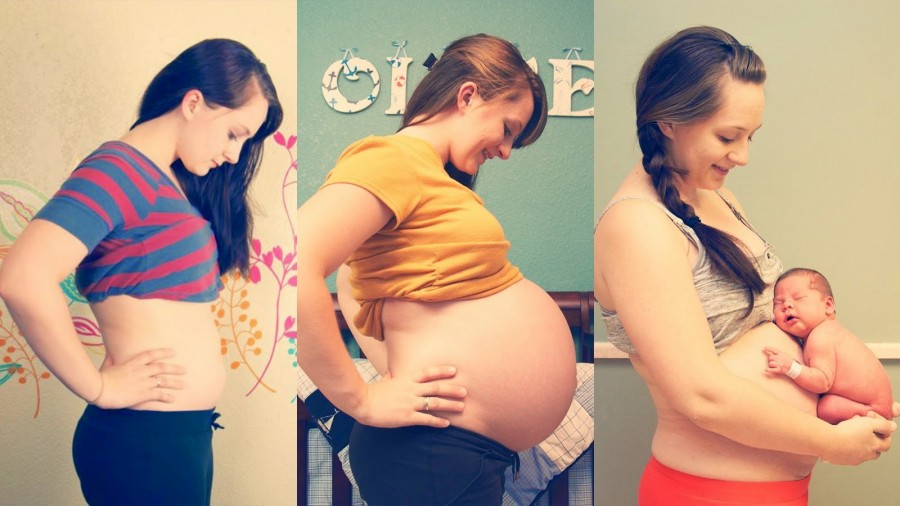 Количество жидкости в крови увеличивается больше, чем количество эритроцитов (которые переносят кислород). Таким образом, несмотря на то, что эритроцитов больше, анализы крови указывают на легкую анемию, что является нормальным явлением. По не совсем понятным причинам количество лейкоцитов (которые борются с инфекцией) незначительно увеличивается во время беременности и заметно увеличивается во время родов и в первые несколько дней после родов.
Количество жидкости в крови увеличивается больше, чем количество эритроцитов (которые переносят кислород). Таким образом, несмотря на то, что эритроцитов больше, анализы крови указывают на легкую анемию, что является нормальным явлением. По не совсем понятным причинам количество лейкоцитов (которые борются с инфекцией) незначительно увеличивается во время беременности и заметно увеличивается во время родов и в первые несколько дней после родов.
Знаете ли вы…
Увеличивающаяся матка препятствует возврату крови из ног и области таза к сердцу. В результате отек Отек на поздних сроках беременности По мере развития беременности жидкость может скапливаться в тканях, обычно в стопах, лодыжках и ногах, вызывая их отек и припухлость. Это состояние называется отеком. Иногда лицо (отек) встречается часто, особенно на ногах. Варикозное расширение вен Варикозное расширение вен Варикозное расширение вен – это аномально увеличенные поверхностные вены на ногах. Варикозное расширение вен может вызвать боль в ногах, зуд и чувство усталости. Врачи могут обнаружить варикозное расширение вен, исследуя кожу… читать чаще на ногах и в области вокруг входа во влагалище (вульвы). Иногда они вызывают дискомфорт. Одежда, которая свободно облегает талию и ноги, более удобна и не препятствует кровотоку. Некоторые меры не только облегчают дискомфорт, но также могут уменьшить отек ног и повысить вероятность исчезновения варикозного расширения вен после родов:
Врачи могут обнаружить варикозное расширение вен, исследуя кожу… читать чаще на ногах и в области вокруг входа во влагалище (вульвы). Иногда они вызывают дискомфорт. Одежда, которая свободно облегает талию и ноги, более удобна и не препятствует кровотоку. Некоторые меры не только облегчают дискомфорт, но также могут уменьшить отек ног и повысить вероятность исчезновения варикозного расширения вен после родов:
Ношение эластичного поддерживающего чулка
Частый отдых с приподнятыми ногами
Лежа на левом боку
Как и сердце, почки работают с большей нагрузкой во время беременности. Они фильтруют увеличивающийся объем крови. Объем крови, фильтруемой почками, достигает максимума в период между 16 и 24 неделями и остается максимальным вплоть до родов. Тогда давление увеличивающейся матки может немного уменьшить кровоснабжение почек.
Активность почек обычно увеличивается, когда человек лежит, и снижается, когда человек стоит. Эта разница усиливается во время беременности — это одна из причин, по которой беременной женщине необходимо часто мочиться во время сна. На поздних сроках беременности лежание на боку, особенно на левом боку, повышает активность почек больше, чем лежание на спине. Лежание на левом боку уменьшает давление, которое увеличенная матка оказывает на главную вену, несущую кровь от ног. В результате улучшается кровоток и повышается активность почек.
Эта разница усиливается во время беременности — это одна из причин, по которой беременной женщине необходимо часто мочиться во время сна. На поздних сроках беременности лежание на боку, особенно на левом боку, повышает активность почек больше, чем лежание на спине. Лежание на левом боку уменьшает давление, которое увеличенная матка оказывает на главную вену, несущую кровь от ног. В результате улучшается кровоток и повышается активность почек.
Матка давит на мочевой пузырь, уменьшая его размер, поэтому он наполняется мочой быстрее, чем обычно. Это давление также заставляет беременную женщину чаще и быстрее мочиться.
Высокий уровень прогестерона, гормона, который постоянно вырабатывается во время беременности, сигнализирует организму о необходимости дышать быстрее и глубже. В результате беременная женщина выдыхает больше углекислого газа, чтобы поддерживать низкий уровень углекислого газа. (Углекислый газ является побочным продуктом, выделяемым при дыхании.) Женщина может дышать быстрее еще и потому, что увеличивающаяся матка ограничивает степень расширения легких при вдохе. Окружность груди женщины немного увеличивается.
Окружность груди женщины немного увеличивается.
Практически у каждой беременной женщины становится больше одышки, когда она напрягается, особенно к концу беременности. Во время упражнений частота дыхания увеличивается больше, когда женщина беременна, чем когда она не беременна.
Поскольку перекачивается больше крови, слизистая оболочка дыхательных путей получает больше крови и несколько набухает, сужая дыхательные пути. В результате иногда ощущается заложенность носа, а евстахиевы трубы (соединяющие среднее ухо и заднюю часть носа) могут закупориться. Эти эффекты могут незначительно изменить тон и качество женского голоса.
Тошнота и рвота Тошнота и рвота на ранних сроках беременности До 80% беременных женщин испытывают тошноту и рвоту в той или иной степени. Тошнота и рвота наиболее распространены и наиболее тяжелы в течение 1-го триместра. Хотя обычно это называют утренней тошнотой,… читать далее , особенно по утрам (утренняя тошнота), распространены. Они могут быть вызваны высоким уровнем эстрогена и хорионического гонадотропина человека, двух гормонов, которые помогают поддерживать беременность.
Тошнота и рвота могут быть облегчены путем изменения диеты или режима питания, например, путем выполнения следующих действий:
Частое питье и прием пищи небольшими порциями
Прием пищи до того, как проголодается
Держите крекеры возле кровати и съедайте один или два перед тем, как встать, чтобы облегчить утреннее недомогание
В настоящее время нет лекарств, специально предназначенных для лечения утреннего недомогания. Иногда тошнота и рвота настолько интенсивны или постоянны, что развиваются обезвоживание, потеря веса или другие проблемы — расстройство, называемое гиперемезисом беременных Гиперемезис беременных Гиперемезис беременных представляет собой чрезвычайно сильную тошноту и обильную рвоту во время беременности. Женщины с гиперемезисом беременных, в отличие от женщин с обычной утренней тошнотой, теряют вес и становятся… читать дальше . Женщинам с этим расстройством может потребоваться лечение препаратами, облегчающими тошноту (противорвотные препараты), или временная госпитализация и внутривенное введение жидкости.
Распространены изжога и отрыжка, возможно, из-за того, что пища дольше остается в желудке, а кольцевая мышца (сфинктер) в нижнем конце пищевода имеет тенденцию расслабляться, позволяя содержимому желудка затекать обратно в пищевод. Некоторые меры могут помочь уменьшить изжогу:
Ешьте небольшими порциями
Не наклоняйтесь и не ложитесь в течение нескольких часов после еды
Отказ от кофеина, табака, алкоголя, аспирина и родственных наркотиков (салицилатов)
Прием жидких антацидов, но не антацидов, содержащих бикарбонат натрия, поскольку они содержат большое количество соли (натрия). Следовательно, язвы желудка редко развиваются во время беременности, а те, которые уже есть, часто начинают заживать.
По мере развития беременности давление увеличивающейся матки на прямую кишку и нижнюю часть кишечника может вызвать запор. Запор может усилиться, потому что высокий уровень прогестерона во время беременности замедляет автоматические волны мышечных сокращений в кишечнике, которые обычно продвигают пищу.
 Соблюдение диеты с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные физические упражнения могут помочь предотвратить запор.
Соблюдение диеты с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные физические упражнения могут помочь предотвратить запор.Геморрой, распространенная проблема, может возникнуть в результате давления увеличивающейся матки или запора. Если геморрой болит, можно использовать размягчители стула, анестезирующий гель или теплые компрессы.
Пикацизм, тяга к незнакомой пище или непищевым продуктам (таким как крахмал или глина), может развиться.
Иногда у беременных женщин, обычно у тех, кто страдает от утреннего недомогания, наблюдается избыточное слюноотделение. Этот симптом может вызывать беспокойство, но он безвреден.
Камни в желчном пузыре Камни в желчном пузыре Желчные камни представляют собой скопления твердого материала (преимущественно кристаллов холестерина) в желчном пузыре. Печень может выделять слишком много холестерина, который вместе с желчью попадает в желчный пузырь… Читать далее, чаще встречается во время беременности.

Маска беременности (мелазма) представляет собой пятнистый коричневатый пигмент, который может появиться на коже лба и щек. Кожа вокруг сосков (ареолы) также может потемнеть. Темная линия (называемая linea nigra) обычно появляется посередине живота. Эти изменения могут возникать из-за того, что плацента вырабатывает гормон, который стимулирует меланоциты — клетки, вырабатывающие темно-коричневый пигмент кожи (меланин).
Иногда на животе появляются розовые растяжки. Это изменение, вероятно, является результатом быстрого роста матки и повышения уровня гормонов надпочечников.
Мелкие кровеносные сосуды могут образовывать красный паукообразный рисунок на коже, обычно выше талии. Эти образования называются паукообразными ангиомами.
Могут стать видны тонкостенные, расширенные капилляры, особенно в нижних конечностях.
Две сильно зудящие высыпания возникают только во время беременности:
Зудящие уртикарные папулы и бляшки при беременности Полиморфные высыпания при беременности Полиморфные высыпания при беременности — это сильно зудящие высыпания, возникающие только во время беременности.
 Осложнения беременности, такие как полиморфные высыпания при беременности, — это проблемы, возникающие только… читать далее (крапивница беременных) обычно появляется в течение последних 2-3 недель беременности, но может появиться в любое время после 24-й недели. Иногда они появляются после родов. Причина неизвестна.
Осложнения беременности, такие как полиморфные высыпания при беременности, — это проблемы, возникающие только… читать далее (крапивница беременных) обычно появляется в течение последних 2-3 недель беременности, но может появиться в любое время после 24-й недели. Иногда они появляются после родов. Причина неизвестна.Пемфигоид (герпес) беременных Пемфигоид беременных Пемфигоид беременных — это редкая, сильно зудящая сыпь, возникающая во время или сразу после беременности. Как правило, сыпь начинается вокруг пупка, появляется во 2-м или 3-м триместре и исчезает… читать далее может появиться в любое время после 12-й недели беременности или сразу после родов. Считается, что причиной являются аномальные антитела, которые атакуют собственные ткани организма — аутоиммунная реакция. Причины Аутоиммунное расстройство — это нарушение работы иммунной системы организма, которое заставляет организм атаковать собственные ткани. Что вызывает аутоиммунное заболевание, неизвестно.
 Симптомы различаются в зависимости… читать дальше .
Симптомы различаются в зависимости… читать дальше .
Беременность влияет практически на все гормоны в организме, в основном из-за воздействия гормонов, вырабатываемых плацентой. Например, плацента вырабатывает гормон, который стимулирует щитовидную железу женщины, чтобы она стала более активной и вырабатывала большее количество гормонов щитовидной железы. Когда щитовидная железа становится более активной (как это происходит при гипертиреозе) Заболевания щитовидной железы во время беременности Заболевания щитовидной железы могут присутствовать до беременности или развиваться во время беременности. Беременность не изменяет симптомы заболеваний щитовидной железы. Как это влияет на плод … читать дальше ), сердце может биться быстрее, в результате чего женщина начинает осознавать свое сердцебиение (учащенное сердцебиение). Может усилиться потоотделение, могут возникнуть перепады настроения, может увеличиться щитовидная железа. Однако гипертиреоз, при котором щитовидная железа работает со сбоями и гиперактивна, развивается менее чем в 0,1% беременностей.

Уровни эстрогена и прогестерона повышаются на ранних сроках беременности, поскольку хорионический гонадотропин человека, основной гормон, вырабатываемый плацентой, стимулирует яичники к их непрерывной выработке. После 9-10 недель беременности сама плацента вырабатывает большое количество эстрогена и прогестерона. Эстроген и прогестерон помогают сохранить беременность.
Плацента стимулирует надпочечники к выработке большего количества альдостерона и кортизола (которые помогают регулировать количество жидкости, выделяемой почками). В результате задерживается больше жидкости.
Во время беременности изменения уровня гормонов влияют на то, как организм справляется с сахаром. Позже во время беременности организм не так хорошо реагирует на инсулин, как обычно. Следовательно, уровень сахара увеличивается. Во время беременности требуется больше инсулина (гормона, контролирующего уровень сахара в крови). Следовательно, диабет Сахарный диабет (СД) Сахарный диабет представляет собой заболевание, при котором организм не вырабатывает достаточное количество инсулина или не реагирует на него нормально, что приводит к аномально высокому уровню сахара (глюкозы) в крови.
 Мочеиспускание и жажда… читать далее , если они уже присутствуют, могут ухудшиться во время беременности. Диабет также может начаться во время беременности. Это заболевание называется гестационным диабетом. Гестационный диабет. Для женщин, у которых был диабет до беременности, риск осложнений во время беременности зависит от того, как долго присутствует диабет и есть ли осложнения диабета, такие как… читать дальше .
Мочеиспускание и жажда… читать далее , если они уже присутствуют, могут ухудшиться во время беременности. Диабет также может начаться во время беременности. Это заболевание называется гестационным диабетом. Гестационный диабет. Для женщин, у которых был диабет до беременности, риск осложнений во время беременности зависит от того, как долго присутствует диабет и есть ли осложнения диабета, такие как… читать дальше .Суставы и связки (фиброзные тяжи и хрящи, соединяющие кости) в женском тазу ослабевают и становятся более гибкими. Это изменение помогает освободить место для увеличивающейся матки и подготовить женщину к родам. В результате осанка женщины несколько меняется.
Боли в спине различной степени распространены, потому что позвоночник больше изгибается, чтобы сбалансировать вес увеличивающейся матки. Избегайте подъема тяжестей, сгибайте колени (не талию), чтобы поднять вещи, и сохраняйте хорошую осанку. Ношение обуви на плоской подошве с хорошей поддержкой или легкого пояса для беременных может снизить нагрузку на спину.


 Рекомендуем посещать занятия по плаванию.
Рекомендуем посещать занятия по плаванию.


 Теплая вода поможет мышцам матки расслабиться.
Теплая вода поможет мышцам матки расслабиться.
 Примерно у половины таких женщин беременность заканчивается выкидышем. Если выкидыш не произошел сразу… читать далее
Примерно у половины таких женщин беременность заканчивается выкидышем. Если выкидыш не произошел сразу… читать далее Соблюдение диеты с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные физические упражнения могут помочь предотвратить запор.
Соблюдение диеты с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные физические упражнения могут помочь предотвратить запор.
 Осложнения беременности, такие как полиморфные высыпания при беременности, — это проблемы, возникающие только… читать далее (крапивница беременных) обычно появляется в течение последних 2-3 недель беременности, но может появиться в любое время после 24-й недели. Иногда они появляются после родов. Причина неизвестна.
Осложнения беременности, такие как полиморфные высыпания при беременности, — это проблемы, возникающие только… читать далее (крапивница беременных) обычно появляется в течение последних 2-3 недель беременности, но может появиться в любое время после 24-й недели. Иногда они появляются после родов. Причина неизвестна.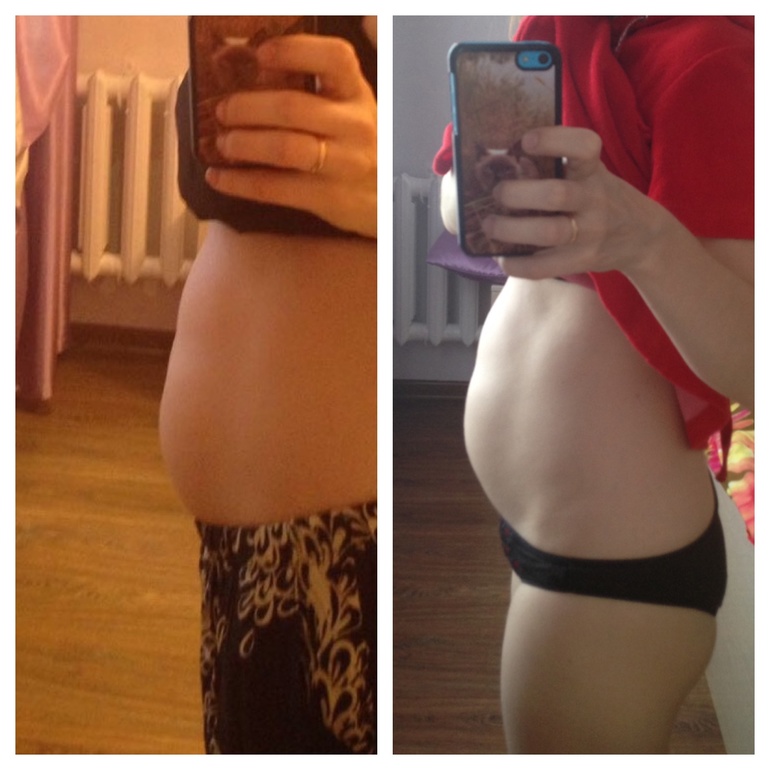 Симптомы различаются в зависимости… читать дальше .
Симптомы различаются в зависимости… читать дальше .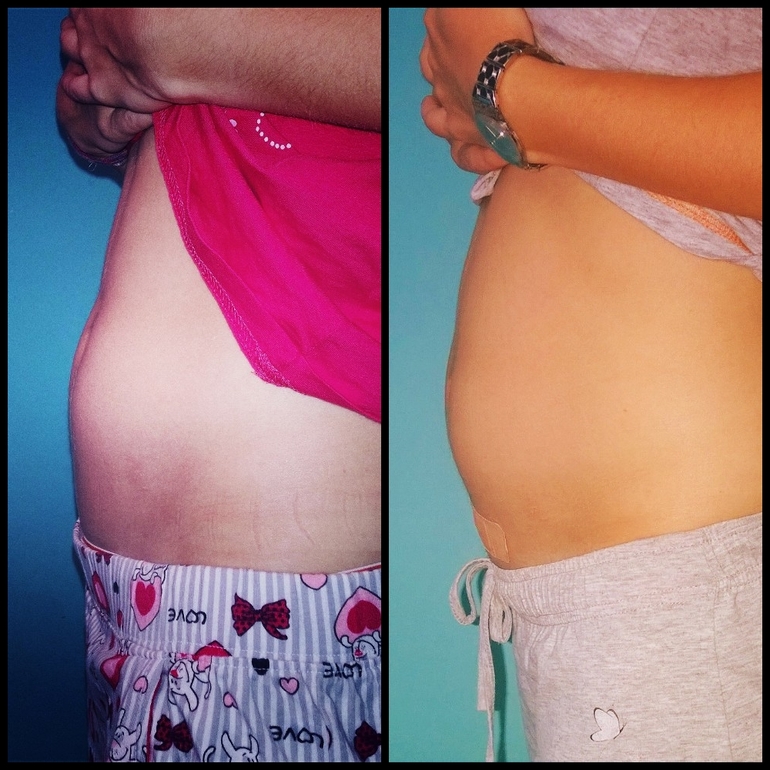
 Мочеиспускание и жажда… читать далее , если они уже присутствуют, могут ухудшиться во время беременности. Диабет также может начаться во время беременности. Это заболевание называется гестационным диабетом. Гестационный диабет. Для женщин, у которых был диабет до беременности, риск осложнений во время беременности зависит от того, как долго присутствует диабет и есть ли осложнения диабета, такие как… читать дальше .
Мочеиспускание и жажда… читать далее , если они уже присутствуют, могут ухудшиться во время беременности. Диабет также может начаться во время беременности. Это заболевание называется гестационным диабетом. Гестационный диабет. Для женщин, у которых был диабет до беременности, риск осложнений во время беременности зависит от того, как долго присутствует диабет и есть ли осложнения диабета, такие как… читать дальше .