Боли при овуляции внизу живота: Овуляторный синдром, симптомы — Клиника Здоровье 365 г. Екатеринбург
Содержание
Межменструальный болевой синдром. Что такое Межменструальный болевой синдром?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Межменструальный болевой синдром — разновидность хронических тазовых болей, при которых болезненные ощущения в области таза наблюдаются во время овуляции и связаны с ней. Проявляется болью разной интенсивности, возникающей внизу живота в середине овуляторного цикла, сопровождается психовегетативными расстройствами. Для постановки диагноза используют метод измерения базальной температуры, фолликулометрию, тесты на овуляцию. Симптоматическое лечение с применением спазмолитиков, анальгетиков, седативных средств назначают только при выраженной симптоматике. По показаниям возможно подавление созревания фолликулов при помощи оральных контрацептивов.
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение межменструального болевого синдрома
- Прогноз и профилактика
- Цены на лечение
Общие сведения
О наличии у пациентки межменструального болевого синдрома (синдрома срединных болей, овуляторной боли, синдрома Миттельшмерца) говорят, когда органическая основа для возникновения дискомфортных ощущений не обнаружена или клинические проявления обнаруженных заболеваний способны вызвать либо усилить болезненную овуляцию. Тянущую болезненность в нижней части живота на фоне овуляции хотя бы раз в жизни испытывали не менее 45-50% женщин, приблизительно у 20% пациенток межменструальная боль возникает регулярно. У девочек-подростков и девушек до 20 лет расстройство обычно является функциональным, у пациенток от 20 до 35 лет оно часто связано с воспалением, у женщин старше 35 лет ведущими причинами становятся спаечные процессы и дисгормональные состояния.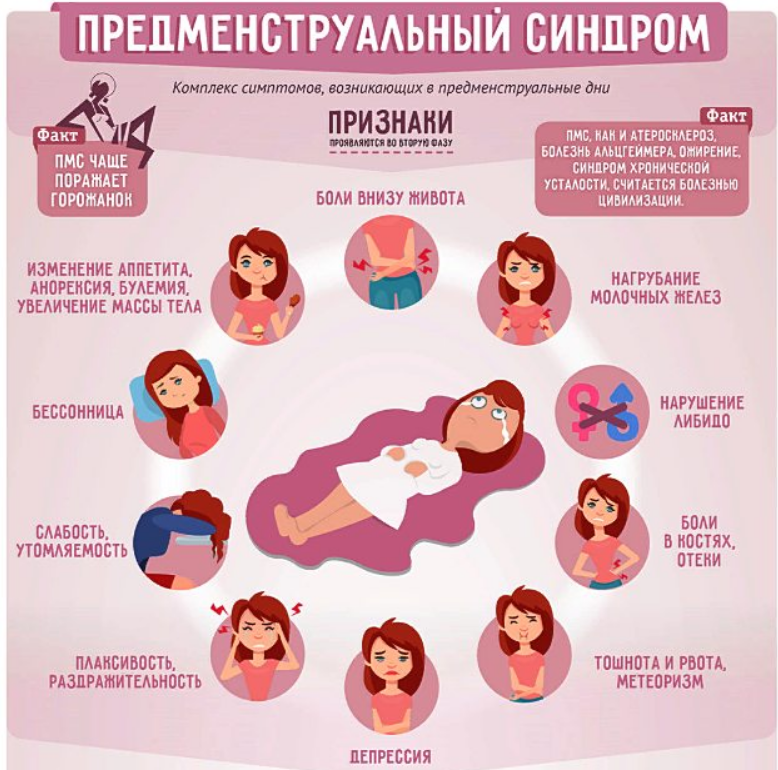
Межменструальный болевой синдром
Причины
Овуляторная боль — следствие физиологических изменений, происходящих в женском организме в момент выхода яйцеклетки из яичника. В 85% случаев она периодически или постоянно появляется у гинекологически здоровых женщин, у 14% пациенток свидетельствует о заболеваниях репродуктивных органов. В 1% клинических ситуаций внезапно возникшей болезненностью при овуляции сопровождается экстрагенитальная патология. Непосредственными причинами синдрома межменструальных болей являются:
- Низкий болевой порог. В норме выход яйцеклетки не должен ощущаться. Однако при снижении порога болевых ощущений нервные импульсы, возникающие в результате реакции тканей яичника, маточных труб и тазовой брюшины на выход яйцеклетки, воспринимаются головным мозгом как патологические, болезненные. Эта причина играет ведущую роль у впечатлительных или перенесших стресс пациенток.
- Воспалительные болезни репродуктивных органов.
 Болезненность овуляции у женщин с хроническими оофоритами, сальпингитами, аднекситами связана с возможным отеком тканей, ограничением подвижности органов и действием медиаторов воспаления, снижающих ноцицептивный порог. Разрыв фолликула воспаленного яичника ощущается более болезненным из-за уплотнения капсулы органа.
Болезненность овуляции у женщин с хроническими оофоритами, сальпингитами, аднекситами связана с возможным отеком тканей, ограничением подвижности органов и действием медиаторов воспаления, снижающих ноцицептивный порог. Разрыв фолликула воспаленного яичника ощущается более болезненным из-за уплотнения капсулы органа. - Экстрагенитальный и наружный генитальный эндометриоз. Клетки эндометриоидных очагов, развивающихся в яичниках, фаллопиевых трубах, тазовой брюшине, циклически изменяются в ответ на действие половых гормонов. Межменструальное падение уровня эстрогенов на фоне низкой концентрации прогестерона вызывает в зонах эндометриоза менструальноподобный эффект с раздражением окружающих тканей.
- Спайки в малом тазу. При вовлечении в спаечный процесс придатков матки существенно ограничивается их подвижность. После разрыва фолликула возникают перистальтические движения фаллопиевых труб, сокращаются гладкомышечные волокна связок, поддерживающих яичник. В результате натягиваются спайки, которые окружают эти органы, в головной мозг передается патологическая болевая импульсация.

- Травмы таза. Синдром межменструальной боли наблюдается у 51,8% женщин, перенесших травматические повреждения тазовых костей, особенно крестцово-копчиковой зоны. Появление болезненности при овуляции у таких пациенток связано с нарушением иннервации тазовых органов, уменьшением порога возникновения болевых ощущений, посттравматическими нейроэндокринными расстройствами.
Патогенез
В основе развития синдрома Миттельшмерца лежат естественные физиологические процессы, происходящие при овуляции. Существует пять компонентов овуляции, которые теоретически способны спровоцировать возникновение болевых ощущений: натяжение капсулы яичника при созревании фолликула, ее разрыв для выхода яйцеклетки, раздражение брюшины излившимся фолликулярным содержимым, перистальтика маточных труб, захватывающих ооцит, сокращение гладкомышечных элементов в связках яичника.
В норме афферентная импульсация при всех этих процессах проходит на подпороговом уровне. Межменструальная боль становится ощутимой при врожденных или приобретенных нарушениях в антиноцицептивной системе, когда порог болевой чувствительности снижен за счет функциональных расстройств (повышенной возбудимости коры мозга, посттравматических изменений в нервных волокнах) или существует органическая основа формирования патологических ощущений (воспаление, патологическая секреция, спаечный процесс).
Межменструальная боль становится ощутимой при врожденных или приобретенных нарушениях в антиноцицептивной системе, когда порог болевой чувствительности снижен за счет функциональных расстройств (повышенной возбудимости коры мозга, посттравматических изменений в нервных волокнах) или существует органическая основа формирования патологических ощущений (воспаление, патологическая секреция, спаечный процесс).
Симптомы
Ключевым проявлением овуляторной боли считается болезненность и дискомфорт в нижних отделах живота за 13-15 дней до начала очередной менструации. Интенсивность болевого синдрома бывает разной — от тянущего разлитого дискомфорта до острой колющей боли. Возможна иррадиация ощущений в копчик, крестец, поясницу, паховую область, редко — во внутреннюю поверхность бедра. Обычно межменструальная боль односторонняя, локализована на стороне яичника, из которого вышла яйцеклетка. Лишь при созревании двух ооцитов она ощущается с двух сторон. Болевой синдром при овуляции обычно сопровождается жидкими прозрачными выделениями из влагалища, усилением полового влечения, мастодинией, у некоторых пациенток — повышением температуры до 37,0-37,4° С, тошнотой, кратковременной головной болью, головокружением, колебаниями настроения. Возможно появление нескольких капелек крови на белье. Длительность клинических проявлений при синдроме Миттельшмерца обычно не превышает 1-2 дней.
Возможно появление нескольких капелек крови на белье. Длительность клинических проявлений при синдроме Миттельшмерца обычно не превышает 1-2 дней.
Осложнения
Опасность для здоровья женщины при болевом межменструальном синдроме отсутствует, но выраженная симптоматика ухудшает качество жизни пациентки, приводит к снижению продуктивности и работоспособности. У впечатлительных больных возможно развитие ипохондрии, депрессивного невроза, канцерофобии. Более серьезными являются последствия несвоевременной диагностики заболеваний, на фоне которых возникает межменструальная боль. При отсутствии адекватного лечения патологические процессы хронизируются, осложняются нарушением репродуктивной и эндокринной функций, образованием неоплазий.
Диагностика
Задачами диагностического этапа подозрении на межменструальный болевой синдром являются подтверждение связи ощущений с овуляцией, выявление возможных патологических причин расстройства, исключение других генитальных и экстрагенитальных заболеваний, сопровождающихся болезненностью в тазовой области. При постановке диагноза наиболее эффективны:
При постановке диагноза наиболее эффективны:
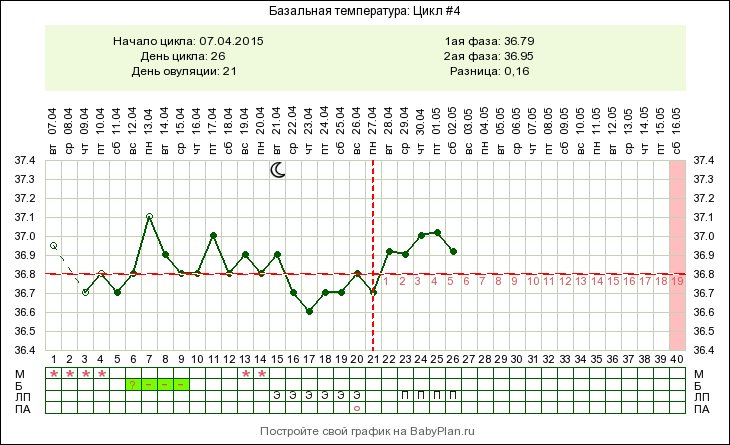
- Измерение базальной температуры. Простой бесплатный метод, доступный для самостоятельного контроля в домашних условиях. В день выхода яйцеклетки ректальная или влагалищная температура, измеренная после ночного сна, снижается приблизительно на 0,3° С, после чего поднимается до 37° C и выше.
- Ультразвуковая фолликулометрия. Сонографический мониторинг роста и развития доминантного фолликула позволяет точно определить день выхода зрелого ооцита. Трансвагинальное исследование проводится ежедневно в первой половине месячного цикла, начиная с 5-10 дня после менструации.
- Тест на овуляцию. Методика основана на определении уровня лютеинизирующего гормона в моче и адаптирована для простого самостоятельного применения. Уровень ЛГ нарастает до разрыва фолликула, достигает пика при выходе из яичника зрелой яйцеклетки, после чего начинает снижаться.
Для выявления заболеваний, усиливающих клинику овуляторного болевого синдрома, назначают УЗИ малого таза, КТ и МРТ репродуктивных органов, диагностическую лапароскопию, определение уровня половых гормонов (эстрадиола, прогестерона, ФСГ, ЛГ), проведение фармакологических гормональных проб, другие методики.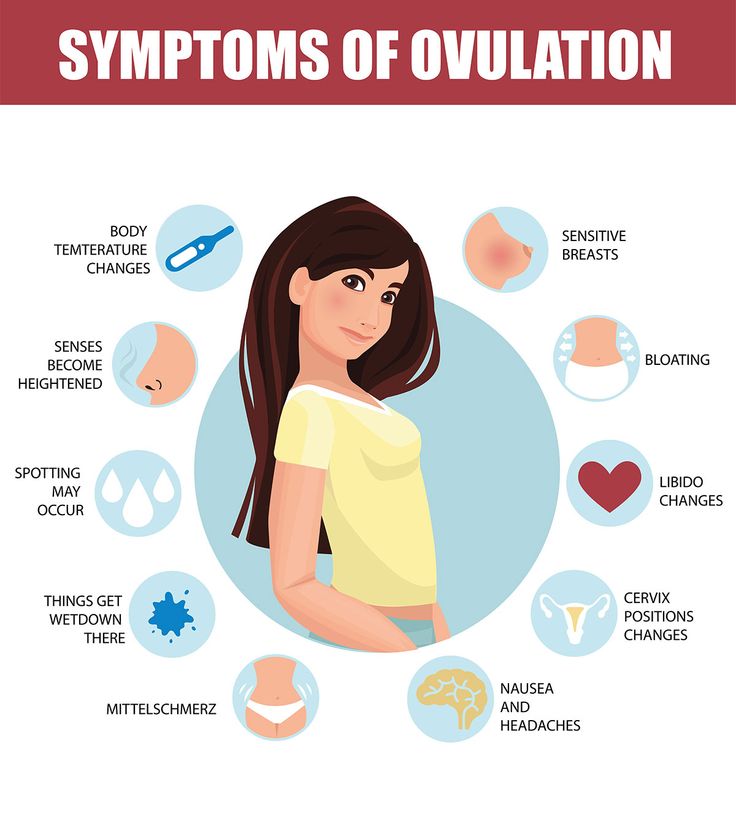 Дифференциальную диагностику межменструальной боли осуществляют с фолликулярной кистой, аппендицитом, внематочной беременностью, апоплексией яичника, перекрутом ножки его кисты, острым сальпингоофоритом, синдромом гиперстимуляции яичников лекарственными средствами. К постановке диагноза могут привлекаться гинеколог-эндокринолог, абдоминальный хирург.
Дифференциальную диагностику межменструальной боли осуществляют с фолликулярной кистой, аппендицитом, внематочной беременностью, апоплексией яичника, перекрутом ножки его кисты, острым сальпингоофоритом, синдромом гиперстимуляции яичников лекарственными средствами. К постановке диагноза могут привлекаться гинеколог-эндокринолог, абдоминальный хирург.
Лечение межменструального болевого синдрома
Специалисты в сфере акушерства и гинекологии не считают овуляторную боль патологическим явлением и обычно не назначают какую-либо специальную терапию при незначительных или умеренных болезненных ощущениях. В подобных случаях достаточными оказываются исключение физических нагрузок, дополнительный отдых, отказ от сексуальных контактов в период овуляции, если женщина не планирует беременность. При интенсивном болевом синдроме или его возникновении на патологической основе рекомендовано лечение, направленное на:
- Купирование боли. В дни овуляции возможно использование спазмолитиков и анальгетиков.
 Часто применяют нестероидные противовоспалительные средства, которые снижают уровень медиаторов воспаления, эффективно воздействуют на периферические и центральные ноцицептивные механизмы, повышая болевой порог и снижая интенсивность патологической импульсации.
Часто применяют нестероидные противовоспалительные средства, которые снижают уровень медиаторов воспаления, эффективно воздействуют на периферические и центральные ноцицептивные механизмы, повышая болевой порог и снижая интенсивность патологической импульсации. - Уменьшение психовегетативных расстройств. В большинстве случаев для коррекции связанных с овуляцией эмоциональных нарушений достаточно назначения растительных седативных препаратов. При возникновении неврозов на фоне межменструальной боли эффективны мягкие антидепрессанты, аутосуггестия, психотерапевтические техники.
- Подавление овуляции. Чтобы временно исключить действие факторов, вызывающих болевой межменструальный синдром, используют оральные контрацептивы. При их приеме прекращается созревание фолликулов, цикл становится ановуляторным. В последующем после восстановления нормального менструального цикла интенсивность симптоматики зачастую уменьшается.
- Лечение генитальной и экстрагенитальной патологии.
 Конкретная терапевтическая схема подбирается с учетом ведущего заболевания, провоцирующего или усиливающего синдром срединных болей. Для лечения могут применяться антибиотики, гормональные препараты, иммуномодуляторы, эубиотики. В ряде случаев при наличии объемных образований показаны хирургические вмешательства.
Конкретная терапевтическая схема подбирается с учетом ведущего заболевания, провоцирующего или усиливающего синдром срединных болей. Для лечения могут применяться антибиотики, гормональные препараты, иммуномодуляторы, эубиотики. В ряде случаев при наличии объемных образований показаны хирургические вмешательства.
Прогноз и профилактика
Прогноз болевого межменструального синдрома благоприятный, коррекция образа жизни и обоснованное назначение лекарственных препаратов позволяют уменьшить или полностью устранить болезненные ощущения, повысить качество жизни женщины. Важную роль в прогностическом плане играет своевременное определение причин, вызвавших расстройство, и адекватное лечение выявленной органической патологии. Для профилактики негативных проявлений межменструальной боли пациентке рекомендуется не реже двух раз в год посещать акушера-гинеколога, следить за месячным циклом, чтобы в дни предполагаемого выхода яйцеклетки исключить чрезмерные нагрузки и соблюдать половой покой.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении межменструального болевого синдрома.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что нужно знать, если вы испытываете боль во время овуляции
На протяжении всего менструального цикла в вашем теле происходят изменения. Хотя многие женщины знакомы с предменструальными симптомами, такими как вздутие живота и спазмы, есть и другое время месяца, когда вы можете заметить боль и другие симптомы овуляции. Боль при овуляции также известна как mittelschmerz и происходит от немецких терминов, означающих «середина» и «боль». Вот все, что вам нужно знать об этом распространенном явлении.
Вот все, что вам нужно знать об этом распространенном явлении.
Когда происходит овуляция?
Овуляция — это часть вашего менструального цикла, когда яичник выпускает яйцеклетку. Обычно это происходит примерно в середине между вашими менструациями, что для многих женщин составляет примерно 14 дней цикла. Однако это может варьироваться, поэтому вы можете овулировать раньше или позже 14-дневной точки.
Почему овуляция вызывает боль?
Яйцеклетка развивается в вашем яичнике и по мере роста окружена фолликулярной жидкостью. Когда происходит овуляция, ваш яичник выпускает яйцеклетку с жидкостью и небольшим количеством крови. Боль при овуляции может быть вызвана увеличением фолликула в яичнике непосредственно перед началом овуляции.
В некоторых случаях боль может быть вызвана разрывом фолликула. Яйцеклетка вырвется из фолликула, когда будет готова, и это может вызвать кровотечение или выделение жидкости, которые могут раздражать слизистую оболочку живота и вызывать боль. Хотя это может звучать тревожно, это вполне нормальная часть вашего менструального цикла.
Хотя это может звучать тревожно, это вполне нормальная часть вашего менструального цикла.
На что похожа боль при овуляции?
Боль при овуляции – это очень индивидуальный опыт, но у многих женщин она проявляется в виде спазмов или покалывания. Он может длиться от нескольких минут до нескольких часов. Это также может сопровождаться другими симптомами овуляции, такими как выделения или легкое вагинальное кровотечение. Боль при овуляции может быть похожа на боль, которую вы испытываете перед менструацией, но это происходит примерно за две недели до нее.
Вы можете заметить овуляционную боль в области таза или нижней части живота. Хотя вы можете чувствовать это в середине своего тела, многие женщины сообщают об ощущениях на той стороне тела, где яичник выпускает яйцеклетку в этом месяце. У большинства женщин яичники овулируют по очереди, каждый из которых выпускает яйцеклетку раз в два месяца. Поэтому, если в этом месяце яичник с правой стороны выпускает яйцеклетку, вы почувствуете боль с правой стороны; он, скорее всего, переключится на левую сторону во время вашего следующего цикла.
Насколько распространена боль при овуляции?
Хотя ей не уделяется столько внимания, как предменструальному синдрому, овуляционная боль встречается чрезвычайно часто, затрагивая более 40% женщин, у которых овуляция происходит в репродуктивном возрасте.
Большинство женщин, жалующихся на боль при овуляции, испытывают ее каждый месяц. Тем не менее, многие женщины никогда не испытывают боли при овуляции. В боли при овуляции нет ничего необычного, и в большинстве случаев не о чем беспокоиться.
Как лечить боль при овуляции?
Большинству женщин не требуется никакого лечения боли при овуляции, которая проходит сама по себе примерно в течение дня. Однако, если ваша боль мешает вашей повседневной деятельности, вы можете принять безрецептурные лекарства, такие как ибупрофен или ацетаминофен, использовать грелку или принять горячую ванну для облегчения.
Однако, если у вас сильная боль при овуляции, вы можете подумать о том, чтобы поговорить со своим гинекологом о приеме противозачаточных таблеток. Поскольку гормональные противозачаточные таблетки предотвращают овуляцию, вы не будете испытывать боль при овуляции каждый месяц. Конечно, это не лучшее решение для тех, кто собирается забеременеть в ближайшем будущем.
Поскольку гормональные противозачаточные таблетки предотвращают овуляцию, вы не будете испытывать боль при овуляции каждый месяц. Конечно, это не лучшее решение для тех, кто собирается забеременеть в ближайшем будущем.
Когда следует беспокоиться о боли при овуляции?
Если ваша овуляционная боль поддается контролю и возникает примерно в то время месяца, когда вы ожидаете овуляции, исходя из того, когда у вас начнется менструация, обычно вам не о чем беспокоиться.
Однако, если вы испытываете сильную боль, запишитесь на прием к гинекологу, чтобы исключить более серьезное заболевание, такое как эндометриоз, киста яичника, венерическое заболевание или какое-либо заболевание брюшной полости. Ваш врач может провести обследование органов малого таза или брюшной полости, чтобы исключить эти состояния. В некоторых случаях также может потребоваться УЗИ.
Если возможно, запишите, сколько раз во время менструального цикла вы испытываете боль, где вы ее чувствуете и как долго она длится, чтобы помочь врачу лучше понять ваши симптомы.

 Болезненность овуляции у женщин с хроническими оофоритами, сальпингитами, аднекситами связана с возможным отеком тканей, ограничением подвижности органов и действием медиаторов воспаления, снижающих ноцицептивный порог. Разрыв фолликула воспаленного яичника ощущается более болезненным из-за уплотнения капсулы органа.
Болезненность овуляции у женщин с хроническими оофоритами, сальпингитами, аднекситами связана с возможным отеком тканей, ограничением подвижности органов и действием медиаторов воспаления, снижающих ноцицептивный порог. Разрыв фолликула воспаленного яичника ощущается более болезненным из-за уплотнения капсулы органа.
 Часто применяют нестероидные противовоспалительные средства, которые снижают уровень медиаторов воспаления, эффективно воздействуют на периферические и центральные ноцицептивные механизмы, повышая болевой порог и снижая интенсивность патологической импульсации.
Часто применяют нестероидные противовоспалительные средства, которые снижают уровень медиаторов воспаления, эффективно воздействуют на периферические и центральные ноцицептивные механизмы, повышая болевой порог и снижая интенсивность патологической импульсации. Конкретная терапевтическая схема подбирается с учетом ведущего заболевания, провоцирующего или усиливающего синдром срединных болей. Для лечения могут применяться антибиотики, гормональные препараты, иммуномодуляторы, эубиотики. В ряде случаев при наличии объемных образований показаны хирургические вмешательства.
Конкретная терапевтическая схема подбирается с учетом ведущего заболевания, провоцирующего или усиливающего синдром срединных болей. Для лечения могут применяться антибиотики, гормональные препараты, иммуномодуляторы, эубиотики. В ряде случаев при наличии объемных образований показаны хирургические вмешательства.