Коричневая полоска на животе во время беременности когда появляется: Полоска на животе. Когда у вас появилась? — 48 ответов
Содержание
Признаки рака кожи на сайте больницы Оренбурга
Причины развития рака кожи изучены недостаточно. Известно, что некоторые факторы повышают риск развития рака кожи. К таким факторам относят:
- Длительное пребывание на открытом солнце (инсоляция) является наиболее важным фактором риска развития рака кожи. Как правило, рак кожи развивается на открытых участках тела, подверженных воздействию ультрафиолетовых лучей солнечного света.
- Белая кожа, или кожа, которая содержит мало меланина, имеет более высокую предрасположенность к развитию злокачественной опухоли. Меланин представляет собой темный пигмент, который вырабатывается специальными клетками кожи и служит для защиты кожи от солнечных лучей. Белая кожа, на которой имеется множество родинок, также чрезвычайно подвержена развитию рака кожи.
- Длительное воздействие рентгеновского излучения на кожу (например, у врачей-рентгенологов).
- Контакт кожи с веществами, которые способны вызывать рак (канцерогенами), к которым относят мышьяк, деготь и др.

- Курение предрасполагает к развитию рака кожи нижней губы.
- Возраст старше 50 лет является фактором риска развития рака кожи, однако заболевание встречается и в молодом возрасте.
- Частое посещение солярия значительно повышает риск развития рака кожи.
- Наличие рака кожи у близких родственников.
- Снижение иммунитета после тяжелых заболеваний, а также в результате приема некоторых лекарств, подавляющих иммунную систему (кортикостероиды, противоопухолевые препараты).
Симптомы меланомы кожи
Первым признаком меланомы является изменение формы, цвета, размера или неприятное ощущение в месте уже существующей родинки. Меланома также возникает и как новый невус. Следует обращать внимание на все изменения кожи и отслеживать следующие:
- Асимметрия. У родинки нет оси симметрии.
- Неровные границы. Края оборванные, зубчатые или размытые. Пигмент может распространиться на окружающие участки кожи.

- Неравномерный цвет. Присутствуют оттенки черного, коричневого. Просматриваются также белые, серые, красные, розовые или синие области.
- Диаметр. Родинка увеличивается в размере. Меланомы бывают и крошечными, но большинство из них больше горошины (более 6 мм).
- Видоизменение. Родинка сильно изменилась за последние несколько недель или месяцев.
Изменение размера: увеличение родинки в два и более раз за 6 мес.; изменение цвета: потемнение (до черного), осветление, появление просветления в центре и одновременное потемнение по краям, неоднородная пигментация; асимметрия формы; нечеткие границы: в данном случае пигмент плавно сливается с окружающей кожей, так что границы становятся смазанными; боли; изъязвление родинки; выпадение волос, если таковые имелись ранее на родинке.
В более серьезных случаях меняется и сама поверхность родинки. Кожа на поверхности может трескаться или выглядеть как поцарапанная. Становится жесткой, может кровоточить. Иногда меланома вызывает зуд и болезненные ощущения.
Кожа на поверхности может трескаться или выглядеть как поцарапанная. Становится жесткой, может кровоточить. Иногда меланома вызывает зуд и болезненные ощущения.
Когда необходимо обращаться к врачу
Меланома (злокачественное новообразование кожи)
|
Показатель
|
Баллы
|
|
Светлые волосы, светлая кожа и глаза
|
2
|
|
Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием)
|
2
|
|
Частый контакт с химическими канцерогенами, ионизирующим излучением
|
2
|
|
Наличие меланомы у кровных родственников
|
2
|
|
Пигментное родимое пятно (невус) более 1,5 см
|
2
|
|
Большое количество невусов (более 50)
|
2
|
|
Увеличение, уплотнение, кровоточивость родимого пятна
|
5
|
|
Быстрый рост невуса
|
5
|
|
Появление зуда, покалывания в области родинки
|
2
|
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Признаки базальноклеточной и плоскоклеточной карциномы
Изменения на коже – наиболее общий признак. Ими могут быть образовавшийся нарост, язва, которая не заживает длительное время, или какие-либо изменения в структуре старого невуса – внешний вид карциномы может быть разным. Как правило, опухоль не вызывает болезненных ощущений.
Когда необходимо обращаться к врачу
Рак кожи (базальноклеточной и плоскоклеточной карциномы)
|
Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием)
|
3
|
|
Возраст старше 50 лет
|
3
|
|
Безболезненные уплотнения или длительно незаживающие язвы на коже
|
4
|
|
Разрастания в некоторых участках кожи в виде бородавок
|
3
|
|
Изменение цвета давно существующего родимого пятна
|
4
|
|
Появление зуда, покалывания в области родимого пятна
|
3
|
|
Увеличение, уплотнение или кровоточивость родимого пятна
|
7
|
|
Увеличение лимфатических узлов
|
7
|
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Профилактика рака кожи
Каждый, кто находится в группе риска, должен серьезно заняться профилактическими мероприятиями и по возможности исключить провоцирующие факторы.
Профилактика любого заболевания состоит в том, чтобы по возможности уменьшить воздействие провоцирующих его факторов и увеличить количество факторов, снижающих риск. То же самое касается и профилактики рака кожи.
Поскольку основная причина рака кожи – это ультрафиолетовое излучение, главной мерой профилактики является ограничение его воздействия. Конечно, полностью оградиться от солнечного света нельзя, особенно в теплое время года, когда хочется гулять, загорать, купаться. Однако во всем следует знать меру, и принимать солнечные ванны следует без фанатизма. Врачи настоятельно рекомендуют использовать солнцезащитные средства. У нас принято покупать такие кремы для поездки на море, но это неправильно. В идеале использовать средства с солнцезащитными фильтрами нужно круглый год. Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
По возможности лучше носить одежду, максимально закрывающую тело от солнечных лучей. Конечно, в летнюю жару это трудновыполнимо, но попытайтесь, например, вместо коротких шортов надеть легкие брюки. Не забывайте о головных уборах. Широкополая шляпа защитит не только лицо, но и уши, и шею. Мужчины могут носить бейсболки с козырьком. В последние годы становится все более востребованной специальная солнцезащитная одежда. Она сшита из тканей, обработанных средствами с солнцезащитными фильтрами.
Солнцезащитные очки – это не только дань моде и стилю. Защита глаз и кожи вокруг них от ультрафиолета очень важна. Очки должны быть не просто стильными и модными, а действительно защищать от солнечных лучей.
Избегайте находиться на солнце в часы его наибольшей активности. Это время с 11 утра до 16 часов дня. Если вы находитесь у воды или на природе, позаботьтесь о тени. Зонт, навес, палатка – это обязательное условие. Даже если погода облачная и солнца не видно, вы все равно можете получить ожог, поскольку облака задерживают лишь 30% ультрафиолета. Это говорит о том, что солнцезащитный крем необходим даже тогда, когда солнце спряталось за облаками.
Это говорит о том, что солнцезащитный крем необходим даже тогда, когда солнце спряталось за облаками.
Вот уже много лет подряд считается модным интенсивный загар. Солярии востребованы круглый год, многие люди, особенно молодые девушки, любят загорать до тех пор, пока их кожа не станет темной. Не все понимают, что солярий вреден для кожи. Одна из проблем – это преждевременное старение, но даже она ничто по сравнению с риском развития рака кожи, в особенности меланомы. Американские ученые предложили запретить солярий молодым людям, не достигшим 18 лет.
Самостоятельная диагностика и контроль над состоянием кожи – это обязательное условие не только для людей из группы риска, но и вообще для каждого. Все мы знаем,
что можно соблюдать все меры предосторожности и все равно заболеть. Поэтому периодически осматривайте открытые участки тела – шею, плечи, руки, уши, голову на наличие каких-либо новообразований на коже, осматривайте родинки, если что-то насторожило, сдавайте необходимые анализы. Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Самостоятельно обследовать кожу
Сделать самостоятельный осмотр более быстрым и удобным помогут следующие рекомендации. Лучшее время для осмотра – после принятия душа или ванны. Используйте 2 зеркала: в полный рост и небольшое, желательно с длинной ручкой – их комбинация позволяет рассмотреть все участки тела. Также для осмотра головы потребуется расчёска/гребень или фен (с их помощью можно обнажить участи кожи под волосяным покровом). Осмотр необходимо производить в хорошо освещенном помещении, возможно потребуется также небольшой фонарик.
Следует обращать внимание на:
- новые родинки (непохожие на другие),
- новые красные или темного цвета образования, немного возвышающиеся над кожей,
- изменение размера, формы, цвета родинки,
- раны, которые не заживают.

Регулярные осмотры особенно важны для людей, подпадающих под влияние факторов риска рака кожи. При подозрении на меланому или другую злокачественную опухоль, необходимо незамедлительно обратиться к врачу для прохождения диагностики.
имплантационное кровотечение и другие естественные причины менструальноподобных выделений при беременности
Отсутствие менструации – пожалуй, самый верный признак наступившей беременности. Однако иногда беременные женщины замечают у себя кровянистые выделения и принимают их за месячные. Чаще всего это так называемое «имплантационное кровотечение», вызываемое прикреплением плодного яйца к стенке матки.
Месячные при беременности на ранних сроках могут пойти, но, скорее, теоретически. Подобное явление встречается не более чем в 1% случаев. Остальные 99% приходятся на различные патологии, в частности, гормональные сбои и угрозу выкидыша.
Беременность и месячные одновременно – возможно ли
После наступления беременности месячные идти уже не могут – так заложено природой. Физиологически это становится невозможным, но на практике все-таки случается, вопреки законам природы.
Физиологически это становится невозможным, но на практике все-таки случается, вопреки законам природы.
Немало женщин обращается в женскую консультацию с явными симптомами беременности, среди которых, однако, нет задержки месячных. Зато растет и болит грудь, тошнит по утрам, увеличивается живот.
Ежемесячные менструальноподобные кровотечения могут приходить на протяжении всего первого триместра, то есть первых трех месяцев. Беременная принимает их за менструацию.
В народе месячные при беременности считали нормой и говорили, что таким образом «плод омывается».
На самом деле происходит следующее. С точки зрения физиологии, существует небольшая вероятность того, что в фолликулярной фазе цикла созреет не одна, а 2 или даже 3 яйцеклетки.
Вот только фолликулы не всегда выходят в этом случае одновременно. Например, первая яйцеклетка вышла, прожила один день и погибла неоплодотворенной, поскольку не встретилась со сперматозоидом.
Погибшая яйцеклетка попадает в матку, и спустя 28 дней начинаются месячные.
Яйцеклетка №2 оказалась оплодотворенной и начала двигаться в маточную полость по трубе, что обычно занимает порядка 8 дней. За это время как раз и возможна манифестация менструации, обусловленная гибелью яйцеклетки №1.
Отличить такие месячные можно по нескольким признакам. Во-первых, они длятся всего 2-4 дня вместо обычных 6-7. Во-вторых, они менее обильные.
Но это не единственная причина, способная объяснить месячные во время беременности на раннем сроке.
Когда могут идти месячные при беременности: 4 причины
При оплодотворении одной яйцеклетки из нескольких менструация идет только один раз в первом месяце. В следующем она уже не наступит в силу активно развивающейся беременности.
Существует еще 3 причины, которые можно назвать физиологическими. К ним относятся:
К ним относятся:
-
имплантация оплодотворенной яйцеклетки методом ЭКО; -
оплодотворение, произошедшее во время месячных либо непосредственно перед ними; -
нарушение процесса выработки прогестерона на фоне приема некоторых лекарств.
Перечисленные причины объясняют месячные в первый месяц, более поздние менструальноподобные выделения чаще всего имеют другое происхождение. Так или иначе, необходимо рассказать о них врачу.
В редких случаях (0.5-1%) у беременных все-таки бывают мажущие кровянистые выделения в дни, когда должны начаться месячные. Причина науке неизвестна, предположительно, она заключается в «гормональной памяти» организма. Для более точного понимания обращайтесь к нашим врачам — они работают круглосуточно и по телефону смогут ответить на все ваши вопросы.
Как отличить месячные при беременности
Нормальные месячные во время беременности имеют 2 основных отличительных признака:
-
Длительность. Менструация может идти от нескольких часов до 2-х дней, не больше.
Менструация может идти от нескольких часов до 2-х дней, не больше. -
Цвет. Обычно алый, бурых сгустков в норме быть не должно.
Не исключены типичные симптомы вроде тянущей боли внизу живота, легкой тошноты и раздражительности.
Что такое имплантационное кровотечение
Имплантация зародыша в матку сопровождается кровотечением меньше чем у половины женщин. Оно возникает из-за повреждения мелких капилляров эндометрия, клетки которого частично растворяются эмбриональными ферментами.
Это естественный процесс, не доставляющий особых неудобств женщине, если не считать небольшой мазни в течение 2-3-х дней. Многие беременные принимают ее за менструацию, наступившую раньше срока.
Определить кровотечение из-за прикрепления плодного яйца можно по типичным симптомам, а именно:
-
выделения имеют розоватый или кремовый оттенок; -
запах обычный, слабовыраженный; -
отделяемое скудное; -
внизу живота возможно ощущение дискомфорта, незначительной болезненности; -
периодически могут появляться приступы тошноты, сонливость, быстрая утомляемость.
Если во время овуляции базальная температура повышается, то при имплантационном западении она, наоборот, падает.
Внимание! Именно по таким колебаниям значений базальной температуры женщина зачастую понимает, что забеременела.
Как понять, что пришли месячные: 5 отличий
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Кроме того, если вскоре должны пойти месячные, у многих женщин появляется ПМС – предменструальный синдром. Его проявления известны:
-
слабость; -
разбитость; -
раздражительность; -
ранимость, плаксивость; -
утомляемость; -
нагрубание молочных желез; -
болезненность, спазмы внизу живота.
Сохранится ли беременность, если пошли месячные
Если прошли действительно месячные, то да. Однако в половине случаев кровотечение при беременности менструацией не является и приводит к выкидышу. Определить причину самостоятельно не представляется возможным, и при любых нетипичных выделениях стоит обратиться к гинекологу.
Кровотечения самой разной природы чаще всего возникают в первом и третьем триместре. Но даже при серьезных аномалиях беременность удается сохранить благодаря своевременной медицинской помощи.
Самой распространенной причиной кровотечения является угроза выкидыша. Кровотечение также появляется при таких состояниях, как:
-
дефицит прогестерона;
-
внематочная беременность; -
замершая беременность; -
предлежание плаценты (в 3-м триместре).
Дефицит прогестерона
Нехватка этого гормона вполне может стать причиной менструальноподобного кровотечения, причем дни могут совпасть с датой пропущенных месячных. Именно прогестерон является виновником того, что менструации перестают идти в период вынашивания ребенка.
Именно прогестерон является виновником того, что менструации перестают идти в период вынашивания ребенка.
Значение прогестерона трудно переоценить, поскольку этот гормон подавляет иммунитет матери, препятствуя тем самым отторжению эмбриона, и предотвращает развитие гипертонуса матки.
Дефицит прогестерона могут вызывать:
-
патологии желтого тела яичников, хориона; -
хронические болезни почек и печени; -
нарушение функции гипофиза, щитовидной железы; -
гинекологические заболевания воспалительного характера; -
аборты в анамнезе; -
недостаточный синтез гормона ХГЧ.
Кровотечения на фоне гормональной недостаточности представляют опасность для жизни плода, если не принять мер. Сами выделения могут иметь разные интенсивность и цвет, от темно-коричневого до ярко-рыжего. Часто в них присутствует слизь.
В отдельных случаях могут быть типичные симптомы месячных – слабость, тянущая боль в животе и пояснице, плохое самочувствие.
Пример из практики:
Тест на беременность положительный, ХГЧ 300, через 2 дня поднялся до 450. УЗИ не выявило патологий, равно как и беременности, включая внематочную. На третий день пошли месячные, ХГЧ упал до 100. Диагноз – биохимическая беременность, то есть плодное яйцо не закрепилось в матке и вышло вместе с кровью.
Для стабилизации гормонального статуса назначаются препараты прогестерона, который беременные принимают вплоть до 16-18 недели. После этого срока риск выкидыша снижается.
Внимание! Чем обильнее кровотечение, тем хуже прогноз. Если в выделениях есть сгустки, то речь идет, скорее всего, о начавшемся выкидыше.
Внематочная беременность
Заподозрить внематочную беременность можно по характерным мажущим выделениям коричневого цвета. Они связаны с дефицитом ХГЧ, который синтезируется в меньшем объеме из-за закрепления хориона вне полости матки.
Они связаны с дефицитом ХГЧ, который синтезируется в меньшем объеме из-за закрепления хориона вне полости матки.
Тесты при этом могут показывать наступившее зачатие, и симптомы токсикоза тоже нередко присутствуют. Однако по мере растяжения органа с прикрепленным эмбрионом (шейки, маточной трубы) кровотечение усилится, и появятся ощутимые боли в животе.
Наиболее яркая клиническая картина возникает в случае разрыва трубы и шеечного кровотечения – обильного, с крупными сгустками, алого цвета. Ему сопутствует интенсивный режущий болевой синдром, вплоть до болевого шока и обморока.
Внимание! Риск разрыва маточной трубы максимально высок на 8-12 неделе, если внематочная беременность не выявлена ранее на УЗИ.
Замершая беременность
Отторжение погибшего плода начинается спустя 2-3 недели после его смерти, что проявляется внезапным исчезновением токсикоза, а немногим позже – кровавой мазней. Постепенно она трансформируется в полноценное кровотечение и меняет цвет с коричневого на ярко-алый.
Постепенно она трансформируется в полноценное кровотечение и меняет цвет с коричневого на ярко-алый.
Низ живота тоже начинает болеть, причем боль сильно напоминает схватки. В выделениях заметны сгустки.
Подозрение на замершую беременность является поводом для экстренной госпитализации, поскольку мертвый плод в утробе матери разлагается и представляет угрозу для ее жизни.
Частые вопросы
Что делать беременной, если прошли месячные? Как проверить, сохранилась ли беременность?
+
Можно сдать анализ на ХГЧ или сделать тест.
Как определить биохимическую беременность?
+
Самым верным маркером является уровень ХГЧ, который редко поднимается выше 100 при биохимической беременности. После начала месячных его концентрация резко падает.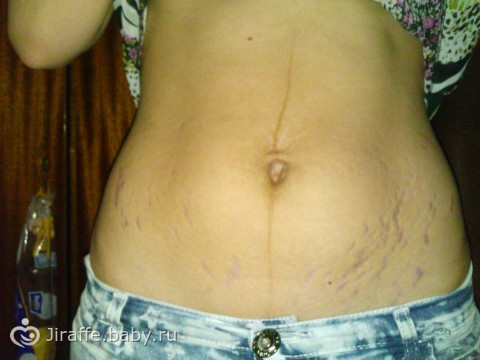 Если верить отзывам, менструация в данном случае более обильная, чем обычно.
Если верить отзывам, менструация в данном случае более обильная, чем обычно.
Могут ли месячные при беременности указывать на синдром исчезающего близнеца?
+
Действительно, маточное кровотечение – один из симптомов такого загадочного явления. Но при естественном зачатии оно встречается редко, в основном синдром исчезающего близнеца наблюдается при искусственном оплодотворении с подсадкой нескольких зародышей.
Заключение эксперта
Месячные при беременности на ранних сроках являются скорее исключением из общего правила, нечасто встречается и имплантационное кровотечение. Это не повод для паники, но посетить гинеколога необходимо для исключения патологических причин.
Публикуем только проверенную информацию
Автор статьи
Меньшикова Мария Викторовна
врач акушер-гинеколог
Стаж 38 лет
Консультаций 1816
Статей 46
Специалист с большим практическим опытом.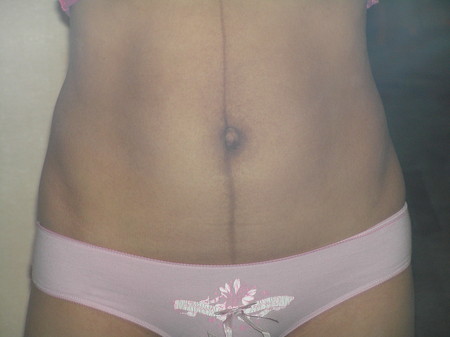 Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
- 1982 — 1986 НКО МОНИИАГ — врач акушер-гинеколог
-
1987 — 1989 ВНИЦ ОЗМиР — врач акушер-гинеколог -
1989 — 1992 отделенческая поликлиника ст. Москва — Курская — врач акушер-гинеколог -
1992 — 2001 НКО МОНИИАГ — врач акушер-гинеколог -
2007 — 2008 НП КМИКМ — врач администратор -
2009 — 2013 Переславская ЦРБ, женская консультация — врач акушер-гинеколог -
2020 по настоящее время ООО Теледоктор24 — врач — консультант (гинеколог)
4 способа изменения кожи во время беременности — и когда обращаться к врачу
От растяжек до прыщей — очень распространены изменения кожи во время беременности. Но когда они сигнализируют о более серьезной проблеме?
Фото: iStock/Eva-Katalin
Многие люди испытывают изменения кожи во время беременности, и это может произойти в результате физических, гормональных и иммунологических изменений, которые естественным образом происходят во время беременности.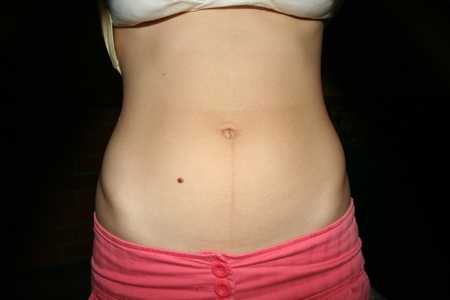 Хотя важно понимать, что это за изменения и почему они происходят, не менее важно знать, когда вам следует обратиться за мнением эксперта.
Хотя важно понимать, что это за изменения и почему они происходят, не менее важно знать, когда вам следует обратиться за мнением эксперта.
Родинки
Родинки могут изменяться во время беременности, но по большей части они доброкачественные. Фактически, до 10 процентов беременных женщин сообщают об изменении размера и цвета существующих родинок. Эти изменения в первую очередь являются физическим явлением из-за растяжения кожи, которое естественным образом происходит во время беременности. Такие области, как живот или грудь, имеют тенденцию к быстрому росту, и родинки в этих областях будут растягиваться вместе с ними. Из-за этого родинки, которые изначально выглядели маленькими, могут стать в несколько раз больше, создавая впечатление, что они быстро растут. Аналогичное явление можно наблюдать с изменением цвета. По мере того, как родинки растягиваются, их пигмент распределяется по большей площади поверхности и, таким образом, может казаться светлее, чем раньше. Поскольку большинство людей склонны беспокоиться о развитии родинок, эти физиологически нормальные изменения могут вызывать ложную тревогу.
Поскольку большинство людей склонны беспокоиться о развитии родинок, эти физиологически нормальные изменения могут вызывать ложную тревогу.
Итак, как узнать, когда следует беспокоиться о родинке, которая меняется? В частности, когда это признак потенциального рака кожи, такого как меланома? Хотя ничто не должно заменять оценку и информацию вашего врача, общий набор правил, которые следует применять во время регулярных самостоятельных осмотров кожи, таков: ABCDE:
A – Асимметрия: Если родинка разрезана пополам, и одна сторона не похожа на родинку. другой, то он считается асимметричным.
Б – Граница : Границы доброкачественной родинки обычно ровные и четкие. Зубчатые или исчезающие в коже границы считаются более неправильными.
C – Цвет : Доброкачественные родинки обычно имеют менее 3 цветов. Несколько цветов или экстремальные цвета, особенно черный, заслуживают большего внимания.
D – Диаметр : Родинки диаметром более 6 мм имеют большую вероятность быть атипичными.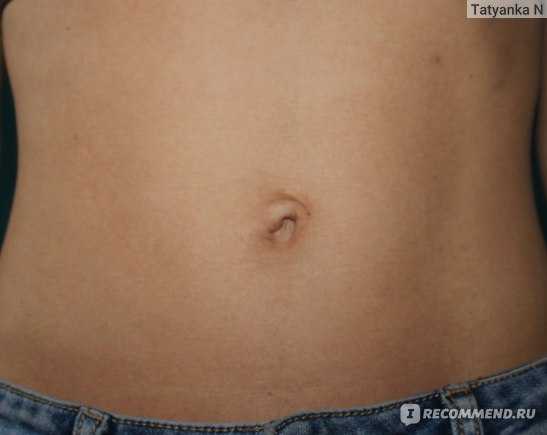
E – Эволюция : Родинки, которые быстро меняются, потенциально вызывают больше беспокойства.
Попросите своего семейного врача или дерматолога провести осмотр кожи, если вы заметите изменения существующих родинок или появление новых родинок. Ваш врач может часто использовать клинические инструменты, такие как дерматоскоп , чтобы дополнительно определить, является ли родинка доброкачественной или требует дополнительных исследований, таких как биопсия.
Растяжки
Одним из наиболее частых изменений кожи, наблюдаемых во время беременности, являются растяжки или растяжки. Как и в период полового созревания, они возникают в результате быстрого роста, приводящего к растяжению волокон соединительной ткани в коже, и чаще всего возникают на животе, груди, ягодицах и бедрах. Когда они появляются впервые, они обычно красные и хорошо заметны и называются красными стриями. В течение нескольких месяцев или лет покраснение постепенно исчезает, а растяжки становятся ближе к цвету кожи и называются белыми стриями. Пока есть нет идеального лечения чтобы полностью вернуть растяжкам нормальную кожу, специальные лазеры могут уменьшить покраснение в фазе красных стрий и восстановить текстуру в фазе белых стрий. Некоторые местные лекарства, такие как ретиноиды, также показали некоторую пользу в ускорении заживления растяжек.
Пока есть нет идеального лечения чтобы полностью вернуть растяжкам нормальную кожу, специальные лазеры могут уменьшить покраснение в фазе красных стрий и восстановить текстуру в фазе белых стрий. Некоторые местные лекарства, такие как ретиноиды, также показали некоторую пользу в ускорении заживления растяжек.
Коричневое окрашивание
Многие беременные женщины могут заметить вертикальную коричневую линию, которая появляется на животе. Это состояние называется linea nigra и является результатом гормональных изменений во время беременности и не является поводом для медицинского беспокойства. Аналогичные физиологическое потемнение кожи можно увидеть и в других областях, включая ареолу, гениталии и внутреннюю поверхность бедер. Эти изменения являются доброкачественными, и если они не сопровождаются такими симптомами, как зуд или повреждение кожи, то они считаются естественной частью беременности, которая может постепенно улучшаться после беременности или лечиться косметическими процедурами.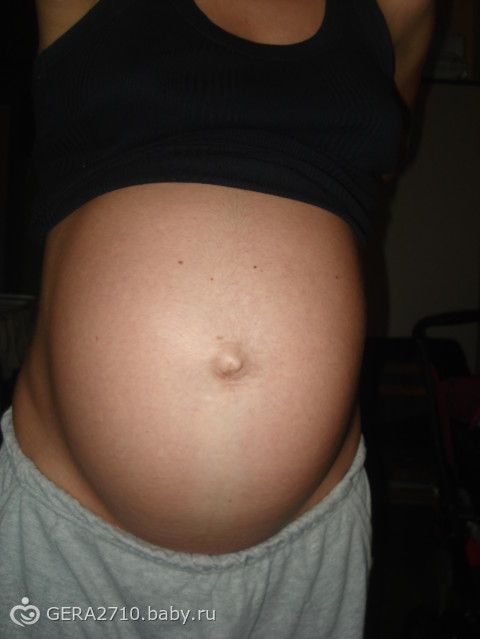 С другой стороны, экзема — это воспалительное состояние, которое может вызвать повреждение кожи, зуд и потемнение кожи, потенциально поражая все вышеупомянутые области. Если вы заметили какие-либо симптомы, связанные с изменением цвета, не стесняйтесь обращаться за советом к врачу для лечения. С экземой можно безопасно и эффективно бороться, изменив привычки купания, используя увлажняющие средства и применяя предписанные процедуры.
С другой стороны, экзема — это воспалительное состояние, которое может вызвать повреждение кожи, зуд и потемнение кожи, потенциально поражая все вышеупомянутые области. Если вы заметили какие-либо симптомы, связанные с изменением цвета, не стесняйтесь обращаться за советом к врачу для лечения. С экземой можно безопасно и эффективно бороться, изменив привычки купания, используя увлажняющие средства и применяя предписанные процедуры.
Акне
Акне могут проявляться во время беременности, могут варьироваться от угрей и белых угрей до воспаленных папул и пустул и чаще всего локализуются на лице. Хотя это не слишком отличается по внешнему виду от типичных подростковых прыщей, они могут быть довольно стойкими на протяжении всей беременности, а лечение может быть довольно сложным из-за того, что многие лекарства от прыщей считаются небезопасными во время беременности и кормления грудью. Избегайте любых попыток лечения прыщей t в это время, пока вы не поговорите со своим врачом и не получите четкую информацию о том, какие методы лечения можно безопасно использовать.
Изменения кожи во время беременности очень распространены, и большинство из них не имеет медицинского значения. Многие из этих изменений постепенно прогрессируют на протяжении всей беременности, но задерживаются, так как большинство из них самопроизвольно улучшаются после родов. Конечно, никогда не будет лишним привлечь семейного врача или дерматолога к процедурам ухода за кожей в этот важный период вашей жизни, чтобы вы знали, что то, что вы используете, безопасно и эффективно для вас и вашего будущего ребенка.
Д-р Дэнни Гуо, MD/MSc, FRCPC, DABD, медицинский директор Дерматология омоложения в Калгари.
Оставайтесь на связи
Подпишитесь на ежедневный информационный бюллетень Today’s Parent, чтобы получать наши лучшие новости для родителей, советы, эссе и рецепты.
- Электронная почта*
- CAPTCHA
- Согласие*
Да, я хочу получать Сегодняшнюю рассылку Родителя .
 Я понимаю, что могу отказаться от подписки в любое время.**
Я понимаю, что могу отказаться от подписки в любое время.**
В РЕЗУЛЬТАТЕ: Беременность Уход за кожей для беременных Заболевания кожи
Предлежание плаценты — Канал лучшего здоровья
Резюме
Читать полный информационный бюллетень
- Во время беременности плацента обеспечивает растущего ребенка кислородом и питательными веществами из кровотока матери.
- Предлежание плаценты означает, что плацента прикрепилась к дну матки, над шейкой матки или рядом с ней, что означает, что ребенок не может родиться естественным путем.
- Лечение направлено на облегчение симптомов и продление беременности как минимум до 36 недель.
Во время беременности плацента обеспечивает растущего ребенка кислородом и питательными веществами из кровотока матери. Предлежание плаценты означает, что плацента прикрепилась к низу матки, покрывая шейку матки.
Когда ребенок готов к рождению, шейка матки (шейка матки) расширяется (открывается), позволяя ребенку выйти из матки во влагалище. Если у женщины предлежание плаценты (плацента прикрепилась к низу матки, над шейкой матки или рядом с ней), ребенок не может родиться естественным путем. «Частичное предлежание плаценты» означает, что шейка матки частично заблокирована, а «полное предлежание плаценты» означает, что шейка матки закрыта.
Некоторые из причин включают рубцевание слизистой оболочки матки (эндометрия) и аномалии плаценты. Около одной из каждых 200 беременностей страдает.
Симптомы
Наиболее важным симптомом предлежания плаценты является безболезненное вагинальное кровотечение через 20 недель. Однако существуют и другие причины вагинального кровотечения, помимо предлежания плаценты. Обо всех кровотечениях во время беременности следует сообщать своему врачу для скорейшего обследования и лечения.
Почему происходит кровотечение
На более поздних сроках беременности нижняя часть матки истончается и расширяется, чтобы вместить растущего ребенка. Если плацента прикреплена к дну матки (как это происходит при предлежании плаценты), это истончение и распространение отделяет плаценту и вызывает кровотечение.
Если плацента прикреплена к дну матки (как это происходит при предлежании плаценты), это истончение и распространение отделяет плаценту и вызывает кровотечение.
Половой акт также может вызвать кровотечение из предлежания плаценты на более поздних сроках беременности. Во время родов шейка матки истончается и расширяется, что обычно позволяет ребенку выйти во влагалище. При предлежании плаценты расширение шейки матки еще больше разрывает плаценту и вызывает кровотечение. 9
Причины и факторы риска
Некоторые из возможных причин и факторов риска предлежания плаценты включают:
- Низкая имплантация оплодотворенной яйцеклетки эндометрий)
- Аномалии плаценты
- Многоплодие, например, двойня
- Многоплодная беременность – у женщины, у которой уже было шесть или более родов, риск один к 20.

Методы диагностики
Беременная женщина с любым вагинальным кровотечением должна быть госпитализирована и обследована. Некоторые из тестов, используемых для диагностики предлежания плаценты, включают:
- Ультразвуковое сканирование
- Ощупывание живота матери для определения положения ребенка (ребенок лежит боком или предлежит дном вперед примерно в одном из трех случаев предлежания плаценты).
Следует строго избегать пальцевого вагинального исследования
Иногда трудно отличить предлежание плаценты от отслойки плаценты. Отслойка плаценты – это состояние, при котором плацента отделяется от стенки матки. Оба состояния отмечаются обильным кровотечением ярко-красной кровью.
Вагинальное исследование часто используется для диагностики отслойки плаценты, но может вызвать более сильное кровотечение в случае предлежания плаценты. В первую очередь следует всегда делать УЗИ, а в случае предлежания плаценты строго избегать пальцевого (пальцевого) вагинального исследования.
Врач может очень осторожно провести вагинальное исследование с помощью зеркала, чтобы убедиться, что кровотечение не идет из шейки матки или влагалища. После постановки диагноза необходимо очень тщательно наблюдать за течением беременности. Предлежание плаценты является потенциально опасным состоянием как для матери, так и для ее ребенка.
Варианты лечения различаются
Лечение зависит от ряда факторов, включая:
- Полное или частичное предлежание плаценты
- Точное расположение плаценты
- Количество потерянной крови
- Срок беременности ребенок
- Положение ребенка
- Здоровье ребенка
- Здоровье матери.
Лечение во время беременности
Медикаментозное лечение направлено на облегчение симптомов и продление беременности. Возможные варианты:
- Постельный режим.
- Госпитализация.
- Тщательный мониторинг, такой как использование фетального монитора и регулярная проверка показателей жизнедеятельности матери (например, артериального давления).

- Переливание крови матери.
- Избегание любых действий, вызывающих сокращения матки или раздражающих шейку матки, таких как половые сношения или оргазмы.
Роды
Когда ребенок становится достаточно взрослым, чтобы родить, обычно выполняется кесарево сечение. Возможно, ребенку потребуется наблюдение в реанимации, чтобы убедиться, что все в порядке. Мать пройдет ряд тестов, в том числе тесты для проверки количества клеток крови и свертываемости крови.
Где получить помощь
- Ваш врач общей практики
- Акушер
- Отделение неотложной помощи ближайшей больницы
- Всегда вызывайте скорую помощь в экстренных случаях Тел. 000
- Сексуальное здоровье Виктория (SHV). Чтобы записаться на прием, позвоните в клинику SHV Melbourne CBD Clinic: (03) 9660 4700 или позвоните в клинику SHV Box Hill: (03) 9257 0100 или (бесплатный звонок): 1800 013 952. Эти услуги ориентированы на молодежь.
- «Предлежание плаценты» [онлайн], в Руководстве по диагностике и терапии Merck, раздел 18, Гинекология и акушерство, глава 252, Аномалии беременности.




 Менструация может идти от нескольких часов до 2-х дней, не больше.
Менструация может идти от нескольких часов до 2-х дней, не больше.
 Завершается такими же скудными выделениями, как в первые дни
Завершается такими же скудными выделениями, как в первые дни
 Я понимаю, что могу отказаться от подписки в любое время.**
Я понимаю, что могу отказаться от подписки в любое время.**

