Лопается что то в животе: Бурление в животе — Гастроэнтерология — 8.06.2013
Содержание
Дискомфорт в животе возможные причины
По оценке специалистов, страдать от дискомфорта в животе по причине СРК может почти каждый пятый взрослый житель планеты.
Желудочно-кишечный тракт – наиболее протяженная система нашего организма. Ротовая полость, пищевод, желудок, различные отделы кишечника и еще несколько полноценных «участников» процесса – на всех них возложена тяжесть важнейший миссии по обеспечению организма энергией и «строительными материалами». И неудивительно поэтому, что и различных ощущений он может «подарить» массу. Не все эти ощущения приятны: иногда приходится почувствовать и дискомфорт в животе.
Собственно, вариантов для описания симптомов дискомфорта в животе можно назвать множество: это и просто боль, и чувство тяжести в желудке, и вздутие живота, и срочная потребность освободить кишечник, а иногда и ровно наоборот: ощущение того, что по каким-то причинам «освобождаться» этот самый кишечник упорно «не желает»…
Стоит признать, что очень многие предпосылки для ощущения дискомфорта в животе мы создаем себе сами. Газированные напитки «прекрасно» способствуют ощущению вздутия, желудок может «сигнализировать» болью о чрезмерном употреблении острой, соленой и жареной пищи, тяжесть в кишечнике – о том, что не следует так наедаться на ночь. В общем, «рукотворных» причин масса, а следующих за ними симптомов и того больше.
Газированные напитки «прекрасно» способствуют ощущению вздутия, желудок может «сигнализировать» болью о чрезмерном употреблении острой, соленой и жареной пищи, тяжесть в кишечнике – о том, что не следует так наедаться на ночь. В общем, «рукотворных» причин масса, а следующих за ними симптомов и того больше.
Когда боль в животе, его вздутие, чувство тяжести появляются в «разовом порядке» — причина тому тоже, вполне возможно, единичная: несвежая пища, неподходящая именно вам или просто чрезмерная ее «тяжесть». Но если ощущение дискомфорта в животе в той или иной форме становится постоянным спутником – это серьезный повод для консультации специалиста. Частые запоры и диарея, боли, спазмы, вздутия и другие симптомы – все это может быть следствием заболеваний пищеварительного тракта, подчас весьма серьезных, и с установлением причин затягивать нет смысла.
ПРИЧИНЫ ВРОДЕ БЫ НЕТ… НО ОНА – ЕСТЬ
Но иногда случается и так, что даже самое тщательное обследование не выявляет в желудке и его «окрестностях» каких-либо инфекций или патологий, и, таким образом, как будто бы никаких причин для боли или тяжести нет. Однако при всем том боль, тяжесть, вздутие или иные симптомы и неприятные ощущения… остаются! Как будто бы – без причины, но пациенту от этого ничуть не легче.
Однако при всем том боль, тяжесть, вздутие или иные симптомы и неприятные ощущения… остаются! Как будто бы – без причины, но пациенту от этого ничуть не легче.
На самом деле весьма вероятный диагноз в этом случае – синдром раздраженного кишечника (СРК). По сути, это его хроническое функциональное расстройство. Которое как раз и может послужить причиной и для болей, и для вздутия живота, и для запора с диареей, в зависимости от того, по какому «сценарию» развивается заболевание.
Таким образом, СРК в каком-то смысле диагностируется методом исключения.
На самом деле, заболевание это более чем распространенное. По оценке специалистов, страдать от дискомфорта в животе по причине СРК может почти каждый пятый взрослый житель планеты.
В чем же причина возникновения СРК? Опять же, по мнению медиков, в основе – сочетание целого ряда факторов. Это и некоторые нарушения в работе нервных связей между кишечником и управляющими его работой участками головного мозга. И наследственная предрасположенность. И малоподвижный образ жизни.
И наследственная предрасположенность. И малоподвижный образ жизни.
Отдельный и весьма важный фактор – это неустойчивость эмоционального фона. Да, «тяжесть жизни», постоянные стрессы и переутомления вполне способны привести и к ощущению тяжести в желудке, и вздутию, и к прочим характерным симптомам «дискомфорта в животе».
При лечении СРК врачи рекомендуют снять симптомы заболевания, а для лечения причины синдрома – препарат Колофорт. Согласно инструкции Колофорта, препарат восстанавливает нервную регуляцию кишечника и нормализует его моторику. При курсовом приеме Колофорт снижает интенсивность и частоту возникновения болей в животе, вздутия, а так же нормализует частоту и форму стула как при запоре, так и при диарее.
ОТ ТЯЖЕСТИ БЫТИЯ – К ЛЕГКОСТИ ЖИЗНИ
Конечно, едва ли от какого-либо симптома дискомфорта в животе можно избавиться, если не изменить свой рацион питания в правильную сторону.
При этом важно не только то, что именно попадает в наш желудок – но и с какой периодичностью и в каком виде.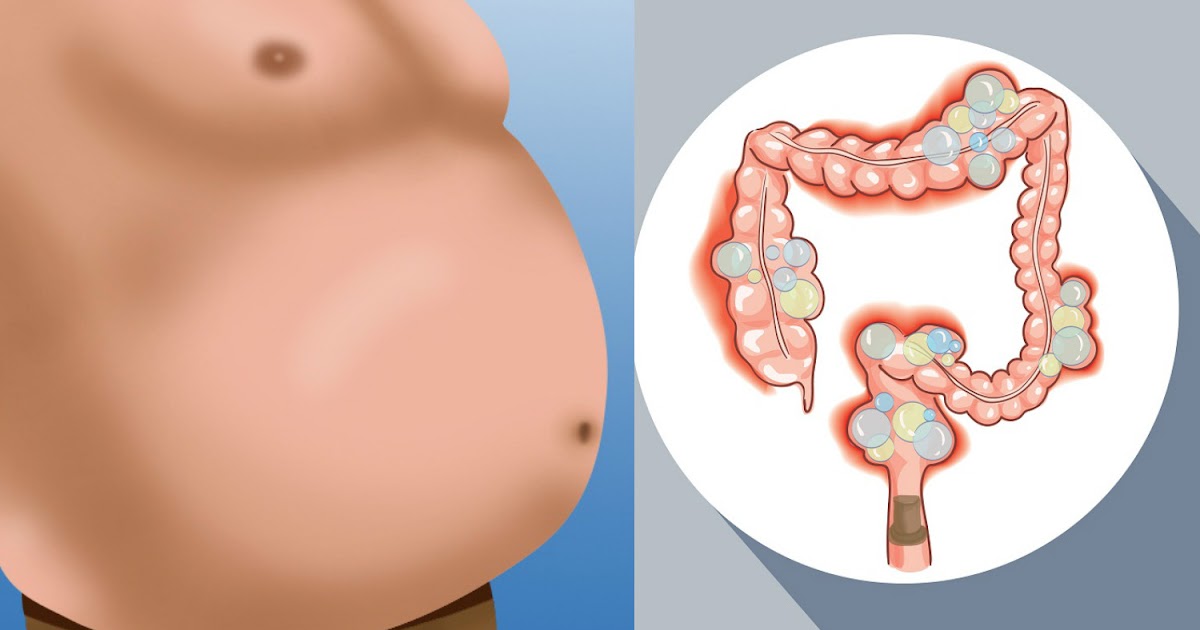 Питание при CРК должно быть регулярным, промежутки между приемами пищи не должны превышать трех часов. Ну а тщательно ее пережевывая, пациент помогает не только обществу, но и в первую очередь – собственному кишечнику.
Питание при CРК должно быть регулярным, промежутки между приемами пищи не должны превышать трех часов. Ну а тщательно ее пережевывая, пациент помогает не только обществу, но и в первую очередь – собственному кишечнику.
Точные рекомендации по питанию даст лечащий врач.
Он же обязательно обратит внимание на необходимость посильной физической нагрузки. Ежедневное движение, желательно на свежем воздухе – это не только ощущение бодрости в теле. Это еще и важное средство как при лечении CРК, так и при его профилактике.
Дискомфорт в животе вполне может привести к ощущению дискомфорта во всей жизни человека. Однако, если правильно организовать свой образ жизни – справиться с различными симптомами и вернуть себе прежнюю легкость вполне возможно!
Не всегда гастрит. Когда боль в животе говорит о проблемах с сосудами?
Боль в животе далеко не всегда бывает проявлением холецистита, панкреатита или гастрита.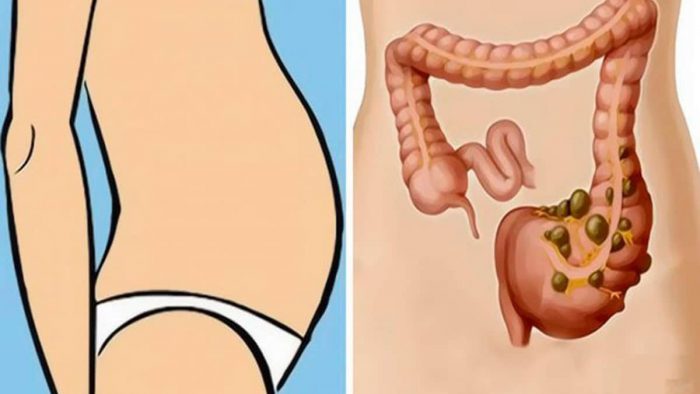 Иногда это может быть симптомом таких заболеваний, которых пациент может и не предполагать.
Иногда это может быть симптомом таких заболеваний, которых пациент может и не предполагать.
Наш эксперт – сердечно-сосудистый хирург ГБУЗ «Городская клиническая больница им. В. В. Вересаева», кандидат медицинских наук Татьяна Чалбанова.
Осторожно, аневризма!
Самой грозной патологией, которая может проявляться болью в животе, является аневризма брюшного отдела аорты – заболевание, которое характеризуется локальным расширением сосуда, что чревато его разрывом.
Когда расширение достигает максимальных размеров (чаще всего 4,5–5 см), сосуд лопается подобно воздушному шарику. Это может иметь фатальные последствия – начинается массивное кровотечение. Спасти такого пациента удаётся в редких случаях.
Помимо боли в животе различной локализации аневризма брюшного отдела аорты может вызывать также диспептические расстройства, боли в пояснице.
Обычно мы связываем такие ощущения с расстройством желудочно-кишечного тракта или радикулитом, нередко пытаемся решить проблему самостоятельно – принимаем активированный уголь, мажем спину согревающими мазями. А когда становится совсем невмоготу, обращаемся в поликлинику по месту жительства, где в лучшем случае получаем направление на анализы и гастроскопию, которая сосудистую патологию выявить, увы, не может.
А когда становится совсем невмоготу, обращаемся в поликлинику по месту жительства, где в лучшем случае получаем направление на анализы и гастроскопию, которая сосудистую патологию выявить, увы, не может.
Между тем в случае аневризмы необходимо незамедлительно пройти УЗИ брюшной полости, которое покажет расширенный диаметр аорты. Если патология выявлена вовремя, ещё до разрыва или надрыва сосуда, эффективное лечение возможно – оперативная замена расширенного сосуда на синтетический сосудистый протез, после чего пациент может вести привычный образ жизни.
Ишемия – не только в сердце
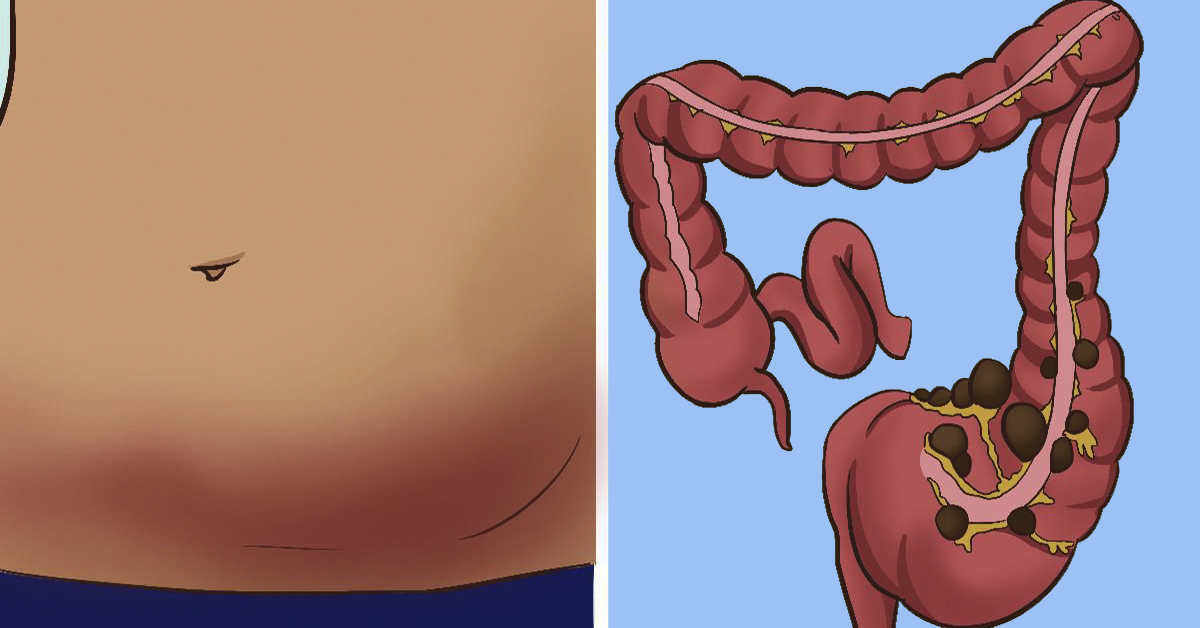
Другое распространённое заболевание, которое диагностируют достаточно редко, – ишемия кишечника. Для его симптоматики характерны те же боли в животе, а также нарушения стула, метеоризм, отрыжка, нарушение прохождения пищи.
Ишемия кишечника происходит из-за нарушения кровообращения этого органа, когда формируется стеноз (сужение) жизненно важных сосудов, таких как чревный ствол, верхняя и нижняя брыжеечная артерии.
В этом случае необходимо пройти КТ-ангиографическое исследование сосудов, которые кровоснабжают органы брюшной полости. В крупных городах во всех диагностических центрах такое обследование проводится, хотя врачи назначают его далеко не всегда, даже если это необходимо. Все остальные обследования – гастроскопия, колоноскопия, УЗИ брюшной полости – данную патологию не покажут.
Если заболевание не выявить вовремя, усвоение пищи в кишечнике будет происходить всё хуже, что приведёт к развитию кишечной непроходимости, а в конечном счёте к опасному состоянию: некрозу тканей кишечника и инфаркту этого органа.
Если же болезнь не зашла слишком далеко, хирургам нередко удаётся восстановить проходимость артерий, и тогда результат лечения будет хорошим – при условии постоянного приёма препаратов, влияющих на свёртываемость крови и понижающих уровень холестерина в крови.
Как подстраховаться
Как правило, причина этих патологий – образование холестериновых бляшек и атеросклероз сосудов, который диагностируется сегодня даже в 40–45 лет и может проявиться в любом участке кровеносного русла, а не только в сосудах сердца и головного мозга, как принято считать.
Чтобы этого не произошло, надо вести здоровый образ жизни, правильно питаться, заниматься спортом, следить за уровнем холестерина в крови и после 45 лет раз в год проходить обследование, которое обязательно должно в себя включать УЗИ органов брюшной полости.Не надо терпеть боли в животе, пытаться вылечить их самостоятельно. Если же причина болевых ощущений не выявлена при рутинных обследованиях, настаивайте на дополнительных. В первую очередь на КТ-ангиографии сосудов с контрастным усилением, позволяющей выявить, нет ли где-то препятствия кровотоку.
Ссылка на публикацию
Перфорация желудочно-кишечного тракта: причины, симптомы и диагностика
Что такое перфорация желудочно-кишечного тракта?
Желудочно-кишечная перфорация (ГП) возникает, когда отверстие полностью проходит через желудок, толстую или тонкую кишку. Это может быть связано с рядом различных заболеваний, включая аппендицит и дивертикулит. Это также может быть результатом травмы, такой как ножевое ранение или огнестрельное ранение. Также может произойти перфорация желчного пузыря. Это может иметь симптомы, похожие на симптомы перфорации желудочно-кишечного тракта.
Также может произойти перфорация желчного пузыря. Это может иметь симптомы, похожие на симптомы перфорации желудочно-кишечного тракта.
Отверстие в желудочно-кишечном тракте или желчном пузыре может привести к перитониту. Перитонит — воспаление оболочки, выстилающей брюшную полость.
Возникает при попадании в брюшную полость любого из следующих веществ:
- бактерии
- желчь
- желудочный сок
- частично переваренная пища Состояние опасно для жизни. Шансы на выздоровление улучшаются при ранней диагностике и лечении.
Это состояние также известно как перфорация кишечника или прободение кишечника.
Симптомы ГП могут включать:
- сильную боль в желудке
- озноб
- лихорадку
- тошноту
- рвоту
Когда у вас была перфорация желудочно-кишечного тракта, возникает очень болезненный перитонит. Боль часто усиливается, когда кто-то касается или пальпирует эту область или когда пациент двигается.
 Боль обычно уменьшается в положении лежа. Живот может выступать наружу дальше, чем обычно, и ощущаться твердым.
Боль обычно уменьшается в положении лежа. Живот может выступать наружу дальше, чем обычно, и ощущаться твердым.В дополнение к общим симптомам перфорации симптомы перитонита могут включать:
- утомляемость
- уменьшение количества мочи, стула или газов
- одышку
- учащенное сердцебиение ВОП, в том числе:
- аппендицит, чаще встречающийся у лиц пожилого возраста
- дивертикулит, являющийся заболеванием органов пищеварения
- язва желудка
- камни в желчном пузыре
- инфекция желчного пузыря
- воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит, которые встречаются реже
- воспаленный дивертикул Меккеля, который является врожденной аномалией тонкой кишки, похожей на аппендикс
- рак желудочно-кишечного тракта
2
Состояние также может быть вызвано:
- тупой травмой живота
- ножевым или огнестрельным ранением живота
- абдоминальной операцией
- язвы желудка, вызванные приемом аспирина, нестероидных противовоспалительных препаратов и стероидов (чаще у пожилых людей)
- проглатывание инородных предметов или едких веществ
Курение и чрезмерное употребление алкоголя повышают риск ГП.

В редких случаях это состояние может возникнуть из-за повреждения кишечника при эндоскопии или колоноскопии.
Для диагностики GP врач, скорее всего, сделает рентген грудной клетки или брюшной полости, чтобы проверить наличие воздуха в брюшной полости. Они также могут выполнить компьютерную томографию , чтобы лучше понять, где может быть перфорация. Они также назначат лабораторные исследования для:
- поиска признаков инфекции, таких как высокий уровень лейкоцитов
- оценки уровня гемоглобина, который может указывать на кровопотерю
- оценки электролитов
- оценки уровня кислоты в крови
- оценка функции почек
- оценка функции печени
В большинстве случаев для закрытия отверстия и лечения необходимо хирургическое вмешательство. Цели операции:
- устранить анатомическую проблему
- устранить причину перитонита
- удалить любые инородные тела из брюшной полости, которые могут вызвать проблемы, такие как кал, желчь и пища
В редких случаях ваш врач может отказаться от операции и назначают только антибиотики, если отверстие закрылось само по себе.

Иногда требуется удаление части кишечника. Удаление части тонкой или толстой кишки может привести к наложению колостомы или илеостомы, что позволяет кишечному содержимому стекать или опорожняться в мешок, прикрепленный к брюшной стенке.
Осложнения, связанные с ГП, включают:
- кровотечение
- сепсис, угрожающую жизни бактериальную инфекцию
- абсцессы в брюшной полости
- раневую инфекцию
- постоянная илеостома или колостома
В некоторых случаях может произойти несостоятельность раны. «Отказ раны» означает, что рана не может или не заживает. Факторы, которые увеличивают риск этого, включают:
- malnutrition, or poor diet
- smoking
- excessive alcohol use
- drug abuse
- poor hygiene
- sepsis
- uremia, which is an illness caused by kidney failure
- obesity
- hematoma, which occurs when blood собирается вне кровеносных сосудов
- диабет 2 типа
- стероидная терапия или использование кортикостероидов, которые являются противовоспалительными препаратами, которые подавляют иммунную систему и могут маскировать текущую инфекцию и задерживать диагностику
- применение биологических агентов при таких состояниях, как болезнь Крона, язвенный колит, ревматоидный артрит
Успех операции по восстановлению перфорации зависит от размера перфорации или отверстия и продолжительности лечения.
 Шансы на выздоровление улучшаются при ранней диагностике и лечении. К факторам, которые могут препятствовать лечению, относятся:
Шансы на выздоровление улучшаются при ранней диагностике и лечении. К факторам, которые могут препятствовать лечению, относятся:- пожилой возраст
- имеющиеся заболевания кишечника
- кровотечения осложнения
- недоедание
- характер первоначальной причины состояния
- курение
- злоупотребление алкоголем или наркотиками
- активное лечение рака
- состояния, требующие применения стероидов или биологических препаратов, включая волчанку, ревматоидный артрит и подобные состояния.
- другие заболевания, такие как болезни сердца, проблемы с почками или печенью и эмфизема легких
Если вы испытываете боль или лихорадку и вам грозит визит к врачу общей практики, вам следует обратиться к врачу. Чем раньше вы обратитесь к врачу, тем лучше будет ваш прогноз.
Существует множество причин ГП. Например, основное желудочно-кишечное заболевание может увеличить риск перфорации. Изучите свою историю болезни и поищите информацию о текущих состояниях, которые могут увеличить риск.

Обратитесь к врачу, если ваше состояние значительно отличается от нормального, особенно если у вас боли в животе и лихорадка.
Вопрос:
Какие изменения в образе жизни может сделать человек, чтобы избежать перфорации желудочно-кишечного тракта?
Анонимный пациент
Ответ:
Некоторые изменения образа жизни могут снизить риск развития ГП. К ним относятся отказ от курения, сокращение или прекращение употребления алкоголя и ограничение использования таких лекарств, как аспирин, НПВП (ибупрофен, напроксен и т. д.) и стероиды.
Если у вас в анамнезе был дивертикулез или когда-либо был дивертикулит, диета с низким содержанием шлаков снизит риск развития дивертикулита. Вы можете проконсультироваться с диетологом для получения информации о диете с низким содержанием шлаков.
Кроме того, надлежащий контроль других заболеваний снизит риск терапевтической болезни. Упражнения, здоровое питание и регулярные последующие визиты к семейному врачу — все это важно для контроля ваших хронических заболеваний.

Graham Rogers, MD Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Перитонит — NHS
Перитонит — это инфекция внутренней оболочки живота. При отсутствии лечения это может стать опасным для жизни.
Причины перитонита
Выстилка живота (брюшина) покрывает внутренние органы, такие как почки, печень и кишечник.
При заражении слизистой оболочки внутренние органы, которые она покрывает, также могут быть повреждены.
Чаще всего это происходит по следующим причинам:
- лопнувшая язва желудка
- лопнувший аппендикс
- проблемы с пищеварением, такие как болезнь Крона или дивертикулит
- панкреатит
- хирургическое вмешательство
- травмы желудка
- воспалительные заболевания органов малого таза
- цирроз печени , это может вызвать инфекцию.

Срочный совет: Получите консультацию по номеру 111 сейчас, если у вас:
- внезапная боль в животе, которая усиливается при прикосновении или при движении
- очень высокая температура (вы чувствуете жар и озноб)
- учащенное сердцебиение (ваше сердце бьется быстрее, чем обычно)
- невозможность мочиться или мочится намного меньше, чем обычно
У вас также могут быть:
- отсутствие аппетита и может быть плохое самочувствие или тошнота
- вздутие живота
При распространении инфекции могут возникнуть серьезные осложнения, такие как сепсис.
111 подскажет, что делать. Они могут договориться о телефонном звонке медсестры или врача, если они вам нужны.
Зайдите на сайт 111.nhs.uk или позвоните по номеру 111.
Другие способы получить помощь
Срочно записаться на прием к врачу общей практики
Врач общей практики может вам помочь.

Попросите врача общей практики о срочном приеме.
Важный:
ВажныйЕсли вы проходите диализ почек, жидкость в мешке для сбора может выглядеть более мутной, чем обычно, или содержать белые пятна.
Лечение перитонита
Если у вас диагностирован перитонит, вам потребуется лечение в больнице, чтобы избавиться от инфекции. Это может занять от 10 до 14 дней.
Лечение обычно включает введение антибиотиков в вену (внутривенно).
Если у вас перитонит, вызванный диализом почек, антибиотики могут быть введены непосредственно в слизистую оболочку желудка.
Если вы регулярно проходите диализ почек, ваш врач может обсудить другой способ его проведения до тех пор, пока перитонит не будет вылечен.
Помощь в приеме пищи во время лечения
При перитоните может быть трудно переваривать пищу.
Трубка для питания может быть введена в желудок через нос или помещена внутрь желудка с помощью операции «замочная скважина».


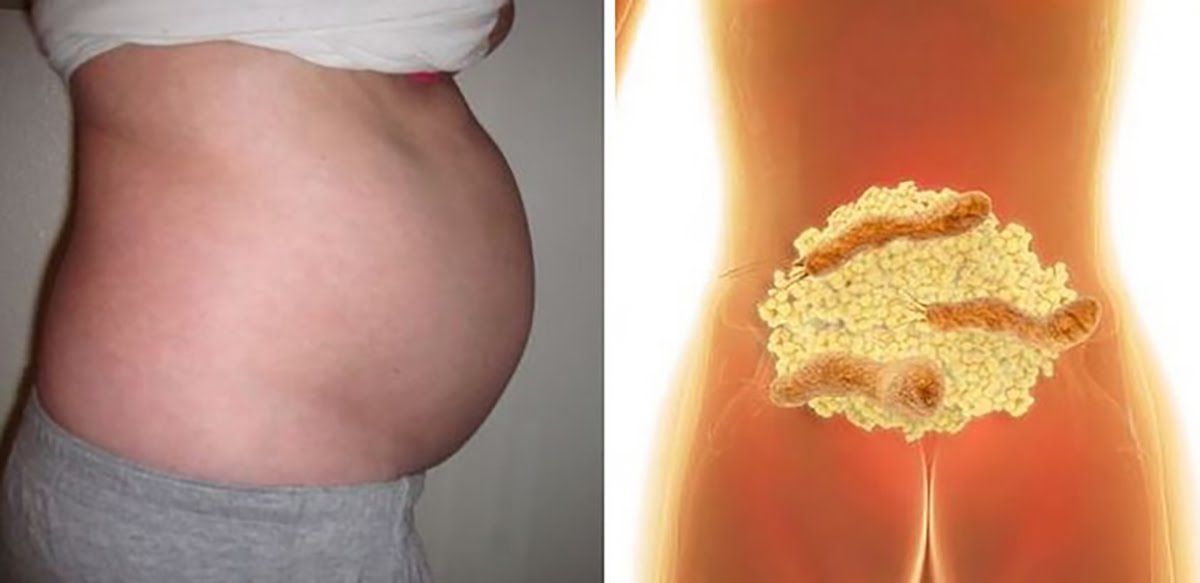 Боль обычно уменьшается в положении лежа. Живот может выступать наружу дальше, чем обычно, и ощущаться твердым.
Боль обычно уменьшается в положении лежа. Живот может выступать наружу дальше, чем обычно, и ощущаться твердым.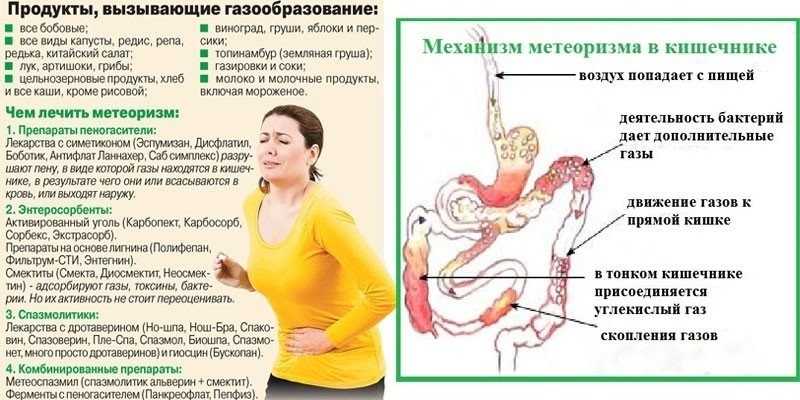

 Шансы на выздоровление улучшаются при ранней диагностике и лечении. К факторам, которые могут препятствовать лечению, относятся:
Шансы на выздоровление улучшаются при ранней диагностике и лечении. К факторам, которые могут препятствовать лечению, относятся: