Почему пульсирует живот у беременной: классификация по причинам, как избавиться от пульсации / Mama66.ru
Содержание
Инфекции мочевыводящих путей vs беременность: лечение и профилактика
Резюме. Инфекции мочевыводящих путей — одно из наиболее частых осложнений у беременных, которое может привести к серьезным последствиям не только у будущей матери, но и у ребенка. При ведении беременных с заболеваниями органов мочевыделительной системы крайне важно выбрать правильную и главное — безопасную терапевтическую тактику. Какие препараты безопасны при беременности? Какая акушерская и терапевтическая тактика наиболее эффективна при заболеваниях почек у беременных? Какие методы диагностики лучше использовать при бессимптомной бактериурии, остром цистите и пиелонефрите? Об этом в своем выступлении рассказала профессор Ольга Грищенко, заведующая кафедрой перинатологии, акушерства и гинекологии Харьковской медицинской академии последипломного образования во время тренинг-практикума для гинекологов «Актуальные Guidelines гинекологии, репродуктологии, акушерства», состоявшегося 29 марта 2019 г. в Харькове. Организаторами мероприятия выступила Группа компаний «МедЭксперт» совместно с Национальным медицинским университетом имени А.А. Богомольца и Национальной медицинской академией последипломного образования имени П.Л. Шупика.
в Харькове. Организаторами мероприятия выступила Группа компаний «МедЭксперт» совместно с Национальным медицинским университетом имени А.А. Богомольца и Национальной медицинской академией последипломного образования имени П.Л. Шупика.
Актуальность проблемы
Инфекции мочевых путей (ИМП) являются наиболее частыми бактериальными инфекциями в амбулаторной практике, они занимают 2-е место, уступая лишь инфекциям дыхательных путей. Согласно статистическим данным у 50% женщин в мире хотя бы раз в жизни отмечают эпизод ИМП, из них у 25–40% в течение 6–12 мес возникает рецидив заболевания. Каждый год около 10% женщин заболевают острым циститом, а пиелонефрит остается основной причиной госпитализации в период беременности по неакушерским показаниям.
При наличии ИМП у беременных повышается риск преждевременных родов и излития околоплодных вод, хориоамнионита, рождаются недоношенные или функционально незрелые дети, возрастает уровень перинатальной смертности.
В структуре ИМП бессимптомная бактериурия отмечается у 4–9,5% беременных, острый пиелонефрит — у 12–25%, хронический пиелонефрит — у 33%, гломерулонефрит, мочекаменная болезнь — у 0,1–0,2%.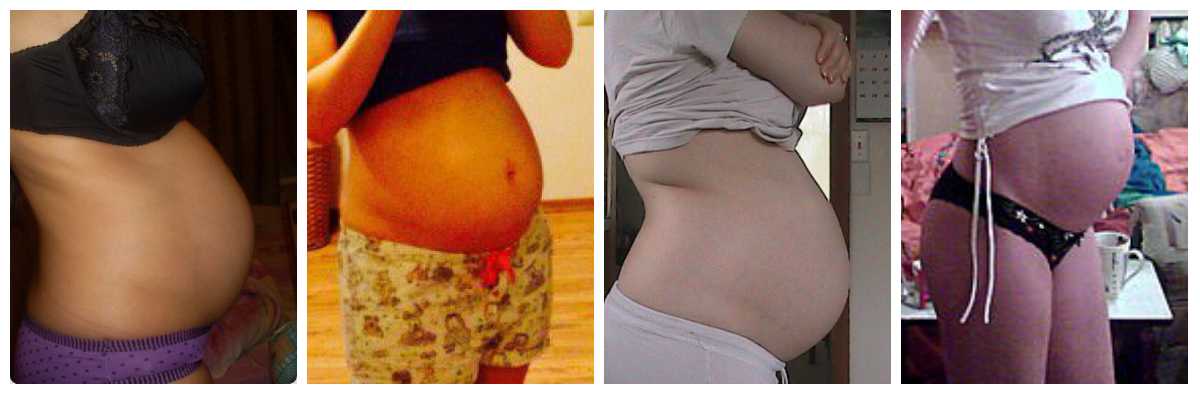
Факторы риска и беременность
Как правило, на возникновение патологии мочевыделительной системы могут влиять инфекции, самолечение или неправильное лечение, бессимптомная бактериурия, частое течение ИМП в сочетании с воспалительными заболеваниями (кольпиты), образ жизни и питание.
У беременных повышен риск возникновения заболеваний урогенитального тракта. Высокий уровень прогестерона ведет к развитию гипотонии, гипокинезии, дискинезии мочеточников и чашечно-лоханочной системы. В свою очередь, матка сдавливает мочеточник, возникает высокое внутрибрюшное давление, особенно у первородящих. В период беременности лоханки почек увеличиваются, растущая матка все больше сдавливает мочеточник, отток мочи из почек затрудняется, моча застаивается, в ней размножаются бактерии и легко возникает воспаление.
Возбудители инфекции могут проникать в мочевой пузырь восходящим (при воспалительных заболеваниях мочеиспускательного канала), нисходящим (чаще всего при туберкулезном поражении почек), гематогенным (при наличии гнойного очага в других отделах организма) и лимфогенным (при заболеваниях половых органов) путем.
Классификация ИМП у беременных
Среди ИМП у беременных выделяют бессимптомную бактериурию, инфекции нижних мочевых путей (острый и рецидивирующий цистит) и инфекции верхних мочевых путей (острый пиелонефрит, хронический пиелонефрит в стадии ремиссии, обострения, латентного течения).
Цистит у беременных: течение, диагностика
Цистит — воспаление стенки мочевого пузыря, одно из наиболее частых урологических заболеваний, как правило, его причиной является инфекция. Симптомы цистита у женщин проявляются в виде учащенного мочеиспускания, рези и боли при мочеиспускании, тянущих ощущений внизу живота, слабости, усталости, раздражительности, крови в моче, мутного цвета мочи, выделений гноя или желтых пятен на нижнем белье.
В норме мочеиспускание не сопровождается болью. У женщин болезненное мочеиспускание может быть вызвано заболеваниями мочевого пузыря, мочеиспускательного канала или влагалища. Так, боль в мочевом пузыре, как правило, ощущается в области лона, она может усиливаться при мочеиспускании или, наоборот, уменьшаться при опорожнении мочевого пузыря. Уретральная боль, связанная с мочеиспусканием ощущается пациенткой непосредственно в уретре и обычно усиливается при мочеиспускании. Попадание мочи в область входа во влагалище может быть причиной боли, если имеет место ее воспаление. Воспаление уретры чаще всего характеризуется бактериальной природой и требует дополнительного обследования и лечения.
Уретральная боль, связанная с мочеиспусканием ощущается пациенткой непосредственно в уретре и обычно усиливается при мочеиспускании. Попадание мочи в область входа во влагалище может быть причиной боли, если имеет место ее воспаление. Воспаление уретры чаще всего характеризуется бактериальной природой и требует дополнительного обследования и лечения.
Первичная диагностика цистита предусматривает осмотр у профильных специалистов (уролог, нефролог, гинеколог), а также сбор анамнеза и установление возможных причин заболевания (переохлаждение, незащищенные половые акты, прием лекарственных препаратов, наличие сопутствующих заболеваний).
Лабораторные исследования включают анализ мочи для посевов по Нечипоренко (помогает выявить возбудителя), общий анализ мочи (позволяет выявить в моче эритроциты, лейкоциты, белок; сама моча может быть мутной с примесью крови или гноя), общий анализ крови (позволяет выявить картину воспалительного процесса, возможно повышение скорости оседания эритроцитов (СОЭ), лейкоцитоз). Среди инструментальных методов используются ультразвуковое исследование (УЗИ) мочевого пузыря, уретроскопия и цистоскопия (при нарушении пассажа мочи).
Среди инструментальных методов используются ультразвуковое исследование (УЗИ) мочевого пузыря, уретроскопия и цистоскопия (при нарушении пассажа мочи).
Бессимптомная бактериурия при беременности
Бессимптомная бактериурия при беременности несет опасность как для матери, так и для плода, на ее фоне у 25% женщин развивается острый пиелонефрит. Согласно данным Всемирной организации здравоохранения у около 8% женщин отмечают бессимптомную бактериурию, у 15–57% женщин с нелеченной бессимптомной бактериурией развиваются симптомы ИМП (острый цистит или пиелонефрит). Терапия данного заболевания в период беременности снижает риск развития острых ИМП, преждевременных родов, а также низкой массы новорожденного.
Диагноз бессимптомной бактериурии может быть установлен при выявлении 105 КОЕ/мл одного штамма бактерий или 102 КОЕ/мл уропатогена Escherichia coli в 2 пробах мочи, взятых с промежутком >4 ч и содержащих >10 лейкоцитов в поле зрения при отсутствии клинических проявлений ИМП.
Следует помнить, что риск возникновения данной патологии наиболее реален с 9-й до 17-й недели беременности. Единственно достоверным методом диагностики бессимптомной бактериурии является метод уринокультуры.
В соответствии с украинскими и международными рекомендациями при бессимптомной бактериурии рекомендовано проведение антибактериальной терапии перорально однократной дозой фосфомицина трометамола.
Пиелонефрит: диагностика
Пиелонефрит — инфекционно-воспалительное заболевание почек бактериальной этиологии с первичным и преобладающим поражением интерстиция и канальцевого аппарата. Частота выявляемости пиелонефрита при беременности достигает 33%, летальность — 3,5%, материнская смертность от болезней почек в структуре экстрагенитальной патологии составляет 8–10%, частота гестационного пиелонефрита — 11,5%.
Первичный пиелонефрит у беременных плохо поддается лечению, может сопровождаться лихорадкой, ознобом, тошнотой, рвотой, болью в поясничной области, появлением пиурии, бактериурии. Как правило, правая почка поражается чаще, чем левая, с расширением чашечно-лоханочной системы (по данным УЗИ).
Как правило, правая почка поражается чаще, чем левая, с расширением чашечно-лоханочной системы (по данным УЗИ).
При остром пиелонефрите обязательными методами исследования являются общий анализ мочи (в 2 порциях) 1 раз в 7 дней, анализ мочи по Нечипоренко, общий и биохимический анализ крови, бактериологический анализ мочи, УЗИ почек и мочевого пузыря, суточная протеинурия, биохимический анализ крови, мониторинг артериального давления, консультация уролога. Дополнительные методы исследования — компьютерная томография без контраста или экскреторная урограмма, ядерная магнитно-резонансная томография — проводят исключительно по строгим, порой жизненным, показаниям.
Следует помнить, что дизурия при первичном остром цистите с температурой тела 38 °С и ознобом может свидетельствовать об остром восходящем пиелонефрите. Резкий дизурический синдром характерен для присоединившегося цистита при обострении хронического пиелонефрита. Мочевой синдром (протеинурия, лейкоцитурия, гематурия и др. ) может периодически исчезать при одностороннем процессе и окклюзии мочеточника, в связи с этим необходимы серийные анализы мочи. Степень лейкоцитурии не всегда соответствует степени тяжести воспалительного процесса. Однократный посев мочи дает не менее 20% ложноположительных результатов. Бактериурия появляется и может быть выявлена на 2 сут раньше, чем пиурия.
) может периодически исчезать при одностороннем процессе и окклюзии мочеточника, в связи с этим необходимы серийные анализы мочи. Степень лейкоцитурии не всегда соответствует степени тяжести воспалительного процесса. Однократный посев мочи дает не менее 20% ложноположительных результатов. Бактериурия появляется и может быть выявлена на 2 сут раньше, чем пиурия.
Выбор препаратов для лечения беременных с ИМП
Существуют определенные требования к антибиотикам для терапии ИМП у беременных. В частности, они должны быть эффективными в отношении большинства патогенных возбудителей, обладать возможностью создавать высокую концентрацию в органах — очагах инфекции, иметь длительный период полувыведения, достаточный для поддержания высокой концентрации антибиотика в крови, не оказывать токсического и аллергического действия, хорошо переноситься пациентками, быть безвредными для матери и плода.
Показано, что для лечения беременных с острым циститом, бессимптомной бактериурией, острым пиелонефритом целесообразно применение антибактериальных уросептиков. В частности, фосфомицина трометамол оказывает бактерицидное действие, связанное с блокированием фермента бактерий, участвующего в синтезе клеточной стенки, а также антиадгезивное действие (разрушает фимбрии кишечной палочки, препятствуя закреплению ее на стенке уротелия и способствуя вымыванию из мочевых путей). После однократного приема препарата терапевтическая концентрация наблюдается в течение 48 ч (этого достаточно для стерилизации мочи и выздоровления).
В частности, фосфомицина трометамол оказывает бактерицидное действие, связанное с блокированием фермента бактерий, участвующего в синтезе клеточной стенки, а также антиадгезивное действие (разрушает фимбрии кишечной палочки, препятствуя закреплению ее на стенке уротелия и способствуя вымыванию из мочевых путей). После однократного приема препарата терапевтическая концентрация наблюдается в течение 48 ч (этого достаточно для стерилизации мочи и выздоровления).
Альтернативой антибиотикам являются фитониринговые препараты, обладающие антиадгезивной и антибактериальной активностью, а также противовоспалительными, спазмолитическими, нефропротекторными свойствами.
Организация помощи беременным с ИМП и профилактика
Родоразрешение беременных с ИМП (без акушерской патологии) проводят через естественные родовые пути с учетом акушерской ситуации.
Различают степени риска пиелонефрита:
- I степень — неосложненный пиелонефрит, возникший в период беременности;
- II степень — хронический неосложненный пиелонефрит, отмечавшийся до беременности;
- III степень— пиелонефрит с гипертензией, азотемией, пиелонефрит единственной почки.

Их обязательно следует учитывать при ведении беременных. Так, при I–II степени риска беременность можно пролонгировать, а вот при III степени (креатинин >265 мкмоль/л, скорость клубочковой фильтрации <30 мл/мин) беременность следует прервать.
Профилактика ИМП у беременных должна включать санацию влагалища при нарушении его микрофлоры и других источников инфекции (зубы, зев и др.), нормализацию функции кишечника, оптимальный водный режим.
Подписывайтесь на наш Telegram-канал, Viber-сообщество, Instagram, страничку Facebook, а также Twitter, чтобы первыми получать самые свежие и актуальные новости из мира медицины.
Марина Колесник,
фото автора
Лечение зубов при беременности — зубная боль при беременности: почему болят зубы
Дата публикации: 25-01-2019
Дата обновления: 09-09-2022
- Автор статьи: Шамрай Олеся
Владимировна
Врач терапевт-стоматолог
Иногда будущие мамы отказываются от визита к стоматологу, потому что боятся навредить малышу. Но современные технологии
Но современные технологии
и медикаменты позволяют сделать лечение и удаление зубов
абсолютно безопасными. Давайте развеем несколько популярных мифов и определимся, когда стоит обратиться к врачу.
Почему болят зубы во время беременности?
Женщина в положении может стать частым посетителем стоматологии. Связано это с несколькими факторами:
- повышение кислотности полости рта из-за токсикоза;
- изменение гормонального фона, и, как следствие, изменение и нарушение обмена веществ;
- недостаток микроэлементов и витаминов в организме.
Все это провоцирует возникновение кариеса и воспаление десен, слизистой; может вызвать болезненные ощущения. Терпеть
неудобства не стоит: психологическое состояние беременной не менее важно, чем ее физическое здоровье.
Изменения, которые происходят в организме в связи с беременностью, также могут спровоцировать развитие заболеваний зубов
Когда стоит обратиться к врачу?
Профилактический осмотр полости рта на ранних сроках беременности обязателен даже при отсутствии неприятных симптомов. Если есть подозрение на разрушение зубов или воспалительные процессы, запишитесь в клинику как можно быстрее.
Если есть подозрение на разрушение зубов или воспалительные процессы, запишитесь в клинику как можно быстрее.
Изменения, которые происходят в организме в связи с беременностью, также могут спровоцировать развитие
заболеваний зубов
Чаще всего у беременных бывает:
- Боль – даже если она несильная и однократная, нужно посетить стоматолога. Обычно этот симптом говорит о наличии
кариеса, который проще и быстрее вылечить на начальной стадии. Тогда врач сможет обойтись без сильнодействующих
препаратов, которые противопоказаны беременным. - Неприятная реакция на слишком горячую или холодную пищу – повышенная чувствительность зубов сигнализирует о
повреждении эмали. Если обратиться к стоматологу своевременно, он восстановит покрытие зуба и сохранит его от
разрушения. - Появление воспаления на слизистой оболочке рта – тревожный симптом начала инфекционного заболевания, которое
может оказаться опасным для женщины и плода. Требуется срочная диагностика и лечение.
- Кровоточивость десен – этот признак может указывать на различные заболевания (пародонтоз, гингивит, обострение
хронических проблем) и требует срочной диагностики.
При подозрении на любые проблемы с зубами обратитесь в стоматологическую клинику. Обязательно нужно сообщить врачу о беременности, чтобы он мог составить план лечения и подобрать безопасные препараты.
Какие процедуры разрешены в этот период, а какие категорически запрещены?
Беременность накладывает ряд ограничений на проведение лечения, в том числе и стоматологического.
Допустимо:
- Лечение кариеса, особенно на самых начальных стадиях.
Если зуб едва затронут, можно даже обойтись без обезболивания. При повышенной чувствительности используют спрей
с минимальным содержанием адреналина. - Фторирование, отбеливание эмали. Эти манипуляции относятся к разряду абсолютно безопасных процедур.
- Лечение десен. Его можно проводить в любом триместре, используя противовоспалительные средства.

- Установка коронок и съемных протезов. Она не навредит ни будущей маме, ни ребенку.
- Удаление зуба. При уровне современной медицины считается относительно безопасной манипуляцией для беременных, но
проводят его в крайних случаях
Запрещено:
- Имплантация зуба, из-за необходимости принимать сильнодействующие лекарства.
- Удаление «восьмерок». Происходит сильное травмирование челюсти: большая раневая поверхность может стать очагом инфекции.
- Исправление прикуса. Во время вынашивания ребенка организм женщины теряет много кальция, поэтому брекеты, скорее всего, станут причиной разрушения зубов. Если беременность наступила уже во время лечения, его прерывают до момента рождения ребенка.
- Использование общего наркоза в качестве обезболивания.
Проведение местной анестезии специальными препаратами, содержащими минимальный процент адреналина и с расчетом правильных дозировок, не считается опасным для плода.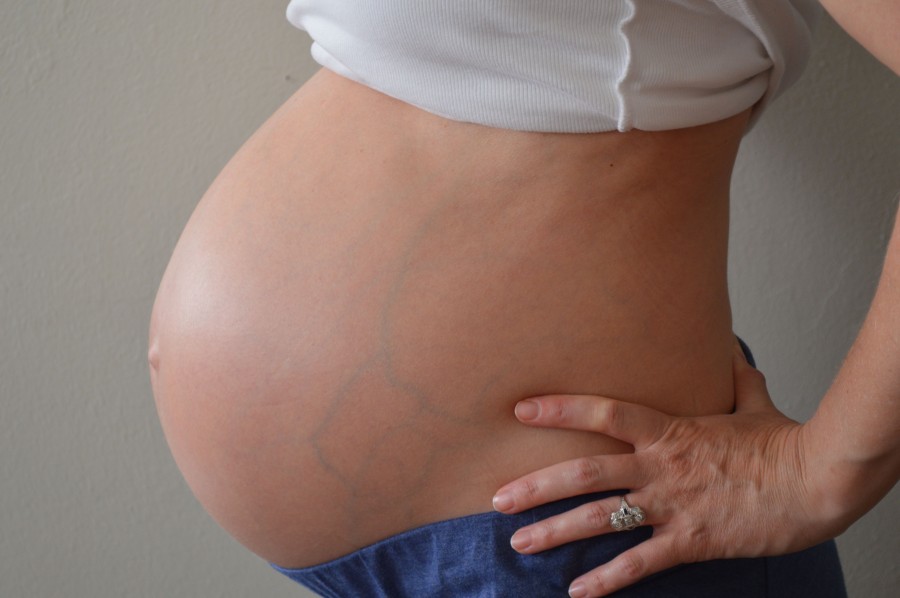
Можно ли женщинам в положении делать рентген зубов?
Беременность не считается противопоказанием для рентгенографии зубов. Делают снимки с помощью компьютерных радиовизиографов, выдающих очень маленькую дозу облучения. Тело женщины при этом закрыто специальным защитным фартуком, а пучок излучения направлен в челюстную область.
Тем не менее такую процедуру следует проходить только при крайней необходимости и ограничиться снимком одного-двух зубов. Длительное плановое лечение, при котором периодически требуется рентгенография, лучше отложить до момента рождения ребенка и завершения грудного вскармливания.
Что делать, если болит зуб во время беременности, а к врачу не попасть
Для начала можно выпить что-то болеутоляющее. Самым безопасным считается парацетамол. В отличие от других анальгетиков, при соблюдении рекомендованных дозировок он не навредит плоду.
До встречи с врачом также можно попробовать снизить болевые ощущения теплыми полосканиями. Для этого применяют отвары с противовоспалительным действием: кору дуба, шалфей, ромашку. Полоскать можно примерно один раз в полтора-два часа.
Полоскать можно примерно один раз в полтора-два часа.
Сильную боль купируют с помощью новокаина, нанесенного на тампон и приложенного к десне в районе больного зуба. Однако использовать такой способ при беременности нужно с осторожностью. В любом случае заниматься самолечением нельзя, следует быстрее попасть на прием к стоматологу.
Запишитесь в «Кларимед» в любое удобное время, мы работаем круглосуточно. Звоните: +7 (495) 154-30-38 или запишитесь на klarimed24.ru. Если боль
сильная, мы постараемся принять вас немедленно.
Во время беременности нужно наполнить свой рацион кальций содержащими продуктами: молоком, творогом, сыром
Какова профилактика стоматологических заболеваний у беременных?
Позаботиться о хорошем состоянии зубов и ротовой полости нужно заранее. В период вынашивания ребенка обязателен визит к
врачу на ранних сроках для выявления возможных проблем и проведения санации полости рта.
Профилактические мероприятия против кариеса и воспалений:
- Гигиенические процедуры.
 Регулярная чистка зубов не только с помощью пасты, но и специальной нити.
Регулярная чистка зубов не только с помощью пасты, но и специальной нити. - Употребление продуктов с большим содержанием кальция и исключение из рациона тех, что мешают его усвоению.
- Применение витаминных комплексов, назначенных врачом.
- Посещение стоматолога в период беременности для профилактического осмотра.
Соблюдение правил гигиены и внимательное отношение к состоянию зубов – залог здоровья ребенка и беременной. Если у вас остались вопросы, запишитесь к нам на бесплатную консультацию.
Специалисты клиники «Кларимед» помогут вам сохранить зубы здоровыми во время беременности и грудного вскармливания.
18 Возможные причины тазовой боли у женщин
Если у вас болит ниже пупка и выше ног, это считается тазовой болью. Это может быть вызвано многими вещами. Это может быть безобидным признаком того, что вы фертильны, расстройством пищеварения или тревожным сигналом, что вам нужно обратиться в больницу.
Если у вас острая боль в нижней правой части живота, рвота и лихорадка, это может быть аппендицит. Если у вас есть эти симптомы, обратитесь в отделение неотложной помощи. Инфицированному аппендиксу может потребоваться хирургическое вмешательство. Если он лопнет, он может распространить инфекцию внутри вашего тела. Это может вызвать серьезные осложнения.
Если у вас есть эти симптомы, обратитесь в отделение неотложной помощи. Инфицированному аппендиксу может потребоваться хирургическое вмешательство. Если он лопнет, он может распространить инфекцию внутри вашего тела. Это может вызвать серьезные осложнения.
Бывают ли у вас боли в животе, спазмы, вздутие живота, диарея или запор, которые повторяются? Поговорите со своим врачом, чтобы выяснить проблему. Это может быть СРК, иногда называемый спастической толстой кишкой. Врачи не уверены, что вызывает это. Изменения диеты, управление стрессом и лекарства могут помочь.
Вы когда-нибудь чувствовали болезненные покалывания между менструациями? Возможно, вы чувствуете овуляцию своего тела. Когда вы это делаете, яичник выпускает яйцеклетку вместе с жидкостью и кровью. Это может вызвать раздражение. Это чувство называется mittelschmerz — по-немецки «середина» и «боль». Это потому, что это происходит в середине вашего месячного цикла. Боль может переходить из месяца в месяц. Это не опасно и обычно проходит через несколько часов.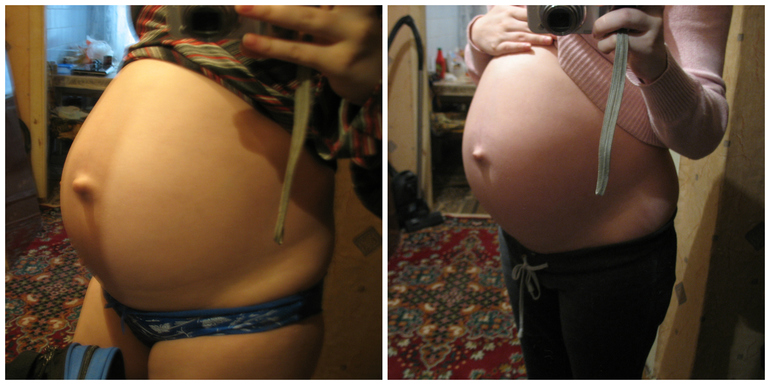
Обычно эти спазмы ощущаются внизу живота или в спине. Обычно они длятся от 1 до 3 дней. Почему боль? Каждый месяц ваша матка строит слизистую оболочку. Вот где эмбрион может имплантироваться и расти. Если вы не забеременеете, слизистая оболочка разрушается и отторгается во время менструации. Когда матка сжимается, чтобы вытолкнуть ее наружу, возникают судороги. Попробуйте грелку и безрецептурные обезболивающие, чтобы облегчить боль. Упражнения и снятие стресса также могут помочь. Вы также можете поговорить со своим врачом о боли при ПМС. Некоторые противозачаточные таблетки или антидепрессанты могут помочь.
Это происходит, когда эмбрион прикрепляется где-то за пределами матки и начинает расти. Обычно это происходит в фаллопиевых трубах. Симптомами являются острая тазовая боль или судороги (особенно с одной стороны), вагинальное кровотечение, тошнота и головокружение. Немедленно обратитесь за медицинской помощью. Это опасная для жизни чрезвычайная ситуация.
Тазовая боль является предупреждающим признаком некоторых ЗППП. Двумя наиболее распространенными являются хламидиоз и гонорея (здесь показаны под микроскопом). Вы часто получаете и то, и другое одновременно. Они не всегда вызывают симптомы. Но когда они это делают, у вас может быть боль при мочеиспускании, кровотечение между менструациями и аномальные выделения из влагалища. Обратитесь к врачу. Также важно проверять и лечить партнеров, чтобы вы не передавали инфекцию туда и обратно.
Двумя наиболее распространенными являются хламидиоз и гонорея (здесь показаны под микроскопом). Вы часто получаете и то, и другое одновременно. Они не всегда вызывают симптомы. Но когда они это делают, у вас может быть боль при мочеиспускании, кровотечение между менструациями и аномальные выделения из влагалища. Обратитесь к врачу. Также важно проверять и лечить партнеров, чтобы вы не передавали инфекцию туда и обратно.
Это осложнение венерических заболеваний. Это предотвратимая причина № 1 женского бесплодия. Это может привести к необратимому повреждению матки, яичников и фаллопиевых труб. Симптомами могут быть боль в животе, лихорадка, аномальные выделения из влагалища и боль во время секса или мочеиспускания. Немедленно обработайте его, чтобы избежать повреждений. Лечится антибиотиками. В тяжелых случаях может потребоваться госпитализация. Вылечите и своего партнера.
Яичники выделяют яйцеклетки во время овуляции. Иногда фолликул не открывается, чтобы выпустить яйцеклетку. Или он снова закрывается после этого и набухает от жидкости. Это вызывает кисту яичника. Обычно они безвредны и проходят сами по себе. Но они могут вызывать тазовую боль, давление, отек и вздутие живота. А если киста лопнет или скрутится, это может вызвать внезапную сильную боль, что приведет к необходимости обращения в отделение неотложной помощи. Врачи могут обнаружить их во время гинекологического осмотра или УЗИ.
Или он снова закрывается после этого и набухает от жидкости. Это вызывает кисту яичника. Обычно они безвредны и проходят сами по себе. Но они могут вызывать тазовую боль, давление, отек и вздутие живота. А если киста лопнет или скрутится, это может вызвать внезапную сильную боль, что приведет к необходимости обращения в отделение неотложной помощи. Врачи могут обнаружить их во время гинекологического осмотра или УЗИ.
Растут на стенке матки или внутри нее. Хотя их иногда называют фиброзными опухолями, они не являются раковыми. Фибромы распространены у женщин в возрасте от 30 до 40 лет. Обычно они не вызывают проблем. Но у некоторых женщин может быть давление в животе, боль в пояснице, обильные менструации, болезненный секс или проблемы с беременностью. Поговорите со своим врачом, если вам нужно лечение, чтобы уменьшить или удалить их.
У некоторых женщин за пределами матки растет ткань, похожая на ткань, выстилающую матку. Это может произойти на яичниках, фаллопиевых трубах, мочевом пузыре, кишечнике и других частях тела. Когда приходит время менструации, эти скопления ткани распадаются. Но ткань не имеет возможности покинуть тело. Хотя это редко бывает опасным, это может вызвать боль и образование рубцовой ткани, что может затруднить беременность. Есть несколько вариантов лечения. Обезболивающие, противозачаточные таблетки, гормоны для остановки месячных, операции с небольшими разрезами и даже гистерэктомия (удаление матки) — вот варианты.
Когда приходит время менструации, эти скопления ткани распадаются. Но ткань не имеет возможности покинуть тело. Хотя это редко бывает опасным, это может вызвать боль и образование рубцовой ткани, что может затруднить беременность. Есть несколько вариантов лечения. Обезболивающие, противозачаточные таблетки, гормоны для остановки месячных, операции с небольшими разрезами и даже гистерэктомия (удаление матки) — вот варианты.
Вам часто приходится мочиться, или это больно? Или вы чувствуете, что ваш мочевой пузырь полон? Это может быть ИМП. Это происходит, когда микробы попадают в мочевыводящие пути. Быстрое лечение может уберечь его от серьезных последствий. Но если он распространяется на почки, это может привести к серьезному повреждению. Признаки почечной инфекции включают лихорадку, тошноту, рвоту и боль в пояснице с одной стороны.
Это комочки соли и минералов, от которых организм пытается избавиться с мочой. Они могут быть крошечными, как песчинки, или большими, как мяч для гольфа. И мальчик может им больно! Ваша моча может стать розовой или красной из-за крови. Обратитесь к врачу, если вы думаете, что у вас есть камень в почках. Большинство выйдут из вашей системы сами по себе, но некоторые нуждаются в лечении. Даже если они могут пройти сами по себе, ваш врач может помочь с обезболивающими и посоветует вам пить много воды.
И мальчик может им больно! Ваша моча может стать розовой или красной из-за крови. Обратитесь к врачу, если вы думаете, что у вас есть камень в почках. Большинство выйдут из вашей системы сами по себе, но некоторые нуждаются в лечении. Даже если они могут пройти сами по себе, ваш врач может помочь с обезболивающими и посоветует вам пить много воды.
Это состояние вызывает постоянную боль и связано с воспалением мочевого пузыря (показано здесь). Это чаще всего встречается у женщин в возрасте от 30 до 40 лет. Врачи не уверены, почему это происходит. Людям с тяжелой формой интерстициального цистита может потребоваться мочиться несколько раз в час. Вы также можете чувствовать давление над лобком, боль при мочеиспускании и боль во время секса. Хотя это может быть долгосрочное состояние, есть способы облегчить симптомы и избежать обострений.
Когда вы станете старше, это может случиться. Ваш мочевой пузырь или матка опускаются в более низкое положение. Обычно это не представляет серьезной проблемы со здоровьем, но может вызывать дискомфорт. Вы можете почувствовать давление на стенку влагалища или переполнение нижней части живота. Это также может вызвать у вас неприятные ощущения в паху или пояснице и сделать секс болезненным. Могут помочь специальные упражнения, такие как упражнения Кегеля или хирургическое вмешательство.
Вы можете почувствовать давление на стенку влагалища или переполнение нижней части живота. Это также может вызвать у вас неприятные ощущения в паху или пояснице и сделать секс болезненным. Могут помочь специальные упражнения, такие как упражнения Кегеля или хирургическое вмешательство.
Все мы видели варикозное расширение вен на ногах. (Это изображение верхней части бедра.) Иногда они могут возникать и в области таза. Когда кровь застаивается в венах, они становятся опухшими и болезненными. Это известно как синдром тазового застоя. Это состояние, которое трудно диагностировать и лечить. Боль усиливается, когда вы сидите или стоите. Лежа может чувствовать себя лучше. Но поскольку лучшее лечение до сих пор неясно, вам нужно поработать со своим врачом, чтобы узнать, какие есть варианты, и найти то, что хорошо работает для вас.
Если вы перенесли операцию или инфекцию, у вас может быть постоянная боль из-за этого. Спайки — это тип рубцовой ткани внутри вашего тела. Они образуются между органами или структурами, которые не предназначены для соединения. Спайки в животе могут вызывать боль и другие проблемы, в зависимости от того, где они находятся. В некоторых случаях вам может потребоваться процедура или операция, чтобы избавиться от них.
Спайки в животе могут вызывать боль и другие проблемы, в зависимости от того, где они находятся. В некоторых случаях вам может потребоваться процедура или операция, чтобы избавиться от них.
Тебе больно, когда ты катаешься на велосипеде или занимаешься сексом? Если он горит, жалит или пульсирует вокруг входа во влагалище, это может быть так. Чувства могут быть постоянными или приходить и уходить. Прежде чем вам поставят этот диагноз, ваш врач исключит другие причины. Это не вызвано инфекцией. Варианты лечения варьируются от лекарств до физиотерапии.
Это может быть вызвано многими причинами. Большинство из них поддаются лечению. Это может быть вагинальная инфекция, или вам просто может понадобиться больше смазки. Медицинское название — диспареуния. Иногда боль уменьшается после сексуальной терапии. Этот тип разговорной терапии может сосредоточиться на внутренних конфликтах, связанных с сексом или прошлым насилием.
Если у вас есть боль, которая длится не менее 6 месяцев, она считается хронической. Это может быть настолько плохо, что портит ваш сон, карьеру или отношения. Обратитесь к врачу. Большинство состояний, которые мы рассмотрели, улучшаются при лечении. Иногда, даже после множества анализов, причина тазовой боли остается загадкой. Но ваш врач все равно может помочь вам найти способы почувствовать себя лучше.
Это может быть настолько плохо, что портит ваш сон, карьеру или отношения. Обратитесь к врачу. Большинство состояний, которые мы рассмотрели, улучшаются при лечении. Иногда, даже после множества анализов, причина тазовой боли остается загадкой. Но ваш врач все равно может помочь вам найти способы почувствовать себя лучше.
15 недель беременности: симптомы и развитие ребенка
15 недель беременности: развитие вашего ребенка
Возможно, у вас уже есть привычка разговаривать со своим животиком, но теперь есть большая вероятность, что ваш малыш вас слушает!
Примерно сейчас ваш плод обретает способность слышать звуки, особенно ваш голос и внутренние шумы, такие как сердцебиение и урчание пищеварительной системы, а также приглушенные внешние шумы.
Глаза вашего малыша также становятся более чувствительными к свету. На данный момент они плотно закрыты, но ваш малыш все еще может чувствовать, когда яркий свет проходит через ваш животик.
Чтобы дополнить эти глаза, ресницы и брови начинают расти примерно на 15-й неделе беременности. Говоря о волосах, у вашего плода сейчас растет мягкий слой тонких волос, известный как «лануго». Это похожее на паутинку покрытие покроет вашего малыша с головы до ног, но большая его часть обычно стирается к моменту рождения ребенка.
Размер плода на 15-й неделе беременности
Сейчас, когда вы находитесь на 15-й неделе беременности, ваш плод размером примерно с грейпфрут, размером около 10,1 сантиметра от макушки до крестца и весом около 70 граммов.
Взгляните поближе на то, что происходит в вашем животе, взглянув на иллюстрацию ниже.
Тело мамы на 15-й неделе беременности
На 15-й неделе беременности ваш животик может стать более заметным, поэтому не удивляйтесь, если вы заметите, что люди украдкой посматривают на ваш животик. Хотя, имейте в виду, что ничего страшного, если вы этого еще не заметили. Некоторые будущие мамы не появляются еще неделю или две — каждая беременность уникальна.
Некоторые будущие мамы не появляются еще неделю или две — каждая беременность уникальна.
Внутри вы можете ощущать периодическую колющую боль по бокам шишки. Этот вид боли в желудке обычно известен как «боль в круглых связках» и вызван растяжением ваших связок, чтобы освободить место для вашего растущего плода. В этом может помочь поднятие ног и отдых.
Спазмы и боли в животе обычно не являются чем-то серьезным, если они легкие и не длятся долго, но если вы беспокоитесь, поговорите со своей акушеркой или врачом.
Вы также можете испытывать боль в спине во время беременности. Это может быть вызвано гормональными изменениями, которые влияют на связки в вашем теле, создавая нагрузку на нижнюю часть спины. Вот несколько вещей, которые вы можете сделать, чтобы избежать или ослабить боль в спине:
Не поднимайте тяжелые предметы, всегда сгибайте колени и держите прямую спину, когда поднимаете предметы.
Поворачивайтесь, двигая ногами, не скручивая позвоночник.

Носите обувь на плоской подошве, чтобы обеспечить равномерное распределение веса.
Сидеть с прямой, хорошо поддерживаемой спиной на работе и дома. Подумайте о покупке подушки для беременных.
Спите на матрасе, обеспечивающем надлежащую поддержку.
Узнайте у акушерки о курсах по уходу за спиной в вашем районе.
При сильной боли в спине сообщите об этом своему врачу или акушерке.
Связанный инструмент беременности
Заполните свои данные:
Вес до беременности (фунты)
Это обязательное поле.
Высота (футы)
Это обязательное поле.
Рост (дюймы)
Текущая неделя беременности
Это обязательное поле.
Отметьте поле
Я ожидаю двойню
15 недель беременности: ваши симптомы
Вот некоторые из симптомов, которые вы можете испытывать на 15 неделе беременности:
Кожный зуд. Если в последнее время ваша кожа немного зудит, это, вероятно, связано с вашими гормонами. Позже, по мере роста вашего живота, растяжение кожи может вызвать зуд. Может помочь нанесение увлажняющего крема без запаха и ношение свободной несинтетической одежды. Сообщите акушерке или врачу о любом постоянном или невыносимом зуде, особенно на руках и ногах, так как это может быть связанное с беременностью заболевание печени, известное как ВХБ (внутрипеченочный холестаз беременных), которое требует лечения.
Млечные выделения. Во время беременности вы можете заметить больше выделений из влагалища. Дополнительный приток крови к области таза увеличивает выработку жидкой, прозрачной или молочной жидкости, которая называется «бели».
 Бели помогают поддерживать чистоту влагалища и предотвращают его инфицирование. Сообщите своему врачу, если ваши выделения дурно пахнут, или вы чувствуете зуд или боль там, или если вам больно, когда вы мочитесь.
Бели помогают поддерживать чистоту влагалища и предотвращают его инфицирование. Сообщите своему врачу, если ваши выделения дурно пахнут, или вы чувствуете зуд или боль там, или если вам больно, когда вы мочитесь.Дрозд. Белые выделения консистенции творога могут быть молочницей. Во время беременности баланс бактерий во влагалище может измениться. Это облегчает рост кандиды, грибка, вызывающего эту распространенную инфекцию. Молочницу легко лечить во время беременности, но узнайте у своего врача или акушерки, какие лекарства от молочницы безопасно принимать во время беременности. Ношение свободного хлопкового белья может помочь предотвратить это, и, возможно, было бы неплохо избегать ароматизированного мыла или средств для ванн.
Головные боли. Если у вас болит голова на 15 неделе беременности, вы не одиноки. С этим сталкиваются многие будущие мамы, особенно на ранних сроках беременности. Обычно они вызваны гормональными изменениями, и хорошая новость заключается в том, что эти головные боли обычно уменьшаются или полностью прекращаются во втором и третьем триместрах.
 Если вы испытываете очень сильные головные боли или сопровождаются проблемами со зрением, болью под ребрами, рвотой или отеком лица или конечностей, немедленно обратитесь к акушеру или врачу. Эти симптомы могут быть признаками редкого, но серьезного нарушения артериального давления, называемого преэклампсией.
Если вы испытываете очень сильные головные боли или сопровождаются проблемами со зрением, болью под ребрами, рвотой или отеком лица или конечностей, немедленно обратитесь к акушеру или врачу. Эти симптомы могут быть признаками редкого, но серьезного нарушения артериального давления, называемого преэклампсией.
15 недель беременности: на что обратить внимание
Легкие упражнения во время беременности, в частности упражнения для мышц тазового дна, могут помочь вашему телу лучше справляться с предстоящими физическими изменениями и стрессами родов. Поддержание физической формы и активности также может помочь вам быстрее вернуться в форму после родов. Пренатальные занятия йогой также могут быть отличным способом оставаться гибким и сохранять равновесие во время беременности. Всегда говорите со своим врачом или акушеркой, прежде чем приступать к новым упражнениям, или если у вас есть какие-либо сомнения по поводу вашего существующего режима, так как могут быть некоторые дополнительные правила для будущих мам, на которые вам следует обратить внимание.

Вы уже думали о том, где хотите рожать? Вообще говоря, эксперты говорят, что самым безопасным местом для родов является больница, где специалисты и оборудование находятся под рукой, но если у вас нет проблем со здоровьем или осложнений беременности, домашние роды могут быть для вас вариантом. Вы также можете рассмотреть центр родовспоможения или акушерское отделение. Необходимо взвесить множество факторов, включая ваши потребности и предпочтения, риски и преимущества каждого места родов, а также доступность услуг там, где вы живете. Что бы вы ни решили, обязательно обсудите это со своим врачом и акушеркой и убедитесь, что место родов вам подходит. Имейте в виду, что вы можете передумать в любой момент во время беременности.
Теперь, когда ваш малыш начинает слышать звуки, было бы интересно проводить немного времени каждый день, слушая любимую музыку. Есть свидетельства того, что младенцы могут помнить мелодии, которые они слышат в животе, в течение нескольких месяцев после рождения! Прослушивание музыки также является одним из многих способов расслабиться и снизить уровень стресса во время беременности.

Для большинства будущих мам секс может быть совершенно безопасным во время беременности. Поддерживайте связь со своим партнером и обращайтесь к своему лечащему врачу, если у вас есть вопросы о сексе во время беременности. Имейте в виду, что во время беременности ваше половое влечение или половое влечение вашего партнера могут быть разными, и оно может даже меняться по мере прохождения беременности. На вас, как на будущую маму, могут влиять гормоны беременности, ваш растущий живот и симптомы беременности, которые вы можете испытывать.
Если вы надеетесь узнать пол вашего ребенка на УЗИ в середине беременности, это не за горами. Это УЗИ обычно делается где-то между 16 и 20 неделями беременности. А пока пройдите нашу увлекательную викторину «Какой пол у вашего ребенка».
15 недель беременности: обратитесь к врачу
Стоит ли беспокоиться о болях в животе и спазмах? Что вы можете с ними сделать?
Какие обезболивающие вы можете принять, чтобы уменьшить головную боль или боль в спине?
Безопасно ли делать рентген на следующем приеме у стоматолога?
Как лучше всего справляться со стрессом?
Каковы риски и преимущества любых генетических тестов, которые могут быть рекомендованы в ближайшие недели и месяцы?
15 недель беременности: ваш контрольный список
Возможно, вскоре ваши близкие начнут организовывать вечеринку для новорожденных.
 Начните изучать предметы первой необходимости для ребенка, которые вам нужно будет добавить в контрольный список реестра детского душа, чтобы убедиться, что у вас есть все необходимое.
Начните изучать предметы первой необходимости для ребенка, которые вам нужно будет добавить в контрольный список реестра детского душа, чтобы убедиться, что у вас есть все необходимое.Узнайте у своей акушерки или врача о возможных вариантах родов. Выбор может отличаться в зависимости от того, что доступно в вашем районе, но вам разрешено выбирать подходящие объекты в другом месте, если вы хотите и можете путешествовать.
Если вы работаете, узнайте, какие у вас есть варианты отпуска по беременности и родам, в том числе, сколько времени вам доступно и какая его часть может быть оплачена. У вас еще есть несколько месяцев, но полезно планировать заранее.
Подпишитесь на еженедельные советы по беременности:
Начните с:
Ваш адрес электронной почты
Как мы писали эту статью
и правительственные источники, такие как Национальная служба здравоохранения (NHS).



 Регулярная чистка зубов не только с помощью пасты, но и специальной нити.
Регулярная чистка зубов не только с помощью пасты, но и специальной нити.
 Бели помогают поддерживать чистоту влагалища и предотвращают его инфицирование. Сообщите своему врачу, если ваши выделения дурно пахнут, или вы чувствуете зуд или боль там, или если вам больно, когда вы мочитесь.
Бели помогают поддерживать чистоту влагалища и предотвращают его инфицирование. Сообщите своему врачу, если ваши выделения дурно пахнут, или вы чувствуете зуд или боль там, или если вам больно, когда вы мочитесь. Если вы испытываете очень сильные головные боли или сопровождаются проблемами со зрением, болью под ребрами, рвотой или отеком лица или конечностей, немедленно обратитесь к акушеру или врачу. Эти симптомы могут быть признаками редкого, но серьезного нарушения артериального давления, называемого преэклампсией.
Если вы испытываете очень сильные головные боли или сопровождаются проблемами со зрением, болью под ребрами, рвотой или отеком лица или конечностей, немедленно обратитесь к акушеру или врачу. Эти симптомы могут быть признаками редкого, но серьезного нарушения артериального давления, называемого преэклампсией.

 Начните изучать предметы первой необходимости для ребенка, которые вам нужно будет добавить в контрольный список реестра детского душа, чтобы убедиться, что у вас есть все необходимое.
Начните изучать предметы первой необходимости для ребенка, которые вам нужно будет добавить в контрольный список реестра детского душа, чтобы убедиться, что у вас есть все необходимое.