Покалывание внизу живота беременность: Беременность 21 неделя. Покалывания внизу живота.
Содержание
Покалывание внизу живота при беременности: возможные причины и последствия
Беременные женщины должны относиться к своему состоянию трепетно и внимательно, так как именно они отвечают за жизнь, которая развивается у них внутри. Чтобы малыш был здоров, будущей маме нужно контролировать свои ощущения и понимать, какие боли свидетельствуют об опасности, а какие сигнализируют лишь о перестройке женского организма.
Покалывания внизу живота – это частый симптом у беременных. Чтобы он не застал врасплох, следует знать все об этом неприятном чувстве. Безусловно, при сильном болевом синдроме нужно сразу же обращаться за помощью врачей.
Неакушерские покалывания внизу живота
Неприятные ощущения женщины не всегда могут быть тесно связаны с ее положением. Иногда они являются признаком других естественных процессов, которые происходят в организме человека. Если боли или рези не связаны с вынашиванием и развитием малыша, они называются неакушерскими. Иногда легкие покалывания возникают из-за растяжения мышечных тканей, которые призваны поддерживать матку во время ее роста. Чем больше плод, тем сильнее на них происходит давление. Покалывания внизу живота при беременности в этом случае доставляют режущую или ноющую боль.
Чем больше плод, тем сильнее на них происходит давление. Покалывания внизу живота при беременности в этом случае доставляют режущую или ноющую боль.
Дискомфорт возникает сначала с одной стороны живота, а потом нарастает со второй. Также боль может появиться в паху, распространяясь по бедрам и линии бикини. Эти неприятные ощущения носят кратковременный характер и не усложняют состояние будущей матери. Нужно научиться терпеть небольшой дискомфорт, связанный с усталостью мышц. Конечно, если боль нарастает, необходимо сразу же поехать на прием к своему гинекологу.
Физиологические причины боли
Большинство будущих мам воспринимает неприятные ощущения как угрозу для жизни ребенка. На самом деле это естественный инстинкт каждой женщины – беспокоиться о состоянии своего малыша. Иногда легкие покалывания могут быть признаком обычной физиологической перестройки организма. Например, быстрая смена положения. После этого каждая беременная женщина почувствует резкую боль внизу живота. Также она может возникнуть от кашля, после подъема с кровати или от долгих пеших прогулок.
Также она может возникнуть от кашля, после подъема с кровати или от долгих пеших прогулок.
Еще одна физиологическая причина покалывания связана с положением ребенка в утробе на позднем сроке. Его голова в это время опускается в полость малого таза женщины. От этого низ живота начинает тянуть и ныть. Связки вокруг таза испытывают сильную нагрузку, поэтому до конца вынашивания придется перетерпеть эти неприятные ощущения.
Помощь при физиологических болях
Мышечная ткань, поддерживающая рост матки, очень эластична. Поэтому не стоит переживать о ее растяжении. В период беременности женский организм вырабатывает огромное количество гормона релаксина. Он благотворно влияет на состояние мышц и раскрытие шейки матки при родах.
Чтобы покалывания не беспокоили, достаточно обеспечить себе полноценный отдых. Не нужно перетруждаться, носить тяжести или гулять часами. Для полноценного развития ребенка, а также здоровья будущей матери, достаточно выделять 1 час на пешую прогулку на свежем воздухе. Посоветовавшись с врачом, можно попробовать носить бандаж, который облегчит нагрузку мышцам спины и таза.
Посоветовавшись с врачом, можно попробовать носить бандаж, который облегчит нагрузку мышцам спины и таза.
Покалывания внизу живота на ранних сроках беременности
Неприятные ощущения в первом триместре беременности говорят о том, что матка начинает видоизменяться. Этот орган меняется с момента оплодотворения и продолжает делать это до 6-8 недели. По окончании данного процесса матка начинает расти. Рост длится вплоть до полного созревания малыша. Эти трансформации говорят о нормальном физиологическом развитии плода. Поэтому переживать не стоит. Покалывания внизу живота — признак беременности, подтверждающий происходящие в женском организме изменения.
Мышцы матки в процессе роста начинают удлиняться, провоцируя колющие и режущие боли. Врачи отмечают, что такие симптомы возникают у женщин на самом раннем этапе оплодотворения яйцеклетки. Им более подвержены те, кто до беременности страдал сильными менструальными болями. Также боли могут появиться у женщин, переболевших воспалением придатков. Покалывания внизу живота на ранних сроках беременности могут напомнить об этом.
Покалывания внизу живота на ранних сроках беременности могут напомнить об этом.
Если ноющая боль появляется периодически и затихает спустя час или два, следует разработать специальную схему, которая поможет устранить симптомы как можно быстрее. Необходимо прилечь и отдохнуть, а затем пройтись по свежему воздуху и насладиться природой. Если это не помогает, а боли продолжаются больше 2 часов, нужно срочно обращаться за помощью к врачам.
Покалывания во втором триместре
В этот период ребенок начинает быстро расти и развиваться. Поэтому очень часто женщины могут испытывать неприятные ощущения в области таза. Учащается мочеиспускание, а низ живот время от времени ноет от боли. Покалывания внизу живота во втором триместре беременности также могут сигнализировать о патологических процессах в организме, особенно если при этом появляются сильные отеки на руках, ногах и лице. При таких симптомах нужно срочно отправляться в клинику и делать анализы. Возможно, результаты укажут на почечную недостаточность.
Легкое покалывание внизу живота при беременности может появиться после частых походов в туалет. В этом случае необходимо сократить количество выпиваемой жидкости. Если ноющая или колющая боль перерастает в острую, нужно вызывать скорую помощь. То же самое следует сделать при появлении кровянистых выделений. Они могут быть признаком выкидыша или внематочного развития беременности.
Покалывания в правом боку живота
Иногда женщина может испытывать покалывание справа внизу живота при беременности. Это может быть воспаление аппендицита. Колющие болевые ощущения, которые длятся более 12 часов и отдаются спазмами в пупочную область, свидетельствуют о воспаленном аппендиксе. Если не обращать внимание на такие симптомы, можно спровоцировать нагноение в данном органе. Будучи в положении, нельзя игнорировать столь серьезные знаки, подаваемые организмом. Воспаление и нагноение придатка может нести опасность жизни ребенка и матери.
Покалывания в правой стороне живота часто означают внематочную беременность. Определяется она на раннем сроке, так как сопровождается и другими симптомами: обмороками, общим недомоганием, кровянистыми выделениями, высокой температурой.
Определяется она на раннем сроке, так как сопровождается и другими симптомами: обмороками, общим недомоганием, кровянистыми выделениями, высокой температурой.
Покалывания в левом боку живота
Неприятные ощущения в виде режущей и ноющей боли может спровоцировать:
- Цистит.
- Инфекции, передающиеся половым путем.
- Внематочная беременность.
- Воспалительный процесс в яичниках или других органах таза.
При беременности работа ЖКТ часто нарушается. Гормональная перестройка организма будущей мамы начинает влиять на все органы и системы. Брюшная область подвергается особенно повышенному воздействию, так как ее органы начинают сильно смещаться, освобождая место растущему эмбриону. Переваривающаяся пища начинает медленно проходить по кишечнику, провоцируя запоры. Из-за невозможности регулярного опорожнения появляются ноющие боли и спазмы.
Покалывания внизу живота слева при беременности могут означать именно проблему с кишечной проходимостью. Врачи советуют женщинам уделять больше внимания своему рациону. Если питаться бездумно, поглощая вредные продукты, ничем хорошим для желудка это не обернется. Включая в ежедневное меню свежую еду, которая быстро и легко переваривается кишечником, можно избавить себя от постоянного дискомфорта в животе. В рационе всегда должны присутствовать свежие овощи, фрукты, злаковые каши, а также кисломолочные продукты.
Врачи советуют женщинам уделять больше внимания своему рациону. Если питаться бездумно, поглощая вредные продукты, ничем хорошим для желудка это не обернется. Включая в ежедневное меню свежую еду, которая быстро и легко переваривается кишечником, можно избавить себя от постоянного дискомфорта в животе. В рационе всегда должны присутствовать свежие овощи, фрукты, злаковые каши, а также кисломолочные продукты.
Колющие боли на позднем сроке беременности
Последние месяцы вынашивания ребенка могут омрачиться периодическими покалываниями внизу живота. При беременности на позднем сроке это может означать лишь рост малыша в утробе. Плод начинает сильно сдавливать мочевой пузырь, поэтому после опорожнения женщина часто испытывает ноющую боль.
Также, примерно с середины беременности, появляются тренировочные схватки, которые сопровождаются покалыванием и небольшими резями. Они могут обозначать приближение родовой деятельности. Врач-гинеколог подскажет, как нужно вести себя при тренировочных схватках. Будущей маме следует научиться отличать их от настоящих.
Будущей маме следует научиться отличать их от настоящих.
Пульсация внизу живота
Резкие покалывания внизу живота при беременности часто носят пульсирующий характер. После второго триместра такие боли могут обозначать отслойку плаценты. Эта патология угрожает состоянию плода и требует врачебного вмешательства. Если произошла частичная отслойка плаценты, сохранить жизнь ребенку еще возможно. Даже наличие небольшого кровотечения не окажет серьезной проблемы для его жизни, если вовремя приехать в больницу. Смертельной угрозой считается отделение более четверти плаценты. При пульсирующей боли необходимо срочно вызвать скорую помощь и придерживаться постельного режима. Если не беречь себя после такой госпитализации, можно спровоцировать выкидыш.
Восстановление после отслойки плаценты
Эта патология несет угрозу жизни ребенка и матери, поэтому врачи оставляют женщин под наблюдением в стационаре. Сохранение беременности в этом случае просто необходимо. Так же поступают и при обнаружении признаков возможной отслойки.
После пребывания в клинике будущим мамам нужно особенно бережно относиться к своему положению, больше отдыхать, а также перестать ходить на работу при возможности. Тяжелая умственная деятельность может привести к стрессу и хронической усталости.
Отслойка плаценты часто возникает у тех женщин, которые предпочитают активный образ жизни и не считают беременность поводом для его изменения. После того как врачи устранят угрозу выкидыша, нужно переключиться на постельный режим, уделить время мыслям о малыше и его здоровье. Чтобы избежать покалываний внизу живота при беременности, необходимо думать только о хорошем и не бояться предстоящих родов.
Боль внизу живота перед родами
Уже после 37 недели женщину могут беспокоить странные болевые ощущения ноющего характера. Если боль нарастает и становится резкой, нужно срочно вызывать скорую помощь – возможно, организм дает сигнал о предстоящих родах. Легкие покалывания внизу живота во время беременности не представляют угрозы, чего не скажешь о сильных и острых болезненных ощущениях. Опасность предвещает та боль, которая сопровождается следующими симптомами:
Опасность предвещает та боль, которая сопровождается следующими симптомами:
- Появлением кровянистых выделений. Это может означать выкидыш или отслойку плаценты.
- Понос, тошнота и рвотные позывы. Опасные признаки вирусной инфекции.
- Высокая температура. Еще один весомый повод вызвать неотложку.
- Болезненное мочеиспускание. Такое состояние ненормально.
- Долгая тянущая боль внизу живота, которая не прекращается даже через несколько часов.
Перед родами женщина подвержена воздействию многих внешних факторов, которые могут ускорить процесс родовой деятельности. Чтобы не попасть врасплох, необходимо подготовить сумку в роддом и все личные документы. При малейшем намеке на приближающиеся роды следует вызвать скорую помощь и отправиться в роддом.
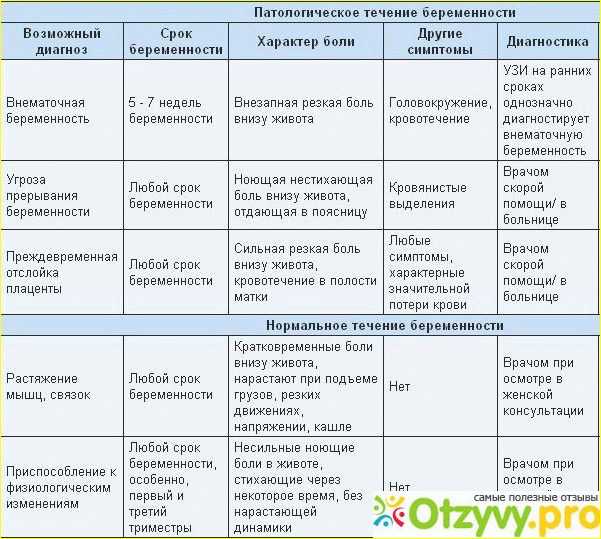
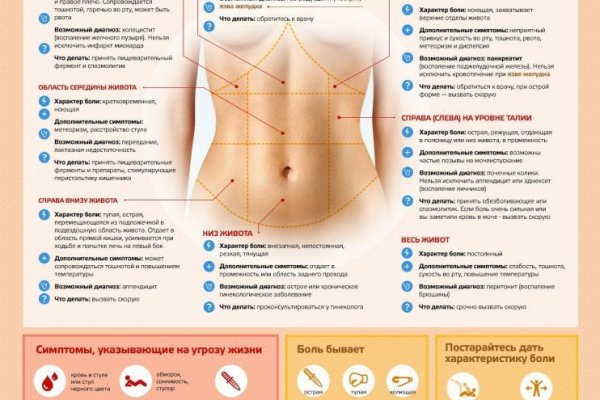
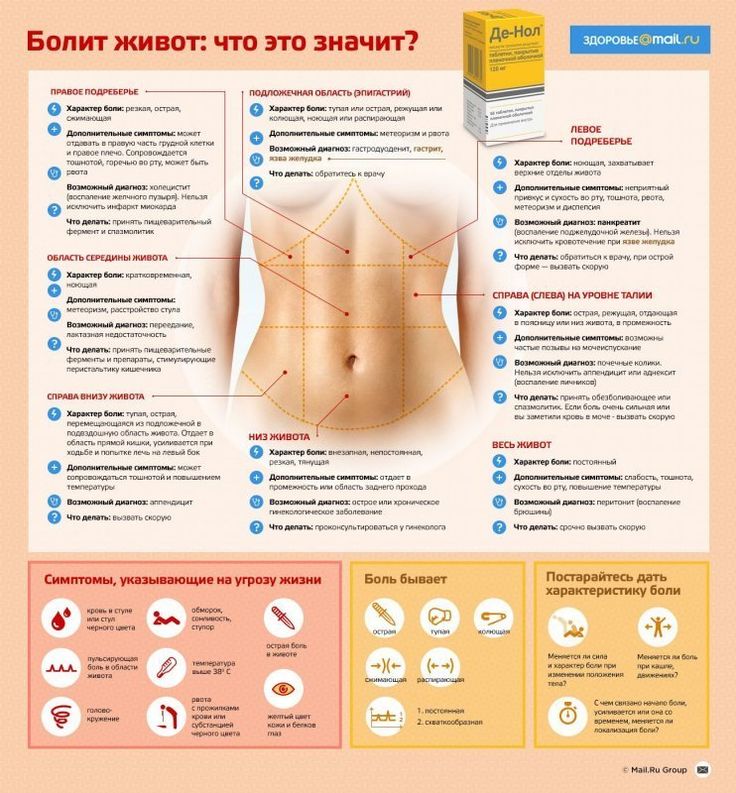
Боли внизу живота у женщин: возможные причины, диагностика, лечение
Содержание:
- Причины появления боли в животе у женщин
- Характер и виды боли в животе
- Диагностика боли внизу живота
- Показания к лечению
- Методы лечение боли внизу живота
- Профилактика развития заболеваний
Почему болит низ живота у женщин?
Женщины достаточно часто страдают от болей внизу живота, возникающих как по физиологическим причинам, так и из-за серьезных заболеваний. Пытаться устранить боль приемом спазмолитиков можно только тогда, когда установлено отсутствие угрозы для организма.
Пытаться устранить боль приемом спазмолитиков можно только тогда, когда установлено отсутствие угрозы для организма.
Когда к болям присоединяются другие настораживающие симптомы, следует незамедлительно обратиться к врачу для проведения диагностики. Необходим комплекс обследований, подробный сбор анамнеза, после чего врач назначит адекватное лечение.
Причины появления боли в животе у женщин
Боль в этой области может свидетельствовать о воспалительных заболеваниях, инфекционных болезнях, кишечных расстройствах, врожденных патологиях. Вероятных ее источников сразу несколько.
- Овуляция — в середине цикла у ряда женщин возникает боль, обычно она быстро проходит и хорошо купируется спазмолитиками. Правда, в том случае, если женщина страдает апоплексией (повышенным объёмом жидкости в области живота) болевые ощущения будут значительно продолжительнее и обезболивающее не поможет.
- Аппендицит — если боль во время овуляции женщинам хорошо знакома, то ощущения от воспалившегося аппендицита будут сильными и неизвестными, они будут локализованы с правой стороны, в течение дня будут то усиливаться, то почти полностью пропадать.
 В этом случае необходимо незамедлительно обратиться к врачу.
В этом случае необходимо незамедлительно обратиться к врачу. - Спазм кишечника — обычно это сопровождается изменениями стула. Скорее всего причиной спазма кишечника является переедание накануне или употребление большого количества вредной пищи, например, чипсов.
- Внематочная беременность — обычно на это кроме болей внизу живота указывает задержка менструации. При этом тест на беременность может показывать отрицательный результат. Для того чтобы исключить этот опасный диагноз необходимо обратиться к гинекологу и сдать анализ крови на ХГЧ.
- Воспалительные процессы маточных придатков — воспалительные процессы в органах малого таза могут быть спровоцированы переохлаждением или инфекциями. Если причины болей внизу живота заключаются именно в этом, то крайне важно вовремя обратиться к врачу, так как воспаление придатков может вызвать бесплодие.
- Цистит — в этом случае вы будете ощущать очень своеобразные боли режущего характера в самом низу живота, они особенно хорошо будут ощущаться в процессе мочеиспускания.

- Менструация — обычно в первый день месячных или за несколько дней до их начала почти все женщины ощущают тянущую, тупую боль внизу живота, чаще всего она хорошо устраняется приёмом анальгетиков. Болезненные ощущения в этот период считаются нормальным.
- Онкологические заболевания — в том случае, если боль сложно охарактеризовать и точно определить её локализацию, то возможно дела обстоят значительно хуже, чем вы думаете и вам срочно требуется помощь врачей.
- Миома матки — доброкачественные новообразования также могут доставлять неудобства и болезненные ощущения, также женщина будет наблюдать крайне обильные менструации.
Женщина должна внимательно относиться к своему здоровью, особенно репродуктивному, поэтому боли внизу живота должны её настораживать. Если женщину беспокоит резь в процессе мочеиспускания, или сразу после, а также постоянный дискомфорт и ноющие боли в этой области, следует посетить гинеколога, затем уролога. Еще более внимательно следует подойти к болезненным ощущениям, если при этом в моче обнаруживаются примеси: слизистые и кровянистые.
Когда боль отдает в поясницу, следует исключить инфекционное заболевание почек и мочеточников — пиелонефрит. Характерная жгучая боль при цистите нередко сочетается с воспалительными процессами в половых органах.
Характер боли в животе и ее особенности
Характер болезненных ощущений различается в зависимости от вызвавшей ее причины.
Внутри живота располагается несколько важных органов и взаимодействующих между собой структур. По характеру боли уже на первичном осмотре врач определит, насколько срочным должно быть медицинское вмешательство. Также определяется, к какому именно профильному специалисту потребуется обратиться.
Виды боли, часто встречающиеся на практике:
- Острая режущая боль внизу живота у женщины часто указывает на опасные проблемы в репродуктивной сфере, требующие неотложной помощи. Наиболее распространенные проблемы: внематочная беременность, аднексит, эндометриоз, осложненная киста яичника или его разрыв.

- Схваткообразные, такие как мышечные сокращения и спазмов наиболее опасны при беременности, если еще не подошел срок родов. Такая боль часто сопровождается кровянистыми выделениями. Врач скорее всего предположит угрозу прерывания беременности.
- Тянущие, возникающие периодически, как правило, беспокоят при наличии хронических воспалительных процессах в репродуктивных органах. Если они возникают после интенсивных нагрузок или во время сексуального контакта, с высокой долей вероятности это говорит о наличии эндометриоза, аднексита, спаечной болезни. В покое боли стихают, но это не говорит о полном затихании процесса. При появлении тянущих болей обязательно следует обратиться к врачу, даже если вы считаете, что срочность отсутствует.
- Давящие боли часто возникают у беременных при высоком тонусе матки, и считаются достаточно опасным состоянием, требующим незамедлительного посещения врача, ведущего беременность. Иногда такие боли вызывает растущая матка, давящая на внутренние органы.

- Нередко боль внизу живота может вызываться физиологическими причинами перед менструацией. Матка в это время увеличивается, вызывая боль и дискомфорт в близлежащих структурах. Когда менструация уже началась, боль усиливается, появляется слабость. Менструальные выделения, как правило, обильные. При таких симптомах желательно посетить врача и пройти обследование.
В любом случае откладывать обращение в клинику при появлении болей не следует.
Своевременная диагностика повысит эффективность лечения, не допустит осложнений, сократит срок медикаментозной терапии.
Диагностика причин боли внизу живота
Некоторые заболевания бывают похожи по интенсивности и характеру болезненных ощущений. Дифференциальная диагностика включает комплексные обследования и осмотр у нескольких профильных специалистов. Внимание уделяется нюансам: периодичность возникновения болей; наличие выраженных приступов; выделения из уретры, влагалища, матки.
Для определения источника боли и дискомфорта применяется целый ряд диагностических исследований.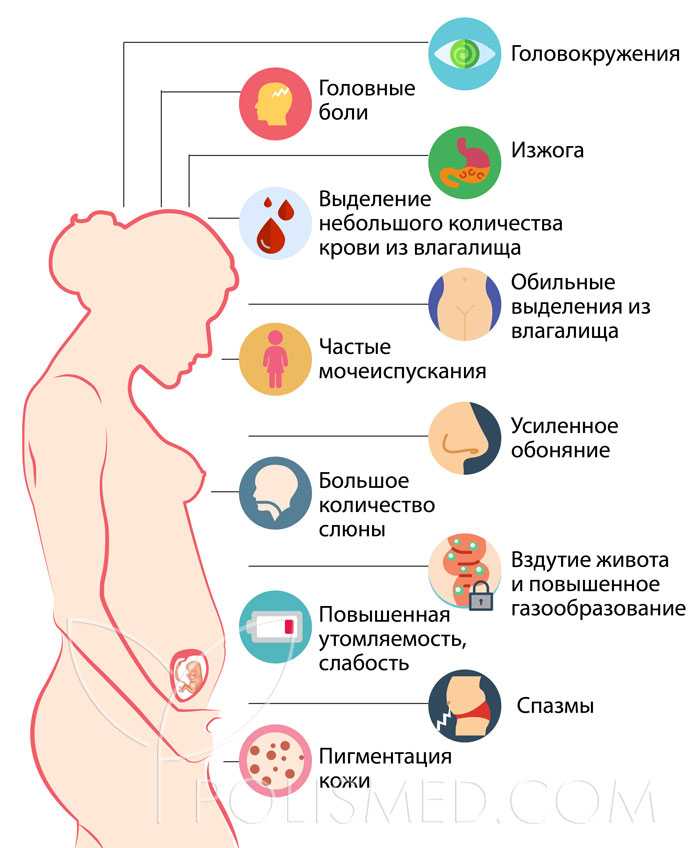
Лабораторные анализы:
- Мазок на половые инфекции. На основе его результатов получают заключение о развитии бактериальной флоры скрытого характера.
- Бактериальный посев мочи. Данные необходимы для выявления инфекций мочевыводящих путей, отклонений в работе почек и патологий урологического характера.
Инструментальные исследования по направлению врача:
- УЗИ (ультразвуковое исследование) – позволяет качественно оценить состояние тканей, сосудов, исключить проблемы кровоснабжения, внематочное развитие эмбриона. Метод абсолютно безопасен и не имеет ограничений по количеству процедур для пациента в любом состоянии.
- Колькоскопия – осмотр при многократном увеличении при помощи колькоскопа.
- Гистероскопия – изучение внутриматочных изменений, при котором доступна биопсия тканей и другие малоинвазивные техники.
- Рентгенография – снимок в плоскости под действием рентгеновских лучей, выявляющий патологии строения костных тканей и органов.

- КТ (компьютерная томография) – рентгеновское облучение в специальном боксе, при котором изображение получается в трехмерном объеме. Точность показателей достигается настройкой послойного среза до 1 мм.
- МРТ – томография электромагнитными волнами, при которой под действием излучения разные ткани дают различную реакцию. Метод больше используется при диагностике заболевания мягких тканей, сосудов.
- Лапароскопия – инвазивный подход с проникновением в болезненную зону для проведения детального осмотра внутренних органов нижней части живота и взятия анализов. Методика лапароскопического исследования применяется при новообразованиях, выявлении скрытых травм, она используется только при острой необходимости. Лапароскопия предполагает ввод канюли в шейку матки для получения прямого доступа к проблемному участку.
Инструментальные исследования требуют подготовки. Обязательно соблюдение гигиены и назначенная врачом диета, а в отдельных случаях — полный отказ от еды и питья на определенное время. После назначения соответствующего обследования женщина получает точный список правил подготовки.
После назначения соответствующего обследования женщина получает точный список правил подготовки.
Показания к лечению
Если вы чувствуете боли внизу живота, необходимо сразу обратиться в клинику, так как диагностика заболевания на первом его этапе намного увеличит скорость выздоровления и поможет избежать осложнений. Сначала рекомендуется посетить гинеколога. Если он не обнаружит проблем в половых органах, понадобится обследование у других профильных специалистов: уролога, терапевта.
Перечислим показания, при которых обязательно обращение к врачу:
- любые виды боли в нижней части живота, не связанные с менструальным циклом
- выделения творожистой консистенции, неприятный запах
- кровь, слизь из влагалища или прямой кишки
- зуд половых органов, жжение (в том числе при мочеиспускании)
- частые позывы в туалет
- тошнота, рвота
- запор, проблемы со стулом
- примесь крови в моче
- повышение температуры, озноб, слабость
- резкая потеря веса
- резкая боль внизу живота у женщин при отсутствии медицинской помощи приводит к необратимому развитию патологий.
 Типичных противопоказаний к терапии не бывает, но не все эффективные методы исследований допустимы для конкретных случаев. Задача врача грамотно определить подход, безопасный для здоровья пациента и результативный в лечении.
Типичных противопоказаний к терапии не бывает, но не все эффективные методы исследований допустимы для конкретных случаев. Задача врача грамотно определить подход, безопасный для здоровья пациента и результативный в лечении.
В Центральной клинике Бибирево вас осмотрит опытный врач, назначит диагностические исследования, и по их результатам назначит лечение в соответствии со стадией выявленного заболевания, и тяжестью его течения. Специалисты выявят источник боли, используя высокоточное диагностическое оборудование.
Методы лечения при боли в животе
Лечение выполняется в комплексе, с учетом всех возможных проблемных зон. Это предотвратит распространение инфекции и воспалительного процесса, если таковые имеются.
Используются следующие виды лечения:
Первая помощь: если боль слабо выражена, а ее причина – физиологическая перестройка, поможет однократный прием болеутоляющего препарата и тепло на низ живота. Покой часто уменьшает и снимает боль даже без приема лекарственных средств. Но применять такую методику можно, только если не обнаружено воспаление, и боль не появляется регулярно.
Но применять такую методику можно, только если не обнаружено воспаление, и боль не появляется регулярно.
При консервативном лечении лекарственные средства подбираются индивидуально, в соответствии причины болезненных ощущений:
- Острая боль при отсутствии инфекции купируется анальгетиками и нестероидными противовоспалительными средствами (НПВС).
- Если инфекция обнаружена, используются противовирусные или антибактериальные (в зависимости от возбудителя) препараты, а также средства, укрепляющие иммунитет. Если инфекция бактериальная, применяются также восстанавливающие микрофлору препараты.
- Если боли длятся долго, в качестве вспомогательного средства назначается физиотерапия. Но нужно иметь в виду, что она показана не при всех диагнозах, при которых появляются боли.
- Для укрепления организма используются природные средства: местное воспаление помогают снять отвары и настои лекарственных трав, фиточаи. Также используются противовоспалительные тампоны и компрессы.
 Нужно иметь в виду, что тепловые процедуры (теплые компрессы и грелка) при болях в животе можно применять только при отсутствии воспаления. Пользоваться ими можно после осмотра гинекологом и урологом. Без назначения такие средства использовать опасно.
Нужно иметь в виду, что тепловые процедуры (теплые компрессы и грелка) при болях в животе можно применять только при отсутствии воспаления. Пользоваться ими можно после осмотра гинекологом и урологом. Без назначения такие средства использовать опасно.
Если боль острая и колющая, необходимо срочное помещение в стационар. Такие скрытые проблемы как появление спаек, вероятность новообразования, закупорка маточной трубы, непроходимость кишечника, требуют неотложной помощи.
Профилактика развития заболеваний
Длительная практика показывает, что многие заболевания можно предотвратить, просто соблюдая несложные правила:
- мыть рук, соблюдать общую гигиену;
- укреплять иммунитет приемом натуральных иммуномодуляторов;
- не допускать переохлаждений;
- рационально питаться. Большую часть рациона должны составлять овощи и фрукты, богатые витаминами;
- не допускать запоров. При необходимости стимулировать перистальтику кишечника народными средствами;
- вести активный образ жизни.

Возникновение боли внизу живота у женщин указывает на то, что в организме развивается болезнетворный процесс. Если женщина заглушает боль обезболивающими средствами, и не пытается с помощью врача обнаружить ее причину, острая стадия заболевания переходит в хроническую, боль становится регулярной, и постоянно возвращается.
Информация проверена экспертом
Ким Светлана Францевна Акушер, Гинеколог, Специалист УЗИ
ПРИЧИН ПОГЛОЩЕНИЯ ПРИ БЕРЕМЕННОСТИ — Healthcare Wellness Blogs
Как будто беременность не была достаточно утомительной и тяжелой, будущие матери также могут страдать от некоторых необычных симптомов, особенно в последние месяцы. Обратите внимание на ощущения онемения и покалывания. Ближе к концу беременности у некоторых беременных женщин может появиться ощущение «мурашек» или онемения в руках, пальцах, ногах, спине или ягодицах.
Эти ощущения могут быть не только раздражающими и даже болезненными, но и заставлять вас задуматься, « Что именно здесь происходит? “
Недостаток сна – наиболее частая причина покалывания во втором триместре. Чувство онемения становится более сильным в третьем триместре, когда кровеносные сосуды сужаются из-за увеличения матки и изменения положения женщины во сне. Не существует определенных средств от покалывания или онемения языка, онемения желудка или живота или онемения ног и ступней в этот период, но есть предлагаемые меры или методы для их лечения.
Чувство онемения становится более сильным в третьем триместре, когда кровеносные сосуды сужаются из-за увеличения матки и изменения положения женщины во сне. Не существует определенных средств от покалывания или онемения языка, онемения желудка или живота или онемения ног и ступней в этот период, но есть предлагаемые меры или методы для их лечения.
Симптомы
Ниже перечислены наиболее распространенные ощущения онемения и покалывания во время беременности:
- Симптомы усиливаются при пробуждении, посреди ночи или при определенных движениях тела.
- Может ощущаться как «мурашки по коже», онемение или иррадиирующее чувство жжения или покалывания, за которым следует боль.
- Этот симптом появляется по мере увеличения массы тела и задержки жидкости ближе к середине или концу беременности.
Причины
Гормоны, а также обычные биологические изменения, через которые вы проходите, ответственны за онемение и покалывание, которые вы чувствуете. Ваше тело создает больше релаксина по мере продолжения беременности, позволяя вашим связкам растягиваться во время беременности и родов.
Ваше тело создает больше релаксина по мере продолжения беременности, позволяя вашим связкам растягиваться во время беременности и родов.
Однако ваша осанка и центр тяжести меняются в результате большего количества релаксина. В результате ваши нервы могут быть сдавлены, что приводит к стреляющей боли и покалываниям в ногах, бедрах, спине и ягодицах.
Точно так же, когда ваша матка становится больше и полнее, это создает необычно большую нагрузку на ваши мышцы, связки и нервы, что может вызвать онемение и покалывание.
Отек рук и ног типичен для второго и третьего триместров беременности из-за задержки воды. Этот отек может вызвать онемение и покалывание в пальцах рук и ног, а также вызвать напряжение нервов в запястьях, спине, ногах, бедрах и ягодицах.
Пальцы и кисти
Онемение и покалывание в руках и пальцах не редкость, особенно если беременность продолжается. Эта дополнительная жидкость оказывает давление на срединный нерв в запястье, вызывая синдром запястного канала у некоторых женщин.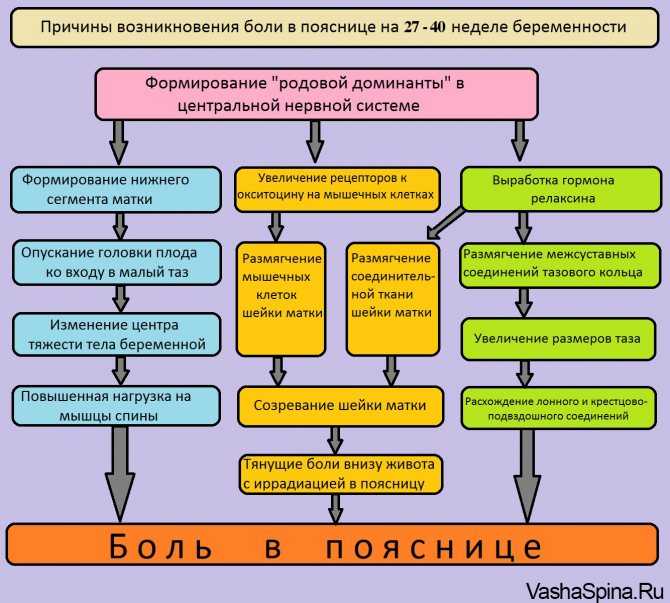
Синдром запястного канала во время беременности –
Синдром запястного канала очень распространен во время беременности, от него страдает до 62 процентов беременных женщин.
Задержка жидкости, увеличение веса и гормональные сдвиги — все это причины синдрома запястного канала во время беременности.
Большинство случаев синдрома запястного канала возникает в последние несколько месяцев беременности, однако, если у вас был синдром запястного канала до или вне беременности, ваши симптомы могут проявиться раньше. Симптомы могут проявляться в одной или обеих руках, однако симптомы в доминирующей руке обычно более выражены.
У вас могут возникнуть следующие симптомы, если у вас синдром запястного канала:
1. Ощущение жжения в кисти, запястье и предплечье
2. Проблемы с захватом предметов
3. Онемение кисти, запястья и пальца
4. В пальцах и руках есть «булавки и иглы».
5. Онемение пальцев, особенно большого, указательного и среднего пальцев
6. Дискомфорт в плече, шее и руке с иррадиацией
Дискомфорт в плече, шее и руке с иррадиацией
7. Отек пальцев и рук
Отек — по всему телу — является одним из наиболее распространенных симптомов беременности. Отечность на щеках, ногах и ступнях распространена среди пациентов. Однако у некоторых женщин отек внутри запястья может вызвать туннельный синдром запястья (CTS).
Синдромом запястного канала страдают около 4% людей в общей популяции и от 31% до 62% беременных. После 30 недель беременности многие люди начинают испытывать симптомы.
Во время беременности объем крови удваивается. Дополнительная жидкость вызывает отек и давление в кровеносных сосудах по всему телу. Отек может сдавливать срединный нерв, идущий к руке, в крошечных областях, таких как область запястного канала на запястье, через которую проходят девять сухожилий и один нерв.
Ладонные поверхности большого, указательного и среднего пальцев, а также часть безымянного пальца иннервируются срединным нервом. Он также отвечает за движение мышц руки, которые сгибают пальцы. Сдавление нерва в запястье и руке может вызывать дискомфорт, покалывание и онемение, которые могут усиливаться, когда вы пытаетесь уснуть. Беременность может быть первым случаем, когда у женщины появляются симптомы CTS, или последней каплей, которая побудит ее обратиться за медицинской помощью для решения своих проблем.
Сдавление нерва в запястье и руке может вызывать дискомфорт, покалывание и онемение, которые могут усиливаться, когда вы пытаетесь уснуть. Беременность может быть первым случаем, когда у женщины появляются симптомы CTS, или последней каплей, которая побудит ее обратиться за медицинской помощью для решения своих проблем.
Ягодицы, спина и ноги
Дискомфорт в нижней части спины типичен для беременных и иногда может распространяться вниз по ногам и ягодицам, особенно при сдавливании нервов.
Во время беременности онемение и покалывание в ногах, спине и ягодицах чаще всего вызываются:
- Задержкой жидкости
- Релаксин — это гормон, который вызывает ослабление связок.
- Ваша матка развивается, и ваши органы разрушаются.
- Набор веса
Все это напряжение, ослабление связок, увеличение веса и задержка жидкости могут сказаться на вашем здоровье. Ваши мышцы могут стать напряженными или слабыми, и в результате ваша осанка может измениться.
Когда вы чаще наклоняетесь вперед или назад, мышцам спины приходится работать больше, что приводит к напряжению и страданию. Когда вы беременны, вы также более подвержены проблемам со спиной, вызванным физической активностью.
Из-за гормона релаксина многие женщины страдают гипермобильностью суставов во время беременности. Проблема в том, что вся эта гибкость и открытость могут привести к тому, что ваше тело станет нестабильным, что приведет к стреляющей боли, дискомфорту, онемению и покалыванию в нижней части спины или ногах.
Беременность Ишиас
Ишиас, вызванный защемлением седалищного нерва, вероятно, является наиболее распространенной причиной покалывания и онемения в спине, ногах и ягодицах во время беременности.
Это заболевание обычно появляется в третьем триместре беременности и обычно протекает умеренно, но для некоторых женщин оно может быть разрушительным.
Боль, жжение и боль — вот некоторые из симптомов.
Ощущения на одной стороне тела, хотя иногда поражаются обе стороны
Симптомы, которые начинаются в нижней части спины и распространяются на бедра, ягодицы и вниз по ноге
Мышечная слабость, чувство покалывания и онемение
Парестетическая мералгия при беременности
Хотя ишиас является частым заболеванием беременных, вызывающим онемение и покалывание в спине, ногах и ягодицах, также может возникать заболевание, известное как парестетическая мералгия. Давление на латеральный кожный нерв бедра (LFCN), который проходит вдоль передней и боковой поверхности бедра, вызывает парестетическую мералгию.
Давление на латеральный кожный нерв бедра (LFCN), который проходит вдоль передней и боковой поверхности бедра, вызывает парестетическую мералгию.
Среди признаков и симптомов:
- Боль и дискомфорт в бедре, которые могут распространяться на внешнюю часть колена
- Также возможно чувство онемения и жжения.
- Симптомы включают ощущение колющей боли в бедре
- Симптомы, которые обычно поражают только одну ногу (хотя иногда поражается и область ягодиц)
Лечение
Нежный массаж, обязательное изменение положения во время сна (очень помогает использование подушки для беременных), успокаивающие ванны и растяжка могут помочь при общем онемении и покалывании рук, пальцев, спины, ног, и ягодицы во время беременности.
Кроме того, как только ваша проблема будет диагностирована, ваш врач может предложить лечение.
Лечение синдрома запястного канала
- Пакеты со льдом используются для уменьшения отека.

- Руки и запястья должны быть приподняты.
- Обезболивающие, безопасные для беременных
Лечение мералгии и парестетического ишиаса
- Подушечки для обогрева
- Массажная терапия — это вид лечения, который включает массу
- Физиотерапия – это тип лечения, который используется
- Обезболивающие, безопасные для беременных
- Спите на здоровой стороне тела.
- Принятие теплого душа или ванны, чтобы запястье оставалось в нейтральном положении, используйте ортез для запястья или шину
Как вы справляетесь с покалыванием во время беременности?
Во время беременности эти растворы могут помочь при онемении или покалывании в руках, пальцах, ногах, спине или ягодицах.
- Онемение можно облегчить, смочив руки теплой водой или наложив горячий компресс.
- Во время сна не опирайтесь на руки, чтобы не усугубить онемение и боль.
- Перед использованием браслета проконсультируйтесь с врачом.
 Его можно использовать, чтобы держать запястье в нейтральном положении, особенно во время сна.
Его можно использовать, чтобы держать запястье в нейтральном положении, особенно во время сна. - Постоянно растягивайте руки и запястья при выполнении любой задачи. Покалывание и болезненность могут уменьшиться повторяющимися действиями, такими как встряхивание или растирание.
- В ту сторону, на которую не действует онемение или дискомфорт, спать спокойно.
- Онемение может быть вызвано опухолью, которую можно уменьшить с помощью ледяного компресса.
- Иглоукалывание и массаж являются примерами альтернативных методов лечения, которые могут помочь при дискомфорте, связанном с онемением.
- Не стойте в течение длительного времени, так как это может вызвать онемение или покалывание в ногах и пальцах ног.
- Вы можете спать на одном боку, подняв оба колена и подложив между ними подушку. Это может помочь предотвратить онемение.
- Сидя, вы можете слегка вытянуть колени так, чтобы они были на уровне бедер или выше.

- Если у вас проблемы с балансировкой тела, используйте ходунки или трость.
- Проконсультируйтесь с врачом и попробуйте выполнить несколько легких упражнений, чтобы укрепить мышцы.
Можно ли избежать покалывания?
Возможно, вы не сможете предотвратить покалывание, но вы можете минимизировать свои риски, изменив питание и образ жизни.
- Чтобы набрать здоровый вес во время беременности, придерживайтесь питательной и сбалансированной диеты.
- Сократите потребление соли, сахара и жиров и пейте много воды. Проконсультируйтесь с врачом, прежде чем принимать какие-либо добавки.
- Избегайте употребления алкоголя, поскольку содержащиеся в нем химические вещества могут вызвать повреждение нервов и онемение.
- Сократите количество времени, которое вы тратите на такие вещи, как набор текста, вязание крючком или шитье, особенно если вы склонны к синдрому запястного канала.
- Приобретите поддерживающий бюстгальтер для беременных, чтобы уменьшить нагрузку на срединный нерв, вызванную весом грудины и грудной клетки.

- Когда вы сидите, стоите или спите, очень важно сохранять правильную осанку.
- Носите обувь с мягкой подошвой, которая хорошо сидит и не скользит.
Когда следует обратиться к врачу?
Большинство случаев онемения и покалывания во время беременности часты и нормальны. С другой стороны, о любых новых симптомах следует сообщить лечащему врачу. Если у вас есть какие-либо симптомы помимо онемения и покалывания, такие как вагинальное кровотечение, сильный дискомфорт в желудке, схватки, сильные головные боли, затуманенное зрение или значительный отек, немедленно обратитесь к врачу.
Увеличение веса, задержка жидкости и гормоны являются наиболее распространенными причинами онемения и покалывания во время беременности. В некоторых случаях, таких как туннельный синдром запястья, вызванный беременностью, радикулит или парестетическая мералгия, может быть вовлечен защемление нерва. В некоторых случаях все, что необходимо для облегчения боли, — это домашние средства, физиотерапия или одобренные врачом обезболивающие.
Хотя в большинстве случаев онемение и покалывание во время беременности безвредны, онемение и покалывание являются индикаторами некоторых более опасных заболеваний. Если вы подозреваете какие-либо из перечисленных ниже заболеваний, немедленно обратитесь к врачу, поскольку они могут привести к серьезным проблемам во время беременности.
Анемия
Анемия, вызываемая железодефицитом, может вызывать «синдром беспокойных ног» во время беременности, который может сопровождаться покалыванием или ощущением «ползания мурашек» в ногах.
Повреждение нервов из-за нехватки B12 во время беременности может вызвать онемение и покалывание в руках, а также общую мышечную слабость, трудности при ходьбе, потерю памяти и проблемы с психическим здоровьем.
Преэклампсия
Преэклампсия — это опасный синдром беременности, который может вызывать значительный отек, онемение и покалывание. Немедленно позвоните своему врачу, если за ощущениями покалывания и онемения следуют проблемы со зрением, сильные головные боли, снижение диуреза, сильная боль в желудке, рвота, тошнота или судороги.
Диабет во время беременности
Покалывание и онемение в руках и ногах являются общими признаками гестационного диабета. Если у вас уже был диагностирован гестационный диабет, эти симптомы могут указывать на то, что ваше состояние не контролируется эффективно.
Покалывание и онемение, а также любые другие новые симптомы, которые могут быть связаны с диагностикой и лечением гестационного диабета, следует обсудить с лечащим врачом.
Беременность полна неожиданных поворотов. Большинство из нас не знают о широком спектре необычных симптомов беременности, но теперь вы можете добавить к этому списку онемение и покалывание в пальцах, руках, ногах, спине и ягодицах.
Тем не менее, вы должны быть уверены, что, хотя эти симптомы могут время от времени раздражать, обычно они незначительны и исчезнут после рождения ребенка. Хотя любой новый симптом беременности следует воспринимать с осторожностью, онемение и покалывание сами по себе редко указывают на более серьезную проблему.
10 Возможные причины онемения и покалывания во время беременности
Это состояние можно лечить с помощью горячих компрессов или лечебного массажа.
Подтверждено исследованиями
MomJunction верит в то, что предоставляет вам достоверную информацию, подтвержденную исследованиями. В соответствии с нашими строгими требованиями редакционной политики мы основываем наши статьи о здоровье на ссылках (цитатах), взятых с авторитетных сайтов, международных журналов и научных исследований. Однако, если вы обнаружите какие-либо несоответствия, не стесняйтесь писать нам.
Изображение: Getty
Во время беременности вы можете испытывать ощущение покалывания или онемения, которое также называют ощущением «мурашек». Обычно поражает руки, пальцы, стопы или ноги. Кроме того, растяжение живота по мере развития беременности также может иногда вызывать онемение в этой области. Большинство беременных женщин испытывают эти симптомы в какой-то момент во время беременности.
Прочтите этот пост, чтобы узнать больше об онемении во время беременности, в том числе о том, нормально ли это, его симптомы, возможные причины, как его лечить, как предотвратить и является ли онемение ранним признаком беременности.
Нормально ли онемение во время беременности?
Онемение обычно нормальное явление, так как матка растет и сдавливает нервы, иннервирующие ноги. Вы также можете испытывать покалывание в руках и пальцах, особенно после пробуждения утром. Эти ощущения, вероятно, исчезнут после родов (1).
Если вы испытываете другие симптомы, такие как сокращения живота, боль, кровотечение, нечеткость зрения или отек, а также онемение, обратитесь к врачу.
Симптомы онемения во время беременности
В дополнение к онемению пальцев, рук, ног и ступней у вас могут возникнуть другие симптомы, такие как:
- Щекотание, жжение, зуд и ощущение ползания мурашек под кожей
- Иррадиирующая боль
- Спутанность сознания
- Паралич
- Головокружение
- Невнятная речь
- Сыпь
- Потеря контроля над мочевым пузырем или кишечником (2)
Они обычно возникают в середине или конце беременности, наряду с увеличением веса и задержкой воды.
Возможные причины онемения и покалывания во время беременности
К частым причинам ощущения онемения или покалывания относятся:
смещать центр тяжести и влиять на осанку. Это может привести к сдавливанию (или защемлению) нерва, вызывая боль и жжение в области бедер, ног, спины и ягодиц (3).
Изображение: iStock
2. Телесные изменения, Рост матки может оказывать давление на мышцы, нервы и связки, вызывая онемение и ощущение покалывания (1).
3. Задержка воды , возникающая во втором и третьем триместре, может вызвать отек рук и ног (4). Этот отек может также способствовать онемению конечностей и может оказывать давление или вызывать боль в окружающей области (5).
4. Онемение кистей и пальцев может развиться из-за синдрома запястного канала (CTS), который возникает, когда создается давление на срединный нерв запястья из-за задержки воды. Это одно из частых осложнений беременности, и в одном исследовании сообщается, что его частота достигает 62%. У вас могут возникнуть такие симптомы, как:
У вас могут возникнуть такие симптомы, как:
- Онемение или покалывание в большом, указательном, среднем пальце или лучевой половине кисти
- Дизестетическая боль в запястье (боль из-за жжения)
- Потеря силы захвата и ловкости ( трудности с захватом предметов)
- Иррадиирующая боль в предплечье и плече
Эти симптомы, вероятно, усиливаются ночью и усиливаются при силовых действиях и изменении положения запястья (6).
Онемение ног, спины и тыла может быть вызвано двумя состояниями – радикулит и парестетическая мералгия.
5. Ишиас , вызванный сдавлением седалищного нерва, поражает около 30% беременных женщин (7). Это может произойти из-за увеличения веса и задержки воды, которые оказывают дополнительное давление на позвоночник и седалищный нерв. Наряду с онемением и покалыванием у вас могут возникнуть другие симптомы, такие как боль, жжение и мышечная слабость в ногах, нижней части спины, ягодицах и бедрах (8).
6. Парестетическая мералгия возникает в результате сдавления латерального кожного нерва бедра (LFCN), который обеспечивает чувствительность латеральной поверхности (передней и боковой) бедра. Это может вызвать онемение, покалывание или жжение в бедре. Симптомы могут ограничиваться одной ногой и усиливаться при стоянии или ходьбе (9).).
Онемение и покалывание также могут быть симптомами определенных состояний, связанных с беременностью. Поэтому проконсультируйтесь с врачом, чтобы выяснить, что именно вызывает онемение.
7. Железодефицитная анемия может привести к синдрому беспокойных ног, который представляет собой неврологическое расстройство, при котором вы можете страдать от непреодолимого желания двигать ногами. Вы почувствуете покалывание или ползание мурашек в ногах (10).
8. Дефицит B12 может привести к повреждению нервов, которое может вызвать онемение или покалывание пальцев рук и ног, что в большинстве случаев носит временный характер и поддается лечению. Другие симптомы включают мышечную слабость, потерю памяти, нарушение равновесия и поведенческие изменения (11).
Другие симптомы включают мышечную слабость, потерю памяти, нарушение равновесия и поведенческие изменения (11).
9. Преэклампсия приводит к отеку ног, рук, лица, а иногда и всего тела. Это может быть потенциальной причиной онемения, а в сочетании с головной болью, изменениями зрения, затрудненным дыханием, тошнотой или рвотой требуется медицинская помощь (12).
Изображение: iStock
10. Гестационный диабет может вызывать боль, онемение или покалывание в руках или ногах. Сопровождается частым мочеиспусканием, утомляемостью, нечеткостью зрения, частым чувством голода и сильной жаждой. Это может повысить риск развития диабета 2 типа в более позднем возрасте и, следовательно, требует надлежащего лечения (13).
Как справиться с онемением во время беременности?
Эти средства могут помочь справиться с онемением или покалыванием в руках, пальцах, ногах, спине или ягодицах во время беременности.
- Замочите руки в теплой воде или используйте горячий компресс, чтобы уменьшить онемение.

Изображение: Shutterstock
- Не кладите руки во время сна, так как это может усилить онемение и боль.
- Посоветуйтесь с врачом относительно использования ортеза для запястья. Вы можете использовать его, особенно во время сна, чтобы держать запястье в нейтральном положении.
- Вытягивайте руки и запястья, постоянно выполняя какие-либо действия. Повторяющиеся движения, такие как встряхивание или растирание, могут облегчить покалывание и боль (14).
- Свободно спит в той стороне, на которой нет онемения или боли.
- Ледяной компресс может помочь уменьшить отек, который в противном случае мог бы вызвать онемение.
- Альтернативные методы лечения, такие как иглоукалывание и массаж, могут облегчить боль, связанную с онемением.
- Не стойте в течение длительного времени, так как это может усугубить онемение или покалывание в ногах и пальцах ног.
- Вы можете спать на одном боку с подтянутыми коленями и подушкой между коленями.
 Это может снизить вероятность онемения.
Это может снизить вероятность онемения.
Изображение: iStock
- Сидя, вы можете слегка согнуть колени так, чтобы они оказались на уровне бедер или выше их (7).
- Используйте ходунки или трость, чтобы передвигаться, если вам трудно балансировать.
- Посоветуйтесь с врачом и попробуйте легкие упражнения, которые могут укрепить ваши мышцы (15).
Лечение онемения во время беременности
Лечение онемения или ощущения покалывания зависит от их причины. Ваш врач может предложить нестероидные противовоспалительные препараты для лечения боли, связанной с онемением (16).
Можно ли предотвратить онемение?
Возможно, вы не сможете предотвратить онемение, но можете уменьшить его вероятность, внеся некоторые изменения в свой рацион и образ жизни.
- Включите здоровую и сбалансированную диету, чтобы набрать здоровый вес во время беременности. Сократите потребление соли, сахара и жиров и пейте достаточно воды.
 Принимайте необходимые добавки, посоветовавшись с врачом.
Принимайте необходимые добавки, посоветовавшись с врачом.
Изображение: Shutterstock
- Держитесь подальше от алкоголя, поскольку содержащиеся в нем токсины могут привести к повреждению нервов и вызвать онемение.
- Минимизируйте время, затрачиваемое на такие действия, как набор текста, вязание или шитье, особенно если вы подвержены риску синдрома запястного канала.
- Приобретите поддерживающий бюстгальтер для беременных, который снимет вес с грудной кости и грудной клетки, которые в противном случае могут оказывать давление на срединный нерв.
- Правильная осанка важна, когда вы сидите, стоите или спите.
- Используйте хорошо сидящую нескользящую обувь с мягкой подошвой.
Является ли онемение признаком ранней беременности?
Онемение вряд ли будет признаком беременности, если только оно не вызвано синдромом запястного канала (распространено при беременности). Это происходит, когда в тканях запястья скапливается вода, которая может сдавливать срединный нерв, идущий вниз к кистям и пальцам. Поэтому это может вызвать онемение и ощущение покалывания (6).
Поэтому это может вызвать онемение и ощущение покалывания (6).
Онемение во время беременности может быть вызвано несколькими факторами и обычно проходит самостоятельно после родов. Вы можете попробовать успокаивающую ванночку для ног или массаж, чтобы успокоить ноги. Проверьте свои позы для сна и избегайте положений, вызывающих онемение. Избегайте действий или одежды, которые могут еще больше усилить давление на основные нервы, что приведет к онемению. Сообщите своему врачу, если онемение мешает вашей деятельности. Определив основную причину, ваш лечащий врач поможет вам найти решение.
Ссылки:
Статьи MomJunction написаны на основе анализа исследовательских работ авторов-экспертов и учреждений. Наши ссылки состоят из ресурсов, установленных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.
1. Боли при беременности; Министерство здравоохранения и социальных служб США – Национальные институты здравоохранения (2018 г. )
)
2. Онемение рук: когда звонить врачу; Кливлендская клиника
3. Шалини Шах и др.; Лечение боли при беременности: мультимодальные подходы; Исследования и лечение боли; Hindawi Journals (2015)
4. Третий триместр; Медицинский центр Университета Рочестера
5. Причины и признаки отека; Институт качества и эффективности в здравоохранении (IQWiG) (2016)
6. Аблов Р.Х. и Аблов Т.С.; Распространенность синдрома запястного канала у беременных; WMJ (2009)
7. Ишиас; OB-GYN 101: Введение в акушерство и гинекологию; Отдел медицинского образования
8. Абдул-Вахаб Т. Аль-Ходаири и др.; Ишиас у пациентки: анатомические соображения, этиология и обзор литературы; European Spine Journal (2007)
9. Парестетическая мералгия; NCH Healthcare System (2018)
10. Ваш справочник по анемии; Министерство здравоохранения и социальных служб США; NIH (2011)
11. Bruce H.R. Wolffenbuttel et al.; Многоликий дефицит кобаламина (витамина B12); Mayo Clin Proc Innov Qual Outcomes (2019 г.))
Bruce H.R. Wolffenbuttel et al.; Многоликий дефицит кобаламина (витамина B12); Mayo Clin Proc Innov Qual Outcomes (2019 г.))
12. Преэклампсия и эклампсия; Harvard Health Publishing (2018)
13. Диабет; Департамент здравоохранения штата Вашингтон
14. Спросите у врача: что вызывает покалывание рук ночью; Harvard Health Publishing (2012)
15. Покалывание или онемение рук или ног (периферическая невропатия); Национальный онкологический центр Сингапура
16. Chalelgn Kassaw и Nasir Tajure Wabe; Беременные женщины и нестероидные противовоспалительные препараты; Североамериканский журнал медицинских наук (2012)
Следующие две вкладки изменяют содержимое ниже.
- Рецензент
- Автор
Ребекка — писатель и редактор по вопросам беременности, страстно увлеченный созданием основанного на исследованиях и занимательного контента в области фертильности, беременности, родов и после беременности.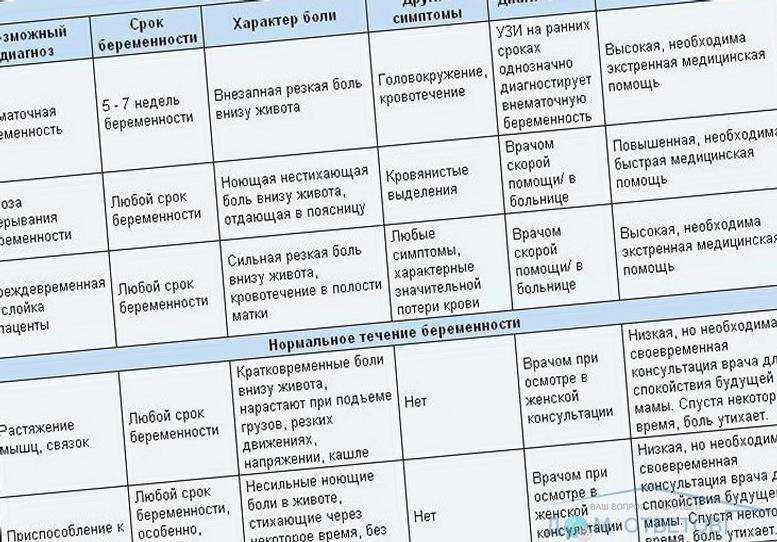

 В этом случае необходимо незамедлительно обратиться к врачу.
В этом случае необходимо незамедлительно обратиться к врачу.

 Типичных противопоказаний к терапии не бывает, но не все эффективные методы исследований допустимы для конкретных случаев. Задача врача грамотно определить подход, безопасный для здоровья пациента и результативный в лечении.
Типичных противопоказаний к терапии не бывает, но не все эффективные методы исследований допустимы для конкретных случаев. Задача врача грамотно определить подход, безопасный для здоровья пациента и результативный в лечении. Нужно иметь в виду, что тепловые процедуры (теплые компрессы и грелка) при болях в животе можно применять только при отсутствии воспаления. Пользоваться ими можно после осмотра гинекологом и урологом. Без назначения такие средства использовать опасно.
Нужно иметь в виду, что тепловые процедуры (теплые компрессы и грелка) при болях в животе можно применять только при отсутствии воспаления. Пользоваться ими можно после осмотра гинекологом и урологом. Без назначения такие средства использовать опасно.

 Его можно использовать, чтобы держать запястье в нейтральном положении, особенно во время сна.
Его можно использовать, чтобы держать запястье в нейтральном положении, особенно во время сна.


 Это может снизить вероятность онемения.
Это может снизить вероятность онемения. Принимайте необходимые добавки, посоветовавшись с врачом.
Принимайте необходимые добавки, посоветовавшись с врачом.