Покалывающие боли внизу живота: Почему болит низ живота — причины боли внизу живота, что делать
Содержание
Боль в промежности / Ваш доктор, Кременчуг, Украина
1. Боли или любые неприятные ощущения в промежности практически всегда свидетельствуют о проблемах с предстательной железой, чаще всего — о хроническом простатите или семенными пузырьками. При остром простатите боли носят резкий, пульсирующий характер, отдают в задний проход, крестец, головку полового члена. При хроническом простатите боли не интенсивны, длительны и носят тянущий характер.
2. При остром уретрите боли бывают резкими и мучительными, при хроническом они менее сильны и воспринимаются как ощущение жжения. Боль может быть не связана с актом мочеиспускания и может носить постоянный характер — это обычно бывает при колликулите (т. е. воспалении семенного бугорка в заднем отделе мочеиспускательного канала). Боль при заболеваниях этого отдела уретры локализуется в промежности.
3. Гнойники (абсцессы) возникают чаще изолированно в одной доле предстательной железы, при этом боли максимально беспокоят на пораженной стороне. Почти всегда стул задержан, газы не отходят, мочеиспускание затруднено. В стадии активного формирования абсцесса наблюдаются выраженные боли в промежности, иррадиирующие в крестец, внутреннюю поверхность бедер, прямую кишку с высокой температурой тела.
Почти всегда стул задержан, газы не отходят, мочеиспускание затруднено. В стадии активного формирования абсцесса наблюдаются выраженные боли в промежности, иррадиирующие в крестец, внутреннюю поверхность бедер, прямую кишку с высокой температурой тела.
4. Воспаление луковично-уретральной железы (куперит) чаще всего сопровождает уретрит любого происхождения, так как инфекция в эти железы попадает непосредственно из мочеиспускательного канала. Если отток секрета из луковично-уретральной железы при ее воспалении не нарушается, то больной ощущает умеренную боль в промежности, особенно в положении сидя и во время акта дефекации.
При затруднении оттока секрета происходит нагноение железы, резко усиливается боль в промежности и у корня полового члена, повышается температура тела, могут быть ознобы.
5. Травматические повреждения мочеиспускательного канала и предстательной железы:
-
Закрытые повреждения мочеиспускательного канала возникают чаще всего в результате непосредственного воздействия травмирующей силы на уретру (перелом костей таза, падение на промежность, форсированное введение металлического катетера, бужа или цистоскопа, родовая травма, операция на предстательной железе и т.
 п.). Основными симптомами являются шок, тупая боль в промежности, мошонке, резкая боль в мочеиспускательном канале, уретроррагия, острая задержка мочеиспускания, частые безрезультатные позывы к мочеиспусканию, перерастяжение мочевого пузыря, гематома и мочевые затеки на промежности, мошонке, бедрах.
п.). Основными симптомами являются шок, тупая боль в промежности, мошонке, резкая боль в мочеиспускательном канале, уретроррагия, острая задержка мочеиспускания, частые безрезультатные позывы к мочеиспусканию, перерастяжение мочевого пузыря, гематома и мочевые затеки на промежности, мошонке, бедрах.
-
Открытые повреждения мочеиспускательного канала делят на изолированные и сочетанные (огнестрельные, колотые, резаные, Ушибленные, рваные, укушенные). Колото-резаные раны локализуются в области промежности, при этом повреждается и половой член. Резаные раны могут быть полными и неполными, а при укушенных ранах повреждается в основном губчатая часть уретры и половой член. Эти ранения проявляются острой задержкой мочеиспускания, частыми позывами к нему, уретроррагией, болью в промежности и внизу живота, увеличением мочевого пузыря, выделением мочи из раны при мочеиспускании.
-
Среди закрытых травм предстательной железы и семенных пузырьков выделяют ушибы и разрывы, которые чаще возникают при переломах седалищных костей, сильном ударе в промежность, падении на твердый предмет, а также при форсированном или неправильном введении в мочеиспускательный канал металлических катетеров, бужей, цистоскопов.
 Клинически этот вид травм проявляется болью внизу живота, в области заднего прохода и промежности, частым болезненным мочеиспусканием, микро- или макрогематурией, гемоспермией.
Клинически этот вид травм проявляется болью внизу живота, в области заднего прохода и промежности, частым болезненным мочеиспусканием, микро- или макрогематурией, гемоспермией.
-
Среди открытых травм предстательной железы и семенных пузырьков различают ушибы, касательные, слепые и сквозные ранения. Чаще всего встречаются огнестрельные и колото-резаные раны, как правило, сочетанные. Больные жалуются на боль в промежности, уретроррагию и дизурию. Возможны тампонада мочевого пузыря кровяными сгустками, мочевая инфильтрация, выделения мочи через прямую кишку или промежность
6. Ущемление срамного нерва, которое может произойти внезапно или развиться со временем. Длительное сидение, катание на велосипеде . повторяющиеся движения, и ножные упражнения могут привести к ущемлению срамного нерва. Симптомы могут включать колющую, судорожную или жгучую боль, покалывание, онемение или повышенную чувствительность. Обычно симптомы становятся хуже в сидячем положении и лучше при положении стоя или лежа.
7. При раке предстательной железы наблюдаются боли в промежности, которые могут иррадиировать в крестец, поясницу и в бедра.
Как решаем проблему:
Лечение назначается в зависимости от выявленной патологии после обследования у врача-уролога.
Какой врач лечит:
уролог
Боль в области лобка — Общие сведения, Причины возникновения. Томск
Общие сведения
Лобок в анатомии человека представленное у обоих полов мягкотканное образование, расположенное точно над наружными половыми органами соответственно проекции лонного сращения и выступающее над окружающей областью благодаря развитой подкожной основе (жировой прослойке). Вверху лобок отделён от области живота лобковой бороздой, от бёдер тазобедренными бороздами.
Во время полового созревания лобок обычно в большей или меньшей степени покрывается лобковыми волосами, которые могут переходить на большие половые губы (у женщин), мошонку (у мужчин) и низ живота (как правило, у мужчин).
У женщин эта область над вульвой часто называется бугорком Венеры. В ней имеются нервные окончания, поэтому прикосновение и/или надавливание могут вызвать половое возбуждение.
Вам будет интересно: Боль в области крестца Боль в области печени
Боль в области лобка при заболеваниях
В период беременности, особенно в последних триместрах, острые боли в области лобка могут сигнализировать о таком заболевании, как симфизит. Обратите внимание, что если вам стало трудно ходить по лестнице, поворачиваться с боку на бок на кровати и подниматься с дивана, а походка изменилась и стала похожей на утиную, возможно это первые проявления симфизита.
Это заболевание связано с размягчением сочленений таза и растяжением лонного сочленения (который еще называют симфизом, он является малоподвижным суставом и соединяет лонные кости) под воздействием гормона релаксина. Процесс размягчения межкостных сочленений – естественный, он помогает ребенку легче пройти через костный таз при родах.
Но в случае, когда лонное сочленение отекает, сильно растягивается, становится подвижным, а лобные кости, соответственно, чрезмерно расходятся – появляются боли и ставится диагноз «симфизит». Причины, по которым возникает эта болезнь, до конца неясны. Часть врачей склоняются к версии нехватки кальция в организме беременной, часть связывают болезнь с повышенной концентрацией релаксина. Возможно, симфизит вызван индивидуальными особенностями строения тела женщины, наследственными особенностями или ее добеременными проблемами с опорно-двигательным аппаратом.
Переломы лобковой кости обычно происходят при прямом ударе в область лобка или при сдавлении таза. Чаще они не сопровождаются значительным смещением. Пациенты жалуются на боль в лобковой кости, усиливающуюся при движении ногами или прощупывании. В положении лежа пациент не может поднять прямую ногу. Этот симптом называется симптом «прилипшая пятка». Переломы лобковой кости могут сопровождаться ушибами мочевого пузыря. Тогда возникают нарушения мочеиспускания, боль при мочеиспускании.
Тогда возникают нарушения мочеиспускания, боль при мочеиспускании.
Боль в области лобка у женщин
Многие женщины начинают жаловаться на боль в области лобка спустя какое-то время после родов. Это может быть симфизиолиз. Синдром состоит из собственно симфизиолиза, разрыва симфиза и боли в тазовых костях или симфиза. Симфизиолиз характеризуется расхождением между двумя лобковыми костями и нестабильностью. Острый разрыв симфиза очень болезнен, и в этом случае необходимы покой и тазовый бандаж. Боль в лобке характеризуется болезненностью симфиза и крестцово-подвздошных сочленений.
У некоторых женщин лобок имеет форму плоской саблевидной планки шириной в 3-4 пальца руки, почти наполовину закрывающей просвет преддверия влагалища. При такой форме лобковой кости ее нижний край становится препятствием, вызывающим резкую боль при попытках ввести мужской половой член во влагалище. Особенно сильно она ощущается, когда половой член давит на надкостницу и прижимает мочеиспускательный канал к острому краю лобковой кости. Болевые ощущения при надавливании на надкостницу очень мучительны и повторяются, как правило, при каждой попытке возобновить половой акт. Все это способствует закреплению защитного условного рефлекса и отрицательному отношению женщины к половой жизни.
Болевые ощущения при надавливании на надкостницу очень мучительны и повторяются, как правило, при каждой попытке возобновить половой акт. Все это способствует закреплению защитного условного рефлекса и отрицательному отношению женщины к половой жизни.
При возникновении болей в области лобка следует обращаться за помощью к гинекологу и травматологу. Специалист назначит необходиміе исследования для віявления истинной принині боли; назначит лечение и порекомендует профилактику в дальнейшем.
Боль в брюшной стенке — Институт нервов Лос-Анджелеса
Брюшная стенка состоит из прямой мышцы живота, наружной косой, внутренней косой и поперечной мышц живота. Нервы брюшной стенки контролируют большинство этих основных мышц и обеспечивают чувствительность кожи живота и паховой области. За эти действия в значительной степени отвечают четыре основных нерва, в том числе торако-абдоминальный (T7-T11), подреберный (T12), подвздошно-подчревный (T12-L1) и подвздошно-паховый (L1) нервы. Боль в брюшной стенке может быть связана с повреждением любого из этих нервов справа или слева.
Боль в брюшной стенке может быть связана с повреждением любого из этих нервов справа или слева.
Симптомы боли в брюшной стенке зависят от локализации поврежденного нерва. Повреждение торакоабдоминальных нервов (T7-T11) приводит к появлению симптомов выше вдоль живота по сравнению с симптомами в нижней части живота из-за повреждения подреберного (T12) или подвздошно-подчревного (T12-L1) нерва. Пациенты обычно сообщают о жгучей, электрической или покалывающей боли в пораженной области. Симптомы часто ухудшаются в ночное время и могут разбудить пациента утром. Эти симптомы сильно отличаются от судорожной или коликообразной боли, которая возникает при абдоминальных заболеваниях, таких как аппендицит или камни в желчном пузыре.
Боль в брюшной стенке обычно вызывается повреждением нерва. Это может произойти из-за тесных анатомических структур, после хирургических процедур, таких как лапароскопия, после травмы, облучения или опухоли. В зависимости от ситуации нерв может быть поврежден путем сдавления, растяжения, разрыва или прямого повреждения. При травмах с ущемлением и некоторых травмах типа растяжения нерв может сдавливаться под плотными анатомическими структурами, такими как фасция или мышца. В этих ситуациях нерв остается непрерывным, но его внешняя оболочка может быть повреждена давлением, вызванным этими плотными структурами. При травмах типа разрыва нерв полностью обрывается и оставляет два свободных конца, которые больше не разговаривают друг с другом. При прямом поражении нерв повреждается негативным воздействием радиации или прорастающей в него опухолью.
При травмах с ущемлением и некоторых травмах типа растяжения нерв может сдавливаться под плотными анатомическими структурами, такими как фасция или мышца. В этих ситуациях нерв остается непрерывным, но его внешняя оболочка может быть повреждена давлением, вызванным этими плотными структурами. При травмах типа разрыва нерв полностью обрывается и оставляет два свободных конца, которые больше не разговаривают друг с другом. При прямом поражении нерв повреждается негативным воздействием радиации или прорастающей в него опухолью.
Боль в брюшной стенке, как правило, может быть диагностирована на основании истории симптомов и физического осмотра. Когда источником боли является повреждение нерва, пациенты сообщают о болезненности, электрическом ощущении или покалывании при постукивании по известным участкам нерва. Улучшение после инъекции обезболивающего лекарства и/или стероида также подтверждает повреждение нерва как источник боли в брюшной стенке. МРТ или УЗИ иногда могут быть полезны для определения зоны повреждения.
Лечение болей в брюшной стенке начинается с медикаментозного лечения специалистом по боли. Пациентов обычно начинают с нескольких лекарств, нацеленных на разные аспекты их боли. Нестероидные противовоспалительные препараты, такие как напроксен или ибупрофен, также могут помочь уменьшить воспаление. Лекарства для нервов, такие как Нейронтин или Лирика, могут воздействовать непосредственно на поврежденный нерв и уменьшать электрические, жгучие или покалывающие ощущения. Когда пероральные препараты не справляются с болью в нервах, специалист по обезболиванию может выполнить блокаду нерва, чтобы отключить болевые сигналы, которые поврежденный нерв посылает обратно в спинной мозг. Это иногда называют блокадой звездчатого ганглия.
Если эти меры не устраняют боль в брюшной стенке и имеется идентифицируемая зона повреждения нерва, иногда рекомендуется хирургическое вмешательство. В зависимости от типа повреждения поврежденный нерв можно лечить с помощью декомпрессии нерва, трансплантации нерва или целенаправленной реиннервации мышц. При болях в брюшной стенке из-за компрессии нерва лечение включает декомпрессию нерва, чтобы обеспечить достаточное пространство вокруг нерва. В ситуациях обширного повреждения критического нерва выполняется трансплантация нерва, чтобы удалить рубец внутри нерва и соединить его с нервным трансплантатом. Наконец, при хронической боли в нервах, вызванной повреждением некритического нерва, рекомендуется целенаправленная реиннервация мышц. В этом типе операции поврежденный нерв перенаправляется на местную мышцу, так что нерв посылает электрические сигналы к мышце, а не обратно к спинному мозгу. Таким образом, поврежденный нерв фактически обманом заставляет говорить с мышцей, а не сигнализировать о боли обратно в спинной и головной мозг.
При болях в брюшной стенке из-за компрессии нерва лечение включает декомпрессию нерва, чтобы обеспечить достаточное пространство вокруг нерва. В ситуациях обширного повреждения критического нерва выполняется трансплантация нерва, чтобы удалить рубец внутри нерва и соединить его с нервным трансплантатом. Наконец, при хронической боли в нервах, вызванной повреждением некритического нерва, рекомендуется целенаправленная реиннервация мышц. В этом типе операции поврежденный нерв перенаправляется на местную мышцу, так что нерв посылает электрические сигналы к мышце, а не обратно к спинному мозгу. Таким образом, поврежденный нерв фактически обманом заставляет говорить с мышцей, а не сигнализировать о боли обратно в спинной и головной мозг.
Декомпрессия нерва обычно занимает менее одного часа на место хирургического вмешательства и может выполняться под общей или местной анестезией в состоянии бодрствования. Пересадка нерва, а также целенаправленная операция по реиннервации мышц могут длиться несколько часов и выполняются под общей анестезией. После декомпрессии нерва пациентов выписывают домой в тот же день, принимая Тайленол, Мотрин, а иногда и короткий курс наркотических средств. Легкая активность рекомендуется, когда это удобно для пациента. Через неделю после операции пациенты могут снять повязки и промокнуть разрез. Через шесть недель после операции пациенты могут возобновить полную активность. После трансплантации нерва или целенаправленной операции по реиннервации мышц пациентам может потребоваться только пребывание в больнице в течение ночи, и на следующее утро их выписывают домой, принимая Тайленол, Мотрин и короткий курс наркотических средств. Через три недели после операции пациенты могут снять повязку. Через двенадцать недель после операции пациенты могут возобновить полную активность. В зависимости от продолжительности, интенсивности и механизма повреждения нервной системы облегчение может быть немедленным или более постепенным и в течение многих месяцев.
После декомпрессии нерва пациентов выписывают домой в тот же день, принимая Тайленол, Мотрин, а иногда и короткий курс наркотических средств. Легкая активность рекомендуется, когда это удобно для пациента. Через неделю после операции пациенты могут снять повязки и промокнуть разрез. Через шесть недель после операции пациенты могут возобновить полную активность. После трансплантации нерва или целенаправленной операции по реиннервации мышц пациентам может потребоваться только пребывание в больнице в течение ночи, и на следующее утро их выписывают домой, принимая Тайленол, Мотрин и короткий курс наркотических средств. Через три недели после операции пациенты могут снять повязку. Через двенадцать недель после операции пациенты могут возобновить полную активность. В зависимости от продолжительности, интенсивности и механизма повреждения нервной системы облегчение может быть немедленным или более постепенным и в течение многих месяцев.
5 звезд из более чем 20 обзоров Google
Медицинский центр Cedars-Sinai
8635 West 3rd St#770WLos Angeles, CA
Телефон: 310. 423.2129Факс: 310.248.8596
423.2129Факс: 310.248.8596
направления
Необъяснимая боль в животе может быть вызвана защемлением нерва
Аптечка: спросите экспертов Гарварда
В: Я борюсь с постоянной болью в правой части живота. Иногда кажется, что он движется от задней части к передней и обратно. Мой врач сначала назначил анализы крови и УЗИ брюшной полости. Совсем недавно мне сделали компьютерную томографию живота. Все нормально! Мой врач теперь думает, что это может быть защемление нерва. Может ли защемленный нерв причинять такую сильную боль?
О: То, что вы описываете, на самом деле довольно распространено. Да, похоже, ваша боль исходит от раздраженного нерва, выходящего из позвоночника. Эти спинномозговые нервы проходят от центра спины к бокам тела. Врачи называют этот тип боли в нервах радикулопатией или болью в корешках спинного мозга.
Действительно, боль может быть очень сильной. И пациент, и врач часто обеспокоены тем, что боль может быть связана с внутрибрюшной проблемой.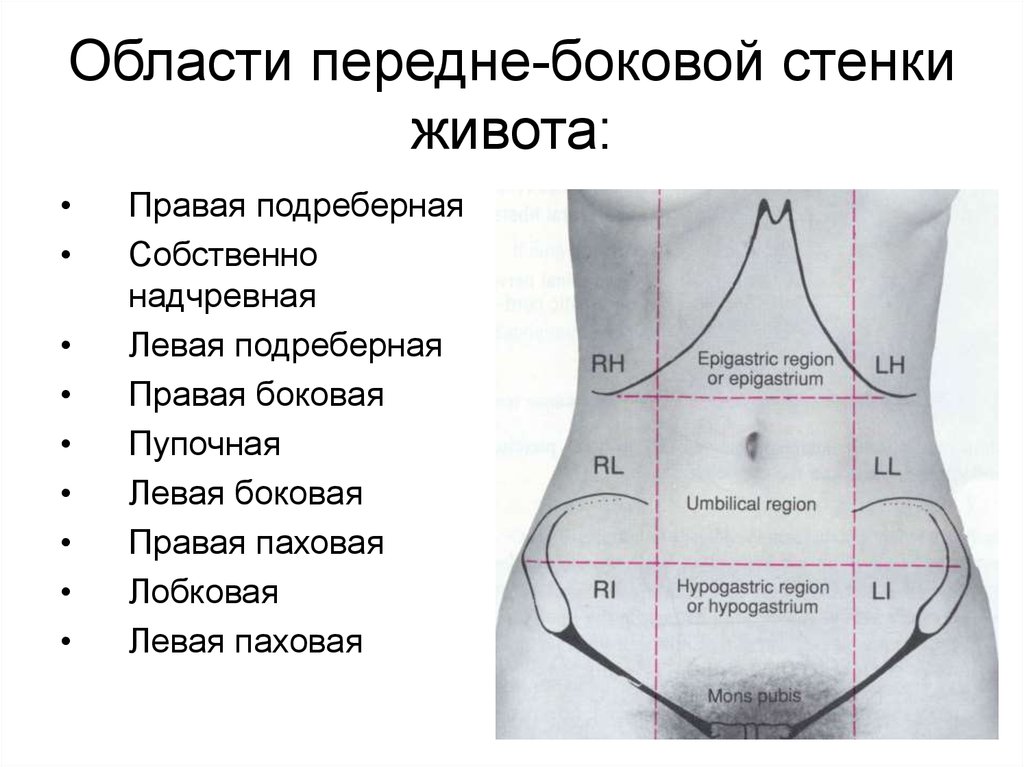 Так что неудивительно, что у вас были анализы крови, УЗИ и КТ.
Так что неудивительно, что у вас были анализы крови, УЗИ и КТ.
Лечение постоянной боли в нервах может вызвать разочарование. Нервная боль часто имеет очень раздражающее свойство, которое может быть более неприятным, чем боль, вызванная другими причинами.
Не существует единого наилучшего подхода. Поиск правильных методов лечения и лекарств для контроля постоянной боли — это процесс проб и ошибок. Цель состоит в том, чтобы найти наиболее эффективную комбинацию с наименьшим количеством побочных эффектов при сохранении разумных затрат.
Я часто предлагаю комбинацию нестероидного противовоспалительного препарата (НПВП) и одного из трициклических антидепрессантов. Они доступны в виде недорогих дженериков. Если вы не можете принимать НПВП из-за аллергии, проблем с почками, гастрита или язвенной болезни, ацетаминофен также можно комбинировать с трициклическими.
Из НПВП напроксен, как правило, является моим первым выбором при хронической боли, потому что его нужно принимать всего два раза в день. Ибупрофен так же эффективен. И если один не работает, попробуйте другой.
Ибупрофен так же эффективен. И если один не работает, попробуйте другой.
Когда я прописываю трициклический антидепрессант от боли, пациенты часто отвечают: «Но у меня нет депрессии». Сегодня трициклические препараты больше используются для лечения хронических болей, особенно стойких нервных болей. Примеры включают амитриптилин, нортриптилин, дезипрамин и доксепин.
Я рекомендую начинать с очень низкой дозы, например, 10 мг амитриптилина на ночь. Эти препараты могут быть очень успокаивающими; увеличивать дозу постепенно. В отличие от НПВП и ацетаминофена, трициклические препараты не облегчат боль сразу. Работа может занять несколько недель.
Существует много других лекарств, помогающих облегчить невралгию, в том числе вещества, наносимые непосредственно на кожу. Потерпи. Вам и вашему врачу может потребоваться некоторое время, чтобы найти хорошую стратегию для облегчения ваших симптомов.
(Ховард ЛеВайн, доктор медицинских наук, терапевт в Brigham and Women’s Hospital в Бостоне и доцент медицины в Гарвардской медицинской школе.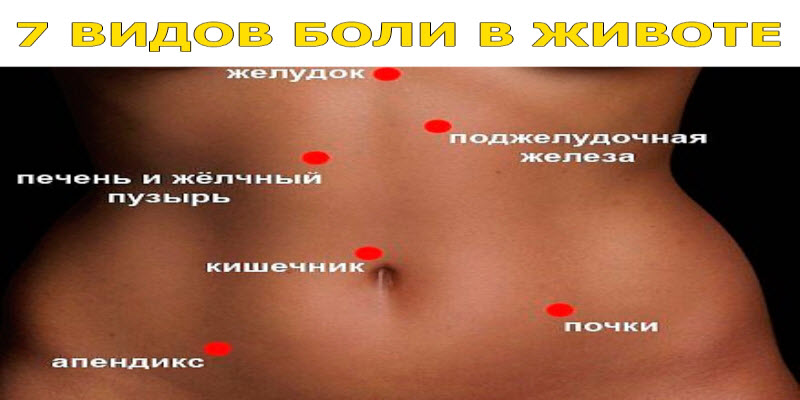

 п.). Основными симптомами являются шок, тупая боль в промежности, мошонке, резкая боль в мочеиспускательном канале, уретроррагия, острая задержка мочеиспускания, частые безрезультатные позывы к мочеиспусканию, перерастяжение мочевого пузыря, гематома и мочевые затеки на промежности, мошонке, бедрах.
п.). Основными симптомами являются шок, тупая боль в промежности, мошонке, резкая боль в мочеиспускательном канале, уретроррагия, острая задержка мочеиспускания, частые безрезультатные позывы к мочеиспусканию, перерастяжение мочевого пузыря, гематома и мочевые затеки на промежности, мошонке, бедрах. Клинически этот вид травм проявляется болью внизу живота, в области заднего прохода и промежности, частым болезненным мочеиспусканием, микро- или макрогематурией, гемоспермией.
Клинически этот вид травм проявляется болью внизу живота, в области заднего прохода и промежности, частым болезненным мочеиспусканием, микро- или макрогематурией, гемоспермией.