После кесарева болит низ живота: Важно знать — Здоровье петербуржца
Содержание
Боль при половом акте — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Подтверждаю
Подробнее
- ИНВИТРО
- Библиотека
- Симптомы
- Боль при половом акте
Вагинизм
Кандидоз
Папилломатоз
Цистит
Эндометриоз
Простатит
2175
03 Июня
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боль при половом акте: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Боль и дискомфорт при половом акте (диспареуния) подразумевают крайне неприятные и болезненные ощущения, возникающие в половых органах в период коитуса. Реакция на эту боль бывает настолько выраженной, что заставляет человека отказаться от половых контактов. Страх боли вызывает мышечный спазм, который не дает получить удовольствие от близости, сопровождается нарушением кровообращения в органах малого таза и дистрофическими изменениями в тканях.
Порочный круг психогенных и органических изменений во многом обусловливает неэффективность лечения при использовании только лекарственной терапии.
Разновидности боли при половом акте
Боль во время полового акта может отличаться по интенсивности и характеру. В зависимости от природы заболевания могут преобладать умеренные диффузные (рассеянные) боли или чувство тяжести внизу живота, ощущение спазма, жжения, зуда. Редко может наблюдаться распространенная выраженная боль в области матки или внизу живота.
Боль дифференцируют по локализации (на входе во влагалище или глубокую боль в области матки), времени возникновения (в начале коитуса, во время активной фазы или после полового акта), ситуационности (только с определенным партнером или только в определенном положении).
Независимо от локализации и характера боли она всегда сопровождается негативными эмоциями, заставляющими со страхом и неприязнью относиться к половому акту.
Возможные причины боли при половом акте
Международная классификация болезней выделяет две причины болевого синдрома – органическую (связанную с заболеваниями мочеполовых путей) и психосоматическую (первичное звено связано с психологическим расстройством).
Органическая диспареуния у женщин
У женщин боль может быть вызвана вагинизмом, или спазматическим сокращением мышц влагалища при проникновении туда полового члена. Причина вагинизма чаще всего кроется в отрицательном отношении к сексу, вызванном предшествующим стрессом, болью или изнасилованием.
Реже диспареуния отмечается после травм половых органов, родов или операций в области таза. По статистике боль испытывают более четверти женщин после кесарева сечения, а также многие кормящие матери.
Боль с последующим сокращением мышц влагалища может быть вызвана недостаточным количеством лубриканта (смазки) при отсутствии возбуждения в начале полового акта, а также из-за атрофии слизистой оболочки влагалища в результате снижения уровня эстрогена (женского полового гормона) у женщин во время менопаузы.
Снижение уровня эстрогенов и сухость слизистой влагалища могут стать следствием химиотерапевтической и радиологической терапии.
Воспаление слизистой оболочки вульвы связано с атрофическими изменениями тканей из-за нарушения углеводного обмена и дефицита эстрогенов. Диабетический вульвит характеризуется стандартными признаками воспаления — покраснением, отеком и болью во время половых контактов.
Вульводиния (вульварный вестибулит) также относится к распространенным причинам диспареунии, когда боль возникает при входе полового члена во влагалище. Это состояние объясняется многократным усилением передачи импульса с рецепторов влагалища в головной мозг. При такой чувствительности даже незначительное раздражение воспринимается женщиной как сильная и нестерпимая боль. Иногда такая боль может провоцироваться вульвовагинальным кандидозом и папилломатозом.
Болезненность половых актов наблюдается, когда присутствуют патологические процессы в мочеиспускательном канале и мочевом пузыре. Так, интерстициальный цистит (синдром болезненного мочевого пузыря) почти в половине случаев сопровождается диспареунией, которая и заставляет женщин обратиться к врачу. Боль в этом случае возникает не только во время полового акта, но и при наполнении мочевого пузыря, а ее пик приходится на момент позыва к мочеиспусканию.
Так, интерстициальный цистит (синдром болезненного мочевого пузыря) почти в половине случаев сопровождается диспареунией, которая и заставляет женщин обратиться к врачу. Боль в этом случае возникает не только во время полового акта, но и при наполнении мочевого пузыря, а ее пик приходится на момент позыва к мочеиспусканию.
Тазовые боли, одним из проявлений которых служит диспареуния, характеризуются постоянными или циклическими болезненными, тянущими ощущениями в области крестца, поясницы или в нижних отделах живота. Это состояние может быть обусловлено как гинекологическим заболеванием, так и не иметь явной органической основы. Чаще всего диспареуния в составе тазовых болей возникает у пациенток с эндометриозом, при этом они также жалуются на тазовую боль, дисменорею (выраженные циклические боли внизу живота) и обильные менструации.
Тазовые боли и диспареуния иногда возникают при патологическом положении матки (загибе матки, ретроверсии матки), ослаблении тонуса тазового дна.
Застойные и воспалительные изменения в органах малого таза приводят к спаечным процессам, что усугубляет болевой синдром.
Органическая диспареуния у мужчин
У мужчин наиболее распространенными причинами боли во время полового акта служат воспалительные заболевания предстательной железы и мочеиспускательного канала.
Боль возникает, как правило, в момент эякуляции. Если же болевой синдром сопровождает момент эрекции, то может быть вызван воспалением или потерей эластичности крайней плоти.
Диспареуния часто служит симптомом инфекционных заболеваний мочеполового тракта, например, урогенитального хламидиоза. Одновременно могут наблюдаться выделения из уретры, болезненное мочеиспускание и симптомы эпидидимита (воспалительного заболевания придатка семенника) или простатита (воспалительного заболевания предстательной железы).
Фиброзные бляшки в белочной оболочке и кавернозной ткани полового члена при болезни Пейрони становятся причиной деформации полового члена во время эрекции, что сопровождается болезненными ощущениями при половом акте.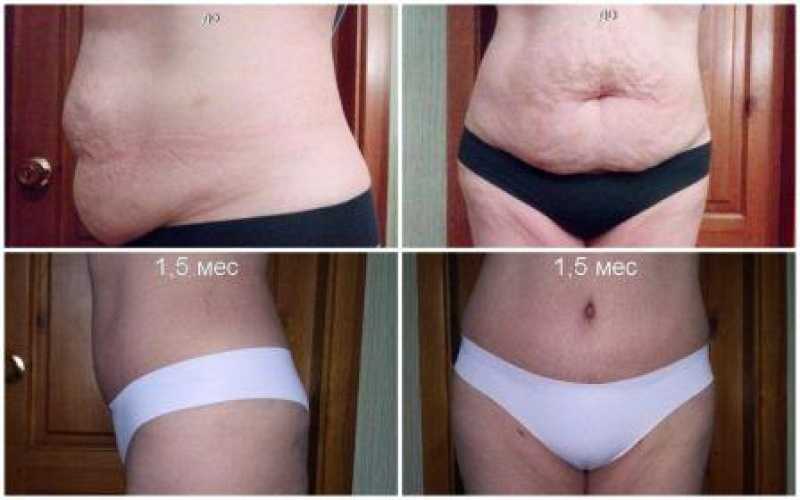
Психосоматическая диспареуния
Помимо органической природы у диспареунии есть и психогенные причины: неправильное сексуальное воспитание, психоэмоциональные травмы, задержка психосексуального развития, неблагоприятное начало половой жизни. Часто у пациентов в анамнезе выявляются гинекологические и урологические заболевания, которые отличаются длительным течением. Психосоматическая диспареуния может сопровождаться и патологией половых органов, однако их выраженность невелика и чаще всего представлена лишь незначительными изменениями.
К каким врачам обращаться при боли во время полового акта
Диспареуния объединяет в себе комплекс проблем, решение которых может быть обеспечено совместной работой врачей.
Как правило, женщина, испытывающая боль во время полового акта, обращается к
врачу-гинекологу, однако лечение без учета психосоматических расстройств может быть неэффективным, поэтому рекомендуется подключить к терапии сексопатолога.
Мужчине, испытывающему боль во время полового акта, следует обратиться к
урологу.
Диагностика и обследования при боли во время полового акта
Диагностика заболевания, вызвавшего диспареунию, затруднена и включает, как правило, несколько этапов.
В первую очередь необходим тщательный сбор анамнеза, который позволяет выявить не только характер и локализацию боли, но и время ее появления (с самого начала половой жизни, после родов или операций, с наступлением менопаузы и т.д.). Очень важно оценить психосоциальные факторы – стресс при первом половом акте, случаи нежелательного секса, насилие, неудовлетворенность семейной жизнью, отсутствие либидо.
После сбора анамнеза у женщин проводится осмотр наружных половых органов, который позволяет визуализировать участки покраснения, признаки кандидоза или вагиноза. Врач также проводит пальцевое или бимануальное (двуручное) обследование, в частности, это необходимо для выявления вагинизма и вульводинии. При наличии выделений необходимы исследование мазка по Папаниколау, микроскопия на влажном стекле и выполнение посева.
Посев отделяемого половых органов на микрофлору, определение чувствительности к антимикробным препаратам и бактериофагам
Бактериологическое исследование биоматериала с целью выделения и идентификации условно-патогенных микроорганизмов – возбудителей неспецифических инфекцион…
До 6 рабочих дней
Доступно с выездом на дом
1 565 руб
В корзину
При подозрении на эндометриоз врач может назначить кольпоскопию, ультразвуковое исследование, магнитно-резонансную или компьютерную томографию.
Кольпоскопия
Исследование, позволяющее оценить состояние слизистой влагалища и шейки матки и диагностировать патологические изменения, включая новообразования на ранних ста. ..
..
1 890 руб
Записаться
УЗИ органов малого таза (матка, придатки)
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
2 390 руб
Записаться
МРТ малого таза и наружных половых органов
8 740 руб
Записаться
Диагноз «интерстициальный цистит» ставят последовательно после исключения патологии со стороны мочевого пузыря. Необходимы клинический и биохимический анализы крови, а также исследование крови на антитела к вирусу простого герпеса, цитомегаловирусу.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram.
Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя…
До 1 рабочего дня
Доступно с выездом на дом
370 руб
В корзину
Авидность IgG-антител к вирусу простого герпеса 1 и 2 типов
Инфекция, вызванная вирусом простого герпеса (HSV) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано началь. ..
..
До 5 рабочих дней
Доступно с выездом на дом
830 руб
В корзину
Авидность антител класса IgG к цитомегаловирусу (авидность антител к Сytomegalovirus, anti-CMV-IgG avidity)
Цитомегаловирусная инфекция входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в лати…
До 1 рабочего дня
Доступно с выездом на дом
1 410 руб
В корзину
Кроме того, проводят микроскопическое и бактериологическое исследование мочи, мазков из мочеиспускательного и цервикального канала, ультразвуковое исследование почеки мочевого пузыря, а также экскреторную урографию, КТ мочевыводящих путей и цистоскопию стенок мочевого пузыря.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения
Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии».
Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
Посев мочи на микрофлору и определение чувствительности к расширенному спектру антимикробных препаратов (Urine Culture, Routine, quantitative. Aerobic Bacteria Identification. Antibiotic Susceptibility, enlarged testing)
Синонимы: Urine Culture, Routine, quantitative. Aerobic Bacteria Identification. Antibiotic Susceptibility, Enlarged Testing.
Краткое описание исследования «Посев мочи на микрофлору и определение чувствительно…
До 6 рабочих дней
Доступно с выездом на дом
2 300 руб
В корзину
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму (Gram Stain. Bacterioscopic examination of different smears)
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму
Бактериоскопия (от лат. «скопео» – смотрю) – лабораторный метод и…
До 2 рабочих дней
Доступно с выездом на дом
685 руб
В корзину
Комплексное УЗ обследование мочевыделительной системы (почки, мочеточники, мочевой пузырь)
Комплексное ультразвуковое сканирование органов мочевыделительной системы, позволяющее обнаружить патологию на ранних стадиях развития.
2 490 руб
Записаться
УЗИ мочевого пузыря, определение объема остаточной мочи
Исследование мочевого пузыря для оценки его структуры и функциональных особенностей.
2 040 руб
Записаться
КТ мочевыводящих путей
Метод оценки состояния мочевыделительной системы с помощью компьютерной томографии.
5 140 руб
Записаться
Мужчинам при наличии жалоб на боль во время полового акта врач назначает исследование для определение ДНК Chlamydia trachomatis в секрете простаты, эякуляте методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени» с целью исключения урогенитального хламидиоза.
Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в секрете простаты, эякуляте
Определение ДНК Chlamydia trachomatis в секрете простаты, эякуляте методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Хламидии (…
До 1 рабочего дня
Доступно с выездом на дом
455 руб
В корзину
Диагностику простатита проводят с помощью исследования средней порции мочи — с целью выявления повышенного содержания лейкоцитов и патогенных микроорганизмов. Кроме того, у пациента с простатитом повышается уровень простат-специфического антигена сыворотки крови.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения
Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии».
Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
ПСА общий (Простатический специфический антиген общий, Prostate-specific antigen total, PSA total)
ПСА общий – белок, специфичный для ткани предстательной железы, используемый в качестве опухолевого маркера. Физиологический экскреторный продукт предстател…
До 1 рабочего дня
Доступно с выездом на дом
790 руб
В корзину
Лечение состояний, характеризующихся болью при половом акте
При органической диспареунии требуется терапия основного гинекологического или урологического заболевания.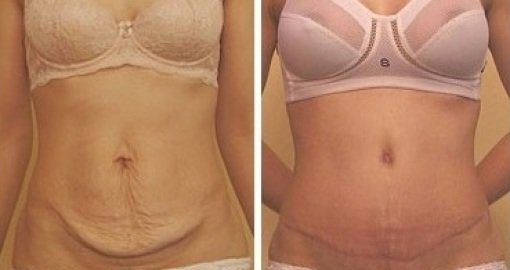 Если она проведена правильно и своевременно, то боль при половом акте проходит по мере излечения. Однако органические патологии нередко существуют параллельно с психологическими расстройствами – в этих случаях, как и при психосоматической диспареунии, нужна психотерапевтическая помощь сексопатолога.
Если она проведена правильно и своевременно, то боль при половом акте проходит по мере излечения. Однако органические патологии нередко существуют параллельно с психологическими расстройствами – в этих случаях, как и при психосоматической диспареунии, нужна психотерапевтическая помощь сексопатолога.
Показанием для сексологической коррекции является страх перед половым актом даже после устранения основной органической причины боли, снижение либидо, отсутствие оргазма.
Что делать при боли во время полового акта
Пациентам с диспареунией врачи советуют не накапливать «болевой» опыт, который, в конечном итоге, приводит к необратимым органическим и психологическим изменениям.
Источники:
- Яроцкая Е.Л. Тазовые боли в гинекологии: современные подходы к обследованию, лечению и реабилитации больных // Акушерство и гинекология: Клинические рекомендации. – № 2, 2016. – 2. – С. 82–94.
- Клинические рекомендации «Цистит у женщин».
 Разраб.: Российское общество урологов. – 2021.
Разраб.: Российское общество урологов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Печеночная колика
396
09 Ноября
Отек гортани
1523
07 Ноября
Желудочно-кишечное кровотечение
1048
29 Сентября
Показать еще
Дефицит железа
Энурез
Аденома простаты
Цистит
Простатит
Уретрит
Недержание мочи
Одной из деликатных проблем, ухудшающих качество жизни и доставляющих психологический и физический дискомфорт, является инконтиненция, или недержание мочи.
Подробнее
Грибок
Цистит
Уретрит
Травма
Простатит
Опухоль
Боль в уретре
Боль в уретре: причины, заболевания, при которых развивается, методы диагностики и лечения.
Подробнее
Гастрит
Язва
Подагра
Пиелонефрит
Цистит
Камни в почках
Камни в почках: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Кольпит
Цистит
Хламидиоз
Простатит
Уретрит
Трихомониаз
Цервицит
Грибок
Молочница
Мочекаменная болезнь
Опухоль
Полип
Боль при мочеиспускании
Боль при мочеиспускании служит симптомом ряда заболеваний и должна стать поводом для тщательного обследования.
Подробнее
Пневмония
Кашель
Гастрит
Гастродуоденит
Пиелонефрит
Цистит
Простатит
Отит
Конъюнктивит
Клебсиеллы
Клебсиелла: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите
врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите
медицинский офис из списка
Терапевт
Травмотолог-ортопед
Эндокринолог
Уролог
Гинеколог
Врач ультразвуковой диагностики
Врач-кардиолог
Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на
обработку персональных данных
Подписаться
Осложнения после родов — причины и последствия
- Увеличение количества выделений
- Задержка части плаценты в полости матки
- Изменения в системе свертывания крови
- Нарушение сокращения мышц матки
- Воспалительный процесс во влагалище или в матке
- Кандидоз влагалища (молочница)
- Послеродовой эндометрит
- Лактостаз и мастит
- Послеродовой пиелонефрит
- Венозный тромбоз
- Неприятные ощущения в области послеоперационных швов
- Недержание мочи, кала, выпадение матки
- Геморрой
После родов женщине часто кажется, что все волнения и тревоги позади. Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Роды заканчиваются после третьего периода родов, то есть после рождения последа. Вслед за этим матка сразу значительно уменьшается в размерах, становится шаровидной, полость ее заполнена сгустками крови; дно матки в этот момент находится примерно посередине между лоном и пупком. Ранний послеродовый период длится в течение 2 часов и в это время женщина находится в родильном отделении. Затем наступает поздний послеродовый период. Этот период длится 6-8 недель. В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменению в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовой период. Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Темп инволюционных изменений максимально выражен в первые 8-12 суток. Матка и шейка значительно уменьшаются в размерах. После рождения последа в матке остается большая раневая поверхность, для заживления которой требуется примерно 4-6 недель. В течение этого периода плацентарная площадка в матке кровоточит, кровянистые выделения – лохии — в первые дни имеют кровяной характер, постепенно их окраска меняется с красной на красновато-коричневую, коричневатую, к 4-й неделе выделения почти прекращаются и вскоре исчезают полностью. У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже. Общее их количество кровянистых выделений в течение послеродового периода составляет 500-1500 мл.
Темп инволюционных изменений максимально выражен в первые 8-12 суток. Матка и шейка значительно уменьшаются в размерах. После рождения последа в матке остается большая раневая поверхность, для заживления которой требуется примерно 4-6 недель. В течение этого периода плацентарная площадка в матке кровоточит, кровянистые выделения – лохии — в первые дни имеют кровяной характер, постепенно их окраска меняется с красной на красновато-коричневую, коричневатую, к 4-й неделе выделения почти прекращаются и вскоре исчезают полностью. У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже. Общее их количество кровянистых выделений в течение послеродового периода составляет 500-1500 мл.
Какие осложнения могут возникнуть после родов
К врачу-гинекологу нужно обратиться в следующих случаях:
Увеличение количества выделений
Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
Задержка части плаценты в полости матки
Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в полости матки. Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений.
Изменения в системе свертывания крови
В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях требуется сложная медикаментозная терапия.
Нарушение сокращения мышц матки
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией.
После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией.
Воспалительный процесс во влагалище или в матке
Выделения приобрели неприятный запах. Это может свидетельствовать о развитии воспалительного процесса во влагалище или в матке. В послеродовом периоде отмечено существенное увеличение состава большинства групп бактерий, включая бактероиды, кишечную палочку, стрептококки, стафилококки. Потенциально все эти виды могут быть причиной возникновения послеродовых инфекционных заболеваний. Частой проблемой женщин после родов бывает развитие бактериального вагиноза. Бактериальный вагиноз — это патология экосистемы влагалища, вызванная усиленным ростом преимущественно анаэробных бактерий (то есть тех, которые растут в бескислородной среде), которые активно размножаются в послеродовом периоде во влагалище женщины и могут являться возбудителями при послеродовых эндометритах или нагноении швов влагалища и шейки матки. Диагностика бактериального вагиноза основана на измерении кислотности влагалища и обнаружении в мазке на флору специ фических для данного заболевания «ключевых клеток» (это клетки слизистой влагалища, облепленные анаэробными бактериями). Лечение бактериального вагиноза в послеродовом периоде проводят местными препаратами.
Диагностика бактериального вагиноза основана на измерении кислотности влагалища и обнаружении в мазке на флору специ фических для данного заболевания «ключевых клеток» (это клетки слизистой влагалища, облепленные анаэробными бактериями). Лечение бактериального вагиноза в послеродовом периоде проводят местными препаратами.
Кандидоз влагалища (молочница)
Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища (молочницы). Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов. Для лечения применяют местные препараты в виде вагинальных свечей или таблеток.
Послеродовой эндометрит
Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения – послеродового эндометрита (воспаления внутренней слизистой оболочки матки). Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа (если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки), при длительном безводном промежутке (больше 12 часов от моента излития околоплодных вод до рождения малыша), у женщин, поступивших на роды с воспалительными заболеваниями половых путей (например, на фоне инфекций, передаваемых половым путем), у пациенток с большим количеством абортов в прошлом. Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота. Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса (появление в крови инфекционных агентов), вплоть до гибели пациентки.
Лактостаз и мастит
В послеродовом периоде возможно появление болей в молочных железах, чувство распирания, повышение температуры тела. При появлении этих симптомов обязательно нужно обратиться к врачу – акушеру-гинекологу в женской консультации или к хирургу.
Возможные причины появления болей в молочных железах и сопутствующего им повышения температуры это лактостаз и мастит.
Лактостаз (застой молока в железе), обусловлен закупоркой выводящих протоков. Чаще всего подобное состояние развивается при неправильном прикладывании малыша к груди, нарушении режима кормлений. Лактостазом чаще страдают первородящие женщины. При застое молока молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40 градусов. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела.
Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела. В тяжелых случаях в молоке могут определяться примеси гноя.
В тяжелых случаях в молоке могут определяться примеси гноя.
Для устранения лактостаза применяют сцеживание, местные противовоспалительные мази, физиотерапевтическое лечение. Мастит лечится при помощи антибиотиков. В некоторых случаях требуется подавление лактации и хирургическое лечение.
Послеродовой пиелонефрит
Повышение температуры тела, боли в спине или боку, болезненное мочеиспускание. Эти симптомы могут свидетельствовать о развитии послеродового пиелонефрита, то есть воспаления почек. Критическими периодами для развития послеродового пиелонефрита врачи считают 4-6 и 12-14 сутки послеродового периода. Развитие заболевания связано с попаданием инфекции в мочевыводящие пути из половых путей. Чаще всего заболевание развивается у родильниц, в моче которых во время беременности обнаруживали небольшое количество бактерий. В постановке диагноза врачу помогают ультразвуковое исследование почек и мочевого пузыря и анализ мочи.
Лечение пиелонефрита обязательно проводится антибиотиками.
Венозный тромбоз
Боли в ногах, отечность, появление покраснения на ногах по ходу вены, усиление болей при ходьбе – являются симптомами серьезной патологии – венозного тромбоза (образования сгустков крови в венах) и требуют срочного обращения к врачу хирургу или флебологу. Самыми опасными периодами для возникновения тромбозов считают 5-6 сутки после родов или операции кесарева сечения, реже тромбозы возникают через 2-3 недели после родов. Причинами тромбозов являются изменения в свертывающей системе крови, возникающие во время беременности и после родов. Физиологически, в послеродовом периоде происходит активация свертывающей системы. Поскольку организм старается прекратить кровотечение. В то же время тонус сосудов малого таза и нижних конечностей снижен, вены еще не успели приспособиться к работе в новых условиях. Эти условия и запускают механизмы образования тромбов. Немаловажную роль в развитии послеродовых венозных тромбозов играет и гормональный фон, резко меняющийся после окончания беременности.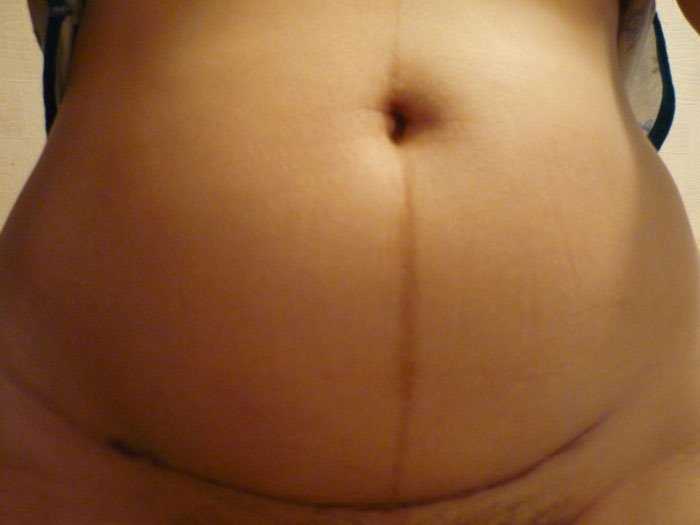
Особенно велик риск развития венозных тромбозов у женщин с различными патологиями системы свертывания крови, которые выявляются еще до беременности или во время вынашивания малыша. Высока вероятность тромбоэмболических осложнений и при наличии заболеваний сердечно-сосудистой системы, избыточной массы тела. Повышается риск тромбоза и у женщин в возрастной группе после 40 лет, при наличии варикозной болезни нижних конечностей. Увеличивается риск тромбообразования у женщин, перенесших операцию кесарева сечения. В постановке диагноза врачу помогает ультразвуковое исследование вен, с допплерографией, то есть оценкой кровотока в сосудах. Для лечения венозных тромбозов применяют медикаментозные средства, ношение компрессионного трикотажа.
Тяжелым осложнением венозных тромбозов является отрыв части тромба и перемещение его по сосудистому руслу. При этом тромбы, попадая в сосуды легкого или головного мозга, вызывают инсульты (нарушение мозгового кровообращения) или тромбоэмболию легочных артерий (закупорка тромбом легочных артерий).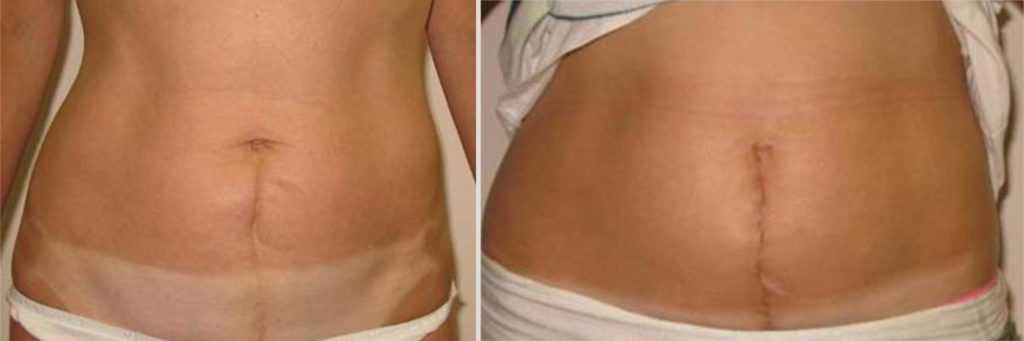 Это серьезное осложнение появляются резкий кашель, одышка, болевые ощущения в груди, может начаться кровохарканье — появление прожилок крови в мокроте при кашле. В тяжелых случаях нарушается работа сердца и может наступить смерть.
Это серьезное осложнение появляются резкий кашель, одышка, болевые ощущения в груди, может начаться кровохарканье — появление прожилок крови в мокроте при кашле. В тяжелых случаях нарушается работа сердца и может наступить смерть.
Неприятные ощущения в области послеоперационных швов
Могут беспокоить неприятные ощущения в области послеоперационных швов после кесарева сечения или в области швов на промежности. В норме после ушивания разрывов влагалища могут быть небольшие болевые ощущения 1-2 дня, но они быстро проходят. Боли в области послеоперационной раны после кесарева сечения могут беспокоить в течение 2 недель, постепенно уменьшаясь. Ощущение тяжести, распирания, боли в области послеоперационной раны может говорить о накоплении гематомы (крови) в области швов. Обычно это бывает в первые трое суток после родов и требует хирургического лечения – удаления скопившейся крови. Боль, жжение, кровоточивость швов, появление выделений с неприятным запахом, отечности в области наложенных швов, повышение температуры тела свидетельствует о присоединении инфекции и нагноении швов. В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
Недержание мочи, кала, выпадение матки
Нарушение физиологических функций тазовых органов различной степени (мочевого пузыря, прямой кишки), которые могут появиться как в послеродовом периоде — недержание мочи, кала, выпадение матки. Проблема опущения половых органов возникает тогда, когда мышцы тазового дна утратили способность к сокращению настолько, что отдельные органы или их части не попадают в проекцию поддерживающего аппарата. Самой частой причиной опущения тазовых органов является травма мышц тазового дна во время родов.
Геморрой
Достаточно часто женщин после родов беспокоит появление геморроидальных узлов — варикозно расширенных вены прямой кишки. Предрасполагающим фактором в данном случае является значительное повышение внутрибрюшного давления во время беременности и во время родов. В случае появления геморроя, в области ануса возникают образования, которые могут быть безболезненными, но чаще всего — болезненными, кровоточащими и зудящими. Появление интенсивных болей в области ануса, кровянистых выделений из прямой кишки являются поводом обратиться к врачу – проктологу. Чаще всего, неосложненные формы геморроя лечат местными медикаментозными препаратами – кремами и свечами, в случае развития осложнений (ущемление узла, кровотечение) требуется хирургическое лечение.
Появление интенсивных болей в области ануса, кровянистых выделений из прямой кишки являются поводом обратиться к врачу – проктологу. Чаще всего, неосложненные формы геморроя лечат местными медикаментозными препаратами – кремами и свечами, в случае развития осложнений (ущемление узла, кровотечение) требуется хирургическое лечение.
В любом случае, при возникновении каких-либо симптомов, причиняющих беспокойство, желательно обратиться к врачу, ведь любое осложнение лучше предупредить или лечить в самой начальной стадии.
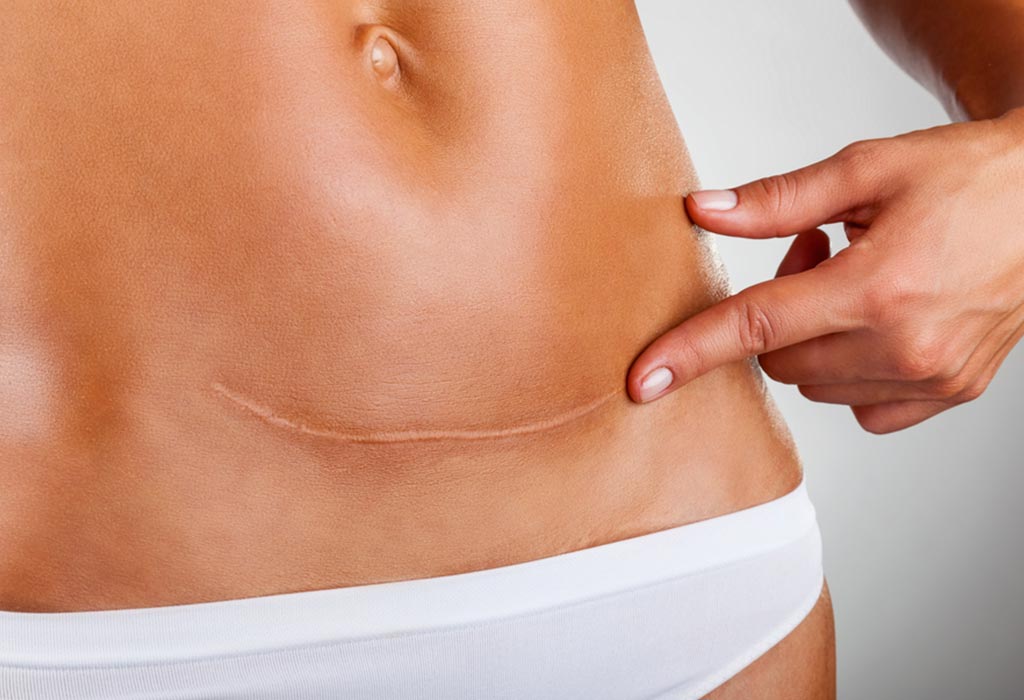
Грыжа после кесарева сечения: симптомы и лечение
Грыжа — это когда часть тела выступает или проталкивается через другую часть тела там, где этого быть не должно. В редких случаях может быть осложнением кесарева сечения (кесарева сечения).
Кесарево сечение (кесарево сечение) включает разрез живота и матки женщины для доступа к ребенку.
Существует множество причин, по которым ваш врач может порекомендовать кесарево сечение, в том числе если у вашего ребенка тазовое предлежание или у вас ранее было кесарево сечение.
Грыжа, связанная с кесаревым сечением, представляет собой тип послеродовой грыжи, которая развивается в области рубца после кесарева сечения после рождения. Это разновидность послеоперационной грыжи.
Поделиться на PinterestПослеоперационная грыжа — это осложнение, которое может возникнуть после кесарева сечения. Джадхав Г.С., Адхикари Г.Р., Пурохит Р.С. (21 августа 2022 г.) Проспективное обсервационное исследование вентральной грыжи. CC-BY 4.0.
В случае послеоперационной грыжи после кесарева сечения слизистая брюшной полости проходит через хирургический разрез.
Женщины более подвержены этому риску, если они:
- имеют избыточный вес, так как лишний вес может оказывать дополнительную нагрузку на желудок
- имеют больший разрез кесарева сечения
- имеют диабет
- имеют не такую прочную ткань
Хотя послеоперационные грыжи обычно не вызывают симптомов, выходящих за рамки их физических характеристик, они не исчезнут без лечения. Хирургическое вмешательство является единственным методом лечения послеоперационной грыжи после кесарева сечения.
Хирургическое вмешательство является единственным методом лечения послеоперационной грыжи после кесарева сечения.
Исследования показывают, что у женщин со срединным разрезом (вверх и вниз) вероятность грыжи после кесарева сечения выше, чем у женщин с поперечным (поперечным) разрезом.
Около половины грыж, возникающих после кесарева сечения, могут вызывать симптомы в течение первого года. Обычно это вентральные грыжи, что означает, что грыжа выпячивается через мышцы живота.
Пол и гендер — одно и то же?
Люди часто используют термины «пол» и «гендер» взаимозаменяемо, но они имеют разные значения:
- «Пол» относится к физическим характеристикам, которые различают мужские, женские и интерсексуальные тела.
- «Пол» относится к личности человека и его внутреннему самочувствию. Примеры включают мужчину, женщину, небинарность, агендер, бигендер, гендерфлюид, пангендер и трансгендер. Гендерная идентичность человека может отличаться от пола, присвоенного ему при рождении.

Симптомы грыжи после кесарева сечения можно разделить на следующие категории:
Выпячивание брюшной полости
Наиболее распространенным симптомом грыжи после кесарева сечения является выпячивание тканей, которое, по-видимому, исходит из области послеоперационного рубца. Или у вас может быть просто выпуклость кожи внутри или вокруг шрама.
Грыжи не всегда развиваются сразу после кесарева сечения, поэтому эту выпуклость можно заметить через несколько месяцев после родов. Обычно это более заметно в следующих обстоятельствах:
- когда вы стоите очень прямо и высоко
- когда вы занимаетесь физической активностью, например поднимаете предмет над головой
- когда вы кашляете
Кожа живота (там, где матка сжимается после беременности) после родов может выглядеть дряблой, с ямочками или вздутиями. Это может затруднить определение того, есть ли у женщины симптомы грыжи или она просто заживает после кесарева сечения.
Боль и/или дискомфорт
Иногда послеоперационная грыжа может вызывать боль и дискомфорт, особенно когда вздутие живота более заметно. Сначала молодой маме может быть сложно распознать этот симптом.
Процесс заживления после кесарева сечения может вызывать дискомфорт. Но дискомфорт от грыжи будет продолжаться после типичного периода заживления после кесарева сечения.
Тошнота и/или запор
Послеоперационная грыжа поражает области вокруг желудка, поэтому может вызвать расстройство желудка. Это включает тошноту и даже рвоту.
Запор является еще одним симптомом, так как грыжа может привести к смещению кишечника. Это затрудняет опорожнение кишечника.
Врачи часто могут диагностировать грыжу, глядя на ее внешний вид и проводя медицинский осмотр. Но некоторые состояния могут возникать после кесарева сечения с симптомами, похожими на грыжу.
Примеры этих состояний включают:
- абсцесс
- гематома
- эндометриоз брюшной стенки
- разрыв матки
- раневая инфекция
Врачи иногда также используют методы визуализации, чтобы исключить другие состояния, подтвердить диагноз грыжи или оценить, не защемлен ли кишечник внутри грыжи. Примеры включают УЗИ или компьютерную томографию.
Примеры включают УЗИ или компьютерную томографию.
Хирургия – обычное лечение послеоперационной грыжи. Но врачи обычно не рекомендуют операцию, если у женщины нет определенных симптомов.
К ним относятся:
- Грыжа становится намного больше и заметнее
- Грыжа вызывает дискомфорт, из-за которого женщине трудно выполнять повседневную деятельность
- Грыжа ущемлена (кишка застревает в грыже и не получает достаточного кровотока, что обычно вызывает сильную боль)
Ущемленная грыжа встречается редко. Когда это происходит, это требует неотложной медицинской помощи.
Не существует лекарств, которые можно было бы принять для уменьшения грыжи. Некоторые женщины носят абдоминальный бандаж, представляющий собой эластичный пояс, который удерживает грыжу от выпячивания. Это не заставит грыжу исчезнуть, но может помочь облегчить симптомы. Только операция может окончательно уменьшить внешний вид грыжи.
Хирург может оценить вашу грыжу и порекомендовать особый подход к ее устранению. Например, некоторые хирурги будут использовать «открытую» технику. Это включает в себя больший разрез для восстановления грыжи. В качестве альтернативы лапароскопические или минимально инвазивные методы включают небольшие разрезы для доступа к пораженному участку.
Например, некоторые хирурги будут использовать «открытую» технику. Это включает в себя больший разрез для восстановления грыжи. В качестве альтернативы лапароскопические или минимально инвазивные методы включают небольшие разрезы для доступа к пораженному участку.
Как правило, при обоих хирургических подходах врач накладывает кусок хирургической сетки на слабую область. Это помогает правильно удерживать его на месте.
Вот несколько ответов на дополнительные вопросы о грыже после кесарева сечения.
Как узнать, есть ли у меня грыжа после кесарева сечения?
Если у вас образовалась грыжа после кесарева сечения, вы, как правило, почувствуете или увидите выпуклость кожи или ткани, выступающую через область рубца после кесарева сечения.
Насколько распространена послеоперационная грыжа после кесарева сечения?
Согласно метаанализу 2020 года, частота возникновения послеоперационных грыж после кесарева сечения составляет 0,0–5,6%. Более раннее исследование 2014 года также показало, что примерно 2 из каждых 1000 кесаревых сечений вызвали грыжу, которая потребовала хирургического вмешательства в течение 10 лет после родов. Возможно, что после кесарева сечения у большего количества женщин возникают грыжи, но они могут не делать операцию по их устранению в течение некоторого времени или вообще.
Возможно, что после кесарева сечения у большего количества женщин возникают грыжи, но они могут не делать операцию по их устранению в течение некоторого времени или вообще.
Могу ли я сделать еще одну грыжу кесарева сечения?
Около 20% всех хирургических вмешательств после послеоперационной грыжи являются повторными процедурами, что означает, что каждый пятый человек столкнется с повторной послеоперационной грыжей после лечения. Согласно другим исследованиям, вентральные послеоперационные грыжи, связанные с кесаревым сечением, после пластики могут рецидивировать с частотой до 15-40%.
Если женщина рассматривает возможность рождения еще одного ребенка, она подвергается большему риску рецидива. Иногда врачи рекомендуют подождать, пока женщина не перестанет желать забеременеть, чтобы снизить риск повторного возникновения грыжи после хирургического вмешательства.
Вы можете получить послеоперационную грыжу после родов с помощью кесарева сечения. Это означает, что слизистая оболочка брюшной полости будет выступать через хирургический разрез кесарева сечения.
Часто эти типы грыж не требуют лечения, но в некоторых случаях могут быть болезненными. Они также могут вызывать беспокойство из-за своего внешнего вида. Единственный способ лечения грыжи – ее удаление хирургическим путем.
Почему кесарево сечение или подтяжка живота вызывают боль в нервах
Как правило, после операции возникает определенная степень боли или дискомфорта. Хирургические процедуры травматичны для человеческого организма, и боль может быть связана с тем, что ваше тело пытается залечить поврежденные ткани. В некоторых случаях, однако, после этого развивается нервная боль, и это не та боль, которую вы, вероятно, должны ожидать.
Как мы отмечали на нашем веб-сайте, нервная боль часто сопровождается такими симптомами, как жжение, стреляющая, колющая и жгучая боль. У некоторых пациентов внешняя стимуляция — даже на низком уровне (например, ветер, дующий на кожу, или вода, льющаяся из лейки душа) — вызывает сильные физические ощущения. Другие испытывают «мурашки по коже» или чувствуют, что определенная часть или область тела подключена к электрической розетке.
Если у вас есть такие симптомы, боль, скорее всего, вызвана каким-то нервным заболеванием.
В некоторых случаях эти симптомы появляются после таких процедур, как кесарево сечение (кесарево сечение) и подтяжка живота. Когда они это делают, пациенты могут понять, почему это происходит с ними. Итак, давайте сегодня посмотрим, почему у вас болит нерв после таких процедур.
Для начала стоит отметить, что нервная боль не означает, что во время операции что-то было сделано неправильно. Хирурги, по определению своей работы, должны разрезать ткани, чтобы решить проблемы со здоровьем. В вашем теле есть целая сеть нервов, так что это означает, что иногда нервы также будут перерезаны во время операции. Это просто факт.
Нервная боль после кесарева сечения
Как и при других хирургических процедурах, практически невозможно выполнить кесарево сечение без разреза некоторых нервов. Тем не менее, длительное повреждение нерва после кесарева сечения, как правило, встречается довольно редко.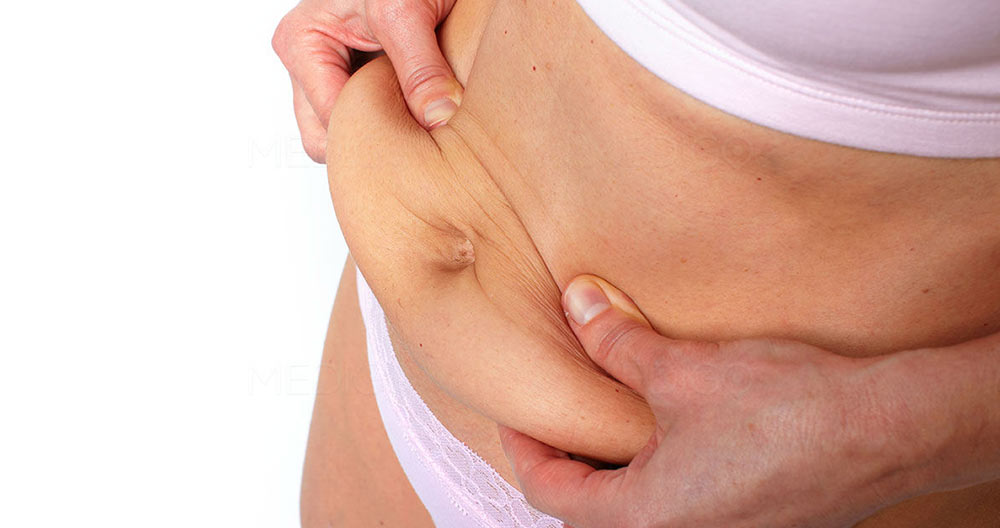
Часто нервы заживают, не вызывая долговременных проблем. Когда поврежденные нервы не заживают правильно, это считается повреждением нерва. В зависимости от того, какие нервы повреждены и их соответствующие функции, могут развиваться различные краткосрочные и долгосрочные симптомы. Эти симптомы могут включать нарушение двигательной функции и нервную боль.
Если у вас было кесарево сечение и вы испытываете поверхностную боль по краям рубца, вероятно, были затронуты подвздошно-паховый, подвздошно-подчревный и/или бедренно-половой нервы. Обычно боль проявляется жгучей болью и повышенной чувствительностью — это означает, что даже легкое прикосновение причиняет боль (как в более ранних примерах с ветром и водой). Также могут быть ощущения «электрического шока».
Если надавливание на пораженный участок не вызывает боли, вероятность того, что эти специфические нервы виноваты, меньше.
Причина выделения подвздошно-пахового, подвздошно-подчревного и бедренно-полового нервов сводится к их расположению. Хирурги и стараются избегать важных нервов, насколько это возможно, но они проходят близко к краю разреза кесарева сечения. Это позволяет легко травмировать их во время процедуры (ушибить, раздавить и т. д.) или застрять в рубцовой ткани после нее.
Хирурги и стараются избегать важных нервов, насколько это возможно, но они проходят близко к краю разреза кесарева сечения. Это позволяет легко травмировать их во время процедуры (ушибить, раздавить и т. д.) или застрять в рубцовой ткани после нее.
Если вы испытываете болезненные ощущения, скорее всего, нервы были повреждены, а не перерезаны. Мы можем сказать это, потому что перерезанные нервы, как правило, вызывают онемение, а не боль. Хотя бывают случаи, когда и онемение, и боль возникают в результате перерезанных нервов (это состояние называется 9).0153 анестезия болезненная ).
При диагностике боли в нервах после кесарева сечения мы используем блокаду нерва. Это вопрос использования анестетика, чтобы вызвать временное онемение пораженного нерва. Когда есть и онемение, и облегчение боли, это указывает на повреждение периферического нерва. Если есть онемение без облегчения боли, вероятно, что-то еще играет роль.
Нервная боль после подтяжки живота
Подтяжка живота — абдоминопластика — является одной из наиболее распространенных косметических процедур, выполняемых в Соединенных Штатах: Американское общество пластических хирургов сообщило о 127 633 операциях в 2016 г. Это на 104 % больше, чем 62 713 операций, выполненных в 2000 г.
Это на 104 % больше, чем 62 713 операций, выполненных в 2000 г.
Эксперты считают, что количество операций по абдоминопластике будет только увеличиваться как из-за количества эстетических хирургических процедур, так и из-за увеличения числа пациентов с ожирением, достигших значительной потери веса после бариатрической хирургии.
Как и при других операциях, при подтяжке живота травмируются нервы пораженного участка. Это может вызвать онемение в течение нескольких недель или месяцев, прежде чем нервы преодолеют временную нейропраксию (потеря нервной проводимости). Обычно для разрешения ситуации требуется всего около 6-12 недель, но в некоторых случаях это может занять больше времени.
В то время как это онемение и определенный дискомфорт можно ожидать, это может быть проблемой, когда нервная боль развилась и не проходит через разумное количество времени.
В случае боли в нервах после подтяжки живота, вероятно, затрагивается небольшой нерв, называемый латеральным кожным нервом бедра.

 Разраб.: Российское общество урологов. – 2021.
Разраб.: Российское общество урологов. – 2021.