После кесарева сечения когда перестанет болеть живот: Важно знать — Здоровье петербуржца
Содержание
Противовоспалительные средства для облегчения боли в промежности после родов
Этот перевод устарел. Пожалуйста, нажмите здесь, чтобы увидеть последнюю версию этого обзора на английском языке.
В чем состоит проблема (вопрос)?
После родов многие женщины испытывают боль в промежности – области между задним проходом и влагалищем. Этот Кокрейновский обзор обращен к вопросу, можно ли эту боль уменьшить с помощью одной дозы нестероидного противовоспалительного средства (НПВС), такого, как аспирин или ибупрофен.
Почему это важно?
Некоторые женщины после родов испытывают особенно острую боль в промежности в том случае, если во время родов произошел ее разрыв, или же потребовался разрез (процедура, известная как эпизиотомия). Даже те женщины, роды которых прошли без разрыва промежности или хирургического вмешательства, часто испытывают определенный дискомфорт в области промежности, который может повлиять на активность женщины, а также на ее способность ухаживать за ребенком. Этот обзор является частью серии обзоров, посвященных эффективности различных лекарств, используемых для облегчения боли, при боли в промежности непосредственно после родов. В этом обзоре рассмотрены НПВС, такие как аспирин и ибупрофен.
Этот обзор является частью серии обзоров, посвященных эффективности различных лекарств, используемых для облегчения боли, при боли в промежности непосредственно после родов. В этом обзоре рассмотрены НПВС, такие как аспирин и ибупрофен.
Какие доказательства мы нашли?
Мы обнаружили 28 исследований с участием 4181 женщины, в которых изучали 13 различных НПВС (аспирин, ибупрофен и пр.) Мы включили исследования, проведенные до 31 марта 2016 года. В исследования, которые мы обнаружили, были включены только женщины, перенесшие травмы промежности и которые не кормили грудью. Исследования были проведены в период между 1967 по 2013 годами, были небольшими и невысокого качества.
В исследованиях было показано, что однократная доза НПВС обеспечивает большее облегчение боли, при оценке через 4 часа (низкое качество доказательств) или 6 часов (очень низкое качество доказательств) после приема, по сравнению с плацебо (таблеткой, имитирующей лекарство) или отсутствием лечения у кормящих женщин, перенесших травму промежности во время родов.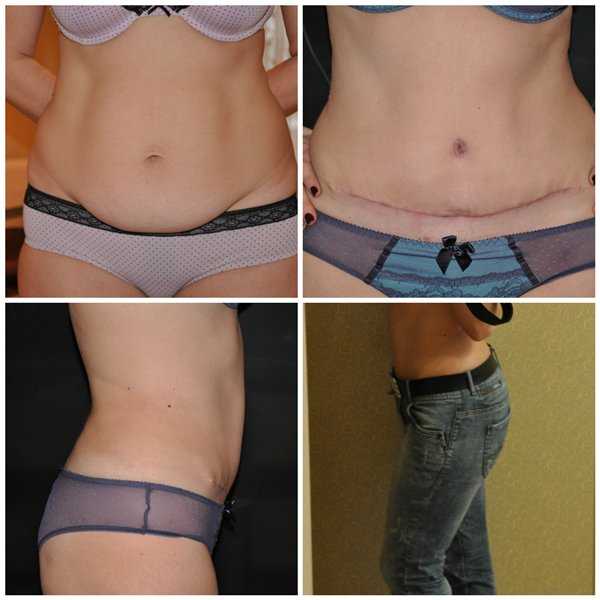 Женщины, получившие однократные дозы НПВС, также меньше нуждались в дополнительном обезболивании через 4 часа (низкое качество доказательств) или 6 часов (низкое качество доказательств) после первичного приема, по сравнению с женщинами, которые принимали плацебо или не получали лечения. Не во всех исследованиях оценивали неблагоприятные эффекты вмешательства, однако в некоторых из них сообщали о неблагоприятных эффектах у матерей, таких как сонливость, головная боль, слабость, тошнота, дискомфорт в области желудка. Однако, явных различий в частоте неблагоприятных эффектов через 6 часов после приема лекарства между группами не было (очень низкое качество доказательств). В одном небольшом исследовании сообщали об отсутствии неблагоприятных эффектов у матерей через 4 часа после приема лекарства (низкое качество доказательств). Ни в одном из исследований не оценивали возможные неблагоприятные эффекты у детей.
Женщины, получившие однократные дозы НПВС, также меньше нуждались в дополнительном обезболивании через 4 часа (низкое качество доказательств) или 6 часов (низкое качество доказательств) после первичного приема, по сравнению с женщинами, которые принимали плацебо или не получали лечения. Не во всех исследованиях оценивали неблагоприятные эффекты вмешательства, однако в некоторых из них сообщали о неблагоприятных эффектах у матерей, таких как сонливость, головная боль, слабость, тошнота, дискомфорт в области желудка. Однако, явных различий в частоте неблагоприятных эффектов через 6 часов после приема лекарства между группами не было (очень низкое качество доказательств). В одном небольшом исследовании сообщали об отсутствии неблагоприятных эффектов у матерей через 4 часа после приема лекарства (низкое качество доказательств). Ни в одном из исследований не оценивали возможные неблагоприятные эффекты у детей.
НПВС также оказались лучше, чем парацетамол, в облегчении боли при оценке через 4 часа (но не 6 часов) после приема лекарства, хотя такое сравнение было проведено только в трех небольших исследованиях. Женщины, получившие однократную дозу НПВС, также меньше нуждались в дополнительном обезболивании через 6 часов (но не 4 часа) после приема лекарства, по сравнению с женщинами, которые получали парацетамол. Каких-либо неблагоприятных эффектов у матерей через 4 часа после приема лекарства не отмечалось (по данным одного небольшого исследования). В трех небольших исследованиях сообщали о неблагоприятных эффектах у матерей, оцениваемых через 6 часов после приема лекарства, однако явных различий между группами не было. О неблагоприятных эффектах у детей не сообщали ни в одном из включенных исследований. Также во всех исследованиях были исключены женщины, кормящие грудью.
Женщины, получившие однократную дозу НПВС, также меньше нуждались в дополнительном обезболивании через 6 часов (но не 4 часа) после приема лекарства, по сравнению с женщинами, которые получали парацетамол. Каких-либо неблагоприятных эффектов у матерей через 4 часа после приема лекарства не отмечалось (по данным одного небольшого исследования). В трех небольших исследованиях сообщали о неблагоприятных эффектах у матерей, оцениваемых через 6 часов после приема лекарства, однако явных различий между группами не было. О неблагоприятных эффектах у детей не сообщали ни в одном из включенных исследований. Также во всех исследованиях были исключены женщины, кормящие грудью.
Сравнения различных НПВС и различных доз одного и того же НПВС не продемонстрировали каких-либо явных различий в их эффективности в отношении основных исходов, оцениваемых в этом обзоре. Однако, по некоторым НПВС было мало доступных данных.
Ни в одном из включенных исследований не сообщали о каких-либо вторичных исходах, рассматриваемых в этом обзоре, включая: увеличение длительности госпитализации или повторные госпитализации в связи с болью в промежности; кормление грудью, боль в промежности через 6 недель после родов, мнение женщин, послеродовую депрессию, а также степень нетрудоспособности в связи с болью в промежности.
Что это значит?
Женщинам, не кормящим грудью, однократная доза НПВС может облегчить боль в промежности, при оценке через 4 и 6 часов после приема лекарства. Парацетамол может принести похожую пользу. О серьезных побочных эффектах не сообщали, но не во всех исследованиях рассматривали этот вопрос. В отношении кормящих женщин данных нет и этим женщинам следует обратиться за помощью, поскольку некоторые НПВС не рекомендованы при кормлении грудью.
Заметки по переводу:
Перевод: Кукушкин Михаил Евгеньевич. Редактирование: Юдина Екатерина Викторовна. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия (филиал Северного Кокрейновского Центра на базе Казанского федерального университета). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]; [email protected]
Боль после родов | Прима Медика
После изгнания из рая человек обрел способность самостоятельно воспроизводить себе подобных, и женщина должна была рожать детей в муках.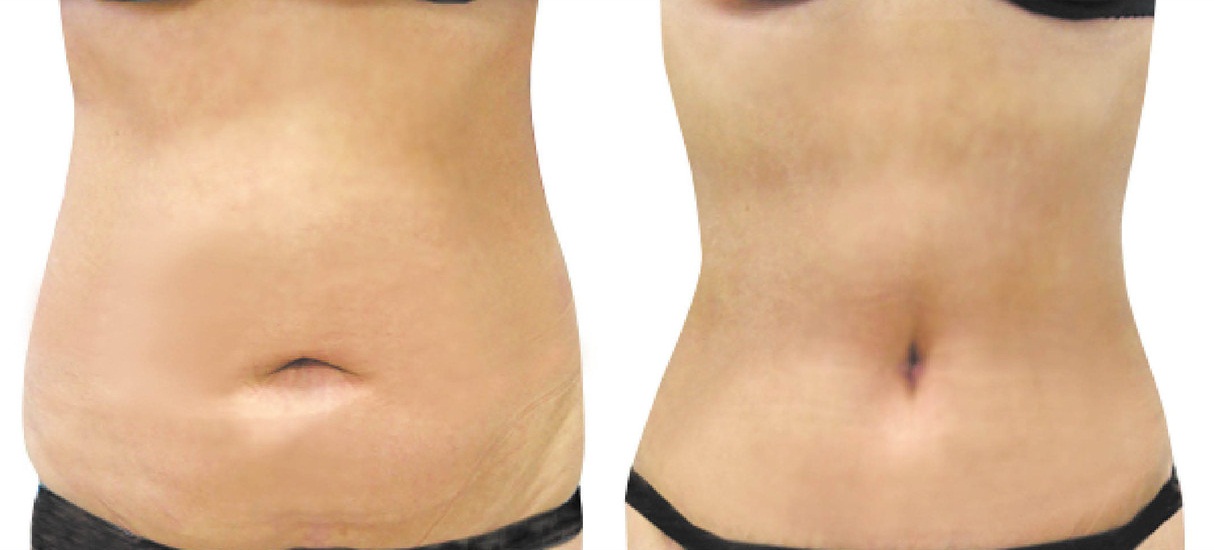 .. Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
.. Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
Чаще всего тянущие боли после родов в поясничной области и нижней части спины связаны со смещением бедренных суставов, а также с проявлением тех изменений в крестцово-копчиковом отделе позвоночника, которые происходят в течение всей беременности и во время рождения ребенка.
Причины боли после родов
Мы рассмотрим типичные боли после родов и их наиболее частые причины, хотя, безусловно, существует масса клинических случаев, когда симптомы боли после родов носят индивидуальный характер. Например, длительные сильные головные боли после родов мучают рожениц, перенесших регионарную эпидуральную (спинальную) анестезию, при которой обезболивающий роды препарат вводится в область позвоночника на границе поясничного и крестцового отделов. Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Боли в груди после родов, точнее, боль в грудной клетке с одышкой и кашлем, могут свидетельствовать об инфекционных заболеваниях легких, но это и симптомы легочной эмболии (попадания тромба в легочную артерию). Боли в ногах после родов — в икрах ног — может быть признаком угрожающего жизни тромбоза глубоких вен, при котором наблюдается покраснение кожи, отеки и повышение температуры. А сильные боли после родов в области живота могут быть признаком воспаления матки на месте прикрепления плаценты.
Однако типичные причины боли после родов связаны с тем, что в процессе появления ребенка родовые пути подвергаются сильному механическому воздействию, которое нередко оказывается травмирующим.
Боли в животе после родов
Гормоны, которые вырабатываются во время беременности, вызывают расслабление связок и мышц. Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Эти боли чаще всего бывают схваткообразными и при кормлении грудью усиливаются. Все это – абсолютно нормальное явление. Дело в том, что гормон окситоцин, который в большом количестве вырабатывает гипоталамус родившей женщины, попадает в кровь и стимулирует сокращение гладкой мускулатуры матки. Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Дно матки после родов располагается примерно на уровне пупка. В течение послеродового периода, то есть за 6-8 недель, матка сокращается до прежних размеров. Но у женщин, имевших во время беременности большой живот, мышечный тонус брюшины может быть ослаблен, что часто становится причиной пупочной грыжи. Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Кстати, боль в желудке после родов, а также боли в кишечнике после родов могут возникать вследствие запоров, которыми страдают многие роженицы. Кроме того, боли данной локализации могут беспокоить тех, у кого есть хронические заболевания ЖКТ: в послеродовой период они могут обостриться. Так что без консультации специалиста не обойтись.
Боли в позвоночнике после родов
Как отмечают медики, причина того, что разные женщины по-разному чувствуют себя после родов, во многом зависит от того, как их организм справляется с изменением или падением уровня гормонов, которые вырабатывались в период вынашивания ребенка.
После родов и выхода плаценты выработка определенных гормонов резко прекращается. К примеру, почти полностью перестает вырабатываться гормон релаксин, который во время беременности способствует увеличению эластичности мышц и расслаблению связок лонного сочленения тазовых костей.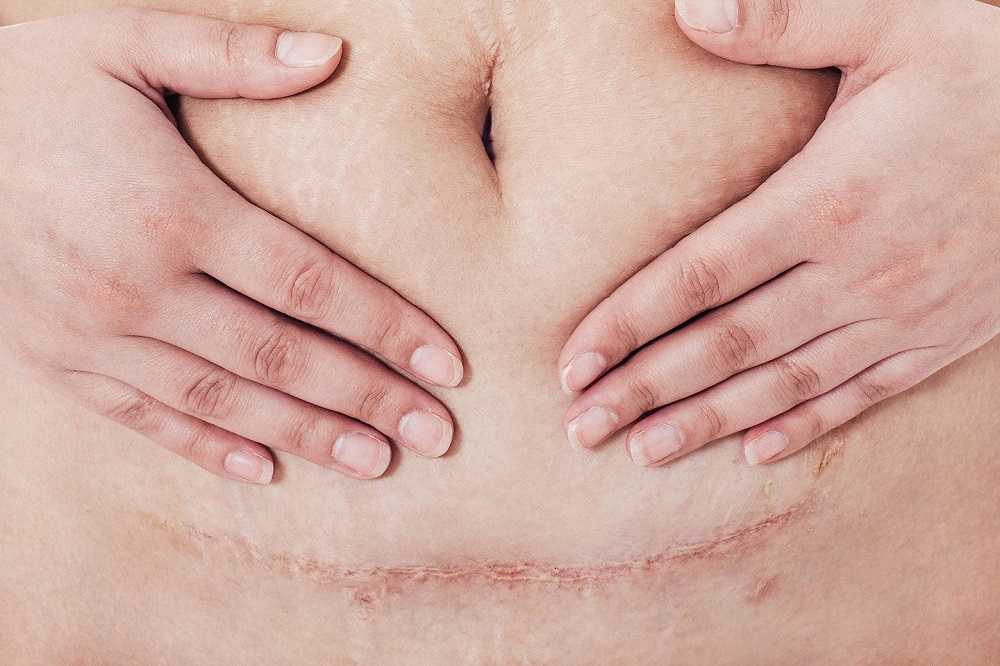 Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Поэтому вся опорно-двигательная система женщины после родов к нормальному функционированию переходит постепенно. И некоторые этапы этого процесса вызывают симптомы боли после родов.
Боли в позвоночнике после родов связаны с тем, что релаксин, расслабляя мышцы живота в ходе беременности, ослабляет и связки вокруг позвоночника. Именно повышенная нестабильность позвоночника на протяжении беременности и даже некоторое смещение позвонков приводит к тянущей боли в спине после родов. Эту же причину имеют боли в суставах после родов, в том числе боль в запястье после родов, боли в ногах после родов и боль в коленях после родов.
Боль в пояснице после родов
Боль в пояснице после родов частично является следствием перенапряжения квадратной мышцы поясницы, которая расположена в области задней стенки живота и соединяет подвздошную кость, ребра и поперечные отростки поясничных позвонков. При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
Кроме того, во время беременности мышцы живота растягиваются и удлиняются, а мышцы поясничного отдела, отвечающие за наклон и выпрямление туловища и за стабильность нижней части позвоночника, становятся короче. И это тоже вызывает боль в пояснице после родов. Растяжение связок лобкового сочленения, позвоночника и мышц тазового дна также являются причинами дискомфорта и болезненных ощущений в поясничной области.
Боли в тазу после родов: боль в крестце и копчике
Боль в крестце и копчике после родов женщины обычно не различают и боль в копчике принимают за болевые ощущения в крестце. Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
От передней и задней поверхностей крестца к тазовым костям идут связки, которые прочно удерживают кости тазового кольца. Но в течение беременности — буквально с самого ее начала — опорно-двигательная система женщины начинает готовиться к родам. Каким образом?
Во-первых, позвонки поясничного отдела от оси позвоночника отклоняются назад. Во-вторых, нижние конечности начинают удаляться от подвздошных костей, и тазобедренные головки даже выходят из вертлужных впадин. В-третьих, кости лонного и крестцово-подвздошного сочленений немного расходятся. Наконец, изменяется дуга загиба копчика, а обычно неподвижная кость крестца незначительно подвигается кзади. Все эти изменения в области костей таза предусмотрены природой и позволяют ребенку покинуть лоно матери.
Если ребенок крупный или его предлежание неправильное, или если роды проходили слишком быстро, то боль в крестце после родов и боль в копчике после родов появляется вследствие чрезмерного давления на сочленения в области таза. Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Чем больше было перегружено крестцово-копчиковое сочленение, тем сильнее и продолжительнее будут боли в тазу после родов и тем дольше будет процесс восстановления.
Зачастую в жалобах на боль в крестцовой зоне роженицы уточняют, что это боль при дефекации после родов. Действительно, боль данной локализации может становиться сильнее в случае расширения сигмовидной кишки при скоплении каловых масс или в острой фазе хронического колита, которая является осложнением послеродовых запоров. Как избавиться от запоров в послеродовом периоде, мы расскажем чуть позже.
Боль в лобке после родов
Под действием гормонов, которые «сигналят» всем системам организма роженицы об окончании процесса рождения ребенка, запускается механизм послеродового восстановления. И обычно сразу после родов происходит восстановление лонного сочленения (симфиза), кости которого во время беременности немного расходятся.
Если все в норме, то процесс восстановления обычного анатомического положения данного сочленения идет без ощутимых последствий.
Но если родившая женщина жалуется на боль в лобке после родов, значит соединяющий лобковые кости хрящ травмирован из-за перерастяжения тазового дна (которое происходит при разгибании головы выходящего из лона ребенка). В этом случае вероятно нарушение симметричности правой и левой лобковых костей. Врачи диагностируют эту патологию как симфизит — дисфункцию лобкового сочленения, при котором пациентка чувствует боль в области лобка при ходьбе и вынуждена ходить в развалку.
Если боли очень сильные и отдают во всех костях и сочленениях таза, то это уже не просто растяжение хряща, а разрыв лонного сочленения — симфизиолиз.
Боли в промежности после родов
Область промежности (regio perinealis) образует дно таза и состоит из мышц, фасций, жировой ткани и кожи. Боли в промежности после родов возникают при ее травмировании – разрыве или рассечении (перинеотомии).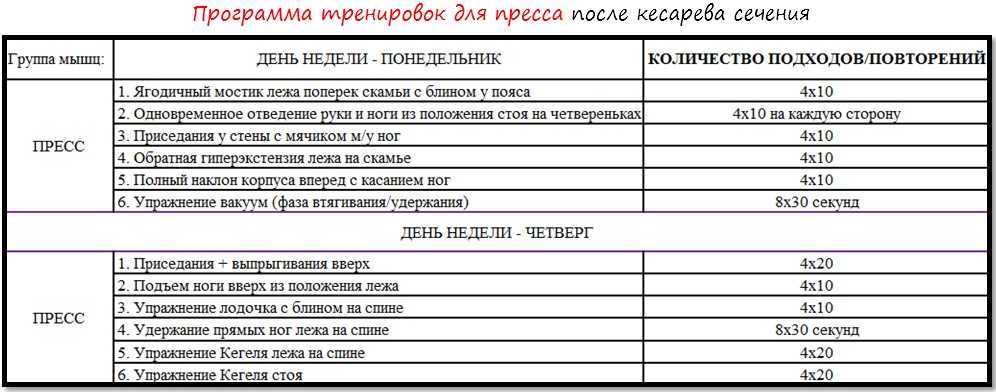
Согласно данным акушерской практики, чаще всего травмы промежности бывают у женщин с хорошо развитой мускулатурой, у пожилых первородящих, при узком влагалище с воспалительными изменениями тканей, при отечности тканей, а также при наличии рубцов после предыдущих родов.
При перинеотомии рассекается только кожа промежности, а при эпизиотомии — промежность и задняя стенка влагалища. Обе эти процедуры делаются при угрозе произвольного разрыва промежности, а также во избежание черепно-мозговых травм новорожденного. При разрыве или разрезе промежности сразу же после родов проводится их ушивание. Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
При этом хирургическое рассечение промежности лучше разрыва, так как рана получается ровная и чистая и в 95% случаев заживает, как говорят медики, prima intentio (первичным натяжением) — то есть быстро и без последствий.
Однако при этом неизбежны боли в промежности после родов.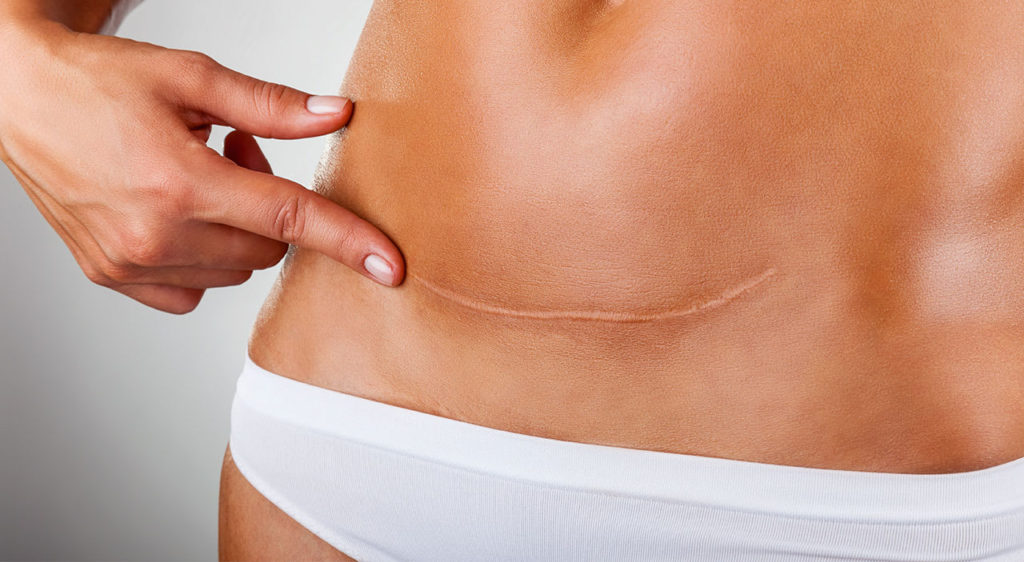 При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
Боли в паху после родов
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов даетгенитальный герпес, который был диагностирован у беременной.
Головные боли после родов
Головные боли после родов специалисты связывают с несколькими причинами. В первую очередь, это изменение гормонального фона в послеродовой период: нестабильность уровня эстрогенов и прогестерона. Причем, если роженица не кормит ребенка грудью, то головные боли возникают гораздо чаще, чем у кормящих женщин. Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Негативное влияние на состояние здоровья женщины в послеродовом периоде оказывают стрессы, переутомление, недосыпание и т.д. На фоне гормональных изменений данные факторы могут приводить к тому, что новоиспеченную мамочку будут донимать частые и довольно интенсивные головные боли после родов.
Боли в мышцах после родов
Мышечные боли различной локализации (в пояснице, мышцах таза, ног, спины, грудной клетки и др. ) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
Тем не менее, следует иметь в виду, что все изменения, через которые снова приходится проходить организму родившей женщины, необходимо контролировать и не допускать обострения имеющихся заболеваний. Например, заболеваний позвоночника, половой сферы, ЖКТ, которые могут проявить себя с новой силой после перенесенных во время родов нагрузок.
Боли в груди после родов
Мы уже рассказали о гормоне окситоцине, который стимулирует сокращение матки после родов. Кроме того, окситоцин имеет еще одну важнейшую функцию. В период лактации он вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому вырабатываемое под воздействием гормона пролактина грудное молоко проходит в субареолярные протоки молочной железы и выделяется из сосков.
Молоко появляется в груди после рождения ребенка – сначала в виде молозива. Сроки «прибытия» собственно молока индивидуальные, но акушеры нормой начала лактации считают 48-72 часа после родов. Этот процесс происходит буквально на глазах — путем набухания молочных желез, которое довольно часто сопровождают боли в груди после родов. В дальнейшем процесс выработки молока отрегулируется, и все неприятные ощущения пройдут.
Боли при месячных после родов
Очень часто после родов месячные у женщин становятся не такими регулярными, как до беременности. И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
Замечено, что большинство женщин, у которых до беременности была альгоменорея (болезненные менструации), после родов освобождаются от этих болей, или, по крайней мере, боли становятся намного слабее. Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Если есть малейшие опасения по поводу восстановления менструального цикла после родов, в том числе по поводу болей, нужно проконсультироваться с гинекологом.
Боль при мочеиспускании после родов
Боль при мочеиспускании после родов и неприятное жжение во время этого физиологического процесса – весьма распространенное явление в первые дни послеродового периода.
Нередко роженицы сталкиваются и с такими проблемами, как невозможность опорожнить мочевой пузырь в связи с полным отсутствием позывов. У всех этих симптомов есть причины. Дело в том, что пространство для расширения мочевого пузыря после родов увеличилось, либо в ходе родов мочевой пузырь мог быть травмирован, тогда какое-то время позывы могут отсутствовать.
К боли при мочеиспускании после родов приводят отек промежности, а также болезненность швов, наложенных при зашивании разрыва или разреза промежности. В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
Если боль при мочеиспускании после родов продолжается и после того, как заживет шов на промежности, то это уже признак неблагополучия: вероятно воспаление мочевого пузыря, которое сопровождается повышением температуры. В этом случае нужно сразу же обращаться за медицинской помощью.
Боль при сексе после родов
Послеродовое восстановление в норме занимает не менее двух месяцев. Ранее этого срока врачи не рекомендуют возобновлять сексуальные отношения супругов. Тем не менее, даже после этих двух месяцев не менее трети женщин чувствуют физический дискомфорт и даже боль при сексе после родов.
Боль во влагалище после родов может быть вызвана различными местными инфекциями, которые привели к воспалению слизистой оболочки половых органов, и именно это является причиной болезненных ощущений при сексе после родов. А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
Диагностика боли после родов
Для своевременного выявления возможных патологий после рождения ребенка каждой женщине необходимо посетить своего врача – через полтора месяца после родов. Этот визит будет нелишним, даже если женщина чувствует себя хорошо и ни на что не жалуется.
Осмотр гинеколога, в первую очередь, покажет, как обстоят дела с детородными органами женщины. От их здоровья во многом зависит здоровье женщины.
При наличии каких-либо жалоб диагноз ставится на основании того же осмотра и сбора анамнеза, включая история ведения родов, в которой указаны все их этапы, осложнения и проведенные манипуляции.
Если возникает необходимость осмотра врача другой специализации (к примеру, ортопеда невролога, гастроэнтеролога, нефролога), то пациентке дается соответствующее направление. И тогда диагностика имеющейся патологии проводится узким специалистом – соответствующими методами.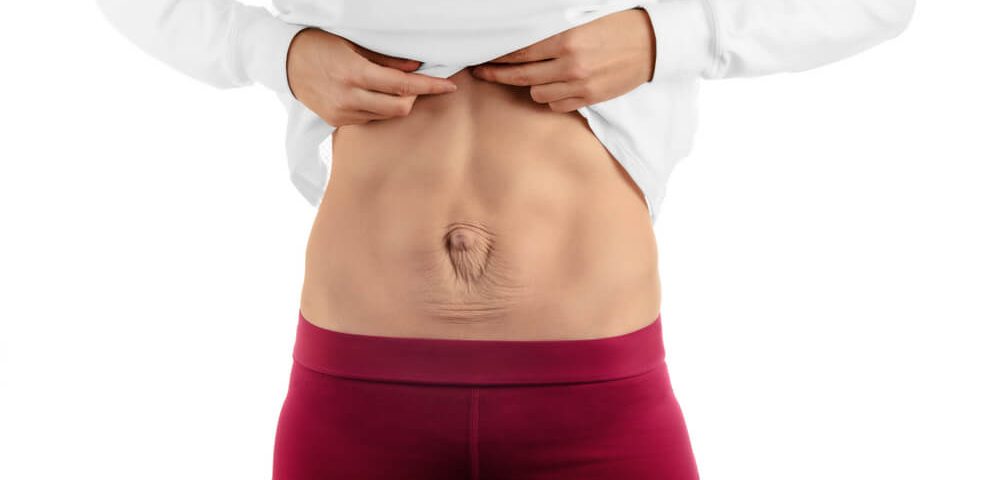 Например, при боли в лобке после родов диагноз симфизит или симфизиолиз ставится на основании обследования с помощью рентгена или компьютерного томографа.
Например, при боли в лобке после родов диагноз симфизит или симфизиолиз ставится на основании обследования с помощью рентгена или компьютерного томографа.
Лечение боли после родов
Боли внизу живота после родов максимум через 7-10 дней исчезнут сами, но это произойдет быстрее, если женщина наладит нормальное опорожнение мочевого пузыря, которое даст возможность сокращаться матке.
Врачи говорят, что можно использовать при боли в промежности после родов спрей Пантенол (обычно он применяется для лечения ожогов). Этот бактерицидный и местнообезболивающий препарат применяется для ускорения заживления при различных повреждениях кожи и слизистых оболочек и послеоперационных ранах. Пантенол наносят на поврежденную кожу несколько раз в сутки, его можно использовать при беременности и в период кормления грудью.
Чтобы как можно меньше травмировать швы на промежности, врачи рекомендуют использовать не обычные прокладки, а специальные послеродовые, у которых верхний слой изготовлен из материала, не прилипающего к шву.
При боли в позвоночнике после родов и боли в спине после родов рекомендуются физические упражнения:
- лежа на спине согнуть в колене правую ногу, левая остается в горизонтальном положении,
- завести носок стопы согнутой правой ноги под икру лежащей левой ноги,
- левой рукой взяться за правое бедро и наклонять влево правое колено.
Данное упражнение выполняется 8-10 раз, затем то же самое делается левой ногой.
При болях в спине старайтесь меньше наклоняться, не поднимать ничего тяжелого, во время кормления выбирать положение, максимально комфортное для спины — с обязательной опорой под поясничной областью.
Задача первостепенной важности в послеродовом периоде – избавиться от запоров! Поскольку проблемы со стулом могут усиливать боли в кобчике и крестце. Никаких слабительных, кроме — в крайних случаях — клизмы или глицериновых свечей. Лучше всего и безопаснее — есть сухофрукты, овсянку, кисломолочные продукты; принимать по утрам по столовой ложке подсолнечного масла, а натощак выпивать стакан холодной очищенной воды без газа.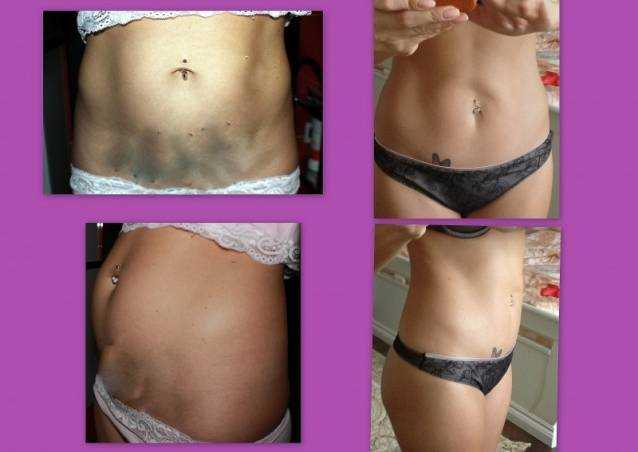
Помните, что любой слабительный лекарственный препарат при кормлении грудью приведет к аналогичному эффекту и у вашего малыша. Но и запор у мамы вызовет проблемы с кишечником у ребенка.
А вот при лечении боли в лобке после родов, особенно в случае с разрывом лонного сочленения (симфизиолизом), необходим постельный режим, болеутоляющие лекарства, физиотерапевтические процедуры и тазовый бандаж для фиксации костей. Все это должен назначить врач — после постановки диагноза.
К народным средствам лечения боли после родов относятся отвары и настои лекарственных растений. Так, пастушья сумка является не только прекрасным кровоостанавливающим средством, но и способствует сокращению матки. Отвар пастушьей сумки готовится из расчета одной чайной ложки травы на стакан кипятка (заливается и настаивается около получаса). Его рекомендуется пить три раза в день по столовой ложке.
В излечении разрывов промежности поможет алоэ: сок из листика выдавливается на гигиеническую прокладку. Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
А снять головную боль после родов можно при помощи эфирных масел (лаванды, лимона, грейпрута, базилика, розмарина и мелиссы), которыми натирают виски, за ушами и область шейных позвонков.
Если боли после родов не прекращаются (или усиливаются) спустя три месяца после рождения ребенка, то без лечения не обойтись. Но применение кормящей женщиной каких бы то ни было лекарственных препаратов, в первую очередь, обезболивающих, без рекомендации врача недопустимо!
Профилактика боли после родов
Профилактику боли после родов следует начинать еще во время беременности. Например, чтобы уменьшить послеродовые боли в области поясницы, будущим мамам нужно заниматься специальным фитнесом или аэробикой в воде, освоить и правильно применять в процессе родов технику дыхания. Чтобы избежать проблем с болями в позвоночнике, ногах и мышцах, необходимо в течение всей беременности строго следить за своим весом и не допускать появления стойкой отечности ног.
Чтобы избежать проблем с болями в позвоночнике, ногах и мышцах, необходимо в течение всей беременности строго следить за своим весом и не допускать появления стойкой отечности ног.
Послеродовой период в норме длится от шести до восьми недель. За это время организм роженицы снова перестраивается, а ее репродуктивные органы возвращаются к дородовому состоянию — инволюционируют. К сожалению, большинство родивших женщин испытывают боли после родов. Но боль быстро проходит, а радость материнства остается на всю жизнь!
И чтобы боли после родов не омрачали эту радость, не забывайте консультироваться со своим врачом-гинекологом. Его рекомендации помогут вам быстрее прийти в норму и сохранить здоровье.
Кесарево сечение — Восстановление — NHS
Вы, вероятно, будете в больнице в течение 3 или 4 дней после кесарева сечения, и вам может потребоваться несколько недель, чтобы успокоиться.
Восстановление в больнице
Среднее пребывание в больнице после кесарева сечения составляет около 3 или 4 дней.
Возможно, вы сможете вернуться домой раньше, если вы и ваш ребенок здоровы.
Во время пребывания в больнице:
- вам дадут обезболивающие, чтобы уменьшить любой дискомфорт
- у вас будет регулярный тесный контакт с ребенком, и вы сможете начать кормить его грудью
- вам будет рекомендовано вставать с постели и двигаться как можно скорее
- вы сможете есть и пить, как только почувствуете голод или жажду
- тонкая гибкая трубка, называемая катетер, будет оставаться в мочевом пузыре не менее 12 часов
- ваша рана будет покрыта повязкой не менее 24 часов
Мне нужно договориться с кем-нибудь, чтобы вас подвезли, так как вы не сможете водить машину в течение нескольких недель.
Уход за раной
Ваша акушерка также должна посоветовать вам, как ухаживать за раной.
Обычно вам рекомендуется:
- осторожно очищать и сушить рану каждый день
- носить свободную, удобную одежду и хлопчатобумажное нижнее белье парацетамол или ибупрофен (но не аспирин) во время грудного вскармливания
- следите за признаками инфекции
Нерассасывающиеся швы или скобы обычно снимаются акушеркой через 5–7 дней.
Ваш шрам
Кредит:
DR P. MARAZZI/SCIENCE PHOTO LIBRARY https://www.sciencephoto.com/media/2
/view
Рана на животе со временем превратится в шрам.
Обычно это горизонтальный шрам длиной от 10 до 20 см, расположенный чуть ниже линии бикини.
В редких случаях у вас может быть вертикальный шрам чуть ниже пупка.
Сначала шрам, вероятно, будет красным и очевидным, но со временем он должен исчезнуть и часто будет скрыт вашими лобковыми волосами.
На более темной коже рубцовая ткань может исчезнуть, оставив коричневый или белый след.
Контроль боли и кровотечения
Большинство женщин испытывают некоторый дискомфорт в течение первых нескольких дней после кесарева сечения, а у некоторых женщин боль может длиться несколько недель.
Вам должны давать обычные болеутоляющие средства, которые можно принимать дома столько времени, сколько они вам нужны, например, парацетамол или ибупрофен.
Аспирин и более сильный болеутоляющий кодеин, содержащийся в ко-кодамоле, обычно не рекомендуются при грудном вскармливании.
Ваш врач сможет посоветовать вам наиболее подходящее обезболивающее.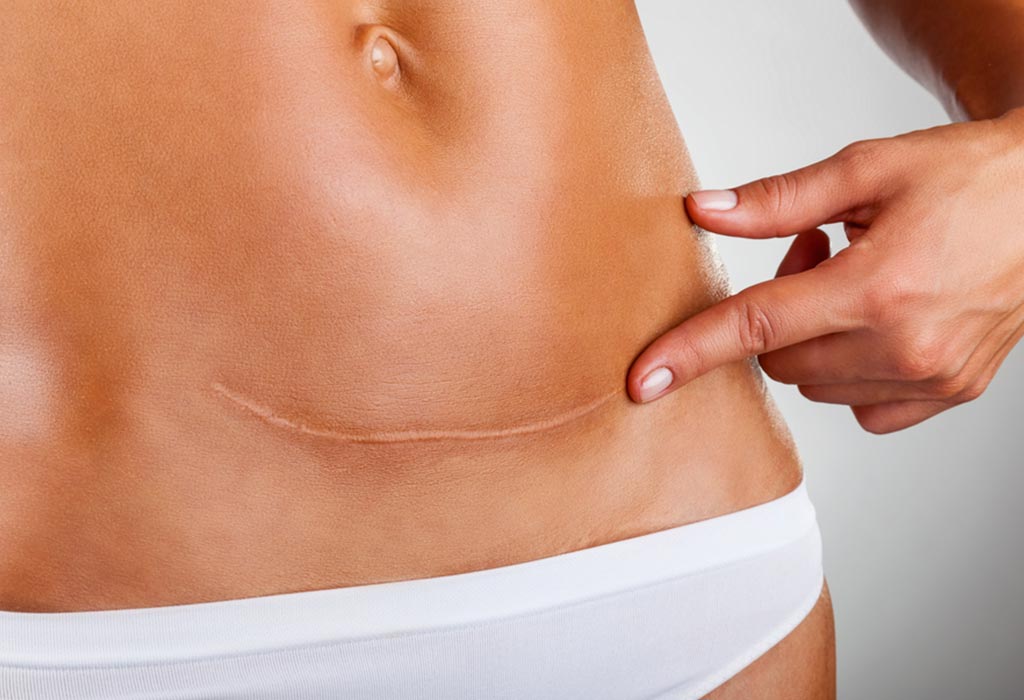
У вас также может быть вагинальное кровотечение.
Используйте гигиенические прокладки, а не тампоны, чтобы снизить риск распространения инфекции во влагалище, и обратитесь к врачу, если кровотечение сильное.
Возвращение к вашей обычной деятельности
Старайтесь оставаться подвижными и занимайтесь легкими делами, такими как ежедневная прогулка, пока вы восстанавливаетесь, чтобы снизить риск образования тромбов. Будьте осторожны, чтобы не перенапрягаться.
Вы должны быть в состоянии держать и носить ребенка, когда вернетесь домой.
Но вы, возможно, не сможете сразу выполнять некоторые действия, такие как:
- вождение автомобиля
- упражнения
- перенос что-либо тяжелее вашего ребенка
- заниматься сексом
Начинайте заниматься этими вещами снова только тогда, когда почувствуете, что можете это делать и не находите это неудобным. Это может быть не в течение 6 недель или около того.
Это может быть не в течение 6 недель или около того.
Попросите совета у акушерки, если вы не уверены, когда безопасно возвращаться к своей обычной деятельности.
Вы также можете обратиться к врачу общей практики на 6-недельном послеродовом осмотре.
Когда обращаться за медицинской консультацией
Немедленно свяжитесь с акушеркой или врачом общей практики, если после кесарева сечения у вас появились какие-либо из следующих симптомов:
- сильная боль
- подтекание мочи
- боль при мочеиспускании
- сильное вагинальное кровотечение
- ваша рана становится более красной, болезненной и опухшей дыхания
- отек или боль в голени
Эти симптомы могут быть признаком инфекции или тромба, который следует лечить как можно скорее.
Последняя проверка страницы: 27 июня 2019 г.
Дата следующей проверки: 27 июня 2022 г.
Как восстановиться после кесарева сечения в домашних условиях
Сколько времени занимает восстановление после кесарева сечения?
Обычно восстановление после кесарева сечения занимает около 6 недель, но это зависит от вашей индивидуальной ситуации. Если у вас возникли какие-либо проблемы во время или после кесарева сечения, или если вы присматриваете за другими детьми дома, вы можете почувствовать, что вам нужно больше времени для восстановления.
Поговорите со своим терапевтом, если вы все еще испытываете боль или чувствуете, что не поправились через 6 недель.
«Я был занят дома, присматривая за своими старшими детьми. Я чувствовал себя усталым и неудобным в течение почти трех месяцев».
Сара
Легкие физические упражнения, такие как ходьба, помогут вам восстановиться после кесарева сечения. Но избегайте чего-либо более активного, пока у вас не исчезнет боль и вы не почувствуете себя готовым. Например, не садитесь за руль, не носите ничего тяжелого, не занимайтесь сексом и не выполняйте тяжелую работу по дому, например, уборку пылесосом, пока не почувствуете, что в состоянии это сделать. Вам понадобится помощь, чтобы переносить ребенка в автокресле и поднимать коляску. Уточните в своей страховой компании, когда вы будете застрахованы от вождения после кесарева сечения.
Но избегайте чего-либо более активного, пока у вас не исчезнет боль и вы не почувствуете себя готовым. Например, не садитесь за руль, не носите ничего тяжелого, не занимайтесь сексом и не выполняйте тяжелую работу по дому, например, уборку пылесосом, пока не почувствуете, что в состоянии это сделать. Вам понадобится помощь, чтобы переносить ребенка в автокресле и поднимать коляску. Уточните в своей страховой компании, когда вы будете застрахованы от вождения после кесарева сечения.
Узнайте больше о том, когда делать упражнения после кесарева сечения.
Медицинские осмотры
Ваша акушерка и патронажная сестра будут посещать вас дома в течение первых нескольких недель, чтобы проверить, как вы и ваш ребенок чувствуете себя. После этого вы можете посетить патронажного работника в местной поликлинике, если хотите, чтобы вашего ребенка взвесили, или если вы хотите поговорить о возникших у вас проблемах. Вам нужно будет записаться на прием к своему терапевту для послеродового осмотра через 6–8 недель после кесарева сечения. Это для того, чтобы проверить, как вы выздоравливаете.
Это для того, чтобы проверить, как вы выздоравливаете.
Прочтите о том, как справиться с эмоциями после кесарева сечения.
Уход за раной после кесарева сечения
Ваша акушерка посетит вас дома, чтобы осмотреть рану и снять повязку, если она у вас осталась. Они также снимут швы или скобы через 5–7 дней, если у вас нет рассасывающихся швов. Это не больно, но может вызывать дискомфорт.
После того, как повязка будет снята, каждый день тщательно очищайте и сушите рану. Возможно, вам будет удобнее носить хлопчатобумажные брюки с высокой талией и свободную одежду.
Немедленно сообщите акушерке или врачу общей практики, если у вас есть какие-либо признаки инфекции, такие как:
- у вас высокая температура
- вы плохо себя чувствуете — например, расстройство желудка
- ваша рана становится красной, опухшей, болезненной или из нее появляются выделения.
«Через неделю после операции у меня в ране появилась инфекция, и я чувствовал себя из-за этого немного неудачно.
Я купала и содержала его в чистоте, как могла, но он находится в неудобном месте, и из-за лишнего веса ребенка трудно увидеть рану».
Лора
Обезболивающее
Ваша рана будет болеть и кровоточить в течение нескольких недель. Вам нужно будет принимать обезболивающее в течение как минимум 7–10 дней после кесарева сечения.
Ваша акушерка или врач сообщит вам, какое обезболивающее вы можете принять. Небольшие количества любых лекарств, которые вы принимаете, могут попасть в грудное молоко, но вряд ли они навредят вашему ребенку, если вы будете принимать их в соответствии с инструкциями. Не принимайте кодеин или ко-кодамол (который содержит кодеин), если вы кормите грудью, так как они могут нанести вред вашему ребенку.
Всегда консультируйтесь со своим врачом, акушеркой или фармацевтом, прежде чем принимать какие-либо лекарства. Ваша акушерка может дать вам болеутоляющие средства, такие как парацетамол, для приема дома.
Важно регулярно и вовремя принимать обезболивающее, даже если в данный момент боли нет. Если вы все еще испытываете боль от обезболивающих, поговорите со своей акушеркой, фармацевтом или врачом общей практики.
Если вы все еще испытываете боль от обезболивающих, поговорите со своей акушеркой, фармацевтом или врачом общей практики.
Лежать и вставать с постели
Во время восстановления после кесарева сечения ложиться и вставать с постели может быть сложно или неудобно. Чтобы было легче вставать с постели, вы можете попробовать:
- перевернуться на бок
- опускание обеих ног за край кровати
- подтолкнуть себя боком в сидячее положение.
Постарайтесь встать как можно прямо. Вы можете сделать наоборот, чтобы вернуться в постель.
«Я не была готова к тому, как трудно мне будет вставать с постели после второго кесарева сечения. Первые несколько дней самые тяжелые, поэтому, если вы можете спать сидя, возможно, стоит попробовать!»
Стейси
Восстановление шрама после кесарева сечения
Ваша рана заживет примерно через 6 недель. У вас останется шрам, но со временем он исчезнет. Ваш шрам будет иметь длину 10–20 см и обычно находится чуть ниже линии бикини. Сначала она будет красной, но со временем исчезнет. На более темной коже он может превратиться в коричневую или белую полосу. Вы можете потерять чувствительность в области раны, которая со временем может вернуться.
Сначала она будет красной, но со временем исчезнет. На более темной коже он может превратиться в коричневую или белую полосу. Вы можете потерять чувствительность в области раны, которая со временем может вернуться.
«Я не чувствовал вокруг своей раны почти 5 месяцев. У меня просто было странное ощущение мурашек по коже, когда я дотронулся до этой области».
Сара
Акушерка может посоветовать вам помассировать рубец после того, как он полностью заживет. Это может разрушить рубцовую ткань и остановить любой зуд. Существует не так много доказательств того, насколько хорошо это работает, но некоторые люди находят это полезным. Чтобы помассировать шрам:
- лечь на спину
- с помощью непарфюмированного крема или лосьона сделайте 20–30 небольших круговых движений кончиками пальцев по шраму
- повторять 2–3 раза в день.
Узнайте больше о том, чего ожидать после кесарева сечения.
Профилактика образования тромбов
Максимально активный образ жизни и обильное питье помогут снизить риск образования тромбов.
Возможно, ваша акушерка дала вам разжижающее кровь лекарство. Пока вы находитесь в больнице, они покажут вам, как делать инъекции ежедневно.
Немедленно сообщите своему врачу общей практики, акушерке или патронажной сестре, если у вас есть признаки образования тромба, такие как:
- кашель
- одышка
- опухшие или болезненные голени.
Секс после кесарева сечения
Возможно, вы не будете готовы снова заниматься сексом, пока полностью не восстановитесь после кесарева сечения. Это может занять около 6 недель. Как долго вы будете ждать, будет зависеть от того, как вы себя чувствуете физически и эмоционально.
Ваш врач общей практики расскажет вам о вариантах контрацепции во время 6-недельного осмотра. Но вы можете в любое время поговорить со своей акушеркой, патронажной сестрой или врачом общей практики о контрацепции.
Узнайте больше о сексе после беременности.
Вождение после кесарева сечения
Вы сможете снова сесть за руль, как только ваш лечащий врач скажет вам, что это безопасно для вас.
