При беременности чешется и грудь живот: Во время беременности чешется живот — почему это может быть опасным симптомом
Содержание
Почему во время беременности чешется кожа?
Зуд во время беременности встречается не очень часто. В большинстве случаев кожа начинает невыносимо чесаться (как при укусах комаров) поздним вечером, что может спровоцировать бессонницу и негативно сказаться на настроении женщины в целом. Зуд обычно не влияет на ребенка и проходит сам по себе после рождения. Однако рекомендуется проконсультироваться с гинекологом и дерматологом.
Беременность, состояние глубоких физиологических и гормональных изменений, связана с целым спектром изменений кожи и ее придатков. Более 90% беременных женщин испытывают одну или несколько форм кожных изменений. До 20% женщин испытывают зуд во время беременности.
Специфические дерматозы беременных — кожные поражения, возникающие во время беременности и исчезающие после родов. Зуд беременных — это состояние кожи беременных женщин, проявляющееся зудом и только вторичными высыпаниями в виде экскориаций с признаками холестаза или без него.
Зуд беременных и внутрипеченочный холестаз беременных — термины, взаимозаменяемо используемые в медицинской литературе, где термин «зуд беременных» характеризует пациенток с зудом при отсутствии первичных кожных изменений.
Повторим еще раз: нет никакой специфической сыпи, связанной с зудом беременных, но у многих пациенток будут признаки расчесов, чтобы попытаться облегчить симптомы зуда. Зуд может различаться от легкого до сильного и чаще всего поражает ладони и подошвы. Симптомы могут усиливаться ночью. Для клиницистов важно распознать зуд беременных, поскольку эти пациентки должны быть обследованы на наличие внутрипеченочного холестаза беременных.
Большинство врачей-акушеров могут столкнуться с внутрипеченочным холестазом беременных в течение своей карьеры, так как это наиболее распространенное заболевание печени, связанное с беременностью. Если у пациенток диагностирован внутрипеченочный холестаз беременных, эта информация может изменить план лечения, сроки родов, антенатальную оценку плода и ведение будущих беременностей.
Что вызывает зуд?
Окончательного объяснения зуда беременных еще не найдено. Считается, что гормональные и генетические факторы оказывают значительное влияние на его развитие.
Однако зуд при беременности чаще всего вызывается нарушениями функции печени: выработкой и выделением желчи, общим повышением уровня билирубина в крови. Происходит это в результате гормонального сбоя в организме будущей мамы – нарушения синтеза эстрогенов, а также из-за давления плода на желчевыводящие пути.
Большое количество образующихся жирных кислот с током крови попадает на кожу женщины и раздражает нервные окончания, вызывая невыносимый зуд. Подобные состояния, связанные с застоем желчи в организме, могут проявляться в третьем триместре беременности. Зуд также иногда может сопровождаться опасными заболеваниями, такими как диабет.
Состояние обычно начинается в третьем триместре, когда уровень гормонов самый высокий, и заканчивается родами. Он также может возвращаться при последовательных беременностях, что указывает на то, что это состояние вызвано гормональным дисбалансом.
Зуд беременных — это состояние, которое по-разному влияет на людей в зависимости от их этнической принадлежности и местонахождения. Эта этническая и географическая группировка случаев предполагает, что болезнь имеет наследственную основу.
Эта этническая и географическая группировка случаев предполагает, что болезнь имеет наследственную основу.
Гетерозиготные мутации в гене MDR3, также известном как ABCB4, связаны с этиологией заболевания. Каналикулярный транспортный белок транслоказы фосфатидилхолина кодируется геном MDR3.
Личный или семейный анамнез внутрипеченочного холестаза во время предыдущей беременности, многочисленные беременности, хронический гепатит С и пожилой возраст матери — все это факторы риска внутрипеченочного холестаза во время беременности. При зуде беременных результаты биопсии кожи часто неспецифичны; эпидермальное изъязвление обнаруживается в результате экскориаций.
Кто подвержен заболеванию?
Зуд при беременности обычно наблюдается у женщин с хроническими заболеваниями желчевыводящих путей и повышенным уровнем холестерина в крови. Эти будущие мамы должны регулярно (не реже одного раза в месяц) проходить биохимический анализ крови, чтобы исключить токсическое воздействие на клетки печени.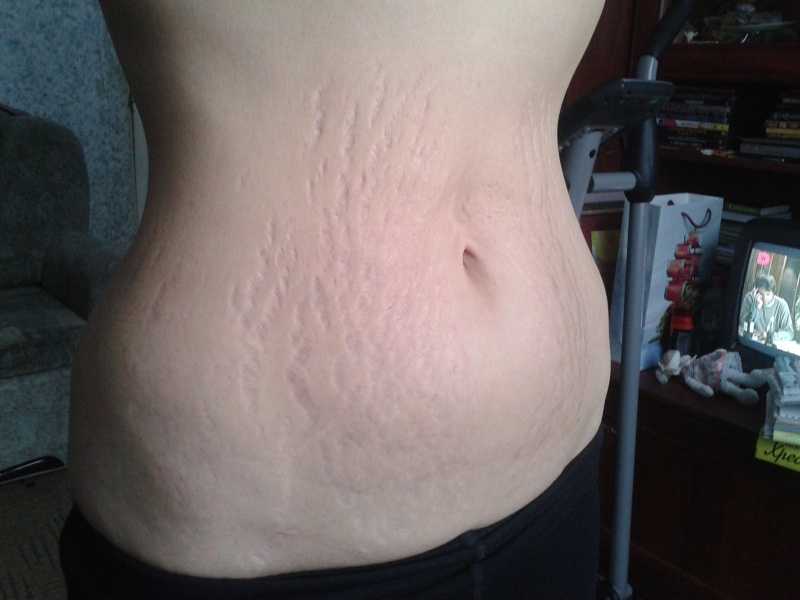
Как вы можете это контролировать?
Беременная женщина должна поговорить со своим гинекологом о дискомфорте, связанном с зудом. В некоторых случаях зуд может быть признаком начала серьезного заболевания, например, гепатита. Врач проведет необходимые анализы.
Если физикальное обследование показывает, что зуд не представляет опасности, часто можно устранить дискомфорт, соблюдая диету, направленную на снижение уровня холестерина и ограничение потребления жирной, острой и соленой пищи, нарушающей функцию печени. выделение желчи, а также обильное питье – это необходимо для устранения сухости кожи. Если диета не помогает, врач может назначить желчегонные (желчегонные препараты), подходящие для беременных.
Важно найти причину раздражающего зуда, исключив целую группу кожных заболеваний, которые могут возникнуть при беременности.
Зуд на животе и груди
Этот вид зуда следует рассмотреть отдельно. Кожа на животе или груди чешется во втором и третьем триместрах из-за растяжения, так как именно эти части тела во время беременности увеличиваются в размерах. В этом случае очень важно не поцарапать кожу.
В этом случае очень важно не поцарапать кожу.
Это вызовет появление растяжек, которые, в отличие от зуда, не исчезнут после родов. Следует регулярно пользоваться увлажняющими кремами и специальными формулами против растяжек, легким массажем груди и живота круговыми движениями пальцев, не принимать горячий душ.
Эпидемиология
Распространенность зуда беременных варьируется в разных странах мира. Сообщалось о частоте заболеваемости от 1% до 27,6%. У чилийских женщин арауканского индийского происхождения уровень заболеваемости составил 22,1 процента, при этом распространенность увеличивалась прямо пропорционально степени «этнической чистоты». В европейских странах уровень заболеваемости колеблется от 0,5 до 1,5 процента, причем самые высокие показатели наблюдаются у скандинавских женщин.
В Соединенных Штатах у латиноамериканского населения в Лос-Анджелесе был самый высокий уровень заболеваемости — 5,6 процента, а в Коннектикуте — 0,32 процента. Частота составляла от 1,2 до 1,5 процента у индийско-азиатских и пакистанско-азиатских женщин. Зимой было больше случаев зуда, чем в теплое время.
Зимой было больше случаев зуда, чем в теплое время.
Хотя сухость кожи является наиболее распространенной причиной, она также может указывать на основную проблему, связанную с беременностью. к дерматозам беременных относятся зудящие уртикарные папулы и бляшки беременных (ПУППБ), внутрипеченочный холестаз беременных (ВХБ), пемфигоид беременных (ПГ) и атопические высыпания беременных.
Патофизиология
Зуд развивается в результате повышения уровня желчных кислот в коже и сыворотке крови. Точный процесс, посредством которого желчные кислоты вызывают зуд, неизвестен. Солюбилизация липидных клеточных мембран солями желчных кислот может привести к высвобождению гистамина и протеолитических ферментов из-за их детергентных свойств. Зуд может быть вызван высвобождением гистамина и других ферментов, которые активируют свободные нервные окончания.
Уровни желчных кислот растут в результате гормональных и наследственных причин. Гормоны, такие как эстроген и прогестерон, уровень которых повышается во время беременности, оказывают холестатическое действие и снижают выделительную функцию печени. Мутации в гене MDR3 потенциально могут приводить к холестазу.
Мутации в гене MDR3 потенциально могут приводить к холестазу.
Признаки и симптомы
Наиболее распространенным симптомом зуда беременных является зуд, неприятное ощущение, вызывающее желание почесаться. Зуд обычно начинается в конце второго-начале третьего триместра, однако сообщалось о зуде уже на восьмой неделе беременности. Согласно исследованию, по крайней мере у половины женщин начало симптомов совпало с началом инфекции мочевыводящих путей.
Зуд чаще носит сначала эпизодический характер, затем становится непрерывным. Зуд начинается на животе, а затем распространяется на все туловище, ладони и подошвы. Зуд может варьироваться от незначительного до сильного, и люди испытывают наибольший дискомфорт ночью.
Только примерно в 20% случаев желтуха появляется после того, как зуд присутствует в течение как минимум четырех недель. У пациентов с желтухой может развиться стеаторея, что приводит к нарушению всасывания жиров. Симптомы сохраняются на протяжении всей беременности, исчезают после родов и вновь появляются при последующих беременностях.
При зуде беременных первичных очагов при обследовании не выявляют. Фактически, если присутствуют какие-либо первичные поражения, диагноз зуда беременных исключается. Наиболее частыми находками при осмотре являются раздражение и царапины, вызванные зудом.
Диагностика
Поскольку зуд без первичных поражений кожи является ключевым признаком зуда беременных, необходимы всесторонний сбор анамнеза и физикальное обследование.
Повышение концентрации желчных кислот в сыворотке крови является важным лабораторным признаком зуда беременных. Обычно это первоначальный и единственный ошибочный результат теста. Зуд вызывает повышение уровня желчных кислот в сыворотке крови. Соотношение холин / хенодезоксихолевая искажено, потому что уровень холевой кислоты повышается быстрее, чем уровень хенодезоксихолевой кислоты. У женщин с зудом беременных соотношение холин/хенодезоксихолин составляло 3,4 по сравнению с 1,1 у беременных без заболевания.
Это заболевание отличается от вирусного гепатита повышением сывороточных аминотрансфераз, не превышающим 1000 ЕД/л. Из-за синтеза плацентарного изофермента уровни щелочных фосфатов, хотя и высокие, не являются специфическими для зуда беременных. Наличие гипербилирубинемии предполагает наличие внутрипеченочного холестаза, связанного с беременностью.
Из-за синтеза плацентарного изофермента уровни щелочных фосфатов, хотя и высокие, не являются специфическими для зуда беременных. Наличие гипербилирубинемии предполагает наличие внутрипеченочного холестаза, связанного с беременностью.
На УЗИ печени патологии нет. Холестаз без воспаления может быть выявлен при гистологическом исследовании, но для постановки диагноза биопсия печени не требуется.
Ведение пациентов с зудом
Целью терапии должно быть облегчение симптомов, а также предотвращение негативных последствий для плода. Успокаивающие, противозудные средства, такие как лосьон с каламином, успокаивающие ванны с овсянкой, ментол в водном креме и слабые стероидные мази, могут использоваться для лечения случаев с легкими симптомами. Пациентов следует успокоить и попросить держаться подальше от стрессовых ситуаций и неприятной одежды. Должны поощряться отдых и диета с низким содержанием жиров.
Пациентов также следует информировать о транзиторном характере заболевания и быстрой ремиссии их симптомов после родов. Антигистаминные препараты первого поколения, такие как дифенгидрамин, хлорфенирамин, фенирамин или трипеленнамин, безопасны для использования во время беременности и могут приниматься в качестве добавки.
Антигистаминные препараты первого поколения, такие как дифенгидрамин, хлорфенирамин, фенирамин или трипеленнамин, безопасны для использования во время беременности и могут приниматься в качестве добавки.
Урсодезоксихолевая кислота может использоваться для лечения тяжелого или не поддающегося лечению зуда, сопровождающегося биохимическими нарушениями (УДХК). Замещая другие гидрофобные ионы в энтерогепатической циркуляции, УДХК, гидрофильная желчная кислота, устраняет их. В дозировке 15 мг/кг/день УДХК помогает уменьшить зуд, а также корректирует метаболический дисбаланс.
УДХК не оказывает тератогенного действия и более эффективна, чем другие современные лекарства. Очень важно помнить, что, хотя препараты УДХК могут помочь при симптомах у матери, они не снижают опасности для плода.
Колестирамин, S-аденозил-D-метионин, пероральные кортикостероиды, неэритемогенное УФ-излучение и фенобарбитал — некоторые из других препаратов, которые можно использовать. Хотя эти препараты чаще используются для лечения внутрипеченочного холестаза беременных, их стоит упомянуть здесь, поскольку зуд беременных и внутрипеченочный холестаз беременных имеют много общего.
В условиях внутрипеченочного холестаза во время беременности существует повышенный риск преждевременных родов, окрашивания меконием амниотической жидкости, депрессии новорожденных, респираторного дистресс-синдрома и мертворождения, среди прочего.
Американский колледж акушеров и гинекологов (ACOG) рекомендует пренатальное наблюдение с проведением нестрессовых тестов плода после определения его жизнеспособности, начиная с момента постановки диагноза холестаз и продолжая один или два раза в неделю до рождения, чтобы снизить риск неблагоприятных исходов.
По данным ACOG, общий уровень желчных кислот в сыворотке влияет на оптимальное время родов. Если общий уровень желчных кислот менее 100 мкмоль/л, роды должны состояться между 36 и 39 неделями беременности. Доставка при 36 0/7 показана при общем уровне желчных кислот 100 мкмоль/л или выше. Если у пациентки диагностирован холестаз после оптимального гестационного возраста для родов, родоразрешение рекомендуется во время постановки диагноза.
Дифференциальный диагноз
Поскольку зуд является таким распространенным симптомом беременности, крайне важно исключить другие возможные причины:
- Специфические дерматозы беременных
- Атопический дерматит
- Пемфигоид беременных
- Многоформную эритему
- Полиморфные высыпания при беременности
- Атопическую сыпь при беременности
- Пустулезный псориаз беременных
- Чесотку
- Педикулез
- Нейродермит
- Контактный дерматит
- Лекарственные высыпания.
Следует исключить другие причины дисфункции печени, если у пациента одновременно наблюдаются нарушения функции печени: вирусный гепатит, острая жировая дистрофия печени беременных, HELLP-синдром (гемолиз, повышение уровня печеночных ферментов и низкий уровень тромбоцитов) и медикаментозное поражение печени.
Внутрипеченочный холестаз беременных
Несмотря на то, что ВХБ представляет собой зудящее заболевание беременных, которое в основном включает вторичные кожные изменения, оно классифицируется как дерматоз беременных, поскольку раннее выявление имеет решающее значение для снижения риска неблагоприятных исходов для плода.
Идиопатическая желтуха беременных, акушерский холестаз и зуд беременных — все это термины, обозначающие внутрипеченочный холестаз беременных. Отток печеночной желчи нарушается во время беременности, что и вызывает ее. ВХБ часто встречается в Северной Америке, поражая от 0,5 до 1% населения, но более распространен в Скандинавии и Южной Америке, с наибольшей заболеваемостью в Чили (от 15 до 28%). Он имеет тенденцию передаваться по наследству и повторяться при последующих беременностях.
Клиническая картина
Связанный с беременностью внутрипеченочный холестаз проявляется во втором или третьем триместре быстрым появлением сильного зуда, который начинается на ладонях и подошвах и вскоре распространяется по всему телу. Зуд продолжается в течение всей беременности и наиболее выражен ночью.
Расчесы вызывают вторичные поражения, которые включают линейные экскориации и экскориированные папулы. Сопутствующий внепеченочный холестаз вызывает желтуху примерно у 10% пациентов, которая обычно сопровождается темной мочой и глинистым калом. При нарушении всасывания жирорастворимых витаминов, особенно витамина К, у этих лиц повышен риск развития стеатореи, которая может привести к проблемам с кровотечением и желчнокаменной болезни.
При нарушении всасывания жирорастворимых витаминов, особенно витамина К, у этих лиц повышен риск развития стеатореи, которая может привести к проблемам с кровотечением и желчнокаменной болезни.
Патофизиология
Внутрипеченочный холестаз, связанный с беременностью, является гормонально индуцированным холестазом. Он проявляется у генетически предрасположенных женщин на поздних сроках беременности, у которых наблюдается дефицит экскреции желчных кислот, что приводит к повышению уровня желчных кислот в крови.
Это вызывает сильный зуд у матери, а поскольку токсичные желчные кислоты могут попасть в кровоток плода, плод может пострадать в результате резкой плацентарной аноксии и угнетения сердечной деятельности. В половине случаев заболевание имеет семейный анамнез, случаи с семейным компонентом более тяжелые.
Диагностика
Для постановки диагноза обычно используют типичный симптом зуда ладоней и подошв, не сопровождающийся сыпью. Для подтверждения диагноза можно использовать повышение общего уровня желчных кислот в сыворотке крови. Уровень общих желчных кислот в крови до 11,0 моль/л в третьем триместре считается нормальным при здоровой беременности.
Уровень общих желчных кислот в крови до 11,0 моль/л в третьем триместре считается нормальным при здоровой беременности.
Наличие уровня общих желчных кислот в крови более 40,0 моль/л у женщин с ВХБ связано с более высоким риском неблагоприятного исхода для плода. Также может наблюдаться небольшое повышение активности печеночных трансаминаз, таких как аспартатаминотрансфераза и аланинаминотрансфераза; это увеличение может проявляться через несколько недель после начала зуда.
Также может наблюдаться стеаторея при недостаточности витамина К. Может потребоваться тщательный мониторинг протромбинового времени. Чтобы исключить другие заболевания, такие как желчнокаменная болезнь и вирусный гепатит, может потребоваться УЗИ печени и серологическое исследование.
Ведение пациенток с внутрипеченочным холестазом
Целью терапии является снижение уровня желчных кислот в крови. Урсодезоксихолевая кислота является предпочтительной терапией, поскольку она уменьшает зуд у матери, снижает уровень печеночных трансаминаз и желчных кислот и может снизить риск неблагоприятных исходов для плода, однако последнее преимущество является спорным. До рождения ребенка суточная доза составляет 15 мг/кг или 1 г.
До рождения ребенка суточная доза составляет 15 мг/кг или 1 г.
Перед терапией урсодезоксихолевой кислотой для лечения ВХБ использовали холестирамин. Это лекарство, с другой стороны, может вызвать недостаточность витамина К, которая может уже присутствовать в этом состоянии. Антигистаминные препараты также могут помочь при симптомах у матери.
Мертворождения чаще случаются в период с 37 по 39 неделю, поэтому рекомендуется плановое родоразрешение в период с 36 по 38 неделю. Согласно некоторым публикациям, стимуляция родов в 37 недель рекомендуется только в ситуациях тяжелого ВХБ (определяемого как общий уровень желчных кислот в сыворотке выше 40 моль/л).
Прогноз
Прогноз для матери обычно благоприятный. Зуд обычно проходит сам по себе в течение нескольких дней или недель после родов, но может появиться снова при последующих беременностях или при приеме гормональной контрацепции. Существует более высокий риск интранатального и послеродового кровотечения, если у вас есть желтуха и недостаточность витамина К.
Этот синдром был связан с осложнениями плода, такими как преждевременные роды, меконий в амниотической жидкости, дискомфорт плода и гибель плода. Важно отметить, что некоторые задокументировали, что гибель плода при ВХБ происходит в результате быстрого возникновения, даже если ранее частота сердечных сокращений плода была нормальной.
Действительно, существует мало доказательств того, что интенсивный пренатальный мониторинг может предотвратить гибель плода в ситуациях с ВХБ. В результате предлагается индуцировать роды между 36 и 38 неделями. Необходимость ранней диагностики, точного лечения и тщательного акушерского наблюдения невозможно переоценить. В неоднозначных или тяжелых ситуациях следует проконсультироваться с гастроэнтерологом.
Пемфигоид беременных
Пемфигоид беременных — это самокупирующееся аутоиммунное буллезное заболевание, которое проявляется после 20-й недели беременности и может возникнуть только после родов.
Herpes gestationis — название, данное ПГ в прошлом из-за характерного развития «ползучих» пузырей. Милтон придумал эту фразу в 1872 году. Эта фраза, однако, может вводить в заблуждение, потому что заболевание не имеет ничего общего с вирусом герпеса и теперь известно как пемфигоид беременных. Это довольно редкое заболевание, которым страдает примерно 1 из 10 000 беременных.
Милтон придумал эту фразу в 1872 году. Эта фраза, однако, может вводить в заблуждение, потому что заболевание не имеет ничего общего с вирусом герпеса и теперь известно как пемфигоид беременных. Это довольно редкое заболевание, которым страдает примерно 1 из 10 000 беременных.
Клиническая картина
Кожным поражениям при пемфигоиде беременных может предшествовать острый зуд. Зудящие, уртикарные, эритематозные папулы и бляшки вокруг пупка и конечностей являются первыми признаками сыпи. Язвы становятся плотными волдырями по мере развития болезни.
Вовлечение слизистых оболочек происходит примерно в 20% случаев, в то время как лицо, ладони и подошвы остаются незатронутыми. ПГ часто обостряется во время родов, но затем проходит сама по себе.
Диагностика
Для постановки диагноза требуется биопсия кожи. В диагностике ПГ прямая иммунофлуоресценция кожи вокруг поражений является золотым стандартом. Он демонстрирует линейное отложение комплемента С3 вдоль дермоэпидермального перехода. Результаты биопсии при других дерматозах беременных не дают таких результатов.
Результаты биопсии при других дерматозах беременных не дают таких результатов.
PUPPP является наиболее распространенным дифференциальным диагнозом, особенно в начале состояния, до появления плотных волдырей. В случаях подозрения на PUPPP с необычными и тяжелыми проявлениями, которые не реагируют на стандартную терапию, рекомендуется биопсия кожи.
Прогноз
Обострения и ремиссии определяют нормальное течение болезни на протяжении всей беременности с частым выздоровлением на поздних сроках беременности, за которым следует обострение при рождении. Поражения обычно исчезают в течение нескольких недель или месяцев. Он имеет тенденцию повторяться в более раннем гестационном возрасте и с нарастающей тяжестью при последовательных беременностях. Это также может произойти во время менструации или при использовании гормональной контрацепции. Другие аутоиммунные состояния, включая болезнь Грейвса, относятся к группе повышенного риска.
Беременность с ПБ считается высокой степенью риска, поскольку существует связь между этим состоянием и более высокой вероятностью негативных исходов для плода, таких как преждевременные роды и низкая масса тела при рождении. Около 10% новорожденных могут страдать небольшими поражениями кожи, которые спонтанно заживают в течение нескольких дней или недель из-за пассивной передачи материнских аутоантител плоду.
Около 10% новорожденных могут страдать небольшими поражениями кожи, которые спонтанно заживают в течение нескольких дней или недель из-за пассивной передачи материнских аутоантител плоду.
Ведение пациенток с пемфигоидом
Целью лечения является уменьшение зуда и предотвращение образования волдырей. Местные кортикостероиды в сочетании с пероральными антигистаминными препаратами могут быть адекватными в случаях легкого предварительного образования волдырей. Системные стероиды, такие как преднизон в дозе от 20 до 60 мг в день, необходимы во всех остальных случаях. Во избежание обострения во время родов дозу преднизолона следует повышать постепенно.
Прогноз при зуде беременных
Прогноз при зуде беременных благоприятный, симптомы быстро исчезают после родов. Зуд и желтуха обычно проходят в течение 24–48 часов после рождения, однако могут продолжаться до четырех недель. Уровень желчных кислот возвращается к норме через 4-6 недель. У 40-70% женщин зуд беременных может повторяться при последующих беременностях. В некоторых случаях эстрогенсодержащие препараты могут вызывать рецидивы.
В некоторых случаях эстрогенсодержащие препараты могут вызывать рецидивы.
Осложнения зуда беременных
Осложнения матери и плода различаются. У матери может возникнуть мальабсорбция или послеродовое кровотечение в результате низкого уровня витамина К, вызванного проблемами с печенью. Согласно исследованию, заболевания желчного пузыря, включая желчнокаменную болезнь, чаще встречаются у этих пациентов.
Преждевременные роды, внутриутробная асфиксия, окрашивание меконием амниотической жидкости и низкая масса тела при рождении — все это риски для плода. Было показано, что уровни желчных кислот 40 микромоль/л или выше статистически значимы для увеличения неблагоприятных исходов у плода в исследовании. Считается, что плацентарная аноксия вызывает проблемы с плодом.
Домашние средства от кожного зуда
- Оливковое масло
Любой тип сыпи может причинить значительный вред коже. Оливковое масло — отличный выбор как для заживления, так и для обновления кожи после сыпи. Раздражающий дерматит, сыпь от подгузников и аллергический контактный дерматит выигрывают от противовоспалительных и антибактериальных свойств оливкового масла.
Раздражающий дерматит, сыпь от подгузников и аллергический контактный дерматит выигрывают от противовоспалительных и антибактериальных свойств оливкового масла.
Вы можете использовать оливковое масло для массажа сыпи с медом или само по себе. Также можно добавить щепотку порошка куркумы. Это мощное антибактериальное и противовоспалительное средство. Смешайте его с оливковым маслом и наносите на сыпь несколько раз в день.
- Кокосовое масло
Кокосовое масло — фантастическая замена оливковому маслу для увлажнения и успокоения сыпи. Кокосовое масло также защищает кожу. Кокосовое масло, в отличие от оливкового, имеет густую вязкость, аналогичную вязкости большинства кремов от опрелостей. Рекомендуется кокосовое масло первого отжима, потому что оно сохраняет антибактериальные и противовоспалительные свойства необработанного кокосового масла.
- Холодный компресс
Простым, но эффективным средством от сыпи является холодный компресс. Это помогает облегчить раздражающие симптомы сыпи, а также уменьшить ее интенсивность. Тепловые высыпания лучше всего реагируют на холодные компрессы, которые минимизируют отек и раздражение.
Это помогает облегчить раздражающие симптомы сыпи, а также уменьшить ее интенсивность. Тепловые высыпания лучше всего реагируют на холодные компрессы, которые минимизируют отек и раздражение.
- Овсяная ванна
Овсяная ванна даже была сертифицирована Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США как средство для защиты кожи. Овсянка обладает противовоспалительными свойствами, а также успокаивающими свойствами.
Выводы
При появлении зуда во время беременности требуется подробный анамнез и медицинский осмотр. Для определения наиболее вероятного диагноза могут потребоваться лабораторные анализы, такие как уровни печеночных трансаминаз, уровни желчных кислот в сыворотке, а в определенных ситуациях – биопсия кожи. Дерматозы беременных следует включать в дифференциальную диагностику зуда и лечить соответственно.
Поскольку некоторые из этих нарушений связаны с повышенным риском неблагоприятного исхода для плода, требуется правильный диагноз. Терапия перечисленных выше расстройств считается безопасной во время беременности.
Терапия перечисленных выше расстройств считается безопасной во время беременности.
Пациентов следует проинструктировать о том, чтобы свести к минимуму расчесывание, чтобы избежать последующих поражений и гиперпигментации. Когда симптомы пациентов становятся неуправляемыми и причиняют беспокойство, их следует попросить обратиться к врачу. Пациенты должны быть утешены своим прогнозом и опасностью для плода. Этим людям также следует рекомендовать избегать или принимать эстрогенсодержащие пероральные контрацептивы в наименьших возможных дозах.
Врачи должны быть знакомы с этими расстройствами, чтобы различать те, которые можно лечить симптоматически, и те, которые требуют дальнейшего изучения. Многопрофильная команда, в которую входят акушер-гинеколог или специалист в области медицины матери и плода, семейный врач, дерматолог и иногда гастроэнтеролог, должна обследовать и лечить некоторые из этих заболеваний.
Зуд во влагалище: симптом, требующий внимания
Неприятные ощущения во влагалище (жжение и зуд) ‑ недомогание, которое нельзя игнорировать. Оно может свидетельствовать о простуде, инфекционных заболеваниях, дисбалансе микрофлоры влагалища, молочнице, аллергии.
Оно может свидетельствовать о простуде, инфекционных заболеваниях, дисбалансе микрофлоры влагалища, молочнице, аллергии.
При возникновении подобной ситуации не рекомендуется надеяться на народные методы. Самолечение без знания причин проблемы, может привести к ее усугублению.
В клинике «М-Вита», рядом с метро Речной вокзал и Ховрино, применяются эффективные методы диагностики и лечения разных гинекологических заболеваний. Обратившись в гинекологию данного медцентра, вы получите консультацию компетентного специалиста, а также пройдете тщательное обследование, позволяющее выявить истинные причины недомогания.
Причины появления зуда в интимной зоне у женщин
Женская микрофлора состоит из различных бактерий. В здоровом организме она находится в сбалансированном состоянии. Однако, при развитии воспалительного процесса или других враждебных факторах влияния на здоровье, бактериальный баланс влагалища нарушается. В результате, возникают различные заболевания.
В результате, возникают различные заболевания.
Вульвагинит, кольпит
Характерные особенности данного вида заболеваний: наличие выделений с неприятным рыбным запахом. Это вызвано увеличение количества гарднерелл, кишечных палочек или кокков. Возникающий при дисбалансе микрофлоры зуд требует обязательного лечения.
Кандидоз
Дрожжевые грибки Кандида — естественные обитатели женского влагалища. Но при неблагоприятных условиях их количество может резко возрасти и спровоцировать развитие кандидоза или молочницы. Симптомы данного недуга: жжение и зуд во влагалище, болезненные ощущения внизу живота, появление творожистых выделений.
Аллергическая реакция
Иногда причиной зуда во влагалище может стать аллергическая реакция. Ее могут вызвать различные причины: реакция на сперму, изделия для предохранения, определенного вида контрацептивы.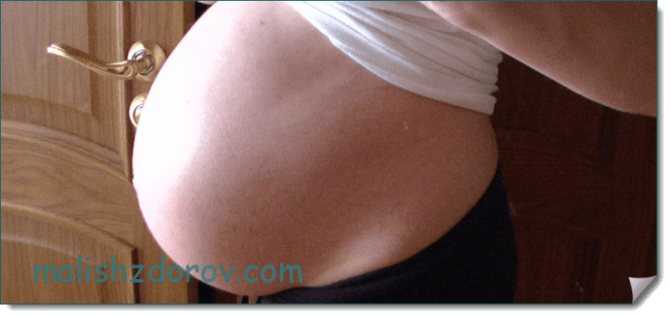
Инфекционные заболевания
Различные инфекционные заболевания, которые своевременно не лечились, могут перерастать в хроническую форму. Иногда тревожные ощущения исчезают на время, однако, это лишь видимость выздоровления. Инфекция может оставаться в дремлющем состоянии и обостряться, как только иммунитет ослабнет.
К половым болезням, которые требуют обязательного лечения, относятся: генитальный герпес, папиломмавирус, уреаплазмоз, хламидиоз и другие.
В результате заражения половымпутем могут также возникать такие заболевания как уретрит, эндометрит, цервитит, энометрит.
Не гинекологические причины
Причины зуда половых органов
Зуд в интимной зоне могут провоцировать различные факторы, не связанные с гинекологией:
- Стресс и переутомление;
- Отравление организма;
- Глистная инвазия;
- Нарушения работы органов пищеварения;
- Использование нижнего белья из синтетических материалов;
- Акклиматизация;
- Сбой в распорядке питания;
- Аллергия на лекарства.

Основные меры профилактики возникновения неприятных ощущений во влагалище:
- Избегание влияния негативных факторов;
- Грамотная гигиена половых органов;
- Применения мер безопасности во время секса.
В случае, когда тревожные симптомы не проходят в течение нескольких дней и зуд в интимной зоне продолжает беспокоить, необходимо срочно обратиться к врачу. Зависимости от результатов анализов, специалист назначает необходимое лечение. Если опасных заболеваний не обнаруживается, недомогание снимается курсом витаминов, укрепляющих иммунитет, правильным режимом дня и рациона, спортивными занятиями. Когда же выявляются серьезные проблемы, назначается курс антибиотиков и свечей.
Акушеры-гинекологи клиники «М-Вита», вблизи метро Ховрино, приглашают на консультацию и гарантируют полную конфиденциальность общения. Обратившись к нам, вы получите гарантированное исцеление от заболеваний, связанных с половой сферой.
RACGP — Зуд кожи при беременности
Беременные женщины с кожным зудом или сыпью часто сначала обращаются за помощью к своим врачам общей практики (ВОП). В этой статье предлагается основа для оценки этих презентаций (рис. 1). В то время как ранее существовавшие кожные заболевания и состояния, не связанные с беременностью, такие как псориаз, крапивница, лекарственная сыпь, контактный дерматит и чесотка, важно учитывать, существует определенная группа состояний (называемых специфическими дерматозами беременных), которые должен учитывать врач. при обследовании беременной женщины с жалобами только на зуд или зудящую сыпь. Специфические дерматозы беременных — это состояния, сопровождающиеся зудом и по определению возникающие только во время беременности. Эти состояния были реклассифицированы в четыре основные категории, а именно полиморфные высыпания беременных (ПЭП), пемфигоид беременных, внутрипеченочный холестаз беременных (ВХБ) и атопические высыпания беременных (АЭБ). 1 Поскольку клиницисты, как правило, знакомы с ранее существовавшими состояниями или кожными заболеваниями, связанными с беременностью, в то время как специфические дерматозы беременных могут быть относительно плохо изучены, в этой статье более подробно обсуждаются специфические дерматозы беременных. Кроме того, подчеркиваются потенциальные риски для плода, чтобы повысить осведомленность клиницистов, что поможет облегчить своевременное лечение (таблица 1). В то время как ВХБ первоначально проявляется интенсивным зудом, за которым могут последовать кожные проявления из-за расчесов, ВЧД включено в обсуждение в этой статье, поскольку это важное условие, которое следует учитывать при оценке любой беременной женщины с зудом, учитывая связанные с ним потенциальные риски для плода.
Эти состояния были реклассифицированы в четыре основные категории, а именно полиморфные высыпания беременных (ПЭП), пемфигоид беременных, внутрипеченочный холестаз беременных (ВХБ) и атопические высыпания беременных (АЭБ). 1 Поскольку клиницисты, как правило, знакомы с ранее существовавшими состояниями или кожными заболеваниями, связанными с беременностью, в то время как специфические дерматозы беременных могут быть относительно плохо изучены, в этой статье более подробно обсуждаются специфические дерматозы беременных. Кроме того, подчеркиваются потенциальные риски для плода, чтобы повысить осведомленность клиницистов, что поможет облегчить своевременное лечение (таблица 1). В то время как ВХБ первоначально проявляется интенсивным зудом, за которым могут последовать кожные проявления из-за расчесов, ВЧД включено в обсуждение в этой статье, поскольку это важное условие, которое следует учитывать при оценке любой беременной женщины с зудом, учитывая связанные с ним потенциальные риски для плода.
| Таблица 1. Сводка дерматозов, характерных для беременных | ||||
| Беременные дерматозы | Клиническая картина | Лабораторные исследования | Лечение | Риск для плода |
| Полиморфные высыпания при беременности | Уртикарные папулы и бляшки, первоначально находящиеся в полосах живота и распространяющиеся на конечности; околопупочное сохранение | Нет | Топические стероиды, антигистаминные препараты, редко системные стероиды | Нет |
| Пемфигоид беременных | Везикулобуллезная сыпь, начинающаяся на животе и распространяющаяся на конечности; околопупочное поражение | Гистопатология: субэпидермальный пузырь Прямая иммунофлуоресценция: линейное отложение C3 вдоль базальной мембраны | Системные стероиды | Недоношенность, SGA, мертворождение |
| Внутрипеченочный холестаз беременных | Нет первичных поражений; генерализованный зуд ладоней и подошв | Повышенный уровень желчных кислот, легкое нарушение функции печени | Урсодезоксихолевая кислота | Недоношенность, дистресс плода, мертворождение, FDIU |
| Атопическая сыпь при беременности | Экзема беременных: экзематозные поражения на сгибательных поверхностях, конечностях, туловище Почесуха беременных: экскориированные папулы и узелки на разгибательных поверхностях конечностей и туловища Зудящий фолликулит беременных: папулы на туловище до образования пустул | Повышенный уровень IgE | Смягчающие средства, топические стероиды, антигистаминные препараты, УФ-терапия | Нет |
| C3, дополнение 3; FDIU, внутриутробная гибель плода; IgE, иммуноглобулин Е; LFT, функциональные пробы печени; SGA, маленький для гестационного возраста; УФБ, ультрафиолет В | ||||
Клиническая оценка
Возможные дифференциальные диагнозы, которые следует учитывать у беременной женщины с зудом и сыпью, представлены на рисунке 1. Основными дерматозами беременных, которые следует исключить, являются пемфигоид беременных и ДЦП, учитывая связанные с ними риски для плода. Признаки, подтверждающие диагноз пемфигоида беременных, включают сильно зудящую везикулярную или буллезную сыпь на животе с поражением пуповины, пемфигоид беременных в анамнезе при предыдущих беременностях и наличие других аутоиммунных заболеваний. При подозрении на пемфигоид беременных следует провести биопсию для подтверждения диагноза. ICP уникален тем, что любой сыпи предшествует сильный зуд. Физикальное обследование выявит только вторичные повреждения из-за расчесов. При подозрении на ДЦП диагноз может быть подтвержден повышенным уровнем желчных кислот в сыворотке крови. Пемфигоид беременных и ДЦП требуют своевременного вмешательства специалиста-акушера, в идеале в течение одной недели. В подходе к диагностике и лечению этих состояний рекомендуется участие многопрофильной команды, включая врача общей практики, дерматолога и акушерскую бригаду.
Основными дерматозами беременных, которые следует исключить, являются пемфигоид беременных и ДЦП, учитывая связанные с ними риски для плода. Признаки, подтверждающие диагноз пемфигоида беременных, включают сильно зудящую везикулярную или буллезную сыпь на животе с поражением пуповины, пемфигоид беременных в анамнезе при предыдущих беременностях и наличие других аутоиммунных заболеваний. При подозрении на пемфигоид беременных следует провести биопсию для подтверждения диагноза. ICP уникален тем, что любой сыпи предшествует сильный зуд. Физикальное обследование выявит только вторичные повреждения из-за расчесов. При подозрении на ДЦП диагноз может быть подтвержден повышенным уровнем желчных кислот в сыворотке крови. Пемфигоид беременных и ДЦП требуют своевременного вмешательства специалиста-акушера, в идеале в течение одной недели. В подходе к диагностике и лечению этих состояний рекомендуется участие многопрофильной команды, включая врача общей практики, дерматолога и акушерскую бригаду. Дерматозы беременных более подробно описаны ниже.
Дерматозы беременных более подробно описаны ниже.
Рисунок 1. Схема диагностики сыпи и зуда во время беременности
*Включены предлагаемые дифференциальные диагнозы для рассмотрения; однако это не исчерпывающий список.
† Важно обратить особое внимание на пустулезный псориаз беременных, учитывая его риск для матери и плода.
‡ Полиморфные высыпания при беременности чаще встречаются у первородящих женщин. У многобеременных женщин рассмотрите другие причины.
§ Пемфигоид беременных обычно проявляется в третьем триместре, но иногда может проявляться и раньше.
Полиморфные высыпания беременных
ПКП, или зудящие уртикарные папулы и бляшки беременных (ПУПП), чаще всего возникают у первородящих женщин в третьем триместре беременности, но редко могут проявляться после родов. 1,2 Относительно часто встречается примерно у одной из 200 беременных. 3 Было высказано предположение, что патологическая основа ПКП связана с воспалительным процессом, вызванным быстрым вздутием живота, что может объяснить связь ПКП с чрезмерным увеличением веса матери и многоплодной беременностью. 2,4
3 Было высказано предположение, что патологическая основа ПКП связана с воспалительным процессом, вызванным быстрым вздутием живота, что может объяснить связь ПКП с чрезмерным увеличением веса матери и многоплодной беременностью. 2,4
ПКП представляет собой сильно зудящие уртикарные папулы, которые затем сливаются в бляшки (рис. 2). Первоначально он начинается на брюшной стенке в виде стрий и распространяется на конечности, но редко поражает лицо, ладони и подошвы. Околопупочная область классически сохранена. 2 ПКП является клиническим диагнозом, и биопсия кожи требуется редко. У некоторых пациенток могут развиваться везикулы и мишеневидные поражения, которые трудно отличить от пемфигоида беременных. В таких случаях следует выполнить биопсию для гистологического исследования и прямого иммунофлуоресцентного исследования. В отличие от пемфигоида беременных, прямые иммунофлуоресцентные исследования при ПКП дают отрицательный результат. 5 Прямая иммунофлуоресценция используется для выявления связанных с тканями антител и комплемента, и ее можно запросить при гистологическом исследовании после взятия биопсии края пузырька. Образец для прямой иммунофлюоресценции следует поместить в физиологический раствор или специальную среду для иммунофлюоресценции (не формалин).
Образец для прямой иммунофлюоресценции следует поместить в физиологический раствор или специальную среду для иммунофлюоресценции (не формалин).
Рисунок 2. Полиморфные высыпания беременных: зудящие папулы в области живота, сливающиеся в бляшки, с сохранением околопупочной области или от нескольких дней до недель после родов. 2,6 Не оказывает неблагоприятного воздействия на плод и не имеет склонности к рецидивам при последующих беременностях. 4,7 Лечение направлено на облегчение симптомов с помощью местных кортикостероидов и антигистаминных препаратов. В более тяжелых случаях могут использоваться системные кортикостероиды. Преднизолон в дозе 40–60 мг в день (со снижением в течение нескольких дней) является системным стероидом выбора и обычно считается безопасным при беременности, тем более что для достижения контроля обычно требуется только кратковременная терапия. 5 Имеются редкие сообщения о тяжелой неизлечимой ПКП, вызывающей преждевременные роды; 8,9 однако это редко требуется, и остаются разногласия относительно истинного влияния родоразрешения на разрешение симптомов. 2,10
2,10
Пемфигоид беременных
Важно отличать самокупирующуюся ПКП от пемфигоида беременных, ранее известного как герпес беременных, из-за потенциальных рисков для плода, связанных с пемфигоидом беременных. Пемфигоид беременных — это аутоиммунное пузырчатое заболевание беременных, которое связано с другими аутоиммунными состояниями, такими как болезнь Грейвса, витилиго и пернициозная анемия. 11 Чаще всего она начинается на поздних сроках беременности, но, в отличие от ПКП, может возникать и раньше. Это проходит в течение нескольких недель после родов. 12 Имеет тенденцию рецидивировать при последующих беременностях и может рецидивировать при менструации и использовании оральных контрацептивов. 4,13 Несмотря на то, что пемфигоид беременных хорошо описан, он встречается редко, поражая примерно одну беременность на 50 000. 14
Пемфигоид беременных проявляется папулами, бляшками, везикулами и буллами, которые сначала появляются на брюшной стенке и распространяются на конечности.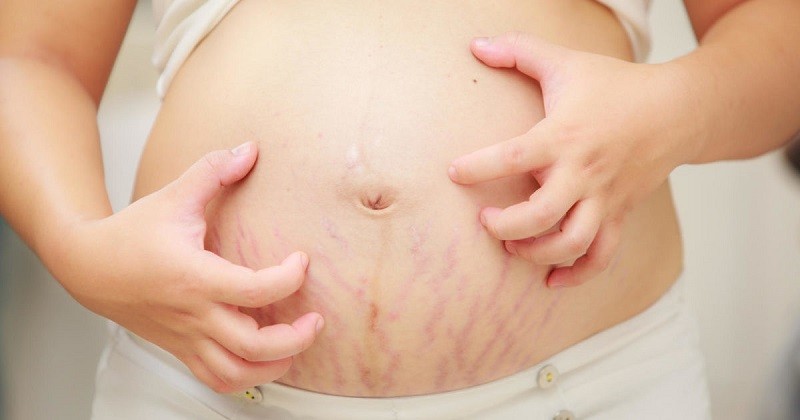 Высыпания сильно зудят. В отличие от ПКП, вовлекается пупочная область (рис. 3). Лицо и слизистые оболочки поражаются редко. 12,15 Диагноз пемфигоида беременных подтверждается гистопатологией и, что наиболее важно, прямыми иммунофлуоресцентными исследованиями, которые показывают линейные отложения комплемента 3 +/– иммуноглобулина (Ig) G вдоль базальной мембраны. 11,16
Высыпания сильно зудят. В отличие от ПКП, вовлекается пупочная область (рис. 3). Лицо и слизистые оболочки поражаются редко. 12,15 Диагноз пемфигоида беременных подтверждается гистопатологией и, что наиболее важно, прямыми иммунофлуоресцентными исследованиями, которые показывают линейные отложения комплемента 3 +/– иммуноглобулина (Ig) G вдоль базальной мембраны. 11,16
Рисунок 3. Пемфигоид беременных: бляшки и везикулы, которые начинаются на брюшной стенке до распространения, с вовлечением околопупочной области возрастные младенцы и мертворождения. 17 Беременным женщинам с пемфигоидом беременных рекомендуется тщательное дородовое наблюдение и наблюдение за плодом. Лечение направлено на купирование зуда и предотвращение дальнейшего образования волдырей. 5 В легких случаях можно использовать местные кортикостероиды; однако системные стероиды, такие как преднизолон 0,5–1 мг/кг/день, обычно считаются терапией первой линии. 13 Пациентам с подозрением на пемфигоид беременных, особенно у пациенток с рефрактерным пемфигоидом беременных, следует назначать междисциплинарную помощь, включая дерматологию.
13 Пациентам с подозрением на пемфигоид беременных, особенно у пациенток с рефрактерным пемфигоидом беременных, следует назначать междисциплинарную помощь, включая дерматологию.
Внутрипеченочный холестаз во время беременности
ДЦП – единственный дерматоз беременных, который первоначально проявляется зудом без каких-либо первичных поражений кожи. Кожные проявления, такие как экскориации, эрозии и узелки почесухи, возникают в результате расчесов из-за сильного зуда. Крайне важно распознать ВЧД, так как он может быть связан с неблагоприятным исходом плода. Хотя распространенность ВХБ варьируется во всем мире (от 0,3% до 5,6% беременностей) в зависимости от географических и этнических факторов, австралийское исследование показало распространенность 0,7%. 18
ДЦП обычно проявляется во втором или третьем триместре с внезапным зудом по всему телу, включая ладони и подошвы. Зуд обычно проходит после родов; однако он может повториться при последующих беременностях.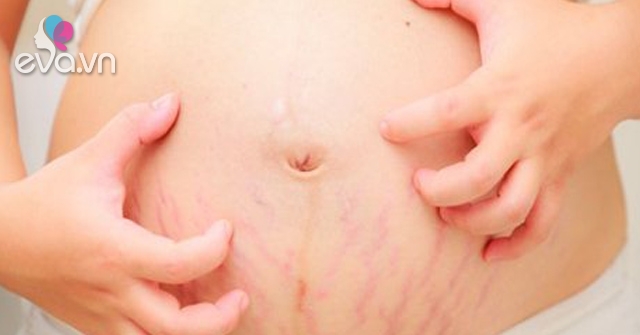 19,20 Диагноз основывается на сочетании сильного зуда и лабораторных исследований, которые показывают повышенный уровень желчных кислот. 21 В то время как уровни щелочной фосфатазы обычно повышены у беременных женщин, функциональные тесты печени могут также показать слегка аномальные уровни аспартатной и аланинтрансаминазы. 19 Основой лечения ДЦП является урсодезоксихолевая кислота, природная желчная кислота, назначаемая в дозе 15 мг/кг/день или 1 г/день перорально для лечения зуда, снижения уровня желчных кислот и улучшения исходов для плода. 22,23
19,20 Диагноз основывается на сочетании сильного зуда и лабораторных исследований, которые показывают повышенный уровень желчных кислот. 21 В то время как уровни щелочной фосфатазы обычно повышены у беременных женщин, функциональные тесты печени могут также показать слегка аномальные уровни аспартатной и аланинтрансаминазы. 19 Основой лечения ДЦП является урсодезоксихолевая кислота, природная желчная кислота, назначаемая в дозе 15 мг/кг/день или 1 г/день перорально для лечения зуда, снижения уровня желчных кислот и улучшения исходов для плода. 22,23
ДЦП связан с такими рисками беременности, как недоношенность, дистресс плода и мертворождение. 24 Смерть плода преимущественно происходит примерно на 38-й неделе беременности; поэтому обычно рекомендуется, чтобы роды происходили к 38 неделе. 25 В тяжелых случаях могут быть показаны более ранние роды. 26 ВЧД часто лечат специалисты по охране материнства и плода.
Атопическая сыпь при беременности
AEP — это термин, введенный для обозначения группы состояний, включающих экзему при беременности, пруриго при беременности и зудящий фолликулит при беременности (ПФБ). 1 Однако недавнее включение почесухи беременных и ПФП в АЭП вызывает споры, поскольку не было убедительных доказательств того, что они вызывают атопический диатез. 26 Они имеют сходство в виде зудящих экзематозных поражений с благоприятным прогнозом без риска для матери или плода. 1,5 В отличие от других дерматозов беременных, АЭП обычно проявляется на ранних сроках беременности, в первом или втором триместре. 1
Экзема беременных — наиболее распространенный дерматоз беременных, поражающий почти 50% пациенток с дерматозами беременных. У женщины с экземой во время беременности могут быть либо экзематозные изменения кожи впервые, если она является пациенткой с атопическим фоном, либо, реже, обострение ранее существовавшего атопического дерматита. Задействованные участки включают классические сгибательные поверхности, а также конечности и туловище. 1 Почесуха беременных встречается примерно у одной из 300 беременных. 4 Характерными поражениями почесухи беременных являются эритематозные экскориированные папулы или узелки на туловище и разгибательных поверхностях рук и ног (рис. 4). Поражения могут иногда напоминать узелки почесухи. 1,27 ДЦП следует рассматривать как дифференциальный диагноз; однако, в отличие от почесухи беременных, зуд предшествует любой сыпи при ДЦП. PFP встречается редко и поражает одну из 3000 беременностей. 28 Первоначально он проявляется папулами на туловище, которые развиваются с образованием генерализованных пустул и фолликулярных папул. 26 Необходимо провести культуральное исследование для исключения бактериального или грибкового фолликулита.
Задействованные участки включают классические сгибательные поверхности, а также конечности и туловище. 1 Почесуха беременных встречается примерно у одной из 300 беременных. 4 Характерными поражениями почесухи беременных являются эритематозные экскориированные папулы или узелки на туловище и разгибательных поверхностях рук и ног (рис. 4). Поражения могут иногда напоминать узелки почесухи. 1,27 ДЦП следует рассматривать как дифференциальный диагноз; однако, в отличие от почесухи беременных, зуд предшествует любой сыпи при ДЦП. PFP встречается редко и поражает одну из 3000 беременностей. 28 Первоначально он проявляется папулами на туловище, которые развиваются с образованием генерализованных пустул и фолликулярных папул. 26 Необходимо провести культуральное исследование для исключения бактериального или грибкового фолликулита.
Рисунок 4. Почесуха беременных: экскориированные папулы на разгибательной поверхности руки
Диагноз ОЭП в основном клинический, так как диагностические тесты отсутствуют. Гистопатология неспецифична, а прямые иммунофлуоресцентные исследования отрицательны; однако уровни IgE в сыворотке могут быть повышены. 1 ОВП имеет тенденцию разрешаться в раннем послеродовом периоде. Лечение ОЭП симптоматическое с использованием смягчающих средств, местных кортикостероидов и антигистаминных препаратов. В тяжелых рефрактерных случаях можно использовать короткий курс системных кортикостероидов или узкополосную ультрафиолетовую терапию В. 29
Гистопатология неспецифична, а прямые иммунофлуоресцентные исследования отрицательны; однако уровни IgE в сыворотке могут быть повышены. 1 ОВП имеет тенденцию разрешаться в раннем послеродовом периоде. Лечение ОЭП симптоматическое с использованием смягчающих средств, местных кортикостероидов и антигистаминных препаратов. В тяжелых рефрактерных случаях можно использовать короткий курс системных кортикостероидов или узкополосную ультрафиолетовую терапию В. 29
Пустулезный псориаз беременных
Пустулезный псориаз беременных (ГПП), или герпетиформное импетиго, считается вариантом генерализованного пустулезного псориаза, а не специфическим дерматозом беременных. 30,31 Тем не менее, ППП заслуживает особого упоминания, чтобы побудить клиницистов рассмотреть это состояние, учитывая его риски для матери и плода. ППП встречается редко, и его распространенность неизвестна из-за малого количества зарегистрированных случаев.
ППП обычно проявляется в третьем триместре беременности и может рецидивировать при последующих беременностях. 32 Характеризуется множественными стерильными пустулами круглой формы, обычно начинающимися в интертригинозных областях и распространяющимися центробежно. В отличие от других дерматозов беременных, он связан с такими системными симптомами, как лихорадка, озноб, рвота и диарея. 33 Лабораторные тесты показывают нейтрофилию, повышенные маркеры воспаления, гипокальциемию, гипопаратиреоз, низкий уровень фосфатов и низкий уровень витамина D. Посев крови и посев пустул отрицательный. 34 Гистопатология демонстрирует губчатые пустулы с нейтрофилами, псориазоподобную гиперплазию и паракератоз. Прямая иммунофлюоресценция отрицательная. 33 Варианты лечения первой линии включают системные кортикостероиды, циклоспорин, инфликсимаб, местные кортикостероиды и местный кальципотриол. 35 При раннем выявлении и лечении можно избежать рисков для матери, таких как делирий и тетания, вторичные по отношению к гипокальциемии. Прогноз для плода менее благоприятный, с неблагоприятными исходами, включая задержку внутриутробного развития и мертворождение.
32 Характеризуется множественными стерильными пустулами круглой формы, обычно начинающимися в интертригинозных областях и распространяющимися центробежно. В отличие от других дерматозов беременных, он связан с такими системными симптомами, как лихорадка, озноб, рвота и диарея. 33 Лабораторные тесты показывают нейтрофилию, повышенные маркеры воспаления, гипокальциемию, гипопаратиреоз, низкий уровень фосфатов и низкий уровень витамина D. Посев крови и посев пустул отрицательный. 34 Гистопатология демонстрирует губчатые пустулы с нейтрофилами, псориазоподобную гиперплазию и паракератоз. Прямая иммунофлюоресценция отрицательная. 33 Варианты лечения первой линии включают системные кортикостероиды, циклоспорин, инфликсимаб, местные кортикостероиды и местный кальципотриол. 35 При раннем выявлении и лечении можно избежать рисков для матери, таких как делирий и тетания, вторичные по отношению к гипокальциемии. Прогноз для плода менее благоприятный, с неблагоприятными исходами, включая задержку внутриутробного развития и мертворождение.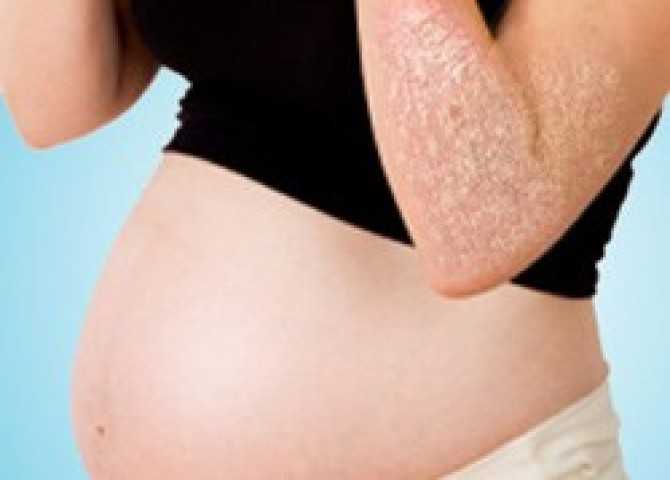 36
36
Заключение
Таким образом, осведомленность о дерматозах, характерных для беременных, поможет врачу общей практики в клиническом подходе к беременной женщине с зудом и сыпью. Важно отметить, что пемфигоид беременных и ДЦП являются диагнозами, которые нельзя пропускать из-за потенциальных неблагоприятных исходов для плода. Пемфигоид беременных и ВЧД обычно лечат совместно со специалистами-дерматологами, акушерами или врачами-гинекологами для оптимизации исходов плода. Хотя это и не является специфическим дерматозом беременных, ППП также следует учитывать, учитывая его потенциальный риск для матери и плода.
Благодарности
Авторы хотели бы поблагодарить доцента Аманду Окли за предоставление изображений для этой статьи.
CDC — Церкариозный дерматит — Часто задаваемые вопросы (FAQ)
На этой странице
- Что такое зуд купальщика?
- Как вода заражается паразитом?
- Каковы признаки и симптомы зуда купальщика?
- Нужно ли мне обращаться к своему лечащему врачу для лечения?
- Может ли зуд купальщика передаваться от человека к человеку?
- Кто подвержен риску зуда купальщика?
- Если в воде произойдет вспышка зуда купания, всегда ли вода будет небезопасной?
- Безопасно ли плавать в моем бассейне?
- Что можно сделать, чтобы уменьшить риск зуда купальщика?
Что такое зуд купальщика?
Зуд купальщика, также называемый церкариозным дерматитом, проявляется кожной сыпью, вызванной аллергической реакцией на определенные микроскопические паразиты, поражающие некоторых птиц и млекопитающих. Эти паразиты выделяются зараженными улитками в пресную и соленую воду (например, в озера, пруды и океаны). В то время как предпочтительным хозяином паразита является конкретная птица или млекопитающее, если паразит вступает в контакт с пловцом, он проникает в кожу, вызывая аллергическую реакцию и сыпь. Зуд купальщика встречается во всем мире и чаще встречается в летние месяцы.
Эти паразиты выделяются зараженными улитками в пресную и соленую воду (например, в озера, пруды и океаны). В то время как предпочтительным хозяином паразита является конкретная птица или млекопитающее, если паразит вступает в контакт с пловцом, он проникает в кожу, вызывая аллергическую реакцию и сыпь. Зуд купальщика встречается во всем мире и чаще встречается в летние месяцы.
Как вода заражается паразитом?
Взрослый паразит живет в крови инфицированных животных, таких как утки, гуси, чайки, лебеди и некоторые млекопитающие, такие как ондатры и еноты. Паразиты производят яйца, которые выделяются с фекалиями инфицированных птиц или млекопитающих.
Если яйца попадают в воду или смываются водой, из яиц вылупляются маленькие, свободно плавающие микроскопические личинки. Эти личинки плавают в воде в поисках определенного вида водных улиток.
Если личинки находят одну из этих улиток, они заражают улитку, размножаются и проходят дальнейшее развитие. Зараженные улитки выделяют в воду микроскопических личинок другого типа (или церкарий, отсюда и название церкариозный дерматит).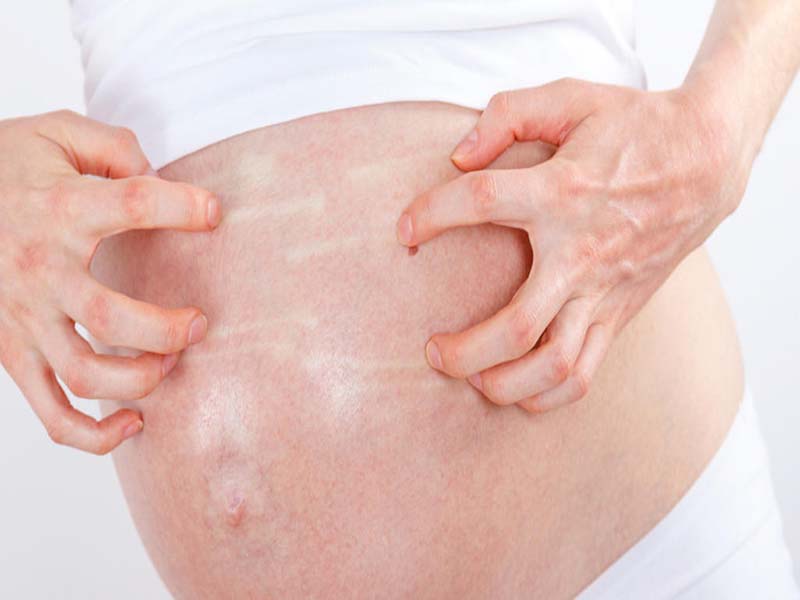 Затем эта личиночная форма плавает в поисках подходящего хозяина (птицы, ондатры) для продолжения жизненного цикла. Хотя люди не являются подходящими хозяевами, микроскопические личинки внедряются в кожу пловца и могут вызвать аллергическую реакцию и сыпь. Поскольку эти личинки не могут развиваться внутри человека, они вскоре погибают.
Затем эта личиночная форма плавает в поисках подходящего хозяина (птицы, ондатры) для продолжения жизненного цикла. Хотя люди не являются подходящими хозяевами, микроскопические личинки внедряются в кожу пловца и могут вызвать аллергическую реакцию и сыпь. Поскольку эти личинки не могут развиваться внутри человека, они вскоре погибают.
Каковы признаки и симптомы зуда купальщика?
Симптомы зуда купальщика могут включать:
- покалывание, жжение или зуд кожи
- маленькие красноватые прыщики
- маленькие волдыри
В течение нескольких минут или дней после купания в загрязненной воде у вас может появиться покалывание, жжение или зуд кожи. Маленькие красноватые прыщики появляются в течение двенадцати часов. Прыщи могут превратиться в маленькие волдыри. Расчесывание этих участков может привести к вторичной бактериальной инфекции. Зуд может продолжаться до недели и более, но постепенно пройдет.
Поскольку зуд купальщика вызывается аллергической реакцией на инфекцию, чем чаще вы плаваете или ходите вброд в загрязненной воде, тем выше вероятность того, что у вас разовьются более серьезные симптомы. Чем больше количество контактов с загрязненной водой, тем более интенсивными и немедленными будут симптомы зуда купальщика.
Чем больше количество контактов с загрязненной водой, тем более интенсивными и немедленными будут симптомы зуда купальщика.
Имейте в виду, что зуд купальщика — не единственная сыпь, которая может возникнуть после купания в пресной или соленой воде.
Нужно ли мне обращаться к поставщику медицинских услуг для лечения?
В большинстве случаев зуд купальщика не требует медицинской помощи. Если у вас появилась сыпь, вы можете попробовать следующее:
- Используйте кортикостероидный крем
- Накладывайте прохладные компрессы на пораженные участки
- Купание с английской солью или пищевой содой
- Примите ванну с коллоидной овсянкой
- Нанесите пасту из пищевой соды на сыпь (приготовленную путем размешивания воды с пищевой содой до получения пастообразной консистенции)
- Используйте лосьон против зуда
Хотя это сложно, постарайтесь не поцарапать. Расчесывание может привести к заражению сыпи. Если зуд сильный, ваш лечащий врач может порекомендовать отпускаемые по рецепту лосьоны или кремы, чтобы уменьшить ваши симптомы.
Может ли зуд купальщика передаваться от человека к человеку?
Зуд купальщика не заразен и не может передаваться от одного человека к другому.
Кто подвержен риску зуда купальщика?
Любой, кто плавает или переходит вброд зараженную воду, может подвергаться риску. Личинки чаще встречаются на мелководье у береговой линии. Чаще всего страдают дети, потому что они склонны плавать, ходить вброд и играть на мелководье больше, чем взрослые. Кроме того, они реже вытираются полотенцем, выходя из воды.
Если в воде возникнет вспышка зуда купания, всегда ли вода будет небезопасной?
Нет. Чтобы зуд купальщика стал проблемой в воде, должны присутствовать многие факторы. Поскольку эти факторы меняются (иногда в течение купального сезона), зуд купальщика не всегда будет проблемой. Однако невозможно узнать, как долго вода может быть небезопасной. Личинки обычно выживают в течение 24 часов после того, как их выпускают из улитки. Однако зараженная улитка будет продолжать производить церкарий на протяжении всей оставшейся жизни. Чтобы будущие улитки заразились, перелетные птицы или млекопитающие в этом районе также должны быть инфицированы, чтобы жизненный цикл мог продолжаться.
Чтобы будущие улитки заразились, перелетные птицы или млекопитающие в этом районе также должны быть инфицированы, чтобы жизненный цикл мог продолжаться.
Безопасно ли плавать в моем бассейне?
Да. Пока ваш бассейн находится в хорошем состоянии и хлорирован, риск зуда у купальщиков отсутствует. Чтобы возник зуд купальщика, должны присутствовать соответствующие улитки.
Что можно сделать, чтобы уменьшить риск зуда купальщика?
Для снижения вероятности развития зуда купания
- Не плавайте в местах, где зуд купальщика является известной проблемой, или где размещены знаки, предупреждающие о небезопасной воде.
- Не плавайте и не пробирайтесь в болотистой местности, где обычно водятся улитки.
- Вытрите полотенцем или примите душ сразу после выхода из воды.
- Не привлекайте птиц (например, кормлением) в места, где купаются люди.
- Поощряйте работников здравоохранения размещать знаки на береговых линиях, где зуд купальщика является актуальной проблемой.