При беременности на поздних сроках боль внизу живота: Колющие боли внизу живота при беременности
Содержание
Выкидыш на позднем сроке — причины и последствия
Нельзя переоценить роль беременности в жизни женщины. С момента зачатия женщина становится носительницей новой жизни. К сожалению, не всем женщинам дано выносить беременность до финала. В некоторых случаях происходит выкидыш на позднем сроке.
Что такое поздний выкидыш
Обычно под термином «выкидыш» подразумевают самопроизвольное прерывание беременности до двадцати двух недель. Если же плод утерян после этого срока, то следует употреблять термин «преждевременные роды». Но довольно часто это называют «поздний выкидыш». В таком случае у плода остаются шансы на жизнь в том случае, если женщина своевременно обратится за медицинской помощью и эта помощь будет квалифицированной.
Если беременность прервалась до двенадцатой недели, то говорят о выкидыше на ранних сроках беременности. Он случается практически при каждой четвёртой беременности. А если учесть данные научных исследований, то можно сказать, что более половины оплодотворённых яйцеклеток погибают на пути к матке, ещё четверть из оставшихся жизнеспособными гибнут в результате неудачной имплантации.
Многие женщины даже не знают о прервавшейся беременности, поскольку они считают, что это обильные месячные после непродолжительной задержки. Следует определиться с признаками выкидыша на раннем сроке беременности. Для него характерны такие симптомы:
- интенсивные тянущие боли внизу живота;
- обильное кровотечение из половых путей женщины, которое сопровождается выделением массивных сгустков крови или мелких частей плода;
- тошнота, рвота и кишечная диспепсия.
Эти признаки должны насторожить женщину и стать причиной немедленного обращения к гинекологу. Врач проведет осмотр пациентки, выполнит ультразвуковое исследование и определит, какова степень опасности этого состояния для плода. Поскольку аналогичные симптомы могут быть при внематочной беременности, то надо сразу же исключить это заболевание. Специалист определит, не страдает ли женщина другими болезнями, которые могли бы проявляться подобными симптомами. Затем он примет экстренные меры, объём которых будет зависеть от выявленных причин выкидыша. При раннем выкидыше у плода шансы выжить отсутствуют.
При раннем выкидыше у плода шансы выжить отсутствуют.
Если же беременность самопроизвольно прерывается между двенадцатой и двадцать второй неделей, то это выкидыш на поздних сроках. Угрожающий поздний выкидыш имеет такие признаки:
- схваткообразные боли, напоминающие таковы при родах;
- маточное кровотечение;
- отхождение фрагментов плода;
- тошнота, рвота.
Причины выкидыша
Большинство выкидышей происходит по причине генетических нарушений. Как известно, при оплодотворении яйцеклетки сперматозоидом образуется зигота. Каждая половая клетка (и мужская, и женская) несёт половинный набор хромосом. Таким образом, у эмбриона присутствует половина генетической информации от отца, а вторая половина – от матери. Он на пятьдесят процентов является чужеродным для материнского организма. Если беременность протекает нормально, то организм женщины запускает цепь реакций, которые препятствуют изгнанию плода. В том случае, когда случаются поломки генов, защитные факторы не срабатывают и организм матери воспринимает плод в качестве инородного тела, от которого он пытается избавиться. Вследствие этого происходит ранний выкидыш.
Вследствие этого происходит ранний выкидыш.
Иногда поломки генов не являются определяющими в первом триместре беременности. Они начинают сказываться в более позднем сроке, и тогда наступает поздний выкидыш. При выкидыше на позднем сроке плод можно сохранить.
Генетическая информация, которая содержится в женской и мужской половой клетке, не идентична. Но в случае родственных браков или полного совпадения генов по каким-то другим причинам, организм женщины не справляется с задачами. Поскольку механизмы защиты плода не срабатывают, он изгоняется из лона и происходит поздний выкидыш.
Не стоит забывать, что после оплодотворения происходит обмен генами между мужскими и женскими хромосомами. В этот момент может произойти их поломка. Это также скажется на жизнеспособности плода и может привести к выкидышу на позднем сроке.
Врождённые и приобретенные дефекты анатомического строения матки также приводят к прерыванию беременности и позднему выкидышу. Следующей причиной выкидыша на позднем сроке является истмико-цервикальная недостаточность, или несостоятельность шейки матки. Это такое её состояние, при котором шейка матки теряет способность удерживать плод внутри матки. Поздний выкидыш происходит при миомах матки и злокачественных новообразованиях в её стенке.
Это такое её состояние, при котором шейка матки теряет способность удерживать плод внутри матки. Поздний выкидыш происходит при миомах матки и злокачественных новообразованиях в её стенке.
Отдельный случай – это аборт при первой беременности. Нет сомнения, что за каждой женщиной остаётся право выбора — оставлять беременность или нет. Тем не менее, она должна знать, что во многих случаях после первого аборта развивается истмикоцервикальная недостаточность, и матка может потерять способность удерживать плод. Причиной потери плода в пятнадцати процентах случаев являются проблемы с пуповиной эмбриона или же нарушения плаценты.
К врождённым аномалиям развития плода, которые делают его нежизнеспособным, приводят некоторые инфекционные заболевания, например, краснуха. Плод погибает, и матка начинает его изгонять из полости, что приводит к позднему выкидышу. Причиной прерывания беременности может быть нарушение гормонального гомеостаза в организме беременной женщины. Это случается при дисбалансе половых гормонов или гипотиреозе.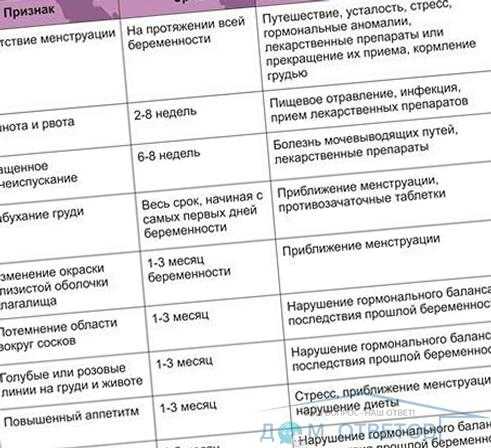 К прерыванию беременности довольно часто приводит наличие в полости матки нескольких плодов, активное занятие спортом, а также чрезмерные физические и эмоциональные нагрузки. Риск возникновения позднего выкидыша уменьшается, начиная с восемнадцатой недели беременности.
К прерыванию беременности довольно часто приводит наличие в полости матки нескольких плодов, активное занятие спортом, а также чрезмерные физические и эмоциональные нагрузки. Риск возникновения позднего выкидыша уменьшается, начиная с восемнадцатой недели беременности.
К выкидышу на позднем сроке может привести артериальная гипертензия, являющаяся одним из признаков гестоза беременных и гипергликемия при сахарном диабете. Табакокурение, злоупотребление спиртными напитками и употребление наркотиков могут пагубно сказаться на беременности, вызвать несовместимые с жизнью плода нарушения и спровоцировать его гибель. Нельзя не отметить роль таких неблагоприятных факторов внешней среды, как загазованность воздуха, содержание избыточного количества химических веществ в воде, ионизирующей радиации на течение беременности и состояние плода. Они также могут спровоцировать поздний выкидыш. Известно, что довольно часто выкидыш на позднем сроке случается после перенесенных эмоциональных потрясений, приёма некоторых лекарственных препаратов и травм.
Последствия позднего выкидыша
Положительными признаками, хотя и не особо приятными для женщины, которые говорят о том, что беременность протекает нормально, в первом триместре беременности является недомогания, а также тошнота и рвота по утрам. Если же уже случился поздний выкидыш, то он может иметь неприятные последствия:
- Маточные кровотечения, которые могут быть либо обильными и приводить к геморрагическому шоку, либо незначительными на протяжении продолжительного периода времени. Иногда со сгустками крови отходят части плодного яйца.
- Инфицирование матки в случае оставшихся в её полости плодных оболочек и частичек плаценты. Фрагменты прервавшейся беременности могут начать разлагаться и тем самым вызвать воспаление, которое может привести к гибели женщины в случае несвоевременного и неквалифицированного лечения.
- Бесплодие после выкидыша на позднем сроке возможно после гнойного эндометрита.
Методы снижения риска осложнений после позднего выкидыша
После выкидыша на позднем сроке врачи принимают все профилактические меры для снижения риска осложнений. Выбор метода лечения в основном зависит от выявленной патологии и может быть как медикаментозным, так и оперативным. Если поздний выкидыш был неполным и в полости матки остались либо части плода или эмбриона, либо плаценты, то наиболее эффективным и быстрым является оперативный способ завершения выкидыша. Он уменьшает выраженность кровотечения и интенсивность боли, но, в то же время, является наиболее опасным.
Выбор метода лечения в основном зависит от выявленной патологии и может быть как медикаментозным, так и оперативным. Если поздний выкидыш был неполным и в полости матки остались либо части плода или эмбриона, либо плаценты, то наиболее эффективным и быстрым является оперативный способ завершения выкидыша. Он уменьшает выраженность кровотечения и интенсивность боли, но, в то же время, является наиболее опасным.
Во время операции всегда сохраняется риск перфорации стенки матки или повреждения шейки. Женщину в таком случае госпитализируют, операцию проводят под общим обезболиванием. После операции ей назначают интенсивную послеоперационную терапию.
Шансы забеременеть после позднего выкидыша
Следует уяснить, что после выкидыша на позднем сроке всегда есть шанс забеременеть вновь. Тем не менее, необходимо помнить, что после выкидыша вероятность прерывания последующей беременности возрастает на двадцать пять процентов. Её риски можно минимизировать только своевременным полноценным лечением. К следующей беременности надо подойти взвешенно и ответственно.
К следующей беременности надо подойти взвешенно и ответственно.
Прежде всего, женщина должна знать, что на протяжении нескольких недель после выкидыша ей не рекомендуется жить половой жизнью во избежание инфицирования слизистой оболочки матки. Да и матка после выкидыша должна восстановиться. Первых месячных можно ждать, только начиная с пятой недели после самопроизвольного аборта.
Планировать беременность после позднего выкидыша стоит через шесть месяцев. В это время необходимо обратиться в репродуктивный центр для выяснения причин произошедшего прерывания беременности. Полное обследование с выполнением спермограммы рекомендуется пройти и мужу. Также необходимо, выяснив причину выкидыша на позднем сроке, пройти курс лечения. Отличные результаты получаются после санаторно-курортного лечения.
Также необходимо восстановить психо-эмоциональное равновесие супругов, дать время осознать происшедшее и справиться с эмоциями. Им может понадобиться помощь психолога. Иногда женщины впадают в состояние депрессии, их которого они могут выйти после консультации психотерапевта.
В некоторых случаях может понадобиться консультация генетика. Современная генетика позволяет не только выявлять причины прерывания беременности, но и прогнозировать риски последующих зачатий, а также предупреждать выкидыш. Со своим гинекологом следует обсудить методы контрацепции, наиболее безопасные для женщины, планирующей беременность после позднего выкидыша.
Несостоявшийся выкидыш
В некоторых случаях при помощи ультразвукового исследования определяют неразвившуюся беременность (пустое плодное яйцо). В таком случае при наличии плодного яйца в нём отсутствует живой зародыш (он либо развился неправильно, либо же потерял жизнеспособность). Организм женщины может не отреагировать на эти изменения, и выкидыш не происходит. Изгнание замершего эмбриона из полости матки случится так или иначе, это вопрос времени. Но если это произойдёт самостоятельно, то может начаться кровотечение, что представляет риск для жизни женщины.
Для того чтобы разрешить ситуацию, женщине предлагают выполнить выскабливание, или чистку матки. Эту процедуру выполняют под общим обезболиванием, она делается в стационаре, длится несколько минут. Полость матки тщательно, но очень осторожно, очищают от плодного яйца. Это способствует сокращению матки и предотвращению её инфицирования и кровотечения. После чистки женщине иногда назначают антибиотики.
Эту процедуру выполняют под общим обезболиванием, она делается в стационаре, длится несколько минут. Полость матки тщательно, но очень осторожно, очищают от плодного яйца. Это способствует сокращению матки и предотвращению её инфицирования и кровотечения. После чистки женщине иногда назначают антибиотики.
Известен метод очищения матки при помощи гормонального препарата простагландина. Его применяют не так часто, поскольку не всегда наблюдается ожидаемый эффект. В таком случае врачи вынуждены выполнять оперативное вмешательство. В случае гибели плода на позднем сроке беременности можно вызвать искусственные роды, применив гормональный препарат окситоцин.
Профилактика позднего выкидыша
Со всеми факторами, которые приводят к выкидышу на позднем сроке беременности, вполне можно справиться современными методами лечения. Это значительно повышает шансы на успех последующей беременности. К тому же, женщине необходимо заботиться о себе как до беременности, так и с самого её начала. От того, каков образ жизни женщины, зависит и течение её беременности. Для того чтобы не случалось поздних выкидышей, надо сто раз подумать, прерывать ли первую беременность, даже если она не была запланированной.
От того, каков образ жизни женщины, зависит и течение её беременности. Для того чтобы не случалось поздних выкидышей, надо сто раз подумать, прерывать ли первую беременность, даже если она не была запланированной.
Слишком дорого можно заплатить за сомнительное удовольствие покурить сигареты или травку, выпить алкогольный напиток или походить зимой в тонких колготках. Также будущей матери следует подумать о полноценном правильном питании. Она должна употреблять много свежих ягод, фруктов и овощей, принимать рекомендованные врачом витамины.
Если во время беременности начались боль внизу живота или мажущиеся выделения из влагалища, следует немедленно обратиться к врачу. Ведь во многих случаях начавшийся поздний выкидыш можно остановить и сохранить жизнь ребёнка. Ни в коем случае не надо пользоваться рекомендациями случайных знакомых, подруг или народных умельцев.
Поздний выкидыш можно предотвратить или приостановить. В последнем случае у плода сохраняются шансы на жизнь.
Бесплатный прием репродуктолога
по 31 декабря 2022
Осталось 14 дней
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью — прямо сейчас!
Имя *
Телефон *
E-mail *
Сообщение *
Отправляя данную форму, я подтверждаю, что в соответствии с требованиями “Федерального закона О персональных данных № 152-ФЗ” и в соответствии с Условиями даю согласие на обработку моих персональных данных
Leave this field blank
Другие статьи
Искусственное оплодотворение: что это такое и как его проводят?
Читать статью
Что можно и чего нельзя после ЭКО?
Читать статью
2.1. Жалобы и анамнез \ КонсультантПлюс
2.1. Жалобы и анамнез
Сбор анамнеза должен включать следующие данные пациентки:
— возраст,
— наличие профессиональных вредностей,
— наличие вредных привычек (курение, алкоголь, наркотические препараты),
— семейный анамнез (указание на наличие у родственников 1-й линии таких заболеваний как, сахарный диабет, тромбоэмболические осложнения (ТЭО), гипертоническая болезнь, психические заболевания, акушерские и перинатальные осложнения),
— характер менструаций (возраст менархе, длительность и регулярность менструального цикла, продолжительность менструального кровотечения, болезненность),
— акушерский анамнез (число беременностей и родов в анамнезе и их исход, наличие осложнений беременности, родов и/или абортов, весоростовые показатели и состояние здоровья рожденных детей, способ достижения беременности — самопроизвольная беременность или беременность в результате ВРТ),
— перенесенные и имеющиеся гинекологические заболевания, оперативные вмешательства на органах малого таза,
— перенесенные и имеющиеся соматические заболевания (в частности, детские инфекции, заболевания сердечно-сосудистой системы, заболевания почек, эндокринные заболевания, аллергические заболевания, ТЭО и др. ),
),
С целью индивидуальной стратификации риска и выбора метода профилактики в данной беременности, родах и в послеродовом периоде может быть использована шкала оценки риска ТЭО (приложение Г) [1], [2],
———————————
[1] Рекомендации относятся ко всем пациенткам с нормальной беременностью, если не указано иное.
[2] Профилактика венозных тромбоэмболических осложнений в акушерстве и гинекологии. Клинические рекомендации Минздрава РФ, 2014 г.
— наличие травм, оперативных вмешательств и переливаний крови в анамнезе,
— аллергические реакции,
— принимаемые лекарственные препараты,
— возраст и состояние здоровья мужа/партнера, его группа крови и резус-фактор, наличие у него профессиональных вредностей и вредных привычек.
Жалобы, характерные для нормальной беременности
Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% — осложнением беременности. При нормальной беременности рвота бывает не чаще 2 — 3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. [3] В большинстве случаев тошнота и рвота купируются самостоятельно к 16 — 20 неделям беременности и не ухудшают ее исход (1, 2).
При нормальной беременности рвота бывает не чаще 2 — 3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. [3] В большинстве случаев тошнота и рвота купируются самостоятельно к 16 — 20 неделям беременности и не ухудшают ее исход (1, 2).
———————————
[3] Акушерство: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. — 2-е изд. — М.: ГЭОТАР-Медиа, 2018 г.
Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20 — 80% случаев. Чаще она развивается в 3-м триместре беременности (3 — 5). Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод. [4]
———————————
[4] Акушерство: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. — 2-е изд. — М.: ГЭОТАР-Медиа, 2018 г.
Запоры — наиболее распространенная патология кишечника при беременности, возникает в 30 — 40% наблюдений (6). Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации.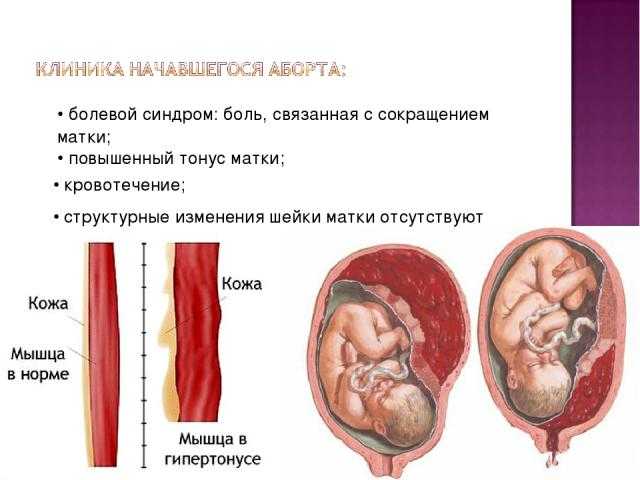 [5] Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
[5] Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
———————————
[5] Акушерство: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. — 2-е изд. — М.: ГЭОТАР-Медиа, 2018 г.
Примерно 8 — 10% женщин заболевают геморроем во время каждой беременности (7). Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Варикозная болезнь развивается у 20 — 40% беременных женщин. [6] Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
———————————
[6] Акушерство: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. — 2-е изд. — М.: ГЭОТАР-Медиа, 2018 г.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47 — 60% боль впервые возникает на 5 — 7-м месяце беременности (8 — 10). Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03 — 3%, и возникает, как правило, на поздних сроках беременности (11).
Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21 — 62% случаев (12, 13) в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Боли внизу живота в третьем триместре беременности | Статьи о беременности | Family Health center
Боль внизу живота могла быть вашим постоянным спутником в самом начале беременности, но теперь, когда вы достигли третьего триместра, гораздо более вероятно, что это что-то необычное, и вам следует обратиться к врачу. .
Боль внизу живота на поздних сроках беременности может быть пугающей — и это правильно, поскольку она действительно может указывать на осложнения, требующие немедленного лечения. Мы обсудим некоторые из наиболее распространенных причин болей внизу живота в третьем триместре беременности. Однако, если вы находитесь в третьем триместре беременности и испытываете боль в животе, прекратите чтение и немедленно обратитесь к врачу.
Когда на самом деле начинается третий триместр беременности?
Говорят, что беременность длится 40 недель, потому что она рассчитывается с момента овуляции. Младенцы на самом деле, как правило, проводят около 38 недель в вашей матке, прежде чем они родятся.
Когда на самом деле начинается третий триместр? Некоторые источники говорят, что он начинается на 26-й неделе беременности, в то время как другие предпочитают отсчитывать третий триместр от 28-й недели беременности.
Когда мы смотрим на боль внизу живота в третьем триместре, есть вероятность, что люди подумают: «Работа!» немедленно. Прежде чем сделать это, полезно помнить, что третий триместр на самом деле продолжается довольно долго. Думаете ли вы, что это начинается в 26 или 28 недель, вы определенно знаете, что более ранние стадии третьего триместра — неподходящее время для родов.
Даже дети, родившиеся на 36-й неделе беременности, имеют недостатки по сравнению со своими доношенными сверстниками. Боль внизу живота до 38-й недели беременности всегда требует дальнейшего изучения. Поскольку риск преждевременных родов на этом последнем этапе беременности выше, а другие возможные причины также имеют тенденцию быть более серьезными, важно всегда звонить своему акушеру-гинекологу или акушерке, когда вы испытываете боль внизу живота во время беременности.
Кроме того, непрекращающиеся или сильные боли определенно требуют обращения в отделение неотложной помощи или в родильное отделение. Думаете, это просто желудочный сбой? Вы не будете первым, у кого будет ребенок.
Схватки Брэкстона-Хикса как причина болей в животе в третьем триместре
У женщин в третьем триместре схватки Брэкстона-Хикса возникают уже довольно давно. Возможно, они привыкли к этим «тренировочным» сокращениям, формируя устоявшееся представление о том, как они должны себя чувствовать. Прежде чем рассматривать другие возможности, может быть полезно знать, что ощущение, которое вы испытываете в результате схваток Брекстона-Хикса, действительно может измениться во время последней стадии беременности.
Схватки Брэкстона-Хикса могут стать более интенсивными и даже болезненными, могут длиться дольше и возникать чаще. Они также могут сделать ваш живот очень «каменистым». Помните, что схватки Брэкстона-Хикса обычно стихают почти сразу, если вы меняете положение. Попробуйте сесть или встать, чтобы посмотреть, что произойдет дальше. Если ощущение исчезнет, вы вполне можете иметь дело с простыми сокращениями Брэкстона-Хикса. Схватки Брэкстона-Хикса также могут быть вызваны энергичными физическими нагрузками, включая бег, езду на велосипеде, подъем по лестнице и секс. [1]
Попробуйте сесть или встать, чтобы посмотреть, что произойдет дальше. Если ощущение исчезнет, вы вполне можете иметь дело с простыми сокращениями Брэкстона-Хикса. Схватки Брэкстона-Хикса также могут быть вызваны энергичными физическими нагрузками, включая бег, езду на велосипеде, подъем по лестнице и секс. [1]
Преждевременные роды, конечно, также могут быть причиной болей в животе
Преждевременные роды или преждевременные роды можно определить как наличие эффективных или продуктивных схваток до того, как ваш ребенок достигнет полного срока. В отличие от схваток Брэкстона-Хикса, схватки не прекращаются при смене положения. Сначала они очень похожи на схватки Брэкстона-Хикса (или очень сильные менструальные боли), но становятся длиннее и появляются чаще.
Схватки обычно следуют довольно предсказуемой схеме. [2] Это можно резюмировать следующим образом:
- «А, что это? О, его больше нет!»
- «О, опять!»
- «О нет, здесь, кажется, есть закономерность.
 »
» - «Ой!»
Если вы испытываете это, вам следует обратиться в больницу. Если вы еще не в сроке, вы вполне можете иметь дело с преждевременными родами. Преждевременные роды иногда можно остановить, поэтому приезжайте как можно скорее и вызовите скорую помощь, если это необходимо. Иногда преждевременные роды начинаются с разрыва водяного мешка, а не со схватками. Амниотическая жидкость представляет собой прозрачную жидкость с довольно отчетливым, но обычно не неприятным запахом. [3] Потеря слизистой пробки может быть предупреждающим признаком того, что вот-вот начнутся преждевременные роды. Слизистая пробка состоит из резиноподобной слизи и крови.
Отслойка плаценты вызывает сильную боль в животе
Отслойка плаценты происходит, когда плацента отделяется от стенки матки до рождения ребенка, либо во время, либо до родов. Иногда это сопровождается обильным кровотечением, но у некоторых женщин кровотечение незначительное, а у других оно вообще не замечается. Другие возможные симптомы отслойки плаценты включают боль в спине, болезненность в животе и сумасшедшие сокращения, которые, кажется, вообще не прекращаются. Поскольку отслойка плаценты представляет собой неотложную ситуацию, угрожающую жизни как матери, так и ребенка, эти симптомы требуют немедленного вызова службы экстренной помощи.[4]
Другие возможные симптомы отслойки плаценты включают боль в спине, болезненность в животе и сумасшедшие сокращения, которые, кажется, вообще не прекращаются. Поскольку отслойка плаценты представляет собой неотложную ситуацию, угрожающую жизни как матери, так и ребенка, эти симптомы требуют немедленного вызова службы экстренной помощи.[4]
Женщинам, у которых наблюдаются легкие абдоминальные кровотечения без каких-либо других симптомов, также следует немедленно проконсультироваться со своим акушером-гинекологом, если они находятся в третьем триместре беременности.
ПРОЧИТАЙТЕ 7 признаков того, что ваш акушер-гинеколог отстой
Инфекции мочевыводящих путей: причина болей в животе, не связанная с беременностью
Возможно, вы испытали сокращение мочи или уже несколько раз. В этом случае у вас больше шансов распознать симптомы. Если у вас никогда раньше не было ИМП, вам нужно знать, что ее признаки включают боль внизу живота, жжение при мочеиспускании, очень частое мочеиспускание, но низкий диурез, а также странный вид или запах мочи.

 »
»