При беременности опущение живота фото до и после: опущение живота фото до и после — 25 рекомендаций на Babyblog.ru
Содержание
Слизистая пробка | Как отходит слизистая пробка у беременных
Иногда после выхода слизистого сгустка женщина может ожидать появления ребенка еще две-три недели. А у некоторых мам, чаще у первородящих, пробка при родах выходит вместе с плодной жидкостью.
Беременность не только меняет жизнь будущей мамы, но и вызывает множество сомнений. Мы поможем разобраться со всеми страхами и найти ответы на самые важные вопросы о материнстве.
ПРИСОЕДИНИТЬСЯ
Как отличить слизистую пробку от других выделений?
Во время беременности количество выделений может увеличиться. Это связано с ростом уровня гормонов эстрогена и прогестерона, усилением притока крови к влагалищу, и не является отклонением от нормы.
Чтобы отличить слизистую пробку от других выделений, обратите внимание на цвет и консистенцию. Пробка — это небольшой сгусток слизи, похожий на яичный белок, размером примерно, как грецкий орех. Ее оттенок может варьироваться от кремового и коричневого до розового и желтого, иногда с прожилками крови. Обычные выделения прозрачные или желтовато-белые, менее плотные и слегка липкие.
Обычные выделения прозрачные или желтовато-белые, менее плотные и слегка липкие.
Также очень важный фактор — время. В норме отхождение пробки при беременности происходит накануне родов, примерно на 38–39 неделе. Обычные выделения появляются регулярно, а наиболее обильными бывают во втором триместре.
Околоплодные воды и слизистую пробку также различают по внешнему виду и периодичности выделений. Амниотическая жидкость чаще всего прозрачная и более водянистая в сравнении с пробкой. Кроме того, слизистая пробка отходит частями или сразу в полном объеме, а плодная жидкость подтекает постоянно, особенно при покашливании.
Но даже с учетом всех характеристик, визуально бывает сложно отличить плодную жидкость от слизистой пробки или других выделений. Поэтому если вас что-то беспокоит, обратитесь к специалисту. Для точной диагностики доктор может использовать специальные тесты на подтекание околоплодных вод.
Раннее отхождение пробки: причины и опасности
При нормальном течении беременности слизистая пробка выходит в последние недели, когда тело уже активно готовится к родам.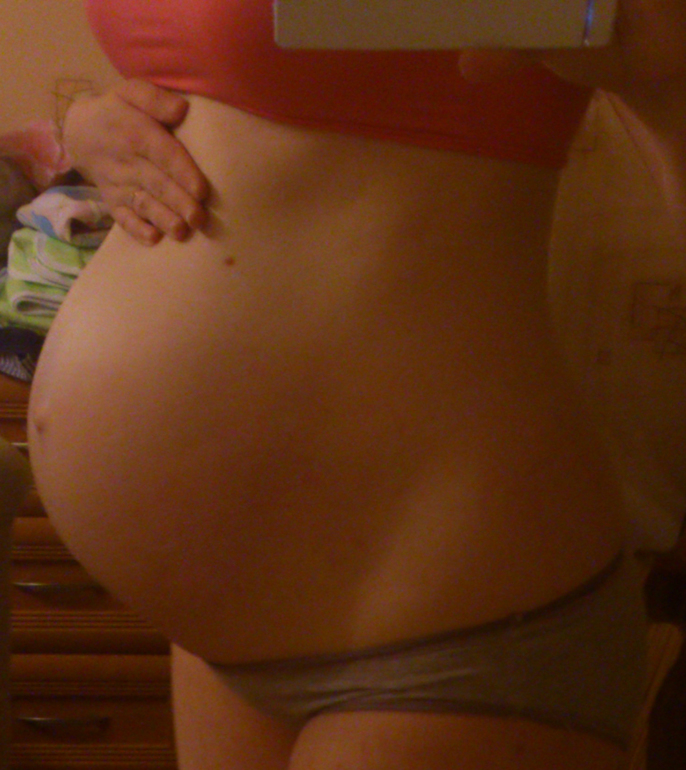 Но некоторые внешние факторы могут спровоцировать преждевременный отход слизи, когда до предварительной даты появления ребенка еще не одна неделя. Это могут быть:
Но некоторые внешние факторы могут спровоцировать преждевременный отход слизи, когда до предварительной даты появления ребенка еще не одна неделя. Это могут быть:
- тренировочные (ложные) схватки;
- сильные потуги;
- внешние повреждения, например, при медицинском осмотре в гинекологическом кресле;
- сильное сокращение мышц влагалища во время секса;
- чрезмерные физические нагрузки.
После раннего отхождения пробки цервикальный канал становится открытым для бактерий, что ослабляет защиту плода и увеличивает риск развития инфекции. Но это не повод для паники. Если у вас нет гинекологических инфекционных заболеваний и подтекания амниотической жидкости, то от неприятностей малыша защитит герметичный плодный пузырь.
Что делать, когда отошла пробка?
Если вы заметили, что отошла пробка, а до предварительной даты родов еще далеко, рекомендуем проконсультироваться со своим врачом.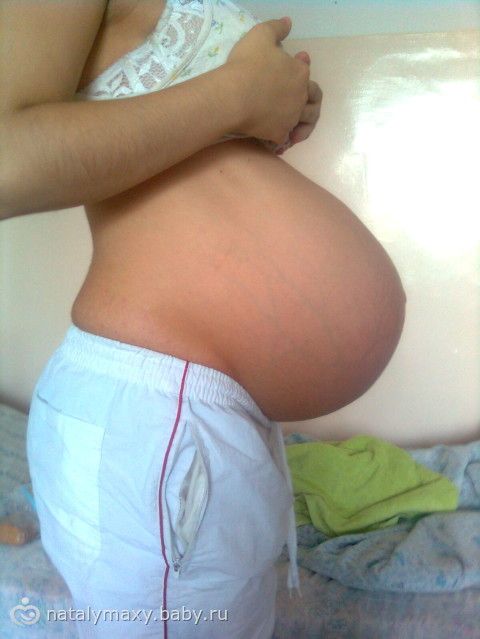 Он подскажет, как действовать дальше, чтобы снизить риски заражения. Кроме того, избежать осложнений может помочь ряд предосторожностей:
Он подскажет, как действовать дальше, чтобы снизить риски заражения. Кроме того, избежать осложнений может помочь ряд предосторожностей:
- отказ от купания в открытых водоемах, бассейнах и джакузи;
- отказ от приема ванной в пользу душа;
- строгое соблюдение ежедневной гигиены;
- регулярная смена белья, в том числе постельного;
- отказ от секса до родов или хотя бы использование барьерных методов контрацепции.
Если отхождение слизистой пробки произошло в конце третьего триместра, значит все идет по плану и ваш организм начал финальные приготовления к родам: вырос уровень эстрогена и под его воздействием шейка матки стала сглаживаться и приоткрываться. Поэтому пришло время собирать сумку в роддом. А если вместе с пробкой отошли воды или вы чувствуете боль и родовые схватки, то малыш уже на подходе и нужно как можно скорее отправляться в больницу.
Важно!
Если выделения ярко-красные и обильные (более 30 грамм — около двух столовых ложек), необходимо сразу же обратиться врачу. Слизистая пробка с кровью указывает на возможность таких серьезных осложнений, как предлежание или отслойка плаценты.
Слизистая пробка с кровью указывает на возможность таких серьезных осложнений, как предлежание или отслойка плаценты.
Другие предвестники родов
О приближении даты родов говорит не только отхождение слизистой пробки, но и другие изменения, которые может ощущать будущая мама.
Читайте также: Предвестники родов. Возможные эмоциональные изменения. Природа страхов у беременных
1. Опущение живота
К скорым родам готовится не только мамин организм, но и сам ребенок. За две-три недели до появления на свет кроха прижимается предлежащей частью — чаще всего головкой — к низу матки. Дополнительное давление вызывает опущение матки в тазовую область. Она перестает теснить грудную клетку и органы брюшной полости, поэтому женщине становится легче дышать, а изжога и отрыжка уменьшаются или вовсе исчезают. Но при этом ходить и сидеть становится труднее, учащается мочеиспускание, так как матка сильнее давит на мочевой пузырь. Также будущая мама может ощущать тяжесть внизу живота и легкую боль в области паховых связок.
2. Снижение веса
За несколько недель до родов гормональный баланс в организме беременной меняется: количество прогестерона сокращается, зато растет выработка эстрогена. Благодаря этому накопленная за время беременности жидкость начинает выводиться из организма. Будущая мама теряет 0,5–2 кг веса и меньше страдает от отеков — становится легче носить обувь, кольца и перчатки.
3. Ложные схватки
Ложные схватки часто появляются после 38 недели беременности, чтобы тренировать матку перед родами. В отличие от настоящих родовых схваток, они возникают нерегулярно и проходят без боли. Также нет постепенного уменьшения интервалов и роста интенсивности сокращений.
Появление ложных схваток еще не повод ехать в роддом, но верный признак того, что встреча с малышом понемногу приближается.
Читайте также: Собираем сумку в родильный дом: список необходимых вещей
Итак, если отошла пробка, появились ложные схватки, опустился живот и снизился вес, значит в организме женщины происходит финальная подготовка к появлению малыша на свет. Тело говорит нам, что нужно быть начеку, прислушиваться к себе и собирать все необходимое в дорогу за долгожданным крохой.
Тело говорит нам, что нужно быть начеку, прислушиваться к себе и собирать все необходимое в дорогу за долгожданным крохой.
Материал утвержден врачом Оксаной Негрич
Все статьи врача
39 неделя беременности40 неделя беременности
расхождение мышц живота после родов
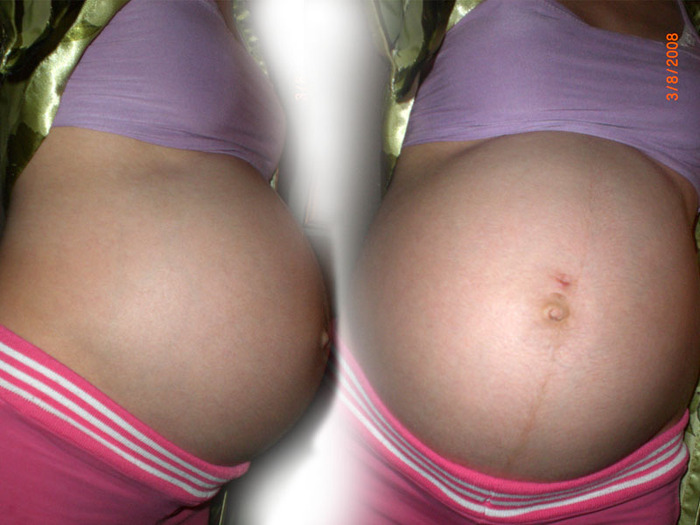
Почти каждая женщина сталкивается с расхождением мышц живота после родов. Растяжение происходит еще в третьем триместре беременности. И в норме проходит сам по себе через некоторое время после рождения ребенка. Разбираемся, почему это происходит, как это исправить и понять самостоятельно, что мышцы разошлись.
Что такое диастаз прямых мышц живота?
Мышечный корсет живота состоит из прямых, косых и поперечных мышц, которые соединены между собой сухожилиями и белой линией. Основная функция мышечного корсета заключается в поддержке органов брюшной полости, участи в некоторых физиологических процессах, например, в дыхании, дефекации и мочеиспускании, и работе позвоночника.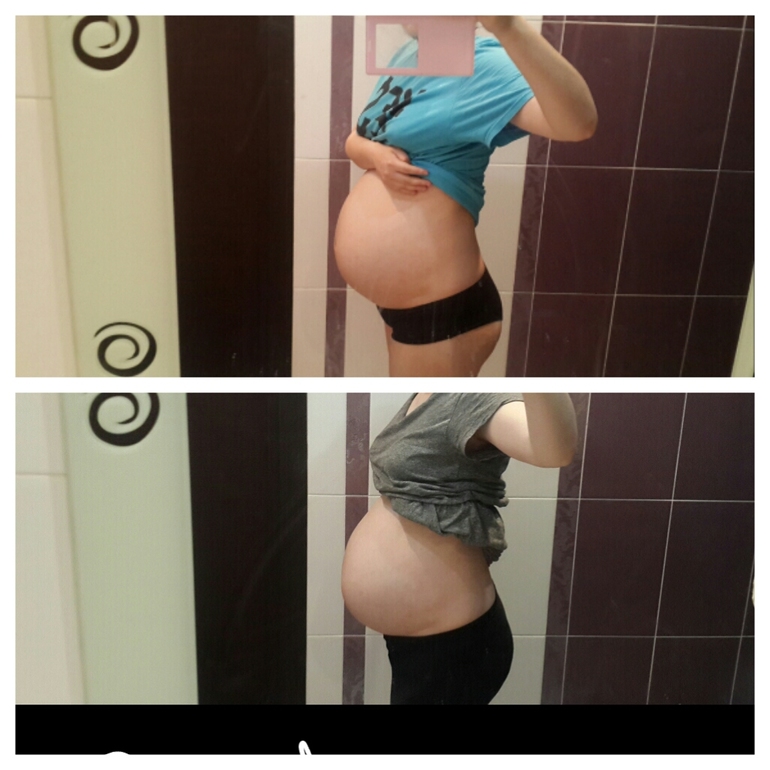
Белая линия представляет собой крупное вертикальное сухожилие, которое соединяет прямые мышцы живота. За счет большого количества плотного коллагена она имеет белый цвет, из-за которого и получила свое название.
Максимальную ширину (около 15 мм) она имеет в верхней части живота и постепенно сужается книзу. Ее основная функция — обеспечение движение и поддержание стабильности брюшины.
Если белая линия теряет эластичность и растягивается, она больше не может выполнять свои функции и надежно удерживать прямые мышцы вместе. Такое состояние называется диастаз. Чаще всего он развивается по следующим причинам:
-
избыточный вес; -
резкое похудение; -
значительная физическая нагрузка; -
продолжительный кашель; -
частые запоры; -
дисплазия соединительной ткани.
Однако чаще всего диастаз возникает во время беременности. По статистике, от 70 до 100% женщин сталкиваются с ним на поздних сроках. Растяжение белой линии в этот период считается нормальным физиологическим состоянием, которое самостоятельно проходит через некоторое время после родов.
По статистике, от 70 до 100% женщин сталкиваются с ним на поздних сроках. Растяжение белой линии в этот период считается нормальным физиологическим состоянием, которое самостоятельно проходит через некоторое время после родов.
Из-за чего происходит диастаз живота после родов?
На изменение мышц живота во время беременности влияет сразу несколько факторов. Обычно изменения происходят во второй половине этого периода и сохраняются несколько месяцев после родов. Как правило, не требует коррекции и проходит самостоятельно, когда мышцы восстанавливаются.
Что влияет на формирование диастаза при беременности?
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Чаще всего диастаз беременных проходит сам по себе в течение года после родоразрешения. Если проблема сохраняется дольше, необходимы консультации со специалистами.
Важно! Патологическим и требующим вмешательства считается растяжение мышц от 20 мм и более.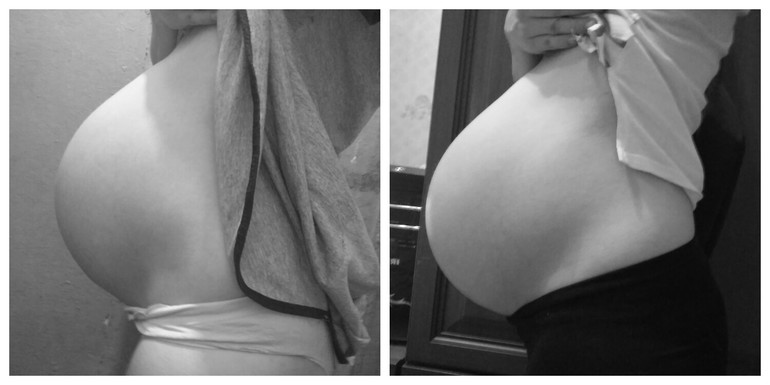 Если изменения не такие значительные, врачи предлагают наблюдать за состоянием белой линии.
Если изменения не такие значительные, врачи предлагают наблюдать за состоянием белой линии.
Можно ли определить патологию самостоятельно?
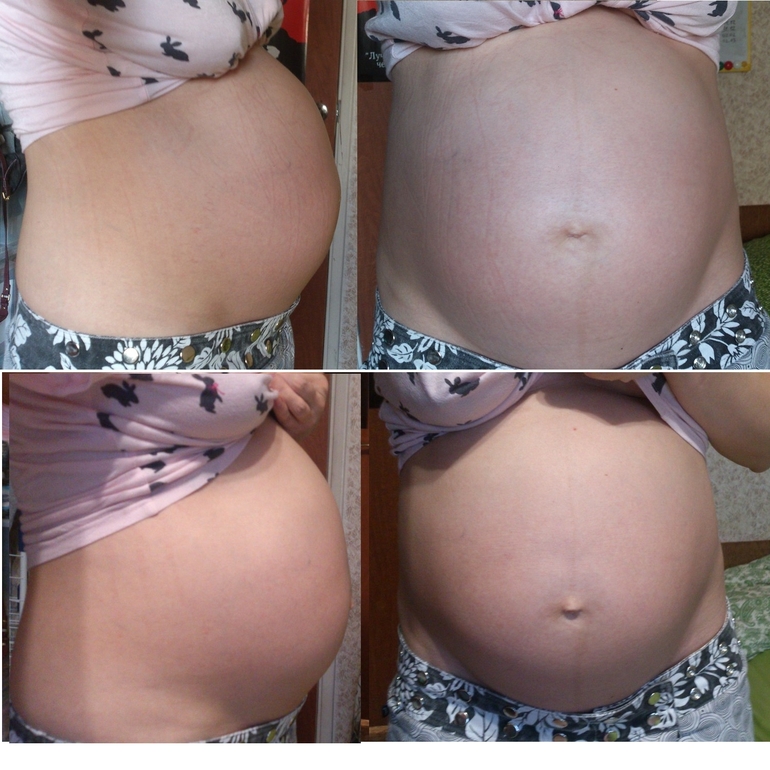
Расхождение прямых мышц живота не имеет ярко выраженных симптомов. Однако увидеть проявление диастаза можно самостоятельно невооруженным глазом. Для этого необходимо напрячь живот и посмотреть, если ли выпячивания или углубления в середине живота.
Еще одним методом самодиагностики, который можно провести в домашних условиях. Для этого необходимо:
-
Лечь на спину. -
Согнуть ноги в коленях. -
Одну руку положить под голову, а вторую на живот. -
Приподнять верхнюю часть туловища. -
Ощупать середину живота на предмет пропаданий.
В редких случаях при сильном расхождении изменяется мышечная поддержка. Из-за этого возникают тянущие боли в пояснице или тяжесть внизу живота. При появлении этих симптомов необходимо обязательно попробовать определить диастаз самостоятельно. А если не получается, то обратиться к врачу.
При появлении этих симптомов необходимо обязательно попробовать определить диастаз самостоятельно. А если не получается, то обратиться к врачу.
Лечением этого заболевания занимаются хирург. Он проведет визуальный осмотр и ручную диагностику расхождения мышц. Для подтверждения диагноза и определения степени расхождения он может назначить компьютерную томографию, рентгенографию и УЗИ органов брюшной полости.
Если диастаз не проходит самостоятельно, необходимо обязательно проконсультироваться с врачом, чтобы подобрать лечение и избежать развития осложнений. Не стесняйтесь обращаться с такой проблемой к нашим врачам — они на связи с вами круглосуточно, а значит, в любое время расскажут, какие действия можно предпринять для устранения патологии мышц.
Какие последствия расхождения мышц могут быть?
Расхождение мышц — вовсе не безобидная патология или косметический дефект. Растяжение белой линии влияет на весь мышечный корсет живота и брюшины. Это приводит к самым разным последствиям. Основные из них:
Растяжение белой линии влияет на весь мышечный корсет живота и брюшины. Это приводит к самым разным последствиям. Основные из них:
-
грыжи пупочного кольца и белой линии; -
частые запоры; -
повышенное газообразование; -
тошнота; -
нарушение работы мышц диафрагмы; -
недержание мочи при кашле и чихании; -
атрофия брюшных мышц; -
застойные процессы в венах нижних конечностей; -
опущение внутренних органов; -
чрезмерная нагрузка на позвоночник.
Осложнения чаще возникают при серьезных растяжениях белой линии и расхождении прямых мышц более чем на 5 сантиметров. Кроме того, при отсутствии правильного лечения патологические процессы могут усиливаться, а расхождение мышц увеличиваться.
Обратите внимание! Неправильная физическая нагрузка может усилить растяжение белой линии и расхождения прямых мышц. К такой нагрузке относятся практически любые упражнения на пресс, поэтому после родов их нужно делать с осторожностью.
К такой нагрузке относятся практически любые упражнения на пресс, поэтому после родов их нужно делать с осторожностью.
Как избавиться от диастаза?
В норме расхождение мышц после родов составляет до 25 мм. Такой диастаз не требует лечения или коррекции и обычно самостоятельно проходит через год после родоразрешения. Однако у женщин, родившихся путем кесарева сечения, этот восстановительные процессы могут длиться дольше.
Тем не менее есть некоторые способы улучшить состояние белой линии и помочь организму восстанавливаться быстрее. Что можно сделать?
-
Нормально и разнообразно питаться. -
Избегать продуктов, которые провоцируют запоры. -
Исключить упражнения на пресс (подъем корпуса, скрутки, планка). -
Добавить упражнения для укрепления брюшных мышц (вакуум, упражнения Кегеля и так далее). -
Носить поддерживающий мышцы бандаж в послеродовой период.
При сильном диастазе рекомендуется проведение хирургической операции по ушиванию белой линии. Абдоминопластику проводят по показаниям. С ее помощью укрепляют мышцы и уменьшают расстояние между ними. При растяжении средней степени (до 50 мм) рекомендуют малоинвазивные методы через разрезы и проколы белой линии, а не полостную операцию.
Операцию проводят как минимум через 12 месяцев после родов и только в том случае, если консервативные методы не помогли улучшить состояние прямых мышц и белой линии. Следующую беременность лучше планировать не раньше чем через год после абдоминопластики.
Чтобы не пропустить момент, когда нормальные восстановительные процессы переходят в патологические, лучше постоянно контактировать с врачом и консультироваться с ним по поводу любых изменений в состоянии живота. Наши доктора проведут консультацию как по телефону, так и по видеосвязи и расскажут о способах лечения и мерах, которые помогут справиться с диастазом.
Есть ли способы предотвратить диастаз после родов?
Растяжение белой линии и расхождение прямых мышц — нормальный физиологический процесс, за счет которого беременность может нормально и правильно развиваться. Поэтому на 100% предотвратить развитие этих процессов не получится.
Однако без профилактических мероприятий существует риск серьезного расхождения (более 50 мм) и развития таких неприятных симптомов, как боль и тяжесть внизу живота, недержания, опущения органов.
Снизить выраженность диастаза помогут следующие меры:
-
Нормализация питания и избегание вызывающих запоры продуктов. -
Отказ от подъема тяжестей во время беременности. -
Занятие физкультурой, которая укрепляет мышцы тазового дна и пресса. -
Ношение специального поддерживающего живот бандажа после 25 недели беременности; -
Контроль веса во время беременности.
Любую физическую нагрузку и диеты необходимо обсуждать с лечащим врачом. Некоторые упражнения могут вызывать спазм матки и негативно сказаться на плоде, поэтому лучше не заниматься самолечением, а обсудить эти вопросы с гинекологом.
Частые вопросы
Почему развивается диастаз после кесарева сечения?
+
После кесарева сечения гормональные процессы, которые запускают сокращение матки, протекают не так интенсивно, как после естественных родов. Это приводит к тому, что мышцы сокращаются не так активно, а восстановление идет более медленными темпами. Для ускорения этих процессов после снятия швов рекомендуют носить поддерживающий бандаж и отказаться от подъема тяжестей.
Чем опасно расхождение прямых мышц?
+
Прямые мышцы обеспечивают мышечный корсет брюшины и участвуют во многих физиологических процессах (сокращении диафрагмы, мочеиспускании, дефекации, повороте туловища и так далее). При растяжение белой линии эти процессы нарушаются, что приводит к болям, недержанию, опущению внутренних органов, дряблости и атрофии мышц пресса.
При растяжение белой линии эти процессы нарушаются, что приводит к болям, недержанию, опущению внутренних органов, дряблости и атрофии мышц пресса.
Диастаз может пройти самостоятельно?
+
Да, в большинстве случае диастаз не требует специального лечения и самостоятельно проходит через год после родов. Однако женщине в любом случае необходимо наблюдение хирурга в послеродовой период, чтобы не пропустить момент, когда нормальные процессы переходят в патологические.
Как убрать диастаз?
+
Лечение требуется только в тех случаях, когда расхождение мышц становится больше 50 мм или у женщины возникли осложнения, которые ухудшают качество ее жизни. В этом случае рекомендуются полостная или лапароскопическая операция, во время которой врач сшивает прямые мышцы и уменьшает просвет между ними.
Когда можно качать пресс после родов?
+
Упражнения на пресс — подъем корпуса, наклоны, приседания, скрутки — могут усилить послеродовое расхождение мышц. Если восстановление идет нормально, то начинать упражнения можно уже через 6 месяцев после родов. Если диастаз не уменьшается, лучше подождать до 12 месяцев или обратиться к врачу, чтобы он помог подобрать упражнения для укрепления мышц пресса.
Если восстановление идет нормально, то начинать упражнения можно уже через 6 месяцев после родов. Если диастаз не уменьшается, лучше подождать до 12 месяцев или обратиться к врачу, чтобы он помог подобрать упражнения для укрепления мышц пресса.
Как помочь организму быстрее восстановиться после родов?
+
Для укрепления мышц прессе рекомендуют специальные упражнения лечебной физкультуры (вакуум, кошка, упражнения Кегеля и другие). Кроме того, рекомендуют подобрать питание, которое нормализует работу желудочно-кишечного тракта, предупреждает развитие запоров и содержит большое количество белков.
Можно ли предотвратить расхождение мышц?
+
Расхождение прямых мышц и растяжение белой линии — нормальный процесс, который происходит во время любой беременности. Норма расхождения — до 25 мм. Патологическим он становится в тех случаях, когда растяжение больше и приводит к осложнениям. Для профилактики рекомендуют следить за весом, нормально питаться, не поднимать тяжести и носить специальный поддерживающий бандаж.
Для профилактики рекомендуют следить за весом, нормально питаться, не поднимать тяжести и носить специальный поддерживающий бандаж.
Заключение эксперта
Диастаз, то есть расхождение мышц живота — физиологический процесс, с которым женщины сталкиваются во время беременности. В норме мышцы живота должны самостоятельно восстанавливаться после родов. Если расхождение сохраняется долгое время, женщине рекомендуют корректирующую операцию. Но как правило операционного вмешательства для избавления от диастаза не требуется.
Публикуем только проверенную информацию
Автор статьи
Меньшикова Мария Викторовна
врач акушер-гинеколог
Стаж 38 лет
Консультаций 1816
Статей 46
Специалист с большим практическим опытом. Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
- 1982 — 1986 НКО МОНИИАГ — врач акушер-гинеколог
-
1987 — 1989 ВНИЦ ОЗМиР — врач акушер-гинеколог -
1989 — 1992 отделенческая поликлиника ст. Москва — Курская — врач акушер-гинеколог -
1992 — 2001 НКО МОНИИАГ — врач акушер-гинеколог -
2007 — 2008 НП КМИКМ — врач администратор -
2009 — 2013 Переславская ЦРБ, женская консультация — врач акушер-гинеколог -
2020 по настоящее время ООО Теледоктор24 — врач — консультант (гинеколог)
Пролапс матки во время беременности: отчет о двух случаях и обзор литературы
- Список журналов
- Представитель акушерства Gynecol
- v.
 2018; 2018
2018; 2018 - PMC6217878
Представитель акушерства, гинекологии. 2018; 2018: 1805153.
Опубликовано в Интернете 22 октября 2018 г. doi: 10.1155/2018/1805153
,
1
,
2
,
1
,
2
,
3
и
1
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Выпадение матки, осложняющее беременность, встречается редко. Здесь представлены два случая: у одной пациентки пролапс матки был и при второй, и при третьей беременности, а у другой пролапс развился только один раз во время беременности. В этом отчете будут проанализированы этиология, клинические характеристики, осложнения и лечение выпадения матки во время беременности. Во время беременности следует проводить плановое гинекологическое обследование. В случае пролапса матки можно использовать консервативное лечение для максимально возможного продления гестационного периода. Возможны вагинальные роды, но кесарево сечение кажется лучшей альтернативой, когда выпадение матки не может рассосаться во время родов.
Во время беременности следует проводить плановое гинекологическое обследование. В случае пролапса матки можно использовать консервативное лечение для максимально возможного продления гестационного периода. Возможны вагинальные роды, но кесарево сечение кажется лучшей альтернативой, когда выпадение матки не может рассосаться во время родов.
Выпадение матки — это опущение матки и шейки матки по вагинальному каналу по направлению к входу. Выпадение матки во время беременности — редкое явление с частотой 1 случай на 10 000–15 000 беременностей, но оно может быть очень рискованным [1]. Это может вызвать дородовые, интранатальные и послеродовые осложнения. Сообщалось лишь о нескольких случаях выпадения матки во время беременности, и эффективность лечения варьируется от консервативного подхода до лапароскопического лечения. Мы сообщаем о двух случаях, которые просто выигрывают от консервативного лечения.
2.1. Случай 1
27-летняя китаянка, беременность 3, пара 2, индекс массы тела (ИМТ) 17,20 кг/м 2 , обратилась в нашу клинику с восьминедельной беременностью при опущении матки 4 го от сентября 2013 г. При обследовании органов малого таза выявлен пролапс тазовых органов (ПТО) 3-й стадии с точкой С в качестве переднего края с использованием количественной оценки пролапса тазовых органов (POPQ) (Aa+3, Ap+3, Ba+6, Bp+6, С+6, Д+2, гх 4,5, пб 2, твл 9). Ее выпадение матки можно было вернуть в полость таза в рамках постельного режима. Это было более серьезно в положении стоя или при ходьбе. Этой беременной рекомендовали госпитализацию, но она отказалась и ждала родов дома.
При обследовании органов малого таза выявлен пролапс тазовых органов (ПТО) 3-й стадии с точкой С в качестве переднего края с использованием количественной оценки пролапса тазовых органов (POPQ) (Aa+3, Ap+3, Ba+6, Bp+6, С+6, Д+2, гх 4,5, пб 2, твл 9). Ее выпадение матки можно было вернуть в полость таза в рамках постельного режима. Это было более серьезно в положении стоя или при ходьбе. Этой беременной рекомендовали госпитализацию, но она отказалась и ждала родов дома.
Ее предыдущая история беременности была следующей: мертвый ребенок женского пола был индуцирован на 30 й неделе беременности во время ее первых вагинальных родов в 2003 г., послеродовой период прошел без осложнений, и через два дня после родов она была выписана в добром здравии. У нее были вторые вагинальные роды после 38 +3 -й недели беременности и семичасовых родов в 2007 году; родился живой мальчик весом 2800 г с оценкой по шкале Апгар 10/10. При гинекологическом осмотре выявлена 3 стадия пролапса простаты с помощью исследования POPQ (Aa+3, Ap+3, Ba+6, Bp+6, C+6, D+2, gh 4,5, pb 2, tvl 9) на 36 +3 -й неделе беременности во время ее второй беременности. Специального обследования и лечения до и после родов не проводилось. Однако выпавшая вагинальная масса самопроизвольно восстановилась после родов.
Специального обследования и лечения до и после родов не проводилось. Однако выпавшая вагинальная масса самопроизвольно восстановилась после родов.
Женщина повторно поступила в нашу клинику с преждевременным разрывом плодных оболочек (PROM) в родах на 39 +6 -й неделе беременности с необратимым выпадением матки в течение 8 месяцев 8 мая 2014 года. 4 стадия POP с использованием исследования POPQ (Aa+3, Ap+3, Ba+9, Bp+9, C+9, D+5, gh 4,5, pb 2, tvl 9) и выявлено выпадение матки размером 20×20 см, розового цвета, гиперемированное, отечное, но не изъязвленное. Цервикальный канал не спадался, внутреннее отверстие шейки матки не открылось, амниональный пузырек разорван, наблюдались регулярные сокращения. Серия трансабдоминальных ультразвуковых исследований показала: нормально развивающийся плод в продольном положении в полости матки, перешеек матки 64 мм, частично выпячен за пределы вульвы, выступая из промежности примерно 64×68 мм, граница неподвижна. ясно и с отеком шейки матки. Было принято решение об экстренном кесаревом сечении, и родился живой мальчик весом 2480 г с оценкой по шкале Апгар 10/10. Мы использовали раствор сульфата магния для ухода за выпавшей маткой. Через 3 дня после родов выпадение матки было размером 10х10 см. На 7-е сутки после родов выпавшая матка имела размеры 7×5 см, после мануальной репозиции восстановилась в полости малого таза. Трехмерное УЗИ тазового дна показало, что остаточная моча составила 40 мл, длина шейки матки – 5,6 см, внутреннее отверстие шейки матки расширено, смещение шейки мочевого пузыря – 15 мм, задний угол мочевого пузыря – 180 градусов, просвет антимышцы, поднимающей мышцу, – 32 см 2 . Выписана на восьмые сутки после родов. Телефонное послеродовое наблюдение на 14-е сутки показало отсутствие выпадения уплотнения при стоянии и ходьбе. Но когда внутрибрюшное давление увеличивалось, например, при сидении на корточках и дефекации, можно было пальпировать выпавшее вагинальное образование размером 2 см × 1 см.
Было принято решение об экстренном кесаревом сечении, и родился живой мальчик весом 2480 г с оценкой по шкале Апгар 10/10. Мы использовали раствор сульфата магния для ухода за выпавшей маткой. Через 3 дня после родов выпадение матки было размером 10х10 см. На 7-е сутки после родов выпавшая матка имела размеры 7×5 см, после мануальной репозиции восстановилась в полости малого таза. Трехмерное УЗИ тазового дна показало, что остаточная моча составила 40 мл, длина шейки матки – 5,6 см, внутреннее отверстие шейки матки расширено, смещение шейки мочевого пузыря – 15 мм, задний угол мочевого пузыря – 180 градусов, просвет антимышцы, поднимающей мышцу, – 32 см 2 . Выписана на восьмые сутки после родов. Телефонное послеродовое наблюдение на 14-е сутки показало отсутствие выпадения уплотнения при стоянии и ходьбе. Но когда внутрибрюшное давление увеличивалось, например, при сидении на корточках и дефекации, можно было пальпировать выпавшее вагинальное образование размером 2 см × 1 см. Через 42 дня после родов отказалась от регулярных послеродовых осмотров по личным причинам.
Через 42 дня после родов отказалась от регулярных послеродовых осмотров по личным причинам.
2.2. Случай 2
33-летняя китаянка, беременность 2, пара 1, ИМТ 20,70 кг/м 2 , заметила выпячивание размером 2 × 1 см из влагалища на 13-й неделе беременности в 2015 г. Первая беременность закончилась одними неосложненными спонтанными родами через естественные родовые пути в 2009 г.; новорожденный весил 3000 г. В анамнезе не было ни травмы таза, ни пролапса, ни стрессового недержания мочи во время или после первой беременности.
Выпячивание не ощущалось в покое, но пальпировалось после движения. Она посетила нашу амбулаторную клинику на 15-й неделе беременности в 2015 году и пожаловалась на ухудшение опущения матки. При гинекологическом осмотре выявлена 3-я стадия ПОП с точкой С в качестве ведущего края с использованием исследования POPQ (Aa+3, Ap+3, Ba+6, Bp+6, C+6, D+1, gh 5, pb 1, tvl 10). Нет. Для удержания матки в полости малого таза после мануальной репозиции накладывали 5-кольцевой пессарий размером 7×7 см (см. ). Беременная матка осталась в брюшной полости после удаления на 30-й неделе гестации, так как стала больше. Живой здоровый мальчик массой 2680 г родился после четырехчасовых родов в возрасте 39 лет.+3 неделя беременности 5 октября 2015 г. Выписана через 3 дня после родов с полным рассасыванием опущения матки. При контрольном послеродовом обследовании через 42 дня выявлены признаки опущения матки и нет. Для удержания матки в полости малого таза после мануальной репозиции до сих пор применяли 3-кольцевой пессарий размером 5×5 см. На момент составления отчета гинекологический осмотр этой женщины выявил 3-ю стадию пролапса простаты с точкой C в качестве ведущего края с использованием исследования POPQ (Aa-2, Ap-2, Ba-1, Bp-1, C+2, D- 3, чх 5, пб 1, твл 10). Четырехмерное ультразвуковое исследование тазового дна показало, что подвижность шейки мочевого пузыря несколько увеличилась, задняя стенка мочевого пузыря слегка выпячена, а передняя стенка влагалища слегка выпячена в передний отдел.
). Беременная матка осталась в брюшной полости после удаления на 30-й неделе гестации, так как стала больше. Живой здоровый мальчик массой 2680 г родился после четырехчасовых родов в возрасте 39 лет.+3 неделя беременности 5 октября 2015 г. Выписана через 3 дня после родов с полным рассасыванием опущения матки. При контрольном послеродовом обследовании через 42 дня выявлены признаки опущения матки и нет. Для удержания матки в полости малого таза после мануальной репозиции до сих пор применяли 3-кольцевой пессарий размером 5×5 см. На момент составления отчета гинекологический осмотр этой женщины выявил 3-ю стадию пролапса простаты с точкой C в качестве ведущего края с использованием исследования POPQ (Aa-2, Ap-2, Ba-1, Bp-1, C+2, D- 3, чх 5, пб 1, твл 10). Четырехмерное ультразвуковое исследование тазового дна показало, что подвижность шейки мочевого пузыря несколько увеличилась, задняя стенка мочевого пузыря слегка выпячена, а передняя стенка влагалища слегка выпячена в передний отдел. Пролапс матки 2 стадии наблюдался в среднем отделе, леваторная мышца не была нарушена, щель леваторной мышцы была нормальной в заднем отделе (см. Отслеживание продолжается.
Пролапс матки 2 стадии наблюдался в среднем отделе, леваторная мышца не была нарушена, щель леваторной мышцы была нормальной в заднем отделе (см. Отслеживание продолжается.
Открыть в отдельном окне
Четырехмерное УЗИ тазового дна Случай 2. Четырехмерное УЗИ тазового дна: остаточная моча 0 мл, толщина детрузора в норме, внутреннее устье уретры закрыто, задний угол мочевого пузыря был неповрежден, и не было темного участка жидкости и разбросанных точек кальцификации вокруг уретры в спокойном состоянии. CDFI показал, что вокруг уретры были видны редкие цветовые сигналы потока, шейка мочевого пузыря была 19мм выше лобкового симфиза, матка находилась на 17 мм выше лобкового симфиза, ампульный отдел прямой кишки располагался у лобкового симфиза. Смещение шейки мочевого пузыря составило 15 мм, шейка мочевого пузыря располагалась на 9 мм ниже лобкового симфиза, задний угол мочевого пузыря интактен, матка ниже лобкового симфиза на 35 мм, ампульный отдел прямой кишки располагался на уровне лобкового симфиза, ректоцеле не визуализировалось.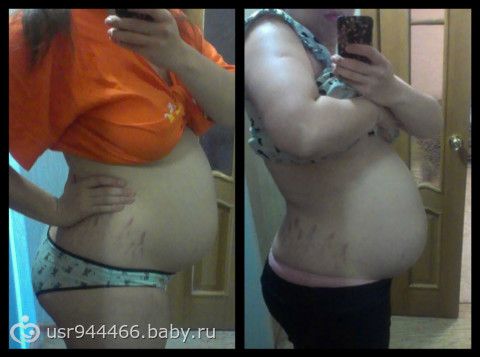 , а анальный сфинктер был полным у Вальсальвы.
, а анальный сфинктер был полным у Вальсальвы.
Выпадение матки является частым случаем у небеременных пожилых женщин; однако выпадение матки, осложняющее беременность, является редким событием, которое либо существует до, либо остро начинается во время беременности.
Этиология выпадения матки во время беременности, вероятно, многофакторная. Среди наиболее общие факторы риска [2]. Пролапс матки и влагалища чаще встречается у белых и латиноамериканских женщин по сравнению с женщинами африканского или азиатского происхождения [3, 4].
ПТМ до беременности встречается реже и часто проходит во время беременности, но рецидивирует после родов [5–7]. Острое начало ПОП во время беременности встречается чаще; обычно он впервые отмечается в третьем триместре [5] и исчезает после родов и родоразрешения [8]. Это может быть связано с другой этиологией по сравнению с ПТО до беременности. Этот тип пролапса чаще всего вызван травмой тазового дна в анамнезе или врожденным заболеванием, которое ослабляет поддержку тазового дна. Пролапс, развивающийся во время беременности, чаще всего связан с эскалацией физиологических изменений во время беременности, которые приводят к ослаблению поддержки тазовых органов [9].]. Сама беременность могла спровоцировать пролапс. Повышение уровня кортизола и прогестерона во время беременности может способствовать расслаблению матки. Повреждение опор мочеполовой системы в результате повторных беременностей и родов является наиболее важным предрасполагающим фактором ПТО. Во время родов тазовое дно удлиняется за счет прямого давления предлежащей части плода и воздействия давления матери. Снижение элеваторного антимышечного тонуса обусловлено либо денервацией, либо прямой травмой мышц и, следовательно, приводит к открытому урогенитальному перерыву, что, сочетаясь с функциональными и анатомическими изменениями мышц и нервов тазового дна, способствует развитию ПОП. Это могло бы объяснить, почему пролапс почти всегда рецидивирует или сохраняется у пациенток с пролапсом до беременности, но спонтанно разрешается у тех, кто развился во время беременности.
Пролапс, развивающийся во время беременности, чаще всего связан с эскалацией физиологических изменений во время беременности, которые приводят к ослаблению поддержки тазовых органов [9].]. Сама беременность могла спровоцировать пролапс. Повышение уровня кортизола и прогестерона во время беременности может способствовать расслаблению матки. Повреждение опор мочеполовой системы в результате повторных беременностей и родов является наиболее важным предрасполагающим фактором ПТО. Во время родов тазовое дно удлиняется за счет прямого давления предлежащей части плода и воздействия давления матери. Снижение элеваторного антимышечного тонуса обусловлено либо денервацией, либо прямой травмой мышц и, следовательно, приводит к открытому урогенитальному перерыву, что, сочетаясь с функциональными и анатомическими изменениями мышц и нервов тазового дна, способствует развитию ПОП. Это могло бы объяснить, почему пролапс почти всегда рецидивирует или сохраняется у пациенток с пролапсом до беременности, но спонтанно разрешается у тех, кто развился во время беременности.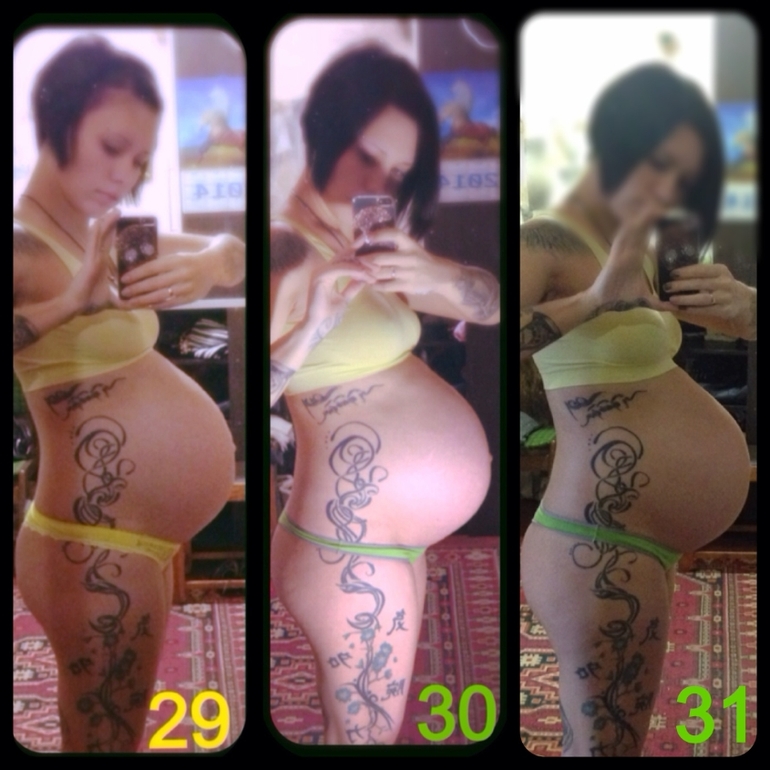 Это также объясняет возможный защитный эффект кесарева сечения у пациенток с острым началом ПТП во время беременности, а не у пациенток с ПТП до беременности [10].
Это также объясняет возможный защитный эффект кесарева сечения у пациенток с острым началом ПТП во время беременности, а не у пациенток с ПТП до беременности [10].
Две пациентки в этом отчете — повторнородящие женщины. Выпадение матки при беременности чаще всего возникает у повторнородящих женщин. Ни у одной из двух пациенток в этом отчете не было пролапса матки во время первой беременности, но он был у них во время второй и даже третьей беременности. Мант и др. [11] сообщили, что женщины, родившие дважды через естественные родовые пути, имеют в четыре раза более высокий риск пролапса по сравнению с нерожавшими женщинами. Эрата и др. [12] сообщили, что относительный риск развития пролапса матки составляет 2,48 (95 % доверительный интервал [ДИ], 0,69–9,38) у женщин, родивших одного ребенка, и увеличился до 4,58 (95 % ДИ, 1,64–13,77), 8,4 (95 % ДИ, 2,84–26,44) и 11,75 (95 % ДИ, 2,84–26,44). % ДИ, 3,84–38,48) у женщин, родивших 2, 3 или > 3 детей соответственно, по сравнению с нерожавшими женщинами.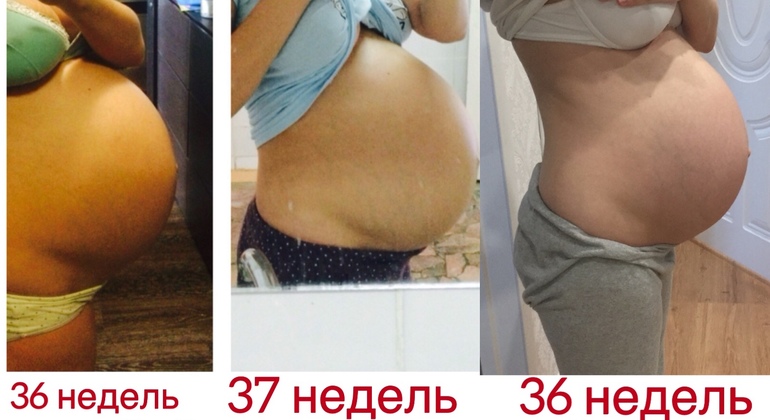
Выпадение матки во время беременности может вызвать дородовые, интранатальные и послеродовые осложнения. Дородовые осложнения включают преждевременные роды, аборты, инфекцию мочевыводящих путей, острую задержку мочи и даже материнскую смерть. Основные интранатальные осложнения включают невозможность достижения адекватного раскрытия шейки матки, а также разрыв шейки матки, обструктивные роды, разрыв матки в нижнем сегменте матки, гибель плода и заболеваемость матери. Послеродовая инфекция и послеродовое кровотечение из-за инертности матки являются частыми последствиями ПОП после родов [13]. Как и в других отчетах о случаях, у наших пациенток было дородовое осложнение PROM, но мы не наблюдали каких-либо интранатальных или послеродовых осложнений. Кроме того, Lau и Rijhsinghani [14] использовали раствор магния для предотвращения дистоции шейки матки и разрывов при выпадении шейки матки, которое является отечным. Мы используем раствор сульфата магния для ухода за выпавшей маткой в послеродовом периоде в случае 1; предложенный механизм может быть связан с осмотическими мочегонными свойствами магния.
Успешный исход беременности требует индивидуального лечения с учетом пожеланий пациентки, срока беременности и тяжести пролапса. Врач-акушер должен учитывать вышеперечисленные возможные осложнения. Лечение варьируется от консервативного до лапароскопического лечения. Консервативное лечение с гигиеной гениталий и постельным режимом в умеренной позе Тренделенбурга для обеспечения замещения пролапса следует рассматривать как основной вариант лечения. Эти меры предосторожности защищают шейку матки от высыхания при травмах и снижают частоту преждевременных родов. Случай 1 имел благополучный исход беременности благодаря постельному режиму. Это еще раз продемонстрировало, что постельный режим в умеренном положении Тренделенбурга является практической стратегией лечения.
Рекомендуется постоянное использование пессария, который не следует снимать до начала родов [6, 7]. Нет. Пессарий с 5 кольцами был наложен, чтобы удержать матку внутри таза после ручной репозиции и защитить выпадение шейки матки в случае 2. Пациентка находилась под тщательным наблюдением в амбулаторных условиях. Беременная матка осталась в брюшной полости, так как увеличилась в размерах, и пессарий был удален на 30 -й -й неделе гестации. В 1949 г. Klawans и Kanter [15] рекомендовали постоянное использование пессария Смита-Ходжа на протяжении всей беременности у женщин с поздним пролапсом. Вагинальные пессарии можно легко получить и применить. Выделения из влагалища, запах, эрозии слизистой оболочки и ссадины влагалища, а также задержка мочи являются частыми осложнениями вагинальных пессариев [16]. У этого пациента мы не столкнулись ни с одним из этих осложнений. Использовались различные типы вагинальных пессариев, но в литературе сообщалось о том, что это лечение было безуспешным, поскольку пессарии часто выпадали через несколько дней. Вопреки литературным данным, в нашем случае был успешно проведен пессарий. Кольцевой пессарий и его размер идеально подошли пациентке. Пациентку научили пользоваться пессарием, и она отлично провела процедуру.
Пациентка находилась под тщательным наблюдением в амбулаторных условиях. Беременная матка осталась в брюшной полости, так как увеличилась в размерах, и пессарий был удален на 30 -й -й неделе гестации. В 1949 г. Klawans и Kanter [15] рекомендовали постоянное использование пессария Смита-Ходжа на протяжении всей беременности у женщин с поздним пролапсом. Вагинальные пессарии можно легко получить и применить. Выделения из влагалища, запах, эрозии слизистой оболочки и ссадины влагалища, а также задержка мочи являются частыми осложнениями вагинальных пессариев [16]. У этого пациента мы не столкнулись ни с одним из этих осложнений. Использовались различные типы вагинальных пессариев, но в литературе сообщалось о том, что это лечение было безуспешным, поскольку пессарии часто выпадали через несколько дней. Вопреки литературным данным, в нашем случае был успешно проведен пессарий. Кольцевой пессарий и его размер идеально подошли пациентке. Пациентку научили пользоваться пессарием, и она отлично провела процедуру. Таким образом, выбор формы пессария и его размера, а также соответствие пациента проводимому лечению являются основой успеха этого лечения.
Таким образом, выбор формы пессария и его размера, а также соответствие пациента проводимому лечению являются основой успеха этого лечения.
При неэффективности консервативного лечения и невозможности длительного постельного режима лапароскопическая подвеска матки может быть другим методом лечения на ранних сроках беременности. Тем не менее, эта процедура должна выполняться опытными руками, поскольку сообщалось о нескольких неудачных случаях лапароскопической подвески матки [17].
Метод родоразрешения должен быть индивидуализирован в соответствии с предпочтениями пациентки, состоянием шейки матки и течением родов. Можно ожидать вагинальных родов. Тем не менее, согласно нашему опыту, плановое кесарево сечение в ближайшем будущем может быть допустимым и безопасным вариантом родоразрешения, когда выпавшая матка не может быть восстановлена. Пациентка в Случае 2 уже имела благоприятное созревание шейки матки и выпадение матки уже находилось в полости малого таза, когда она была направлена в нашу больницу в возрасте 39 лет. +3 неделя беременности. Нам не пришлось настаивать на кесаревом сечении, поэтому пациентки заканчивали роды через естественные родовые пути. Однако, учитывая дистоцию шейки матки, приводящую к невозможности достижения адекватного раскрытия шейки матки, в дополнение к обструктивным родам, а также разрыву шейки матки и предрасположенности к разрыву нижнего сегмента матки, было выполнено экстренное кесарево сечение, чтобы избежать вышеупомянутого родового кровотечения. осложнение в случае 1.
+3 неделя беременности. Нам не пришлось настаивать на кесаревом сечении, поэтому пациентки заканчивали роды через естественные родовые пути. Однако, учитывая дистоцию шейки матки, приводящую к невозможности достижения адекватного раскрытия шейки матки, в дополнение к обструктивным родам, а также разрыву шейки матки и предрасположенности к разрыву нижнего сегмента матки, было выполнено экстренное кесарево сечение, чтобы избежать вышеупомянутого родового кровотечения. осложнение в случае 1.
Необходимо последующее наблюдение, четырехмерное УЗИ тазового дна может четко показать пространственное соотношение переднего, среднего и заднего отделов в полости таза, а исследование таза и четырехмерное УЗИ тазового дна могут быть действенный метод наблюдения.
Акушеры, а также все лица, осуществляющие уход, должны быть осведомлены об этом редком явлении, так как ранняя диагностика имеет решающее значение для безопасной беременности. Консервативное лечение этих пациенток на протяжении всей беременности может привести к нормальным, самопроизвольным родам без осложнений. Лечение пролапса матки у беременных во время родов должно быть индивидуальным в зависимости от тяжести пролапса, гестационного возраста, паритета и предпочтений пациентки.
Лечение пролапса матки у беременных во время родов должно быть индивидуальным в зависимости от тяжести пролапса, гестационного возраста, паритета и предпочтений пациентки.
Это исследование было поддержано Национальным фондом естественных наук Китая (грант № 81671440). Ответственность за содержание и написание данной статьи несут исключительно авторы.
Авторы сообщают об отсутствии конфликта интересов.
1. Де Вита Д., Джордано С. Две успешные естественные беременности у пациентки с тяжелым выпадением матки: история болезни. Журнал медицинских историй болезни . 2011;5:с. 459. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Tarnay C.M., Dorr C.H. In: Current Obstetric And Gynecology Diagnose and Treatment . ДеЧерни А. Х., Натан Л., редакторы. Нью-Йорк, штат Нью-Йорк, США: Lange Medical/McGraw-Hill; 2003. [Google Академия]
3. Обед С. А. Тазовая релаксация. В: Квавукуме Э.Ю., Эмувеян Э.Э., ред. Комплексная гинекология в тропиках .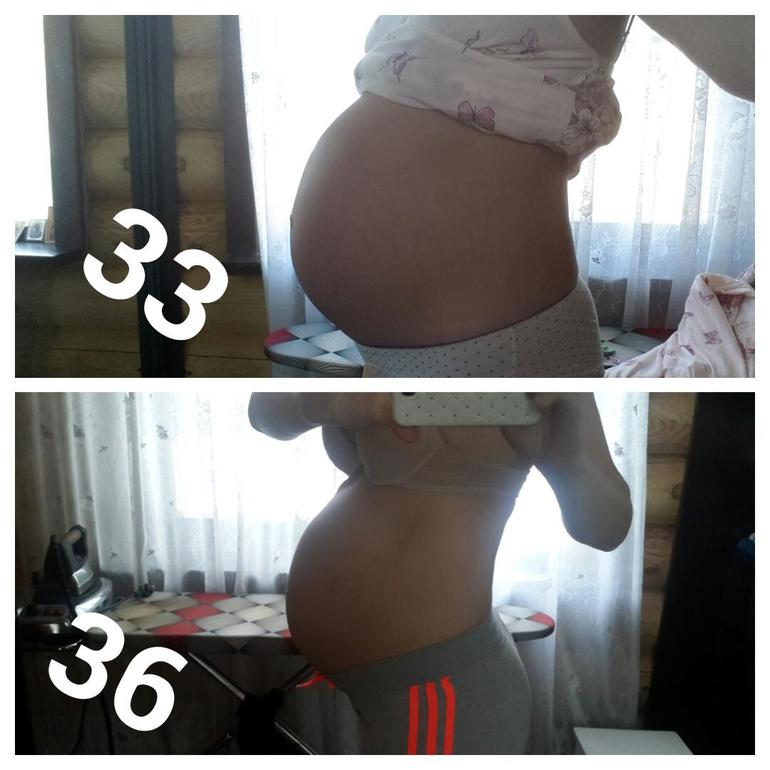 Аккра, Гана: наука и образование; 2005. С. 138–146. [Google Scholar]
Аккра, Гана: наука и образование; 2005. С. 138–146. [Google Scholar]
4. Угбома Х. А., Окпани А. О., Аня С. Э. Генитальный пролапс в Порт-Харкорте, Нигерия. Нигерийский медицинский журнал . 2004;13(2):124–129. [PubMed] [Google Scholar]
5. Горовиц Э.Р., Йогев Ю., Ход М., Каплан Б. Выпадение и удлинение шейки матки при беременности. Международный журнал гинекологии и акушерства . 2002;77(2):147–148. doi: 10.1016/S0020-7292(01)00585-9. [PubMed] [CrossRef] [Google Scholar]
6. Hill P.S. Выпадение матки, осложняющее беременность. Отчет о случае. Журнал репродуктивной медицины . 1984;29(8):631–633. [PubMed] [Google Scholar]
7. Браун Х. Л. Выпадение шейки матки, осложняющее беременность. Журнал Национальной медицинской ассоциации . 1997; 89: 346–348. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Guariglia L., Carducci B., Botta A., Ferrazzani S., Caruso A. Выпадение матки при беременности. Гинекологическое и акушерское обследование .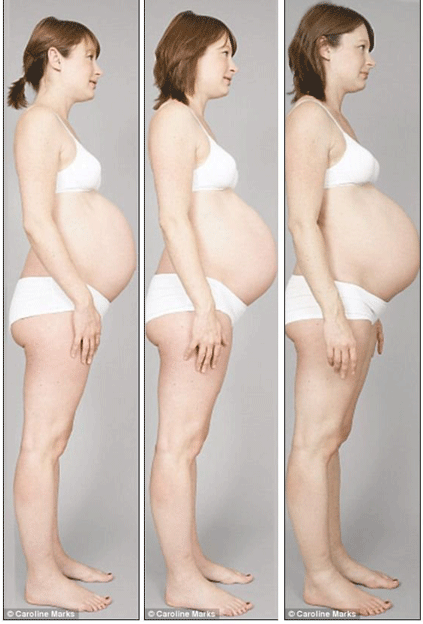 2005;60(4):192–194. doi: 10.1159/000087069. [PubMed] [CrossRef] [Google Scholar]
2005;60(4):192–194. doi: 10.1159/000087069. [PubMed] [CrossRef] [Google Scholar]
9. О’Бойл А. Л., О’Бойл Дж. Д., Калхун Б., Дэвис Г. Д. Поддержка тазовых органов во время беременности и после родов. Международный журнал урогинекологии . 2005;16(1):69–72. doi: 10.1007/s00192-004-1210-4. [PubMed] [CrossRef] [Академия Google]
10. Русави З., Бомбиери Л., Фримен Р.М. Проциденция при беременности: систематический обзор и рекомендации для практики. Международный журнал урогинекологии и дисфункция тазового дна . 2015;26(8):1103–1109. doi: 10.1007/s00192-014-2595-3. [PubMed] [CrossRef] [Google Scholar]
11. Cingillioglu B., Kulhan M., Yildirim Y. Обширное выпадение матки во время активных родов: история болезни. Международный журнал урогинекологии . 2010;21(11):1433–1434. дои: 10.1007/s00192-010-1151-з. [PubMed] [CrossRef] [Google Scholar]
12. Эрата Ю. Э., Килич Б., Гючлю С., Сайгили У., Услу Т. Факторы риска при операциях на органах малого таза.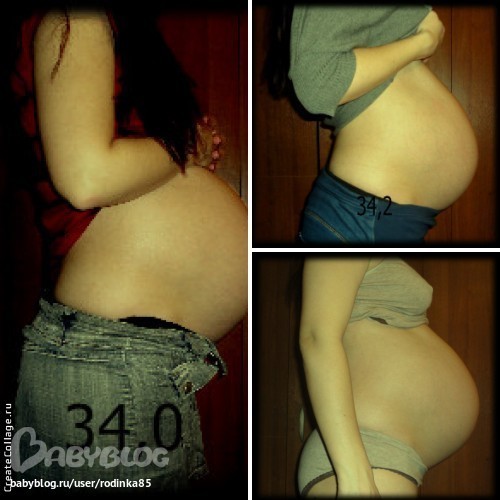 Архив гинекологии и акушерства . 2002;267(1):14–18. doi: 10.1007/s00404-001-0256-5. [PubMed] [CrossRef] [Google Scholar]
Архив гинекологии и акушерства . 2002;267(1):14–18. doi: 10.1007/s00404-001-0256-5. [PubMed] [CrossRef] [Google Scholar]
13. Tsikouras P., Dafopoulos A., Vrachnis N., et al. Выпадение матки при беременности: факторы риска, осложнения и лечение. Журнал медицины матери и плода и новорожденного . 2014;27(3):297–302. doi: 10.3109/14767058.2013.807235. [PubMed] [CrossRef] [Google Scholar]
14. Lau S., Rijhsinghani A. Обширное выпадение шейки матки во время родов: история болезни. Журнал репродуктивной медицины . 2008;53(1):67–69. [PubMed] [Google Scholar]
15. Клаванс А. Х., Кантер А. Э. Выпадение матки и беременность. Американский журнал акушерства и гинекологии . 1949; 57 (5): 939–946. doi: 10.1016/0002-9378(49)90650-X. [PubMed] [CrossRef] [Академия Google]
16. Сулак П. Дж. Оперативная гинекология Te Linde . 8-й. 1997. Безоперационная коррекция дефектов, использование вагинальных поддерживающих устройств; стр. 1082–1083. [Google Scholar]
1082–1083. [Google Scholar]
17. Мацумото Т., Ниси М., Йокота М., Ито М. Лапароскопическое лечение опущения матки во время беременности. Акушерство и гинекология . 1999;93(5):с. 849. doi: 10.1016/S0029-7844(98)00494-3. [PubMed] [CrossRef] [Google Scholar]
Статьи из историй болезни в акушерстве и гинекологии предоставлены здесь с любезного разрешения Хиндави Лимитед
5 фактов о пролапсе тазовых органов, о которых я бы хотел, чтобы все женщины знали
О пролапсе тазовых органов мало говорят. Одна из причин заключается в том, что женщины часто испытывают стыд или замешательство по поводу состояния или его лечения. А многие женщины даже не слышали об этом. Как акушер, я работаю над тем, чтобы все это изменить.
ПТО происходит, когда один или несколько органов малого таза (влагалище, матка, мочевой пузырь, уретра, тонкая кишка и прямая кишка) опускаются из своего нормального положения. (Подробности см. в разделе «Проблемы поддержки таза».) Это вызвано слабостью тазового дна, скоплением мышц, связок и соединительных тканей, которые удерживают эти органы на месте.
в разделе «Проблемы поддержки таза».) Это вызвано слабостью тазового дна, скоплением мышц, связок и соединительных тканей, которые удерживают эти органы на месте.
Когда тазовый орган опускается, он может выпячиваться в другой орган. В некоторых случаях орган может выпячиваться из влагалища. Женщины могут случайно подтекать моча или содержимое кишечника (стул), или их влагалище может издавать звуки во время физических упражнений или секса. Эти и другие симптомы могут быть изолирующими. Некоторые женщины не обращаются за лечением до тех пор, пока у них не начнутся серьезные проблемы с мочевым пузырем, кишечником или половой функцией.
Помощь могут оказать акушеры-гинекологи и урогинекологи, специализирующиеся на заболеваниях тазового дна. В своей практике я регулярно лечу женщин с ПТП. Многие приходят ко мне после того, как поделились своими симптомами с матерью, сестрой или другом, которые прошли через то же самое, и рассказали им, как они получили помощь.
Вот пять вещей, которые я хочу, чтобы все женщины знали о СОЗ.
1. Если у вас POP, вы не одиноки.
ПТН поражает 1 из 4 женщин в возрасте 40 лет и 1 из 3 женщин в возрасте 60 лет. К тому времени, когда женщинам исполняется 80 лет, ПТП поражает половину всех женщин.
Часто вызывается изменениями во время беременности и родов, которые ослабляют тазовое дно. Но у женщин, которые никогда не рожали, также может быть ПТО. Заболевание передается по наследству и может быть вызвано многими факторами, в том числе
старение
изменения гормонов при климаксе
ожирение
болезни, ослабляющие соединительную ткань, в том числе генетические нарушения
травмы тазового дна
гистерэктомия
Другие состояния и привычки, приводящие к перенапряжению мышц тазового дна, также могут привести к пролапсу. К ним относятся
постоянные запоры и натуживание во время дефекации
постоянный кашель, вызванный курением или болезнью легких
Упражнения с очень высокой ударной нагрузкой или работы, требующие поднятия тяжестей
2.
 Существует множество симптомов ПОЗ, которые обычно развиваются со временем.
Существует множество симптомов ПОЗ, которые обычно развиваются со временем.
Иногда POP происходит внезапно. Например, женщина может делать приседания в тренажерном зале, что приводит к тому, что последняя часть поддержки слабой соединительной ткани уступает место. Затем она увидит что-то розовое, свисающее из ее влагалища.
[Видео: о пролапсе органов малого таза]
Чаще всего ПТО начинается с таких симптомов, как подтекание мочи или невозможность полностью опорожнить мочевой пузырь. У вас может быть давление в спине или боль. Секс может причинить боль. У вас может возникнуть ощущение вялости (разболтанности) во влагалище, или вам может быть труднее достичь оргазма.
ПОЗ может ухудшиться или привести к запору. Если прямая кишка женщины выпячена во влагалище, у нее могут быть другие проблемы с кишечником. Например, ей может понадобиться ввести пальцы во влагалище и надавить на стенки влагалища, чтобы вывести стул через задний проход.
3. У нас есть хорошие варианты лечения ПОЗ, но вам могут понадобиться не все из них.

Женщины должны работать с урогинекологом или специалистом по тазовому дну, чтобы лечение соответствовало их потребностям и пожеланиям. И если POP вас не беспокоит, возможно, вам вообще не нужно никакого лечения.
Есть несколько вещей, которые вы можете сделать, чтобы улучшить свое самочувствие или работу. К ним относятся
добавление клетчатки в рацион и употребление большого количества воды для облегчения опорожнения кишечника
похудеть на несколько фунтов, если это необходимо для снятия нагрузки с органов малого таза
выполнение упражнений, таких как йога и пилатес, для укрепления мышц кора
Тогда есть другие методы лечения, которые мы можем изучить:
Пессарии — Вы можете получить все необходимое облегчение с помощью этих простых приспособлений, которые помещаются во влагалище и поддерживают органы малого таза.
 Пессарии часто помогают при симптомах вздутия и подтекания мочи.
Пессарии часто помогают при симптомах вздутия и подтекания мочи.Упражнения для мышц тазового дна — Упражнения Кегеля укрепляют мышцы вокруг влагалища, уретры и прямой кишки. Но многие женщины делают их неправильно. Они толкают вниз, а не тянут вверх, что может усугубить пролапс. Физиотерапевт тазового дна может использовать датчики для измерения вашей мышечной силы и научить вас правильно выполнять упражнения. Есть также аналогичные устройства, которые вы можете купить для использования дома.
Хирургия — Вам может потребоваться операция, если ПТП влияет на качество вашей жизни. Многих женщин беспокоит, когда орган выпячивается из влагалища. Может показаться, что тампон наполовину вставлен, а наполовину вынут. Или, возможно, пришло время подумать об операции, если у вас подтекает моча или стул, вы чувствуете боль или больше не можете удерживать пессарий. (Читайте Хирургия пролапса тазовых органов.
 )
)
4. По возможности обратитесь к сертифицированному урогинекологу.
Они являются экспертами в области здоровья и функционирования тазового дна. Вместе вы можете обсудить все варианты лечения POP.
Хотя о СОЗ редко говорят, существует активный маркетинг косметических процедур, таких как вагинальное омоложение. Женщины слышат об этих процедурах и думают или им говорят, что они могут помочь при симптомах пролапса простаты. Это неправда. Они действительно могут быть вредными.
Эти косметические процедуры не предназначены для исправления функции тазового дна. Страховка их не покрывает. У меня были пациенты, которые платили тысячи долларов за косметические процедуры, которые не приносили им облегчения. Помните, что POP — это заболевание, лечение которого должно покрываться страховкой (даже операция).
5. Послеродовой период – хорошее время для проверки здоровья тазового дна.
«Четвертый триместр», или несколько недель после беременности, — это прекрасная возможность поговорить с акушером-гинекологом о любых изменениях в мышцах таза.
Это также хорошее время для ухода, который может помочь предотвратить POP. Это может означать посещение терапевта тазового дна, изменение диеты, чтобы помочь при запорах или потере веса, или использование пессария.
Помните, что здоровье вашего тазового дна является важной частью вашего общего самочувствия. Вместе со своим акушером-гинекологом вы можете уделить своему тазовому дну необходимое внимание и заботу.
Опубликовано: декабрь 2021 г.
Последнее рассмотрение: декабрь 2021 г.
Copyright 2022 Американского колледжа акушеров и гинекологов. Все права защищены. Прочтите информацию об авторских правах и разрешениях.
Эта информация предназначена для информирования общественности. Он предлагает текущую информацию и мнения, связанные со здоровьем женщин. Он не предназначен для утверждения стандарта медицинской помощи. Это не объясняет все надлежащие методы лечения или ухода. Это не замена консультации врача. Прочитайте полный отказ от ответственности ACOG.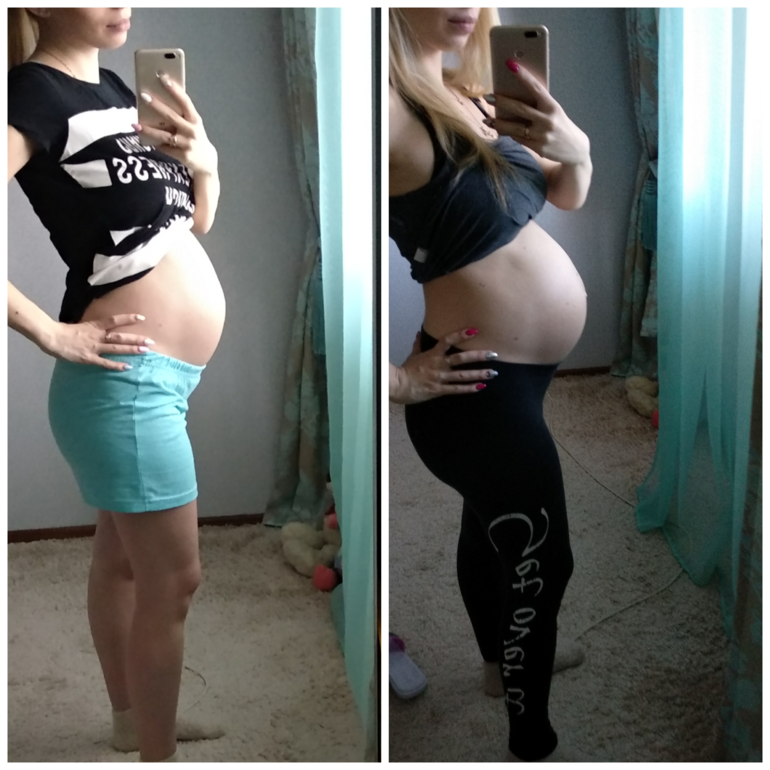

 Если бы этого не происходило, растущий плод и матка не смогли бы поместиться в брюшной полости
Если бы этого не происходило, растущий плод и матка не смогли бы поместиться в брюшной полости

 2018; 2018
2018; 2018 Пессарии часто помогают при симптомах вздутия и подтекания мочи.
Пессарии часто помогают при симптомах вздутия и подтекания мочи. )
)