Растет живот как у беременной но не беременна: Ненужная «беременность», или Почему у мужчин растут живот и грудь | 74.ru
Содержание
Почему женщины все еще выглядят беременными после родов
Значок поискаУвеличительное стекло. Это означает: «Нажмите, чтобы выполнить поиск».
Значок шевронаОн указывает на расширяемый раздел или меню, а иногда и на предыдущие/следующие параметры навигации.ДОМАШНЯЯ СТРАНИЦА
Здоровье
Лиза Райан
Обновлено
2017-06-09T17:42:00Z
Значок «Сохранить статью» Значок «Закладка» Значок «Поделиться» Изогнутая стрелка, указывающая вправо.
Скачать приложение
Даже сногсшибательная Кейт Миддлтон не пришла в норму сразу после родов.
AP Photo / Кирсти Вигглсворт
Многие женщины ожидают, что их тело сразу же придет в норму после родов, особенно если они не набрали слишком много килограммов, когда ели за двоих.
Тем не менее, даже если послеродовая диета и физические упражнения являются ее приоритетом, может пройти некоторое время, прежде чем живот молодой мамы вернется к нормальным размерам, что может привести к ощущению неудачи и неадекватности.
Однако большинству женщин требуется от шести до восьми недель, чтобы их желудок после родов уменьшился до нормального размера, сообщает Hello Giggles.
Это потому, что во время беременности растет не только ее живот, но и ее матка.
Матка женщины должна освобождать место для растущего ребенка, поэтому она увеличивается над лобковой костью и выпячивает живот во время беременности, сообщает Daily Mail. В результате женщины могут выглядеть беременными до шести месяцев после родов.
Конечно, организм каждой женщины уникален, но в целом матка после беременности опускается медленно.
Некоторые факторы – в том числе возраст женщины, размер ребенка, способ родоразрешения и ее вес перед беременностью – также могут влиять на то, сколько времени потребуется животику, чтобы уменьшиться. Грудное вскармливание также может способствовать сокращению матки.
Грудное вскармливание также может способствовать сокращению матки.
Подпишитесь на уведомления от Insider! Будьте в курсе того, что вы хотите знать.
Подписаться на push-уведомления
Читать далее
LoadingЧто-то загружается.
Спасибо за регистрацию!
Получайте доступ к своим любимым темам в персонализированной ленте, пока вы в пути.
Беременность
Материнство
О пузырном заносе | Гестационная трофобластическая болезнь (ГТД)
Молярная беременность возникает, когда оплодотворение яйцеклетки сперматозоидом идет не так, как надо.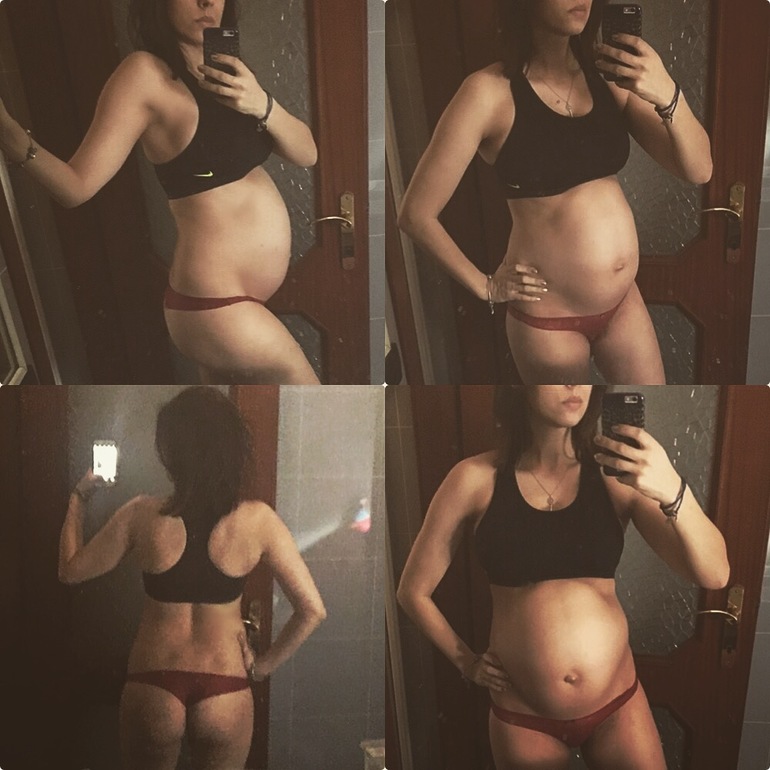 Это приводит к росту аномальных клеток или скоплений заполненных водой мешочков внутри матки.
Это приводит к росту аномальных клеток или скоплений заполненных водой мешочков внутри матки.
Это состояние является одним из группы состояний, известных как гестационная трофобластическая болезнь (ГТД). Молярные беременности раньше назывались пузырными заносами, но теперь большинство людей называют их пузырными заносами.
Большинство пузырных заносов в основном доброкачественные (не раковые). Они редки, но являются наиболее распространенным типом гестационной трофобластической опухоли. В Великобритании примерно 1 из 590 беременностей является пузырным заносом. У азиатских женщин молярная беременность встречается примерно в два раза чаще, чем у женщин европеоидной расы.
Молярная беременность может быть полной или частичной.
Полный пузырный занос
Если у вас полная родинка, то части плода (ткани плода) не формируются. В матке есть только молярная ткань. Полная родинка возникает, когда сперматозоид отца оплодотворяет пустую яйцеклетку, не содержащую генов матери.
Вам предстоит операция по удалению ткани моляра. После этого примерно у 15 из 100 женщин (около 15%) часть молярной ткани остается в более глубоких тканях матки или других частях тела. Это называется персистирующей гестационной опухолью. Эти женщины нуждаются в химиотерапии, которая может полностью избавиться от аномальных клеток.
Частичный пузырный занос
Если у вас есть частичный пузырный занос, некоторые ткани плода могут быть видны в ткани моляра. Важно понимать, что ткань плода не может развиться в ребенка, хотя на УЗИ она может выглядеть как плод.
Частичная родинка образуется, когда два спермия одновременно оплодотворяют яйцеклетку, поэтому имеется один набор хромосом от матери и два набора от отца.
Вам нужна операция по удалению ткани моляра. Большинству женщин с частичной родинкой дальнейшее лечение не требуется. Но примерно у 1 из 100 женщин (около 1%) остаются аномальные клетки в более глубоких тканях матки или других частях тела. Это называется персистирующей гестационной опухолью. В этом случае нужна химиотерапия, которая может полностью избавиться от аномальных клеток.
Это называется персистирующей гестационной опухолью. В этом случае нужна химиотерапия, которая может полностью избавиться от аномальных клеток.
Двуплодная беременность
Очень редко при двуплодной беременности одновременно наблюдается нормально развивающийся ребенок и молярная беременность. Риск развития персистирующей трофобластической болезни в этой ситуации выше.
У многих женщин возможно сохранение беременности. Однако, если у вас есть осложнения, вы не сможете продолжать беременность. Очевидно, что это очень сложная ситуация. Ваш врач расскажет вам о связанных с этим рисках. Они могут направить вас в один из национальных центров лечения молярной беременности за консультацией.
У вас также может быть консультация, чтобы вы могли обдумать любой выбор, который у вас может быть, прежде чем принять решение.
Персистирующая трофобластическая болезнь
Персистирующая трофобластическая болезнь — это когда вы прошли лечение по удалению пузырного заноса, но у вас все еще остается некоторое количество молярной ткани, которая растет и образует опухоль. Если его не лечить, он может быстро расти и вызывать ряд медицинских проблем. Большинство женщин с персистирующей трофобластической болезнью нуждаются в химиотерапевтическом лечении.
Если его не лечить, он может быстро расти и вызывать ряд медицинских проблем. Большинство женщин с персистирующей трофобластической болезнью нуждаются в химиотерапевтическом лечении.
Гестационная трофобластическая болезнь: клинические рекомендации ESMO по диагностике, лечению и последующему наблюдению
MJ Seckl и др.
Annals of Oncology, 2013; 24 (Приложение 6): vi39-vi50Лечение гестационной трофобластической болезни (3-е издание)
Королевский колледж акушеров и гинекологов, февраль 2010 г.Рак: принципы и практика онкологии (10-е издание)
Глава «Гестационные трофобластические опухоли»
VT de Vita, S Hellman and SA Rosenberg
Lippincott, Williams and Wilkins, 2015Химиотерапия резистентной или рецидивирующей гестационной трофобластической неоплазии (обзор)
Alazzam M и др.

