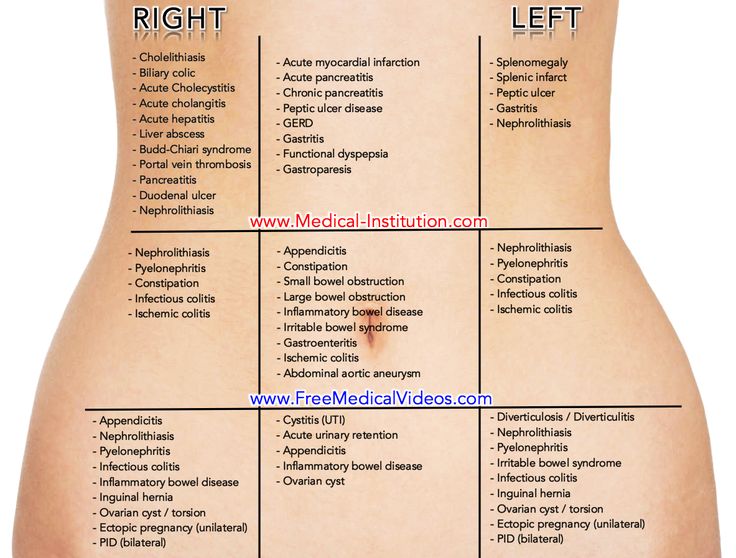
Тянет низ живота и колит: лечение и диагностика причин, симптомов боли в животе в Москве
Содержание
Процедура J-Pouch – отделение желудочно-кишечной хирургии
Процедура илео-анального вытягивания (также известная как I leal P ouch A nal A процедура настомоза или IPAA ) представляет собой операцию для лечения язвенного колита или семейного полипоза, который приобрел популярность в последние годы. IPAA излечивает эти заболевания, удаляя больную толстую кишку.
Операция удаляет толстую кишку и создает «новую прямую кишку». Это делается путем создания мешочка из конца тонкой кишки (подвздошной кишки) и прикрепления его к мышце анального сфинктера. Это создает резервуар для хранения стула, обеспечивая предсказуемые и контролируемые движения кишечника.
Существует несколько типов и названий подсумков, которые можно создать. Наиболее распространенным является «мешочек J». Мешочек изготавливается путем взятия конца тонкой кишки и сшивания или сшивания скобами в форме буквы «J». Затем мешок протягивается через таз и пришивается к анальному сфинктеру. Именно поэтому ее обычно называют процедурой «вытягивания».
Затем мешок протягивается через таз и пришивается к анальному сфинктеру. Именно поэтому ее обычно называют процедурой «вытягивания».
IPAA является крупной операцией. Он может быть выполнен в один, два или три этапа. Когда она проводится выборочно, а не в экстренном порядке, ее обычно проводят в два этапа. Это реже выполняется в один этап, только если хирург считает, что это безопасно с медицинской и технической точек зрения. Если пациент очень болен, принимает большие дозы стероидов или других иммуносупрессивных препаратов, или если операция проводится в экстренном порядке, может быть безопаснее проводить ИПАА в два или три этапа.
Причины наличия IPAA включают:
- Повышенный риск рака
- наличие дисплазии при биопсии толстой кишки
- Отказ медицинского управления
- колит, не поддающийся медикаментозному лечению
- кровотечение
- Осложнение от лекарств
Преимущества этой операции включают:
- Болезнь вылечена, потому что толстая кишка удалена.

- Устраняются такие симптомы болезни, как диарея и императивные позывы.
- Вам не придется принимать лекарства от болезни.
- Скрининговая колоноскопия/гибкая сигмоидоскопия на наличие рака может больше не потребоваться.
- Вы почувствуете себя лучше и у вас появится больше энергии .
Анальный анастомоз подвздошной кишки
Для целей данного пояснения IPAA будет объясняться как выборочная операция, включающая два этапа. Ваш хирург обсудит с вами, будете ли вы кандидатом на одно-, двух- или трехэтапную операцию.
Перед первой операцией:
Первая операция включает в себя удаление толстой кишки и формирование мешка. Перед этой первой операцией будет проведено несколько тестов. Тесты, которые могут быть необходимы, включают:
- Анализ крови
- ЭКГ
- Рентген грудной клетки
- Ректальная манометрия
- Рентгенография верхних отделов желудочно-кишечного тракта
- Колоноскопия
Всем пациентам перед операцией необходимо пройти колоноскопию в больницах UNC. Это исследование толстой кишки, при котором в прямую кишку вводится гибкая трубка с подсветкой, чтобы можно было визуализировать всю внутреннюю часть толстой кишки. Он показывает хирургу количество заболеваний в вашем кишечнике. Во время записи на колоноскопию вам дадут инструкции по подготовке кишечника. Во время осмотра вам дадут лекарства для успокоения и расслабления. Помимо гастроэнтероскописта, во время этого исследования в кабинете может находиться хирург или ассистент. Хирургу будет предоставлен полный отчет и фотографии врача, выполняющего тест. Это обследование часто проводится за день до операции.
Это исследование толстой кишки, при котором в прямую кишку вводится гибкая трубка с подсветкой, чтобы можно было визуализировать всю внутреннюю часть толстой кишки. Он показывает хирургу количество заболеваний в вашем кишечнике. Во время записи на колоноскопию вам дадут инструкции по подготовке кишечника. Во время осмотра вам дадут лекарства для успокоения и расслабления. Помимо гастроэнтероскописта, во время этого исследования в кабинете может находиться хирург или ассистент. Хирургу будет предоставлен полный отчет и фотографии врача, выполняющего тест. Это обследование часто проводится за день до операции.
Перед операцией вам необходимо пройти предоперационную «обработку». Это означает, что вам нужно потратить время на то, чтобы сделать необходимые анализы крови, провести анализы, пройти собеседование с анестезиологом и пройти полное медицинское обследование у врача-резидента. Это может быть выполнено во время визита в клинику, если вы проходите операцию в тот же день, или после поступления в больницу за день до операции.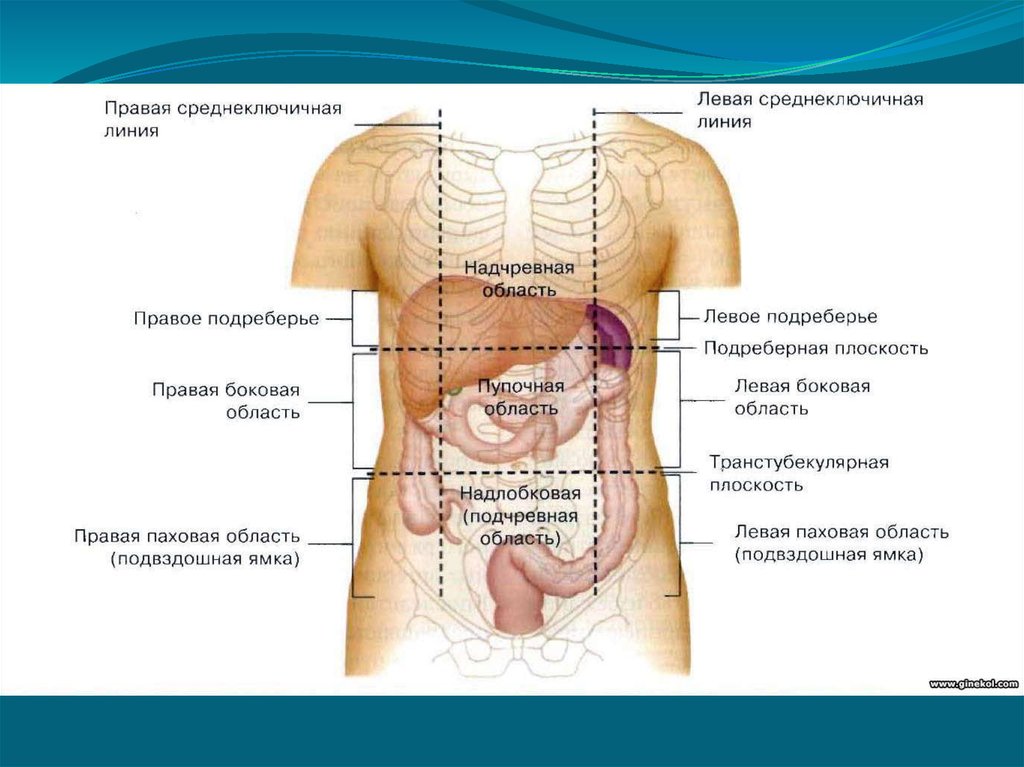 Во время вашей беседы с анестезиологом будут обсуждаться несколько вариантов послеоперационного обезболивания. Если у вас есть дополнительные вопросы по поводу вашей операции или финансовых соображений, предоперационная оценка — это хорошее время, чтобы задать их вашему хирургу или медсестре хирургии желудочно-кишечного тракта.
Во время вашей беседы с анестезиологом будут обсуждаться несколько вариантов послеоперационного обезболивания. Если у вас есть дополнительные вопросы по поводу вашей операции или финансовых соображений, предоперационная оценка — это хорошее время, чтобы задать их вашему хирургу или медсестре хирургии желудочно-кишечного тракта.
Поскольку первая операция обычно включает временную илеостому, перед операцией вас также осмотрит энтеростомический терапевт (ЭТ). Это медсестра, которая специализируется на уходе за стомой или «мешком». Она важная часть команды. Энтеростомический терапевт будет работать с вами, пока вы находитесь в больнице, чтобы вам было удобно ухаживать за илеостомой перед отъездом. Перед операцией медсестра ET «отметит» лучшее место на вашей коже, где у вас будет временная илеостома. Она также готова показать вам фотографии и ответить на ваши вопросы об илеостомии.
Первая операция
Первый этап IPAA заключается в удалении всей толстой и прямой кишки с сохранением анального сфинктера.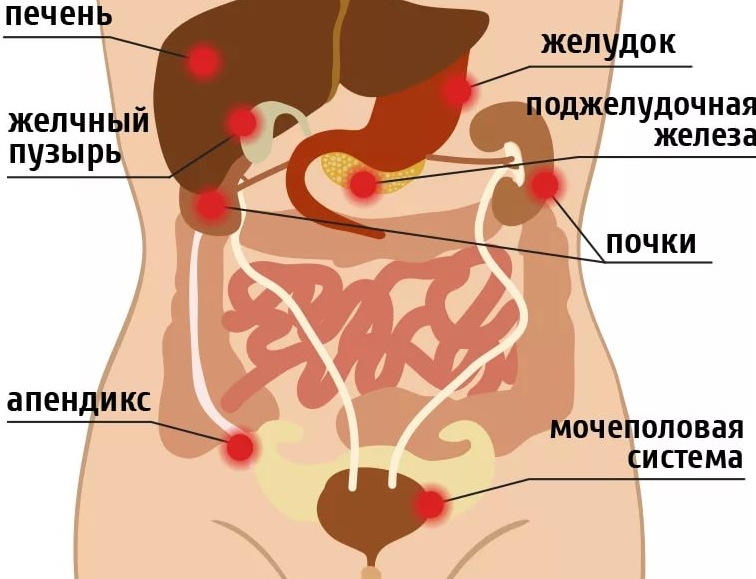 Анальный сфинктер — это мышца, которая контролирует движения кишечника. Мешочек формируется из конца тонкой кишки (подвздошной кишки) и прикрепляется к анальному сфинктеру. В этот момент вы будете излечены от своей болезни.
Анальный сфинктер — это мышца, которая контролирует движения кишечника. Мешочек формируется из конца тонкой кишки (подвздошной кишки) и прикрепляется к анальному сфинктеру. В этот момент вы будете излечены от своей болезни.
Через кожу на правой стороне живота выводят временную отводящую илеостому. Вы наденете приспособление для стомы или «мешок» на кишечник для сбора стула. Илеостомия дает швам или скобам во вновь созданном мешке время для заживления без прохождения через него стула, что снижает риск инфекций или утечки. Вам будет наложена илеостома минимум на шесть недель. (Примечание: при одноэтапной ИППА илеостомия не выполняется.)
Для этой операции требуется общая анестезия. Анестезиолог обсудит это с вами. Ваши жизненные показатели будут контролироваться на протяжении всей операции и на этапе восстановления.
Ваш разрез будет проходить от пупка до лобковой кости, или это может быть разрез «бикини» в нижней части живота. Разрез может быть закрыт во время операции или последний слой может быть оставлен открытым для заживления изнутри наружу. Вас научат ухаживать за разрезом. При необходимости перед выпиской из больницы может быть организована помощь патронажной медсестры.
Вас научат ухаживать за разрезом. При необходимости перед выпиской из больницы может быть организована помощь патронажной медсестры.
После операции у вас будет :
- Внутривенное введение жидкостей и лекарств до начала приема пищи (обычно 3-5 дней)
- Катетер Фолея – мочевая трубка для сбора мочи в мешок, чтобы можно было контролировать точный учет вашей мочи (3–4 дня)
- Дренаж Джексона-Пратта или JP – небольшой дренаж, оставленный в брюшной полости для оттока остаточной крови и жидкости (1-2 дня)
Кроме того, вы 9 мая0099 есть :
- Назогастральный (НГ) зонд – зонд, который проходит через нос в желудок для уменьшения тошноты до восстановления функции кишечника (обычно 2–3 дня)
- Эпидуральный катетер — некоторые пациенты выбирают этот способ обезболивания. Он состоит из тонкой небольшой трубки, которая вставляется сзади возле позвоночника, чтобы через нее можно было вводить лекарства (обычно 3-4 дня)
- Ректальная трубка – трубка, оставленная в ректальном мешочке для отведения стула на время заживления швов (обычно 3–4 дня)
Продолжительность операции может варьироваться от 6 до 10 часов.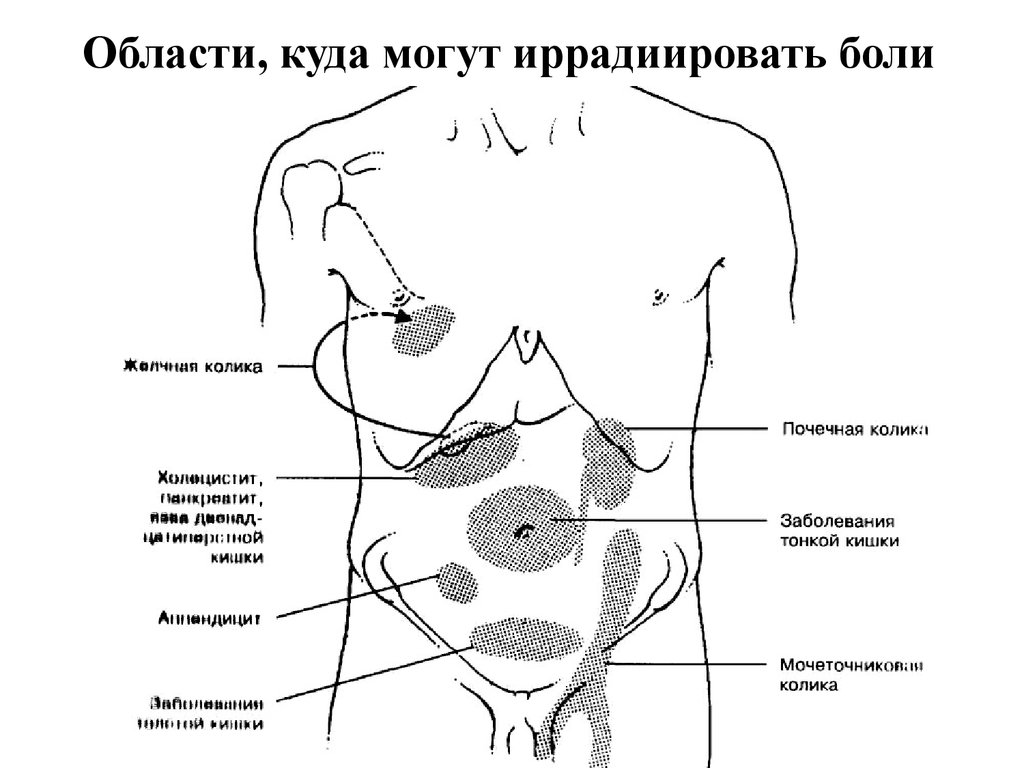 Время зависит от размера и формы вашего тела, предшествующей операции и тяжести вашего заболевания. Вас доставят в операционную примерно за 1–1,5 часа до начала операции. Сразу после операции вас переведут в послеоперационное отделение (PACU) или послеоперационную палату примерно на 1–2 часа. Из-за длительности операции и связанного с ней до- и послеоперационного ухода вас не будет в палате в течение 12–14 часов. Ваша семья будет уведомлена хирургом о вашем состоянии после завершения операции. Лучше всего, чтобы ваша семья ждала вас в вашей палате или в зале ожидания хирурга на 2-м или 4-м этаже Андерсон Билдинг. Обязательно спросите своего хирурга перед операцией, где ваша семья должна ждать.
Время зависит от размера и формы вашего тела, предшествующей операции и тяжести вашего заболевания. Вас доставят в операционную примерно за 1–1,5 часа до начала операции. Сразу после операции вас переведут в послеоперационное отделение (PACU) или послеоперационную палату примерно на 1–2 часа. Из-за длительности операции и связанного с ней до- и послеоперационного ухода вас не будет в палате в течение 12–14 часов. Ваша семья будет уведомлена хирургом о вашем состоянии после завершения операции. Лучше всего, чтобы ваша семья ждала вас в вашей палате или в зале ожидания хирурга на 2-м или 4-м этаже Андерсон Билдинг. Обязательно спросите своего хирурга перед операцией, где ваша семья должна ждать.
Пребывание в больнице после этой операции обычно составляет от 5 до 10 дней, в среднем 6 дней. В это время за вами внимательно наблюдает медперсонал. Они специально обучены уходу за пациентами, перенесшими операцию, и помогут вам на начальном этапе выздоровления. Эти медсестры являются экспертами в области обезболивания и могут помочь вам справиться с болью. Многие медицинские работники из команды примут вас, включая вашего хирурга, врачей-резидентов, студентов-медиков, медсестру отделения хирургии желудочно-кишечного тракта, энтеростомального терапевта и вспомогательный персонал больницы.
Многие медицинские работники из команды примут вас, включая вашего хирурга, врачей-резидентов, студентов-медиков, медсестру отделения хирургии желудочно-кишечного тракта, энтеростомального терапевта и вспомогательный персонал больницы.
Пациенты, не желающие получать эпидуральное обезболивание, после операции будут получать управляемую пациентом анальгезию или АКП. Это означает, что компьютеризированная помпа будет подключена к вашей внутривенной системе, и вы будете контролировать свое обезболивающее, нажимая кнопку, чтобы дать себе обезболивающее по мере необходимости. Сумма, которую вы можете получить, будет ограничена, но этого будет достаточно, чтобы вы чувствовали себя комфортно. Как и при любом типе операции, разумно ожидать некоторой боли. Это зависит от индивидуальных особенностей пациентов и от реакции вашего организма на обезболивающие препараты.
После операции несколько дней нельзя есть твердую пищу. Сначала вам будет разрешено съесть несколько кусочков льда, чтобы ваш рот был влажным. Когда функция кишечника восстановится, жидкая диета будет переведена на обычную пищу.
Когда функция кишечника восстановится, жидкая диета будет переведена на обычную пищу.
В первый день после операции вы сможете сидеть в кресле. Для вас важно как можно дольше находиться вне постели после операции. Ко второму дню вы должны ходить по коридорам. Вы будете становиться активнее с каждым днем.
Ректальное дренирование после этой операции является обычным явлением. Обычно имеется остаточная кровь, а тонкий кишечник продолжает выделять воду и слизь. Вы, вероятно, почувствуете позывы к дефекации через 5–7 дней после операции. Это нормально. Когда у вас есть желание, вы должны «пошевелить кишечник» на унитазе.
Хотя илеостомия может временно изменить ваш образ жизни, это не должно мешать вам заниматься тем, что вам нравится. Все, что вы делали до операции, возможно после операции. Вы будете ограничены в количестве поднятия тяжестей и напряженных упражнений в течение определенного периода времени после каждой операции.
Большинство людей хотят вернуться к нормальной деятельности (работе или учебе) как можно скорее. В зависимости от типа работы, которую вы выполняете, вы можете вернуться к работе через 3–4 недели после операции. Большинство пациентов возвращаются к работе с ограничениями по поднятию тяжестей через 4 или 5 недель. Поговорите об этом со своим хирургом.
В зависимости от типа работы, которую вы выполняете, вы можете вернуться к работе через 3–4 недели после операции. Большинство пациентов возвращаются к работе с ограничениями по поднятию тяжестей через 4 или 5 недель. Поговорите об этом со своим хирургом.
Визит в клинику после операции
Вам будет назначено повторное посещение клиники через 1-2 недели после выписки после первой операции. В это время ваш хирург проведет физический осмотр и задаст вопросы о том, как вы себя чувствовали после операции. Второй этап IPAA может быть обсужден и определена дата. Вы также можете посетить энтеростомического терапевта в это время, а также других членов команды. Второй этап IPAA будет проходить где-то через 6 недель, но обычно не раньше.
Вторая операция
Вторая операция заключается в закрытии временной илеостомы. Это называется удалением илеостомы. Перед этой операцией вам нужно будет сделать рентген нового мешка, это называется мешограмма. Это включает в себя помещение красителя в сумку с помощью небольшой трубки и выполнение рентгеновских снимков.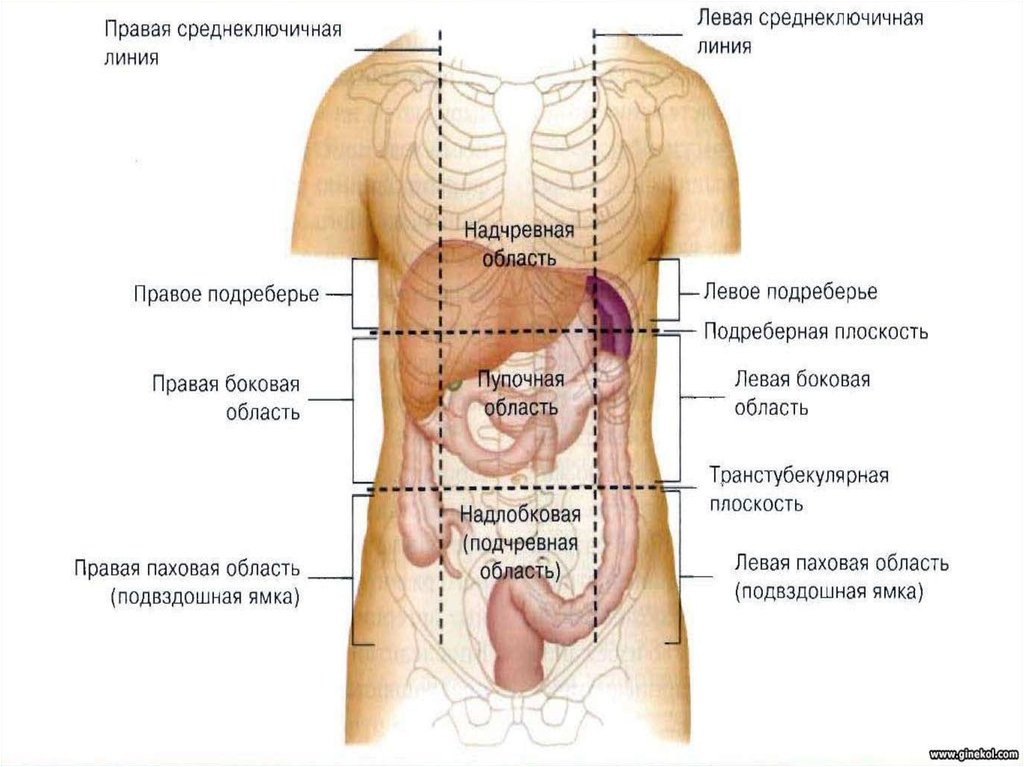 Этот рентгеновский снимок показывает вашему хирургу, насколько хорошо зажил ваш мешок. Если этот тест в порядке, то можно снять илеостому. Перед операцией вы либо придете на прием в клинику, чтобы сдать кровь и побеседовать с анестезиологом, либо вас положат в больницу на следующий день для операции. Опять же, это хорошее время, чтобы задать вопросы членам команды.
Этот рентгеновский снимок показывает вашему хирургу, насколько хорошо зажил ваш мешок. Если этот тест в порядке, то можно снять илеостому. Перед операцией вы либо придете на прием в клинику, чтобы сдать кровь и побеседовать с анестезиологом, либо вас положат в больницу на следующий день для операции. Опять же, это хорошее время, чтобы задать вопросы членам команды.
Вторая операция обычно менее сложная и занимает меньше времени (от 1 до 3 часов). Цель операции состоит в том, чтобы сшить или скрепить два конца тонкой кишки вместе, закрыв илеостому. В большинстве случаев разрез делается вокруг илеостомы, и операция проводится через место илеостомы. Иногда хирург должен вернуться через основной разрез. Как и в случае с первой операцией, за 1–1,5 часа до операции вас отведут в зону ожидания операционной, и снова может потребоваться 1–2 часа для послеоперационного ухода в послеоперационной палате. Это означает, что в день операции вы будете отсутствовать в своей палате до 6 часов. Ваша семья должна ждать хирурга в семейном зале ожидания на 2-м или 4-м этаже здания Андерсон или в вашей палате.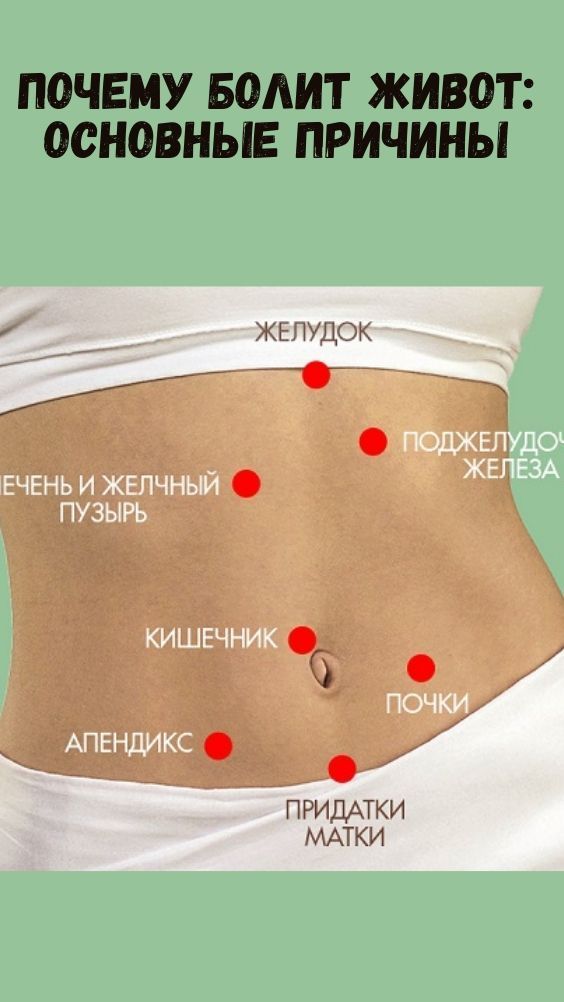 Вы должны спросить своего хирурга, где ваша семья должна ждать.
Вы должны спросить своего хирурга, где ваша семья должна ждать.
Послеоперационные инструкции
Стома после илеостомы или колостомы
Действия для этой страницы
Резюме
Прочитать полный информационный бюллетень
- Некоторые заболевания, такие как рак, требуют хирургического удаления части кишечника.
- Может потребоваться перенаправление кишечника через искусственно созданное отверстие (стому) в брюшной полости, чтобы фекалии все еще могли выходить из организма.
- Колостомия — это операция, при которой толстая кишка соединяется с брюшной стенкой, а илеостомия — последняя часть тонкой кишки (подвздошная кишка) — с брюшной стенкой.
При некоторых заболеваниях, таких как рак кишечника, может потребоваться хирургическое удаление пораженных участков кишечника. Кишечник, возможно, придется перенаправить через искусственно созданное отверстие в брюшной полости, чтобы фекалии все еще могли покинуть тело. Это отверстие называется стомой. Колостомия — это операция, при которой толстая кишка соединяется с брюшной стенкой, а илеостомия соединяет последнюю часть тонкой кишки (подвздошной кишки) с брюшной стенкой. Стома может быть постоянной в случае рака кишечника или серьезной травмы, или она может быть временной мерой, пока кишечник восстанавливается после таких событий, как инфекция, воспаление или колотые раны.
Кишечник, возможно, придется перенаправить через искусственно созданное отверстие в брюшной полости, чтобы фекалии все еще могли покинуть тело. Это отверстие называется стомой. Колостомия — это операция, при которой толстая кишка соединяется с брюшной стенкой, а илеостомия соединяет последнюю часть тонкой кишки (подвздошной кишки) с брюшной стенкой. Стома может быть постоянной в случае рака кишечника или серьезной травмы, или она может быть временной мерой, пока кишечник восстанавливается после таких событий, как инфекция, воспаление или колотые раны.
Conditions that may require colostomy or ileostomy
Some of the conditions that may require colostomy or ileostomy include:
- bowel infections
- bowel inflammation
- diverticulitis
- Crohn’s disease
- ulcerative colitis
- blocked bowel
- bowel рак
- семейный аденоматозный полипоз (предраковое состояние)
- серьезное повреждение кишечника.

Вопросы, которые следует учитывать при колостомии или илеостомии
Перед операцией вам необходимо обсудить с врачом ряд вопросов, в том числе:
- историю болезни
- любые лекарства, которые вы принимаете, в том числе отпускаемые без рецепта, минералы, витамины и растительные добавки
- возможные риски и осложнения операции
- любые опасения, которые у вас есть относительно образа тела, чистоты и сексуальности.
Процедура колостомы и илеостомы
Колостома и илеостома имеют сходные хирургические характеристики. К ним относятся:
- За исключением случаев неотложной хирургии, кишечник подготавливают, проводя жидкую диету и принимая специальные очищающие препараты и антибиотики.
- Человеку делают общий наркоз.
- Хирург отмечает точку на брюшной полости для будущей стомы. Распространенная локализация — правая нижняя часть живота.

- Живот вскрыт.
- Удаляется пораженный участок кишечника. Затем здоровая часть вытягивается через небольшой разрез в брюшной полости (стома).
- Здоровая часть кишки пришивается к стоме.
- На стому надевается пластиковый мешок для сбора отходов.
- Большой разрез брюшной полости зашит швами.
Сразу после операции
После операции можно ожидать:
- Вам в течение нескольких дней делают внутривенную инфузию в руку.
- Возможно, вам введут небольшую трубку в желудок. Эта трубка используется для отсасывания содержимого желудка, чтобы ваш кишечник мог отдохнуть и восстановиться после операции.
- В течение первых нескольких дней повязку на ране часто меняют, чтобы поддерживать чистоту раны и избежать загрязнения.
- После удаления трубки в желудок вы переходите на легкую диету.
- Медсестры предложат вам встать с постели и подвигаться.
- Вскоре у вас начнут выходить фекалии через стому.
 Вам наденут на стому легкий мешок для сбора фекалий. Сначала сумку меняют медсестры или стоматолог. Они покажут вам, как сделать это самостоятельно.
Вам наденут на стому легкий мешок для сбора фекалий. Сначала сумку меняют медсестры или стоматолог. Они покажут вам, как сделать это самостоятельно. - Швы можно снять через пять-шесть дней.
- Через несколько дней вы сможете принимать ванну с мешком на стоме, если рана еще не зажила. Если рана зажила, можно принимать ванну, не закрывая стому.
- Вы можете провести в больнице около недели.
Осложнения при колостоме и илеостоме
Некоторые из возможных осложнений могут включать:
- обильное кровотечение (кровоизлияние)
- инфекция
- аллергическая реакция на хирургические препараты, такие как анестезия
- часть кишки, выпячиваемая через стому (послеоперационная грыжа)
- диарея
- обезвоживание
- сужение стомы
- трудности с прохождением фекалий в стому и мешок
- закупорка стомы, вызванная рубцовой тканью
- засорение фекалиями
- кожные жалобы, вызванные контактом с фекалиями вокруг стомы
- камни в почках
- камни в желчном пузыре.

Уход за собой в домашних условиях
Следуйте указаниям своего врача или хирурга, но общие рекомендации включают:
- Стоматолог проконсультирует вас обо всех типах колостомических мешков, кожных герметиков, кожных барьеров и порошков, которые вам нужны использовать.
- Важно, чтобы кожа вокруг стомы была идеально чистой.
- Вам может потребоваться время от времени промывать стому водой, чтобы предотвратить запор. Ваш стоматолог-терапевт посоветует вам.
- Способы уменьшения газообразования и чрезмерного запаха включают частое питание небольшими порциями, ограничение таких продуктов, как капуста, лук, фасоль и газированные напитки, а также отказ от действий, провоцирующих заглатывание воздуха, таких как жевание жевательной резинки, питье через соломинку и курение.
- Таблетки с активированным углем или препараты против метеоризма могут помочь уменьшить запах.
- Ограничьте потребление продуктов с сильным запахом, таких как лук, рыба, яйца, сыр и спаржа.

- Первые пару месяцев соблюдайте диету с низким содержанием шлаков, чтобы снизить нагрузку на кишечник и стому.
- Рекомендуется избегать определенных продуктов, таких как попкорн или семена сельдерея.
- После полного выздоровления (обычно через три месяца после операции) ограничений в питании нет.
Долгосрочная перспектива после колостомии и илеостомии
Если стома является временной, потребуется последующая операция для присоединения кишечника, чтобы фекалии снова могли проходить через задний проход. Если стома постоянная, ее проверяют примерно через три недели (или когда спадет отек), чтобы убедиться, что она имеет подходящий диаметр. Мешки нужно часто менять. Человек не может произвольно контролировать движение своих фекалий, которые также могут быть жидкими и водянистыми. Многие люди ценят поддержку и понимание, предлагаемые ассоциациями стомистов. Эти группы могут консультировать по важным вопросам, таким как проблемы с одеждой, образ тела и сексуальность.
Другие виды операций при заболеваниях кишечника
Иногда можно создать внутренний резервуар для отходов. Это называется «континентальной илеостомой» или мешочком Кока. Фекалии не попадают в мешок, который носят снаружи тела, а скапливаются в петлевидных участках здорового кишечника. Человек осушает резервуар по специальной трубке несколько раз в день.
В качестве альтернативы можно выполнить операцию «протягивания». Это означает, что пораженный участок кишечника удаляется, и создается искусственная прямая кишка с использованием самого нижнего отдела кишечника (подвздошной кишки). Подвздошная кишка прикрепляется непосредственно к анусу, что позволяет человеку проходить фекалии через анус обычным способом. Эти альтернативы традиционной хирургии не подходят для некоторых пациентов, таких как болезнь Крона или рак прямой кишки.
Где можно получить помощь
- Ваш врач
- Австралийский совет ассоциаций стомы (ACSA) Тел.
 (03) 9508 1879
(03) 9508 1879 - Young Ostomy United (YOU) Тел. (03) 9219 8597
Что следует помнить
- Некоторые заболевания, такие как рак, требуют хирургического удаления пораженных участков кишечника.
- Возможно, придется перенаправить кишечник через искусственно созданное отверстие (стому) в брюшной полости, чтобы фекалии все еще могли выходить из организма.
- Колостомия — это операция, при которой толстая кишка соединяется с брюшной стенкой, а илеостомия соединяет последнюю часть тонкой кишки (подвздошной кишки) с брюшной стенкой.
- Альтернативы стандартной илеостомии [онлайн], Американский фонд Крона и колита, Нью-Йорк, США. Больше информации здесь.
Эта страница была подготовлена в консультации с и одобрена
от:
Эта страница была подготовлена в консультации с и одобрена
от:
Оставьте отзыв об этой странице
Была ли эта страница полезной?
Дополнительная информация
Заявление об отказе от ответственности
Содержание этого веб-сайта предоставляется только в информационных целях.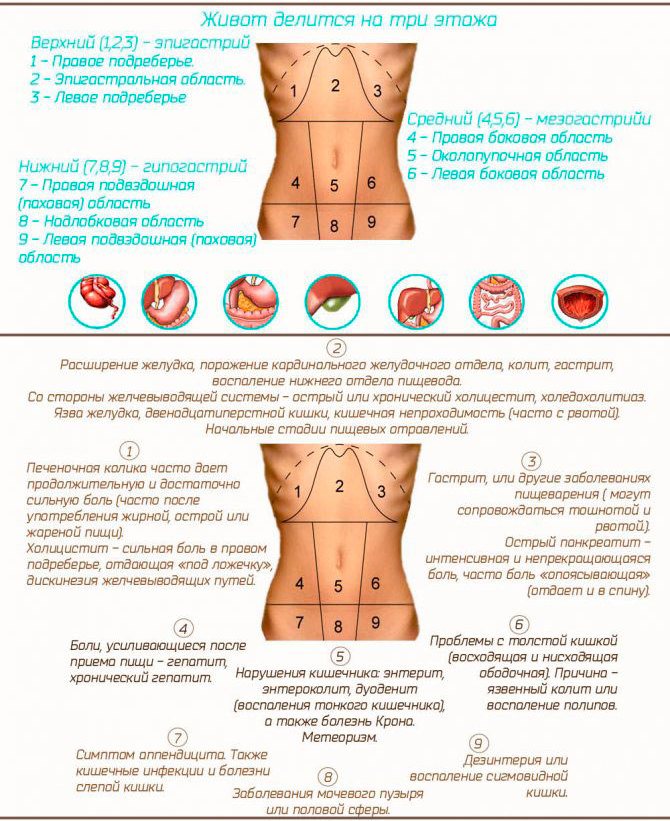

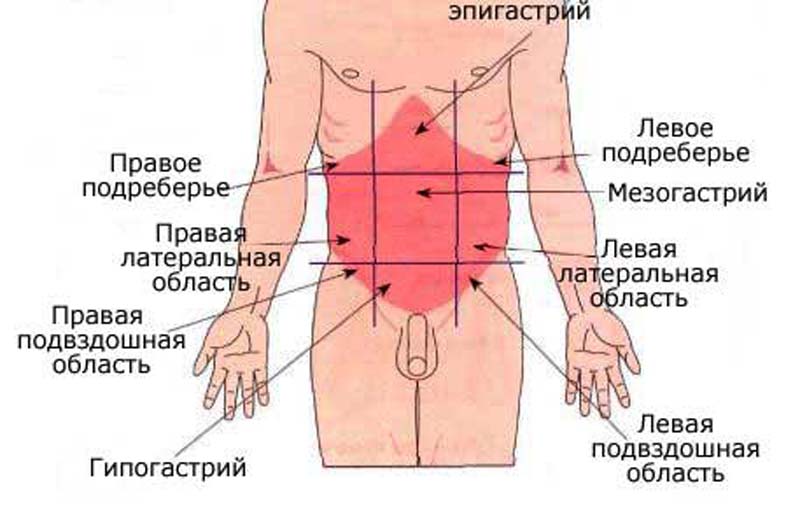
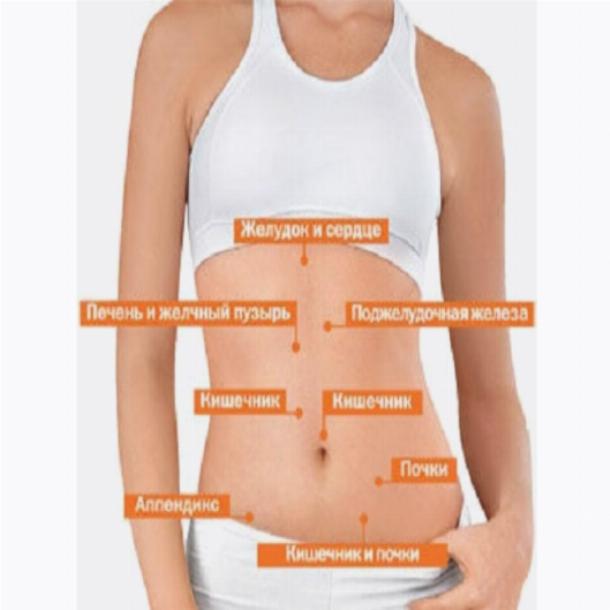
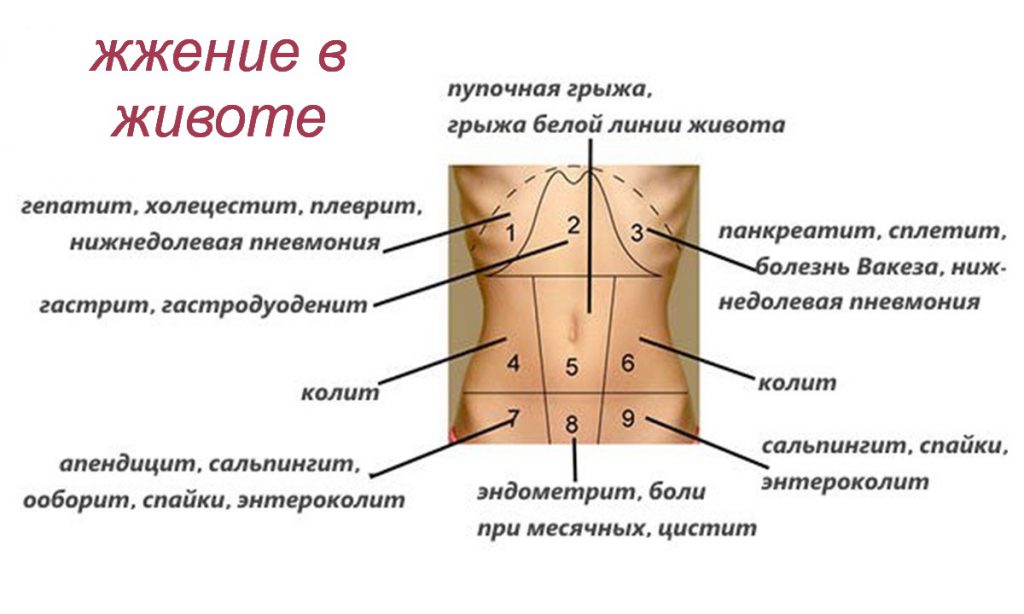 Вам наденут на стому легкий мешок для сбора фекалий. Сначала сумку меняют медсестры или стоматолог. Они покажут вам, как сделать это самостоятельно.
Вам наденут на стому легкий мешок для сбора фекалий. Сначала сумку меняют медсестры или стоматолог. Они покажут вам, как сделать это самостоятельно.

 (03) 9508 1879
(03) 9508 1879