ГлавнаяРодПоложение плода продольное предлежит головка
Плод в головном предлежании в продольном положении. Положение плода продольное предлежит головка
Плод в головном предлежании в продольном положении
Положение плода: продольное предлежание головное чем характеризуется
В основном все беременные женщины пытаются побольше узнать об особенностях своего интересного положения. Поэтому достаточно часто во время проведения ультразвукового исследования много говорят о головном предлежании ребенка.
На что и как влияет головное предлежание
Положение плода продольное головное говорит о том, что головка в полости матки обращена к внутреннему зеву. Это расположение является самым распространенным и желательным для естественных родов. Потому что в данном случае головка, являющаяся самой большой частью тела, будет первой продвигаться по родовым путям. Это способствует быстрому и незатруднительному рождению ребенка.
До 28-30 недель очень часто изменяется положение ребенка. Это относится и к его предлежащей части. Но к концу беременности плод располагается головкой вниз. При таком его положении протекает большинство естественных родов.
Только 3-4% составляют случаи тазового предлежания, являющегося прямым противопоказанием к проведению родоразрешения естественным путем.
Затылочное предлежание
Если положение плода продольное – предлежащая головка плода может иметь разное размещение: затылочное и загибательное вставление головки.
Самым оптимальным в акушерстве и гинекологии считается сгибательное затылочное предлежание. К таком случае ведущая точка движения по каналу – малый родничок. При таком предлежании в родовом процессе шея ребенка согнута таким образом, что первой на свет появляется именно его затылок. Это характерно примерно для 95% родов.
Загибательное вставление головки
Остальные же 5% при головном предлежании принадлежат загибательному вставлении головки. Различают 3 степени такого размещения:
1 степень – положение плода продольное, но переднетеменное предлежание, когда проводная точка — большой родничок. При таком размещении возможность проведения самостоятельного родоразрешения не исключается. Но имеется несколько повышенная вероятность того, что в этом процессе могут возникнуть травмы у ребенка или матери. Роды являются затяжными, требуется профилактика гипоксии плода.
2 степень – лобное предлежание, когда проводная точка – это лоб ребенка. Именно он находится ниже всех других частей головы плода. В этом случае естественные роды противопоказаны. В таком случае только кесарево сечение может завершать беременность (положение плода (продольное) имеет аномальный характер).
3 крайняя степень – положение плода продольное, но наблюдается предлежание лица. Головка в таком случае будет выходить из родового канала затылком назад. Ели роженица имеет достаточный размер таза, а размеры плода незначительные – самостоятельные роды не исключаются. Невзирая на это, в ряде случаев лицевое предлежание плода является показанием к проведению кесарева сечения
Причины и диагностика
К причинам всевозможных нестандартных поз и предлежаний плода возможно отнести следующие:
- узкий таз;
- патологическая структура матки;
- миома;
- плацентарное предлежание;
- дряблость брюшной стенки;
- наследственность и другие.
Положение плода продольное головное может определить врач-гинеколог после 28 недели беременности. Этому способствует проведение наружного акушерского исследования. Во время одного их них врач размещает раскрытую ладонь своей левой руки над симфизом и охватывает ту часть плода, какая предлежит.
Если положение плода продольное, предлежание головное (фото которого можно увидеть выше), то во время пальпирования ощущается плотная круглая часть. Она также является весьма подвижной и баллотирует в околоплодных водах. Полученные в результате этого обследования данные может подтвердить или опровергнуть влагалищное гинекологическое исследование.
Когда положение плода — продольное, предлежание — головное (фото УЗИ подтверждает это), — сердцебиение будет ощущаться чуть ниже пупка женщины. Ультразвуковое исследование поможет определить положение, расположение членов тела, предледжание, позицию плода и ее вид.
Как скорректировать предлежание
Если ваш ребенок расположился в неправильной позе, можно попробовать скорректировать его размещение. Это возможно до тех пор, пока не начался родовой процесс. Корректировке подлежат неустойчивый или неполный вид головного предлежания плода в матке.
Для этого мама должна постоянно менять позу, чаще занимать именно то положение, которое провоцирует движения малыша. Если головка ребенка расположена не прямо к выходу из матки, а немного смещена – надо чаще лежать на том боку, где плод расположен.
Сразу после того, как восстановится положение плода, продольное предлежание будет иметь место — надо его закрепить. Для этого можно использовать бандаж. Снимать его можно только в крайних случаях, когда надо переодеться или помыться.
Но плод может поменять свое положение в самый последний момент. Это происходит после излияния околоплодных вод. Тогда места в матке становится больше, и ребенку есть где осуществить переворот.
Профилактика осложнений
Ранняя госпитализация требуются тем женщинам, у которых после 3 недели беременности было диагностировано положение плода продольное, но аномальный вариант его предлежания. Это необходимо для того, чтобы врачи заранее могли определиться с тактикой проведения родоразрешения.
Самый оптимальный вариант при неправильном расположении малыша – проведение операции кесарева сечения. В некоторых случая можно проводить и естественные роды. Но они являются рискованным вариантом. Наличие любых дополнительных рисков чревато не только осложнениями, но и смертью ребенка.
Поэтому не надо лишний раз рисковать. В данном случае это недопустимо. Лучше согласиться на проведение кесарева сечения и быть твердо уверенным, что кроха после рождения будет живым и невредимым. Не бойтесь этой операции, ведь она поможет вашему ребенку появиться на этот мир абсолютно здоровым и невредимым.
Будьте бдительными и рассудительными. Удачных вам родов и здоровых деток!
Головное предлежание плода: тонкая грань между нормой и патологией
Непонятные термины врачей зачастую пугают беременных женщин, ведь не каждая из них имеет медицинское образование или читала дополнительную литературу, касающуюся беременности. На УЗИ многим приходится слышать диагноз «головное предлежание плода». Что же он означает? Это патология или нормальное состояние, которое не угрожает матери и ребенку? Не зная точной информации, не стоит паниковать и волноваться. Лучше уточнить у врача подробности или самостоятельно найти ответы на интересующие вопросы.
Что означает головное предлежание плода?
Данное положение ребенка в матке является самым распространенным и наиболее желательным для родов естественным путем. Под головным предлежанием подразумевают расположение головки малыша у входа в малый таз.
В 95-97% случаев ребенок располагается в матке вниз головкой. Остальные 3-5% приходятся на тазовое предлежание плода, роды при котором считаются патологическими.
Специалисты различают несколько вариантов продольного головного положения плода. От них зависит тактика родов и профилактика осложнений при родоразрешении.
Варианты головного предлежания плода
Акушеры и гинекологи выделяют несколько различных вариантов головного предлежания малыша:
Самым оптимальным вариантом в гинекологии и акушерстве считается затылочное предлежание. Шейка малыша, проходящего по родовым путям при родоразрешении, оказывается согнутой. Первым при рождении появляется затылок ребенка. Около 90-95% родов протекают таким образом. Затылочное предлежание дает возможность маме родить без разрывов, а ребенку появиться на свет без травм.
Что значит головное предлежание плода лицевого типа? Данная разновидность характеризуется максимальным разгибанием головки. Из родового канала малыш выходит назад затылком. В большинстве случаев при таком предлежании ребенок появляется на свет благодаря кесареву сечению. Однако самостоятельные роды не исключены.
Лобное предлежание является очень редким. Лоб плода служит проводной точкой через родовой канал. При данном варианте предлежания необходимо кесарево сечение. Естественные роды исключены.
Переднеголовной вариант именуется также переднетеменным. В период изгнания проводной точкой служит большой родничок. При переднеголовном предлежании ребенок может появиться на свет как естественным путем, так и благодаря кесареву сечению, но при самостоятельных родах высока вероятность травматизма малыша. Обязательная мера при родоразрешении – профилактика гипоксии плода.
Расположение плода характеризуется также позицией. 1 позиция головного предлежания плода означает, что спинка крохи обращена к левой маточной стенке. Она встречается довольно часто. Положение ребенка, при котором его спина обращена к правой маточной стенке, называется акушерами и гинекологами 2 позицией головного предлежания плода.
Спина ребенка не всегда обращена к левой или правой маточной стенке. Обычно она повернута кзади или кпереди. В связи с этим различают вид позиции. При переднем виде спинка обращена кпереди, а при заднем – кзади.
Все неправильные предлежания и положения плода могут быть вызваны следующими причинами:
Низкое головное предлежание плода
О низком расположении плода беременные женщины узнают, как правило, на 20-36 неделях беременности. Опускание плода должно происходить примерно на 38 неделе. Услышав такой диагноз, не стоит паниковать.
Конечно, из-за низкого предлежания головки плода могут начаться преждевременные роды, поэтому врачи должны внимательно следить за протеканием беременности, а будущим мамочкам следует выполнять все предписания врача и с предельной осторожностью совершать какие-либо действия.
В большинстве случаев роды проходят благополучно. Никаких отрицательных последствий для малыша и его мамы не возникает.
При низком головном предлежании плода специалисты рекомендуют:
- пользоваться специальным дородовым бандажом;
- не бегать;
- отказаться от физических нагрузок;
- чаще отдыхать.
Диагностика головного предлежания плода
Примерно на 28 неделе акушер-гинеколог при осмотре может сказать о предлежании плода. Для определения его вида используются приемы наружного акушерского обследования. При головном предлежании головка пальпируется над входом в малый таз.
Для постановки точного диагноза необходимо УЗИ. Врач может даже определить головное предлежание на 22 неделе. Однако до родов ситуация может несколько раз изменится. Как правило, плод до 32 недели несколько раз меняет свое положение, так как в матке достаточно места для его движений.
Предлежание плода (тазовое или головное) может определить женщина самостоятельно. Для этого необходимо лечь на спину, согнув ноги в коленях и положив одну руку на низ живота. Если при слабом надавливании будет прощупываться головка ребенка, то предлежание будет головным. Установить вариант головного предлежания намного сложнее. Здесь женщина собственными силами не сможет ничего определить. Только УЗИ может показать точный диагноз.
Особенности родов при различных видах головного предлежания плода
Правильными и благоприятными считаются роды, которые протекают при переднем виде затылочного головного продольного предлежания плода. Головка ребенка, выходя из малого таза, сгибается. Подбородок прижимается к грудной клетке. При проходе через родовой канал, роль ведущей проводной точки играет малый родничок. Головка, продвигаясь вперед, поворачивается внутри. Личико оказывается обращенным к крестцу, а затылок – к лонному сочленению. Головка, показываясь на свет, разгибается. Далее внутри разворачиваются плечики, а снаружи – головка. Теперь лицо ребенка повернуто к бедру своей мамы. Вслед за головкой и плечиками на свет появляются без труда остальные части тела
При родах в заднем виде затылочного головного предлежания продольного положения возникают некоторые сложности. Головка внутри разворачивается личиком к лонному сочленению. Затылок обращен к крестцу. Продвижение головки затягивается. Может возникнуть слабость родовой деятельности, которая опасна осложнениями. Врачи в такой ситуации проводят стимуляцию. Акушерские щипцы накладываются при развитии асфиксии.
При лицевом предлежании женщина может родить при следующих условиях:
- нормальные размеры таза;
- некрупный плод;
- активная родовая деятельность;
- подбородок крохи обращен кпереди (передняя разновидность лицевого предлежания).
При родах занимается выжидательная позиция. Состояние роженицы и динамика родовой деятельности находятся под контролем. С помощью фонокардиографии и кардиотокографии наблюдают за сердцебиением плода. Если при лицевом предлежании подбородок ребенка обращен кзади, то проводится кесарево сечение.
Самостоятельные роды очень редко встречаются при лобном головном предлежании плода. Они чреваты различными осложнениями: разрывами промежности и матки, образованием влагалищно-пузырных свищей, гибелью плода. До вставления головки при подозрении данного вида предлежания, акушер-гинеколог может повернуть плод. Если же невозможно произвести поворот, то ребенок сможет появиться на свет только в результате кесарева сечения.
При переднеголовном предлежании тактика родов несет выжидательный характер. Если здоровью плода или матери угрожает какая-то опасность, то проводится кесарево сечение.
Профилактика родовых осложнений при головном предлежании
Женщины, у которых диагностировано на 30 неделе головное предлежание плода, и определен его патологический вариант, должны быть заранее госпитализированы в родильный дом для выбора подходящей тактики родов. При неправильном предлежании для ребенка и матери наиболее благоприятна операция кесарева сечения.
В заключение стоит отметить, что головное предлежание плода, обозначающее расположение ребенка в матке головкой к входу в малый таз, считается наиболее благоприятным вариантом для родоразрешения. Однако не все его виды являются безопасными для матери и плода. При лицевом, лобном и переднеголовном предлежании есть вероятность получения травм, гибели плода. Врачи могут назначить операцию кесарева сечения. Не стоит ее бояться, ведь благодаря ей малыш может появиться на свет живой и невредимый.
Положение плода продольное с головным предлежанием
Предлежание плода определяет способ и методику родоразрешения. Чтобы поставить точный диагноз, необходимо провести УЗИ. Предлежание плода опытный врач может определить уже на двадцать второй неделе. Но до начала родов эта ситуация может измениться. Окончательно внутриутробное положение плода устанавливается на тридцать шестой неделе.
Самым правильным и оптимальным считается продольное головное предлежание плода. Оно самое распространенное, и при нем головка малыша лежит внизу в направлении выхода из матки. В таком предлежании при квалифицированной медицинской помощи роды пройдут успешно и с наименьшими болевыми ощущениями.
Роды при продольном головном предлежании в большинстве случаев проходят естественным путем. За исключением тех случаев, когда плод слишком крупный (более 3600 г) или размер таза будущей мамы не позволяет пройти головке ребенка. Такие ситуации могут стать показанием к кесареву сечению.
Определяя, что означает головное предлежание плода, важно не путать это понятие с позицией плода. Продольное положение плода в головном предлежании может иметь две позиции:
- 1 позиция головного предлежания – спинка малыша лежит к левой маточной стенке;
- 2 позиция головного предлежания – спинка плода обращена к правой маточной стенке.
Также различают виды позиций: передний, при котором спинка обращена кпереди, и задний вид головного предлежания – при котором спинка обращена кзади.
Низкое головное предлежание плода
Определить низкое расположение плода можно с двадцатой по тридцать шестую неделю. Тогда, как опускание плода при нормальном протекании беременности происходит на тридцать восьмой неделе. Этот диагноз не должен приводить в панику. Эта ситуация может спровоцировать преждевременные роды, но если выполнять все рекомендации врача, то роды пройдут благополучно и в срок.
Если у беременной диагностировано низкое головное предлежание плода, рекомендуют носить специальный дородовый бандаж, ограничить физические нагрузки, не бегать и чаще отдыхать.
При нормальном протекании родов при продольном головном предлежании плода родовые пути первая проходит головка, а потом выскальзывает все тельце. Женщинам, которые попадают в группу риска родов с патологиями, рекомендуют госпитализацию, где они будут находиться под наблюдением специалистов.
Источники: http://www.syl.ru/article/203208/new_polojenie-ploda-prodolnoe-predlejanie-golovnoe-chem-harakterizuetsyahttp://mama66.ru/pregn/827http://womanadvice.ru/polozhenie-ploda-prodolnoe-s-golovnym-predlezhaniem
rojaismelo.ru
Положение плода: продольное предлежание головное чем характеризуется
В основном все беременные женщины пытаются побольше узнать об особенностях своего интересного положения. Поэтому достаточно часто во время проведения ультразвукового исследования много говорят о головном предлежании ребенка.
На что и как влияет головное предлежание
Положение плода продольное головное говорит о том, что головка в полости матки обращена к внутреннему зеву. Это расположение является самым распространенным и желательным для естественных родов. Потому что в данном случае головка, являющаяся самой большой частью тела, будет первой продвигаться по родовым путям. Это способствует быстрому и незатруднительному рождению ребенка.
До 28-30 недель очень часто изменяется положение ребенка. Это относится и к его предлежащей части. Но к концу беременности плод располагается головкой вниз. При таком его положении протекает большинство естественных родов.
Только 3-4% составляют случаи тазового предлежания, являющегося прямым противопоказанием к проведению родоразрешения естественным путем.
Затылочное предлежание
Если положение плода продольное – предлежащая головка плода может иметь разное размещение: затылочное и загибательное вставление головки.
Самым оптимальным в акушерстве и гинекологии считается сгибательное затылочное предлежание. К таком случае ведущая точка движения по каналу – малый родничок. При таком предлежании в родовом процессе шея ребенка согнута таким образом, что первой на свет появляется именно его затылок. Это характерно примерно для 95% родов.
Загибательное вставление головки
Остальные же 5% при головном предлежании принадлежат загибательному вставлении головки. Различают 3 степени такого размещения:
1 степень – положение плода продольное, но переднетеменное предлежание, когда проводная точка — большой родничок. При таком размещении возможность проведения самостоятельного родоразрешения не исключается. Но имеется несколько повышенная вероятность того, что в этом процессе могут возникнуть травмы у ребенка или матери. Роды являются затяжными, требуется профилактика гипоксии плода.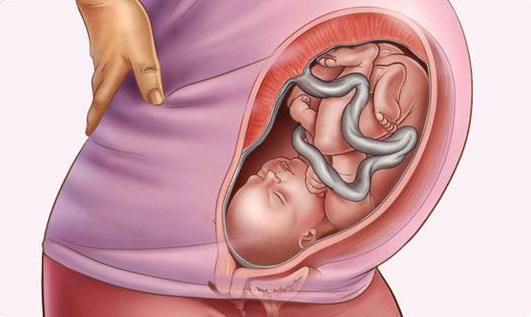
2 степень – лобное предлежание, когда проводная точка – это лоб ребенка. Именно он находится ниже всех других частей головы плода. В этом случае естественные роды противопоказаны. В таком случае только кесарево сечение может завершать беременность (положение плода (продольное) имеет аномальный характер).
3 крайняя степень – положение плода продольное, но наблюдается предлежание лица. Головка в таком случае будет выходить из родового канала затылком назад. Ели роженица имеет достаточный размер таза, а размеры плода незначительные – самостоятельные роды не исключаются. Невзирая на это, в ряде случаев лицевое предлежание плода является показанием к проведению кесарева сечения
Причины и диагностика
К причинам всевозможных нестандартных поз и предлежаний плода возможно отнести следующие:
- узкий таз;
- патологическая структура матки;
- миома;
- плацентарное предлежание;
- дряблость брюшной стенки;
- наследственность и другие.
Положение плода продольное головное может определить врач-гинеколог после 28 недели беременности. Этому способствует проведение наружного акушерского исследования. Во время одного их них врач размещает раскрытую ладонь своей левой руки над симфизом и охватывает ту часть плода, какая предлежит.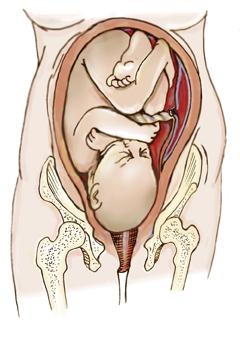
Если положение плода продольное, предлежание головное (фото которого можно увидеть выше), то во время пальпирования ощущается плотная круглая часть. Она также является весьма подвижной и баллотирует в околоплодных водах. Полученные в результате этого обследования данные может подтвердить или опровергнуть влагалищное гинекологическое исследование.
Когда положение плода — продольное, предлежание — головное (фото УЗИ подтверждает это), — сердцебиение будет ощущаться чуть ниже пупка женщины. Ультразвуковое исследование поможет определить положение, расположение членов тела, предледжание, позицию плода и ее вид.
Как скорректировать предлежание
Если ваш ребенок расположился в неправильной позе, можно попробовать скорректировать его размещение. Это возможно до тех пор, пока не начался родовой процесс. Корректировке подлежат неустойчивый или неполный вид головного предлежания плода в матке.
Для этого мама должна постоянно менять позу, чаще занимать именно то положение, которое провоцирует движения малыша. Если головка ребенка расположена не прямо к выходу из матки, а немного смещена – надо чаще лежать на том боку, где плод расположен.
Сразу после того, как восстановится положение плода, продольное предлежание будет иметь место — надо его закрепить. Для этого можно использовать бандаж. Снимать его можно только в крайних случаях, когда надо переодеться или помыться.
Но плод может поменять свое положение в самый последний момент. Это происходит после излияния околоплодных вод. Тогда места в матке становится больше, и ребенку есть где осуществить переворот.
Профилактика осложнений
Ранняя госпитализация требуются тем женщинам, у которых после 3 недели беременности было диагностировано положение плода продольное, но аномальный вариант его предлежания. Это необходимо для того, чтобы врачи заранее могли определиться с тактикой проведения родоразрешения.
Самый оптимальный вариант при неправильном расположении малыша – проведение операции кесарева сечения. В некоторых случая можно проводить и естественные роды. Но они являются рискованным вариантом. Наличие любых дополнительных рисков чревато не только осложнениями, но и смертью ребенка.
Поэтому не надо лишний раз рисковать. В данном случае это недопустимо. Лучше согласиться на проведение кесарева сечения и быть твердо уверенным, что кроха после рождения будет живым и невредимым. Не бойтесь этой операции, ведь она поможет вашему ребенку появиться на этот мир абсолютно здоровым и невредимым.
Будьте бдительными и рассудительными. Удачных вам родов и здоровых деток!
o-detyah.ru
Роды первые срочные, индуцированные. Продольное положение плода, передний вид, первая позиция, затылочное предлежание
Паспортная часть
Ф.И.О. ххх-ххх-ххх
Возраст 20 лет
Место работы - продавец
Дата поступления: 14.11.03года
Диагноз при поступлении: беременность 40 недель. Продольное положение плода, передний вид, первая позиция, затылочное предлежание, ЗВУР
плода I-II степени. Патологический прелиминарный период.
Диагноз заключительный: Роды первые срочные, индуцированные. Продольное положение плода, передний вид, первая позиция, затылочное
предлежание, ЗВУР плода I-II степени. Ригидная промежность. ЛАН. Оперативные вмешательства и пособия: амниотомия, перинеотомия,
родостимуляция энзапростом.
Осложнения: патологический прелиминарный период
1. Время начала схваток: 14.11.03. 16.00 2.Время излития околоплодных вод: 14.11.03. 15.00, светлые скудно.
3.Время начала периода изгнания: 14.11.03. 23.00.
4.Ребенок родился 14.11.03 года в 23.45.
5.Пол - мужской, масса - 2.380 грамм, рост новорожденного - 52 см, оценка по шкале Апгар - 8/8 баллов.
6. Продолжительность последового периода - 5 минут.
7. Результат осмотра последа - дольчатое строение, обрывков сосудов не наблюдаются. Края плаценты четкие, ровные без видимых признаков
нарушения целостности. Плодные оболочки все. Пуповина 70 см.
8. Кровопотеря в родах - 170 мл.
9. Продолжительность по периодам - 1 период - 7 часов,
2 период - 45 минут,
3 период - 5 минут.
Жалобы при поступлении.
При поступлении первобеременная жаловалась на тянущие боли внизу живота в течение ночи. Схваток не было. Околоплодные воды целые.
Утомление беременной .
Анамнез жизни.
Состояние здоровья до наступления беременности удовлетворительное. Заболеваний костной, мышечной, мочевыделительной систем, которые
могли повлиять на репродуктивную функцию, не было. В дошкольном и школьном периоде в физическом развитии не отставала от своих
сверстников.
Курит до 2 сигарет в день.
Муж здоров. Наследственность с его стороны не отягощена, курит.
Акушерско-гинекологический анамнез
1.Менструальная функция: менархе в 12 лет. Установление регулярных менструаций через полгода. Продолжительность цикла 30 дней. Длительность -
5 дней, умеренные.
2.Половая функция. Половую жизнь начала с 19 лет, в браке.
3.Гинекологические заболевания. Отрицает.
4.Репродуктивная функция. Настоящая беременность первая (абортов, выкидышей не было).
Течение настоящей беременности
Последняя менструация 01.02.2003 года.
Первое шевеление плода -20 неделя.
В первый раз обратилась в 9-10 недель (25.04.03). В течение беременности регулярно посещала врача - гинеколога.
Течение первой половины беременности. В раннем сроке перенесла ОРВИ (на 11 неделе), без повышения температуры. Лечение проводилось
травяными сборами, ягодными морсами и медом. Вторая половина беременности протекала спокойно.
Показатели веса, артериального давления в динамике: (смотрите в полной версии, которую Вы можете скачать совершенно бесплатно)
УЗИ.
22.05.03г.
Предлежащая часть - головка, положение продольное. БПР=31 мм (15-16 недель). Диаметр живота 29 мм (15-16 недель), длина бедренной кости 17 мм
(15-15 недель). Локализация плаценты - задняя до дна. Толщина 16 мм, степень зрелости 0. Шейка 30х26х3 мм, воротниковое пространство 2 мм.
Заключение: беременность 15-16 недель.
17.07.03г.
Беременность 23-24 недели. Плод в тазовом предлежании. Сердечная деятельность в норме.
Фетометрия. Головка БПР 54 мм (22-23 недели), длина бедренной кости правая - 38, левая - 38 (22 недели), длина кости голени правая - 34, левая - 34 (22
недели), плечевой кости -36 -36 (22-23 недели), предплечье 34-34 (22-23 недели). Размеры плода соответствуют 22-23 неделям беременности.
Желудочек мозга - 7 мм, мозжечок - 26 мм (22 недели), большая цистерна - 6х8 мм, лицевые структуры - без особенностей, магистральные сосуды:
выход правильный. Преимущественная локализация плаценты задняя и дно, толщина 25 мм. Степень «зрелости» 0. Индекс амниотической жидкости
17,5 см. Пуповина имеет три сосуда.
Заключение: беременность 22-23 недели.
30.09.03г.
Беременность 34-35 недель по менструациям. Предлежащая часть головка, положение плода продольное, сердечная деятельность ритмичная. БПР 82
мм (33 недели), диаметр окружности живота 84 мм (32-33 недели). Локализация плаценты задняя, больше слева до дна, толщина 34 мм, степень
зрелости 1-2. ИАЖ 17,0 см, количество вод в норме. Пуповина в области шеи. Плод подвижен. Лоно 6 мм.
Заключение: беременность 33-34 недели.
20.10.03г.
Последняя менструация 01.02.03. Срок беременности по менструации 37,1 неделя. Плод по УЗИ 36-37 недель. Предлежащая часть головка, положение
продольное, сердечная деятельность ритмичная. БПР 87 мм (36 недель), окружность живота 89 мм (33-34 недели). Длина бедренной кости 64 мм (33-34
недели). Локализация плаценты задняя, левая боковая стенки матки и дно, толщина 34 мм, степень зрелости 2. ИАЖ 14. Количество околоплодных вод
в норме. Обвитие пуповины вокруг шеи не обнаружено. Плод подвижен.
Данных врожденных пороков развития нет.
Особенность: лоно 7 мм.
Заключение: беременность 36-37 недель, ЗВУР плода, отстает на три недели.
От госпитализации отказалась.
Занятия по психопрофилактической подготовке не посещала.
Дата выдачи дородового декретного отпуска в 30 недель.
Объективное исследование.
Общее исследование. На 14.11.03 г общее состояние удовлетворительное, правильного телосложения, достаточного питания, масса 67,9 кг, рост -
160 см., кожа и видимые слизистые чистые. На животе striae gravidarum. Отеков нет, варикозного расширения вен нет. Лимфатические узлы не
увеличены.
Сердечно-сосудистая система.
Пульс 70 в минуту, ритмичный, правильный, симметричный, хорошего наполнения и напряжения. Артериальное давление одинаковое на обеих руках
110\70 мм.рт.ст.
Верхушечный толчок не виден и не пальпируется. Пульсации в области сердца не наблюдается.
Границы относительной тупости в норме. Границы сердца: слева - в V межреберье по linea mediaclavicularis sinistra, справа - в IV межреберье по
правому краю грудины. Тоны сердца ясные.
Перкуторно сосудистый пучок не расширен.
Дыхательная система.
Грудная клетка нормальная, безболезненная при пальпации. Деформаций не наблюдается. Частота дыхания 18 в минуту. Ритм правильный. Дыхание
везикулярное. Межреберные промежутки не расширены.
Голосовое дрожание в норме. Подвижность нижних легочных краев составляет 3 см. Ширина полей Кренига 4 см. Перкуторный звук ясный. Высота
стояния верхушек на 3 см выше ключицы.
Дыхание везикулярное, проводится во все сегменты легких. Хрипы не выслушиваются.
Органы пищеварения.
Слизистая оболочка рта розового цвета.
Миндалины без видимых изменений. Язык влажный, чистый.
Живот без видимых дефектов, при поверхностной пальпации безболезненный, ненапряжен. Перистальтика не прослушивается из-за развитой
подкожно-жировой клетчатки.
Печень не увеличена. При перкуссии печени по Курлову: правый размер - 11 см, средний - 10 см, левый - 8 см. Край печени по краю реберной дуги.
Мочеотделение безболезненное, регулярное. Никтурии не наблюдается. Цвет мочи светло-желтый. Поколачивание по поясничной области
безболезненное.
Щитовидная железа: не увеличена, по консистенции мягкая.
Специальное акушерское исследование.
На 14.11.03г. молочные железы хорошо развиты. Наблюдается нагрубание и пигментация сосков и околососковых кружков, выделение молозива.
Живот округлой формы. Окружность живота на уровне пупка - 93 см. Высота дна матки - 34см. На животе striae gravidarum. На момент осмотра
шевеление не наблюдалось. Пупок выпячивается. Оволосенение по женскому типу.
Предполагаемая масса плода:
1. Определение массы плода по формуле Джонсона:
М=(ВДМ-11)х155, где М - масса плода в граммах,
ВДМ - высота стояния дна матки,
11 - условный коэффициент при массе до 90 кг роженицы,
больше 90 - 12.
М=3565г
2.По формуле Ланковица:
М=(ВДМ+окружность живота роженицы в см + масса роженицы в кг + рост в см)х10
М=(34+93+67,9+160)х10=3550 г
3.По формуле Жордани:
М=ВДМ х Окружность живота=3160 г
4.По УЗИ:
Масса плода 2800-3000 г
Специальное акушерское исследование по методу Леопольда-Левицкого.
1 прием: определяют высоту стояния дна матки и часть плода, которая находится в дне. Ладони рук располагаются на дне матки, концы пальцев
направлены друг к другу, но не соприкасаются. С помощью 1 приема определили:
Высота стояния дна матки (36 см), ниже мечевидного отростка грудины на 4 см, что соответствует 36 неделям беременности.
В дне матки тазовый конец, который определяется как крупная, мягковатая, не баллотирующая часть.
2 прием: определяют положение (situ), позицию (positio) и вид (visus) плода. Кисти рук на боковой поверхности матки, примерно на уровне пупка.
Ладонными поверхностями кистей рук производят пальпацию боковых отделов матки. С помощью второго приема определили:
Положение плода - продольное, так как длинник матки совпадает с длинником плода.
Позиция - вторая, так как спинка определяется как гладкая, ровная, без выступов поверхность, расположенная справа, а слева определяются
мелкие части плода.
Вид - передний, так как на большей части передней станки матки пальпируется спинка, а не мелкие части плода.
При пальпации матки возникают короткие, малоинтенсивные ее сокращения, что свидетельствует о хорошей возбудимости.
Околоплодные воды - нормальное количество (не более полутора литров, так как части плода определяются легко и четко).
3 прием: определяют предлежащую часть и отношение ее ко входу в малый таз. Прием проводят одной правой рукой. При этом большой палец
отводят максимально от остальных четырех. Предлежащую часть захватывают между большим и остальными пальцами правой руки.
Предлежащая часть - головка (пальпируется крупная, плотная, правильная округлой формы часть). Симптом баллотирования не определяется.
Пальпируется почти вся головка.
4 прием: определяют характер предлежащей части и ее местоположение по отношению к плоскостям малого таза. Для выполнения данного приема
врач поворачивается лицом к ногам обследуемой женщины. Кисти рук располагаются латерально от средней линии над горизонтальными ветвями
лобковых костей. Постепенно продвигая руки между предлежащей частью и плоскостью входа в малый таз, определяют характер предлежащей части
и ее местоположение.
Предлежащая часть - головка, прижата ко входу в малый таз, так как кисти рук провести между головкой и входом в малый таз не удается.
Тип вставления - сгибательный, так как руки пальпирующие головку плавно переходят на спинку, а угол между спинкой плода и его затылком не
определяется.
Заключение: С помощью пальпации приемами Леопольда - Левицкого определили - матка по величине соответствует сроку беременности (40
недель), положение плода продольное. Вид передний, 1 позиция, затылочное предлежание. Головка прижата ко входу в малый таз.
Выслушивание сердцебиения плода.
Отчетливей всего сердцебиение плода выслушивается со стороны спинки, слева, ниже пупка. Частота сердцебиения у плода 140 в минуту. Тоны
ясные, ритмичные.
Заключение: на момент выслушивания сердцебиения состояние плода удовлетворительное.
Наружное тазоизмерение.
Distantia spinarum 25 см-расстояние между передними верхними остями подвздошных костей с двух сторон.
Distantia cristarum 28 см-расстояние между наиболее отдаленными участками гребней подвздошных костей.
Distantia trochanterica 32 см-расстояние между большими вертелами бедренных костей.
Наружная коньюгата 20 см-расстояние между серединой верхне-наружного края симфиза и сочленением пятого поясничного и первого крестцового
позвонков.
Ромб Михаелиса 11х11 см.
Индекс Соловьева 15 см
Наружная коньюгата - это расстояние между серединой верхне-наружного края симфиза и сочленения V поясничного и I крестцового позвонков.
Измерение производится в положении роженицы на боку, нижняя нога согнута под прямым углом, верхняя вытянута. Норма 20-21 см. При
измерении ножку тазомера ставят в точку расположенную на 2 см выше середины линии, соединяющей боковые углы ромба Михаелиса и в область
верхне-наружного края симфиза спереди.
Вычисление истинной коньюгаты:
1.Ромб Михаелиса - это площадка на задней поверхности крестца. Верхний угол соответствует остистому отростку 5 поясничного позвонка,
боковые углы задне-верхним остям подвздошных костей, нижний угол - верхушки крестца. В норме форма ромба приближается к квадрату, все
стороны которого равны, а углы примерно 90 градусов. По ромбу Михаелиса можно вычислить истинную коньюгату путем измерения наружной
коньюгаты. При измерении ножку тазомера ставят в точку расположенную на 2 см выше середины линии, соединяющей боковые углы ромба
Михаелиса и в область верхне-наружного края симфиза спереди.
2. Диагональная коньюгата - расстояние от наружного, нижнего костного края лона до мыса. Для ее измерения во влагалище вводят два пальца и
стараются кончиком среднего пальца достичь мыса, а указательный палец наружной руки подводят под нижний край симфиза и ногтем отмечают то
место на указательном пальце, которое непосредственно соприкасается с нижним костным краем лона. Истинная коньюгата = диагональная
коньюгата - 9(10) см. С учетом индекса Соловьева. Индекс Соловьева больше 15,5, то от наружной коньюгаты вычитаем 10, если индекс Соловьева
меньше или равен 15, то наружной коньюгаты вычитаем 9.
Истинная коньюгата - расстояние от верхнего внутреннего края симфиза до крестцового мыса 11 см.
Результаты исследования. Тазовые размеры в норме.
Внутреннее акушерское исследование.
Производилось при поступлении роженицы в родильное отделение, перед амниотомией, после излития околоплодных вод и во время родов.
Уточнение предполагаемого срока родов.
1.По дате последней менструации (формула Негеле): от последней менструации -3 месяца+7 дней=7 ноября 2003 года.
2.По дате первого шевеления плода + 20 недель=срок родов - 8 ноября 2003 года.
3.По сроку беременности при взятии на диспансерный учет (10 недель)=8 ноября 2003 года.
4.По данным УЗИ-10 ноября 2003 года.
Заключение: срок родов 8-10 ноября 2003 года.
Диагноз:
Роды первые, срочные, индуцированные. Головное предлежание, продольное положение плода, 1 позиция, передний вид. ЗВУР плода I-II
степени. Ригидная промежность. ЛАН.
Оперативные вмешательства и пособия: амниотомия, перинеотомия.
Осложнения: патологический прелиминарный период. Родостимуляция энзапростом.
Роды первые по данным анамнеза. Патологический прелиминарный период на основании предъявляемых жалоб (тянущие боли внизу живота в
течение ночи), отсутствии структурных изменений шейки при влагалищном исследовании. ЗВУР плода по УЗИ, отстает на 3 недели. ЛАН, показания:
утомление беременной на фоне патологического прелиминарного периода. Амниотомия выполнена в 15.00 в качестве родовозбуждения.
Допустимая кровопотеря в родах 0,5% от массы тела. (0,5х67,5)/100%=340 мл
Прогноз родов.
С учетом возраста и здоровья роженицы, ее неотягощенного акушерского анамнеза, размеров таза, предполагаемой массы плода - прогноз родов
благоприятный.
План родов.
Предлагается роды вести консервативно, бережно, с коррекцией родовых сил (родостимуляция), под контролем состояния плода.
Подготовка к родам.
В 14.00 - очистительная клизма.
В 14.30 - Дроверин 2,0 в/м,
Глюкоза 40% -20,0,
Витамин С 5% - 4,0 в/в,
Течение и ведение родов.
Патологический прелиминарный период. 14.11.03 в 8.30 первобеременная поступила в родильное отделение с жалобами на тянущие боли внизу
живота на протяжении всей прошедшей ночи. Эти боли утомили беременную, расстроили ее суточный режим сна и бодрствования (всю ночь не
спала). При наружном акушерском исследовании: матка увеличена соответственно доношенной беременности, находится в повышенном тонусе.
Головка плода прижата к входу в малый таз. При влагалищном исследовании структурные изменения шейки матки отсутствуют. На основании
полученных данных можно судить о том, что беременная находилась в патологическом прелиминарном периоде. Показана оценка состояния плода
по КТГ. Данные КТГ: БЧСС 146 в минуту - 2 балла, А 0 - 0 баллов. Д 0 - 2 балла, частота больше 6 - 2 балла, амплитуда больше 10 - 2 балла. Результат 8
баллов. Утомление беременной на фоне патологического прелиминарного периода явилось основанием для предоставления лечебного акушерского
наркоза в утренние часы. Премедикация 10.15: Sol. Atropini 0.1% - 1.0
Sol. Dimedroli 1% - 2.0 Внутримышечно
Sol. Promedoli 2% - 2.0
Основной наркоз 10.45: ГОМК 20% - 20,0 per os.
Пробуждение своевременное, через 3 часа. АД 120/80 мм рт. ст. на обеих руках, пульс 76 в минуту. Объективное состояние удовлетворительное.
При наружном акушерском исследовании тонус матки повышен, матка легко возбудима при пальпации, расслабляется полностью. Положение плода
продольное, головка прижата ко входу в малый таз. Сердцебиение ясное, 140 в минуту. При вагинальном исследовании: влагалище средней емкости,
шейка матки размягчена, укорочена до 1 см, цервикальный канал проходим для 1 пальца за размягченный внутренний зев. Плодный пузырь цел.
С учетом доношенной беременности, задержки развития плода показано родовозбуждение методом амниотомии.
В 15.00 введена в роды методом амниотомии.
1 период: Течение и ведение 1 периода родов - периода раскрытия. 14.11.03г. в 15.00 была проведена амниотомия (воды светлые, прозрачные). В
9.00 ввели в/в, капельно глюкоза 40% - 20,0, витамин С 3,0. Тактика: наблюдение за спонтанной родовой деятельностью в течение 2-3 часов, при
отсутствии начать родовозбуждение с учетом нарастания безводного периода. В 16.00 появились регулярные схватки, продолжительностью 15-20
секунд с интервалами в 15 минут, средней интенсивности. АД 120/80 мм рт. ст., сердцебиение плода 158 в минуту. Жалоб нет.
В 17.00 при наружном акушерском исследовании по методу Леопольда-Левицкого головка плода прижата к входу в малый таз, пальцы расходятся
на головке, сердцебиение плода ясное, ритмичное 136 в минуту. АД 120/80 мм рт.ст. Настраивается родовая деятельность. Схватки средней силы через
10 минут по 20 секунд.
19.00. Состояние роженицы стабильное. АД 120/80 мм рт. ст., пульс 74 в минуту. Схватки средней силы через 3-4 минуты по 25-30 секунд. Вне
схваток матка расслабляется. Головка плода прижата к входу в малый таз. Сердцебиение плода ритмичное, ясное 140 ударов в минуту. Подтекают
светлые воды.
20.00. Состояние удовлетворительное. АД 120/70 мм рт. ст., пульс 78 в минуту. В родах уже в течение 4 часов. Схватки через 3 минуты по 25 секунд,
недостаточные по силе. Головка плода прижата к входу в малый таз. Сердцебиение плода ритмичное, ясное 140 ударов в минуту. Подтекают воды без
запаха. С целью решения вопроса о родостимуляции выполнено влагалищное исследование. Шейка матки сглажена, умеренного растяжения, 2-3 см.
Плодного пузыря нет. Нижний полюс головки между первой и второй параллельными плоскостями. Стреловидный шов в правом косом размере.
Спереди слева большой родничок. На данном этапе темп родов снижен. Решено начать родостимуляцию энзапростом в/в капельно, с 20 мл в час. С
учетом ЗВУР плода необходимо наблюдение за характером схваток. БМК в динамике.
22.00. БМК в динамике: ЧСС 135, а/о 1 балл, р/о 2 балла, А 2 балла, Д 2 балла. Компенсаторные возможности плода удовлетворительные. Сердцебиение
ясное, 140 в минуту. Скорость введения энзапроста 50 мл/час. Состояние удовлетворительное, АД 120/80 мм рт. ст. Пульс 78 в минуту. Схватки
средней силы через 2,5 минуты по 30 секунд. 4 прием Леопольда-Левицкого: головка малым сегментом в входе в малый таз. Подтекают светлые воды.
Прием Шатца-Унтербергера (можно использовать во время схватки при опорожненном мочевом пузыре и открытии зева более 4 см): на высоте
схватки пальпируется контракционное кольцо в виде валика идущего горизонтально, параллельно лонному сочленению. Степень раскрытия
маточного зева соответствует расстоянию от лонного сочленения до контракционного кольца (в см или поперечных пальцах). На момент осмотра
контракционное кольцо определяется на 4 поперечных пальца над верхним краем лона (степень раскрытия маточного зева 8 см).
23.00. Состояние удовлетворительное, АД 110/70 мм рт. ст. Сердцебиение плода 146 в минуту. Полное раскрытие маточного зева (10 см)
определено с помощью приемов Шатца-Унтербергера, Роговина, 4 приема Леопольда-Левицкого и приема Пискачека.
По Шатцу-Унтербергеру контракционное кольцо определяется на 5 поперечных пальцев над верхним краем лона в момент схватки, это говорит о
раскрытии маточного зева на 10 см.
Прием Роговина: вне схватки дно матки определяется у мечевидного отростка грудины, что свидетельствует о полном раскрытии маточного зева.
4 прием Леопольда-Левицкого: головка фиксирована большим сегментом во входе в малый таз.
Прием Пискачека: головка легко достигается исследующим пальцем, что свидетельствует о том, что она опустилась в полость малого таза.
В результате к 23.00 14.11.03 мы наблюдали полное раскрытие маточного зева, определенное четырьмя способами, что говорит о завершении
первого периода и начале второго.
Биомеханизм родов при переднем виде затылочного предлежания (нормальный таз)
1 фаза биомеханизма: приспособление головки к входу в малый таз. Головка вступает в 1 классическую плоскость в лицмановском склонении.
Наибольшим размером 1 классической плоскости являются поперечный размер. Головка несколько сгибается и опускается затылочной костью в
полость малого таза. В процессе приспособления происходит вращение головки и она устанавливается в косом размере входа в таз. Приспособление
закончено, когда нижний полюс опустился на 2 параллельную плоскость. При этом на 1 классической плоскости располагается основание малого
сегмента, которое проходит через затылочный бугор и большой родничок.
2 фаза биомеханизма: преодоление препятствия входа в таз. Головка встречает наибольшее препятствия в прямом размере, то есть со стороны
лона и мыса. Передняя теменная кость опускается первой и поворачивает вокруг мыса, задержавшуюся на нем заднюю теменную кость, то есть
происходит процесс крестцовой ротации, головка опустится нижним полюсом на 3 параллельную плоскость. Окружность, проведенная через
подзатылочную ямку и лобными буграми, является основанием большого сегмента.
3 фаза биомеханизма: внутренний поворот головки. Мышцы тазового дна ,сокращаясь, способствуют совершению внутреннего поворота
головки. Происходит исправление асинклитического положения головки в синклитическое, а затем при продолжающемся продвижении плода
начинается поворот головки, и стреловидный шов устанавливается в прямой размер выхода таза с затылком, обращенным к лону.
4 фаза биомеханизма: рождение головки. Под воздействием потуг головка продвигается по родовому каналу. Подзатылочная ямка подводится под
нижний край лонного сочленения - врезывание головки, далее головка фиксируется подзатылочной ямкой, то есть образуется точка фиксации, что
способствует прорезыванию теменных бугров и установки основания большого сегмента на 4 классической плоскости. Таким образом, при
переднем виде затылочного передлежания головка прорезывается средним косым размером и его окружность =33 см. Мышцы тазового дна,
сокращаясь, способствуют разгибанию головки при сохранении точки фиксации под нижним краем симфиза.
5 фаза биомеханизма: рождение туловища. Плечевой пояс достигает тазового дна в косом размере. После рождения головки, поперечный размер
плечиков, взаимодействуя с мышцами тазового дна, поворачивается в прямой размер выхода таза, совершающийся внутренний поворот плечиков в
прямой размер выхода таза сопровождается наружным поворотом головки. Прежде все6го рождается переднее плечико, а затем и заднее. Рождение
туловища и заднего пояса обычно не встречают препятствий и происходит быстро.
2 период: В 23.00произошло полное раскрытие маточного зева, что свидетельствует о начале периода изгнания, состояние удовлетворительное.
АД 110/70 мм рт. ст. Головка плода в плоскости малого таза. Сердцебиение ясное, ритмичное 146 в минуту.
1.23.10. Скорость введения энзапроста 60 мл/час. Состояние удовлетворительное, схватки потужного характера. Потуги умеренной силы. Головка
совершает поступательное движение, головка на тазовом дне. Сердцебиение ясное, ритмичное 144 в минуту.
23.20. Тужится. Потуги средней силы. Головка на тазовом дне. Сердце биение 140 в минуту.
23.30. Тужится. Головка плода врезывается. Сердцебиение 136 в минуту. Скорость введения энзапроста 70 мл/час.
23.40. С учетом ЗВУР, ригидной промежности - перинеотомия. Sol. Lidocaini 2% - 2,0 местно. Головка прорезывается. С началом прорезывания
головки акушерка начала оказывать пособие по защите промежности (был введен метилэргометрин (в/в) 0,02% - 0,5 мл в 20 мл 0,9% физ. раствора для
профилактики кровотечений в последовом периоде). После рождения ребенка сразу пережимают и отсекают пуповину. Цель этого пособия
предупреждение преждевременного разгибания головки, что предупреждает травматизацию головки плода и разрыв промежности роженицы.
Пособие состоит из следующих моментов:
2.Предупреждение преждевременного разгибания головки. Ладонь левой руки кладется на лобковое сочленение 4 пальца этой руки располагается
плашмя на головке.
3.Выведение головки из половой щели вне потуги (большим и указательным пальцами правой руки растягивают ткани вульварного кольца над
головкой).
4.Уменьшение напряжение промежности за счет окружающих тканей (правая рука кладется на промежность, 4 пальца к области левой большой
губы, а большой палец к области правой).
5.Регулирование потуг. Ослабляют их, когда они не желательны и ослабляют при необходимости.
Выведение плечевого пояса и рождение туловища плода. Во время прорезывания плечевого пояса передние прорезавшееся плечико прижимают
к лонному сочленению и осторожно сводят промежность с заднего плечика. Пережимают и отсекают пуповину.
23.45. Родился живой доношенный гипотрофичный мальчик, без асфиксии, без видимых пороков развития. Закричал сразу. Оценка по шкале
Апгар 1 минута - 8 баллов, 5 минута - 8 баллов.
Первый туалет новорожденного.
1 этап: Отсасывание слизи из верхних дыхательных путей. Пережатие и пересечение пуповины. Профилактика офтальмобленореи. Закапывается
по 1 капле в каждый глаз раствора сульфацил натрия 20%.
2 этап: Обработка пуповины (лигатура). Антропометрия: рост - 52 см, вес - 2380г. Приложен к груди, цель: психопрофилактический характер.
Молозиво содержит большое количество белка, который способен проникать через слизистую ЖКТ ребенка и является антителом.
3 период: 23.50 Состояние удовлетворительное. Жалоб нет. АД 120/70 мм рт. ст. Пульс 75 в минуту. Чтобы не нарушать процессы сокращения
матки и отслойки плаценты проводят катетеризация мочевого пузыря с целью опорожнения.
1 фаза: тоническое сокращение матки. Холод на низ живота, ставят лоток для учета кровопотери.
2 фаза: Отделение последа - признак Кюстнера - Чукалова после отделения плаценты: надавливание краем ладони над лоном, пуповина остается
неподвижной, то есть послед отделился самостоятельно. Признак Альфельда: зажим наложенный на пуповину опустился на 8-10 см, что говорит о ее
отделении. После отделения плаценты матка уплощается, дно поднимается выше пупка и отклоняется вправо.
3 фаза: Выделение последа. Сразу после отделения самостоятельно выделившегося последа. Плацента выделилась материнской поверхностью,
следовательно, механизм отделения плаценты по Шультцу. Наблюдаются умеренные темно-кровянистые выделения. Общая кровопотеря составила
170 мл.
Полную историю родов Вы можете скачать совершенно бесплатно!
Роды первые срочные, индуцированные. Продольное положение плода, передний вид, первая позиция, затылочное предлежание
Добро пожаловать на информационно-образовательный сайт для студентов - медиков!
ty-doctor.ru
5) Продольное положение плода, тазовое предлежание
Задание #83
Вопрос:
При влагалищном исследовании определяется головка плода, выполняющая заднюю поверхность лонного сочленения и крестцовую впадину. При пальпации доступны нижний край лонного сочленения, ости седалищных костей, крестцово-копчиковое сочленение. В какой плоскости малого таза расположена головка плода?
Выберите один из 5 вариантов ответа:
1) в плоскости входа в малый таз
2) над входом в малый таз
3) в плоскости выхода из малого таза
4) в плоскости широкой части полости малого таза
5) В плоскости узкой части полости малого таза
Задание #84
Вопрос:
Беременная, 22 года, поступила в роддом с регулярной родовой деятельностью. Беременность I. Последняя менструация началась 22 августа. Положение плода продольное, I позиция, передний вид. Предлежит головка. Прижата ко входу в малый таз. Сердцебиение плода ясное, ритмичное, 140 ударов в минуту. Определить предполагаемый срок родов по дате последней менструации.
Выберите один из 5 вариантов ответа:
1) 15 июня
2) 25 мая
3) 20 мая
4) 29 Мая
5) 15 июня
Задание #85
Вопрос:
Роженица 25 лет, II период родов. При внутреннем акушерском исследовании раскрытие шейки матки полное. Плодный пузырь отсутствует. Предлежит головка, которая полностью выполняет крестцовую впадину. Седалищные ости не определяются. При потугах промежность выпячивается. Где находится головка плода?
Выберите один из 5 вариантов ответа:
1) в плоскости широкой части малого таза
2) малым сегментом в плоскости входа в малый таз
3) в плоскости узкой части малого таза
4) в плоскости выхода из малого таза
5) большим сегментом в плоскости входа в малый таз
Задание #86
Вопрос:
С помощью первого приема пальпации плода в матке определяют:
Выберите один из 5 вариантов ответа:
1) предлежание плода
2) положение, позицию плода
3) отношение предлежащей части плода ко входу в малый таз
4) Уровень стояния дна матки
5) отношение предлежащей части плода к плоскостям малого таза
Задание #87
Вопрос:
Отношение наиболее низко расположенной крупной части плода ковходу в таз:
Выберите один из 5 вариантов ответа:
1) членорасположение
2) положение
3) вид
4) предлежание
5) позиция
Задание #88
Вопрос:
Сагиттальный шов в поперечном размере входа, отклонен кпереди, спинка плода обращена влево:
Выберите один из 5 вариантов ответа:
1) 1-я позиция, передний вид
2) 1-я позиция, задний асинклитизм
3) 2-я позиция, задний вид
4) 2-я позиция, передний асинклитизм
5) головное предлежание, 2-я позиция
Задание #89
Вопрос:
Затылочное предлежание, 2-я позиция:
Выберите один из 5 вариантов ответа:
1) сагиттальный шов в поперечном размере, малый родничок слева
2) сагиттальный шов в поперечном размере, малый родничок справа
3) сагиттальный шов в прямом размере, малый родничок кпереди
4) сагиттальный шов в прямом размере, малый родничок кзади
5) сагиттальный шов в поперечном размере, отклонен кпереди
Задание #90
Вопрос:
Укажите основные параметры, оцениваемые при анализе кардиотокограмм:
Выберите один из 5 вариантов ответа:
1) базальный ритм частоты сердечных сокращений
2) вариабельность базального ритма
3) наличие и частота акцелераций
4) наличие и характер децелераций
5) все перечисленное выше
Задание #91
Вопрос:
Пациентка, 22 лет, обратилась в женскую консультацию с жалобами на задержку менструации в течение 1,5 месяцев, тошноту, утомляемость, сонливость, раздражительность. При осмотре на лице и сосках выражена пигментация. Со стороны внутренних органов патологии не выявлено. При осмотре в зеркалах определяется цианоз слизистой оболочки влагалища и шейки матки; при бимануальном исследовании - увеличение матки, ее гиперантефлексия, асимметрия. С чем вероятнее всего связаны перечисленные жалобы и данные бимануального исследования?
Выберите один из 5 вариантов ответа:
1) нарушение менструального цикла
2) заболевание желудочно-кишечного тракта
3) эктопическая беременность
4) опухоль матки
5) маточная беременность
Задание #92
Вопрос:
На очередной прием к врачу женской консультации 05.03.2006 г. пришла первобеременная. Неделю назад отмечает появление шевеления плода. Последняя менструация началась 10.01.2006 г. Когда необходимо предоставить беременной дородовый отпуск?
Выберите один из 5 вариантов ответа:
1) 25 июля
2) 8 августа
3) 22 августа
4) 11 июля
5) 5 сентября
Задание #93
Вопрос:
Беременная, 30 лет, поступила в роддом с регулярной родовой деятельностью. Положение плода продольное, II позиция, задний вид. Предлежит головка. Прижата ко входу в малый таз. Определить точку наилучшего выслушивания сердцебиения плода.
Выберите один из 5 вариантов ответа:
1) на уровне пупка
studfiles.net
Продольное положение плода
От расположения плода в матке во многом зависит, каким образом будут проходить роды. На УЗИ в третьем триместре врач изучает положение малыша, делая то или иное заключение. Но медицинские термины как, например продольное положение плода или поперечное, могут быть непонятны многим будущим мамочкам, особенно тем, кто находится в интересном положении в первый раз, что в свою очередь вызывает определенные тревоги и переживания.
Виды положения плода Продольное положение
При данном положении продольные оси малыша (линия затылка, позвоночника, копчика) и матки совпадают. Продольное положение плода является нормой, что значит – роды возможны естественным путем. Наиболее оптимальным вариантом считается затылочное предлежание, когда голова малыша немного опущена вперед, а подбородок прижат к груди. При продольном положении плода первой рождается самая объемная часть – голова, что означает – остальная часть тела буквально проскользнет по родовым путям без осложнений.
Другой вид продольного положения плода – тазовое предлежание. При таком расположении плода роды значительно осложняются, поскольку ребенок в матке находится ножками вперед, что может вызвать некоторые трудности при рождении головки. В свою очередь, тазовое предлежание при продольном положении плода может быть ягодичным и ножным. Первый вариант является наиболее благоприятным, поскольку практически исключена вероятность выпадения ножки, а значит риск травмы значительно ниже. Стоит отметить, что при тазовом предлежании роды также могут проходить естественным путем. Вопрос о назначении кесарева решается с учетом размеров плода и таза матери, вида предлежания, пола ребенка, возраста женщины и особенностей протекания беременности.
Косое и поперечное положение
При косом положении продольные оси плода и матки пересекаются под острым углом, при поперечном – под прямым. Подобные расположения малыша в матке практически всегда являются абсолютным показателем для кесарева сечения. Ранее в медицинской практике применялся такой прием как «поворот за ножку», который выполнял врач уже в процессе родов. Сегодня из-за высокой травматичности матери и малыша от такой практики отказались.
Изменение положения плода Итак, в период с 32 по 36 неделю ребенок должен принять головное продольное положение. Стоит отметить, что неправильное расположение малыша – достаточно большая редкость. Так, например, поперечное или косое положение встречается всего у 2-3% женщин. Изменить неправильное положение на продольное головное плод может самостоятельно в любое время, поэтому понять, как именно расположен малыш в данный момент, поможет только постоянное наблюдение у врача. Несмотря на то, что на поздних сроках из-за больших размеров малышу уже тяжело переворачиваться, положение плода может измениться непосредственно перед самыми родами, поэтому впадать в панику не стоит.
Существует также ряд упражнений, которые помогут ребенку занять правильное расположение. Так, например, рекомендуется по 10 минут лежать на каждом боку, 3 - 4 раза меняя положение. Повторять упражнение необходимо несколько раз в день до еды. Способствует результату также коленно-локтевая поза и занятия в бассейне.
После того, как малыш перевернулся головкой вниз, многие медики рекомендуют носить специальный бандаж, который зафиксирует правильное положение. Чаще всего беременных с неправильным предлежанием плода за 2 недели до родов помещают в стационар, где уже под наблюдением специалистов составляется план родоразрешения.
das.farmasweb.com
