Болит живот на 7 месяце беременности: Боли внизу живота при беременности
Содержание
Памятка беременной женщине
Памятка беременной женщине о действиях при заболевании гриппом, острой респираторной инфекцией, новой коронавирусной инфекцией COVID-19
Грипп — острое инфекционное заболевание. Длительность инкубационного периода при гриппе — от нескольких часов до 7 дней, чаще всего — 2-3 дня.
Заболевание начинается остро с резкого повышения температуры тела до 38°С и выше и выраженных симптомов интоксикации (озноб, головная боль, ломота в суставах, боль в мышцах и при движении глазных яблок). Далее (иногда через несколько дней) присоединяются симптомы поражения дыхательных путей (сухость слизистых оболочек носа и полости рта, першение в горле, боли за грудиной, сухой кашель, одышка). При гриппе могут быть симптомы расстройства желудочно-кишечного тракта: тошнота, рвота, диарея.
Новая коронавирусная инфекция COVID-19 зачастую имеет те же симптомы, что и грипп. В отличие от гриппа, инкубационный период при этой инфекции составляет от 2 до 14 дней, в среднем — дней. В начальных стадиях заболевания может исчезать обоняние и вкус, катаральные симптомы слабо выражены, большинство больных отмечают выраженную слабость, одышку, сухой кашель без мокроты. Расстройства желудочно-кишечного тракта встречаются при COVID-19 достаточно часто.
В начальных стадиях заболевания может исчезать обоняние и вкус, катаральные симптомы слабо выражены, большинство больных отмечают выраженную слабость, одышку, сухой кашель без мокроты. Расстройства желудочно-кишечного тракта встречаются при COVID-19 достаточно часто.
Беременные женщины, пожилые и ослабленные люди, маленькие дети относятся к группе высокого риска тяжелых и осложненных форм заболевания гриппом. У них заболевание часто имеет очень быстрое (в течение нескольких часов) развитие заболевания. При новой коронавирусной инфекции COVID-19 беременные женщины также склонны к тяжелым формам, а вот течение этой инфекции у детей может быть очень легким и бессимптомным.
Следует помнить, что к развитию тяжелых угрожающих жизни осложнений приводит самолечение или позднее обращение за специализированной медицинской помощью.
При отсутствии своевременно начатого лечения, беременной женщине угрожает развитие осложнений со стороны легких, почек, сердца и головного мозга, преждевременные роды, тромбозы и тромбоэмболии, отслойка плаценты, гестоз и другие акушерские осложнения. Внутриутробное инфицирование плода вирусом гриппа в ранние сроки может привести к аномалиям развития или выкидышу, в поздние сроки — к внутриутробной гибели плода, смерти новорожденного ребенка после рождения или развитию у него тяжелых заболеваний. Влияние новой коронавирусной инфекции на плод в настоящее время не изучено.
Внутриутробное инфицирование плода вирусом гриппа в ранние сроки может привести к аномалиям развития или выкидышу, в поздние сроки — к внутриутробной гибели плода, смерти новорожденного ребенка после рождения или развитию у него тяжелых заболеваний. Влияние новой коронавирусной инфекции на плод в настоящее время не изучено.
Министерством здравоохранения Российской Федерации разработаны эффективные схемы лечения гриппа и новой коронавирусной инфекции COVID- 19 у беременных безопасными препаратами, которые подбираются индивидуально врачом, поэтому не занимайтесь самолечением!
Когда нужно немедленно обратиться к врачу:
1. Внезапное начало заболевания: повышение температуры тела до 38°С и выше, боли в мышцах, ломота в суставах, головная боль, выраженная слабость.
2. Кашель, одышка, боль в горле, боли за грудиной, насморк. Особенно опасен кашель с прожилками крови в мокроте!
3. Тошнота, рвота, диарея.
4. Боли в животе, повышение или снижение артериального давления, кровотечение из половых путей любой интенсивности, отхождение околоплодных вод, изменение шевелений плода (бурное или слабое).
Если Вы заболели, следует незамедлительно обратиться в регистратуру территориальной поликлиники или вызвать «скорую помощь» на дом и обязательно сообщить о заболевании своему участковому врачу акушеру- гинекологу женской консультации по телефону.
Если Вам будет предложена госпитализация, не отказывайтесь от стационарного лечения. Лечение в домашних условиях не позволяет вовремя выявить осложнения и наблюдать за развитием и состоянием плода. Не следует при остром инфекционном заболевании самостоятельно посещать поликлинику или женскую консультацию — медицинская помощь будет организована Вам выездными бригадами медицинских работников.
Если у Вас был контакт с больным гриппом или новой коронавирусной инфекцией COVID-19, следует как можно быстрее проконсультироваться с участковым врачом терапевтом и сообщить об этом участковому врачу акушеру- гинекологу для назначения профилактических мер.
Соблюдайте меры профилактики заражения гриппом и новой коронавирусной инфекции COVID-19: оставайтесь дома на самоизоляции, не посещайте общественные места (массовые мероприятия, развлекательные центры, магазины, аптеки, больницы и др. ) без крайней необходимости.
) без крайней необходимости.
Если у Вас дома есть заболевшие родственники, особенно — маленькие дети и пожилые люди — не допускайте промедления с обращением за медицинской помощью. Постарайтесь полностью изолироваться от них или как можно меньше контактируйте с заболевшим. Носите и меняйте каждые 2 часа индивидуальные одноразовые медицинские маски, часто мойте с мылом руки и обрабатывайте их антисептиком, проветривайте помещение. Необходима влажная уборка помещения не реже 2 раз в сутки.
Применяйте промывание носовых ходов и полоскание горла препаратами на основе морской соли, используйте профилактические мази или назальные капли на основе интерферона 3-4 раза в день. Другие препараты для профилактики гриппа при контакте с заболевшим Вам порекомендует врач.
ПОМНИТЕ!
Только своевременное обращение за медицинской помощью позволит сохранить жизнь и здоровье матери и ребенка
Летим в отпуск во время беременности.
 Правила, рекомендации, советы
Правила, рекомендации, советы
«Вестник АТОР» с помощью врачей-гинекологов и страховщиков составил свод самых важных советов и рекомендаций, которые понадобятся беременным во время планирования, подготовки, перелета и пребывания на летнем пляжном отдыхе – от выбора страховки до правил безопасного загара и питания.
О деталях и нюансах организации летнего отпуска при беременности «Вестнику АТОР» рассказали:
Наталья Бадикова, врач акушер-гинеколог с 13-летним стажем, урогинеколог, кандидат медицинских наук
Юлия Алчеева, исполнительный директор страховой компании ERV, крупнейшего игрока на рынке монотуристического страхования в России.
Из нашего обзора вы узнаете:
- В каком периоде беременности можно вылетать в отпуск, а в каком лучше остаться дома
- До какой недели беременности можно лететь в отпуск за рубеж
- Какую страховку выбрать беременным
- Что нужно сделать до отпуска беременной женщине и какие документы взять
- При каких симптомах беременной лучше отложить поездку
- Самолет, машина, поезд – что безопаснее для беременных?
- Можно ли беременным проходить сканер при досмотре в аэропорту
- Авиаперелет при беременности: как себя вести и что брать с собой
- Какую страну выбрать для пляжного отпуска во время беременности
- Как загорать во время беременности
- Где безопасно купаться беременной – море или бассейн
- Как питаться беременным в отпуске
- Что делать, если узнали о беременности во время отпуска
I.
 ПЛАНИРУЕМ ОТПУСК ПРИ БЕРЕМЕННОСТИ
ПЛАНИРУЕМ ОТПУСК ПРИ БЕРЕМЕННОСТИ
КОГДА БЕРЕМЕННЫМ МОЖНО ЛЕТАТЬ В ОТПУСК, А КОГДА ЛУЧШЕ ОСТАТЬСЯ ДОМА
В любом случае, принимать решение о турпоездке во время беременности следует только после прохождения необходимых обследований и анализов – чтобы убедиться в нормальном течении беременности, исключить патологические состояния.
Чтобы исключить риски при раннем бронировании, беременным женщинам всегда стоит брать при покупке тура расширенную страховку – с включенной опцией страхования от отмены поездки. Если же о беременности узнали позже покупки тура – такую страховку стоит приобрести отдельно, как и специальную медицинскую страховку (но об этом дальше).
По мнению медиков и страховщиков, если нет медицинских противопоказаний, лучше всего отправляться на пляжный отпуск с авиаперелетом во втором триместре беременности, с некоторыми ограничениями – в первом и первой половине третьего триместра (до 31 недели)
«Срок беременности с 14 недели по 23 неделю, по врачебной практике, наиболее «спокойный» и относительно безопасный срок для перелетов и любых путешествий», – говорит Наталья Бадикова, врач акушер-гинеколог.
Срок беременности с 14 недели по 23 неделю, по врачебной практике, наиболее «спокойный» и относительно безопасный срок для перелетов и любых путешествий
По словам врачей, дело не только в том, что до 12 недели у беременных часто наблюдается токсикоз, который проявляется в утомляемости, тошноте, плохом самочувствии, изменении вкусовых пристрастий и т.п., что, безусловно, спокойному отдыху не способствует. Но и в том, что до 14 недели включительно в организме женщины идет интенсивная основная «закладка» всех систем и органов малыша – и ей важно не помешать. Кроме того, в России самый важный скрининг при беременности выполняется как раз в конце первого триместра – с 11 по 14 неделю. Этот скрининг включает специализированную УЗИ-диагностику, расчет индивидуального риска рождения ребенка с хромосомной патологией и еще ряд сложных исследований. Его крайне нежелательно пропускать, поэтому путешествие далеко от места медицинского наблюдения с 11 по 14 неделю беременности лучше исключить вообще.
То же правило касается и 18-21 недели – в это время беременные проходят второй скрининг (перинатальную диагностику аномалий развития плода, очень важное исследование), поэтому необходимо быть в зоне досягаемости клиники, где он проводится, и правильно спланировать дату начала и окончания тура так, чтобы успеть пройти это обследование.
ДО КАКОЙ НЕДЕЛИ БЕРЕМЕННОСТИ МОЖНО ЛЕТЕТЬ В ОТПУСК ЗА РУБЕЖ БЕРЕМЕННОСТИ
Отметим, что третий триместр беременности в целом не рекомендован для путешествий с авиаперелетом и сменой климата. В частности, врачи считают крайне нежелательным лететь в отпуск с 28 недели беременности вплоть до родов, если:
- есть отягощенный акушерско-гинекологический анамнез (прерывание беременности ранее, выкидыши, замершие беременности, серьезные гинекологические заболевания и т.п.)
- есть серьезные соматические сопутствующие, в том числе аутоиммунные, заболевания
- речь идет о многоплодной беременности (двойня или тройня).
Однако если беременность протекает нормально, без осложнений, то туристке можно отправиться на пляжный отдых за рубеж, но так, чтобы он закончился не позже 31 недели беременности.
Почему именно этот срок? Дело не только в повышенном риске на этой стадии, но и в том, что все существующие в России специальные страховые продукты с опциями для беременных предусматривают страховое покрытие медицинских расходов беременным только до 31 недели как максимум. Поэтому все путешествия беременных, начиная с 32 недели, не застрахует ни одна страховая компания. Таких полисов попросту нет – а значит, осложнения или преждевременные роды за границей грозят огромными суммами, выставленными за лечение.
После 32 недели и врачи, и страховщики дают всем добрый совет: не путешествовать за границу, если только речь не идет о каких-то сложных жизненных ситуациях. К этому совету стоит отнестись крайне серьезно. Статистика крупнейшего туристического страховщика, ERV, неутешительна: 9 из 10 женщин, обратившихся за границей за медпомощью по поводу осложнения беременности, теряют ребенка.
Наконец, напомним и про еще один фактор. При сроке беременности 30-34 недели УЗИ проводится по месту наблюдения беременной женщины. То есть, в этот период также лучше быть в зоне досягаемости ЛПУ, где происходит наблюдение по беременности.
То есть, в этот период также лучше быть в зоне досягаемости ЛПУ, где происходит наблюдение по беременности.
КАКУЮ СТРАХОВКУ ВЫБРАТЬ БЕРЕМЕННЫМ
«Первое, что должны понимать туристы: для беременных, выезжающих за рубеж, нужна специальная и отдельная страховка с опциями именно для беременных. Ни один базовый страховой полис на рынке, который идет «по умолчанию» в обычном турпакете, не покрывает никакие риски осложнений беременности при сроке 12-31 недели. Турист в этом случае должен попросить турагента или оформить сам дополнительную страховку по специальной программе», – отмечает исполнительный директор страховой компании ERV.
Для беременных, выезжающих за рубеж, нужна специальная и отдельная страховка с опциями именно для беременных – это не та страховка, что уже есть в турпакете
Абсолютное большинство российских страховых компаний не включают в базовые программы и риски осложнений беременности на сроке до 12 недель. Единственное исключение на рынке – страховки ERV, которые и в «базовом» варианте признают осложнения беременности на сроке до 12 недель страховым случаем, так как есть вероятность, что застрахованная могла не знать о своей беременности на ранних сроках.
Страховые продукты для беременных, начиная со срока в 12-13 недель, есть в ассортименте всех крупных игроков страхового рынка, турист может выбрать такие страховки по набору опций, сумме страхового покрытия или цене.
Что касается страховок, которые покрывают риски до 31 недели беременности (это максимальный срок), то их относительно немного. Самая «полная» страховка – опять у ERV (тариф Optima): помимо срока до 31 недели включительно, в покрытие здесь включены медицинские расходы не только женщины, но и 10 тысяч евро на выхаживание ребенка в медицинском учреждении в случае преждевременных родов (другие компании покрывают только расходы на медобслуживание матери). Этой суммы хватит на длительное выхаживание малыша с применением специального оборудования в Европе или Турции.
И конечно же, страховка должна обязательно подразумевать опцию «отмена поездки» (в обиходе это называют также «страховка от невыезда»). Состояние беременной женщины меняется, и может случиться так, что прямо перед поездкой у нее будут противопоказания к перелету. Важно помнить, что если туристка летит с мужем, детьми, иными родственниками, то полную сумму всего тура они все получат только в том случае, если «страховка от невыезда» оформлена на всех них (а не только на саму беременную).
Важно помнить, что если туристка летит с мужем, детьми, иными родственниками, то полную сумму всего тура они все получат только в том случае, если «страховка от невыезда» оформлена на всех них (а не только на саму беременную).
ЧТО НУЖНО СДЕЛАТЬ ДО ОТПУСКА БЕРЕМЕННОЙ ЖЕНЩИНЕ И КАКИЕ ДОКУМЕНТЫ ВЗЯТЬ
Перед поездкой (за 3-7 дней) необходимо посетить терапевта и лечащего врача-гинеколога, получить консультацию и при необходимости пройти назначенные анализы и процедуры.
Нужно попросить врача выдать справку для авиакомпании о сроке беременности и об отсутствии медицинских противопоказаний (без нее при наличии внешних признаков беременности некоторые авиаперевозчики могут не допустить на борт самолета).
«Помимо страховки, документов на тур и паспортов, следует взять также обменную карту – особенно если едете в Россию. Для удобства и для спокойствия отдыхающей можно также взять у лечащего врача выписку со своим анамнезом, назначениями, результатами последнего УЗИ, скрининга и пр. , и перевести их если не на язык страны пребывания, то хотя бы на английский язык», – советует врач-гинеколог Наталья Бадикова.
, и перевести их если не на язык страны пребывания, то хотя бы на английский язык», – советует врач-гинеколог Наталья Бадикова.
Также было бы хорошо, чтобы лечащий врач мог быть на связи с туристкой во время отпуска. Современные сервисы телемедицины это позволяют. Например, до поездки можно уточнить у своего врача, консультирует ли он удаленно в специальном приложении, или приобрести подписку на несколько телемедицинских консультаций проверенного оператора телемедицины. Кстати, гинекологи тоже консультируют удаленно.
ПРИ КАКИХ СИМПТОМАХ БЕРЕМЕННОЙ ЛУЧШЕ ОТЛОЖИТЬ ПОЕЗДКУ
«Тянущие боли в нижних отделах живота в первом триместре беременности, тянущие, схваткообразные боли или напряжение (ложные и истинные схватки) – во втором и третьем триместре беременности перед поездкой – тревожный звонок. Это безусловные поводы для немедленного обращения к врачу. Коричневатые мажущие или, тем более, алые кровянистые выделения на любом сроке беременности, водянистые – во втором и третьем триместре – также повод сразу же обратиться к врачу, а не ехать в аэропорт», – говорит Наталья Бадикова.
Среди других «нехороших» признаков, которые говорят о необходимости оперативной консультации туристки у врача – резкая головная боль, сопровождаемая шумом в ушах. Это может быть первые признаки гестоза или преэклампсии. Поводы отложить поездку для беременной – рвота, понос, а также обострения сопутствующих заболеваний.
Для того, чтобы беременной безболезненно отменить поездку по состоянию здоровья и не потерять деньги, при покупке тура или отдельно (но максимум за 5 дней до вылета) нужно оформить страховку от невыезда на всех участников тура, о которой мы уже говорили. Как правило, ее стоимость – 5% от суммы всего тура.
II. АВИАПЕРЕЛЕТЫ ПРИ БЕРЕМЕННОСТИ
САМОЛЕТ, МАШИНА, ПОЕЗД – ЧТО БЕЗОПАСНЕЕ ДЛЯ БЕРЕМЕННЫХ?
Вопреки бытующему мнению, самолет – вовсе не самый «рискованный» вид транспорта для беременных.
«Многие думают, что безопаснее всего беременным путешествовать на личном автомобиле благодаря тому, что можно остановиться, где пожелаешь. Но это не так. Так, как трясет в автомобиле, не трясет нигде, даже в поезде. Кочки, резкое торможение, аварийно-опасная обстановка на дороге – все это очень негативно отражается на состоянии беременности. Плюс длительная гиподинамия, укачивание, запах бензина – это может запустить каскад патологических реакций», – считает доктор Бадикова.
Так, как трясет в автомобиле, не трясет нигде, даже в поезде. Кочки, резкое торможение, аварийно-опасная обстановка на дороге – все это очень негативно отражается на состоянии беременности. Плюс длительная гиподинамия, укачивание, запах бензина – это может запустить каскад патологических реакций», – считает доктор Бадикова.
Что касается поезда, то если это комфортабельный экспресс, и особенно если переезд не длительный (3-4 часа, «Сапсан»), то его вполне можно рассмотреть. Можно рассматривать и новые двухэтажные экспрессы «Москва-Сочи». В иных случаях, особенно если поезд старый, с соответствующими возрасту санузлами, врачи рекомендуют подумать о самолете вместо поезда.
МОЖНО ЛИ БЕРЕМЕННЫМ ПРОХОДИТЬ СКАНЕР ПРИ ДОСМОТРЕ В АЭРОПОРТУ
Опасны только аппараты с рентгеновским излучением – поэтому следует узнавать, какой тип сканера в аэропорту. Если на аппарате есть соответствующий значок, то следует предъявить работнику аэропорта справку о беременности и пройти другие досмотровые процедуры.
Однако современные аппараты в аэропортах не опасны беременным. «Современные сканеры в аэропортах используют низкочастотное электромагнитное поле. Это не ионизирующее излучение, вреда организму беременной и малышу от него нет, как и от УЗИ», – говорит Наталья Бадикова.
АВИАПЕРЕЛЕТ ПРИ БЕРЕМЕННОСТИ: КАК СЕБЯ ВЕСТИ И ЧТО БРАТЬ С СОБОЙ
У авиаперелета тоже есть свои факторы, которые отрицательно могут сказываться на здоровье беременных. Риски есть, но если беременная чувствует себя хорошо, и врачи не имеют возражений против отпуска, летать можно.
Во-первых, это перепады артериального давления при взлете и посадке. С этим обычно борются созданием состоянием покоя (в полет надо взять специальную подушку с регулируемым наддувом, одноразовые беруши, маска на глаза), и обильным питьем (простой воды без газа). Воду можно спокойно купить уже в аэропорту после прохождения границы. Также неплохо взять с собой в полет плитку черного шоколада (на случай перепадов давления и просто для перекуса).
Во-вторых, это гиподинамия и долгое пребывание в сидячем положении, поэтому беременным женщинам стоит по возможности выбирать в этот период своей жизни направления для отдыха с недолгим перелетом (3-5 часов)
Беременным женщинам стоит по возможности выбирать в этот период своей жизни направления для отдыха с недолгим перелетом (3-5 часов)
Почему? «Длительное пребывание в сидячем положении приводит к застойным явлениям в малом тазу. Это может нарушать кровоток в органах малого таза, в том числе в матке, и вызывать изменение работы кишечника. Раздутые петли кишечника могут давить на матку, это может вызывать гипертонус, что, в некоторых случаях может вызвать прерывание беременности», – поясняет Наталья Бадикова. Как с этим риском бороться? Все просто: во время полета надо стараться чаще ходить по салону, вставать, менять положение тела, делать легкую гимнастику для ног и рук.
С собой в полет (в ручную кладь) беременной женщине надо не забыть взять средства гигиены (влажные салфетки, одноразовые прокладки и пр. ), мицеллярную воду (не более 100 мл, чтобы пропустили в самолет) – для увлажнения кожи в полете, набор препаратов (если препараты редкие и рецептурные, к ним лучше взять рецепт, иногда – с нотариально заверенным переводом – во избежание сложностей на границе).
), мицеллярную воду (не более 100 мл, чтобы пропустили в самолет) – для увлажнения кожи в полете, набор препаратов (если препараты редкие и рецептурные, к ним лучше взять рецепт, иногда – с нотариально заверенным переводом – во избежание сложностей на границе).
Также беременным следует позаботиться о компрессионном трикотаже в полет. Это должны быть чулки или гольфы (класс компрессии должен определить лечащий врач). Во втором и третьем триместре следует надеть для полета дородовый бандаж. На период перелета женщине следует носить хлопчатобумажное белье и бюстгальтер на широких лямках.
В полете беременным лучше находиться в удобной обуви – в легких дышащих мокасинах или тапочках.
III. ПЛЯЖНЫЙ ОТДЫХ ПРИ БЕРЕМЕННОСТИ
КАКУЮ СТРАНУ ВЫБРАТЬ ДЛЯ ПЛЯЖНОГО ОТПУСКА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Список таких стран определяется сочетанием трех основных факторов. Во-первых, как мы уже сказали, это должны быть направления с недлительным перелетом (до 5 часов как максимум).
Во-вторых, это должны быть Россия или зарубежные не-экзотические страны с относительно умеренным климатом и адаптированным к нашей кухне рационом питания. Стран с излишне жарким климатом и экзотической кухней стоит избегать.
«Нехарактерная для нашего рациона вода и еда, например, в странах Южной и Центральной Америки, Юго-Восточной Азии, могут в первом триместре спровоцировать токсикоз беременных, даже если у вас его нет. Он же провоцируется и жарой. Дело в том, что толчком для развития токсикоза у беременных может служить гипогликемия (нехватка глюкозы). А она возникает в жарком климате из-за усиленного испарения влаги с кожи, обильного питья и, как следствие, отсутствие аппетита и большие интервалы в приеме пищи», – рассказывает доктор Бадикова.
Врачи советуют беременным выбирать для пляжного отпуска те страны, где среднесуточная (внимание – не дневная, а среднесуточная) температура в месте и в период отдыха не превышает 30,5 градусов Цельсия.
Беременным стоит выбирать для пляжного отдыха те страны, где среднесуточная (не дневная, а среднесуточная) температура в период отпуска не превышает 30,5 градусов Цельсия
Однозначно не стоит выбирать беременным для отпуска страны, где есть риск заражения лямблиозными инфекциями, и в целом инфекционными заболеваниями (японский энцефалит, лихорадки Денге, Зика и пр. ). Следует однозначно исключить из посещения страны, в которых рекомендуется предварительно прививаться (список можно найти на сайте Роспотребнадзора). Беременным врачи строго рекомендуют не прививаться ни от каких болезней – это может иметь фатальные последствия для ребенка, так как любая вакцина проходит через плацентарный барьер.
). Следует однозначно исключить из посещения страны, в которых рекомендуется предварительно прививаться (список можно найти на сайте Роспотребнадзора). Беременным врачи строго рекомендуют не прививаться ни от каких болезней – это может иметь фатальные последствия для ребенка, так как любая вакцина проходит через плацентарный барьер.
В третьих, беременным, кроме климата и еды, надо учитывать и еще один фактор при выборе направления для отдыха: это доступность и уровень медицины в стране и в отеле. Предпочтение в период беременности следует отдавать странам с развитой медициной (по меньшей мере, на курортах), а при выборе отеля стоит поинтересоваться у турагента, есть ли в отеле врач (как правило, он бывает в отелях высокого уровня).
Выбор беременной в первом и втором триместре, таким образом, сводится к следующему списку направлений: это Россия, достойные отели Турции, Испании, Италии, Греции, Кипра, Хорватии, Болгарии, Черногории, Словении, Чехии. В страны Персидского залива также можно ехать (желательно в развитые эмираты ОАЭ – Дубай и Абу-Даби, или же в Катар), и тщательно выбирая отель, предпочитая высокоуровневые.
Страны Экваториальной Африки, Юго-Восточной Азии и обеих Америк в период беременности лучше исключить из своего списка – из-за долгого перелета, жаркого климата, непривычной кухни, риска инфекционных заболеваний, а в ряде случаев – и из-за необходимости прививок.
КАК ЗАГОРАТЬ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Все хорошо, и беременная туристка – на пляжном курорте. Лето и пляж подразумевают солнце, и здесь у врачей тоже есть свои советы. Солнце, безусловно, приносит беременной позитив (выделяется больше эндорфинов), восполняет дефицит витамина D, характерный для жителей северных стран.
Во-первых, нахождения на солнце и даже купания в море (из-за отражения солнечных лучей от водной поверхности) беременным следует избегать с 12.00 до 16.00.
Во-вторых, и в остальное время нужно внимательно отнестись к защите от солнечных лучей. «Во время беременности у женщины часто наблюдается гиперпигментация. С учетом нахождения на солнце во время отпуска, есть очень высокая вероятность, что пигментные пятна, веснушки, появившиеся во время беременности на открытых частях тела, не исчезнут. Поэтому с собой беременной необходимо брать в отпуск защитные средства от солнца, с фактором защиты не менее 50 – лучше больше. Желательно, чтобы в составе такого средства был витамин Е. А сразу после пребывания на солнце нужно наносить специальное средство после загара, оно дополнительно увлажнит кожу», – говорит Наталья Бадикова.
Поэтому с собой беременной необходимо брать в отпуск защитные средства от солнца, с фактором защиты не менее 50 – лучше больше. Желательно, чтобы в составе такого средства был витамин Е. А сразу после пребывания на солнце нужно наносить специальное средство после загара, оно дополнительно увлажнит кожу», – говорит Наталья Бадикова.
С собой беременной необходимо брать в отпуск защитные средства от солнца с фактором защиты не менее 50 – лучше больше. Желательно, чтобы в составе был витамин Е
В частности, хорошо зарекомендовавшими себя средствами медики считают такие линейки защитных средств, как Sanosan, Lierak, Uriage, из бюджетных, например, Garnier. Но все индивидуально, и в выборе марки и, главное, состава средства лучше следовать советам лечащего врача-гинеколога.
Врачи-гинекологи настоятельно рекомендуют туристам взять собой на пляж закрытый купальник, исключающий попадание прямых солнечных лучей на зону живота. «Очень хорошо будет взять также кепку с большим козырьком или шляпу с полями – для исключения воздействия солнца на лицо, так как риски появления пигментных пятен у беременных очень высоки», – советует доктор Наталья Бадикова.
ГДЕ БЕЗОПАСНО КУПАТЬСЯ БЕРЕМЕННОЙ – МОРЕ ИЛИ БАССЕЙН
Беременным можно спокойно купаться в море, если оно теплое, комфортной для женщины температуры. Длительность пребывания в нем – до первого момента, когда беременная почувствует «зябкость». Еще один совет – беременным нежелательно долго находиться во влажном купальнике. При первых же некомфортных ощущениях его лучше переодевать, а поэтому брать с собой не один комплект.
При этом, говорят специалисты, море для беременных однозначно предпочтительнее бассейна.
«Чрезмерно хлорированная вода в некоторых бассейнах может привести к изменениям в микрофлоре влагалища, а в итоге – к бактериальному вагинозу или воспалению указанной зоны», – рассказывает Наталья Бадикова. После бассейна беременной женщине также лучше произвести наружную (только наружную!) обработку интимных мест мирамистином или подобными средствами.
КАК ПИТАТЬСЯ БЕРЕМЕННЫМ В ОТПУСКЕ
Рацион питания в отеле лучше оставить прежним, близким к тому набору продуктов, что женщина ест дома, говорят врачи. Совет исполнимый, особенно при системе «все включено» – шведский стол в отеле позволяет выбрать себе практически любой тип питания.
Совет исполнимый, особенно при системе «все включено» – шведский стол в отеле позволяет выбрать себе практически любой тип питания.
Тем не менее, ограничения есть: так, любые газированные напитки стоит исключить, вместо зеленого чая лучше пить черный. А любые экзотические для нас продукты, в том числе южные фрукты и овощи, надо добавлять в рацион постепенно, небольшими порциями, начиная с 3-4 дня отпуска.
«Больше двух непривычных фруктов в день (например, манго) есть не стоит. Если речь идет о свежевыжатых соках, то это замена фруктам (или фрукты – или соки из них). Такие соки следует пить строго после еды, не натощак, чтобы избежать повышенной секреции соляной кислоты и изжоги», – поясняет врач Бадикова.
ЧТО ДЕЛАТЬ, ЕСЛИ УЗНАЛИ О БЕРЕМЕННОСТИ ВО ВРЕМЯ ОТПУСКА
Туристка узнала о своей беременности, уже находясь на отдыхе, и ей предстоит обратный перелет. Такое бывает. Если нет беспокоящих моментов (кровянистых выделений, болей и пр.) – к местному врачу обращаться не надо. Что надо сделать уже в этот период?
Что надо сделать уже в этот период?
Врачи советуют в этом случае сразу поменять диету на более дробную, исключить алкоголь, кофе, курение (если есть такая привычка), включить в рацион больше мяса, рыбы, курицы. При этом надо ограничить потребление ярких оранжевых и красных овощей и фруктов – чтобы не сформировать аллергический синдром.
Что касается трансфера в аэропорт и самого перелета, то беременной на ранних сроках необходимо исключить поднятие тяжестей.
Фотографии предоставлены pixabay.com
ВНИМАНИЕ:
Еще больше интересных материалов от АТОР — в нашем канале на Яндекс.Дзен.
Читать новости можно, подписавшись на канал АТОР в Telegram или на обновления нашей странички в Facebook.
Бесплатные онлайн-курсы, вебинары и электронные каталоги туроператоров вы найдете на портале «Академия АТОР».
Актуальные СПЕЦПРЕДЛОЖЕНИЯ туроператоров по турам за рубеж и по России смотрите в разделе СПО портала АТОР.
Боль в верхней части живота во время беременности: третий триместр
Многие люди испытывают боль в верхней части живота или живота во время беременности. Обычно в этом нет ничего страшного, но иногда может возникнуть необходимость обратиться к врачу.
Третий триместр общеизвестно труден. От дыхания во время схваток Брекстона-Хикса и размышлений о том, настоящие ли они, до растяжения кожи и переполнения органов, женщины могут чувствовать себя истощенными и готовыми к родам к концу третьего триместра.
Боль в животе — распространенная жалоба беременных. Некоторые женщины жалуются на боль в верхней части желудка или верхней части живота в течение третьего триместра. Эта боль может быть острой и стреляющей или тупой.
Многие причины боли в верхней части живота безобидны, но сильная боль в этом месте может сигнализировать о серьезной проблеме. Поговорите с врачом или акушеркой о любых необычных или очень болезненных ощущениях.
В этой статье мы рассмотрим возможные причины боли в верхней части живота во время беременности, как облегчить симптомы и когда обратиться к врачу по этому поводу.
Боль в животе или животе чаще встречается на ранних сроках беременности, когда гормональные сдвиги могут вызвать тошноту и рвоту по утрам. В середине второго триместра, примерно в 20 недель, боли в животе обычно проходят.
В третьем триместре могут вновь появиться боли в животе, поскольку матка начинает теснить органы. Некоторые женщины испытывают изжогу или ощущение растяжения кожи живота.
Боль в животе в третьем триместре может указывать на более серьезную проблему, если она:
- возникает вместе с другими симптомами, такими как зуд
- появляется внезапно или интенсивно
- постоянно
- локализуется в определенном месте
- появляется вместе с лихорадкой, тошнотой или рвотой
- появляется вместе с вагинальным кровотечением
- растяжка для снятия мышечной боли и напряжения
- употребление меньшего количества кислых продуктов
- с разрешения врача или акушерки, использование антацидов для борьбы с изжогой стресс
- сильной боли в верхней части живота, особенно если она справа или если боль невыносимая
- боль в животе, сопровождающаяся вагинальным кровотечением через равные промежутки времени
- боль в животе и лихорадка
- симптомы высокого кровяного давления, такие как головокружение, затрудненное дыхание, сильная головная боль или сильная усталость
- зуд, пожелтение кожи или глаз или рвота
- сопровождается другими симптомами, такими как зуд
- ощущается внезапно или интенсивно
- постоянна
- в определенном месте
- появляется рядом лихорадка, тошнота или рвота
- сопровождаются вагинальным кровотечением
- растяжка для снятия мышечной боли и напряжения
- употребление меньшего количества кислых продуктов
- с разрешения врача или акушерки, использование антацидов для борьбы с изжогой стресс
- сильной боли в верхней части живота, особенно если она справа или если боль невыносимая
- боль в животе, сопровождающаяся вагинальным кровотечением через равные промежутки времени
- боль в животе и лихорадка
- симптомы высокого кровяного давления, такие как головокружение, затрудненное дыхание, сильная головная боль или сильная усталость
- зуд, пожелтение кожи или глаз или рвота
Многие причины боли в верхней части живота в третьем триместре безвредны. Однако, поскольку преждевременные роды, проблемы с плацентой и другие проблемы могут представлять опасность для женщины и ребенка, важно проявлять осторожность и сообщать врачу или акушерке о любых необычных симптомах.
Возможные причины болей в верхней части живота в третьем триместре включают:
Запор и газы
Запор — одна из наиболее частых жалоб беременных.
В течение первого триместра гормональные сдвиги могут вызывать запоры. К третьему триместру матка оказывает значительное давление на кишечник и затрудняет опорожнение кишечника.
Смутное ощущение полноты в верхней части желудка или живота иногда является симптомом тяжелого запора. Другие симптомы могут включать газообразование, напряжение при опорожнении кишечника, а также очень твердые или мелкие испражнения.
Может помочь употребление в пищу продуктов, богатых клетчаткой. Прием слабительных также может принести облегчение, но важно поговорить с врачом или акушеркой, прежде чем принимать какие-либо лекарства во время беременности.
Кислотный рефлюкс
Изжога является распространенным симптомом, поражающим примерно 17–45 процентов женщин во время беременности. Гормон беременности, называемый прогестероном, может вызывать кислотный рефлюкс и изжогу.
По мере роста матки давление на пищеварительный тракт может усугубить эту проблему. Многие беременные женщины испытывают кислотный рефлюкс в положении лежа.
Боль в верхней части живота может быть вызвана кислотным рефлюксом, если боль распространяется вверх по груди и в горло или включает ощущение жжения. Некоторые женщины отрыгивают или испытывают газы.
Может помочь прием безрецептурных препаратов от изжоги, дробное питание и выбор менее кислой диеты.
Растяжение кожи
Некоторые беременные отмечают сильное ощущение растяжения кожи. По мере увеличения матки это ощущение может распространяться на верхнюю часть живота. Если кожа чешется и кажется стянутой, а боль ощущается снаружи желудка, а не глубоко в животе, виновником может быть растяжение кожи.
Мягкий массаж пораженной области, нанесение на нее лосьона и теплый душ иногда помогают уменьшить дискомфорт.
Боль в мышцах и напряжение
Мышцы живота должны растягиваться, чтобы приспособиться к растущему плоду. Давление матки на нижнюю часть тела также может изменить то, как человек ходит или двигается, увеличивая вероятность получения травмы.
Давление матки на нижнюю часть тела также может изменить то, как человек ходит или двигается, увеличивая вероятность получения травмы.
Ощущение боли при сгибании или подъеме может означать травму живота или грудных мышц. Отдых и растяжка могут помочь при незначительных травмах. Люди могут обращаться к врачу по поводу травм, которые не проходят сами по себе.
Проблемы с желчным пузырем
Боль в верхней правой части живота, под ребрами или рядом с ними может означать наличие проблемы с печенью или желчным пузырем.
Если есть тошнота или рвота, или если боль носит волнообразный или приступообразный характер, это может быть признаком камней в желчном пузыре. При отсутствии лечения камни в желчном пузыре могут блокировать желчные протоки и вызывать проблемы с печенью.
Если камни в желчном пузыре не проходят сами по себе, врач может порекомендовать удалить желчный пузырь.
Проблемы с печенью
Гормональные изменения, связанные с беременностью, могут вызвать состояние, называемое внутрипеченочным холестазом беременных (ВГП) или холестазом. У большинства женщин первым симптомом является зуд. Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи.
У большинства женщин первым симптомом является зуд. Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи.
Врач должен тщательно контролировать состояние печени у человека с ИГП. В некоторых случаях им нужно родить ребенка раньше, чтобы предотвратить серьезные осложнения, включая печеночную недостаточность и травмы развивающегося ребенка.
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Инфекции, травмы и проблемы с другими органами, включая печень и желчный пузырь, могут вызвать панкреатит.
Панкреатит может вызывать боль в верхней части живота, истощение, тошноту или изменение цвета стула.
В зависимости от причины панкреатита женщине может потребоваться госпитализация. В некоторых случаях врач может порекомендовать антибиотики или жидкости.
Травма селезенки
Боль в верхней части живота, особенно слева, может означать наличие проблемы с селезенкой.
Удар в живот может привести к ушибу или повреждению селезенки. Инфекции могут привести к разрыву селезенки. В редких случаях селезенка человека может разорваться без ясной причины.
Инфекции могут привести к разрыву селезенки. В редких случаях селезенка человека может разорваться без ясной причины.
Повреждения селезенки вызывают сильную внезапную боль. Женщина может почувствовать головокружение или головокружение, и она должна обратиться за неотложной помощью. Хирургу может потребоваться удалить селезенку.
Схватки
Настоящие родовые схватки обычно начинаются в верхней части матки, вызывая сильное стягивающее ощущение, которое становится все более болезненным. У женщины, которая чувствует, что схватки начинаются в верхней части живота, могут начаться роды.
Немедленно обратитесь к врачу. Если есть вагинальное кровотечение, обратитесь в отделение неотложной помощи.
Риск пропустить серьезную проблему намного перевешивает любые преимущества использования домашних средств. Если причина проблемы неясна, сначала вызовите врача или акушерку.
Если они считают, что боль не опасна или не требует лечения, некоторые домашние средства, которые могут помочь облегчить боль в верхней части живота во время беременности, включают:
Позвоните врачу или акушерке в течение дня при любой необычной боли в желудке или животе. При каждом посещении врача рассказывайте о любых недавних симптомах, а также о любых симптомах, степень тяжести которых изменилась.
При каждом посещении врача рассказывайте о любых недавних симптомах, а также о любых симптомах, степень тяжести которых изменилась.
Обратитесь в отделение неотложной помощи или немедленно вызовите врача при:
Большинство причин боли в желудке или животе в третьем триместре нельзя полностью предотвратить. По мере роста плода органы должны смещаться. Это может вызвать некоторые боли.
У некоторых женщин гормональные сдвиги вызывают серьезные осложнения, такие как ИГП.
Наилучшей стратегией предотвращения серьезных осложнений беременности является регулярный дородовой уход. Поговорите с врачом о любых проблемах и спросите о стратегиях образа жизни для обеспечения здоровой беременности.
Поговорите с врачом о любых проблемах и спросите о стратегиях образа жизни для обеспечения здоровой беременности.
Для большинства женщин здоровое и сбалансированное питание, регулярные физические упражнения и разработка здоровых стратегий управления стрессом могут помочь при болях во время беременности.
Боль в животе — одна из наиболее частых жалоб беременных. Это не значит, что женщина должна его игнорировать. Только врач или акушерка могут диагностировать проблему, поэтому не стесняйтесь звонить им.
Они могут либо заверить человека в том, что ему не о чем беспокоиться, либо предложить медицинскую помощь, чтобы предотвратить более серьезное заболевание.
Прочитайте статью на испанском языке.
Боль в верхней части живота во время беременности: третий триместр
Многие люди испытывают боль в верхней части живота или живота во время беременности. Обычно в этом нет ничего страшного, но иногда может возникнуть необходимость обратиться к врачу.
Третий триместр известен своей трудностью. От дыхания во время схваток Брекстона-Хикса и размышлений о том, настоящие ли они, до растяжения кожи и переполнения органов, женщины могут чувствовать себя истощенными и готовыми к родам к концу третьего триместра.
Боль в животе — частая жалоба беременных. Некоторые женщины жалуются на боль в верхней части желудка или верхней части живота в течение третьего триместра. Эта боль может быть острой и стреляющей или тупой.
Многие причины боли в верхней части живота безобидны, но сильная боль в этом месте может сигнализировать о серьезной проблеме. Поговорите с врачом или акушеркой о любых необычных или очень болезненных ощущениях.
В этой статье мы рассмотрим возможные причины боли в верхней части живота во время беременности, как облегчить симптомы и когда обратиться к врачу по этому поводу.
Боль в животе или животе чаще встречается на ранних сроках беременности, когда гормональные сдвиги могут вызвать тошноту и рвоту по утрам.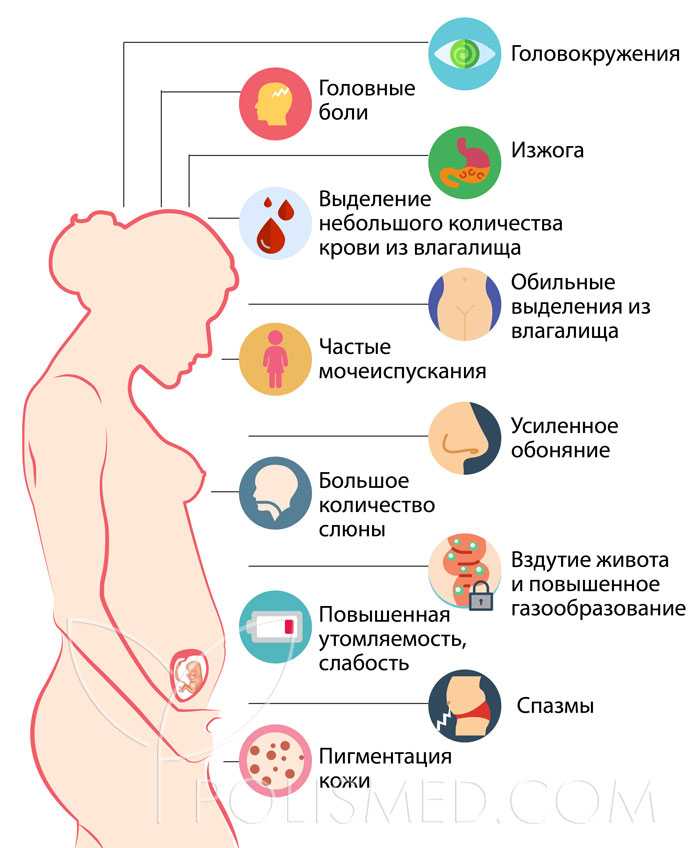 В середине второго триместра, примерно в 20 недель, боли в животе обычно проходят.
В середине второго триместра, примерно в 20 недель, боли в животе обычно проходят.
В третьем триместре могут вновь появиться боли в животе, поскольку матка начинает теснить органы. Некоторые женщины испытывают изжогу или ощущение растяжения кожи живота.
Боль в животе в третьем триместре может указывать на более серьезную проблему, если она:
Многие причины болей в верхней части живота в третьем триместре безвредны. Однако, поскольку преждевременные роды, проблемы с плацентой и другие проблемы могут представлять опасность для женщины и ребенка, важно проявлять осторожность и сообщать врачу или акушерке о любых необычных симптомах.
Возможные причины болей в верхней части живота в третьем триместре включают:
Запор и газы
Запор — одна из наиболее частых жалоб беременных.
В течение первого триместра гормональные сдвиги могут вызывать запоры. К третьему триместру матка оказывает значительное давление на кишечник и затрудняет опорожнение кишечника.
Смутное ощущение полноты в верхней части желудка или живота иногда является симптомом тяжелого запора. Другие симптомы могут включать газообразование, напряжение при опорожнении кишечника, а также очень твердые или мелкие испражнения.
Может помочь употребление в пищу продуктов, богатых клетчаткой. Прием слабительных также может принести облегчение, но важно поговорить с врачом или акушеркой, прежде чем принимать какие-либо лекарства во время беременности.
Кислотный рефлюкс
Изжога является распространенным симптомом, поражающим примерно 17–45 процентов женщин во время беременности. Гормон беременности, называемый прогестероном, может вызывать кислотный рефлюкс и изжогу.
По мере роста матки давление на пищеварительный тракт может усугубить эту проблему. Многие беременные женщины испытывают кислотный рефлюкс в положении лежа.
Боль в верхней части живота может быть вызвана кислотным рефлюксом, если боль распространяется вверх по груди и в горло или включает ощущение жжения. Некоторые женщины отрыгивают или испытывают газы.
Может помочь прием безрецептурных препаратов от изжоги, дробное питание и выбор менее кислой диеты.
Растяжение кожи
Некоторые беременные отмечают сильное ощущение растяжения кожи. По мере увеличения матки это ощущение может распространяться на верхнюю часть живота. Если кожа чешется и кажется стянутой, а боль ощущается снаружи желудка, а не глубоко в животе, виновником может быть растяжение кожи.
Мягкий массаж пораженной области, нанесение на нее лосьона и теплый душ иногда помогают уменьшить дискомфорт.
Боль в мышцах и напряжение
Мышцы живота должны растягиваться, чтобы приспособиться к растущему плоду. Давление матки на нижнюю часть тела также может изменить то, как человек ходит или двигается, увеличивая вероятность получения травмы.
Ощущение боли при сгибании или подъеме может означать травму живота или грудных мышц. Отдых и растяжка могут помочь при незначительных травмах. Люди могут обращаться к врачу по поводу травм, которые не проходят сами по себе.
Проблемы с желчным пузырем
Боль в верхней правой части живота, под ребрами или рядом с ними может означать наличие проблемы с печенью или желчным пузырем.
Если есть тошнота или рвота, или если боль носит волнообразный или приступообразный характер, это может быть признаком камней в желчном пузыре. При отсутствии лечения камни в желчном пузыре могут блокировать желчные протоки и вызывать проблемы с печенью.
Если камни в желчном пузыре не проходят сами по себе, врач может порекомендовать удалить желчный пузырь.
Проблемы с печенью
Гормональные изменения, связанные с беременностью, могут вызвать состояние, называемое внутрипеченочным холестазом беременных (ВГП) или холестазом. У большинства женщин первым симптомом является зуд. Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи.
Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи.
Врач должен тщательно контролировать состояние печени у человека с ИГП. В некоторых случаях им нужно родить ребенка раньше, чтобы предотвратить серьезные осложнения, включая печеночную недостаточность и травмы развивающегося ребенка.
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Инфекции, травмы и проблемы с другими органами, включая печень и желчный пузырь, могут вызвать панкреатит.
Панкреатит может вызывать боль в верхней части живота, истощение, тошноту или изменение цвета стула.
В зависимости от причины панкреатита женщине может потребоваться госпитализация. В некоторых случаях врач может порекомендовать антибиотики или жидкости.
Травма селезенки
Боль в верхней части живота, особенно слева, может означать наличие проблемы с селезенкой.
Удар в живот может привести к ушибу или повреждению селезенки. Инфекции могут привести к разрыву селезенки. В редких случаях селезенка человека может разорваться без ясной причины.
Инфекции могут привести к разрыву селезенки. В редких случаях селезенка человека может разорваться без ясной причины.
Повреждения селезенки вызывают сильную внезапную боль. Женщина может почувствовать головокружение или головокружение, и она должна обратиться за неотложной помощью. Хирургу может потребоваться удалить селезенку.
Схватки
Настоящие родовые схватки обычно начинаются в верхней части матки, вызывая сильное стягивающее ощущение, которое становится все более болезненным. У женщины, которая чувствует, что схватки начинаются в верхней части живота, могут начаться роды.
Немедленно обратитесь к врачу. Если есть вагинальное кровотечение, обратитесь в отделение неотложной помощи.
Риск пропустить серьезную проблему намного перевешивает любые преимущества использования домашних средств. Если причина проблемы неясна, сначала вызовите врача или акушерку.
Если они считают, что боль не опасна или не требует лечения, некоторые домашние средства, которые могут помочь облегчить боль в верхней части живота во время беременности, включают:
Позвоните врачу или акушерке в течение дня при любой необычной боли в желудке или животе. При каждом посещении врача рассказывайте о любых недавних симптомах, а также о любых симптомах, степень тяжести которых изменилась.
При каждом посещении врача рассказывайте о любых недавних симптомах, а также о любых симптомах, степень тяжести которых изменилась.
Обратитесь в отделение неотложной помощи или немедленно вызовите врача при:
Большинство причин боли в желудке или животе в третьем триместре нельзя полностью предотвратить. По мере роста плода органы должны смещаться. Это может вызвать некоторые боли.
У некоторых женщин гормональные сдвиги вызывают серьезные осложнения, такие как ИГП.
Наилучшей стратегией предотвращения серьезных осложнений беременности является регулярный дородовой уход.
