Что делать беременным при вздутии живота: Вздутие живота при беременности: почему возникает и что делать
Содержание
Статья «Правильный отдых будущей мамы»
Первым пунктом отпускной программы будущей мамы должно стать посещение врача-гинеколога. Это действительно необходимо! Существует ряд серьезных противопоказаний, при которых поездки не рекомендуются вне зависимости от срока беременности. К ним относятся: тянущие боли внизу живота и поясницы, кровянистые выделения из влагалища, повышенное артериальное давление, сахарный диабет, многократные выкидыши в анамнезе, а также выраженный токсикоз и гипоксия.
Не стоит отправляться в путешествие, если плацента низко расположена и перекрывает внутренний зев. В полете при перепаде давления существует вероятность ее отслоения. В случае, если шейка матки чуть приоткрыта и укорочена, рисковать также не следует. Под воздействием давления, например, когда самолет будет в зоне турбулентности или во время сильной тряски в поезде, околоплодный пузырь может разорваться, и начнутся преждевременные роды.
Если врач в процессе осмотра не обнаружил проблем со здоровьем, он предоставит будущей маме разрешение. В этом документе указывается срок беременности, отсутствие противопоказаний к перелету или поездке на поезде, также ставится отметка о том, что женщине не рекомендуется рентгенологический досмотр.
В этом документе указывается срок беременности, отсутствие противопоказаний к перелету или поездке на поезде, также ставится отметка о том, что женщине не рекомендуется рентгенологический досмотр.
Выбираем транспорт
Самолет. Раньше считалось, что летать можно после 12 недели, поскольку солнечная радиация, возникающая на большой высоте, вредна для плода. Но последние исследования этот факт не подтвердили. Излучение может воздействовать на человека, но при условии, что он летает довольно часто (как минимум 2-3 раза в неделю). Если нет сильного токсикоза, разрешается авиаперелет и до 12-й недели. Крайний срок, при котором вы можете подняться на борт самолета, — это 35-я неделя, в случае одноплодной беременности и 31-я неделя в случае многоплодной.
Меры предосторожности
- Полет не должен длиться более 3-4 часов. Дело в том, что самолет набирает большую высоту – 7-11 тысяч метров.
 Из-за перепадов давления в воздухе снижается концентрация кислорода, соответственно, уменьшается его поступление в кровь будущей мамы. Если полет проходит в течение длительного времени, у беременной может начаться головокружение, ухудшиться ее самочувствие в целом. Плод тоже может страдать от недостатка кислорода и питательных веществ. Однако легкая гипоксия, возникающая во время полета и не оказывающая серьезного негативного воздействия на его формирование, все равно не желательна.
Из-за перепадов давления в воздухе снижается концентрация кислорода, соответственно, уменьшается его поступление в кровь будущей мамы. Если полет проходит в течение длительного времени, у беременной может начаться головокружение, ухудшиться ее самочувствие в целом. Плод тоже может страдать от недостатка кислорода и питательных веществ. Однако легкая гипоксия, возникающая во время полета и не оказывающая серьезного негативного воздействия на его формирование, все равно не желательна. - Перед полетом обязательно наденьте компрессионные чулки. Во время полета у всех людей кровь несколько сгущается, но у беременных это проявляется гораздо сильнее, поэтому есть вероятность развития тромбозов. Компрессионные чулки способствуют циркуляции крови, предотвращают ее сгущение и поддерживают в венах нормальный кровоток. Они бывают разной степени компрессии: легкой, средней и выраженной. Подбирать такие чулки желательно вместе с врачом-флебологом, а приобрести можно в аптеке. Надев чулки, не спешите снимать их сразу же после окончания полета.
 Лучше сделать это через некоторое время.
Лучше сделать это через некоторое время. - Чтобы не застаивалась кровь и не затекали мышцы, будущей маме время от времени необходимо двигаться. Каждый час вставайте и в течение 5-10 минут ходите по салону. Для этой же цели рекомендуется небольшая гимнастика. Когда вы сидите, подвигайте стопами из стороны в сторону, согните ноги в коленях и снова выпрямите. Чтобы было комфортнее, билет по возможности берите в бизнес-класс: там шире кресла, проходы, можно вытянуть ноги. Если летите эконом-классом, занимайте кресло у прохода, чтобы беспрепятственно вставать, когда потребуется.
- Пристегивая ремень безопасности, расположите его под животом, чтобы он не оказывал на плод лишнее давление.
- Воздух в салоне самолета достаточно сухой. Чтобы не допускать обезвоживания, пейте в полете воду без газа (не менее 1,5 л). Чай и сок не подходят – чай обладает мочегонным эффектом, а концентрированные соки не утоляют жажду.
Поезд. Путешествие на поезде, казалось бы, создано для женщин, находящихся на более поздних сроках беременности. Ведь при одноплодной беременности вы можете пользоваться услугами железной дороги до 38-й недели, а при многоплодной – до 35-й. Однако и тут стоит учитывать ряд моментов.
Ведь при одноплодной беременности вы можете пользоваться услугами железной дороги до 38-й недели, а при многоплодной – до 35-й. Однако и тут стоит учитывать ряд моментов.
Меры предосторожности
- Поездка должна длиться не более суток, а в идеале – до 12-ти часов.
- Путешествуя поездом, не забывайте двигаться (каждый час по 5-10 минут) и пить достаточное количество воды.
- При выраженном варикозном расширении вен обязательно наденьте компрессионные чулки.
Что касается автомобилей и кораблей, будущей маме они не противопоказаны. Но следует учесть, что поездка на машине займет гораздо больше времени. Ведь каждый час вам нужно будет останавливаться, чтобы немного размяться. А во время путешествия на корабле из-за качки может развиться морская болезнь. Таблетки же против укачивания во время беременности пить противопоказано.
На отдыхе
Только собираясь в дорогу или уже находясь на месте отдыха, не забудьте учесть некоторые нюансы, которые для будущей мамы крайне важны.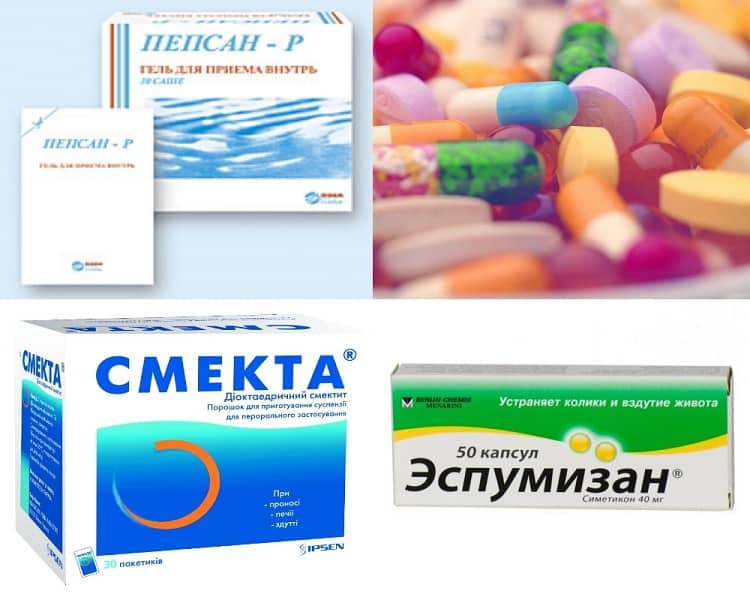
Климат. Во втором триместре беременности резкая смена климата не желательна. Лучше отдыхать в привычных вам климатических условиях. Если состояние здоровья позволяет, можно отправиться и в жаркие страны, и в горы. Но мест с температурой выше 30 градусов все же следует избегать. Не останавливайтесь в горах на большой высоте: чем выше, тем меньше в воздухе кислорода. А это может быть вредно для будущей мамы и малыша.
Первая помощь. Не забудьте взять с собой лекарственные средства, которые могут пригодиться во время отпуска. Все необходимое нужно приобрести еще дома. Учтите, что в другой стране препарат может носить другое название и продаваться только по рецепту врача.
- Акклиматизация может проявляться головной болью, простудой. Если вы переохладились и начался ринит, будут полезны спреи на основе морской воды.
- Отравление. При расстройствах желудка исключите из рациона кофе, соки, мучное, жареное, копченое, острое.
 Пейте в день 2-3 литра воды. Если ситуация не нормализуется в течение трех дней, обязательно обратитесь к врачу. Это может быть инфекция.
Пейте в день 2-3 литра воды. Если ситуация не нормализуется в течение трех дней, обязательно обратитесь к врачу. Это может быть инфекция. - Аллергия. Ее могут вызывать цветущие растения, смена пищи.
- Вздутие живота/метеоризм. Смена рациона может вызвать дискомфорт в животе.
- Питание. Чтобы избежать расстройств пищеварения, ешьте блюда со злаками, а также овощи и фрукты. Пейте натуральный сок. Не употребляйте жирную, а также экзотическую пищу. Неизвестно, как отреагирует на гастрономические эксперименты ваш желудок.
Море и пляж. В первой половине дня лучше выходить на пляж до 11 часов, во второй – после 16 часов. В это время солнце наименее активно, а значит, вы не рискуете обгореть.
- Нанесите на кожу солнцезащитный крем за 15 минут до выхода на пляж. Через каждые 2 часа обновляйте слой. Загорайте под тентом. Не находитесь под прямыми солнечными лучами.
- Плавание очень полезно.
 Но увлекаться им не стоит, дозируйте нагрузку, чередуя ее с отдыхом. Не нужно плавать сразу после еды. Подождите часа два.
Но увлекаться им не стоит, дозируйте нагрузку, чередуя ее с отдыхом. Не нужно плавать сразу после еды. Подождите часа два. - Выбирайте песочный пляж. О гальку можно поранить ступни, споткнуться.
- Оптимальная температура воды во время купания – не ниже 22 градусов. Если вода холодная, лучше даже не полоскать в ней ноги – можно переохладиться.
Одежда. Выбирайте вещи из натуральных тканей, обувайте сандалии или сланцы. Если вы не готовы вовсе отказаться от туфель на каблуках, пусть каблучок будет не выше 3-4 см. Выбирая купальник, обратите внимание на модели танго, трусики-шорты и купальники для беременных. От стрингов сейчас лучше отказаться. Они могут стать причиной проникновения патогенной флоры из кишечника во влагалище.
Экскурсии. Если вам хочется отправиться на автобусную экскурсию, вы можете это сделать. Но переезд не должен занимать более 5-6 часов, чтобы не сильно утомить вас. Поездка не должна быть связана с чем-то экстремальным, например, с подъемом в горы. Это может быть посещение музея или обзорная экскурсия по городу. Во время путешествия перекусывайте каждые 3 часа. Захватите с собой фрукты, сухарики, орешки.
Это может быть посещение музея или обзорная экскурсия по городу. Во время путешествия перекусывайте каждые 3 часа. Захватите с собой фрукты, сухарики, орешки.
Как безопасно справляться со своими симптомами
Беременность приносит всевозможные новые переживания и странные неудобства — ночную бессонницу, утреннюю тошноту и тошноту, изжогу и расстройство желудка — но что, если одной из ваших жалоб во время беременности является диарея, запор или любые другие изменения к вашим привычкам кишечника? Синдром раздраженного кишечника (СРК) — это распространенное заболевание, которое проявляется различными хроническими симптомами пищеварения, включая боль в животе, газы и вздутие живота, диарею и запор. Можно управлять СРК и беременностью, но также важно проявлять особую осторожность при выявлении симптомов, если вы беременны.
Есть ли у меня СРК?
Во время беременности у вас может развиться СРК; однако важно сначала изучить все ваши симптомы и определить, есть ли другая основная проблема. «У беременных женщин возможно развитие СРК, но важно отметить, что симптомы утренней тошноты и изжоги не связаны друг с другом и должны рассматриваться отдельно», — говорит Симранджит Беди, доктор медицинских наук, терапевт из Филадельфии, стажирующийся в области гастроэнтерологии. Доктор Беди также говорит, что ингредиенты витаминов для беременных, такие как железо и кальций, могут вызывать запоры. Пациенту, у которого внезапно развилась диарея, не следует предполагать, что это СРК, и его следует сначала обследовать на наличие других состояний.
«У беременных женщин возможно развитие СРК, но важно отметить, что симптомы утренней тошноты и изжоги не связаны друг с другом и должны рассматриваться отдельно», — говорит Симранджит Беди, доктор медицинских наук, терапевт из Филадельфии, стажирующийся в области гастроэнтерологии. Доктор Беди также говорит, что ингредиенты витаминов для беременных, такие как железо и кальций, могут вызывать запоры. Пациенту, у которого внезапно развилась диарея, не следует предполагать, что это СРК, и его следует сначала обследовать на наличие других состояний.
Обостряется ли СРК во время беременности?
Пациентка, у которой уже был диагностирован СРК до беременности, может быть обеспокоена тем, что беременность может спровоцировать или усугубить желудочно-кишечные симптомы, и на то есть веские причины. Сесилия Минано, доктор медицины, магистр здравоохранения, гастроэнтеролог из Summit Medical Group в Нью-Джерси, говорит: «СРК может ухудшиться во время беременности из-за гормональных изменений, беспокойства и стресса».
Может ли СРК вызывать осложнения беременности?
Большинство беременных женщин хотят знать, что их побочные эффекты или симптомы беременности не повлияют на их будущего ребенка. «Диарея, которая не оценивается с течением времени, может привести к обезвоживанию и стрессу для плода», — говорит доктор Беди, добавляя, что продолжительные запоры могут усилить боль в животе и дискомфорт, а в тяжелых случаях привести к повреждению мышц или нервов.
Существуют разные мнения о том, существуют ли дополнительные риски для беременности, когда у беременной матери СРК, говорит д-р Минано. Одно британское исследование показало, что женщины с синдромом раздраженного кишечника подвержены более высокому риску выкидыша или внематочной беременности. В другом исследовании говорится, что исследования влияния СРК на беременность ограничены.
Д-р Минано говорит, что британское исследование, которое связало СРК с увеличением числа выкидышей, может не обязательно означать, что риск связан с симптомами СРК.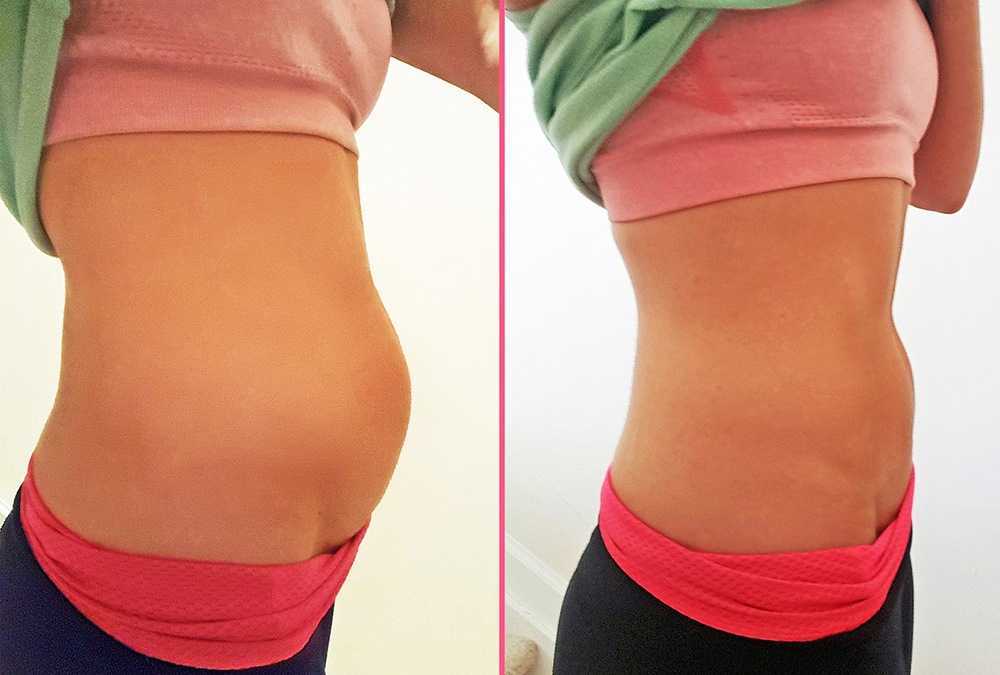 «Авторы признают, что на эти результаты могли повлиять дополнительные факторы, включая депрессию, курение или другие заболевания», — объясняет доктор Минано. «Важно поддерживать хороший дородовой уход, чтобы ваш врач мог контролировать и лечить любые основные или новые желудочно-кишечные симптомы».
«Авторы признают, что на эти результаты могли повлиять дополнительные факторы, включая депрессию, курение или другие заболевания», — объясняет доктор Минано. «Важно поддерживать хороший дородовой уход, чтобы ваш врач мог контролировать и лечить любые основные или новые желудочно-кишечные симптомы».
Какие существуют варианты лечения СРК во время беременности?
Беременная женщина, у которой наблюдаются симптомы СРК, в идеале найдет решение и план лечения, чтобы облегчить ее симптомы и сделать ее более комфортной. Если у нее в анамнезе нет СРК, первым шагом является консультация с врачом для дальнейшей оценки и лечения.
«Если у вас СРК и вы уже принимаете лекарства, вам следует поговорить со своим врачом, чтобы узнать, целесообразно ли продолжать прием лекарств», — говорит доктор Беди.
Прежде чем изменить диету, заведите дневник питания, чтобы записывать, какие продукты вызывают какие симптомы, и поговорите со своим врачом о том, что вы обнаружите. Пациентов, вероятно, попросят внести изменения в образ жизни, чтобы попытаться справиться с симптомами СРК. Некоторые изменения образа жизни, которые могут улучшить симптомы СРК во время беременности, включают:
Некоторые изменения образа жизни, которые могут улучшить симптомы СРК во время беременности, включают:
- Питание небольшими порциями, сбалансированное питание
- Проведите консультацию с диетологом, чтобы определить пищевые триггеры и способы улучшить свое питание
- Увеличение количества клетчатки (например, цельные зерна, ячмень, брокколи)
- Проба порошка шелухи подорожника для добавления клетчатки
- Обильное питье
- Поддержание физической активности, например ходьба
- Сокращение молочных продуктов
- Прием размягчителей стула (при запорах)
- Прием слабительных, таких как Миралакс (при запорах)
- Прием пробиотиков
- Поиск методов релаксации для управления стрессом
- Учитывая диету с низким содержанием FODMAP
При запорах вы также можете принимать средства для размягчения стула или слабительные, такие как Миралакс, но вы всегда должны проконсультироваться со своим врачом, прежде чем принимать какие-либо витамины, лекарства, отпускаемые без рецепта, добавки или терапию.
Д-р Беди и д-р Минано говорят, что существует множество лекарств, которые назначают пациентам с СРК и которые, вероятно, безопасны во время беременности; однако важно обсудить ваши лекарства с врачом. Эти распространенные лекарства от СРК могут , а не быть безопасным для беременных:
- Amitiza (от запоров)
- Linzess (при хроническом СРК и запорах)
- Рифаксимин (от диареи)
- Дицикломин (для СРК)
«Пациенты нуждаются в хорошем дородовом уходе и в возможности открыто говорить обо всех симптомах, независимо от того, кажутся ли они смущающими или нет», — говорит доктор Минано.
Лечение газообразования и вздутия живота во время беременности — HealthyPregnancy.com
Вы беременны и чувствуете газообразование? Газы и вздутие живота очень распространены во время беременности. Продолжайте читать, чтобы узнать о 10 безопасных и естественных способах облегчения.
Беременность вызывает множество изменений во всем теле и не все из них комфортны. Никто на самом деле не любит говорить об этом, но одним из наиболее распространенных физических побочных эффектов беременности является чувство вздутия живота или газообразования. Совершенно нормально обнаруживать, что вы чаще срыгиваете, чувствуете метеоризм или имеете дело с запорами во время беременности. Но почему беременность вызывает эти изменения и что с этим делать?
Никто на самом деле не любит говорить об этом, но одним из наиболее распространенных физических побочных эффектов беременности является чувство вздутия живота или газообразования. Совершенно нормально обнаруживать, что вы чаще срыгиваете, чувствуете метеоризм или имеете дело с запорами во время беременности. Но почему беременность вызывает эти изменения и что с этим делать?
Во время беременности в организме вырабатывается больше гормона прогестерона. Прогестерон заставляет мышцы тела расслабляться, в том числе мышцы пищеварительного тракта. В результате ваше пищеварение замедляется. Пища тратит на 30 процентов больше времени на путешествие по пищеварительному тракту, а это означает, что у вас больше времени для неприятного вздутия живота и накопления газов внутри вас.
У вас также больше шансов получить запор во время беременности. На это есть несколько причин. Одна из причин заключается в том, что толстая кишка поглощает больше воды из стула во время беременности. Железо в витаминах для беременных также может затруднить стул. Давление растущей матки также может способствовать запорам. И хотя запор сам по себе достаточно неудобен, он также приводит, как вы уже догадались, к большему скоплению газов.
Давление растущей матки также может способствовать запорам. И хотя запор сам по себе достаточно неудобен, он также приводит, как вы уже догадались, к большему скоплению газов.
Продукты, которые вы едите, также могут способствовать вздутию живота. Некоторые углеводы и овощи могут вызвать у вас газообразование. Фасоль, овощи семейства крестоцветных, такие как брокколи и капуста, молочные продукты и газированные напитки — все это обычные нарушители.
Газы и вздутие живота являются неприятными, но частыми побочными эффектами беременности. Возможно, вы не сможете полностью избавиться от проблем с пищеварением, но вы можете свести их к минимуму, выбрав правильный образ жизни. Помните об этих советах в следующий раз, когда у вас будет вздутие живота, и вы почувствуете себя лучше в кратчайшие сроки.
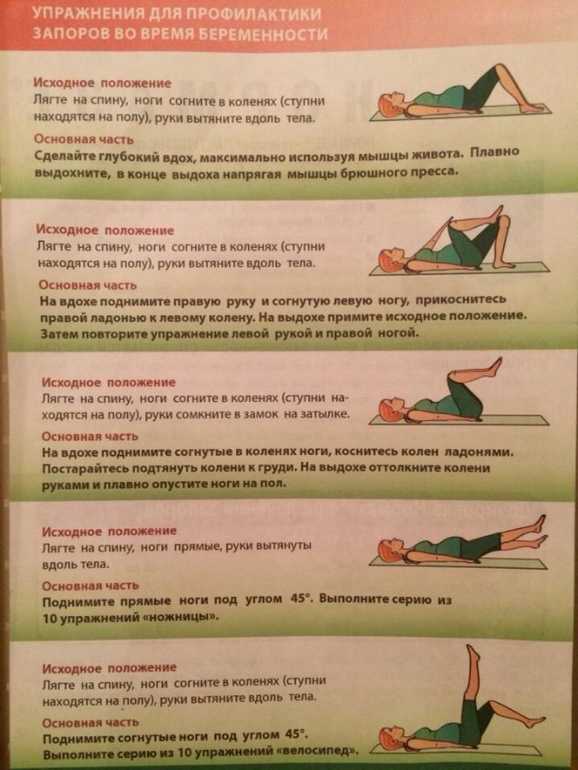
Простые изменения, которые вы можете внести, чтобы справиться со вздутием живота и газами во время беременности:
1. Помедленнее.
Ешьте медленно. Когда вы едите слишком быстро, вы, скорее всего, проглотите лишний воздух, что может привести к отрыжке или болезненному вздутию живота. Не торопитесь и обязательно тщательно пережевывайте пищу, прежде чем проглотить.
Не торопитесь и обязательно тщательно пережевывайте пищу, прежде чем проглотить.
2. Отслеживайте потребление пищи.
Ведение дневника питания поможет вам выяснить, какие продукты вызывают газообразование, а какие легче усваиваются. Это также поможет вам убедиться, что и вы, и ваш ребенок получаете все необходимые питательные вещества. Один совет: чтобы выяснить, что вызывает газы, исключайте продукты из своего рациона по одному. Вы всегда должны проконсультироваться с врачом, прежде чем изменить свой рацион.
3. Избегайте газированных напитков.
Газированные напитки могут быть освежающими, но все эти пузырьки вредны для вашего пищеварения. Отдохните от газировки и сельтерской воды и вместо этого побалуйте себя чем-нибудь вроде настоянной воды или травяного чая. Различные чаи, такие как фенхелевый, ромашковый или анисовый, хорошо помогают против вздутия живота, так как обладают успокаивающим действием.
4. Ешьте часто и небольшими порциями.

Большие порции могут перегрузить пищеварительный тракт, вызывая вздутие живота и дискомфорт. Чтобы дела шли гладко, вместо этого ешьте небольшими порциями в течение дня. Вам также следует избегать тяжелой пищи перед сном.
5. Пейте много воды.
Вода очень важна для предотвращения запоров, так что пейте. Старайтесь выпивать не менее 80 унций или 10 чашек по восемь унций воды каждый день. Не пейте слишком много во время еды (лучше вообще не пить во время еды) , однако — вместо этого пейте воду понемногу в течение остальной части дня.
6. Делайте зарядку каждый день.
Упражнения помогают поддерживать быстрое пищеварение, поэтому не пропускайте тренировки. Даже 30-минутная прогулка может помочь вам почувствовать себя лучше. Упражнения обычно считаются безопасными во время беременности, но если вы в настоящее время не тренируетесь, спросите своего врача, прежде чем начинать режим упражнений.
7. Держитесь подальше от искусственных подсластителей.

Ваш организм не может переваривать многие искусственные подсластители, такие как сорбит. Это может привести к вздутию живота и боли. Во время беременности избегайте всего, что содержит искусственные подсластители, включая диетические газированные напитки и леденцы с низким содержанием сахара.
8. Не жуйте жвачку.
Жевательная резинка может заставить вас глотать воздух, а лишний воздух — это последнее, что вам сейчас нужно в желудке. Если у вас есть привычка есть жевательную резинку, сокращайте ее количество каждый день или замените жевание жевательной резинки полезными перекусами.
9. Ешьте достаточно клетчатки.
Клетчатка поддерживает пищеварение. Убедитесь, что каждый день едите много продуктов с высоким содержанием клетчатки, таких как овощи и цельнозерновые продукты. Добавка клетчатки также сделает эту работу. Однако, поскольку пищевые волокна также способствуют вздутию живота, обратите внимание на то, какие из них вы едите. Овощи следует варить или готовить на пару, а не употреблять их в сыром виде.

 Из-за перепадов давления в воздухе снижается концентрация кислорода, соответственно, уменьшается его поступление в кровь будущей мамы. Если полет проходит в течение длительного времени, у беременной может начаться головокружение, ухудшиться ее самочувствие в целом. Плод тоже может страдать от недостатка кислорода и питательных веществ. Однако легкая гипоксия, возникающая во время полета и не оказывающая серьезного негативного воздействия на его формирование, все равно не желательна.
Из-за перепадов давления в воздухе снижается концентрация кислорода, соответственно, уменьшается его поступление в кровь будущей мамы. Если полет проходит в течение длительного времени, у беременной может начаться головокружение, ухудшиться ее самочувствие в целом. Плод тоже может страдать от недостатка кислорода и питательных веществ. Однако легкая гипоксия, возникающая во время полета и не оказывающая серьезного негативного воздействия на его формирование, все равно не желательна. Лучше сделать это через некоторое время.
Лучше сделать это через некоторое время. Пейте в день 2-3 литра воды. Если ситуация не нормализуется в течение трех дней, обязательно обратитесь к врачу. Это может быть инфекция.
Пейте в день 2-3 литра воды. Если ситуация не нормализуется в течение трех дней, обязательно обратитесь к врачу. Это может быть инфекция. Но увлекаться им не стоит, дозируйте нагрузку, чередуя ее с отдыхом. Не нужно плавать сразу после еды. Подождите часа два.
Но увлекаться им не стоит, дозируйте нагрузку, чередуя ее с отдыхом. Не нужно плавать сразу после еды. Подождите часа два.