Как будто лопаются пузырьки в животе при беременности: В животе лопаются пузырьки при беременности: причины ощущения
Содержание
Генитальный герпес — симптомы, диагностика, методы лечения.
Первичное инфицирование — это когда вирус впервые проникает в организм, и у человека еще не выработались к нему антитела. Это может проявляться как с впервые возникшими высыпаниями на теле, так и бессимптомно, что бывает чаще всего. Внешние проявления первичного инфицирования вирусом продолжаются до 14-22 дней с нарастанием симптомов в первую неделю. Болезнь может протекать довольно длительно, могут поражаться не только гениталии, и сопровождаться общими и местным/локальным симптомами. К общим симптомам относятся – лихорадка, головная боль, недомогание и миалгии. К локальным явлениям относятся боль, болезненное мочеиспускание, зуд, выделения (из влагалища или уретры). Симптомы могут постепенно исчезать до 2-3 недель. Иногда могут возникать более сложное течение ВПГ, которые требуют госпитализации (тяжелый асептический менингит, диссеминированная инфекция и т.д.). В таких случаях течение болезни может затянуться до 1. 5 мес.
5 мес.
Непервичная инфекция наблюдается у людей, которые уже сталкивались с вирусом и у которых имеются к нему антитела. У данных пациентов болезнь, как правило, протекает с менее выраженной симптоматикой: длительность которых около 15 дней. Иногда, вирус может выделяться бессимптомно, а течение болезни длится 7-8 дней.
Рецидивирующая инфекция выявляется у тех пациентов, которые имеют одновременно и симптомы генитального герпеса и антитела к реактивированному типу вируса. Течение рецидива также может проходить бессимптомно, в связи с чем, диагностировать ВПГ можно выполнив специфические методы исследования. Степень выраженности и длительность течения болезни при рецидиве еще меньше, чем при указанных выше формах генитальной инфекции, и составляет всего 2-3 дня. Рецидив при 2-м типе ВПГ появляются чаще, чем при 1-м типе ВПГ. Периодичность и характер появлений у пациентов могут достаточно сильно отличаться и влиять на самочувствие.
Причины, вызывающие активацию и/или рецидив ВПГ:
- снижение иммунитета;
- переохлаждение или наоборот перегрев организма.
- стресс и некоторые физиологические состояния организм.;
- медицинские манипуляции/оперативные вмешательства.
- интеркуррентные заболевания (острое заболевание, присоединившееся, к уже имеющимся хроническим, например: вторичная инфекция).
Первое проявление герпесвирусной инфекции, как правило, проявляется более бурно, чем последующие рецидивы. У части больных они непродолжительны. У большинства инфицированных, симптоматика генитального герпеса отсутствуют.
ВПГ поражает кожу и слизистые оболочки (чаще всего на лице и половых органах), центральную нервную систему, вызывая менингиты, энцефалиты, глаза (конъюнктивиты, кератиты). Также, ВПГ может провоцировать патологическое течение при беременности и в родах, и стать причиной замершей беременности, самопроизвольного выкидыша, аномалии развития и/или гибель плода, генерализованное поражение возбудителем вируса во всех органах и системах у новорожденного. Отмечена связь между раком шейки матки у женщин, и раком предстательной железы у мужчин. ВПГ, как и некоторые другие герпесвирусы, он способен к скрытому течению процесса, который впоследствии, реактивируется и может стать причиной постоянных обострений заболевания и бессимптомное выделение вируса.
Отмечена связь между раком шейки матки у женщин, и раком предстательной железы у мужчин. ВПГ, как и некоторые другие герпесвирусы, он способен к скрытому течению процесса, который впоследствии, реактивируется и может стать причиной постоянных обострений заболевания и бессимптомное выделение вируса.
Пути передачи ВПГ
Воздушно-капельный. Контактно-бытовой. Через нестерильные инструменты, средства личной гигиены (бритвы и т.д.). Половым путем. Вертикальный путь передачи вируса (от матери к плоду). Болезнь передается преимущественно половым путем, независимо от формы интимной близости (генитальным, оральным, анальным) от больного генитальным герпесом или носителем вируса. Заражение может происходить в том случае, когда у партнера, являющегося источником инфекции, рецидив болезни или, что особенно важно, когда он выделяет вирус, не имея при этом клинических симптомов. Иногда, ВПГ могут инфицировать лица, у которых нет активных проявлений вируса на момент полового акта или даже эпизодов активации вируса, и поэтому даже не знающих о том, что они инфицированы. Не исключена вероятность инфицирования бытовым путем через средства личной гигиены. ВПГ внедряется в организм через кожу слизистые, после чего захватывается с помощью вирусных рецепторов сенсорными нервными окончаниями. Герпес разрушительно влияет на иммунную систему пациента и в связи с чем, становится причиной вторичного иммунодефицита. Рецидивы ВПГ, нарушают полноценную половую жизнь больного, и нередко являются причиной нервно-психических и психологических расстройств. Проявления на слизистой и коже самое частое проявление заболевания, а инфицирование генитальным герпесом относится к одним из самых распространенных заболеваний, передающихся половым путем.
Не исключена вероятность инфицирования бытовым путем через средства личной гигиены. ВПГ внедряется в организм через кожу слизистые, после чего захватывается с помощью вирусных рецепторов сенсорными нервными окончаниями. Герпес разрушительно влияет на иммунную систему пациента и в связи с чем, становится причиной вторичного иммунодефицита. Рецидивы ВПГ, нарушают полноценную половую жизнь больного, и нередко являются причиной нервно-психических и психологических расстройств. Проявления на слизистой и коже самое частое проявление заболевания, а инфицирование генитальным герпесом относится к одним из самых распространенных заболеваний, передающихся половым путем.
Риск инфицирования малыша во время беременности и родов, зависит от многих факторов, и может достигать 75% вероятности. Внутриутробная инфекция, вызванная ВПГ-2, встречается реже. В подавляющем большинстве случаев инфицирование новорожденного происходит во время родов при прохождении малыша родовых путей матери. Причем, передача инфекции возможна как при наличии очагов поражения в области шейки матки и вульвы, так и при бессимптомном выделении вируса. При выделении вируса во время беременности, может являться причиной гибели плода, вызывая замершие/неразвивающиеся беременности и провоцировать выкидыши, как на ранних, так и на поздних сроках вынашивания. ВПГ занимает 2-е после вируса краснухи место по аномалиям развития плода. Возможны, инфицирование новорожденного и после родов, при активном проявлении у роженицы и мед. персонала, но такое происходит крайне редко.
При выделении вируса во время беременности, может являться причиной гибели плода, вызывая замершие/неразвивающиеся беременности и провоцировать выкидыши, как на ранних, так и на поздних сроках вынашивания. ВПГ занимает 2-е после вируса краснухи место по аномалиям развития плода. Возможны, инфицирование новорожденного и после родов, при активном проявлении у роженицы и мед. персонала, но такое происходит крайне редко.
Симптоматика
Типичная локализация у женщин: на больших и малых половых губах, на вульве, клиторе, во влагалище, и на шейке матки, а также нередко на перианальной области, и ягодицы. У мужчин это — головка полового члена, крайняя плоть и уретра.
Выделяют несколько форм рецидивирующего генитального герпеса:
- Манифестная форма рецидивирующего герпеса характеризуется наличием герпетических элементов в очаге поражения. Типичными проявлениями болезни являются пузырьки, эрозии, язвочки, экссудация, рецидивирующий характер болезни.
 Часть больных генитальным герпесом жалуются на общее недомогание во всем теле, головные боли, повышение температуры до субфебрильных значений, у некоторых нарушается сон, а также, появляется тревожность и раздражительность. Как правило, на этапе развития заболевания больные отмечают ощущение жжения, зуд, «раздражение и «щекотание», боли в области половых органов. Зона поражения становится несколько отечной, краснеет, а затем, появляются единичные или множественные мелкие пузырьки до 2-3 мм. Содержимое этих пузырьков вначале прозрачное, затем мутнеет, и становится гнойным. В течение нескольких дней пузырьки опорожняются, подсыхают, образуются корочки, которые постепенно отпадают, а на месте этих высыпаний на несколько дней остаются пятна, и впоследствии исчезают совсем.
Часть больных генитальным герпесом жалуются на общее недомогание во всем теле, головные боли, повышение температуры до субфебрильных значений, у некоторых нарушается сон, а также, появляется тревожность и раздражительность. Как правило, на этапе развития заболевания больные отмечают ощущение жжения, зуд, «раздражение и «щекотание», боли в области половых органов. Зона поражения становится несколько отечной, краснеет, а затем, появляются единичные или множественные мелкие пузырьки до 2-3 мм. Содержимое этих пузырьков вначале прозрачное, затем мутнеет, и становится гнойным. В течение нескольких дней пузырьки опорожняются, подсыхают, образуются корочки, которые постепенно отпадают, а на месте этих высыпаний на несколько дней остаются пятна, и впоследствии исчезают совсем. - Атипичная форма протекает в виде отёчности и зуда. Зона поражения представлена глубокими рецидивирующими трещинами кожи, слизистой гениталий и подлежащих мягких тканей, которые заживают через 4-5 дня.

- Абортивная форма герпеса чаще всего встречается у больных, которые уже получали противовирусные препараты, и вакцинотерапию. Герпетические поражения при данной форме герпеса минуют стадии, обусловленные для манифестной формы, и могут проявляется в виде зудящих пятен или папул, разрешающихся самостоятельно в течение 1-3 дня. К абортивным формам герпеса относятся: эритематозная, папулезная, и пруригоневротическую, при которых отсутствуют везикулёзные элементы. Диагностика разновидностей генитального герпеса, протекающих в стертой абортивной форме, вызывает иногда большие затруднения. Заболевание обычно распознаётся в тех случаях, когда типичные рецидивы герпеса чередуются с высыпаниями или возникают одновременно с ними.
- Субклиническую форму генитального герпеса в основном выявляют при обследовании лиц с ЗППП (заболеваниями передающихся половым путем), или у семейных пар с нарушением репродуктивных функций. Для данной формы, характерна «микросимптоматика»(кратковременное появление слабовыраженных, поверхностных трещинок, сопровождающиеся небольшим зудом), или полное отсутствие каких либо внешних проявлений.

В зависимости от локализации и степени тяжести у больных генитальным герпесом условно разделены три стадии:
- 1 стадия – поражение наружных половых органов.
- 2 стадия – герпетические кольпиты, цервициты, уретриты.
- 3 стадия – герпетический эндометрит (поражение вирусом слизистой оболочки матки), сальпингит (поражение маточных труб) или цистит (воспаление мочевого пузыря).
Герпетические пузырьки образуют характерные полициклические фестончатые фигуры. Впоследствии образуются поверхностные, покрытые сероватым налетом язвочки соответственно числу бывших пузырьков или сплошная эрозия с гладким дном и не подрытыми краями, окруженными ярко-красным ободком. Язвочки не бывают глубокими и не кровоточат. Герпетические изъязвления иногда очень болезненны. Язвочки и эрозии заживают, не оставляя рубцов. Герпетические высыпания на малых половых губах и вульве у женщин, в некоторых случаях, вызывают значительный отёк половых губ. При герпетическом цервиците шейка матки отёчна, часто имеет эрозии. Рецидивы наступают или спонтанно, или после половых контактов, или до и после менструации. Часто появление герпеса гениталий провоцируется другими инфекциями. Герпетическая рецидивирующая инфекция может локализоваться не только в области наружных половых органов, но также, поражать слизистую влагалища, шейки матки и восходящим путём проникать в слизистую полости матки, маточные трубы, слизистую уретры и мочевого пузыря, и вызывать в них специфическое поражение.
При герпетическом цервиците шейка матки отёчна, часто имеет эрозии. Рецидивы наступают или спонтанно, или после половых контактов, или до и после менструации. Часто появление герпеса гениталий провоцируется другими инфекциями. Герпетическая рецидивирующая инфекция может локализоваться не только в области наружных половых органов, но также, поражать слизистую влагалища, шейки матки и восходящим путём проникать в слизистую полости матки, маточные трубы, слизистую уретры и мочевого пузыря, и вызывать в них специфическое поражение.
Клиническая картина поражения вирусом герпеса у мужчин появляются чаще всего в виде мелких пузырьков, и образованием поверхностных язвочек на головке полового члена, крайней плоти, области бороздки. Течение болезни характеризуется рецидивами эпизодов. Жалобы при герпетическом уретрите у мужчин начинаются с появления болей, с иррадиацией в область мошонки, полового члена, уретры, ноги, ягодицы, промежности, чувство жжения в уретре. Пациенты отмечают также, эти жалобы во время мочеиспускания, появление светлых, или желтоватых выделений из уретры, покраснение и отёк в зоне отверстия уретры. На этапе заживления эрозий на этом месте визуализируются эритематозные или пигментированные пятна. Хроническое течение рецидивирующего баланопостита, выявляется у большинства больных герпесом.
На этапе заживления эрозий на этом месте визуализируются эритематозные или пигментированные пятна. Хроническое течение рецидивирующего баланопостита, выявляется у большинства больных герпесом.
Поражение инфекцией гениталий, вызванная ВПГ, у некоторых пациентов провоцирует психологические и даже психосексуальные расстройства, в виде смущения, страх половых контактов, депрессии, потери уверенности в себе, душевной травмы, гнева, снижения самооценки, потеря самоуважения, повышения тревожности, негативные эмоции, враждебность и даже агрессивность в отношении источника инфицирования. Многие, из-за страха быть отвергнутыми, скрывают информацию о наличии у них генитального герпеса. Женщины воспринимают и переносят эту новость более эмоционально, ввиду психологических особенностей слабого пола. Причем, у тех пациентов, которые впервые столкнулись с генитальным герпесом, возникают более глубокие психологические проблемы, чем при других заболеваниях передающихся половым путем. Частые обострения, и выраженные проявления болезни могут влиять на его поведение и даже менять характер пациента.
Инфекции, передаваемые половым путем Medical On Group Хабаровск
Инфекции , передаваемые половым путем (ИППП) — это группа заболеваний , которые передаются преимущественно во время полового контакта. ИППП чрезвычайно распространены во всем мире. Эксперты ВОЗ (Всемирной организации здравоохранения ) подсчитали: каждый шестой житель земного шара страдает какой-либо из болезней, передаваемых половым путем.
Все ИППП вызываются болезнетворными микроорганизмами ( бактериями, вирусами, простейшими, паразитами) и передаются преимущественно при половом контакте и через кровь (в основном через шприцы или инструменты). Но некоторые инфекции, например, сифилис, герпетическая, цитомегаловирусная и папилломавирусные инфекции могут передаваться посредством контакта («кожа к коже») и через поцелуи.
Вирусные ИППП, такие как ВИЧ-инфекция, гепатит, генитальный герпес и аногенитальные бородавки, вызываемые вирусом папилломы человека, полностью не излечиваются, и лишь в части случаев течение заболевания и его проявления удается контролировать с помощью различных средств и методов. Излечиваемыми на сегодняшний день являются ИППП, вызываемые бактериями, простейшими и паразитами: сифилис, гонорея, хламидии, трихомониаз и некоторые другие. Однако, в любом случае раннее обращение к врачу и начало лечения не только послужит скорейшему выздоровлению, но и позволит снизить риск развития многочисленных осложнений.
Излечиваемыми на сегодняшний день являются ИППП, вызываемые бактериями, простейшими и паразитами: сифилис, гонорея, хламидии, трихомониаз и некоторые другие. Однако, в любом случае раннее обращение к врачу и начало лечения не только послужит скорейшему выздоровлению, но и позволит снизить риск развития многочисленных осложнений.
Для мужчин!
ИППП может заразиться абсолютно любой из мужчин, который занимается незащищенным и беспорядочным сексом. Заболеть очень просто, а лечиться — гораздо сложнее. Мужчины, помните, что причины заражения любой из инфекций, передаваемых половым путем, — халатное отношение к своему здоровью!
Коварство инфекций, которые передаются половым путем, заключается в том, что для заразившихся мужчин болезнь может протекать без ярко выраженных симптомов или совсем незаметно в течение определенного времени. Отсутствие мужского внимания на появление у себя некоторых признаков и симптомов начинающейся болезни, а также несвоевременное или неправильное лечение способствуют тому, что заболевание приобретает скрытый или хронический характер. Заболевание у мужчин со скрытым характером опасно тем, что болезнь достаточно быстро приобретает хроническую форму, которую значительно тяжелее лечить, а порой даже уже и невозможно. Хронический характер заболевания, вызванный ИППП, может способствовать тому, что у мужчин начинается воспаление мочеполовой системы, приводящее к ослаблению эрекции, преждевременной эякуляции, простатиту, аденоме, импотенции, бесплодию и другим серьезным заболеваниям мужской половой системы. Если в мужском организме болезнь приобрела хроническую форму, то проявляться симптомами ей уже необязательно, ведь симптомы — это показатель активной борьбы организма с проникновением инфекции.
Заболевание у мужчин со скрытым характером опасно тем, что болезнь достаточно быстро приобретает хроническую форму, которую значительно тяжелее лечить, а порой даже уже и невозможно. Хронический характер заболевания, вызванный ИППП, может способствовать тому, что у мужчин начинается воспаление мочеполовой системы, приводящее к ослаблению эрекции, преждевременной эякуляции, простатиту, аденоме, импотенции, бесплодию и другим серьезным заболеваниям мужской половой системы. Если в мужском организме болезнь приобрела хроническую форму, то проявляться симптомами ей уже необязательно, ведь симптомы — это показатель активной борьбы организма с проникновением инфекции.
Какие симптомы должны Вас насторожить ?!
-
Необычные выделения белого или желтого цвета из полового члена, часто с неприятным запахом. -
Сильный зуд, жжение, болезненное мочеиспускание, частые позывы на мочеиспускание. -
Розовая или красная сыпь, покраснение, пятна на разных участках тела, например, на ногах (подошвы), на руках (ладони).
-
Резкие или тянущие болевые ощущения в районе низа живота и яичек. -
Увеличение лимфатических узлов, особенно в паховой зоне. -
Мелкие пузырьки, эрозии, бородавки, язвы в районе рта, губ и ануса. -
Аномальное разрастание тканей в районе заднего прохода и непосредственно на половом члене.
При заражении ИППП у мужчин могут возникать и другие симптомы, которые встречаются гораздо реже, например, болезненные ощущения во время близости, нарушение семяизвержения или повышение температуры тела.
Чаще всего у мужчин встречаются следующие ИППП: хламидиоз, трихомониаз, микоплазмоз, уреаплазмоз, гарднереллез, гонорея и сифилис.
Для женщин!
Наиболее частные симптомы ИППП у женщин. Что должно насторожить ?
-
Неприятный запах из влагалища.
-
Увеличение количества выделений из половых путей, изменение их цвета и структуры. -
Появление болевых ощущений при мочеиспускании. -
Сильный зуд в области гениталий. -
Неприятные ощущения во время секса. -
Легкое недомогание, головная боль, вялость, сонливость. -
Задержка менструации или кровотечение в середине цикла.
Проявления могут быть различными в зависимости от заболевания:
-
При генитальном герпесе на внешней поверхности половых органов возникают пузырьки, которые сильно чешутся, через несколько дней они лопаются и превращаются в язвочки. Заразиться таким герпесом легко, а вот вылечить эту болезнь сложно, можно лишь уменьшить количество рецидивов.
-
Сифилис — это очень коварное заболевание, первые симптомы возникают спустя несколько недель. На половых органах появляется небольшая язва. Примерно через 2 недели она увеличивается в размерах, наблюдается уплотнение лимфоузлов. Проявления сифилиса одинаковы у мужчин и у женщин. Первичная язва (сифилитический шанкр) может возникать и не в области половых органов. В зависимости от способа заражения, шанкры могут появляться в любой точке кожного покрова или слизистой. Инфицирование сифилисом может происходить и неполовым путем (например, при переливании крови), в таких случаях первичный шанкр отсутствует и для обнаружения заболевания может потребоваться больше времени. -
При трихомониазе наблюдается изменение цвета влагалищных выделений. Они становятся желтыми или зеленоватыми, имеющими неприятный запах. -
Хламидиоз — это болезнь, которая может передаваться не только при половом контакте, но и бытовым путем. Первые признаки возникают через неделю. Характерны частые и болезненные мочеиспускания, маточные кровотечения, боли внизу живота и в области спины.
Первые признаки возникают через неделю. Характерны частые и болезненные мочеиспускания, маточные кровотечения, боли внизу живота и в области спины.
-
Гонорея (триппер) может долгое время протекать без каких-либо симптомов. В большинстве случаев больные жалуются на желтые или зеленые гнойные выделения с неприятным запахом, резкие боли внизу живота. Частое и болезненное мочеиспускание как у мужчин, так и у женщин.
!!!!Самолечением в такой ситуации заниматься опасно. Из острой формы инфекция может перейти в хроническую, тогда первичные симптомы исчезнут, но опасность для здоровья увеличится. Возрастает и риск заражения полового партнера.
Важно помнить ,что многие ИППП протекают без всяких симптомов ! Если ваш партнер заражен ,то и вы можете быть заражены , даже если пока симптомы заболевания не дают о себе знать!
Помните, что ИППП вызывают неприятные последствия как для женщин (бесплодие, эктопическую беременность, осложнения родов и послеродового периода и др. ), так и для мужчин (простатит, и как следствие импотенция) .
), так и для мужчин (простатит, и как следствие импотенция) .
Поэтому крайне важно не заниматься поиском лечебных методов в интернете, а обратиться за квалифицированной диагностикой и своевременным лечением к врачу! Именно врач подберет те диагностические и лечебные программы, которые помогут вовремя выявить заболевание и своевременно с ним справиться!
Понравился материал? поделись с друзьями!
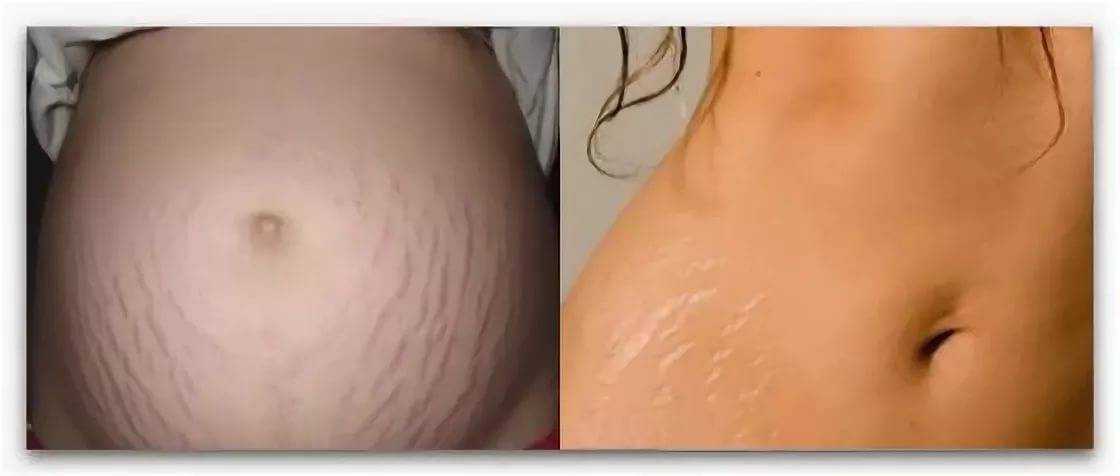
Пупочная грыжа во время беременности: лечение после и во время беременности
Во время беременности нужно знать многое. Изменения в вашем теле могут иногда вызывать другие редкие проблемы.
Одна вещь, которая, вероятно, никогда не приходила вам в голову, это пупочная грыжа. Это редко, но может случиться. Этот вид грыжи, также называемый морской грыжей, чаще встречается у женщин, и беременность может вызвать ее или усугубить.
Только около 0,08 процента женщин имеют пупочную грыжу вследствие беременности. (Вероятно, это не обнадеживает, если вы попали на эту статью, потому что она у вас есть. Но давайте переформулируем это следующим образом: вы прекрасно уникальны.)
Но давайте переформулируем это следующим образом: вы прекрасно уникальны.)
К счастью, такие грыжи обычно безвредны. Около 10 процентов желудочных грыж у взрослых составляют пупочные грыжи. У небеременных взрослых, младенцев и малышей также может быть пупочная грыжа. Фактически, это чаще встречается в этих группах, чем среди беременных.
Пупочная грыжа во время беременности встречается редко, но в небольшом проценте случаев может быть серьезной. Поэтому, если вы подозреваете, что он у вас есть, вам нужно как можно скорее обратиться к акушеру-гинекологу.
Пупочная грыжа во время беременности не имеет ничего общего с растущей пуповиной вашего ребенка. Это больше связано с вашей собственной пуповиной — точнее, с той, что была у вас до рождения.
У всех есть пупок, потому что это именно то место, где пуповина соединяет вас с матерью. Чего не видно, так это отверстия в мышцах живота прямо под пупком. Это то место, где пуповина выходила из вашего тела.
После рождения это отверстие в мышцах живота закрывается. Все, что осталось от пуповины, — это внутренний или наружный пупок. Однако иногда туннель между мышцами остается открытым или закрывается недостаточно плотно.
Все, что осталось от пуповины, — это внутренний или наружный пупок. Однако иногда туннель между мышцами остается открытым или закрывается недостаточно плотно.
Взрослые могут получить пупочную грыжу, если жир или часть кишечника проталкиваются через это более слабое отверстие в область прямо под пупком.
Если вы беременны, растущий живот и ребенок означают, что в вашем желудке больше давления. Мышцы стенки желудка также становятся тоньше и слабее, поскольку они растягиваются во время беременности.
Выталкивающая сила и слабые мышцы могут вызвать пупочную грыжу во время беременности или усугубить ее.
Во время беременности ваша прежде крошечная матка наполняется, как воздушный шарик. Он достигает высоты пупка во втором триместре — примерно с 20-й по 22-ю неделю. По мере того, как матка набухает, кишечник осторожно проталкивается в верхнюю и заднюю части желудка.
Именно поэтому пупочные грыжи при беременности обычно не возникают в первом триместре. Они чаще встречаются со второго триместра.
Они чаще встречаются со второго триместра.
У вас больше шансов получить пупочную грыжу во время беременности, если у вас:
- у вас была пупочная грыжа до беременности
- у вас от природы слабые мышцы живота
- у вас есть естественное отверстие или разделение мышц живота
- есть избыточный вес или ожирение
- имеют избыток жидкости в желудке или организме
Пупочная грыжа во время беременности может вообще не вызывать никаких симптомов. Вы можете заметить выпуклость или припухлость вокруг пупка. Он может быть маленьким, как виноградина, или большим, как грейпфрут. У вас могут быть:
- опухоль или шишка вокруг пупка, которая становится более заметной при кашле
- давление в области пупка
- боль или болезненность вокруг пупка
В серьезных случаях пупочная грыжа может привести к :
- сильная боль
- внезапная или острая боль
- рвота
При более серьезной пупочной грыже часть кишечника может свернуться внутри отверстия. Это может слишком сильно сжать или сдавить кишечник, прекратив кровоснабжение — например, когда шланг перекручивается и вода останавливается.
Это может слишком сильно сжать или сдавить кишечник, прекратив кровоснабжение — например, когда шланг перекручивается и вода останавливается.
В худшем случае пупочная грыжа может нарушить нормальную работу пищеварения или вызвать другие опасные осложнения.
Если у вас была пупочная грыжа во время другой беременности или до того, как вы забеременели, она может повториться во время этой беременности.
Пупочная грыжа при беременности не повредит вашему маленькому комочку в духовке. Тем не менее, вы – спасательная шлюпка вашего ребенка, и ваше здоровье является приоритетом. Серьезная пупочная грыжа без лечения может привести к серьезным последствиям.
Легкая пупочная грыжа во время беременности может вообще не нуждаться в лечении. Отек вокруг пупка может быть только жиром, который попал между мышцами. Это должно уйти, как только вы доставите.
Тем не менее, лапароскопическая хирургия, которая включает в себя небольшие разрезы и использование камеры, иногда необходима для устранения пупочной грыжи.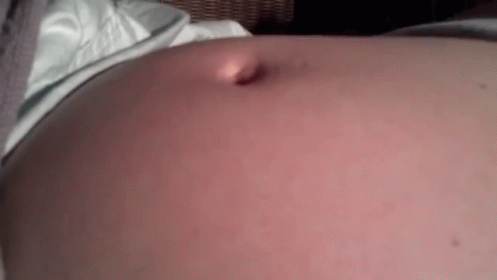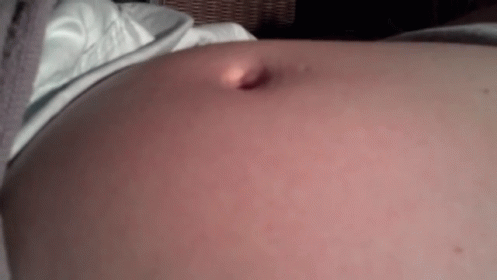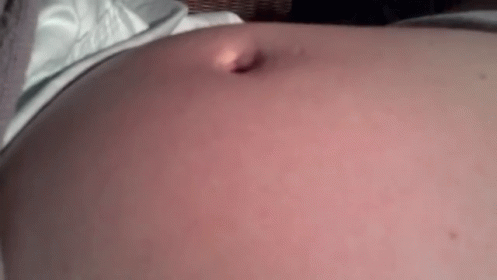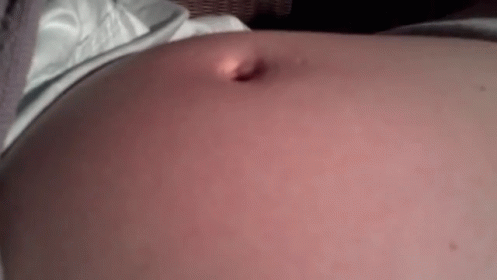 В большинстве случаев используется общий наркоз, и вы ничего не почувствуете.
В большинстве случаев используется общий наркоз, и вы ничего не почувствуете.
Лечение пупочной грыжи во время беременности зависит от ее тяжести. Если он небольшой и у вас нет никаких симптомов, ваш акушер-гинеколог, скорее всего, решит подождать, пока вы не родите ребенка.
Если грыжа большая или вызывает осложнения, такие как повреждение кишечника или других органов, вам может потребоваться операция как можно скорее. В этих случаях безопаснее лечить ущемленную грыжу, чем ждать, даже во время беременности, поскольку преимущества перевешивают риск для вашей беременности.
Большинство акушеров-гинекологов рекомендуют отложить эту операцию до второго триместра беременности, если она не требуется срочно. В других случаях ваш акушер может исправить грыжу, пока вы рожаете ребенка с помощью кесарева сечения.
После операции по поводу пупочной грыжи помните, что в течение 6 недель нельзя поднимать предметы весом более 10 фунтов. Исправление грыжи может возобновиться или произойти снова. Если у вас было кесарево сечение, вы знаете это упражнение.
Если у вас было кесарево сечение, вы знаете это упражнение.
Ваши мышцы могут оставаться слабыми после пластики грыжи. Мышцы живота также могут расходиться во время беременности. Поговорите со своим акушером-гинекологом или физиотерапевтом о том, как лучше всего укрепить эти мышцы живота после полного восстановления после операции и родов.
Пупочная грыжа встречается редко, но если вы находитесь в группе риска или у вас уже была такая грыжа, вы можете помочь предотвратить ее появление при будущих беременностях. Основная идея состоит в том, чтобы избегать вещей, которые усиливают естественное давление, которое уже испытывает ваш растущий живот.
Хорошие стратегии включают:
- ношение свободной одежды, обеспечивающей хороший кровоток, особенно в области таза и ног
- ношение одежды, мягко поддерживающей растущий живот, например штанов с эластичными поясами
- использование опоры для подтягивания при вставании из сидячего или лежачего положения
- избегание подъема тяжелых предметов, включая малыша, если он у вас есть!
- избегайте слишком большого подъема по лестнице, когда можете
- используйте руки, чтобы помочь остановить или контролировать сильное чихание или кашель
- поднимать ноги, когда можете
- выполнять упражнения с низкой нагрузкой, такие как ходьба, растяжка и легкая йога
Если вы считаете, что у вас пупочная грыжа или ваш пупок выглядит или ощущается странно, немедленно обратитесь к акушеру-гинекологу. Сообщите им, если у вас была пупочная грыжа до беременности или во время другой беременности, даже если у вас никогда не было никаких симптомов.
Сообщите им, если у вас была пупочная грыжа до беременности или во время другой беременности, даже если у вас никогда не было никаких симптомов.
Пупочная грыжа во время беременности может ухудшиться из-за давления и тяжести вынашивания новой жизни. Получите неотложную помощь, если у вас острая или сильная боль, давление или рвота.
Миграция пузырьков воздуха является случайным событием после переноса эмбрионов
J Assist Reprod Genet. 2007 июнь; 24(6): 223–226.
Опубликовано онлайн 2007 апреля 13. DOI: 10.1007/S10815-007-9120-2
, 1 , 1 и 2
Информация о сообщении.0003
Введение: Расположение пузырьков воздуха после переноса эмбрионов (ПЭ) является предполагаемым местом размещения эмбрионов. Цель этого исследования состояла в том, чтобы задокументировать положение пузырьков воздуха в эндометрии и миграцию после переноса эмбрионов.
Дизайн: Многоцентровое проспективное тематическое исследование.
Материалы и методы: Восемьдесят восемь переносов эмбрионов были выполнены двумя авторами под ультразвуковым контролем брюшной полости в двух странах. (ЕС, Франция) Одиночный или двойной воздушный пузырь загружали эмбрионами с помощью мягких коаксиальных катетеров с открытым концом. Эмбрионы медленно вводили на расстоянии 10–20 мм от глазного дна. Положение пузырька воздуха регистрировали сразу, через 30 минут и когда пациент вставал.
Результаты: Анализ местоположения пузырькового маркера выявил случайное распределение без видимого гравитационного эффекта, когда пациенты вставали. Пузырьковые маркеры демонстрировали дробление, движение во всех направлениях и рассеивание.
Заключение: Пузырьки воздуха часто двигаются и расходятся после ЭТ, когда пациентка находится в горизонтальном положении, что свидетельствует об активных сокращениях матки. Анализ миграции пузырьков подтверждает довольно случайное движение пузырьков и, возможно, зародышей. Вставание несколько изменило конфигурацию и распределение пузырька в полости матки. Движение пузырьков, связанное с гравитацией, было редкостью, что позволяет предположить, что после ЭТ в горизонтальном положении покоя нет необходимости. Этот отчет бросает вызов распространенному мнению, что очень точное размещение эмбрионов под ультразвуковым контролем является обязательным. Очень случайное движение пузырьков, наблюдаемое в этом двухцентровом исследовании, предполагает наличие большого «окна» размещения эмбриона.
Вставание несколько изменило конфигурацию и распределение пузырька в полости матки. Движение пузырьков, связанное с гравитацией, было редкостью, что позволяет предположить, что после ЭТ в горизонтальном положении покоя нет необходимости. Этот отчет бросает вызов распространенному мнению, что очень точное размещение эмбрионов под ультразвуковым контролем является обязательным. Очень случайное движение пузырьков, наблюдаемое в этом двухцентровом исследовании, предполагает наличие большого «окна» размещения эмбриона.
Ключевые слова: Миграция пузырьков воздуха, перенос эмбрионов
Ультразвуковой контроль во время переноса эмбрионов стал более распространенным во многих центрах ЭКО. Широко признано, что перенос эмбрионов под ультразвуковым контролем может улучшить клиническую частоту наступления беременности в некоторых программах ЭКО [1, 2]. Сонографическая визуализация маркерного воздушного пузыря, загруженного эмбрионами в катетере для переноса, позволяет визуализировать начальное размещение эмбрионов, предполагая, что пузырь представляет собой местонахождение эмбрионов. Ультразвуковое отслеживание движения пузырьков воздуха после переноса эмбрионов показало, что вскоре после переноса эмбрионов движение пузырьков воздуха было очень ограниченным [3].
Ультразвуковое отслеживание движения пузырьков воздуха после переноса эмбрионов показало, что вскоре после переноса эмбрионов движение пузырьков воздуха было очень ограниченным [3].
Ультразвуковые исследования сократительной способности матки поставили под сомнение первоначальное предположение о том, что пузырьки воздуха остаются относительно стабильными после переноса эмбрионов. Физиологическая сократимость матки убедительно свидетельствовала о том, что размещение и расположение пузырьков могут измениться через 30 минут после переноса эмбриона [4]. Если сократительная способность матки действительно изменяет движение эмбрионов или рассеивает маркерный пузырь, распространенное мнение о том, что точное размещение эмбрионов имеет решающее значение для успеха ЭКО, подвергается сомнению [5]. Анализ расположения пузырьков дополнительно осложняется изменениями скорости введения, различного количества жидкости, загруженной в катетер для переноса, близостью дна и различным расположением кончика катетера в полости матки, различной скоростью извлечения катетера для переноса, различными продолжительность процедуры и нераспознанная травма эндометрия, возможно влияющая на сократительную способность матки, и последующая миграция пузырьков [7].
Целью данного исследования была проспективная оценка первоначального размещения маркера внутри полости матки и отслеживания положения и конфигурации пузыря через 30 минут после переноса эмбриона и в вертикальном положении.
Восемьдесят восемь переносов эмбрионов были выполнены под ультразвуковым контролем в Каракасе, Венесуэла, и Чикаго, Иллинойс, США, одним специалистом в каждом центре. Одиночный или двойной воздушный пузырь загружали эмбрионами с помощью мягкого коаксиального катетера с открытым концом. Отслеживание катетеров осуществлялось с помощью полунаполненного мочевого пузыря и трансабдоминального ультразвукового датчика с частотой 3,5–5 МГц, которые обычно использовались для всех трансплантаций. Эмбрионы медленно вводили на расстоянии 10–20 мм от дна матки. Положение пузырька воздуха регистрировали сразу и через 30 минут, когда пациент встал. Конечным параметром результата в этом исследовании было 30-минутное расположение и конфигурация маркерных пузырьков по сравнению с их первоначальным размещением сразу после ЕТ (таблица). От IRB отказались, потому что все ЭТ обычно выполнялись под ультразвуковым контролем.
От IRB отказались, потому что все ЭТ обычно выполнялись под ультразвуковым контролем.
Table 1
Air bubble marker movement immediately post ET and 30 minutes later in the upright position
| Bubble | Bubble | Patients | Patients |
|---|---|---|---|
| movement | splitting | horizontal | стоя |
| Нет | Нет | 10 | 12 |
| Случайно | 0192 43 | 37 | |
| Random | Double | 26 | 24 |
| All directions | Multiple | 5 | 8 |
| Undetectable | Dispersed | 4 | 4 |
| Cornual * (UP) | Нет | 0 | 3 |
| * ARCUAUAT3 |
Открыть в отдельном окне
Первоначальное намерение сравнить количество пузырей в четырех квадрантах после размещения ЭТ и через 30 минут после переноса эмбрионов было отменено из-за расщепления пузырей и невозможности распознать и отследить каждый пузырек по отдельности. Этот непредвиденный результат сделал невозможным статистическое сравнение динамики пузырьков. Таким образом, анализ отслеживания пузырьков был только описательным.
Этот непредвиденный результат сделал невозможным статистическое сравнение динамики пузырьков. Таким образом, анализ отслеживания пузырьков был только описательным.
В таблице показано движение пузыря, в том числе отсутствие движения пузыря и различные степени смещения пузыря внутри полости матки. Движение пузырьков характеризовалось как стационарное, беспорядочное или роговое. Движение морфологии пузырьков было разделено на расколы, дисперсию и невозможность обнаружения пузырьков. Эта оценка была суммирована у пациентов, лежащих горизонтально сразу после переноса эмбрионов и вставающих через 30 минут после переноса эмбрионов. Движение пузырьков не было обнаружено только у 10/88 (11%) пациентов сразу после ЭТ (таблица). В положении стоя у 12/88 (12%) пациентов движения пузыря не наблюдалось. Сравнение пациенток в горизонтальном положении и в положении стоя показывает, что за этот период времени произошло значительное перемещение пузырей внутри полости матки. В таблице показано случайное расщепление и движение пузырьков в течение 30 минут после переноса эмбрионов без какого-либо видимого эффекта гравитации. Маркерные пузырьки воздуха часто лопаются после переноса эмбрионов, когда пациент находится в горизонтальном положении.
Маркерные пузырьки воздуха часто лопаются после переноса эмбрионов, когда пациент находится в горизонтальном положении.
Цель этого описательного исследования состояла в том, чтобы проиллюстрировать закономерности миграции пузырьков воздуха. Исход беременности не был целью в этой статье и не мог быть надежно извлечен из данных из-за смешанных переменных. Предыдущие отчеты предполагают, что размещение пузырьков воздуха в катетере для переноса не влияет на частоту наступления беременности [7]. Тем не менее, авторы обнаружили, что пузырьки воздуха очень полезны в качестве инструмента визуализации, позволяющего локализовать эмбрионы. Наличие пузырьков воздуха рядом с эмбрионами в матке не вызывает экспульсии эмбрионов, что изучалось при имитационных переносах с использованием маркера метиленового синего [8]. Широкое окно имплантации с аналогичными показателями наступления беременности наблюдалось при разделении матки на верхнюю и нижнюю половины полостей [9].]. Дополнительным подтверждением этой практики стали исследования, показавшие, что 80% имплантаций эмбрионов происходят в исходной области переноса [10].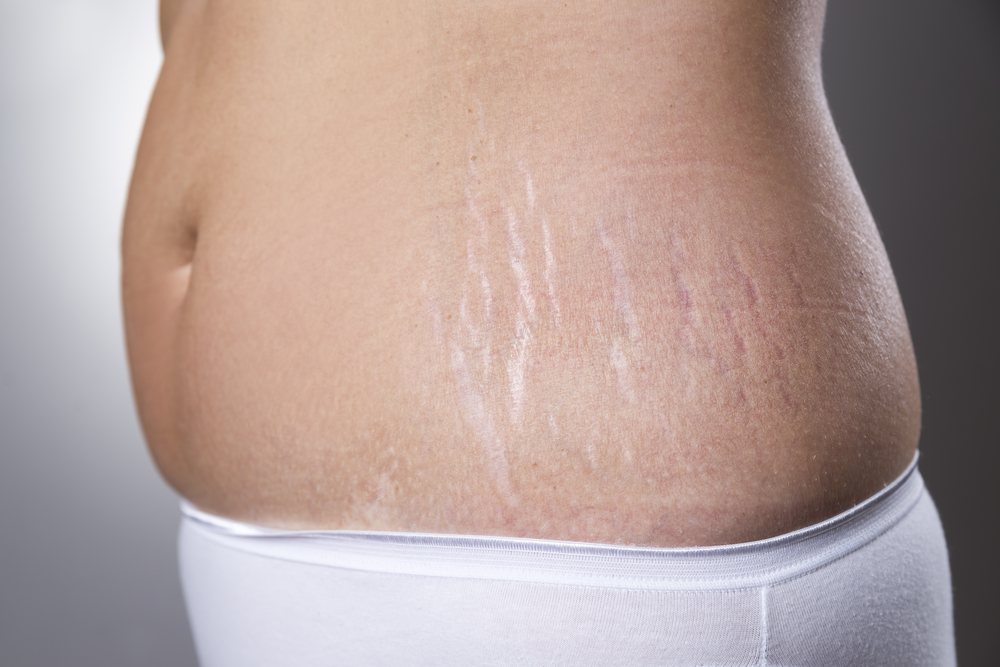 Даже без недвусмысленных подтверждающих доказательств рутинная визуализация маркерного пузыря стала широко распространенной.
Даже без недвусмысленных подтверждающих доказательств рутинная визуализация маркерного пузыря стала широко распространенной.
Отслеживание пузырей в УЗИ и руководство УЗ-ЭТ требуют дополнительного квалифицированного специалиста по УЗИ во время переноса эмбрионов, что еще больше усложняет процесс ПЭ и вводит еще одну переменную навыка, которую трудно оценить и контролировать в разных местах и программах. Цель этого двухцентрового обсервационного исследования состояла в том, чтобы рассмотреть эту вариацию путем накопления аналогичных данных в двух разных странах, аналогичного ультразвукового оборудования и катетерного оборудования и минимальных различий в технике загрузки пузырьками воздуха. Множественное расщепление пузырьков делало количественный подсчет пузырьков ненадежным, поэтому анализ наблюдений был сосредоточен на расположении и конфигурации пузырьков. Интеграция данных из двух разных центров подтвердила наблюдения. Одним из наиболее поразительных наблюдений в этой серии является то, что гравитация не влияет на движение пузырьков. Только у трех дугообразных маток наблюдалась миграция пузырьков в роговой области в положении стоя. У остальных пациентов положение стоя не влияло на размещение и расположение пузырьков. Если движения пузырьков действительно отражают миграцию эмбрионов внутри полости матки, текущие рекомендации по точному размещению эмбрионов в «окне имплантации» оспариваются [11].
Только у трех дугообразных маток наблюдалась миграция пузырьков в роговой области в положении стоя. У остальных пациентов положение стоя не влияло на размещение и расположение пузырьков. Если движения пузырьков действительно отражают миграцию эмбрионов внутри полости матки, текущие рекомендации по точному размещению эмбрионов в «окне имплантации» оспариваются [11].
Разумно предположить, что движение пузырьков в некоторой степени имитирует движение зародыша, хотя зародыши тяжелее и имеют разное поверхностное натяжение. Если эта гипотеза верна, окончательное место имплантации эмбрионов сильно зависит от случайного движения в течение трех дней после переноса эмбрионов. Единственным явно нежелательным местом переноса эмбрионов является введение эмбрионов непосредственно в фаллопиевы трубы, что приводит к более низкой частоте успешных беременностей и более высокой частоте внематочной беременности [12]. Обычное руководство США устраняет это осложнение. Дополнительные события во время переноса эмбрионов, приводящие к более низкой частоте наступления беременности, включают нераспознанное размещение эмбрионов в шейке матки или очень низкое размещение сегмента матки, что приводит к выходу эмбрионов обратно в цервикальный канал [13]. Эти нежелательные явления можно предотвратить с помощью рутинных рекомендаций США. Таким образом, это исследование не означает, что во время ЭТ нет необходимости в проведении УЗИ.
Эти нежелательные явления можно предотвратить с помощью рутинных рекомендаций США. Таким образом, это исследование не означает, что во время ЭТ нет необходимости в проведении УЗИ.
Если движение пузырьков действительно является случайным явлением, контролируемым сокращениями матки, загрузка пузырьков воздуха в катетер может быть ненужной. На самом деле отслеживание пузырей может не способствовать повышению показателей успешности ЭКО/ЭТ. Ультразвукового отслеживания кончика катетера будет достаточно, чтобы обеспечить раннее распознавание неуместных катетеров для переноса эмбрионов, складчатых катетеров или встроенных кончиков катетеров в области дна или роговицы (рис. -). Устранение ультразвукового отслеживания пузырьков в реальном времени может упростить ЭТ и позволить одному оператору проводить ЭТ под контролем США.
Открыть в отдельном окне
(1) Одиночный пузырь в середине дна. Движение не обнаружено, (2) Один пузырь в положении стоя и пустой мочевой пузырь, Движение не обнаружено, (3, 4) Два пузыря, зарегистрированные с интервалом 25 секунд, изменили свое местоположение
Открыть в отдельном окне
(1) Внешний катетер внедрен в эндометрий задней стенки, (2) правороговая миграция пузыря у пациентки с дугообразной маткой, (3) один пузырь разделен на три пузыря: виден субсерозный передний миоматозный узел, (4) одиночный пузырь, диспергированный в несколько
1. Li R, Lu L, Hao G, Zhong K, Cai Z, Wang W. Перенос эмбрионов под контролем УЗИ брюшной полости улучшает клинические показатели беременности после экстракорпорального оплодотворения: опыт 330 клинических исследований. J Assist Reprod Genet. 2005;22(1):3–8. doi: 10.1007/s10815-005-0813-0. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Li R, Lu L, Hao G, Zhong K, Cai Z, Wang W. Перенос эмбрионов под контролем УЗИ брюшной полости улучшает клинические показатели беременности после экстракорпорального оплодотворения: опыт 330 клинических исследований. J Assist Reprod Genet. 2005;22(1):3–8. doi: 10.1007/s10815-005-0813-0. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Coroleu B, Carreras O, Vieiga, et al. Перенос эмбрионов под контролем УЗИ в послеродовых периодах после экстракорпорального оплодотворения. Хум Репрод. 2000;215:616–620. дои: 10.1093/гумреп/15.3.616. [PubMed] [CrossRef] [Google Scholar]
3. Woolcott R, Stanger J. Ультразвуковое отслеживание движения пузырьков воздуха, связанных с эмбрионом, при стоянии после переноса. Hum Reprod 1998; (8): 2107–9. [PubMed]
4. Fanchin R, Righini C, Olivennes F, Taylor S, de Ziegler D, Frydman R. Сокращения матки во время переноса эмбрионов изменяют частоту наступления беременности после экстракорпорального оплодотворения. Хум Репрод. 1998; 13(7):1968–1974. doi: 10.1093/humrep/13.7.1968. [PubMed] [CrossRef] [Академия Google]
1998; 13(7):1968–1974. doi: 10.1093/humrep/13.7.1968. [PubMed] [CrossRef] [Академия Google]
5. Папа К.С., Кук Э.К., Арни М., Новак А., Расти Д.Р. Влияние глубины переноса эмбрионов на результаты экстракорпорального оплодотворения и переноса эмбрионов. Фертил Стерил. 2004;81(6):1723–1724. doi: 10.1016/j.fertnstert.2004.04.003. [PubMed] [CrossRef] [Google Scholar]
6. Karande VC, Morris R, Chapman C, Rinehart J, Gleicher N. Влияние «врача-фактора» на показатели беременности в крупной программе вспомогательных репродуктивных технологий: делать слишком много повара портят бульон? Фертил Стерил. 1999;71(6):998–1000. doi: 10.1016/S0015-0282(99)00139-9. [PubMed] [CrossRef] [Google Scholar]
7. Krampl E, Zegermacher G, et al. Воздух в полости матки после переноса эмбрионов. Фертил Стерил. 1995;63(2):366–370. [PubMed] [Google Scholar]
8. Mansour RT, Aboulghar MA, et al. Перенос фиктивных эмбрионов с использованием красителя метиленового синего. Хум Репрод. 1994;9(7):1257–1259. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
9. Franco JG, Martins AMVC, et al. Лучшее место для переноса эмбрионов: верхняя или нижняя половина полости эндометрия. Хум Репрод. 2004;19(8): 1785–1790. doi: 10.1093/humrep/deh408. [PubMed] [CrossRef] [Google Scholar]
10. Baba K, Ishihara O, et al. Куда имплантируется эмбрион после переноса у человека? Фертил Стерил. 2000;73(1):123–125. doi: 10.1016/S0015-0282(99)00454-9. [PubMed] [CrossRef] [Google Scholar]
11. Egbacpe-Al Sharhan M, Grudzinskas JG, et al. Влияние позиционной длины матки на показатели частоты имплантации и клинической беременности в циклах лечения ЭКО и переноса эмбрионов. Хум Репрод. 2000;215:943–946. [Google Scholar]
12. Frankfurter D, Trimarchi JB, Silver CP, Keith DL. Перенос эмбрионов из среднего и нижнего сегментов матки в постимплантационный период и частоту наступления беременности по сравнению с фундальным переносом эмбрионов. Фертил Стерил. 2004;81(1):173–174. [PubMed] [Google Scholar]
13.

 Часть больных генитальным герпесом жалуются на общее недомогание во всем теле, головные боли, повышение температуры до субфебрильных значений, у некоторых нарушается сон, а также, появляется тревожность и раздражительность. Как правило, на этапе развития заболевания больные отмечают ощущение жжения, зуд, «раздражение и «щекотание», боли в области половых органов. Зона поражения становится несколько отечной, краснеет, а затем, появляются единичные или множественные мелкие пузырьки до 2-3 мм. Содержимое этих пузырьков вначале прозрачное, затем мутнеет, и становится гнойным. В течение нескольких дней пузырьки опорожняются, подсыхают, образуются корочки, которые постепенно отпадают, а на месте этих высыпаний на несколько дней остаются пятна, и впоследствии исчезают совсем.
Часть больных генитальным герпесом жалуются на общее недомогание во всем теле, головные боли, повышение температуры до субфебрильных значений, у некоторых нарушается сон, а также, появляется тревожность и раздражительность. Как правило, на этапе развития заболевания больные отмечают ощущение жжения, зуд, «раздражение и «щекотание», боли в области половых органов. Зона поражения становится несколько отечной, краснеет, а затем, появляются единичные или множественные мелкие пузырьки до 2-3 мм. Содержимое этих пузырьков вначале прозрачное, затем мутнеет, и становится гнойным. В течение нескольких дней пузырьки опорожняются, подсыхают, образуются корочки, которые постепенно отпадают, а на месте этих высыпаний на несколько дней остаются пятна, и впоследствии исчезают совсем.




 Первые признаки возникают через неделю. Характерны частые и болезненные мочеиспускания, маточные кровотечения, боли внизу живота и в области спины.
Первые признаки возникают через неделю. Характерны частые и болезненные мочеиспускания, маточные кровотечения, боли внизу живота и в области спины.