Почему живот опускается у беременных: Предвестники родов — роддом «Лелека»
Содержание
«Подумаешь, ноги могут отказать»: как рожениц губят выдавливанием
После ареста заведующей филиалом московского роддома Марины Сармосян выяснилось, что запрещенное в 1992 году выдавливание применяется во время родов по всей России. Молодые мамы рассказали «Газете.Ru», как медики давили им на живот, чтобы извлечь ребенка, хотя как у каждой из них было показание к кесареву сечению. В итоге подобные манипуляции приводили к неизлечимым травмам у младенцев и даже к летальному исходу.
После ареста экс-заведующей филиалом родильного дома ГКБ им. С.И. Спасокукоцкого (бывшего роддома №27) Марины Сармосян, использовавшей выдавливание во время принятия родов, многие жительницы России стали узнавать себя в историях ее пациентов. Недавно родившие девушки рассказали «Газете.Ru», как врачи извлекали из них младенцев с помощью метода, который был официально запрещен в стране в 1992 году из-за повышенной опасности.
«Посмотрите, какая нежная, не выдавливайте ей!»
25-летняя Наталья Зыкина из Твери подозревает, что именно из-за выдавливания ее ребенок скончался, не прожив и дня. По словам девушки, во время беременности УЗИ не показало, что у ее малыша есть какие-либо физические отклонения. Однако ближе к концу срока у самой роженицы врачи выявили предлежание плаценты (патология, при которой существует угроза преждевременных родов и прерывания беременности — прим. «Газеты.Ru»).
По словам девушки, во время беременности УЗИ не показало, что у ее малыша есть какие-либо физические отклонения. Однако ближе к концу срока у самой роженицы врачи выявили предлежание плаценты (патология, при которой существует угроза преждевременных родов и прерывания беременности — прим. «Газеты.Ru»).
«На седьмом месяце начались те самые преждевременные роды, их на протяжении месяца останавливали лекарствами. Однако уже на восьмом в больнице быстренько меня выписали, так как беременность в 35 недель, по их мнению, уже не требует такого внимания. Без особых рекомендаций я уехала домой», — рассказала Зыкина.
30 августа начались роды — девушка вызвала скорую помощь и поехала вместе с супругом в Тверской роддом №1. «Раскрытие произошло довольно быстро, но ребенок примерно три часа не опускался в родовые пути. В это время врач разрывалась между пятью роженицами, кто-то родил прямо в палате», — поделилась воспоминаниями тверичанка.
Ребенок долгое время не выходил из утробы, из-за чего девушке поставили капельницу с окситоцином (стимулятор родовой деятельности — прим. «Газеты.Ru»). При этом сначала медик попала не в ту вену, и в результате у роженицы из руки пошла кровь — позже от перенапряжения она пошла и носом.
«Газеты.Ru»). При этом сначала медик попала не в ту вену, и в результате у роженицы из руки пошла кровь — позже от перенапряжения она пошла и носом.
«Я чувствовала, что что-то не так. В итоге врач несколько раз обхватывала живот и ложилась на него всем весом. Таким образом минут через 40 родился мальчик. Он был розового цвета, но молчал. Врач и акушерка слушали сердце малыша и переглядывались»,
— рассказала девушка.
Она добавила, что ребенка смог реанимировать только неонатолог — после его манипуляций младенец стал издавать звуки. Врачи заявили, что состояние малыша удовлетворительное, однако, по словам Зыкиной, она чувствовала, что что-то не так, и просила медиков перепроверить состояние сына.
«После родов болели ребра. Ребенок через несколько часов стал себя чувствовать хуже и хуже. Врачи не понимали, что с ним. Предположили, что не раскрылись легкие. Положили под искусственную вентиляцию легких», — сообщила девушка.
Через 13 часов после рождения младенец скончался — как утверждает женщина, врачи еще долго не говорили ей о смерти мальчика. «Часа два с половиной меня морозили и говорили, что все окей, но потом пришел реаниматолог и со слезами на глазах все рассказал. В протоколе о смерти написали пневмонию, гипоксию и открытое овальное окно в сердце. Врачи просто не хотели брать ответственность за свои действия. Мать виновата, инфекции. Очень удобно», — сообщила Зыкина.
«Часа два с половиной меня морозили и говорили, что все окей, но потом пришел реаниматолог и со слезами на глазах все рассказал. В протоколе о смерти написали пневмонию, гипоксию и открытое овальное окно в сердце. Врачи просто не хотели брать ответственность за свои действия. Мать виновата, инфекции. Очень удобно», — сообщила Зыкина.
Она добавила, что недавно консультировалась с другим врачом по поводу трагедии, однако он ей заявил: «Посмотрите, какая нежная, не выдавливайте ей!».
«Ну подумаешь, ноги могут отказать — ну полежишь»
24-летняя Екатерина Самойлова (имя изменено — «Газета.Ru») родила в июле 2018 года в Калужской области — тоже с применением выдавливания, из-за которого ее ребенок получил несколько заболеваний, а сама девушка с тех пор боится снова оказаться в роддоме.
По словам Самойловой, во время беременности у ее ребенка врачи также не выявили никаких отклонений, однако в связи с заболеванием шейки матки и некоторыми болезнями, пережитыми в детстве, у девушки были показания к кесареву сечению.
«Я ходила еще к нескольким гинекологам после того, как мой врач сказал мне про кесарево. Но те, обследовав меня, сказали: «Ничего, сама родишь, и не такие рожали, а если осложнения будут или рецидив, то это потом, сейчас-то главное, что родишь сама». Еще была у невролога, и от него прозвучала прекрасная фраза: «Ну подумаешь, ноги могут отказать — ну полежишь», — поделилась воспоминаниями Самойлова.
После всех этих приемов у врачей девушка задалась вопросом, кто будет сидеть с ребенком, если естественные роды вдруг обернутся заболеваниями — супруга у нее не было.
За две недели до родов Самойлову положили в роддом на сохранение. Позже она пошла договариваться о том, чтобы во время самого процесса ей вкололи эпидуральную анестезию. «Врач, которая вела меня в роддоме, была грубой и жестокой. Она бы не дала мне обезболивающее просто так, объяснив это тем, что все и без него рожают, а я слишком нежная. Это был прекрасный поток информации, который эмоционально мне никак не помог», — отметила жительница Калужской области.
Когда у девушки начались роды, она час пролежала с потугами в одиночестве — после этого к ней пришли заведующая родительным отделением, акушерка и «толпа интернов». «Но в тот момент мне было все равно. Я тужилась, но неправильно, как мне говорили врачи. И заведующая дала команду акушерке: «Толкай давай!». В итоге она стала давить на живот, и он вышел»,
— рассказала Самойлова.
С первых дней медики зафиксировали у младенца желтушку (явление, при котором кожа ребенка окрашивается в желтовато-смуглый цвет, также желтеют слизистые оболочки и глазные белки — прим. «Газеты.Ru»), поражение центральной нервной системы и гипоксию (пониженное содержание кислорода в организме или отдельных органах и тканях).
«Почему все до талого стараются, чтобы рожали сами? Я сейчас ношу второго ребенка, и уже много врачей встретилось, которые забили на мое здоровье. Мне очень интересно, добьюсь ли я кесарева? Я не хочу, чтобы калечили меня и мое дитя. Кто потом воспитает, если я останусь инвалидом или умру?» — переживает девушка.
«Две акушерки выдавливали локтями»
Еще одной жертвой выдавливания стала 27-летняя Мария Синельникова из Самары. По словам девушки, беременность обнаружилась случайно — в 2017 году она собиралась делать лапароскопию, однако предоперационное УЗИ показало, что пациентка находится на шестой неделе.
«С этого дня начались нервяки. У меня был диплом и в то же время дичайший токсикоз. Беременность протекала тяжело, складывалось впечатление, что я просто инкубатор, ведь врачи не обращали внимание на мои жалобы. Выявили сахарный диабет, подтвердили наличие серьезной проблемы с сердцем, сильно упало зрение», — рассказала Синельникова.
В связи с обнаруженными заболеваниями девушку направили рожать в Самарский областной клинический кардиологический диспансер им В. П. Полякова. УЗИ показывали, что несмотря на заболевания будущей матери, с ребенком в утробе все в порядке.
Роды у самарчанки начались в срок — 26 января 2018 года, однако сама родовая деятельность была слабая. Врачи вкололи окситоцин, но она чувствовала, что не сможет родить самостоятельно, поэтому умоляла врачей применить кесарево сечение, на что получила ответ: «С какой стати?»
Врачи вкололи окситоцин, но она чувствовала, что не сможет родить самостоятельно, поэтому умоляла врачей применить кесарево сечение, на что получила ответ: «С какой стати?»
«На родовом кресле было все как в тумане. Взялись за руки две акушерки и локтями выдавливали, практикантка сделала укол в промежность и надрез, а доктор использовала вакуум (вид оперативного родоразрешения, при котором применяется устройство в виде вакуумной чашечки для удаления ребенка из родового отверстия через влагалище – «Газета.Ru»). Потом пришел анестезиолог, вкатил мне наркоз, и я уснула», — описала ход родов женщина.
Когда она очнулась, врачи не разрешили ей увидеть ребенка — более того, они ничего не сообщали о его состоянии. «Через день я его увидела. Оказалось, что он лежит в реанимации весь в капельницах. Из-за всех этих манипуляций ребенок получил родовую травму — кефалогематому (кровоизлияние, располагающееся между костями черепа и надкостницей — «Газета.Ru»). Также он получил тремор и угрозу детского церебрального паралича (ДЦП)», — сообщила Синельникова.
Она добавила, что в итоге ребенку пришлось проходить долгое и дорогостоящее лечение. «Все неврологи, педиатры, с которыми я общалась, говорили, что надо было делать кесарево сечение, и винили меня в том, что я не настояла», — отметила девушка.
Гинеколог-эндокринолог Вера Балан отмечает, что кесарево сечение — это нежелательный метод. «Ребенок должен пройти родовые пути, чтобы адаптироваться сразу к внешним условиям. Кесарева сечения не должно быть много — в некоторых случаях женщины просто не хотят рожать сами. Положено рожать самой», — заявила эксперт «Газете.Ru».
Кроме того, она поддержала арестованную экс-заведующую филиалом роддома Марину Сармосян. «Кто-то из рожениц сказал про выдавливание, и все поверили. Но никто из этих людей не был народах, они не знают, так это происходило или не так. Женщине, может, показалось, что это было выдавливание. Сармосян умный человек. Акушеры не дураки — особенно такие опытные, как она», — заключила гинеколог-эндокринолог.
врач-гинеколог, к.
 м.н Коган Яна Эдуардовна.
м.н Коган Яна Эдуардовна.
03 декабря 2019
Вот и прошло девять месяцев. А Ваш
малыш не спешит появляться на свет. Почему? И что же делать маме?
Многие женщины, у которых роды не начинаются после 40-41 недели, испытывают
тревогу. Каждый новый день тянется, кажется, бесконечно долго. Они жалуются:
«Одни сутки, как целая неделя!»
Мамочке бы успокоиться, да как тут расслабишься? Врачи пугают проблемами с
ребенком и стимуляцией родов. Мучает
мысль, не перенашивает ли она?
Беременность переношенная?
Для начала давайте определимся со сроками.
Переношенная беременность продолжается более 294 дней, сопровождается внутриутробным страданием плода и заканчивается рождением ребенка с признаками
биологической перезрелости, что и определяет высокий риск у него анте- и интранатального дистресс-синдрома и затрудненной неонатальной адаптации.
Частота переношенной беременности в
среднем от 1,4 до 16 % (в среднем 8-10 %) и
не имеет тенденции к снижению.
Причины перенашивания.
Какие же причины лежат в основе переношенной беременности?
Переношенную беременность правильнее
рассматривать как патологическое явление,
обусловленное определенными причинами, зависящими от состояния организма,
как матери, так и плода. Преморбидным
фоном для перенашивания беременности
могут явиться перенесенные ранее детские
инфекционные заболевания (скарлатина,
паротит, краснуха и др.), играющие значительную роль в формировании репродуктивной системы женщины, а также экстрагенитальные заболевания.
Перенашиванию беременности способствуют инфантилизм, перенесенные аборты, воспалительные заболевания внутренних органов, которые вызывают изменения
в нервно-мышечном аппарате матки и приводят к эндокринным нарушениям. Известную роль в перенашивании беременности играют эндокринные заболевания, нарушения жирового обмена,
психические травмы, токсикозы второй половины беременности. У первобеременных
(особенно пожилых) перенашивание встречается чаще, чем у повторнородящих. Не
Не
исключается, что переношенность может
быть обусловлена и специфическим заболеванием плода. Это предположение основано на том, что частота аномалий развития
у детей при переношенной беременности
почти в 3 раза выше, чем при доношенной
беременности. При этом преобладают пороки развития центральной нервной системы (анэнцефалия, гидроцефалия, микроцефалия), болезнь Дауна, а также поликистоз
почек. На этом фоне снижается интенсивность процесса синтеза эстрогенов, в котором активное участие принимает плод.
Клиническая картина переношенной
беременности выражена неярко, диагностика вызывает трудности. При истинном
перенашивании беременности (более 41
недели) часто наблюдается отсутствие нарастания массы тела беременной или ее
снижение более чем на 1 кг; уменьшение
окружности живота на 5-10 см, что обычно
связано с уменьшением количества околоплодных вод, снижение тургора кожи; реже
падение массы тела, обусловленное вторичной гипотрофией переношенного плода;
маловодие и зеленое окрашивание околоплодных вод, более высокое стояние дна
матки; выделение молока, а не молозива,
усиление или ослабление движений плода,
что указывает на гипоксию плода, вследствие нарушения маточно-плацентарного
кровообращения; изменение частоты, ритма и тембра сердечных тонов плода; незрелость или недостаточная зрелость шейки
матки; крупные размеры плода, увеличение плотности костей черепа, узость швов
и родничков.
Течение родов при переношенной беременности характеризуется многочисленными осложнениями; преждевременным
или ранним излитием околоплодных вод,
аномалией родовой деятельности, затяжными родами, гипоксией плода и родовой травмой. Как правило, внутриутробная
гипоксия плода при перенашивании
проявляется с началом родовой деятельности или после преждевременного излития околоплодных
вод что связано с ухудшением маточно-плацентарного
кровообращения в связи
с функционально-морфологическими изменениями в плаценте. Гипоксии способствуют
пониженная функция надпочечников плода, чувствительность к
кислородной недостаточности во
время родов вследствие повышенной зрелости центральной нервной системы, пониженная способность головки к конфигурации, значительные размеры плода, частые
нарушения сократительной деятельности
матки; возбуждение или стимуляция родовой деятельности, частые оперативные вмешательства во время родов.
К характерным ультразвуковым признакам переношенной беременности, наряду
с данными, подтверждающими нарушение
состояния плода, относятся уменьшение
толщины плаценты, наличие петрификатов в плаценте, маловодие, снижение
интенсивности маточно-плацентарного и
фетоплацентарного кровотока по данным
допплерографии. Подтверждением нарушения состояния плода могут служить и
Подтверждением нарушения состояния плода могут служить и
данные КТГ. Наиболее точно установить
диагноз переношенной беременности возможно только при комплексном использовании различных методов диагностики, а
не с помощью какого-то одного метода.
В связи с более частыми осложнениями в
родах отмечается и более высокая частота
оперативного родоразрешения с применением акушерских щипцов, вакуум-экстракции или путем кесарева сечения. В послеродовом периоде при запоздалых родах
чаще возникают гипо- и атонические кровотечения, обусловленные сниженной сократительной активностью матки, а также
нарушением процессов отслойки плаценты.
Имеет место также и более высокая частота
послеродовых воспалительных осложнений. Наиболее
частыми среди них являются такие, как нагноение раны промежности, эндометрит,
тромбофлебит, мастит.
Пациенткам, входящим в группу высокого риска по перенашиванию беременности со стороны наблюдающих их врачей
должно быть уделено серьезное внимание.
Любая беременная должна иметь четкое
представление о сроке предстоящих своевременных родов. При сроке беременности
более 40 недель рекомендуется госпитализация в стационар, в котором имеются современные методы исследования для уточнения срока беременности и контроля за
состоянием плода.
В постнатальном периоде у переношенных детей отклонения от нормального
развития наблюдаются в 20-50 % случаев.
Асфиксия отмечается почти у 50 % новорожденных. У переношенных детей часто
наблюдается желтуха, гормональные кризы, неврологические нарушения, снижение
адаптационных способностей, инфекционное поражение кожи. Более высокая заболеваемость переношенных новорожденных
объясняется снижением их иммунологической защиты.
Поделиться в соц.сетях:
Знаки, прогресс и чего ожидать
youtube.com/embed/ZTLTHcugTOg»>
Чего ожидать во время родов и родоразрешения.
Как работает рабочая сила?
Когда ваша беременность подходит к концу, ваше тело будет готовиться к родам. Это процесс, в ходе которого родится ваш ребенок. Труд часто различен для каждого человека. У кого-то быстрые роды, у кого-то долгие и тяжелые роды. У других людей могут даже возникнуть роды, которые останавливаются или прекращаются, что приводит к медицинскому вмешательству.
Ранние роды
В среднем роды длятся от 12 до 24 часов при первых родах и обычно короче (от 8 до 10 часов) при других родах. За это время вы испытаете три стадии родов. Первая стадия родов обычно самая продолжительная и длится с момента первых родов до раскрытия шейки матки. Начало этой стадии называется ранними родами. Ранние роды описываются как раскрытие от 0 до 6 сантиметров.
Активные роды
По мере вашего прогресса и усиления схваток вы перейдете ко второй части первой стадии родов, называемой активными родами. Активные роды — это раскрытие с 6 до 8 сантиметров, а затем переход во вторую стадию, когда вы расширяетесь с 8 до 10 сантиметров. Ваши схватки станут еще сильнее во время активных родов, и шейка матки быстро откроется. Второй период родов – это когда вы тужитесь. Это фаза ваших родов, когда вы действительно родите ребенка.
Активные роды — это раскрытие с 6 до 8 сантиметров, а затем переход во вторую стадию, когда вы расширяетесь с 8 до 10 сантиметров. Ваши схватки станут еще сильнее во время активных родов, и шейка матки быстро откроется. Второй период родов – это когда вы тужитесь. Это фаза ваших родов, когда вы действительно родите ребенка.
Послед
Третий этап — момент рождения плаценты. Это также называется послед.
На этих стадиях ваше тело готовится к родам, проходя через расширение и сглаживание.
- Расширение : Это процесс, при котором шейка матки растягивается и открывается, освобождая место для рождения ребенка. Дилатация измеряется от 1 до 10 сантиметров. Ваш врач проведет вагинальный осмотр, чтобы проверить, насколько вы раскрыты во время родов. Во втором периоде родов у вас будет раскрытие на 10 сантиметров.
- Сглаживание : Шейка матки не только растягивается во время родов, но и становится тоньше. Укорочение и истончение шейки матки измеряется в процентах.
 Вы будете прогрессировать от 0% до 100% стирания во время родов.
Вы будете прогрессировать от 0% до 100% стирания во время родов.
Думайте о шейке матки как о круглом дверном проеме, который должен расширяться наружу и становиться тоньше, прежде чем ваш ребенок сможет пройти через него. Это растяжение и истончение вызваны сокращениями. Схватки можно описать по-разному: от неприятных спазмов, напоминающих менструацию, до болезненного стягивания живота. Вы также можете почувствовать тупую боль в спине и нижней части живота, а также давление в области таза.
Во время схваток мышцы матки регулярно сокращаются, чтобы расширить и сгладить (открыть и истончить) шейку матки. Во время схваток живот становится твердым. Между схватками матка расслабляется, а живот становится мягким. Несмотря на то, что они могут быть болезненными, каждая схватка помогает вам продвигаться вперед во время родов.
Как я узнаю, что у меня роды?
Может быть трудно понять, когда у вас настоящие роды. В частности, родители-новички могут ошибочно принять другие симптомы или нерегулярные практические схватки (так называемые схватки Брэкстона-Хикса) за настоящие роды. Истинные роды имеют закономерность и неуклонно прогрессируют с течением времени.
Истинные роды имеют закономерность и неуклонно прогрессируют с течением времени.
Во время настоящих родов вы заметите определенную закономерность в своих схватках. Вместо нерегулярных схваток Брэкстона-Хикса, которые вы могли чувствовать во время беременности, которые появлялись, а затем беспорядочно исчезали, эти схватки будут продолжаться в течение длительного периода времени. Есть три вещи, на которые вы должны обращать внимание, когда у вас настоящие роды.
- Частота : Как часто у вас случаются схватки? Отслеживайте их с помощью журнала или приложения для родов на телефоне, чтобы убедиться, что они приходят через равные промежутки времени.
- Продолжительность : Какова продолжительность каждой из ваших схваток? По мере того, как ваши роды продолжаются, ваши схватки будут длиться все дольше и дольше. Используйте секундомер, часы или держите под рукой таймер на телефоне, чтобы записывать продолжительность каждой схватки.

- Интенсивность : Ваши схватки становятся сильнее? Схватки могут становиться сильнее, и вы можете ощущать их более интенсивно по мере прохождения этапов родов. Следите за тем, как ощущаются ваши схватки с течением времени.
Есть ли признаки того, что у меня скоро начнутся роды?
У многих женщин есть несколько предродовых признаков, которые могут указывать на скорое начало родов. К таким признакам родов относятся:
- Боли в спине.
- Диарея.
- Потеря веса.
- Nesting (уборка и организация дома).
Никто точно не знает, что вызывает начало родов, но некоторые гормональные и физические изменения могут указывать на начало родов.
Что такое схватки Брекстона-Хикса?
Часто называемые тренировочными схватками, схватки Брэкстона-Хикса представляют собой нерегулярные схватки, не вызывающие изменения шейки матки. Думайте о них как о тестовом прогоне настоящей вещи. Они могут начать происходить в конце вашей беременности и могут напугать людей, заставив их думать, что они рожают. Это называется ложный труд.
Это называется ложный труд.
Схватка Брэкстона-Хикса ощущается как внезапное резкое напряжение мышц живота. Несмотря на то, что это очень похоже на то, как ощущаются схватки, схватки Брэкстона-Хикса не следуют шаблону и не прогрессируют с течением времени. Они также могут прекратиться, когда вы ляжете или расслабитесь. Когда вы начнете испытывать эти тренировочные сокращения, следите за ними. Записать их — лучший способ отличить истинные роды от ложных.
Что такое молния?
Облегчение — это процесс, при котором ваш ребенок оседает или опускается в таз. Это может произойти за несколько недель или за несколько часов до родов. Когда это происходит, вы можете испытывать некоторое повышенное давление в нижней части таза. Поскольку ваша матка больше опирается на мочевой пузырь после облегчения, вы также можете чувствовать потребность в мочеиспускании чаще. Вы можете заметить, что у вас не такая одышка, как только ваш ребенок падает.
Что такое слизистая пробка и что означает ее выпадение?
Во время беременности густая слизь, называемая пробкой, блокирует отверстие шейки матки. Эта заглушка держит вашу матку закрытой от родовых путей и снаружи вашего тела и предотвращает попадание бактерий в вашу матку. Когда шейка матки начинает размягчаться, истончаться и открываться, слизь выбрасывается во влагалище. Не каждая слизистая пробка будет выглядеть одинаково. Возможные цвета слизистой пробки могут включать:
Эта заглушка держит вашу матку закрытой от родовых путей и снаружи вашего тела и предотвращает попадание бактерий в вашу матку. Когда шейка матки начинает размягчаться, истончаться и открываться, слизь выбрасывается во влагалище. Не каждая слизистая пробка будет выглядеть одинаково. Возможные цвета слизистой пробки могут включать:
- Прозрачный.
- Розовый.
- Слегка кровавый.
Роды могут начаться вскоре после отхождения слизистой пробки или через несколько недель.
Как рассчитать время схваток?
Во время родов важно следить за своими схватками. Вашему лечащему врачу необходимо знать, как долго длятся ваши схватки (продолжительность), как часто они случаются (частота) и насколько они интенсивны. Когда вы рассчитываете время схваток, вам понадобится способ записывать каждую из них — ручка и бумага или приложение на вашем телефоне, а также таймер или часы. Убедитесь, что вы отслеживаете каждую схватку от начала до конца, а также время между каждой схваткой.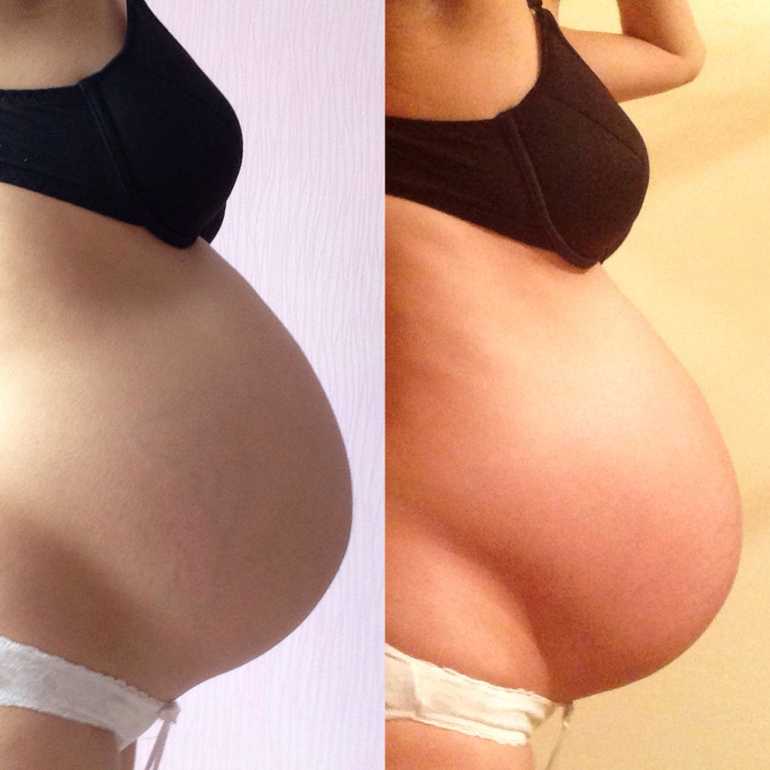 Это второе измерение поможет вашему врачу узнать частоту ваших схваток.
Это второе измерение поможет вашему врачу узнать частоту ваших схваток.
Зафиксировать интенсивность ваших схваток может быть сложно. Это действительно может варьироваться от человека к человеку. Часто простой способ отслеживать интенсивность ваших схваток — это записывать, когда вы не можете ходить, говорить или смеяться во время схваток.
Могу ли я что-нибудь сделать, чтобы справиться со схватками?
По мере приближения конца беременности рекомендуется обсудить со своим лечащим врачом различные способы борьбы с болью и дискомфортом во время родов. Ваш лечащий врач обсудит с вами несколько вариантов облегчения боли.
Есть также способы справиться с дискомфортом родов дома или без лекарств, в том числе:
- Отвлеките себя прогулкой, походом по магазинам или просмотром фильма.
- Понежьтесь в теплой ванне или примите теплый душ. Обязательно спросите своего лечащего врача, следует ли вам принимать ванну, если ваш мешок с водой порвался.

- Сядьте на мяч для рождения.
- Слушайте музыку.
- Приглушите свет.
- Используйте ароматерапию.
- Сходить на массаж.
- Оставайтесь в вертикальном положении. Это может помочь при опускании и вращении вашего ребенка.
- Попробуй заснуть, если сейчас вечер. Вы захотите накопить свою энергию перед активными родами.
Как я узнаю, когда у меня отойдут воды?
Возможно, вам знакомо выражение «у меня отошли воды». На самом деле это разрыв амниотической оболочки. Во время беременности ваш ребенок находится внутри наполненного жидкостью мешочка, также называемого мешком с водой. Когда эта мембрана разрывается, вы можете почувствовать внезапный поток или струйку жидкости. Как и многие другие части родов и родов, этот опыт может быть разным для каждого человека. Жидкость обычно не имеет запаха и может выглядеть прозрачной или иметь цвет соломы.
В отличие от подтекания мочи, с которым сталкиваются некоторые беременные женщины, это не прекращается. Амниотическая жидкость часто продолжает подтекать.
Амниотическая жидкость часто продолжает подтекать.
Если у вас отошли воды, позвоните своему поставщику медицинских услуг. Сообщите своему врачу, когда у вас отошли воды, количество (струйка или поток), цвет жидкости и запах. Не используйте тампоны, если у вас отошли воды. Ваши роды могут начаться сразу после того, как отойдут воды. Некоторые женщины уже рожают, когда у них отходят воды, в то время как у других первая стадия родов не наступает в течение некоторого времени после отхождения вод.
Когда мне следует позвонить своему лечащему врачу или обратиться в больницу?
Если у вас возникнут какие-либо вопросы, всегда полезно позвонить своему лечащему врачу. Ваш врач может ответить на любые ваши вопросы о настоящих родах и ложных родах и обсудить, как вы себя чувствуете. Когда вы начнете замечать, что у вас регулярные схватки, позвоните своему врачу, чтобы обсудить, когда вам следует обратиться в больницу. Некоторые женщины могут оставаться дома во время ранних родов, в то время как другим, возможно, придется прийти раньше.
Вам также следует позвонить своему поставщику медицинских услуг, если вы:
- Вам кажется, что у вас отошли воды. Это может быть внезапный выброс жидкости или постоянно вытекающая струйка жидкости.
- Кровоточат (больше, чем кровянистые выделения).
- Испытывайте очень неприятные схватки, которые происходят каждые пять минут, длятся одну минуту и продолжаются в течение часа.
Что произойдет, когда я попаду в больницу?
Когда вы доберетесь до больницы, вы зарегистрируетесь в отделении родовспоможения. Большинство людей сначала увидят в комнате сортировки. Это часть процесса поступления. Обычно рекомендуется брать с собой в комнату сортировки только одного человека.
Из комнаты сортировки вас переведут в комнату родов, родов и восстановления (LDR). Вас попросят надеть больничную одежду. Ваш пульс, кровяное давление и температура будут проверены. Внешний фетальный монитор будет помещен на ваш живот на короткое время, чтобы проверить сокращения матки и измерить частоту сердечных сокращений вашего ребенка. Ваш поставщик медицинских услуг также осмотрит вашу шейку матки, чтобы увидеть, как далеко продвинулись роды. Внутривенная (IV) линия может быть помещена в вену на руке для доставки жидкостей и лекарств.
Ваш поставщик медицинских услуг также осмотрит вашу шейку матки, чтобы увидеть, как далеко продвинулись роды. Внутривенная (IV) линия может быть помещена в вену на руке для доставки жидкостей и лекарств.
Что значит вызвать роды?
Роды не всегда начинаются естественным образом или развиваются так, как должны. В этих случаях ваш врач может поговорить с вами о стимуляции родов. Это медицинская процедура, при которой роды начинаются вашим лечащим врачом. Это может произойти, если вы:
- Просрочили срок родов.
- У вас есть осложнения со здоровьем, такие как высокое кровяное давление, преэклампсия, инфекция или диабет.
- У вас отошли воды, но роды не начались.
- Имеют низкий уровень амниотической жидкости.
Роды можно ускорить или вызвать несколькими способами. Ваш врач посоветует вам лучший и самый безопасный вариант в зависимости от вашего здоровья. Стимулировать роды можно с помощью:
- Лекарств (окситоцина), вводимых внутривенно (непосредственно в вену).

- Разрыв амниотического мешка (воды).
- Отделение амниотической оболочки (мешочка с жидкостью, внутри которого находится ребенок в матке) от стенки матки. Это также называется подметанием мембраны.
- Размягчение шейки матки и стимулирование ее открытия с помощью лекарства, которое можно ввести непосредственно во влагалище.
Индукция родов может занять больше времени, чем спонтанные роды, поскольку процесс созревания шейки матки требует времени.
Какие существуют виды доставки?
Существует два основных вида родоразрешения: вагинальные и кесарево сечение (кесарево сечение). Во время вагинальных родов ваш ребенок проходит естественным путем через родовые пути. Кесарево сечение — это хирургическая процедура, при которой врач делает надрез (разрез) в брюшной полости и доставляет ребенка в операционную. Вагинальные роды являются наиболее распространенным типом родов. Однако иногда вам может понадобиться кесарево сечение по разным причинам, в том числе:
- Если ваш ребенок не находится в положении головкой вниз.

- Если ваш ребенок слишком большой, чтобы естественным образом пройти через таз.
- Если ваш ребенок в бедственном положении.
- Если плацента блокирует шейку матки (состояние, называемое предлежанием плаценты).
- Если у вас есть проблемы со здоровьем или осложнения, которые делают кесарево сечение самым безопасным вариантом.
- Если есть чрезвычайная ситуация, требующая быстрых родов.
Во многих случаях кесарево сечение определяется только после начала родов.
Как долго я буду в больнице?
Продолжительность вашего пребывания в больнице может зависеть от больницы, в которой вы принимаете роды, и типа родов. Как правило, вы будете оставаться в больнице дольше, если у вас кесарево сечение, потому что это хирургическая процедура. Вам также может потребоваться остаться в больнице на более длительный период времени, если у вас возникнут какие-либо осложнения или проблемы со здоровьем во время родов.
Сообщение из клиники Кливленда:
Готовясь к родам, вы испытаете множество чувств. Нормально чувствовать одновременно возбуждение и нервозность. Обсуждение признаков и симптомов с вашим лечащим врачом может помочь вам узнать, чего ожидать. Ваш партнер и медицинская бригада готовы поддержать вас и помочь вам чувствовать себя максимально комфортно в процессе родов.
Нормально чувствовать одновременно возбуждение и нервозность. Обсуждение признаков и симптомов с вашим лечащим врачом может помочь вам узнать, чего ожидать. Ваш партнер и медицинская бригада готовы поддержать вас и помочь вам чувствовать себя максимально комфортно в процессе родов.
Контрольные признаки предсказывают, когда родится (или нет) ребенок | Methodist Health System
Последний месяц беременности наполнен волнением и ожиданием. Так много приготовлений было сделано для большого приезда: душ был дан, детские покрашены, кроватки собраны и подгузники куплены.
Тогда подождите.
Вы ждете какого-то знака. Это сокращение? Я почувствовал струйку? Клянусь, я потерял слизистую пробку! Все признаки того, что ребенок может быть на подходе.
Признаки после осмотра
Каждую неделю во время визита к акушеру-гинекологу-методисту многие будущие мамы смотрят на нас в поисках признаков того, что что-то приближается. Одна из частых просьб – пройти обследование шейки матки…. что каким-то образом число означает, что время близко.
что каким-то образом число означает, что время близко.
Дело в том, что число на самом деле не предсказывает появление ребенка.
При предварительном осмотре шейки матки ваш поставщик ищет нечто большее, чем расширение шейки матки. Многое должно произойти, прежде чем «все системы заработают».
Признаки положения ребенка
Один из первых незаметных сигналов о том, что беременность приближается к концу, — это положение ребенка в тазу, также известное как помолвка. Головка «опускается» в таз на пару сантиметров. Это может произойти за несколько дней или даже всего за несколько часов до начала родов.
Признаки вашей шейки матки
Затем шейка матки размягчается, переходя от консистенции, похожей на кончик вашего носа, к мягкой и мягкой, как ваши губы.
По мере сокращения матки шейка матки перемещается из-за головы ребенка вперед на макушку, ближе к входу во влагалище. Это называется положением шейки матки.
Шейка матки должна истончиться или «стереться». Я думаю об этом как о мини-пончике, который начинается толщиной около двух дюймов и постепенно истончается. Шейка матки, сглаженная на 50 процентов, имеет толщину около 1 дюйма, а сглаженная на 100 процентов означает, что она тонкая, как бумага.
Я думаю об этом как о мини-пончике, который начинается толщиной около двух дюймов и постепенно истончается. Шейка матки, сглаженная на 50 процентов, имеет толщину около 1 дюйма, а сглаженная на 100 процентов означает, что она тонкая, как бумага.
Признаки раскрытия
Обычно раскрытие шейки матки происходит в последнюю очередь. По мере того, как медленно начинается раскрытие, вы можете потерять скопление слизи, находящейся внутри шейки матки, рядом с ребенком. Обычно это не имеет большого клинического значения. «Слизистая пробка» действительно может накапливаться!
Что происходит при дилатации? Снова визуализируйте мини-пончик. Шейное отверстие начинается как ямочка и постепенно открывается. Один сантиметр — это размер кончика вашего пальца, два сантиметра — ширина пенни, а четыре сантиметра — размер крекера Ritz. Десять сантиметров, ширина бублика, — это то, насколько должна раскрыться шейка матки, чтобы пройти над головкой ребенка.
Большинство из этих вещей происходят до начала родов.

 Вы будете прогрессировать от 0% до 100% стирания во время родов.
Вы будете прогрессировать от 0% до 100% стирания во время родов.


