В животе воздух при беременности: Вздутие живота при беременности: почему возникает и что делать
Содержание
Газы и отрыжка во время беременности — Матери сегодня
Газы и отрыжка при беременности – одна из самых частых проблем, возникающих на этом сроке.. Примерно в то же время появились тошнота и рвота. Как вы хорошо знаете, есть много симптомов, которые вы почувствуете, как правило. Так что вам не нужно беспокоиться об этом, а тем более стыдиться.
Хотя это правда, что они могут начаться в течение первых недель, вы можете увидеть их увеличение во втором триместре. Но это правда, что мы не можем обобщать, потому что это не дано одинаково всем женщинам, как если бы это было точным правилом. Хотите узнать, что вызывает газы и отрыжку, или узнать, как их устранить?
Индекс
- 1 Что вызывает газы и отрыжку во время беременности?
- 2 Как узнать, являются ли боли газами?
- 3 Как убрать газы и отрыжку?
- 4 изжога при беременности
- 5 Что чувствует ребенок, когда у матери газы?
Что вызывает газы и отрыжку во время беременности?
По мере роста ребенка пространство в животе сужается. Затем ваш кишечник наполняется, и пищеварение может стать более нерегулярным, вызывая газообразование и вздутие живота. Другими словами, Это будет вызвано давлением, которое оказывает матка на кишечник.. За счет такого роста она немного смещена вверх и, конечно же, тоже в стороны. Итак, это движение и давление, о которых мы упоминали, порождают газы. Надо сказать, что во время беременности мы как ходячий гормон. Именно поэтому в данном случае именно прогестерон вызывает появление метеоризма. Так как при его увеличении кишечный транзит снижается. Иногда мы действительно можем чувствовать некоторую боль, и это вызвано этими причинами, а также тем, что газы не удаляются должным образом.
Затем ваш кишечник наполняется, и пищеварение может стать более нерегулярным, вызывая газообразование и вздутие живота. Другими словами, Это будет вызвано давлением, которое оказывает матка на кишечник.. За счет такого роста она немного смещена вверх и, конечно же, тоже в стороны. Итак, это движение и давление, о которых мы упоминали, порождают газы. Надо сказать, что во время беременности мы как ходячий гормон. Именно поэтому в данном случае именно прогестерон вызывает появление метеоризма. Так как при его увеличении кишечный транзит снижается. Иногда мы действительно можем чувствовать некоторую боль, и это вызвано этими причинами, а также тем, что газы не удаляются должным образом.
Как узнать, являются ли боли газами?
С такими типами тем не всегда возможно обобщать. Потому что это правда, что всегда есть чехлы на любой вкус. Но мы можем сказать, что в течение первого триместра обычно ощущается небольшой дискомфорт во всей области живота. Но в следующих триместрах боль будет концентрироваться с обеих сторон живота. К третьему триместру вы также можете почувствовать давление под диафрагмой. Это правда, что нас может беспокоить любая боль, поэтому вам следует проконсультироваться с гинекологом. Тем не менее, не помешает знать эти детали, чтобы всегда помнить об этом.
К третьему триместру вы также можете почувствовать давление под диафрагмой. Это правда, что нас может беспокоить любая боль, поэтому вам следует проконсультироваться с гинекологом. Тем не менее, не помешает знать эти детали, чтобы всегда помнить об этом.
Как убрать газы и отрыжку?
Теперь, когда мы знаем причины и то, что вызывает этот дискомфорт или боль, мы задаемся вопросом, как мы можем их исправить.
- Старайтесь есть небольшими порциями даже если несколько раз в день. Всегда хорошо пережевывайте каждый кусочек.
- Вам следует избегать определенных продуктов которые уже известны как метеоризм. Некоторые из наиболее распространенных — капуста, нут, брокколи, фасоль и даже брюссельская капуста. Это правда, что если однажды вам захочется, мы не будем теми, кто скажет вам обратное.
- Избегайте, насколько это возможно, всех видов жареной пищи, а также газированных безалкогольных напитков.. Если они нецелесообразны сами по себе, то в данный период нашей жизни тем более.

- ходить немного каждый день, всякий раз, когда ваш врач считает это так. Прежде всего, это хорошо после обеда, потому что это облегчает пищеварение, а это приводит к меньшему газу и отрыжке. Около 20 минут будет более чем достаточно.
- Запомнить слегка приподнимите ноги, когда ложитесьтакже поможет вам. Потому что это способ уменьшить давление на кишечник.
- Больше клетчатки и больше воды Это также два других шага, которые вы должны принять во внимание.
- Избегайте жевательной резинки, а также пейте через соломинку или соломинку. Поскольку сказано, что оба способствуют образованию газов.
изжога при беременности
Как будто этого недостаточно, чтобы были газы и отрыжка, изжога может появиться и при беременности. Что приводит нас к разговору об еще одной из наиболее типичных, но все же довольно неприятных проблем. В этом случае приходится еще раз упомянуть о прогестероне: при его повышении область, соединяющая пищевод с желудком, расслабляется больше, чем нужно.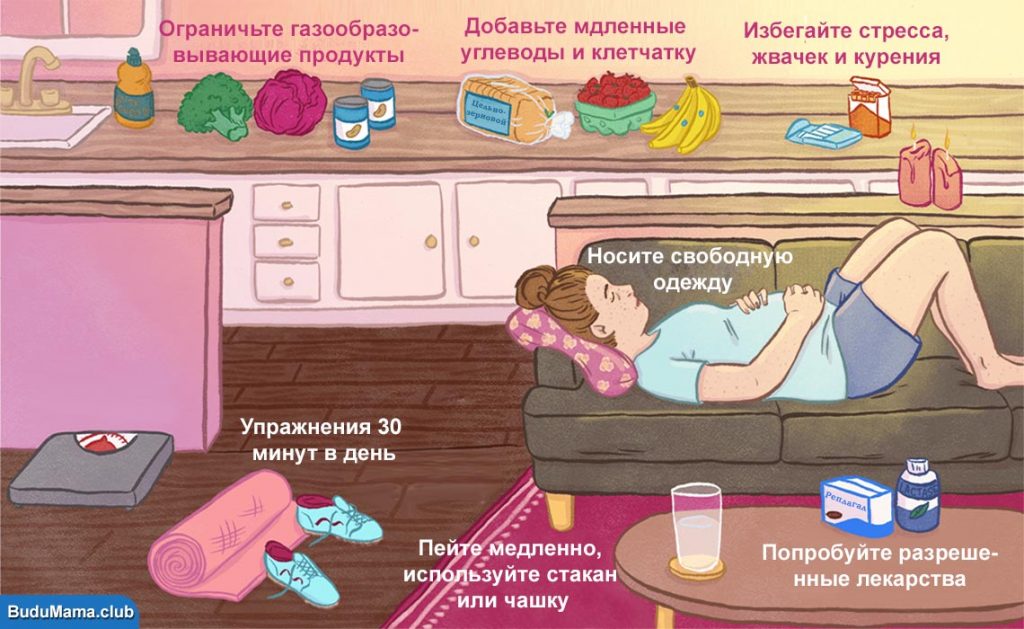 Это заставляет пищу смешиваться и подниматься вместе с желудочным соком. Хотя это может быть и из-за давления, оказываемого маткой на желудок. Для этого, в дополнение к шагам, упомянутым выше, вам следует избегать отхода ко сну сразу после еды. Лучше всего переваривать сидя или во время ходьбы. Хотя, если вы видите, что у вас ничего не работает, то вам следует самостоятельно проконсультироваться, что ваш врач может дать вам конверт или таблетку, облегчающую симптомы.
Это заставляет пищу смешиваться и подниматься вместе с желудочным соком. Хотя это может быть и из-за давления, оказываемого маткой на желудок. Для этого, в дополнение к шагам, упомянутым выше, вам следует избегать отхода ко сну сразу после еды. Лучше всего переваривать сидя или во время ходьбы. Хотя, если вы видите, что у вас ничего не работает, то вам следует самостоятельно проконсультироваться, что ваш врач может дать вам конверт или таблетку, облегчающую симптомы.
Что чувствует ребенок, когда у матери газы?
Хотя нас это довольно раздражает, малыш может ничего не знать. Это более, они не повлияют на вас, если вы их почувствуете, и если это произойдет, они придут к вам в виде отдаленного звука. Так что в данном случае нам бояться нечего. Конечно, вам следует избегать упомянутых продуктов и всех тех, которые вызывают газообразование, но вы никогда не должны питаться правильно и сбалансированно. Так как и вы, и ваш ребенок должны иметь все питательные ценности.
Содержание статьи соответствует нашим принципам редакционная этика. Чтобы сообщить об ошибке, нажмите здесь.
Вы можете быть заинтересованы
Одышка у беременных | Nestle Baby
Беременность
Статья
0 отзывы
Во второй половине беременности у многих женщин возникает одышка. При этом она бывает такой сильной, что становится поводом для беспокойства.
2мин.
на прочтение
фев. 17, 2022
Почему возникает одышка?
У беременной женщины частота дыхания увеличивается до 24 движений в минуту (на 4 — 8 больше, чем до беременности). Одышка может нарастать при физической нагрузке. Наиболее выражена одышка у будущих мам, которые ожидают двойню или тройню. Как правило, одышка никак не сказывается на состоянии ребенка. Это связано с тем, что особый фетальный гемоглобин связывает гемоглобин. Однако дискомфорт, обусловленный одышкой может вызвать волнение у будущей мамы, что нежелательно во время беременности.
Это связано с тем, что особый фетальный гемоглобин связывает гемоглобин. Однако дискомфорт, обусловленный одышкой может вызвать волнение у будущей мамы, что нежелательно во время беременности.
Важно!
Основной причиной одышки при беременности является увеличение давления в брюшной полости, ведущее к смещению диафрагмы вверх. Это приводит к тому, что размах дыхательных движений уменьшается, смещаются органы, в первую очередь сердце, и появляется ощущение нехватки воздуха.
Чтобы снять приступ одышки, желательно сесть на стул или лечь, подложив под голову подушку, и постараться максимально расслабиться. Далее нужно выполнить дыхательные упражнения: медленный спокойный вдох и такой же спокойный глубокий выдох. Такие дыхательные упражнения можно повторить 2-3 раза. Дыхательную гимнастику можно выполнять и в положении на четвереньках, это поможет уменьшить давление на диафрагму.
Также следует придерживаться несколько советов, позволяющих уменьшить проявления одышки во время беременности:
- Ежедневные прогулки не менее 2-3 часов.
 При этом если вы работаете, то прогулок может быть несколько в течение дня по 30-60 минут. Можно выйти на прогулку в обед, пройтись после работы;
При этом если вы работаете, то прогулок может быть несколько в течение дня по 30-60 минут. Можно выйти на прогулку в обед, пройтись после работы; - Ночной сон должен быть с приподнятой головой, а при выраженной одышке — в полусидячем положении;
- Одежда и бельё должны быть свободными, не стесняющими движений, комфортными и из натуральных материалов;
- Следует исключить из диеты кофе, шоколад, крепкий чай, газированные напитки. Эти продукты могут оказывать стимулирующее действие на сердечно-сосудистую систему и усиливать одышку;
- Питание должно быть небольшими порциями. Вечером рекомендован очень лёгкий и небольшой по объёму ужин;
- Старайтесь избегать общества курящих. Содержащиеся в выдыхаемом дыме углекислый газ и никотин будут усугублять дефицит кислорода.
По мере приближения срока родов малыш будет опускаться вниз, вместе с ним опуститься и матка, и скорее всего одышка перестанет вас беспокоить.
Совет
Если одышка возникает спонтанно, без видимых причин, и сопровождается появлением «синевы» губ, слабостью, сердцебиением, то об этом надо сообщить своему врачу. В этом случае одышка может свидетельствовать о нехватке кислорода не только у вас, но и у вашего малыша. Ваше состояние может быть связано с патологиями сердечно-сосудистой системы, болезнями лёгких или анемией. Вы нуждаетесь в обследованиях (ЭКГ, анализ крови и др.)
В этом случае одышка может свидетельствовать о нехватке кислорода не только у вас, но и у вашего малыша. Ваше состояние может быть связано с патологиями сердечно-сосудистой системы, болезнями лёгких или анемией. Вы нуждаетесь в обследованиях (ЭКГ, анализ крови и др.)
Последние отзывы
Средняя оценка покупателей
0 оценок клиентов
Снимок оценок сообщества
- 5
0
- 4
0
- 3
0
- 2
0
- 1
0
Рекомендованные статьи
Беременность
Статья
19 неделя беременности
Беременность на 19 неделе – продолжение пятого месяца. Ваш малыш ведет себя активно, растет и развивается с каждым днем. Животик мамы продолжает расти и ей снова требуется обновить гардероб.
Беременность
Статья
Шевеления плода при беременности: что важно знать на разных сроках
Один из самых чудесных моментов беременности – это первое шевеление ребенка. Токсикоз исчез, животик округлился, и вы с нетерпением ждете, когда жизнь внутри вас даст о себе знать.
Беременность
Статья
20 неделя беременности
20 неделя беременности – ответственный период, ведь именно этот срок считается половиной пройденного пути. Эта неделя является концом пятого месяца и если роды случаться на 40 неделе, то 20 – это 50 % всего срока.
Беременность
Статья
32 неделя беременности
32 неделя беременности – период усталости вперемешку с радостным предвкушением встречи со своим крошечным созданием. На этом сроке – малыш практически окончательно сформирован.
Беременность
Статья
7 неделя беременности
Беременность на 7 неделе, как и на любой другой, таит в себе много нового.
Беременность
Статья
Гомоцистеин при беременности: норма и отклонения
0 отзывы
Что такое гомоцистеин? Почему пониженный лучше, чем повышенный? И как проверить уровень гомоцистеина при беременности?
Беременность
Статья
23 неделя беременности
23 неделя беременности, как правило, проходит беспрецедентно, давая будущей мамочке возможность насладиться своим «интересным положением».
Беременность
Статья
17 неделя беременности
17 неделя беременности — ваше положение прогрессирует и уже наступил долгожданный пятый месяц. Вы не замечаете, как идет время, все больше появляются волнения и четко прослеживается материнский инстинкт.
Вы не замечаете, как идет время, все больше появляются волнения и четко прослеживается материнский инстинкт.
Беременность
Статья
Как отходят воды у беременных?
0 отзывы
Околоплодные воды — первая колыбелька малыша, комфортная среда его обитания до появления на свет. Давайте выясним, почему она так важна для развития ребенка? Когда и как отходят воды? И что делать в сложных ситуациях?
Беременность
Статья
Как ведет себя ребенок перед родами?
0 отзывы
Активность ребенка в утробе матери – ключевой признак его жизни. Малыш шевелится и толкается на протяжение всего периода беременности. Частота и характер этих движений постоянно меняется – от весьма ощутимых толчков до еле уловимого шевеления. Конец третьего триместра – 38-40 неделя беременности – период, когда кроха немного сбавляет обороты, затихает и начинает готовиться к моменту своего появления на свет.
Конец третьего триместра – 38-40 неделя беременности – период, когда кроха немного сбавляет обороты, затихает и начинает готовиться к моменту своего появления на свет.
Беременность
Статья
29 неделя беременности
29 неделя беременности – период, когда маленькое «счастье» внутри мамы крепнет и стремительно набирает вес.
Беременность
Статья
38 неделя беременности
38 неделя беременности – практически окончание срока. Еще пару недель и малыш навсегда покинет животик мамы.
Беременность
Статья
Шевеление ребёнка
0 отзывы
Шевеления ребенка очень важны для будущей мамы. Они позволяют ощутить связь с ребенком, почувствовать его присутствие, а иногда и настроение.
Беременность
Статья
30 неделя беременности
30 неделя беременности — тот срок, когда мама с нетерпением ждет встречи со своим малышом, а маленький кроха уже абсолютно сформировавшийся человечек готовый к появлению на свет. Если какие-то факторы спровоцируют преждевременные роды на этой неделе, жизни человека ничего не угрожает.
Беременность
Статья
25 неделя беременности
25 неделя беременности – приближаются роды и забот у будущей мамы становиться все больше. Пошел седьмой месяц, живот еще больше округлился и вырос.
Беременность
Статья
12 неделя беременности
В этот период очень важно как можно больше гулять на открытом воздухе, в идеале — 1.5 — 2 часа в день.
Беременность
Статья
Роды двойни без кесарева сечения
0 отзывы
На новость о многоплодной беременности каждая мама реагирует по-своему. У многих родителей сразу появляется масса вопросов и переживаний: как лучше подготовиться к рождению детей и сможет ли женщина родить естественным путем? Является ли беременность несколькими малышами одновременно прямым показанием к операции или роды двойни без кесарева сечения все-таки возможны?
У многих родителей сразу появляется масса вопросов и переживаний: как лучше подготовиться к рождению детей и сможет ли женщина родить естественным путем? Является ли беременность несколькими малышами одновременно прямым показанием к операции или роды двойни без кесарева сечения все-таки возможны?
Беременность
Статья
26 неделя беременности
26 неделя беременности – важный период в ходе «интересного положения» каждой будущей мамы. Длиться седьмой месяц, но впереди еще есть время до родов.
Беременность
Статья
14 неделя беременности
14 неделя беременности – начало второго триместра и наиболее спокойное время. Все страхи и риски уже пройдены и пережиты, а до третьего, сложного триместра, еще есть много времени.
Присоединяйтесь к Клубу
Мы знаем, что быть мамой — это не только безграничное счастье, но и большая ответственность. Мы поможем вам!
Мы поможем вам!
Зарегистрироваться
Все еще не нашли то, что нужно?
Попробуйте наш новый поиск.
Search
Разрыв желудка и диафрагмы на ранних сроках беременности | Интерактивная сердечно-сосудистая и торакальная хирургия
Журнальная статья
Инмакулада Морсильо-Лопес,
Инмакулада Морсильо-Лопес
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Хуан Хосе Идальго-Мора,
Хуан Хосе Идальго-Мора
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Андрес Баамонде,
Андрес Баамонде
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Сесар Диас-Гарсия
Сесар Диас-Гарсия
*
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Интерактивная сердечно-сосудистая и торакальная хирургия , том 11, выпуск 5, ноябрь 2010 г. , страницы 713–715, https://doi.org/10.1510/icvts.2010.246140
, страницы 713–715, https://doi.org/10.1510/icvts.2010.246140
Опубликовано:
01 ноября 2010 г.
История статьи
Получен:
15 июня 2010 г.
Полученная ревизия:
24 июля 2010 г.
Принято:
29 июля 2010 г.
Опубликовано:
01 ноября 2010 г.
Фильтр поиска панели навигации
Интерактивная кардиососудистая и торакальная хирургияЭтот выпускEACTS JournalsCardiothoracic SurgeryBooksJournalsOxford Academic
Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации
Интерактивная кардиососудистая и торакальная хирургияЭтот выпускEACTS JournalsCardiothoracic SurgeryBooksJournalsOxford Academic
Термин поиска на микросайте
Advanced Search
Abstract
Одновременный разрыв желудка и диафрагмы является исключительной ситуацией во время беременности и сопряжен с высоким риском материнской и внутриутробной смертности. Они обычно связаны с предшествующими аномалиями диафрагмы, такими как диафрагмальная грыжа или диафрагмальная эвентрация. Разрыв как желудка, так и диафрагмы может быть вызван ситуациями, связанными с высоким внутрибрюшным давлением. Мы представляем случай 35-летней беременной женщины с неспецифической клинической картиной интенсивной боли в груди и гиповентиляцией на 15 неделе беременности. У нее был диагностирован разрыв диафрагмы, осложнившийся разрывом желудка.
Они обычно связаны с предшествующими аномалиями диафрагмы, такими как диафрагмальная грыжа или диафрагмальная эвентрация. Разрыв как желудка, так и диафрагмы может быть вызван ситуациями, связанными с высоким внутрибрюшным давлением. Мы представляем случай 35-летней беременной женщины с неспецифической клинической картиной интенсивной боли в груди и гиповентиляцией на 15 неделе беременности. У нее был диагностирован разрыв диафрагмы, осложнившийся разрывом желудка.
Разрыв диафрагмы, Разрыв желудка, Эвентрация диафрагмы, Беременность
1. Введение
Разрывы желудка и диафрагмы встречаются довольно редко, а их одновременное возникновение еще реже [1, 2]. Разрыв диафрагмы обычно происходит из-за врожденных дефектов диафрагмы или травматического повреждения живота или грудной клетки [1]. Разрыв желудка может быть связан с несколькими факторами, такими как перерастяжение из-за избыточного потребления жидкости, оксигенотерапия с помощью назальных канюль или обструкция пилорической области опухолевыми процессами или стенозом, при этом сообщается, что смертность достигает 85% [2]. Сообщения о случаях, когда эти явления возникают во время беременности, очень редки. Они чаще возникают в третьем триместре и обычно связаны с предшествующим наличием диафрагмальной грыжи. Смертность во время беременности очень высока, и очень мало сообщений о случаях выживания как матери, так и плода [2, 3].
Сообщения о случаях, когда эти явления возникают во время беременности, очень редки. Они чаще возникают в третьем триместре и обычно связаны с предшествующим наличием диафрагмальной грыжи. Смертность во время беременности очень высока, и очень мало сообщений о случаях выживания как матери, так и плода [2, 3].
Насколько нам известно, это первый зарегистрированный в медицинской литературе случай спонтанного разрыва желудка и диафрагмы с благоприятным исходом как для матери, так и для плода. Сообщалось еще о двух случаях разрыва желудка во время родов, один из них связан с диафрагмальной грыжей [2, 3].
2. История болезни
35-летняя первобеременная поступила в отделение неотложной помощи на 15-й неделе беременности с сильной болью в груди и внезапно возникшей одышкой. В анамнезе у пациентки эндометриоз яичников и бесплодие. Текущая беременность наступила в результате экстракорпорального оплодотворения. Кроме того, было также известно, что у нее была идиопатическая эвентрация левой диафрагмы, диагностированная во время рентгенологического исследования после травмы несколько лет назад. Течение беременности было без осложнений, за исключением наличия неосложненной рвоты беременных, успешно вылеченной до 10-й недели.
Течение беременности было без осложнений, за исключением наличия неосложненной рвоты беременных, успешно вылеченной до 10-й недели.
Простая рентгенограмма грудной клетки при поступлении выявила гидропневмоторакс слева, который был дренирован с получением 4200 см 3 прозрачной и прозрачной жидкости. Результаты томографии свидетельствовали о наличии выпячивания содержимого брюшной полости через задний край левой половины диафрагмы (рис. 1).
Рис. 1.
Открыть в новой вкладкеСкачать слайд
Аксиальная компьютерная томография без контраста. Показано выпячивание содержимого брюшной полости через задний край левой половины диафрагмы. Белая стрелка: внутригрудное расположение желудочной камеры, окруженной инфильтратом жира. Черные стрелки указывают на пузырьки воздуха, указывающие на перфорацию желудка.
Пациенту была выполнена срочная торакотомия слева, которая подтвердила разрыв диафрагмы примерно на 15 см на уровне диафрагмального центра и наличие желудка в грудной полости. Последний имел 10-сантиметровый разрыв задней стенки, частично прикрытый большим сальником и толстой кишкой. Диафрагма была чистой от поражений эндометрия. Произведены ушивание обоих повреждений, реинтродукция желудка в брюшную полость и восстановление целостности диафрагмы. Послеоперационный период и оставшийся срок беременности протекали гладко. Учитывая риск нового разрыва диафрагмы во время родов, было принято решение о прерывании беременности путем операции кесарева сечения на 38-й неделе с рождением здорового новорожденного массой 3050 г. При осмотре диафрагмы при кесаревом сечении изменений вправленного порока не выявлено.
Последний имел 10-сантиметровый разрыв задней стенки, частично прикрытый большим сальником и толстой кишкой. Диафрагма была чистой от поражений эндометрия. Произведены ушивание обоих повреждений, реинтродукция желудка в брюшную полость и восстановление целостности диафрагмы. Послеоперационный период и оставшийся срок беременности протекали гладко. Учитывая риск нового разрыва диафрагмы во время родов, было принято решение о прерывании беременности путем операции кесарева сечения на 38-й неделе с рождением здорового новорожденного массой 3050 г. При осмотре диафрагмы при кесаревом сечении изменений вправленного порока не выявлено.
3. Обсуждение
Разрыв диафрагмы — редкое явление во время беременности, связанное с высоким риском летального исхода [1], которое может привести к кишечной непроходимости, дыхательной недостаточности и даже к материнской смерти. Обычно это вторично по отношению к травме или врожденному дефекту диафрагмы [1, 4–6].
В большинстве случаев эвентрация диафрагмы обнаруживается слева, и наиболее частой причиной является повреждение диафрагмального нерва вследствие травмы, инфильтрации, неопластической или ятрогенной компрессии во время операции. Те врожденного происхождения обусловлены частичным или полным отсутствием мышц в плевроперитонеальной мембране, связанным с хромосомными аномалиями и недоношенностью [7]. Эвентрация диафрагмы вызывает ослабление ее нормальной структуры и повышенный риск разрыва в ситуациях с повышением внутрибрюшного давления, как это бывает при беременности: многократная рвота, быстрое увеличение размеров матки во втором триместре или Пробы Вальсальвы/Кристеллера во время родов [1, 3]. В нашем случае острая и повторная Вальсальва, вторичная по отношению к рвоте беременных, могла вызвать ослабление и последующий разрыв эвентрированной области диафрагмы, а затем связанный с этим разрыв желудка. Эндометриоз также мог способствовать ослаблению, хотя это менее вероятно, учитывая отсутствие внетазовых очагов эндометриоза.
Спонтанный разрыв желудка иногда связан с ранее существовавшей диафрагмальной грыжей и имеет те же факторы риска, что и разрыв диафрагмы. О нем даже сообщалось как о позднем осложнении неизвестного посттравматического разрыва диафрагмы [8]. Доказано, что нарушение кровоснабжения вследствие грыжи желудка вызывает некроз и разрыв [3]. Наиболее частым местом разрыва является малая кривизна, где желудок менее эластичен [2].
Диагностика разрыва диафрагмы затруднена из-за его неспецифических симптомов. Однако ранняя диагностика и ранняя реконструктивная хирургия снижают смертность. Рентгенография органов грудной клетки является простейшим тестом для постановки подозрения на диагноз, хотя в настоящее время более чувствительные тесты, такие как магнитно-резонансная томография или компьютерная томография [9].] быстро и легко доступны в большинстве больниц.
Наиболее подходящий способ прерывания беременности у пациенток с эвентрацией диафрагмы еще не определен. В случаях диафрагмальной грыжи было предложено, чтобы беременные пациентки без симптомов подвергались хирургическому вмешательству в течение первого или второго триместра, чтобы предотвратить дальнейшую грыжу органов брюшной полости. Пациентки, диагностированные в третьем триместре, могут находиться под наблюдением до достижения зрелости плода, после чего будет показано кесарево сечение и пластика грыжи [3]. При наличии каких-либо симптомов порок необходимо немедленно устранить, иначе наблюдается очень высокая материнско-плодовая смертность (60–85%) [1–3]. При отсутствии внутриутробной смертности сообщалось о частоте недоношенности 24% [10]. Вагинальные роды не рекомендуются, так как повышенное внутрибрюшное давление может повысить риск образования вторичной грыжи и странгуляции, а также разрыва эвентерированной диафрагмы [1–3]. Мы считаем, что беременных с диагностированной эвентрацией диафрагмы следует вести как пациенток с высоким риском из-за лежащей в основе слабости диафрагмы и факторов риска разрыва, присутствующих во время беременности.
Пациентки, диагностированные в третьем триместре, могут находиться под наблюдением до достижения зрелости плода, после чего будет показано кесарево сечение и пластика грыжи [3]. При наличии каких-либо симптомов порок необходимо немедленно устранить, иначе наблюдается очень высокая материнско-плодовая смертность (60–85%) [1–3]. При отсутствии внутриутробной смертности сообщалось о частоте недоношенности 24% [10]. Вагинальные роды не рекомендуются, так как повышенное внутрибрюшное давление может повысить риск образования вторичной грыжи и странгуляции, а также разрыва эвентерированной диафрагмы [1–3]. Мы считаем, что беременных с диагностированной эвентрацией диафрагмы следует вести как пациенток с высоким риском из-за лежащей в основе слабости диафрагмы и факторов риска разрыва, присутствующих во время беременности.
Таким образом, беременных женщин с нарушениями диафрагмы следует выявлять до беременности или в течение первых недель беременности, чтобы вести их надлежащим образом, при необходимости исправляя дефекты, избегая ситуаций, которые могут привести к повышению внутрибрюшного давления, и принимая специфические меры. акушерские меры в соответствующее время, такие как роды.
акушерские меры в соответствующее время, такие как роды.
Каталожные номера
1
Hamoudi
D
,
Bouderka
MA
,
Бенисса
N
,
Харти
A
.
Разрыв диафрагмы во время родов
13
(стр.
284
—
286
)
2
SEON CHA
A
,
Krew
MA
,
TAMLYN
MA
,
TAMLYN
MA
MA
0003
Т
,
.
Разрыв желудка, связанный с беременностью
100
5 Pt 2
(pg.
1072
—
1074
)
3
,
Reddy
VS
,
Miller
DL
,
Сила
SD
.
Разрыв желудка, связанный с диафрагмальной грыжей во время беременности
82
(стр.
1908
—
1910
)
4
Perasalo
O
,
Turunen
A
.
Разрыв диафрагмы и ущемление диафрагмальной грыжи как осложнение беременности
,
Анн Чир Гинеколь Фенн
,
1956
, том.
45
(pg.
126
—
134
)
5
Flick
RP
,
Bofill
JA
,
King
JC
.
Беременность, осложненная травматическим разрывом диафрагмы. История болезни
,
J Reprod Med
,
1999
, том.
44
(pg.
127
—
130
)
6
Rabinovici
J
,
Czerniak
A
,
Rabau
MY
,
Авигад
I
,
Вольфштейн
I
.
Разрыв диафрагмы на поздних сроках беременности вследствие тупой травмы
,
Травма
,
1986
, том.
17
(pg.
416
—
417
)
7
Mitchell
TE
,
Ridley
PD
,
Forrester-Wood
CP
.
Спонтанный разрыв врожденной эвентрации диафрагмы
,
Eur J Cardiothorac Surg
,
1994
, том.
8
(pg.
281
—
282
)
8
Leoncini
G
,
Iurilli
L
,
,
Catrambone
U
.
Внутригрудная перфорация дна желудка как позднее осложнение неизвестного посттравматического разрыва диафрагмы
,
Г Чир
,
1998
, том.
19
(стр.
235
—
238
)
,
Heller
МБ
.
Разрыв диафрагмы, осложняющий роды
27
(стр.
522
—
524
)
10
Kurzel
RB
,
Naunheim
KS
,
Schwartz
RA
.
Пластика симптоматической диафрагмальной грыжи при беременности
71
(стр.
869
—
871
)
Опубликовано Европейской ассоциацией кардио-торакальной хирургии. Все права защищены.
Все права защищены.
Опубликовано Европейской ассоциацией кардио-торакальной хирургии. Все права защищены.
Раздел выдачи:
История болезни — Торакальная неонкологическая
Скачать все слайды
Реклама
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о текущей проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
Последний
Самые читаемые
Самые цитируемые
Хирургическое лечение кардиального кистозного эхинококкоза у педиатрического пациента: клинический случай
Послеоперационное повреждение аорты, вызванное скобочной линией, сформированной при клиновидной резекции легкого
Трансфузии и ранние результаты у пациентов с анемией, перенесших аортокоронарное шунтирование без использования искусственного кровообращения или в режиме искусственного кровообращения
Приводит ли рассечение нижней легочной связки при верхней лобэктомии к улучшению краткосрочных клинических исходов и долгосрочной выживаемости?
Успешное лечение сложной геморрагической перикардиальной кисты с циррозом печени: клинический случай
Объявление
беременных путешественников — Глава 7 — Желтая книга 2020 года | Travelers’ Health
СООБРАЖЕНИЯ О ТРАНСПОРТИРОВКЕ
Беременным женщинам следует рекомендовать пристегиваться ремнями безопасности, если таковые имеются, на всех видах транспорта, включая самолеты, автомобили и автобусы. Диагональный плечевой ремень с поясным ремнем обеспечивает наилучшую защиту. Плечевой ремень следует носить между грудями, а поясной ремень должен проходить низко над верхней частью бедер. Если доступен только поясной ремень, его следует носить низко, между животом и тазом.
Диагональный плечевой ремень с поясным ремнем обеспечивает наилучшую защиту. Плечевой ремень следует носить между грудями, а поясной ремень должен проходить низко над верхней частью бедер. Если доступен только поясной ремень, его следует носить низко, между животом и тазом.
AirTravel
Большинство коммерческих авиакомпаний позволяют беременным путешественникам летать до 36 недель беременности. Некоторые ограничивают международные поездки на ранних сроках беременности, а некоторые требуют подтверждения гестационного возраста. Беременные путешественники должны уточнить у авиакомпании конкретные требования или рекомендации. Кабины большинства коммерческих реактивных лайнеров находятся под давлением до 6 000–8 000 футов (1 829–2 438 м) над уровнем моря; более низкое напряжение кислорода не должно вызывать проблем у плода при нормальной беременности, но женщины с ранее существовавшими сердечно-сосудистыми заболеваниями, серповидно-клеточной анемией или тяжелой анемией (гемоглобин <8,0 г/дл) могут испытывать последствия низкого насыщения артериальной крови кислородом. Риски авиаперелетов включают потенциальное воздействие инфекционных заболеваний, неподвижность и обычные неудобства полета. Часто возникают вздутие живота и отек стопы. Беременная путешественница может извлечь выгоду из повышения класса места в самолете и должна искать удобные и практичные приспособления (например, в непосредственной близости от туалета) и места у прохода, чтобы она могла часто передвигаться. Рекомендуется свободная одежда и удобная обувь.
Риски авиаперелетов включают потенциальное воздействие инфекционных заболеваний, неподвижность и обычные неудобства полета. Часто возникают вздутие живота и отек стопы. Беременная путешественница может извлечь выгоду из повышения класса места в самолете и должна искать удобные и практичные приспособления (например, в непосредственной близости от туалета) и места у прохода, чтобы она могла часто передвигаться. Рекомендуется свободная одежда и удобная обувь.
Некоторые эксперты сообщают, что риск тромбоза глубоких вен у беременных в 5–10 раз выше, чем у небеременных женщин. Профилактические меры включают частые растяжки, ходьбу и изометрические упражнения для ног, а также ношение градуированных компрессионных чулок (см. Главу 8, Тромбоз глубоких вен и легочная эмболия).
Космическое излучение во время авиаперелетов не представляет большой угрозы, но может представлять опасность для часто летающих беременных путешественников (например, членов экипажа). Старые машины службы безопасности в аэропортах представляют собой магнитометры и не вредны для плода. В более новых машинах безопасности используются рентгеновские сканеры с обратным рассеянием, которые излучают низкий уровень радиации. Большинство экспертов сходятся во мнении, что риск осложнений от облучения этими сканерами крайне низок.
В более новых машинах безопасности используются рентгеновские сканеры с обратным рассеянием, которые излучают низкий уровень радиации. Большинство экспертов сходятся во мнении, что риск осложнений от облучения этими сканерами крайне низок.
Cruise ShipTravel
Большинство круизных компаний ограничивают поездки после 28 недель беременности, а некоторые даже до 24 недель. Беременным путешественникам может потребоваться иметь справку от врача о том, что они готовы к путешествию, включая предполагаемую дату родов. Беременные женщины должны уточнить у круизной компании особые требования или указания. Беременная путешественница, планирующая круиз, должна быть проинформирована о укачивании, желудочно-кишечных и респираторных инфекциях, а также о риске падения на движущемся судне.
ЭКОЛОГИЧЕСКИЕ СООБРАЖЕНИЯ
Загрязнение воздуха может вызвать больше проблем со здоровьем во время беременности, так как ресничный клиренс бронхиального дерева замедляется, а слизь становится более обильной. Регуляция температуры тела не так эффективна во время беременности, а экстремальные температуры могут вызвать больший стресс у беременной женщины. Кроме того, повышение внутренней температуры, например, при тепловом прострации или тепловом ударе, может нанести вред плоду. Сосудорасширяющий эффект горячей окружающей среды также может вызвать обмороки. По этим причинам следует искать жилье в помещениях с кондиционированием воздуха и ограничивать деятельность в жарких условиях.
Регуляция температуры тела не так эффективна во время беременности, а экстремальные температуры могут вызвать больший стресс у беременной женщины. Кроме того, повышение внутренней температуры, например, при тепловом прострации или тепловом ударе, может нанести вред плоду. Сосудорасширяющий эффект горячей окружающей среды также может вызвать обмороки. По этим причинам следует искать жилье в помещениях с кондиционированием воздуха и ограничивать деятельность в жарких условиях.
Беременные женщины должны избегать деятельности на большой высоте, если они не обучены и не привыкли к такой деятельности; женщины, не привыкшие к большой высоте, могут испытывать преувеличенную одышку и сердцебиение. Общие симптомы острой горной болезни (бессонница, головная боль и тошнота) часто также связаны с беременностью, и может быть трудно определить причину симптомов. Большинство экспертов рекомендуют более медленное восхождение с достаточным временем для акклиматизации. Никакие исследования или отчеты о случаях не показывают вреда плоду, если мать ненадолго путешествует на большие высоты во время беременности. Тем не менее, может быть разумно рекомендовать беременным женщинам не спать на высоте более 12 000 футов (3658 м), если это возможно. Вероятно, самая большая проблема, связанная с высотными путешествиями во время беременности, заключается в том, что многие такие места недоступны и далеки от медицинской помощи (см. Главу 3 «Высотные путешествия и высотная болезнь»).
Тем не менее, может быть разумно рекомендовать беременным женщинам не спать на высоте более 12 000 футов (3658 м), если это возможно. Вероятно, самая большая проблема, связанная с высотными путешествиями во время беременности, заключается в том, что многие такие места недоступны и далеки от медицинской помощи (см. Главу 3 «Высотные путешествия и высотная болезнь»).
ДЕЯТЕЛЬНОСТЬ
Беременным путешественникам не рекомендуется заниматься непривычной активной деятельностью. Плавание и подводное плавание во время беременности, как правило, безопасны, но катание на водных лыжах приводит к падениям, из-за которых вода попадает в родовые пути. Большинство экспертов не рекомендуют заниматься подводным плаванием с аквалангом беременным женщинам из-за риска газовой эмболии плода во время декомпрессии. Езда на велосипеде, мотоцикле или животных представляет риск травмы живота.
ИНФЕКЦИОННЫЕ БОЛЕЗНИ
Респираторные и мочевые инфекции и вагинит более вероятны и протекают более тяжело во время беременности. Беременные женщины, у которых развивается диарея путешественников или другие желудочно-кишечные инфекции, могут быть более уязвимы к обезвоживанию, чем небеременные путешественники. Следует подчеркнуть строгую гигиену рук и меры предосторожности при приеме пищи и воды (см. Главу 2, Меры предосторожности при приеме пищи и воды). Бутилированная или кипяченая вода предпочтительнее химически обработанной или фильтрованной воды. Йодосодержащие соединения не следует использовать для очистки воды для беременных женщин из-за потенциального воздействия на щитовидную железу плода (см. главу 2 «Обеззараживание воды для путешественников»). Методом выбора при диарее путешественников является быстрая и энергичная пероральная гидратация; однако азитромицин можно назначать беременным женщинам по клиническим показаниям. Использование субсалицилата висмута противопоказано, поскольку оно связано с проблемами внутриутробного развития и преждевременным артериальным протоком плода.
Беременные женщины, у которых развивается диарея путешественников или другие желудочно-кишечные инфекции, могут быть более уязвимы к обезвоживанию, чем небеременные путешественники. Следует подчеркнуть строгую гигиену рук и меры предосторожности при приеме пищи и воды (см. Главу 2, Меры предосторожности при приеме пищи и воды). Бутилированная или кипяченая вода предпочтительнее химически обработанной или фильтрованной воды. Йодосодержащие соединения не следует использовать для очистки воды для беременных женщин из-за потенциального воздействия на щитовидную железу плода (см. главу 2 «Обеззараживание воды для путешественников»). Методом выбора при диарее путешественников является быстрая и энергичная пероральная гидратация; однако азитромицин можно назначать беременным женщинам по клиническим показаниям. Использование субсалицилата висмута противопоказано, поскольку оно связано с проблемами внутриутробного развития и преждевременным артериальным протоком плода.
Гепатиты А и Е передаются фекально-оральным путем. Сообщалось, что гепатит А повышает риск отслойки плаценты и преждевременных родов. Гепатит Е с большей вероятностью может вызвать тяжелое заболевание во время беременности и может привести к коэффициенту летальности 15–30%; при приобретении в третьем триместре это также связано с осложнениями и гибелью плода. Некоторые болезни пищевого происхождения, вызывающие особую озабоченность во время беременности, включают токсоплазмоз и листериоз; риск во время беременности состоит в том, что инфекция проникнет через плаценту и вызовет самопроизвольный аборт, мертворождение или врожденную или неонатальную инфекцию. Поэтому беременных путешественников следует предупредить, чтобы они избегали непастеризованных сыров и недоваренных мясных продуктов. Риск инфекции плода увеличивается с гестационным возрастом, но тяжесть инфекции снижается.
Сообщалось, что гепатит А повышает риск отслойки плаценты и преждевременных родов. Гепатит Е с большей вероятностью может вызвать тяжелое заболевание во время беременности и может привести к коэффициенту летальности 15–30%; при приобретении в третьем триместре это также связано с осложнениями и гибелью плода. Некоторые болезни пищевого происхождения, вызывающие особую озабоченность во время беременности, включают токсоплазмоз и листериоз; риск во время беременности состоит в том, что инфекция проникнет через плаценту и вызовет самопроизвольный аборт, мертворождение или врожденную или неонатальную инфекцию. Поэтому беременных путешественников следует предупредить, чтобы они избегали непастеризованных сыров и недоваренных мясных продуктов. Риск инфекции плода увеличивается с гестационным возрастом, но тяжесть инфекции снижается.
Паразитарные заболевания менее распространены, но могут вызывать беспокойство, особенно у женщин, посещающих друзей и родственников в развивающихся регионах. В целом, кишечные гельминты редко вызывают достаточное количество заболеваний, требующих лечения во время беременности. На самом деле большинство из них можно безопасно лечить с помощью симптоматического лечения до окончания беременности. С другой стороны, протозойные кишечные инфекции, такие как Giardia , Entamoeba histolytica и Cryptosporidium , часто требуют лечения. Эти паразиты могут вызывать острый гастроэнтерит, тяжелое обезвоживание, хроническую мальабсорбцию, приводящую к задержке роста плода, а в случае E. histolytica , инвазивное заболевание, включая амебный абсцесс печени и колит. Беременным женщинам следует избегать плавания или перехода вброд пресноводных озер, ручьев и рек, в которых могут обитать шистосомы.
В целом, кишечные гельминты редко вызывают достаточное количество заболеваний, требующих лечения во время беременности. На самом деле большинство из них можно безопасно лечить с помощью симптоматического лечения до окончания беременности. С другой стороны, протозойные кишечные инфекции, такие как Giardia , Entamoeba histolytica и Cryptosporidium , часто требуют лечения. Эти паразиты могут вызывать острый гастроэнтерит, тяжелое обезвоживание, хроническую мальабсорбцию, приводящую к задержке роста плода, а в случае E. histolytica , инвазивное заболевание, включая амебный абсцесс печени и колит. Беременным женщинам следует избегать плавания или перехода вброд пресноводных озер, ручьев и рек, в которых могут обитать шистосомы.
Беременные женщины должны избегать укусов комаров во время поездок в районы, эндемичные по трансмиссивным заболеваниям. Профилактические меры включают использование надкроватных сеток, средств от насекомых и защитной одежды (см. Главу 3, Комары, клещи и другие членистоногие). Более поздней проблемой для беременных женщин является инфекция, вызванная вирусом Зика. Вирус Зика распространяется главным образом через укус инфицированного Комар Aedes ( Ae. aegypti и Ae. albopictus ), но также может передаваться половым путем. Болезнь, связанная с вирусом Зика, может быть бессимптомной или легкой; однако некоторые пациенты сообщают об остром начале лихорадки, сыпи, боли в суставах и конъюнктивите, которые длятся от нескольких дней до недели после заражения. Врожденные дефекты, которые могут быть вызваны инфекцией Зика во время беременности, включают микроцефалию и аномалии головного мозга. Из-за риска врожденных дефектов CDC рекомендует беременным женщинам не ездить в районы, где существует риск Зика, и принимать меры предосторожности, чтобы избежать передачи вируса половым путем. Если поездки избежать нельзя, беременным женщинам следует строго соблюдать меры по предотвращению укусов комаров.
Главу 3, Комары, клещи и другие членистоногие). Более поздней проблемой для беременных женщин является инфекция, вызванная вирусом Зика. Вирус Зика распространяется главным образом через укус инфицированного Комар Aedes ( Ae. aegypti и Ae. albopictus ), но также может передаваться половым путем. Болезнь, связанная с вирусом Зика, может быть бессимптомной или легкой; однако некоторые пациенты сообщают об остром начале лихорадки, сыпи, боли в суставах и конъюнктивите, которые длятся от нескольких дней до недели после заражения. Врожденные дефекты, которые могут быть вызваны инфекцией Зика во время беременности, включают микроцефалию и аномалии головного мозга. Из-за риска врожденных дефектов CDC рекомендует беременным женщинам не ездить в районы, где существует риск Зика, и принимать меры предосторожности, чтобы избежать передачи вируса половым путем. Если поездки избежать нельзя, беременным женщинам следует строго соблюдать меры по предотвращению укусов комаров. Дополнительная информация, включая самый последний список стран и территорий, где вирус Зика представляет опасность, доступна на сайте www.cdc.gov/travel. Руководство для беременных можно найти на веб-сайте CDC Zika (www.cdc.gov/pregnancy/zika/index.html).
Дополнительная информация, включая самый последний список стран и территорий, где вирус Зика представляет опасность, доступна на сайте www.cdc.gov/travel. Руководство для беременных можно найти на веб-сайте CDC Zika (www.cdc.gov/pregnancy/zika/index.html).
ЛЕКАРСТВЕННЫЕ СРЕДСТВА
Различные системы используются для классификации лекарств в отношении их безопасности при беременности. В большинстве случаев предпочтительнее ссылаться на конкретные данные о влиянии того или иного лекарственного средства на беременность, а не просто полагаться на классификацию.
Анальгетики, которые можно использовать во время беременности, включают ацетаминофен и некоторые наркотики. Аспирин может увеличить частоту отслойки, а другие противовоспалительные средства могут вызвать преждевременное закрытие артериального протока. При запоре может потребоваться мягкое слабительное. Несколько простых средств часто эффективны для облегчения симптомов утреннего недомогания. Безрецептурные средства включают имбирь, который доступен в виде порошка, который можно смешивать с едой или напитками, такими как чай. Он также доступен в виде конфет, таких как леденцы. Точно так же пиридоксин (витамин B6) эффективен для уменьшения симптомов утренней тошноты и доступен в форме таблеток, а также леденцов и леденцов. Антигистаминные препараты, такие как меклизин и дименгидринат, часто используются во время беременности при утреннем недомогании и укачивании и, по-видимому, имеют хорошие показатели безопасности.
Он также доступен в виде конфет, таких как леденцы. Точно так же пиридоксин (витамин B6) эффективен для уменьшения симптомов утренней тошноты и доступен в форме таблеток, а также леденцов и леденцов. Антигистаминные препараты, такие как меклизин и дименгидринат, часто используются во время беременности при утреннем недомогании и укачивании и, по-видимому, имеют хорошие показатели безопасности.
ВАКЦИНЫ
В лучшем случае женщина должна быть в курсе плановых прививок, прежде чем она забеременеет. Наиболее эффективным способом защиты младенца от многих болезней является иммунизация матери. Вакцину против столбняка, дифтерии и коклюша (Tdap) следует вводить во время каждой беременности независимо от истории вакцинации женщины Tdap. Чтобы максимизировать ответ материнских антител и пассивную передачу антител ребенку, оптимальное время для введения Tdap — между 27 и 36 неделями беременности, , хотя его можно вводить в любое время во время беременности.
Ежегодная вакцинация против гриппа (инактивированная) рекомендуется в течение любого триместра всем женщинам, которые беременны или будут беременны в течение сезона гриппа. Путешественникам рекомендуется вакцинация за ≥2 недели до отъезда, если вакцина доступна.
Некоторые вакцины, в том числе менингококковые вакцины и вакцины против гепатита А и В, которые считаются безопасными во время беременности, могут быть показаны в зависимости от риска. Никаких побочных эффектов инактивированной вакцины против полиомиелита (ИПВ) среди беременных женщин или их плодов не зарегистрировано; однако вакцинации беременных женщин следует избегать из-за теоретических соображений. ИПВ можно вводить в соответствии с рекомендуемыми схемами для взрослых, если беременная женщина подвергается повышенному риску заражения и нуждается в немедленной защите от полиомиелита. Постконтактную профилактику бешенства с помощью иммуноглобулина и вакцины против бешенства следует проводить после любого контакта с бешенством в условиях умеренного или высокого риска; предварительная вакцинация может быть рассмотрена для путешественников, когда риск воздействия является значительным.
Большинство вакцин с живым вирусом, включая вакцину против кори, эпидемического паротита и краснухи, вакцину против ветряной оспы и живую аттенуированную вакцину против гриппа, противопоказаны во время беременности; исключением является вакцина против желтой лихорадки, для которой Консультативный комитет по практике иммунизации (ACIP) считает беременность мерой предосторожности. Если поездка неизбежна и считается, что риск заражения вирусом желтой лихорадки превышает риск вакцинации, беременная женщина должна быть вакцинирована. Если считается, что риски вакцинации перевешивают риски заражения вирусом желтой лихорадки, беременным женщинам следует выдать медицинский отказ для выполнения санитарных норм. Поскольку беременность может повлиять на иммунологическую функцию, следует рассмотреть возможность серологического тестирования для подтверждения иммунного ответа на вакцину против желтой лихорадки.
Постконтактная профилактика неиммунной беременной женщины, подвергшейся заражению корью или ветряной оспой, может быть обеспечена введением иммуноглобулина (ИГ) в течение 6 дней при кори или ИГ ветряной оспы в течение 10 дней при ветряной оспе.
Женщинам, планирующим забеременеть, следует рекомендовать выждать 4 недели после получения вакцины против живого вируса до зачатия. Для некоторых вакцин, связанных с поездками, включая вакцину против японского энцефалита и брюшного тифа, данных недостаточно для конкретных рекомендаций по применению у беременных женщин. Краткое изложение текущих рекомендаций ACIP по вакцинации беременных женщин доступно на сайте www.cdc.gov/vaccines/pregnancy/hcp/guidelines.html.
ПРОФИЛАКТИКА МАЛЯРИИ
Малярия может протекать гораздо серьезнее у беременных, чем у небеременных женщин, и связана с высоким риском заболевания и смерти как матери, так и ребенка. Малярия во время беременности может характеризоваться тяжелой паразитемией, тяжелой анемией, иногда глубокой гипогликемией и может осложняться церебральной малярией и острым респираторным дистресс-синдромом. Плацентарная секвестрация паразитов может привести к потере плода из-за отслойки, преждевременных родов или выкидыша. Младенец, рожденный от инфицированной матери, может иметь низкий вес при рождении, и, хотя и редко, врожденная малярия вызывает беспокойство.
Младенец, рожденный от инфицированной матери, может иметь низкий вес при рождении, и, хотя и редко, врожденная малярия вызывает беспокойство.
Поскольку ни один профилактический режим не обеспечивает полной защиты, беременным женщинам следует избегать или откладывать поездки в районы, эндемичные по малярии. Однако, если путешествие неизбежно, беременным женщинам следует принять меры предосторожности, чтобы избежать укусов комаров, и крайне важно использовать эффективный профилактический режим.
Хлорохин и мефлохин являются препаратами выбора для беременных женщин в пунктах назначения с чувствительной к хлорохину и резистентной к хлорохину малярией соответственно. Доксициклин противопоказан из-за тератогенного действия на плод после четвертого месяца беременности. Примахин противопоказан при беременности, потому что младенца нельзя проверить на дефицит G6PD, что подвергает младенца риску гемолитической анемии. Атоваквон-прогуанил не рекомендуется из-за отсутствия доступных данных о безопасности. Список доступных противомалярийных препаратов, их применение и противопоказания во время беременности можно найти в Таблице 4-10 и в Главе 4 «Малярия».
Список доступных противомалярийных препаратов, их применение и противопоказания во время беременности можно найти в Таблице 4-10 и в Главе 4 «Малярия».
БИБЛИОГРАФИЯ
- Комитет ACOG по акушерской практике. Мнение комитета ACOG № 443: Авиаперелеты во время беременности. Акушерство Гинекол. 2009 г., октябрь; 114 (4): 954–5.
- Кэрролл ID, Уильямс, округ Колумбия. Предрейсовая вакцинация и медицинская профилактика у беременных путешественниц. Travel Med Infect Dis. 2008 г., сен; 6 (5): 259–75.
- ЦКЗ. Рекомендации по вакцинации беременных. Атланта: CDC; 2014 [цитировано 27 сентября 2016 г.]. Доступно по адресу: www.cdc.gov/vaccines/pubs/preg-guide.html.
- Доттерс-Кац С., Куллер Дж., Хайне Р.П. Паразитарные инфекции при беременности. Акушерство Gynecol Surv. 2011 г., август; 66 (8): 515–25.
- Hezelgrave NL, Whitty CJ, Shennan AH, Chappell LC. Консультации по путешествиям во время беременности. БМЖ. 2011;342:d2506.



 При этом если вы работаете, то прогулок может быть несколько в течение дня по 30-60 минут. Можно выйти на прогулку в обед, пройтись после работы;
При этом если вы работаете, то прогулок может быть несколько в течение дня по 30-60 минут. Можно выйти на прогулку в обед, пройтись после работы; , страницы 713–715, https://doi.org/10.1510/icvts.2010.246140
, страницы 713–715, https://doi.org/10.1510/icvts.2010.246140